Зайченко Анна Владимировна — доктор фармацевтических наук, профессор, заведующая кафедрой клинической фармакологии Института повышения квалификации специалистов фармации, Национальный фармацевтический университет, Харьков.
Квитчатая Анна Ивановна — кандидат медицинских наук, доцент кафедры общей фармации и безопасности лекарств Института повышения квалификации специалистов фармации, Национальный фармацевтический университет, Харьков.
Лихорадка
В подавляющем большинстве случаев простуда —это вирусное инфекционное заболевание верхних дыхательных путей, которое приводит к воспалению слизистой оболочки, выстилающей верхнюю часть дыхательных путей. Наиболее частыми симптомами, с которыми посетители аптек обращаются за помощью к провизору/фармацевту, являются лихорадка, кашель, плохое общее самочувствие. Сегодня более сотни лекарственных препаратов разрешены к безрецептурному отпуску при простуде. Для того чтобы обеспечить эффективность, а главное — безопасность фармакотерапии такой простой, и в то же время сложной болезни — простуды, фармацевтическим работникам нужны и знания, и опыт, и… огромное желание НЕ НАВРЕДИТЬ! Для этого мы предлагаем Вам, дорогие коллеги, повторить азбуку ОРЗ (очень распространенных заболеваний).
Повышение температуры тела или лихорадка (febris, pyrexia) представляет собой типовую неспецифическую реакцию организма, возникающую в результате возбуждения центра терморегуляции избытком пирогенов (термостабильных высокомолекулярных веществ, образуемых микроорганизмами или тканями организма человека). Повышенной принято считать температуру выше 37 °С. В зависимости от степени лихорадочной реакции различают: субфебрильную лихорадку (повышение температуры тела не выше 38 °С), умеренную лихорадку (повышение температуры тела в пределах 38–39 °С), высокую лихорадку (39–41 °С) и чрезмерную, гиперпиретическую лихорадку (повышение температуры тела выше 41 °С). Умеренное повышение температуры при инфекционных заболеваниях способствует мобилизации защитных сил организма, активирует иммунную систему. В то же время чрезмерное повышение температуры значительно ухудшает общее самочувствие, способствует развитию в организме больного ряда неблагоприятных сдвигов: повышение тонуса симпатической нервной системы, тахикардия, повышение возбудимости дыхательного центра. На этом фоне возрастает потребность органов в кислороде, интенсифицируется основной обмен, происходит задержка в организме натрия и хлоридов с развитием отеков, сужаются сосуды кожи (бледность внешних покровов) и внутренних органов. При этом возникает спазм прекапиллярных сфинктеров. Нарушается нормальный ток крови, происходит централизация кровообращения, что в конечном итоге приводит к гипоксии органов и тканей. Гипоксия миокарда влечет за собой снижение его сократительной способности, гипоксия мозга приводит к его отеку, нарушению сознания, судорогам. Особенно выражен ответ внутренних органов и систем организма на повышение температуры тела у детей. Симптом повышения температуры тела очень «многолик» и может отмечаться при абсолютном большинстве заболеваний различных органов.
Наиболее частые причины лихорадки у взрослых
Инфекционная лихорадка: вирусные инфекции; бактериальные инфекции; грибковые (микозные) инфекции.
Неинфекционная лихорадка: обширные кровоизлияния в головном мозгу; аутоиммунные заболевания; аллергические реакции; некроз тканей; злокачественные новообразования.
Психогенная лихорадка: заболевания центральной нервной системы; психогенная реакция на тяжелый психоэмоциональный стресс.
Если у взрослых лихорадочную реакцию в первую очередь отмечают при инфекционных процессах, то у детей гипертермия довольно часто не имеет инфекционного характера. В отличие от взрослых, дети значительно чаще реагируют повышением температуры на любые неспецифические раздражители, в том числе и на стресс.
Наиболее частые причины лихорадки у детей
Инфекционная лихорадка: вирусные инфекции; бактериальные инфекции; грибковые инфекции.
Неинфекционная лихорадка: перегревание; психоэмоциональный стресс; прорезывание зубов; аллергические реакции; внутричерепные кровоизлияния; нарушение водно-электролитного обмена (обезвоживание детского организма).
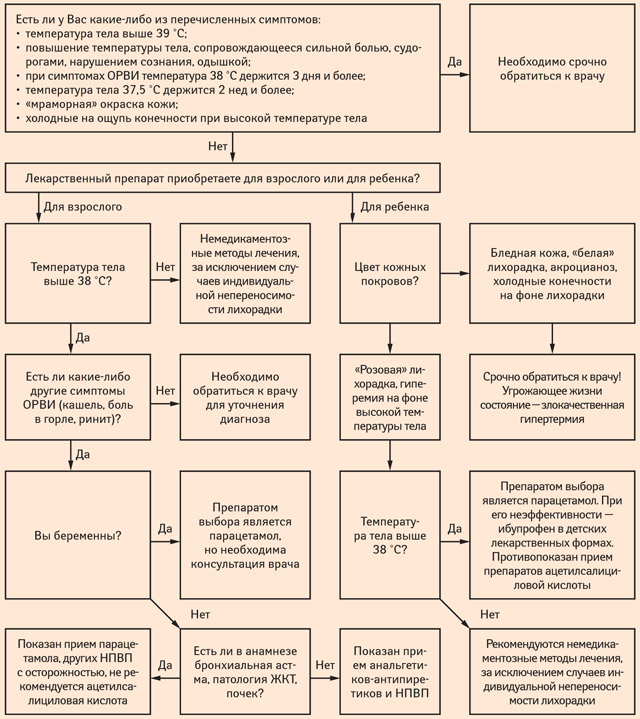
Во всех случаях повышенная температура является сигналом о неблагополучии в организме. Поэтому при обращении пациента с жалобами на повышение температуры тела следует обязательно расспросить его о наличии других симптомов.
На первом месте среди заболеваний, сопровождаемых лихорадкой, стоят острые респираторные вирусные инфекции (ОРВИ). Как правило, в этом случае повышению температуры тела предшествует переохлаждение, а лихорадка сопровождается другими характерными жалобами, свидетельствующими о патологическом процессе в бронхолегочной системе и носоглотке (ринит, боль в горле, кашель, одышка). При субфебрильной температуре, сопровождающейся указанными жалобами в течение первых 2–3 дней от начала заболевания, возможно самолечение с помощью безрецептурных препаратов. В остальных случаях следует обязательно обращаться к врачу.
Уместно еще раз напомнить, что любой, на первый взгляд незначительный, симптом может быть началом серьезного заболевания или признаком обострения хронического заболевания. К «угрожающим» симптомам, позволяющим заподозрить наличие у больного серьезного заболевания и требующим обязательного направления пациентов к врачу, относятся следующие признаки:
1. Повышение температуры тела выше 39,0 °С (высокая лихорадка).
2. Повышение температуры тела сопровождается сильной болью, одышкой, расстройством сознания, судорогами.
3. При симптомах острого респираторного заболевания температура тела выше 38,0 °С сохраняется в течение 3 дней и более.
4. Температура тела выше 37,5 °С сохраняется 2 нед и более.
Особую угрозу повышенная температура тела представляет в случае, если она сопровождается спазмом сосудов кожи, нарушающим отдачу тепла (злокачественная гипертермия). Ее признаки:
1. Температура тела выше 40,0 °С.
2. Пестрая, «мраморная» окраска кожи.
3. На фоне жара, холодные на ощупь конечности.
Согласно современным воззрениям, если повышение температуры тела не сопровождается выраженным нарушением общего состояния, при ОРВИ следует снижать температуру 38 °С и выше. Стремление при ОРВИ нормализовать любую температуру тела не оправдано, так как это снижает выработку иммунитета к данному возбудителю. В такой ситуации целесообразны меры по лечению насморка, боли в горле, кашля. Следует особо подчеркнуть, что безрецептурные жаропонижающие средства в силу своего механизма действия не снижают незначительно повышенную температуру — 37,2–37,3 °С.
Общие рекомендации для пациентов
1. При повышенной температуре тела следует снизить физическую активность, при высокой — рекомендуется соблюдать постельный режим.
2. Следует регулярно проветривать помещение, чтобы поддерживать в нем невысокую температуру (температуру комфорта).
3. В период повышения температуры тела, когда больной ощущает дрожь, необходимо согреться, лечь под теплое одеяло.
4. На пике температуры тела, после того, как она перестала подниматься, охлаждение приносит субъективное ощущение облегчения состояния, поэтому можно раскрыться и/или обтереться водой комнатной температуры.
5. Снижение температуры тела направлено на улучшение общего самочувствия больного и не является самоцелью, так как не влияет на причину заболевания.
6. Целесообразно снижать лишь чрезмерно высокую (свыше 38,5–39 °С) температуру тела.
7. Жаропонижающие препараты не следует принимать регулярно с целью профилактики нового повышения температуры тела.
8. Повторную дозу жаропонижающего препарата следует принимать только при повторном повышении температуры тела.
9. Длительность самостоятельного применения жаропонижающих средств не должна превышать 3 дней.
10. Прием жаропонижающих средств целесообразно сочетать с приемом препаратов для симптоматического лечения кашля, насморка, боли в горле.
11. Не следует самостоятельно применять жаропонижающие средства при одновременном приеме антибиотиков (так как жаропонижающие препараты могут маскировать отсутствие эффекта антибактериальной терапии).
12. При повышенной температуре тела следует употреблять много жидкости (3–4 л в день).
13. Следует обеспечить повышенное поступление витаминов с пищей, исключить из рациона питания жирные продукты.
14. Для устранения мышечной или головной боли при простудных заболеваниях применяются те же лекарственные средства, что и для снижения температуры тела.
Советы для родителей
1. Соблюдение постельного режима.
2. Снижение повышенной температуры тела у детей следует начинать с физических методов охлаждения (обтирание водой комнатной температуры, проветривание помещения): этого часто бывает достаточно для ее снижения.
3. Наиболее надежным и безопасным жаропонижающим средством для детей является высокоочищенный парацетамол в детских лекарственных формах.
4. Детям парацетамол лучше давать в виде перорального раствора, так как он действует через 30–60 мин, а в свечах — через 1–2 ч.
5. У детей при ОРВИ назначение жаропонижающих препаратов принципиально необходимо при температуре тела выше 39 °С, и/или при мышечной ломоте, и/или при головной боли.
6. Детям первых 3 лет жизни жаропонижающие средства назначают при температуре тела выше 38 °С, если у них раньше отмечались судороги.
7. Жаропонижающие препараты не следует принимать регулярно, с целью профилактики нового повышения температуры тела.
8. Повторную дозу жаропонижающего средства необходимо принять только в случае повторного повышения температуры тела.
9. Длительность самостоятельного применения жаропонижающего препарата, без консультации с врачом, не должна превышать 2 дня.
10. Прием жаропонижающих средств целесообразно сочетать с применением препаратов для симптоматического лечения кашля, насморка, боли в горле.
11. Не следует самостоятельно применять жаропонижающие средства при одновременном приеме антибиотиков, так как эти препараты могут маскировать отсутствие эффекта антибактериальной терапии.
12. Не принимать парацетамол без консультации с врачом более 3 дней из-за опасности развития инфекционного процесса и несвоевременного назначения антимикробных средств.
13. При развитии гипертермии со спазмом периферических сосудов (холодные, бледные кисти и стопы, «мраморная» окраска кожи) после введения жаропонижающего препарата следует энергично растереть кожу ребенка до ее покраснения и срочно вызвать врача.
14. При повышении температуры тела у детей младше 2 лет следует порекомендовать обратиться к врачу.
Представляем характеристику трех основных действующих веществ, входящих в состав безрецептурных жаропонижающих препаратов (табл. 1). Для симптоматического лечения лихорадки наряду с традиционными таблетками разработаны различные усовершенствованные лекарственные формы, как твердые, так и жидкие (табл. 2).
| Таблица 1 | Основные средства для симптоматического лечения лихорадки |
| Активный ингредиент | Фармакологическая характеристика |
|---|---|
| Парацетамол (ацетаминофен) | Оказывает жаропонижающее, анальгезирующее, слабое противовоспалительное действие. Не оказывает повреждающего действия на желудочно-кишечный тракт (ЖКТ). Не влияет на агрегацию тромбоцитов |
| Ацетилсалициловая кислота | Оказывает жаропонижающее, анальгезирующее, слабое противовоспалительное действие. Снижает агрегацию тромбоцитов. Применяется после еды. При приеме следует воздержаться от употребления алкоголя. Противопоказан при беременности, заболеваниях ЖКТ, бронхиальной астме, у детей в возрасте до 15 лет. Не рекомендуется сочетать с приемом антикоагулянтов, пероральных гипогликемических средств, диуретиков, кортикостероидов. При приеме возможны боль в эпигастрии, шум в ушах, головокружение. Прием в дозе свыше 10 г может вызвать летальный исход у взрослых, у детей — свыше 3 г |
| Ибупрофен | Оказывает противовоспалительное, анальгезирующее, слабое жаропонижающее действие. Повышает неспецифическую резистентность организма, обладает иммуностимулирующим эффектом. Значительно слабее ацетилсалициловой кислоты влияет на ЖКТ. Не рекомендуется при гастрите, язвенной болезни желудка, колите, энтерите, гепатите. Не рекомендуется применять у детей в возрасте до 12 лет, в период беременности. Не рекомендуется сочетанное назначение с ацетилсалициловой кислотой, НПВП, алкоголем, гормональными контрацептивами |
| Таблица 2 | Клинико-фармацевтическая характеристика лекарственных форм жаропонижающих препаратов |
| Преимущества | Недостатки |
|---|---|
| Таблетки | |
| • Удобство и простота применения • Точность дозировки • Регулирование всасывания активных веществ по месту (желудок, кишечник) и времени • Возможность сочетания нескольких активных веществ • Возможность коррекции неприятного вкуса и запаха |
• Не все больные, особенно дети, могут легко проглатывать таблетки • Относительно медленное развитие эффекта (25–30 мин) • В зоне растворения возможно создание высокой концентрации действующего вещества и развитие раздражающего действия на слизистую оболочку ЖКТ • Балластные вещества, не имеющие терапевтической ценности, могут вызывать побочные явления (например аллергию) |
| Быстрорастворимые шипучие таблетки — сольвеллы | |
| • Легкость приема различными контингентами больных, включая детей • Быстрое всасывание и быстрое наступление эффекта (до 10 мин) • Меньшее влияние пищи на всасывание препарата • Значительное снижение раздражающего действия на слизистую оболочку ЖКТ |
• Более высокая цена по сравнению с обычными таблетками |
| Капсулы с микрогранулами, спансулы | |
| • Лучшая растворимость и всасываемость активных веществ по сравнению с таблетками • Возможность сочетания нескольких активных веществ • Возможность коррекции неприятного вкуса и запаха • Минимальное раздражающее действие на слизистую оболочку ЖКТ • Пролонгированное действие |
• Более высокая цена по сравнению с обычными таблетками • Не все больные, особенно дети, могут легко проглатывать капсулы |
| Гранулы/порошки для приготовления раствора для орального применения | |
| • Легкость приема различными контингентами больных, включая детей • Быстрое всасывание и быстрое наступление эффекта (до 10 мин.) • Приятный запах и вкус • Меньшее влияние пищи на всасывание препарата • Высокая точность дозирования |
— |
| Сиропы или суспензии | |
| • Легкость приема различными контингентами больных, включая детей • Быстрое всасывание и быстрое наступление эффекта (до 10 мин) • Приятный запах и вкус • Меньшее влияние пищи на всасывание препарата |
• Меньшая точность дозирования |
| Свечи/суппозитории | |
| • Удобство применения у детей, лежачих больных, стариков • Возможность использования при нарушении процесса глотания • Относительно высокая скорость всасывания и наступления эффекта (10–15 мин) • Отсутствие влияния пищи на всасывание препарата • Отсутствие влияния желудочных ферментов на активные вещества лекарства • Возможность назначения веществ, неприятных на вкус • Существенное снижение влияния активных веществ на функцию печени |
• Незначительное раздражающее действие на слизистую оболочку прямой кишки (у ряда лиц вследствие этого действия возможно стимулирование опорожнения кишечника) • Психологический дискомфорт (у некоторых пациентов) • Всасывание из прямой кишки НПВП может составлять 65–90% вследствие чего возможно снижение фармакологического эффекта • У детей возможно развитие диареи, поэтому применение суппозиториев может оказаться затруднительным и недостаточно эффективным |
Фармацевтическая опека при применении жаропонижающих препаратов
- Жаропонижающие средства применяются только при высокой температуре тела (38 °С и выше). Незначительно повышенную температуру тела (37,5 °С и ниже) такие препараты не снижают.
- Парацетамол — жаропонижающее и обезболивающее средство с минимальными побочными эффектами, — по этой причине его можно назначать детям, лицам пожилого возраста, беременным, пациентам с высоким риском развития патологии желудочно-кишечного тракта (ЖКТ), с бронхиальной астмой и патологией почек, с непереносимостью ацетилсалициловой кислоты.
- Высокая степень очистки позволяет повысить разовую дозу парацетамола до 1 г, суточную — до 4 г.
- Ацетилсалициловая кислота:
— может снижать агрегацию тромбоцитов и свертываемость крови, способствуя развитию кровотечений и геморрагического синдрома;
— характеризуется ульцерогенным (повреждающим слизистую оболочку желудка) действием;
— снижает диуретический эффект петлевых диуретиков (фуросемида, этакриновой кислоты).
- Препараты ацетилсалициловой кислоты:
– не назначают больным с пептической язвой желудка и двенадцатиперстной кишки, геморрагическими диатезами, бронхиальной астмой;
– не рекомендуется применять у детей в возрасте до 15 лет.
- В период беременности запрещается использовать препараты ацетилсалициловой кислоты, ибупрофена, мефенамовой кислоты.
- Ибупрофен следует с осторожностью сочетать с антикоагулянтами, антигипертензивными препаратами, тиазидными диуретиками.
- При использовании ибупрофена возможно головокружение, поэтому его не рекомендуется применять водителям и лицам других профессий, требующих повышенного внимания.
- Все жаропонижающие средства, особенно препараты ацетилсалициловой кислоты:
— следует принимать после еды;
— с особой осторожностью назначают больным бронхиальной астмой, эрозивно-язвенными поражениями ЖКТ, склонностью к кровотечениям, с заболеваниями печени, нарушением функции почек;
— не следует сочетать с алкоголем (резко возрастает опасность ульцерогенного действия, желудочного кровотечения).
Необходимо учитывать аргументы против обязательного назначения жаропонижающих средств при любом повышении температуры тела:
- лихорадка может служить единственным диагностическим индикатором заболевания;
- жаропонижающая терапия затушевывает клиническую картину заболевания, обеспечивая ощущение ложной безопасности;
- лихорадочная реакция — защитная, усиливающая иммунный ответ;
- жаропонижающая терапия несет в себе и определенный риск, включающий побочные эффекты препаратов.
Скорость снижения температуры тела должна составлять 1–1,5 °С за 30–60 мин.
Длительность применения жаропонижающих препаратов — не более 3 сут, анальгетиков — до 5 сут.
Парацетамол
Парацетамол (ацетаминофен, тайленол и др.) в большей степени угнетает церебральный синтез простагландинов, чем периферический, потому он не обладает (или обладает в минимальной степени) антитромбоцитарным эффектом (то есть не нарушает функцию тромбоцитов), не вызывает и не усиливает кровоточивость. Минимальный периферический эффект парацетамола создает еще одно важное преимущество его перед другими НПВП: парацетамол не уменьшает диурез, что при лихорадке у детей раннего возраста со склонностью к отеку мозга, токсикозам, судорогам — очень важное преимущество. Он обладает антипиретическим и анальгезирующим эффектом, но не оказывает противовоспалительного действия. Парацетамол является препаратом первого выбора в период беременности [2]. Обычная жаропонижающая и обезболивающая доза парацетамола составляет 10–15 мг/кг массы тела, ее можно назначать 3–4 раза в сутки. Суточная доза парацетамола у детей не должна превышать 60 мг/кг массы тела.
В настоящее время наиболее эффективными и безопасными средствами для лечения лихорадки признаны комбинированные препараты, содержащие парацетамол и аскорбиновую кислоту. Это обусловлено, с одной стороны, высокой эффективностью парацетамола как анальгетика-антипиретика, что подтверждено результатами многочисленных исследований, а с другой — антиоксидантными и иммуномодулирующими свойствами аскорбиновой кислоты, которая не только нивелирует гепатотоксическое действие парацетамола, но и оказывает положительное влияние на состояние иммунитета, что также было подтверждено результатами клинических исследований. Аскорбиновая кислота действует как кофактор во многих ферментативных процессах, увеличивает абсорбцию железа в кишечнике, принимает участие в образовании коллагена — важной соединительной ткани, которая входит в состав костей, хрящей, кожи, помогает поддерживать целостность эндотелия сосудов. Увеличение потребности в витамине С при повышенной температуре тела, воспалении и в период беременности связано с основным антиоксидантным свойством этого витамина, то есть с его способностью уменьшать количество свободных радикалов в организме. Доклинические исследования показали, что аскорбиновая кислота оказывает иммуномодулирующее влияние на гуморальный и неспецифичный иммунитет во время воспалительных процессов [3, 4].
Одним из таких препаратов является Лекадол плюс С, который содержит парацетамол 500 мг и аскорбиновую кислоту 300 мг. Препарат имеет форму теплого напитка, что наиболее показано пациентам с воспалением слизистой оболочки рта и глотки. Данная лекарственная форма обладает преимуществом перед таблетками и капсулами, поскольку их сложнее проглотить; применение препарата в жидкой лекарственной форме также рекомендуется больным с простудой или гриппом, которым показано обильное теплое питье.
КАШЕЛЬ
Кашель — это сложный рефлекторный акт, который возникает как защитная реакция при скоплении в воздухоносных путях слизи, мокроты, попадании инородного тела и направлен на обеспечение проходимости дыхательных путей.
Непродуктивный (сухой) — кашель, который не сопровождается выделением мокроты. Наиболее частые причины сухого кашля: кашель курильщиков; плеврит; сдавление бронхов новообразованием, инородное тело в дыхательных путях; коклюш; острый бронхит (в начале заболевания); туберкулез; рак легкого (в начале заболевания); острая пневмония (в начале заболевания); абсцесс легкого (в начале заболевания); ложный круп; эмфизема легких; ларингит; трахеит; бронхиальная астма (в начале заболевания); вдыхание раздражающих веществ [5].
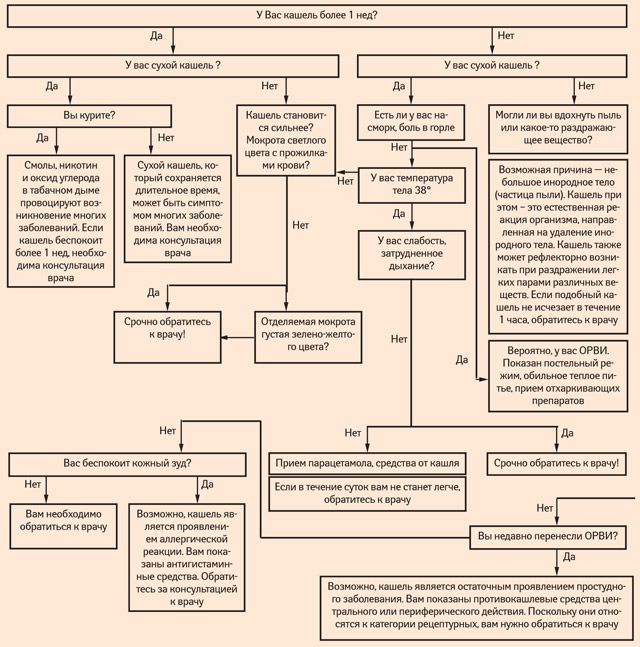
«Угрожающие» симптомы, требующие обязательной консультации врача:
- кашель, продолжающийся более недели (особенно в тех случаях, когда с течением времени отмечается его усиление);
- кашель, сопровождающийся длительно (неделями) температурой тела 37,5–38 °С;
- кашель, сопровождающийся высокой (выше 38 °С) температурой тела в течение 3 и более дней;
- кашель, сопровождающийся одышкой, болью в грудной клетке при дыхании;
- кашель, сопровождающийся отделением густой зеленоватой мокроты;
- кашель, сопровождающийся отделением мокроты с прожилками крови;
- кашель с приступами удушья;
- сопутствующая кашлю слабость, уменьшение массы тела;
- обильное потоотделение (особенно по ночам), озноб;
- внезапный приступ сильного кашля;
- сильный кашель в течение часа без перерыва;
- обильное отделение мокроты;
- изменение голоса [6, 7].
Продуктивный (влажный) — кашель, который сопровождается выделением мокроты. Наиболее частые причины влажного кашля: острые респираторные заболевания; пневмония; бронхоэктатическая болезнь; бронхиальная астма в период обострения; хронический бронхит; туберкулез легких; опухоли легкого [5].
Если сухой кашель, в подавляющем большинстве случаев, требует лечебно-диагностических вмешательств со стороны врача, то продуктивный, напротив, представляет собой обширное поле для фармацевтической опеки.
Алгоритм беседы провизора и пациента с лихорадкой
Фармацевтическая опека пациентов с кашлем
Не все препараты для лечения кашля действуют одинаково (табл. 3, 4 [8, 9]). Муколитики — препараты выбора, средства первой линии терапии при лечении продуктивного кашля. Муколитики прямого действия начинают оказывать влияние на бронхиальный секрет сразу после попадания в кровь (прямое действие на мокроту). Поэтому их эффект развивается быстрее, чем у отхаркивающих препаратов, проявляющих свое действие лишь на 2–3-й день приема.
| Таблица 3 | Основные группы препаратов для применения при непродуктивном кашле |
| Активный ингредиент | Фармакологическая характеристика |
|---|---|
| Противокашлевые средства центрального действия (наркотические) | |
| Метилморфин (кодеин) | Угнетает кашлевой и дыхательный центры. Противопоказан в период беременности и детям в возрасте до 2 лет. Вызывает привыкание и лекарственную зависимость. Может вызывать сонливость, запор. Противопоказан одновременный прием с алкоголем, снотворными, анальгетиками, психотропными средствами |
| Декстрометорфан | Синтетический аналог кодеина. В меньшей степени выражены побочные эффекты и способность угнетать дыхательный центр. Противопоказан в период беременности и детям в возрасте до 2 лет. Противопоказан одновременный прием с алкоголем, снотворными, анальгетиками, психотропными препаратами, амиодароном |
| Противокашлевые средства центрального действия (ненаркотические) | |
| Глауцина гидрохлорид | Угнетает кашлевой центр, при этом не угнетает дыхания. Не вызывает привыкания и пристрастия. Оказывает гипотензивное и спазмолитическое действие. Противопоказан гипотоникам |
| Окселадин | Синтетическое противокашлевое средство, угнетает кашлевой центр. Переносится хорошо. Редко возникают тошнота, рвота, сонливость |
| Бутамирата цитрат | Синтетическое противокашлевое средство, угнетает кашлевой центр. Дополнительное отхаркивающее и противовоспалительное действие. Не рекомендуется в I триместр беременности, в период кормления грудью. Противопоказан детям в возрасте до 3 лет |
| Противокашлевые средства периферического действия (ненаркотические) | |
| Преноксдиазин | Синтетический противокашлевой препарат комбинированного действия. Уменьшает возбудимость кашлевого центра, не угнетает дыхания. Оказывает местноанестезирующее действие, снижает возбудимость периферических рецепторов, препятствует развитию бронхоспазма. Таблетки следует проглатывать, не разжевывая (в противном случае возможны онемение, нечувствительность слизистой оболочки полости рта). В период беременности следует назначать с особой осторожностью |
| Таблица 4 | Муколитики — препараты первой линии терапии при продуктивном кашле |
|
Активный ингредиент |
Фармакологическая характеристика |
|||||||
|
||||||||
1. Противокашлевые средства центрального и периферического действия не назначаются при продуктивном кашле!
2. Противокашлевые средства, содержащие кодеин, декстрометорфан, бутамират не назначают в период беременности и кормления грудью, а также детям в возрасте до 2 лет. Муколитики амброксол и бромгексин противопоказаны в I триместр беременности [2].
3. Противокашлевые препараты центрального действия способны угнетать центральную нервную систему, вызывать вялость, сонливость, головокружение, что необходимо учитывать людям, чья работа требует концентрации внимания, водителям транспортных средств.
4. Противокашлевые препараты центрального действия категорически нельзя применять вместе с алкоголем и другими препаратами, которые угнетают дыхательный центр, ввиду возможной остановки дыхания.
5. Противокашлевые препараты нельзя применять одновременно с экспекторальными и муколитическими средствами.
6. Таблетки либексина необходимо проглатывать не разжевывая, так как возможно онемение слизистой оболочки рта и глотки. Либексин противопокан гипотоникам.
7. Бромгексин не рекомендуется применять пациентам с патологией печени — возможно нарушение метаболизма препарата. По этой же причине не назначают детям в возрасте до 3 лет [1].
8. Экспекторальные препараты рефлекторного действия противопоказаны при заболеваниях ЖКТ (гастрит, язвенная болезнь желудка).
9. Ацетилцистеин (для форм выпуска в порошках) может провоцировать бронхоспазм у больных с бронхиальной астмой.
10. При применении экспекторальных и муколитических средств необходимо употреблять большое количество жидкости для облегчения отхождения мокроты [6, 7, 10, 11].
Ацетилцистеин
Ацетилцистеин — муколитическое, отхаркивающее средство, которое применяется для разрежения мокроты при заболеваниях дыхательной системы, сопровождающихся образованием густой слизи. Ацетилцистеин является производным аминокислоты цистеин. Действует секретолитически и повышает моторику респираторного тракта. Муколитический эффект препарата имеет химическую природу. За счет наличия свободной сульфгидрильной группы ацетилцистеин разрывает дисульфидные связи кислых мукополисахаридов, что приводит к деполимеризации мукопротеидов гнойной мокроты. В результате этого вязкость мокроты уменьшается. Обладает также антиоксидантными пневмопротекторными свойствами, обусловленными связыванием и обезвреживанием химических радикалов его сульфгидрильными группами. Кроме того, препарат способствует повышению синтеза глутатиона — важного фактора химической детоксикации. Эти особенности ацетилцистеина делают его эффективным антидотом при передозировке парацетамола и острых отравлениях некоторыми токсическими веществами (альдегидами, фенолами).
Показания. Лечение острой и хронической патологии бронхолегочной системы при заболеваниях, сопровождающихся повышенным образованием мокроты с ухудшением отхаркивания.
Противопоказания. Язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения, кровохарканье, легочное кровотечение.
Формы выпуска. Препарат АЦЦ представлен в широком многообразии лекарственных форм: производитель позаботился о максимальной оптимизации доставки, предусмотрев наиболее важные аспекты — различную силу действия и пролонгированный эффект, затруднения глотания, удобство приготовления, самый ранний возраст пациента.
- АЦЦ 100, 200 — шипучие таблетки по 20 штук.
- АЦЦ горячий напиток — порошок для приготовления горячего напитка для внутреннего применения — 200 мг (20 пакетиков) и 600 мг (6 пакетиков).
- АЦЦ-лонг — шипучие таблетки (600 мг), 10 штук в тубе.
- АЦЦ порошок для приготовления раствора для перорального приема — 100, 200 мг по 2 штуки в упаковке.
- АЦЦ детский — порошок для приготовления раствора для внутреннего приема 30 г во флаконе на 75 мл (по 20 мг/мл) и 60 г во флаконе на 150 мл (по 20 мг/мл) [11].
Особые указания
- Осторожно применяют АЦЦ при язвенной болезни желудка или двенадцатиперстной кишки.
- Для лучшего муколитического эффекта при лечении ацетилцистеином следует употреблять большое количество жидкости.
- 10 мл готового перорального раствора содержат 0,31 углеводную единицу, что необходимо принять к сведению больным с сахарным диабетом.
- Новорожденным и детям до 1 года жизни ацетилцистеин применяют исключительно по жизненным показаниям под строгим врачебным контролем. Рекомендуемую дозировку (10 мг/кг массы тела) изменять нельзя.
- АЦЦ 200 не используют у детей в возрасте до 2 лет.
- АЦЦ лонг не рекомендуется детям в возрасте до 14 лет.
- Быстрота реакции при вождении автомобиля и работе с техникой не изменяется при приеме ацетилцистеина.
ПРОФИЛАКТИКА ПРОСТУДЫ
Ввиду того, что специфическая профилактика простудных заболеваний возможна только в случае гриппа (вакцинация), то наиболее безопасным и предпочтительным способом коррекции этой группы заболеваний является неспецифическая профилактика, которая осуществляется с помощью иммуномодуляторов [12–15]. Иммунотропные препараты должны назначаться только врачом после изучения иммунологического статуса пациента. Однако стоит остановиться отдельно на таком классе иммунотропных препаратов, как иммуномодуляторы. Их отличительной особенностью является то, что они не действуют на неповрежденные звенья иммунной системы, однако восстанавливают ее «поврежденные» звенья. Это единственная категория иммунотропных препаратов, которая может назначаться без предварительной консультации с врачом.
В этой группе есть безрецептурный препарат, который может рекомендовать провизор, особенно в ситуации, когда эпидемиологическая обстановка привлекает в аптеку огромное количество посетителей. К числу немногих препаратов с оптимальным соотношением эффективности и безопасности, доступности (физической, так как всегда есть в наличии, и экономической, так как невысока стоимость) относят фитопрепараты, содержащие экстракт эхинацеи. Наиболее хорошо изученным среди препаратов растительного происхождения является экстракт эхинацеи пурпурной, который проявил удовлетворительную клиническую эффективность при высоком профиле безопасности. Это дает возможность широко применять препараты эхинацеи для лечения и профилактики простудных заболеваний у взрослых и детей. Все основные свойства экстракта эхинацеи пурпурной могут быть рассмотрены на примере препарата Иммунал, который является хорошо изученным и положительно зарекомендовавшим себя иммуномодулирующим средством.
Иммунал
Иммунал — растительный лекарственный препарат, полученный из свежесобранных цветущих частей растения эхинацеи пурпурной. Эхинацея пурпурная содержит биологически активные вещества, стимулирующие неспецифическую иммунную систему, усиливая защитные силы организма. Основными активными ингредиентами эхинацеи пурпурной являются производные кофейной кислоты (цикориевая кислота и ее эфиры), алкамиды и полисахариды, которые проявляют иммуностимулирующую активность. Неспецифическая иммунная стимуляция проявляется в основном в повышении фагоцитарной активности гранулоцитов и макрофагов. Повышается высвобождение цитокинов, которые стимулируют другие клетки иммунной системы. Установлена также противовирусная активность эхинацеи пурпурной в отношении вирусов гриппа и герпеса. В связи с иммуностимулирующей активностью препарата Иммунал у человека повышается устойчивость к инфекциям дыхательной системы. Препарат имеет высокий профиль безопасности. Среди других средств на основе эхинацеи Иммунал выделяется принципиальными особенностями: это один из немногих препаратов эхинацеи, для приготовления которого используется не настой или экстракт травы, а вытяжка из свежего сока цветущего растения, позволяющая получить максимум полезных веществ и не изменить при этом ни свойства, ни качества натурального сырья.
Показания. Для повышения защитных сил организма с целью профилактики простуды и гриппа; при первых признаках ОРВИ; в составе комплексной терапии хронических рецидивирующих воспалительных заболеваний дыхательной системы; при длительной антибиотикотерапии инфекционных заболеваний.
Клинически доказанная эффективность. Препараты эхинацеи — самые широко применяемые в мире. Не менее 234 клинических исследований посвящены изучению эффективности и безопасности препаратов эхинацеи в качестве средств профилактики и лечения простуды и ОРВИ. Препарат Иммунал изучался в России, проведенные клинические исследования подтвердили эффективность и безопасность его применения у взрослых и детей.
Профилактика. Натуральный иммуностимулятор Иммунал повышает защитные силы организма, помогая не заболеть. Исследования НИИ гриппа РАМН показали, что назначение препарата Иммунал с целью профилактики гриппа и ОРВИ эффективно у взрослых и детей. Иммунал способствует укреплению иммунитета, снижая риск заболеть простудными заболеваниями в 2–3 раза. С профилактической целью рекомендуется принимать Иммунал не менее 7 дней (продолжительность непрерывного курса лечения не должна превышать 8 нед). Поскольку эффект препарата Иммунал начинает развиваться через 1 нед, курс лечения перед сезонными и эпидемическими подъемами заболеваемости инфекционными респираторными заболеваниями необходимо начинать заблаговременно.
Лечение. Применение препарата Иммунал в первые часы заболевания позволяет сократить длительность заболевания на 3 дня, а также уменьшить выраженность основных симптомов. По данным кафедры инфекционных болезней Российского государственного медицинского университета, Иммунал эффективен в составе комплексной терапии при острых респираторных заболеваниях у часто болеющих детей. По данным Волгоградского ГМУ, у детей, получающих Иммунал, отмечали более легкую форму течения заболевания. При лечении инфекционного заболевания в составе комбинированной терапии Иммунал рекомендуется принимать курсом не менее 7 дней.
Восстановление. После перенесенного заболевания иммунная система может быть истощена и ослаблена. Для предотвращения повторных заболеваний и восстановления работы иммунной системы целесообразно применение мягких иммуностимулирующих средств. При склонности к частым респираторным заболеваниям и затяжному течению хронических инфекционных заболеваний, при длительном назначении антибактериальной терапии иммунной системе необходима дополнительная поддержка. При применении препарата Иммунал иммунная система активизируется, восстанавливая свои защитные свойства. Применение Иммунала разрешено в детском возрасте с 6 лет.
Список использованной литературы
1. Клиническая фармакология в педиатрии: Учебное пособие/ В.П. Булатов и др. — 2-е изд. — Ростов н/Д: Феникс, 2006. — 240 с.
2. Лекарственная терапия в период беременности и лактации [Текст]/ К. Шефер, Х. Шпильманн, К. Феттер; пер. с нем.; под ред. Б.К. Романова. — М.: Логосфера, 2010. — 768 с.
3. Минделл Э. Справочник по витаминам и минеральным веществам/Перевод с английского.— М.: Медицина и питание, 1997.— С. 66–69, 161.
4. Ковлер М.А. Витамины в повседневной врачебной практике//Medical Market.— 1998.— № 30.— С. 33–39.
5. Фармацевтическая опека: атлас / И.А. Зупанец, В.П. Черных, В.Ф. Москаленко и др./ Под ред. И.А. Зупанца, В.П. Черных. — К.: Фармацевт Практик, 2004. — 192 с.
6. Фармацевтическая опека: курс лекций для провизоров и семейных врачей / И.А. Зупанец, В.П. Черных, С.Б. Попов и др. / Под ред В.П. Черных, И.А. Зупанца. – Х.:Фармитэк, 2006. – 536 с.
7. Клиническая фармакология: Учеб. для студ. высш. учеб. завед.: В 2 т. Т. 2 / С.В. Налетов, И.А. Зупанец, Т.Д. Бахтеева, В.И. Мальцев и др.; Под ред. И.А. Зупанца, С.В. Налетова, А.П. Викторова. — Харьков: Изд-во НФаУ: Золотые страницы, 2005. — 400 с.
8. Вилковыский Ф.А., Верткин А.Л., Городецкий В.В. и др. Клиническая фармакология кашля // Международный медицинский журнал.— 1997.— № 3.— С. 41–45.
9. Фещенко Ю.І., Яшина Л.А. Вирішення основних терапевтичних проблем у фтизіопульмонології за допомогою засобів, зареєстрованих в Україні // Ліки — 1995.— № 5.— С. 27–32.
10. Клиническая фармакология: учеб. / Под ред. В.Г. Кукеса. – 4-е изд., перераб. и доп. – М.: ГЭОТАР-Медиа, 2009. — 1056 с.
11. Компендиум 2011 — лекарственные препараты / Под ред. В.Н. Коваленко, А.П. Викторова. — К.: МОРИОН, 2011. — 2270 с.
12. Лесков В.П. Иммуностимуляторы. Аллергия, астма и клиническая иммунология, 1999. — № 4. — С. 1225.
13. Hadden J.W. Immunostimulants. Immunol.Today, 1993. — V. 14. — Р. 275–280.
14. Хаитов Р.М., Пинегин Б. В., Латышева Т.В. Методические указания по испытанию новых иммуномодулирующих лекарственных средств. Ведомости научного центра экспертизы и государственного контроля лекарственных средств, 2002. — № 1. — С. 11–21.
15. Ершов Ф.И. Антивирусные препараты. Справочник. — М.: Медицина, 1998.
16. Наказ МОЗ України від 16.05.2011 № 284 «Про затвердження протоколів провізора (фармацевта)»
17. Клінічнафармація (фармацевтичнаопіка): підруч. длястуд. вищ. мед. (фармац) навч. закл. /І.А. Зупанець, В.П. Черних, Т.С. Сахарова та ін.; за ред. В.П. Черних, І.А. Зупанця. — Х.: НФаУ: Золотісторінки, 2011. — 704 с.
18. Таточенко В.К. Профилактика ОРВИ у детей с аллергией. Справ.педиатра. 2008; 10: 21–5.
1-10-СНД-ОТС-09-12
Информация для медицинских и фармацевтических работников
АЦЦ® (ACC®), ACETYLCYSTEINUM, АЦЦ® 100, табл. шип. 100 мг, № 20 Ацетилцистеин 100, прочие ингредиенты: кислота лимонная, натрия гидрокарбонат, маннит, лактоза, кислота аскорбиновая, натрия цитрат, сахарин, сорбит, ароматизатор № UA/8272/01/01 от 13.10.2009 до 13.10.2014; пор. д/п р-ра д/перор. прим. 100 мг пакетик 3 г, № 20 Ацетилцистеин; прочие ингредиенты: сахароза, кислота аскорбиновая, сахарин, ароматизатор № UA/2030/02/01 от 26.06.2007 до 26.06.2012; АЦЦ® 200, табл. шип. 200 мг, № 20 Ацетилцистеин 200 мг; прочие ингредиенты: кислота лимонная, натрия гидрокарбонат, маннит, лактоза, кислота аскорбиновая, натрия цитрат, сахарин, сорбит, ароматизатор № UA/8272/01/02 от 13.10.2009 до 13.10.2014; пор. д/п р-ра д/перор. прим. 200 мг пакетик 3 г, № 20 Ацетилцистеин 200 мг; прочие ингредиенты: сахароза, кислота аскорбиновая, сахарин, ароматизатор № UA/2031/02/01 от 26.06.2007 до 26.06.2012; АЦЦ® ЛОНГ, табл. шип. 600 мг туба, № 10 Ацетилцистеин 600 мг; прочие ингредиенты: кислота аскорбиновая, сахарин, лактоза, кислота лимонная, маннитол, натрия карбонат, натрия цитрат, натрия цикламат, натрия гидрокарбонат, ароматизатор. № UA/6568/01/01 от 26.06.2007 до 26.06.2012, АЦЦ® ГОРЯЧИЙ НАПИТОК, пор. д/п горяч. нап. д/перор. прим. 200 мг/3 г пакетик 3 г, № 20 Ацетилцистеин 200 мг/3 г № UA/6568/02/02 от 13.10.2009 до 13.10.2014; пор. д/п горяч. нап. д/перор. прим. 600 мг/3 г пакетик 3 г, № 6 Ацетилцистеин 600 мг/3 г; прочие ингредиенты: сахароза, кислота аскорбиновая, сахарин натрия, вкусовые добавки № UA/6568/02/01 от 13.10.2009 до 13.10.2014; АЦЦ® ДЕТСКИЙ, пор. д/оральн. р-ра 20 мг/мл фл. 30 г, д/п 75 мл р-ра, № 1, пор. д/оральн. р-ра 20 мг/мл фл. 60 г, д/п 150 мл р-ра, № 1 Ацетилцистеин 20 мг/мл; прочие ингредиенты: метилпарагидроксибензоат, пропилпарагидроксибензоат, сорбитол, натрия цитрат, ароматизатор. Фармацевтическая группа. Средства, применяемые при кашле и простудных заболеваниях. Код АТС. R05C B01. Показания. Острые и хронические заболевания бронхолегочной системы, сопровождающиеся повышенным образованием мокроты с ухудшением отхаркивания; острый и хронический бронхит; бронхоэктазы; хронический обструктивный бронхит, муковисцидоз, трахеит. Побочные эффекты. Крайне редко могут возникать изжога, тошнота, рвота, диарея, головная боль, стоматит, шум в ушах, аллергические реакции, артериальная гипотензия, бронхоспазм (у лиц с гиперреактивностью бронхов), кожная сыпь и зуд, тахикардия. Метилпарагидроксибензоат и пропилпарагидроксибензоат могут стать причиной единичных реакций повышенной чувствительности. При первых признаках реакций гиперчувствительности прием препарата прекращают.
ЛЕКАДОЛ ПЛЮС C (LECADOL PLUS C), № UA/10960/01/01 от 01.09.2010 до 01.09.2015. Состав и форма выпуска. Гран. д/оральн. р-ра пакет, № 10, № 20 парацетамол 500 мг, кислота аскорбиновая 300 мг. Фармацевтическая группа. Анальгетики. Код АТС. N02B E51. Показания. Симптоматическое лечение простуды и гриппа, сопровождающихся высокой температурой тела, головной болью, болью в мышцах и суставах, ангиной. Побочные эффекты.Классификация побочных эффектов по системам органов и частоте их возникновения: очень часто (≥1/10), часто (≥1/100,
ИММУНАЛ® (IMMUNAL), ECHINACEA PURPUREA/ANGUSTIFOLIA* Фармацевтическая группа. Иммуностимуляторы. Код АТС. L03A X18**. Состав и форма выпуска. Табл. 80 мг, № 20 Сок эхинацеи пурпурной высушенный 80 мг, 1 таблетка содержит 80 мг высушенного сока, полученного из цветущей свежесобранной травы эхинацеи пурпурной. № UA/2837/02/01 от 23.07.2007 до 23.07.2012, кап. д/перорал. прим. фл. 50 мл, № 1, 1 мл раствора содержит 0,8 мл сока эхинацеи пурпурной (Echinacea purpurea L. herba). Прочие ингредиенты. Сорбита раствор (Е420), этанол. № UA/8323/01/01 от 05.03.2010 до 05.03.2015. Показания. Таблетки: профилактика и лечение простудных заболеваний и гриппа. Как вспомогательное средство при длительной антибиотикотерапии инфекционных заболеваний. Капли: для повышения защитных сил организма с целью профилактики простуды и гриппа; лечение в составе комплексной терапии заболеваний дыхательной системы (ринорея, фарингит, кашель), обусловленных вирусными и бактериальными инфекциями; как вспомогательное средство при длительной антибиотикотерапии хронических инфекций, которые сопровождаются снижением иммунитета. Побочные эффекты. Возможны кожная сыпь, зуд, отек лица, одышка, головокружение, артериальная гипотензия. При длительном применении (более 8 нед) может возникнуть лейкопения.
АЦЦ
Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим