|
Термін «йододефіцитні захворювання» дає підстави припустити, що їх патогенез пов’язаний з безпосереднім негативним впливом дефіциту йоду на функціональний стан багатьох органів і систем. У людському організмі найбільше використовує йод щитовидна залоза — у якості необхідного вихідного матеріалу для синтезу тиреоїдних гормонів. Однак сучасний рівень знань про ефекти цих гормонів, клінічні прояви гіпотиреоїдних станів дозволяє з упевненістю казати, що безпосередньою причиною формування йододефіцитних захворювань є гіпотироксинемія, яка, як правило, має асимптоматичний характер. Таким чином, саме прихована гіпотироксинемія, що нерідко супроводжує існуючий тривалий час зоб, спричинює розвиток йододефіцитних захворювань.
Найважчі наслідки прихованої гіпотироксинемії — це інтелектуальні порушення, що призводять до зниження інтелектуального потенціалу населення у регіонах зобної ендемії (Delange F., 2001). У подальшому житті тиреоїдні гормони продовжують впливати на функціональний стан ЦНС. Підвищуючи рівень обмінних процесів, активізуючи енергетичний обмін, підсилюючи катехоламіновий пресорний ефект, тиреоїдні гормони підвищують активність мозку, інтелектуальну працездатність людини, її здатність до навчання. У регіонах зобної ендемії деяке зниження інтелектуальної працездатності у великої кількості осіб із зобом може стати причиною зниження інтелектуального потенціалу населення. Особливо небезпечним є зниження інтелектуальної працездатності, а отже і здатності до навчання, в дітей і підлітків, тому що саме в цьому віці людина одержує необхідний обсяг базових знань, що багато в чому визначає інтелектуальні можливості в подальшому житті.
Йодна профілактика — пріоритетний напрямок у ліквідації зобної ендемії. У йододефіцитних регіонах таку профілактику слід проводити постійно. На жаль, у нашій країні була значна перерва в її проведенні. Сучасний стан зобної ендемії в Україні багато в чому зумовлений і цією обставиною. Зараз йодна профілактика активно відновлюється в багатьох регіонах. Однак варто нагадати, що в осіб з високим ризиком розвитку йододефіцитних захворювань йодна профілактика може бути достатньо ефективною лише, якщо її проводять дозованими йодовмісними препаратами та активно контролюють.

Препарати, що застосовують для профілактики йодної недостатності, повинні містити чітко визначену дозу йоду в кожній таблетці, щоб забезпечити потреби осіб різного віку. Для групової та індивідуальної йодної профілактики різних категорій населення можна використовувати препарат ЙОДОМАРИН® виробництва компанії «Берлін-Хемі Менаріні». Таблетка містить 100 або 200 мкг калію йодиду, її прийом дозволяє забезпечити добову потребу як дітей, так і дорослих в цьому мікроелементі.
Метою цього дослідження є вивчення ефективності застосування препарату ЙОДОМАРИН® для профілактики та лікування ендемічного зоба. Дослідження проводили на території Коломийського району Івано-Франківської області у двох школах сіл Марківка і Рунгури, оскільки тут була виявлена йодна недостатність середнього ступеня тяжкості.
Всього були обстежені 105 дітей віком 10 і 11 років. Діти були розділені на три групи:
- перша група — 30 школярів із села Марківка, яким було призначено ЙОДОМАРИН® у дозі 100 мкг в домашніх умовах щоденно після сніданку. Таблетки давали батьки.
- друга група — 60 школярів із села Рунгури, які отримували препарат у тій самій дозі 5 разів на тиждень, крім суботи і неділі. Таблетки давала медсестра на початку першого уроку.
- контрольна група, до якої увійшли 15 школярів, які не одержували препарат.
Учнів обстежували до прийому препарату, через 3 і 6 міс від початку прийому ЙОДОМАРИНУ. Ці вікові групи були вибрані, враховуючи той факт, що анатомо-функціональний стан щитовидної залози у дітей цього віку найчіткіше відображає поточний статус йодного забезпечення і менш варіабельний, ніж у підлітків упродовж пубертатного періоду. Для більш повного охоплення населення, крім обстеження організованих дитячих колективів (учнів шкіл), застосовували також методи подвірного обходу. Для оцінки ступеня вираженності йододефіцитних захворювань були використані такі методи:
1. Антропометричні (зріст, маса тіла).
2. Пальпаторне обстеження щитовидної залози з оцінкою розмірів за класифікацією ВООЗ.
3. Ультразвукове обстеження щитовидної залози з визначенням об’єму. У якості нормативних (50 і 97 перцентилів) були взяті показники об’ємів щитовидної залози у дітей і дорослих, що проживають за умов адекватного забезпечення йодом. Якщо об’єм щитовидної залози перевищував значення 97 перцентилів, це розцінювали як збільшення щитоподібної залози.
4. Визначення концентрації йоду проводили у разових порціях сечі згідно з реакцією Sandell-Kolthoff за методом Dunn та співавт. в лабораторії епідеміології ендокринних захворювань Інституту ендокринології та обміну речовин ім. В.П. Комісаренка АМН України (керівник — доктор медичних наук В.І. Кравченко). Результати вмісту йоду в сечі представлені у мкг/л.
5. Визначення концентрацій ТТГ, Т4, Т3 методом імуноферментного аналізу проводили в імунологічній лабораторії Івано-Франківської обласної клінічної лікарні з використанням наборів «Novumdiagnostics, inc Diagnostic Automation», імуноферментне визначення антитіл до ТГ та мікросомальної фракції у сироватці крові — наборами «БАТ» («Біоаналітичні технології», Харків).
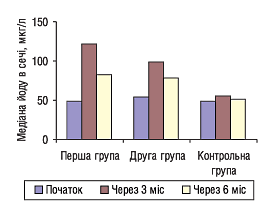
Статистичну обробку отриманих результатів проводили за допомогою статистичної програми Excel, застосовуючи також непараметричні методи порівняння (критерій Манна — Уїтні) та рангової кореляції, оскільки розподіл показників об’єму щитовидної залози і концентрації йоду в сечі відрізняється від нормального і носить асиметричний характер. Достовірність відмінностей ознак встановлювали за допомогою t-критерію Стьюдента. До прийому ЙОДОМАРИНУ медіана концентрації йоду в сечі в обстежуваних групах була нижче 100 мкг/л і становила у першій групі 49 мкг/л, у другій — 54 мкг/л, у контрольній — 48 мкг/л.
Знижену екскрецію йоду з сечею відзначали у 93% дітей першої групи, у 80% — другої та у 82% — третьої. Серед обстежених переважали діти з концентрацією йоду в діапазоні від 20 до 99 мкг/л: у першій групі — 82%, у другій — 62%, у контрольній — 71%, тобто у дітей виявляли йодну недостатність здебільшого легкого і середнього ступеня тяжкості.
Середні показники йодурії: у дітей першої групи концентрація йоду в сечі становила 59,8 мкг/л, другої групи — 61,6 мкг/л, контрольної — 51,6 мкг/л. Достовірних відмінностей між цими показниками виявлено не було (Р>0,5 для першої, другої та контрольної груп).
Збільшення щитовидної залози за даними волюмометрії було встановлено у 36,7% школярів першої групи, у 46,7% — другої групи та у 40% — контрольної групи. Середній об’єм щитовидної залози у першій групі становив: у дітей віком10 років — 6,8±0,4 мл, 11 років — 7,4±0,8 мл. Аналогічний показник у другій групі: у дітей віком 10 років — 7,5±0,6 мл, 11 років — 8,2±0,4 мл. У контрольній групі середній об’єм залози у дітей віком10 років становив 5,9±0,8 мл, 11 років — 6,4±1,1 мл. Через 3 міс у першій групі медіана концентрації йоду підвищилася до нормальних значень — 121 мкг/л, у другій групі вміст йоду в сечі також збільшився, але залишався в діапазоні легкої йодної недостатності — 99 мкг/л. У контрольній групі достовірного збільшення вмісту йоду в сечі не відзначали (рисунок). Відсоток дітей, які мають йодну недостатність, знизився до 38% у першій групі, до 52% — у другій і залишився на початковому рівні у контрольній групі.
|
Середні показники йодурії також достовірно підвищилися порівняно з початковим рівнем: у першій групі — до 127±15 мкг/л (Р<0,001), у другій — до 118±9 мкг/л (Р<0,001), у контрольній групі достовірного збільшення виділення йоду з сечею не відзначали (Р>0,1).
Через 6 міс, незважаючи на продовження прийому ЙОДОМАРИНУ, відзначали деяке зниження екскреції йоду з сечею у всіх групах (медіана вмісту йоду в сечі становила 83, 78 і 52 мкг/л відповідно), а також зменшення відсотка дітей, що мають концентрацію йоду в сечі >100 мкг/л: у першій групі до 39,3%, у другій — до 27,6%, у контрольній — до початкового рівня 18,2%. Середній рівень йодурії незначно знизився: у першій групі — до 118,3±16,2 мкг/л, у другій — до 95,2±9,5 мкг/л (різниця з початковими показниками була достовірною (Р<0,001 для першої групи і Р<0,01 для другої групи), у контрольній групі достовірного зниження концентрації йоду в сечі не відзначали (Р>0,1).
Таким чином, результати дослідження показали, що мешканці обстежених районів мають потребу в додатковому споживанні йоду. Регулярний прийом 100 мкг ЙОДОМАРИНУ щоденно дозволяє підтримувати нормальну концентрацію йоду в сечі у дітей.
Частота випадків збільшення щитовидної залози через 6 міс, незважаючи на зміни показників ренальної екскреції йоду, знизилася в обох групах майже вдвічі: з 13,8 до 7,1% (у 1,9 рази) у першій і з 23,3 до 12,5% (у 1,7 рази) у другій групі. У контрольній групі частота збільшення щитовидної залози не змінилася.
Попри те, що діти стали старшими на 6 міс і теоретично середній об’єм щитовидної залози повинен був збільшитися, у першій групі він практично не змінився: 6,1±0,4 мл у дітей віком 10 років і 7,0±0,8 мл у дітей віком 11 років, відмінності з початковим рівнем були недостовірними в обох групах (Р>0,2 i Р>0,5 відповідно). У дітей другої групи також не відзначено достовірного зниження середнього об’єму залози. У контрольній групі достовірного збільшення середнього об’єму щитоподібної залози не відзначали (Р>0,5).
Таким чином, прийом 100 мкг ЙОДОМАРИНУ нормалізує показники йодного обміну у дітей, що проживають в районах з помірним дефіцитом йоду впродовж усього періоду його застосування, не призводячи до розвитку побічних ефектів. Різні режими прийому препарату (щоденно або 5 днів на тиждень) суттєво не впливають на якість лікування: в обох випадках спостерігається зниження частоти збільшення щитовидної залози майже у 1,5–2 рази, а також зменшення її об’єму у більшості школярів. При цьому величина, на яку зменшується тиреоїдний об’єм, вища у дітей з більшими розмірами щитовидної залози до початку дослідження.
Було виявлено високу ефективність використання ЙОДОМАРИНУ з метою профілактики та лікування ендемічного зоба в районах з легким і помірним ступенем йодної недостатності. Відповідальність за його застосування можна покласти як на батьків, так і на медичний персонал навчальних закладів.
Отже, як лікування, так і профілактика дифузного нетоксичного (ендемічного) зоба насамперед повинні бути скерованими на ліквідацію йодної недостатності, тобто усунення основної причини захворювання. Тому призначення препаратів йоду (ЙОДОМАРИНУ) слід вважати найдоцільнішим методом лікування ендемічного зоба.
Підбиваючи підсумки дослідження, спробуємо виділити основні його аспекти.
1. Ендемічний зоб та інші захворювання, спричинені дефіцитом йоду, становлять важливу медико-соціальну проблему і вимагають здійснення невідкладних лікувально-профілактичних заходів із ліквідації йодної недостатності. Епідеміологічні дослідження, проведені у різних клімато-географічних ярусах українських Карпат, встановили йодну недостатність різного ступеня.
2. Прийом 100 мкг ЙОДОМАРИНУ нормалізує показники екскреції йоду з сечею у дітей, що проживають в районах з помірним дефіцитом йоду впродовж усього періоду його застосування, не призводячи до розвитку побічних ефектів. Регулярність прийому препарату впливає на показники йодурії.
3. При здійсненні групової та індивідуальної профілактики рекомендується призначати 100–150 мкг ЙОДОМАРИНУ на добу. Препарат можна регулярно приймати у домашніх умовах або в режимі 5 днів на тиждень за місцем навчання.
4. Для лікування дифузного нетоксичного (ендемічного) зоба у дітей, що проживають в умовах йодної недостатності, слід використовувати ЙОДОМАРИН® у дозі 100–150 мкг/добу. За відсутності ефекту через 6 міс рекомендується переглянути тактику лікування. o
Паньків В.І., головний ендокринолог МОЗ України, доктор медичних наук, професор,
Буковинський державний медичний університет, Чернівці

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим