 Тему трудових ресурсів охорони здоров’я підняв з трибуни конференції Святослав Ханенко, представник ГО «Українська асоціація сприяння охороні здоров’я населення», народний депутат України попереднього скликання, в минулому — перший заступник міністра охорони здоров’я України, керівник медслужби Майдану. Він нагадав, що у відповідних керівних документах ВООЗ щодо індикаторів і стратегій їх вимірювання та моніторингу при будівництві системи охорони здоров’я існує компонент «працівники охорони здоров’я», який характеризується такими основними показниками:
Тему трудових ресурсів охорони здоров’я підняв з трибуни конференції Святослав Ханенко, представник ГО «Українська асоціація сприяння охороні здоров’я населення», народний депутат України попереднього скликання, в минулому — перший заступник міністра охорони здоров’я України, керівник медслужби Майдану. Він нагадав, що у відповідних керівних документах ВООЗ щодо індикаторів і стратегій їх вимірювання та моніторингу при будівництві системи охорони здоров’я існує компонент «працівники охорони здоров’я», який характеризується такими основними показниками:
1. Межі кадрів охорони здоров’я.
2. Джерела інформації про кадрові ресурси охорони здоров’я.
3. Основні показники:
- кількість працівників охорони здоров’я на 10 тис. населення;
- розподіл працівників охорони здоров’я за професією;
- щорічне число випускників медичних освітніх закладів на 10 тис. населення;
- заходи щодо зміцнення кадрових ресурсів охорони здоров’я;
- механізми обміну досвідом, інформацією та доказами для прийняття ефективних політичних і управлінських рішень щодо кадрових ресурсів охорони здоров’я.
4. Відображення реальної статистики кадрових ресурсів охорони здоров’я.
Значущість даного компоненту системи охорони здоров’я засвідчила підсумкова доповідь і рекомендації Комісії високого рівня з питань зайнятості у сфері охорони здоров’я й економічного зростання (далі — Комісія) Генеральному секретарю Організації Об’єднаних Націй Пан Гі Муну на сесії Генеральної асамблеї ООН 20 вересня 2016 р. у Нью-Йорку. За прогнозами Комісії, старіння населення і зростання поширеності неінфекційних захворювань до 2030 р. продиктують необхідність створення 40 млн додаткових робочих місць у секторі охорони здоров’я, для чого буде необхідно подвоїти нинішнє число працівників цієї галузі. Однак більшість цих робочих місць буде створено в найбільш заможних країнах. І якщо не буде вжито відповідних заходів, у світі і, головним чином, в країнах з низьким рівнем доходів і доходами нижче середнього рівня, не вистачатиме 18 млн працівників охорони здоров’я, необхідних для забезпечення і підтримки загального охоплення населення медико-санітарними послугами. Зокрема, Комісія дійшла висновку, що:
- інвестиції в створення кадрів охорони здоров’я необхідні для подальшого руху в бік Цілей в галузі сталого розвитку, в тому числі для підвищення рівня здоров’я населення, зміцнення глобальної безпеки і забезпечення інклюзивного економічного зростання;
- інвестування в створення робочих місць у секторі охорони здоров’я може дати імпульс економічному розвитку країн, дозволити їм просунутися вперед на шляху до забезпечення загального охоплення медико-санітарним обслуговуванням і зміцнить захист від спалахів хвороб.
В основу 10 рекомендацій, запропонованих Комісією, закладено ідею про необхідність формування більш численних, сучасних, економічно стійких трудових ресурсів охорони здоров’я, які необхідні для зміцнення здоров’я, профілактики захворювань, задоволення потреб населення і забезпечення інклюзивного економічного зростання:
- стимулювати інвестиції у створення робочих місць на гідних умовах у секторі охорони здоров’я, особливо для молоді і жінок, в потрібній кількості і в потрібних місцях;
- розширити участь жінок в економічній діяльності і сприяти розширенню їх прав і можливостей за допомогою інституціоналізації їх провідної ролі, усунення гендерного дисбалансу, забезпечення рівноправного доступу до освіти і ринку праці в секторі охорони здоров’я та врахування гендерних аспектів у процесі реформування охорони здоров’я;
- розвивати систему висококласної освіти, спрямовану на якісні зміни, і систему безперервної професійної підготовки з тим, щоб всі працівники охорони здоров’я могли повною мірою реалізувати свій потенціал;
- реформувати моделі обслуговування, що базуються на наданні допомоги, перш за все, на базі лікарень, з перенесенням акценту на профілактику й ефективне надання високоякісних, доступних, комплексних, що реалізуються на місцевому рівні й орієнтованих на потреби людей послуг первинної та амбулаторної медико-санітарної допомоги з особливою увагою до районів з недостатнім рівнем забезпеченості послугами;
- використовувати потенціал інформаційних і комунікаційних технологій для розвитку санітарної освіти, орієнтованого на потреби людей медико-санітарного обслуговування та систем медико-санітарної інформації;
- забезпечити вкладення коштів у створення основних можливостей по ММСП, включаючи формування навичок у національних і міжнародних працівників охорони здоров’я в умовах гуманітарних надзвичайних ситуацій та як гострих, так і затяжних надзвичайних ситуацій у сфері охорони здоров’я; забезпечити охорону та безпеку всіх працівників і закладів охорони здоров’я в будь-яких умовах;
- залучити достатній обсяг фінансування з внутрішніх і міжнародних джерел, приватних і державних залежно від ситуації і при необхідності розглянути питання про масштабну реформу фінансування охорони здоров’я з метою вкладення ресурсів у створення дійсно необхідних навичок, гідних умов праці та підготовку належного числа працівників охорони здоров’я;
- розвивати міжсекторальне співробітництво на національному, регіональному та міжнародному рівнях, взаємодіяти з громадянським суспільством, профспілками, іншими організаціями громадянського суспільства та приватним сектором; вбудувати в національні плани і стратегії в галузі охорони здоров’я та освіти питання міжнародного співробітництва в інтересах підтримки інвестицій у створення кадрів охорони здоров’я;
- підвищити рівень міжнародного визнання кваліфікації працівників охорони здоров’я для сприяння більш ефективному використанню професійних навиків і отримати більший позитивний ефект з міграції працівників охорони здоров’я, при цьому коригуючи його негативні наслідки і забезпечуючи захист прав працівників охорони здоров’я;
- провести всебічне дослідження й аналіз ринків праці у сфері охорони здоров’я із застосуванням стандартизованих статистичних показників і методології з метою зміцнення науково-доказової бази та вдосконалення підзвітності.
На підсумок доповіді С. Ханенко навів три промовисті цитати: «Країни занадто довго розглядали працівників охорони здоров’я як чергову статтю витрат, а не як мету інвестицій, які можуть мати потрійну віддачу в плані підвищення рівня здоров’я населення, економічного зростання й глобальної безпеки у сфері охорони здоров’я» (д-р Маргарет Чен, генеральний директор ВООЗ); «У доповіді Комісії наводиться ґрунтовна доказова база, яка підтверджує, що інвестиції в економіку охорони здоров’я і робота із забезпечення загального охоплення послугами охорони здоров’я можуть стимулювати економічне зростання та зробити його більш інклюзивним за рахунок створення нових робочих місць на гідних умовах в цілому ряді професій» (Гай Райдер, генеральний директор Міжнародної організації праці); «Рекомендації Комісії намітять курс подальшої діяльності щодо підвищення обсягів та ефективності інвестицій в кадри охорони здоров’я, що є однією з основних умов успіху роботи щодо поліпшення якості життя та сприяння процвітанню і повній реалізації потенціалу економіки наших країн» (Анхель Гурріа, Генеральний секретар Організації економічного співробітництва та розвитку).

 Контекст кадрового забезпечення охорони здоров’я продовжив і розвинув в освітянській площині професор Олександр Толстанов, проректор з науково-педагогічної роботи Національної медичної академії післядипломної освіти ім. П.Л. Шупика, заслужений лікар України, з доповіддю «Післядипломна медична освіта та безперервний професійний розвиток на шляху євроінтеграції України» Він нагадав, що структура чинної єдиної системи підготовки медичних та фармацевтичних кадрів складається з трьох етапів: додипломна освіта, післядипломна освіта, безперервний професійний розвиток. А особливість медичної освіти полягає в тому, що саме на етапі післядипломної освіти лікар (провізор) отримує компетенції, які надають йому право самостійної практичної (медичної або фармацевтичної) діяльності. При цьому було зазначено важливість компетентнісного підходу (де компетенція — це описані вимоги до особистих, професійних та інших якостей співробітника, які необхідні для виконання певного виду діяльності; компетентність — доведена спроможність застосовувати знання, уміння, навички, визначені компетенціями).
Контекст кадрового забезпечення охорони здоров’я продовжив і розвинув в освітянській площині професор Олександр Толстанов, проректор з науково-педагогічної роботи Національної медичної академії післядипломної освіти ім. П.Л. Шупика, заслужений лікар України, з доповіддю «Післядипломна медична освіта та безперервний професійний розвиток на шляху євроінтеграції України» Він нагадав, що структура чинної єдиної системи підготовки медичних та фармацевтичних кадрів складається з трьох етапів: додипломна освіта, післядипломна освіта, безперервний професійний розвиток. А особливість медичної освіти полягає в тому, що саме на етапі післядипломної освіти лікар (провізор) отримує компетенції, які надають йому право самостійної практичної (медичної або фармацевтичної) діяльності. При цьому було зазначено важливість компетентнісного підходу (де компетенція — це описані вимоги до особистих, професійних та інших якостей співробітника, які необхідні для виконання певного виду діяльності; компетентність — доведена спроможність застосовувати знання, уміння, навички, визначені компетенціями).
Стисло проаналізувавши системи підготовки лікарів, що діють у США, Німеччині, Франції, Чехії, Польщі, доповідач зауважив, що, незважаючи на різність, структура, процедури та результати післядипломної медичної освіти в усьому світі все більше уніфікуються. Водночас вимоги до системи післядипломної медичної освіти Всесвітньої федерації медичної освіти (World Federation for Medical Education — WFME), зокрема, передбачають:
- пристосування задач та критеріїв виконання програм післядипломної медичної освіти до показників наукового, соціально-економічного та культурного розвитку суспільства;
- зміни вимог до фахівця, який закінчив курс післядипломної освіти у обраній галузі медицини, відповідно до вимог суспільства, в якому цьому фахівцю буде необхідно працювати.
Наступним блоком було окреслено новітні підходи у післядипломній медичній освіті та безперервному професійному розвитку в Україні відповідно до Директиви Євросоюзу 2005/36/ЕС та стандартів WFME. Так,
- скасування системи державного розподілу випускників медичних ВНЗ сприятиме утворенню відповідного конкурентного середовища та ліквідації корупційної складової, (щоправда, потребуватиме суттєвих змін у законодавчій базі);
- скорочення кількості лікарських спеціальностей в інтернатурі (до 21) за рахунок переведення вузьких та високотехнологічних спеціальностей в резидентуру — сприятиме збереженню всіх напрямків підготовки за медичними спеціальностями на додипломному етапі, залишивши лише базові спеціальності, та усуненню кадрового дефіциту первинного та вторинного рівнів надання медичної допомоги; забезпечить 80–85% існуючих лікарських посад;
- введення резидентури як нової форми спеціалізації лікарів-спеціалістів (кількість яких становитиме близько 10% випускників інтернатури) — зумовить якісну підготовку фахівців за 47 спеціальностями, а також можливість надання всіх видів медичної допомоги на вторинному і третинному рівнях);
- зміна функцій клінічної ординатури як найвищого рівня в післядипломній освіті зумовить пріоритетне право на зайняття посади завідуючого відділенням (підрозділом) у лікувально-профілактичних закладах третинного рівня, забезпечення належної компетентності лікаря-спеціаліста;
- скорочення загальної кількості лікарських спеціальностей (з поточних 123 до 21) за рахунок занадто «вузьких» поступово гармонізує кількість спеціальностей з вимогами європейських стандартів.
У рамках деталізації нового підходу щодо безперервного професійного розвитку лікаря відповідно до стандарту WFME було запропоновано:
- затвердити положення про лікарську резидентуру;
- затвердити перелік спеціальностей інтернатури, лікарської резидентури та спеціалізації;
- скасувати вимогу підготовки лікарів-резидентів тільки за високотехнологічними лікарськими спеціальностями;
- дати можливість здобувати професію в резидентурі без обов’язкового відпрацювання 3 років: найуспішнішім; тим, хто будує своє майбутнє за власні гроші; тим, хто бажає змінити спеціальність;
- поетапно скасувати лікарські кваліфікаційні категорії згідно з терміном їх дії;
- запровадити систему підтвердження фахової кваліфікації (ліцензії на право практичної діяльності — ресертифікація) кожні 5 років;
- посилити участь професійних товариств в державному регулюванні післядипломної медичної (фармацевтичної) освіти через контроль якості медичної допомоги (безпеки та ефективності лікування пацієнтів);
- забезпечити публічність інформації про якість роботи лікарів (наприклад відкриті реєстри лікарів із зазначенням освітньої активності, рейтинги лікарів і лікувальних закладів тощо);
- удосконалити існуючу систему накопичення балів (кредитів) за рахунок впровадження сучасних інформаційних технологій (дистанційного навчання) та портфоліо;
- безперервно накопичувати освітні кредити з щорічним контролем;
- застосовувати бали (кредити), набрані за рахунок різних форм навчання та практичної діяльності, як обов’язкову умову підтвердження фахової кваліфікації (ліцензії/сертифіката на право практичної діяльності);
- до складу атестаційної комісії включити представників профільних асоціацій лікарів;
- прописати типи курсів підвищення кваліфікації, що проходять лікарі перед атестацією на підтвердження кваліфікаційної категорії, тобто: тематичне удосконалення інформації та стажування тривалістю не менше 156 год, які дають змогу набрати лікарям необхідну кількість балів згідно з наказом МОЗ України від 07.07.2009 р. № 484 «Про затвердження змін до Положення про проведення іспитів на передатестаційних циклах»;
- до введення контролю виконання наказу від 07.07.2009 р. № 484 з боку органів лікарського самоврядування функції моніторингу процесу ревалідації (накопичення балів підтвердження безперервного професійного розвитку лікарями та провізорами) залишити за закладами післядипломної освіти.
Підсумовуючи висунуті пропозиції, професор О. Толстанов зазначив, що в них враховані всі кроки, що дають можливість кращим вчитися, постійно вдосконалюватися та здобувати вузькі спеціальності, а потребу держави у фахівцях передбачено та запропоновано у базових спеціальностях інтернатури. Водночас безперервна медична освіта повинна бути зобов’язанням через механізми періодичного ліцензування або сертифікації медичних працівників, а також систему оплати праці.
 Професор Ігор Шкробанець, начальник лікувально-організаційного управління НАМН України, розглянув основні принципи науково обґрунтованого управління процесами трансформації системи охорони здоров’я. Він зауважив, що управління як вид людської діяльності існує з давніх-давен, проте за своїми формами як у державному масштабі, так і на галузевому рівні воно не може бути встановленим раз і назавжди. Управління — це інструмент, який залежить від цілого ряду чинників, зокрема державного устрою, типу власності, зрілості ринку тощо, кожен з яких вимагає наявності відповідної системи управління, обумовленої метою і завданнями з її досягнення. Саме тому оратор не вважає за доцільне пряме копіювання системи управління з однієї країни для іншої, однак при створенні нової системи необхідно базуватися на кращих, найбільш ефективних існуючих в світі моделях. Євроінтеграційний курс нашої країни, впровадження європейських цінностей та стандартів в усі сфери життя в Україні вимагає зламу адміністративно-командної системи управління в медичній галузі і переходу на засади науково обґрунтованого управління з використанням придатних для України універсальних положень світового менеджменту.
Професор Ігор Шкробанець, начальник лікувально-організаційного управління НАМН України, розглянув основні принципи науково обґрунтованого управління процесами трансформації системи охорони здоров’я. Він зауважив, що управління як вид людської діяльності існує з давніх-давен, проте за своїми формами як у державному масштабі, так і на галузевому рівні воно не може бути встановленим раз і назавжди. Управління — це інструмент, який залежить від цілого ряду чинників, зокрема державного устрою, типу власності, зрілості ринку тощо, кожен з яких вимагає наявності відповідної системи управління, обумовленої метою і завданнями з її досягнення. Саме тому оратор не вважає за доцільне пряме копіювання системи управління з однієї країни для іншої, однак при створенні нової системи необхідно базуватися на кращих, найбільш ефективних існуючих в світі моделях. Євроінтеграційний курс нашої країни, впровадження європейських цінностей та стандартів в усі сфери життя в Україні вимагає зламу адміністративно-командної системи управління в медичній галузі і переходу на засади науково обґрунтованого управління з використанням придатних для України універсальних положень світового менеджменту.
У всьому світі системи охорони здоров’я знаходяться в стані значних трансформаційних процесів. Зміни пов’язані з більш тісною взаємодією різних країн з економічних та соціальних проблем. Існує очевидний та тісний зв’язок між соціально-економічними процесами в суспільстві та системою охорони здоров’я. Так, у виконанні завдань суспільного розвитку оновленої європейської політики центральна роль відводиться саме сфері охорони здоров’я. Саме тому дуже важливою для України є сучасна політика в сфері охорони здоров’я та галузі медицини. «Проблематика управління у сфері охорони здоров’я є ключовою та важливою складовою стратегії та тактики трансформації та системного розвитку не тільки медичної галузі, але й системи охорони здоров’я на державному рівні. ВООЗ розглядає керівництво/управління в системі охорони здоров’я як 1 із 6 основних компонентів, або «будівельних блоків», системи, що підлягають оцінці для визначення стану системи охорони здоров’я в різних країнах разом з такими складовими, як медичні кадри, фінанси, надання медичних послуг, медична інформатизація, доступність основних лікарських засобів. Саме задля переходу на засади наукового управління є доцільним використання індикаторів ВООЗ з оцінки управління системою охорони здоров’я в Україні», — переконаний науковець.
 Конгруентно до виступу попереднього оратора прозвучала доповідь «Роль оцінки медичних технологій (Health Technology Assessment — НТА) у формуванні політики охорони здоров’я» Костянтина Косяченка, доктора фармацевтичних наук, завідувача кафедри технології ліків Національного медичного університету ім. О.О. Богомольця, президента громадської спілки «Українське агентство з оцінки технологій охорони здоров’я».
Конгруентно до виступу попереднього оратора прозвучала доповідь «Роль оцінки медичних технологій (Health Technology Assessment — НТА) у формуванні політики охорони здоров’я» Костянтина Косяченка, доктора фармацевтичних наук, завідувача кафедри технології ліків Національного медичного університету ім. О.О. Богомольця, президента громадської спілки «Українське агентство з оцінки технологій охорони здоров’я».
НТА — це мультидисциплінарний процес впровадження наукових знань для обґрунтування ефективних рішень в охороні здоров’я. Система HTA спрямована на узагальнення інформації про нові та діючі технології на основі принципів системності, прозорості, об’єктивності, обґрунтованості та незалежності. Поняття «технології охорони здоров’я», зокрема, включає:
- лікарські та імунобіологічні препарати;
- профілактичні та діагностичні методи;
- оперативні втручання;
- медичне обладнання;
- стандарти надання медичної та фармацевтичної допомоги,
а власне система НТА дозволяє відповісти на наступні важливі питання:
- чи є технологія ефективною?
- для кого вона працює?
- які витрати потрібні для її впровадження?
- як дана технологія суміщується з існуючими лікувальними альтернативами?
Серед загальних основних передумов впровадження системи НТА було названо:
- стрімке зростання витрат на охорону здоров’я;
- необхідність оцінки традиційних методик і практик лікування;
- розвиток і необхідність впровадження новітніх медичних технологій;
- пріоритетність впровадження високовартісних, але ефективних технологій (включаючи економічну складову).
Натомість ключовими передумовами впровадження цієї системи в Україні науковець і громадський діяч вважає:
- розробку, затвердження стандартів лікування та Державного формуляра лікарських засобів;
- пілотні проекти з реімбурсації (артеріальна гіпертензія, цукровий діабет);
- перспективу впровадження медичного страхування;
- автономізацію лікарень;
- зниження корупційних ризиків у закупівлях.
При цьому головну роль МОЗ/НАМН/Комітету з реімбурсації (Агентства з НТА) він вбачає у консультуванні або безпосередньому прийнятті рішення в процесі ліквідації неефективних або збиткових технологій охорони здоров’я, що фінансуються із суспільних або державних коштів. Важливим зрушенням на цьому шляху став наказ МОЗ України від 07.05.2014 р. № 305 «Про затвердження складу робочої групи для опрацювання питань щодо запровадження системи з оцінки технологій охорони здоров’я» (етапи проведення НТА та її взаємозв’язок з аналізом політики охорони здоров’я представлено на рис. 1 і 2 відповідно).
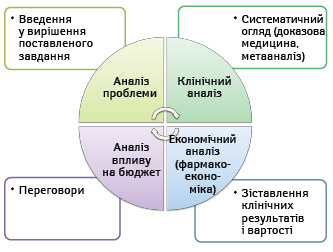
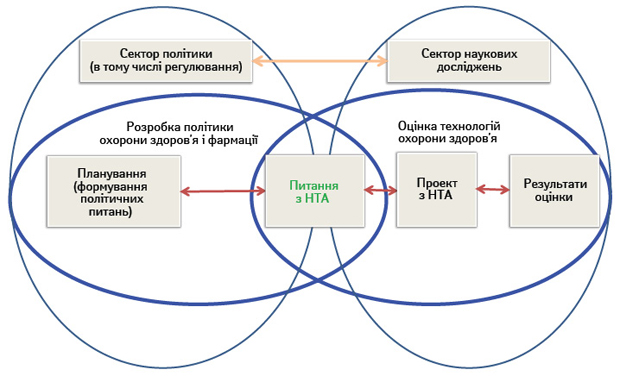
Алгоритм побудови національної системи НТА доповідач підрозділив на 4 кроки:
Крок 1. Вибір та побудова моделі НТА.
Крок 2. Навчання експертів з НТА та зацікавлених фахівців суміжних сфер.
Крок 3. Розробка та затвердження Настанови з НТА.
Крок 4. Створення системи з ефективного нагляду за імплементацією результатів звітів з НТА в практику.
Так, при виборі моделі (крок 1) оратор закликав розрізняти «важку» модель:
- Агентство пише звіти з НТА власними зусиллями (як основний напрямок діяльності);
- потребує постійних витрат держави (повністю фінансується з бюджету — 1 особа х 1 рік = 1 повний звіт);
- низька продуктивність (як результат — низька забезпеченість звітами НТА осіб, що приймають рішення),
а також «легку» модель:
- підготовка звітів є завданням заявників (тих, хто подає заяву на реімбурсацію);
- витрачання мінімуму публічних (державних) коштів і висока продуктивність написаних НТА звітів (як результат — велика значущість НТА в політиці охорони здоров’я);
- Агентство відіграє роль «воротаря» (контроль якості звіту — наприклад, обґрунтованість і повнота компараторів тощо).
К. Косяченко допускає існування змішаної моделі, що поєднує риси «важкої» та «легкої» (таблиця).
| Таблиця | Змішана модель побудови НТА |
| Ознаки «важкої» моделі стосовно: | Ознаки «легкої» моделі стосовно: |
| визначених нелікарських технологій | лікарських засобів, що відшкодовуються в межах реімбурсації (для амбулаторного лікування) |
| визначених нелікарських послуг або процедур «базового страхового кошика» | лікарських засобів при наданні медичної допомоги та процедур, що включені до базового страхового кошика (стаціонарне лікування) |
| визначених (тільки як виняток) лікарських засобів, які покриваються в межах списку реімбурсації, базового страхового кошика або терапевтичних програм | лікарських засобів, що покриваються в межах терапевтичних програм |
Щодо освітніх програм (крок 2) оратор звернув увагу на розробку навчальних програм з основ та принципів функціонування системи НТА для фахівців в галузі охорони здоров’я; введення курсу з НТА до навчальних програм медичних і фармацевтичних вищих навчальних закладів, закладів післядипломної освіти відповідного профілю; розробку графіка проведення постійних навчань для фахівців галузі (та інших зацікавлених осіб) в усіх регіонах країни. Настанова з НТА (крок 3) визначає принципи та базові методи проведення НТА, а саме вимоги до визначення сфери проблеми; клінічного аналізу; економічного аналізу; аналізу впливу на систему охорони здоров’я (або певний бюджет). Нарешті, контроль за результатами (крок 4) передбачає створення умов з боку держави для розвитку ринку НТА, що дасть можливість суспільству здійснювати контроль за ефективністю системи НТА, а також наявність ефективної судової системи. З огляду на обмеженість державних ресурсів (особливо в період кризи), прийнятною для нашої країни доповідач вважає «легку» модель, яка дозволяє розробити Настанову з НТА і врешті побудувати повноцінну систему НТА в Україні завдяки можливості адаптування звітів з НТА, написаних для інших країн.
 Ганна Гусєва, начальник управління експертної роботи ДП «Державний експертний центр МОЗ України», присвятила свій виступ міжнародному досвіду державного регулювання обігу лікарських засобів та виробів медичного призначення в контексті перспектив для України. Питання доступу до лікарських засобів включене до Цілей розвитку тисячоліття в рамках Декларації тисячоліття ООН («United Nations Millennium Declaration, United Nations Millennium Development Goals», United Nations, 2000), положеннями якої, зокрема, передбачено, що держави у співпраці з фармацевтичними компаніями мають забезпечити доступ до недорогих основних лікарських засобів в країнах, що розвиваються. При цьому зазначається, що «ліки мають бути постійно наявні й доступні для населення у державних та приватних медичних закладах або аптеках, які знаходяться в межах однієї години ходьби».
Ганна Гусєва, начальник управління експертної роботи ДП «Державний експертний центр МОЗ України», присвятила свій виступ міжнародному досвіду державного регулювання обігу лікарських засобів та виробів медичного призначення в контексті перспектив для України. Питання доступу до лікарських засобів включене до Цілей розвитку тисячоліття в рамках Декларації тисячоліття ООН («United Nations Millennium Declaration, United Nations Millennium Development Goals», United Nations, 2000), положеннями якої, зокрема, передбачено, що держави у співпраці з фармацевтичними компаніями мають забезпечити доступ до недорогих основних лікарських засобів в країнах, що розвиваються. При цьому зазначається, що «ліки мають бути постійно наявні й доступні для населення у державних та приватних медичних закладах або аптеках, які знаходяться в межах однієї години ходьби».
В умовах соціально-економічної кризи, зниження макроекономічних показників, недостатнього фінансування системи охорони здоров’я, анексії Криму та триваючих бойових дій в Східному регіоні України національна система забезпечення лікарськими засобами та виробами медичного призначення демонструє вразливість та недосконалість. Пріоритетні напрями державної політики в фармацевтичній галузі орієнтовані на діяльність, спрямовану ВООЗ, а також на гармонізацію законодавства з європейськими нормами. Через свою специфіку фармацевтичний ринок приречений на державне регулювання і на сьогодні є одним з найбільш зарегульованих в Україні.
Зазначалося, що державне регулювання фармацевтичної діяльності — це сукупність законодавчих, адміністративних, технічних елементів, яких вживає держава для забезпечення ефективності, безпеки і якості лікарських засобів та медичних виробів, а також для надання точної й достовірної інформації про препарати лікарю та пацієнту. При цьому держава має створити умови, при яких фармацевтична продукція для населення має бути фізично та економічно доступною, якісною, безпечною, ефективною, а для виробництва та реалізації — вигідною.
Наразі у МОЗ України за активною участю громадськості триває розробка Національної політики забезпечення лікарськими засобами (National Drug Policy). Національна політика є документом, в якому держава визначає цілі фармацевтичної галузі щодо забезпечення населення медичною продукцією, а також державну стратегію з досягнення їх у розробці, виробництві та забезпеченні лікарськими засобами та медичними виробами населення відповідно до реальних потреб охорони здоров’я. Цей документ формується згідно з рекомендаціями ВООЗ («How To Develop And Implement A National Drug Policy», 2nd ed., World Health Organization, Geneva, 2001) і сприятиме досягненню якомога вищого рівня охорони здоров’я населення. Національна політика покликана сформулювати загальні правила і принципи, що координують діяльність суб’єктів фармацевтичного ринку, — вона не має сили закону, але необхідна для планування роботи Уряду та центральних органів виконавчої влади.
Було проаналізовано державне регулювання фармацевтичної галузі Сингапуру, Іспанії, Канади, Польщі і Норвегії, що мають вдалий досвід реформування фармацевтичного сектора охорони здоров’я (дерегуляція в сфері виробництва, імпорту і дистрибуції, децентралізація управління, допуск відповідної продукції на ринок) та займають 2-ге, 3-тє, 16-, 18- та 20-те місце відповідно в рейтингу ефективності системи охорони здоров’я різних країн Health-Care Efficiency Index, що складається експертами агентства «Bloomberg». На прикладі систем охорони здоров’я провідних країн світу доповідач звернула увагу на такі важливі аспекти:
- в країнах, що розглядаються, витрати на охорону здоров’я становлять 11–15% загальнодержавних витрат;
- питома вага витрат на охорону здоров’я в структурі ВНП варіює в діапазоні 6–8%;
- левова частка витрат на медикаментозне забезпечення покривається за рахунок державного бюджету;
- урядами багатьох країн впроваджуються довгострокові державні програми, що передбачають заходи з оптимізації витрат на потреби охорони здоров’я;
- у всіх країнах діє національна законодавча база, що регулює обіг лікарських засобів та медичних виробів;
- уряди країн наділяють відповідні органи з регулювання фармацевтичного сектора охорони здоров’я повноваженнями, необхідними для виконання покладених на них функцій. В одних країнах (Канада, Сингапур) таким органом є Міністерство охорони здоров’я та уповноважені ним установи, в інших (Іспанія, Польща, Норвегія) — агентство (управління, адміністрація), що має статус центрального органу виконавчої влади, підпорядкованого Уряду.
- в країнах ЄС використовуються методи прямого або непрямого регулювання цін на лікарські засоби з метою контролювання витрат на лікування;
- у всіх країнах діють системи державного медичного страхування та реімбурсації.
Враховуючи, що удосконалення системи регулювання фармацевтичного сектора є невід’ємною складовою процесу підвищення ефективності охорони здоров’я в цілому, Г. Гусєва вважає за необхідне в Україні на державному рівні:
- розробити та затвердити Національну політику щодо забезпечення лікарськими засобами, а також Державну програму забезпечення населення лікарськими засобами на 2017–2027 рр.;
- розвивати та стимулювати вітчизняне виробництво лікарських засобів та медичних виробів як галузь, що створює робочі місця та забезпечує економічну незалежність України;
- прийняти нову редакцію Закону України «Про лікарські засоби» та «реанімувати» розробку Закону України «Про медичні вироби»;
- запровадити ефективну систему державного медичного страхування;
- забезпечити функціонування ефективної системи збору та аналізу даних щодо захворюваності населення з метою об’єктивного оцінювання реальної потреби українських пацієнтів в обсягах медичної та фармацевтичної допомоги;
- визначити економічно обґрунтовану вартість лікарських засобів, без якої неможливо оцінити обсяги державного фінансування для запровадження реімбурсації та страхової медицини;
- переглянути інформаційну політику щодо лікарських засобів та медичних виробів.
«Як Україні впровадити передовий досвід провідних систем охорони здоров’я, визначити правильний напрямок і чим керуватися? Для вирішення багатьох проблем, які гальмують процес реформування системи забезпечення населення лікарськими засобами та іншими видами медичної продукції, потрібно чітко додержуватися рекомендацій ВООЗ, враховувати засади, визначені нормативними документами ЄС та виконувати документи програмного характеру, що розроблені та діють в Україні», — підсумувала оратор.
Далі буде…
фото Сергія Бека

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим