МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
НАКАЗ
від 24.05.2012 р. № 384
Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги
при артеріальній гіпертензії
На виконання наказу Міністерства охорони здоров’я України від 19.09.2011 № 597 «Про затвердження Галузевої програми стандартизації медичної допомоги на період до 2020 року»
НАКАЗУЮ:
1. Затвердити Уніфікований клінічний протокол первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія», розроблений на основі адаптованої клінічної настанови «Артеріальна гіпертензія» як джерела доказової інформації про найкращу медичну практику, що додається.
2. Департаменту лікувально-профілактичної допомоги забезпечити перегляд та оновлення Уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія», затвердженого пунктом 1 цього наказу, не пізніше 2015 року.
3. Міністру охорони здоров’я Автономної Республіки Крим, начальникам управлінь (головних управлінь) охорони здоров’я обласних, Київської та Севастопольської міських державних адміністрацій, керівникам закладів охорони здоров’я, що підпорядковані Міністерству охорони здоров’я України, забезпечити:
3.1. Розробку в закладах охорони здоров’я локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на основі Уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія», затвердженого пунктом 1 цього наказу, відповідно до Уніфікованої методики з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини, затвердженої наказами Міністерства охорони здоров’я України та Національної академії медичних наук України від 19.02.2009 № 102/18 та від 03.11.2009 № 798/75.
3.2. Впровадження та моніторинг дотримання в закладах охорони здоров’я зазначених локальних протоколів медичної допомоги (клінічних маршрутів пацієнта) при наданні медичної допомоги пацієнтам.
4. ДП «Державний експертний центр МОЗ України» забезпечити внесення медико-технологічних документів до галузевого реєстру медико-технологічних документів.
5. Виключити:
5.1. Пункт 6 Розділу 6, пункт 4 Розділу 10, пункти 3, 5, 6 Розділу 16 Тимчасових галузевих уніфікованих стандартів медичних технологій діагностично-лікувального процесу стаціонарної допомоги дорослому населенню в лікувально-профілактичних закладах України, затверджених пунктом 1 наказу Міністерства охорони здоров’я України від 27.07.98 № 226;
5.2. Пункт 15 наказу Міністерства охорони здоров’я України від 30.12.92 № 206 «Про заходи щодо поліпшення якості кардіологічної допомоги населенню України»;
5.3. Підпункт 1.4. пункту 1 наказу Міністерства охорони здоров’я України від 02.12.2004 № 593 «Про затвердження протоколів надання медичної допомоги за спеціальністю «Нефрологія»»;
5.4. Підпункт 1.6 пункту 1 наказу Міністерства охорони здоров’я України від 17.01.2005 № 24 «Про затвердження протоколів надання медичної допомоги за спеціальністю «Медицина невідкладних станів»»;
5.5. Підпункти 1.2, 1.3 пункту 1 наказу Міністерства охорони здоров’я України від 03.07.2006 № 436 «Про затвердження протоколів надання медичної допомоги за спеціальністю «Кардіологія»».
6. Контроль за виконанням цього наказу покласти на заступника Міністра Толстанова О.К.
| Віце-прем’єр-міністр України — Міністр | Р.В. Богатирьова |
РЕКОМЕНДОВАНО
Наказ Міністерства охорони здоров’я
від 24.05.2012 р. № 384
АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ
Оновлена та адаптована клінічна настанова, заснована на доказах
2012
Робоча група з артеріальної гіпертензії Української асоціації кардіологів (2008 р.)
Проф. Свіщенко Є.П. (модератор, Київ)
Проф. Багрій А.Е. (Донецьк)
Проф. Єна Л.М. (Київ)
Член-кор. АМНУ Коваленко В.М. (Київ)
Проф. Коваль С.М. (Харків)
Д. м. н. Мелліна І.М. (Київ)
Проф. Полівода С.М. (Запоріжжя)
Проф. Сіренко Ю.М. (Київ)
Проф. Смірнова І.П. (Київ)
За участю:
Проф. Андрієвська С.О. (Одеса)
Проф. Березняков І.Г. (Харків)
К. м. н. Васильєва Л.І. (Дніпропетровськ)
Проф. Візир В.А. (Запоріжжя)
Д. м. н. Горбась І.М. (Київ)
К. м. н. Давидова І.В. (Київ)
Проф. Дядик О.І. (Донецьк)
Проф. Оринчак М.А. (Івано-Франківськ)
Робоча група з перегляду настанови 2012 р.
| Нетяженко В.З. | Головний позаштатний спеціаліст МОЗ України — координатор груп спеціальності «Терапія», декан медичного факультету № 2, завідувач кафедрою пропедевтики внутрішніх хвороб № 1 Національного медичного університету ім. О.О. Богомольця, член-кор. Національної академії медичних наук України, д.мед.н., професор |
| Амбросова Т.М. | Доцент кафедри пропедевтики внутрішньої медицини № 1 Харківського національного медичного університету, к.мед.н. |
| Гідзинська І.М. | Провідний науковий співробітник відділу внутрішньої медицини, завідувач денного стаціонару Державної наукової установи «Науково-практичний центр профілактичної та клінічної медицини» Державного управління справами, к.мед.н. |
| Гранкіна В.О. | Представник пацієнтів |
| Ковальова О.М. | Завідувач кафедри пропедевтики внутрішньої медицини № 1 Харківського національного медичного університету, д.мед.н., професор |
| Мелліна І.М. | Завідувач науковою групою з питань гіпертонічної хвороби у вагітних Державної установи «Інститут педіатрії, акушерства і гінекології НАМН України», д.мед.н. |
| Мороз Г.З. | Головний науковий співробітник Державної наукової установи «Науково-практичний центр профілактичної та клінічної медицини» Державного управління справами, д.мед.н., професор |
| Сіренко Ю.М. | Головний позаштатний спеціаліст МОЗ України зі спеціальності «Кардіологія», завідувач відділу симптоматичних гіпертензій Національного наукового центру «Інститут кардіології імені академіка М.Д. Стражеска» Національної академії медичних наук України, д.мед.н., професор |
| Швець О.В. | Головний позаштатний спеціаліст МОЗ України зі спеціальності «Дієтологія», директор Державного підприємства «Державний науково-дослідний центр з проблем гігієни харчування МОЗ України», доцент кафедри внутрішньої медицини № 1 Національного медичного університету ім. О.О. Богомольця, к.мед.н. |
За методичної підтримки та експертизи
| Степаненко А.В. | Радник Міністра охорони здоров’я, консультант Державного підприємства «Державний експертний центр МОЗ України», д.мед.н, професор |
| Ліщишина О.М. | Директор Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», к.мед.н., старший науковий співробітник |
| Горох Є.Л. | Начальник Відділу якості медичної допомоги та інформаційних технологій Державного підприємства «Державний експертний центр МОЗ України», к.т.н. |
| Кравець О.М. | Начальник відділу доказової медицини Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України» |
| Шилкіна О.О. | Начальник Відділу методичного забезпечення нових технологій в охороні здоров’я Державного підприємства «Державний експертний центр МОЗ України» |
Державний експертний центр МОЗ України є членом
|
Guidelines International Network (Міжнародна мережа настанов) |
|
ADAPTE (Франція)(Міжнародний проект з адаптації клінічних настанов) |
Рецензенти
| Амосова К.М. | Завідувач кафедрою внутрішньої медицини № 2 Національного медичного університету ім. О.О. Богомольця, член-кор. Національної академії медичних наук України, д.мед.н., професор |
| Пасієшвілі Л.М. | Професор, завідувач кафедри «загальної практики-сімейної медицини» Харківського національного медичного університету. |
ЗМІСТ
Перелік скорочень
Передмова
1. Епідеміологія артеріальної гіпертензії
2. Класифікація, формулювання та кодування діагнозу
3. Обстеження хворого на артеріальну гіпертензію
Методика вимірювання артеріального тиску
Амбулаторне моніторування артеріального тиску
Центральний аортальний тиск
4. Тактика лікаря у разі виявлення артеріальної гіпертензії
5. Лікування хворих на артеріальну гіпертензію
Основні принципи лікування
6. Резистентна артеріальна гіпертензія
7. Злоякісна артеріальна гіпертензія
8. Гіпертензивні кризи
9. Артеріальна гіпертензія у дітей та підлітків
10. Артеріальна гіпертензія у вагітних
11. Лікування гіпертензії у хворих з метаболічним синдромом та ожирінням
12. Артеріальна гіпертензія у хворих похилого віку
13. Лікування хворих з артеріальною гіпертензією та ІХС
14. Лікування хворих з артеріальною гіпертензією та серцевою недостатністю
15. Лікування хворих з артеріальною гіпертензією та цукровим діабетом
16. Лікування артеріальної гіпертензії у хворих з порушенням функції нирок
17. Лікування хворих з артеріальною гіпертензією та цереброваскулярними захворюваннями
18. Артеріальна гіпертензія та синдром обструктивного апное сну (СОАС)
19. Артеріальна гіпертензія у жінок (контрацепція та гормон-замісна терапія)
Список літератури, представлений в прототипі клінічної настанови
Список літератури, яка була використана під час оновлення та адаптації клінічної настанови
Додаток 1: Інформаційний лист для пацієнта з артеріальною гіпертензією
Додаток 2: Школа пацієнта з АГ
ПЕРЕЛІК СКОРОЧЕНЬ
| АГ | — артеріальна гіпертензія |
| АПФ | — ангіотензин-перетворюючий фермент |
| АТ | — артеріальний тиск |
| ВООЗ | — Всесвітня організація охорони здоров’я |
| ГХ | — гіпертонічна хвороба |
| ДАТ | — діастолічний артеріальний тиск |
| ЕКГ | — електрокардіографія |
| ЕХОКГ | — ехокардіографія |
| ІМ | — інфаркт міокарда |
| ІХС | — ішемічна хвороба серця |
| КН | — клінічна настанова |
| КТ | — комп’ютерна томографія |
| МРТ | — магніто-резонансна терапія |
| МС | — метаболічний синдром |
| САТ | — систолічний артеріальний тиск |
| СН | — серцева недостатність |
| СОАС | — синдром обструктивного апное сну |
| ССЗ | — серцево-судинні захворювання |
| ТІА | — транзиторна ішемічна атака |
| УЗД | — ультразвукове дослідження |
| ФК | — функціональний клас |
| ФР | — фактори ризику |
| ХXН | — хронічна хвороба нирок |
| ЦД | — цукровий діабет |
| ШКФ | — швидкість клубочкової фільтрації |
Передмова
Робочої групи з оновлення та адаптації «Рекомендацій Української асоціації кардіологів з профілактики та лікування артеріальної гіпертензії» Посібник до Національної програми профілактики і лікування артеріальної гіпертензії (2008 р.)
Більшість пацієнтів з артеріальною гіпертензією (АГ) проходять лікування в амбулаторних (поліклінічних) медичних закладах. Світовий досвід, узагальнений ВООЗ, свідчить про те, що своєчасна діагностика, проведення заходів первинної та вторинної профілактики, своєчасне призначання адекватної медикаментозної терапії, залучення до участі в процесі лікування пацієнта та членів його родини затримує прогресування захворювання, знижує ризик виникнення ускладнень, сприяє поліпшенню якості життя та збереженню працездатності. Ефективність дій лікаря при лікуванні кожного конкретного пацієнта і досягнення успіхів у контролю АТ серед населення країни в цілому значною мірою залежить від узгодженості дій лікарів загальної практики — сімейної медицини та лікарів, які надають вторинну медичну допомогу, що забезпечує єдиний діагностичний і лікувальний підхід. Саме це завдання робоча група розглядала як основу при підготовці адаптованої клінічної настанови «Артеріальна гіпертензія».
В останні десятиріччя у всьому світі для забезпечення якості і ефективності медичної допомоги, для створення якісних клінічних протоколів (Clinical Pathway) або (та) медичних стандартів (МС) як третинне джерело доказової медицини використовуються клінічні настанови (КН).
Клінічна настанова (Clinical practice guidelines) — цетвердження, що розроблені з використанням визначеної методології з метою допомогти лікарю і хворому у прийнятті рішення щодо проведення раціональних втручань у певних клінічних ситуаціях.
Відповідно до положень Наказу МОЗ України № 102/18 від 19.02.2009 «Про затвердження Уніфікованої методики з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина перша)», створення КН в Україні здійснюється шляхом адаптації вже існуючих клінічних настанов, які розроблені на засадах доказової медицини у відомих світових центрах — NICE (Англія), SIGN (Шотландія), AHRQ (США), HEN WHO (ВООЗ), NZGG (Нова Зеландія) та ін. Клінічні настанови, що розроблені на науковій основі, мають основні ознаки, що відповідають назві, визначенню та змісту клінічних настанов, а саме:
- наявність переліку членів мультидисциплінарної робочої групи;
- наявність зовнішніх рецензентів;
- визначення дати перегляду клінічної настанови;
- наявність шкали рівнів доказів у клінічній настанови;
- список першоджерел літератури (статті за результатами рандомізованих клінічних досліджень, мета-аналізи, огляди літератури) тощо.
Синтез настанови
В основу представленої оновленої та адаптованої КН «Артеріальна гіпертензія» покладено рекомендації Української Асоціації кардіологів з профілактики та лікування АГ (Рекомендації Української Асоціації кардіологів з профілактики та лікування артеріальної гіпертензії. Посібник до Національної програми профілактики і лікування артеріальної гіпертензії, 2008), основні положення яких відповідають сучасним науковим розробкам, зокрема, положенням КН з АГ, розробленої Європейською асоціацією з гіпертензії та Європейською асоціацією кардіологів (The Task Force for the management of arterial hypertension of the European Society of Hypertension and of the European Society of Cardiolody. Guidelines for the management of arterial hypertension. European Heart Journal, 2007).
Беззаперечним є той факт, що на противагу фаховому консенсусу, клінічні настанови, розробляються виключно на основі науково доведених даних, в обов’язковому порядку мають посилання на первинні та вторинні джерела доказових даних (рандомізовані клінічні дослідження, мета-аналізи, систематичні огляди та ін.) та шкалу градації доказів (А,В,С,D) з відповідними позначеннями по тексту настанови рівня доказів певних її положень.
Представлена адаптована клінічна настанова містить доказові дані з оригінального документу Європейської Асоціації гіпертензії та Європейської Асоціації кардіологів (2007) — всього 825 посилань.
Крім того, робоча група також використала інші третинні джерела доказової медицини та окремі положення клінічних настанов, що розроблені в останні роки, зокрема:
- Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertension 2009; 27.
- National Clinical Guideline Center. Hypertension. The clinical management of primary hypertension in adults. National Institute for Health and Clinical Excellence. Clinical guideline 127: Methods, evidence, and recommendations, 2011
- The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. US department of Health and Human Service. NIH publication No 04–5230. August 2004.
- National Clinical Guideline Center. Hypertension in pregnancy. The management of hypertensive disorders during pregnancy. National Institute for Health and Clinical Excellence, NICE clinical guideline 107, 2010.
- Sowerby Centre for Health Informatics at Newcastle. Hypertension in people who do not have diabetes mellitus, 2010
Нами враховано також клінічну настанову, розроблену NICE за суміжною проблемою — National Clinical Guideline Center. Lipid modification: Cardiovascular risk assessment and the modification of blood lipids for the primary and secondary prevention of cardiovascular disease. NICE clinical guideline 67, 2008 та КН ESC/EAS Guidelines for the management of dyslipidaemias/The Task Forces for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS) 2011 року.
Відсутність цієї інформації у Рекомендаціях Української асоціації кардіологів 2008 року стало вагомою підставою для їх оновлення та подальшої адаптації положень КН до організаційних, управлінських особливостей та фінансових можливостей системи охорони здоров’я України.
Організації, що займаються створенням клінічних настанов, приділяють велику увагу проблемі їх впровадження. З цією метою створюють настанови не тільки для медичного персоналу, але і для всіх учасників процесу надання медичної допомоги, в тому числі, для менеджерів та пацієнтів. За аналогією до клінічної настанови NICE «CG 127 Hypertension: understanding NICE guidance», нами створено та пропонується до використання лікарями інформаційні матеріали для пацієнта з АГ, який наведений у Додатку 1 до адаптованої клінічної настанови і можуть бути використані для підвищення поінформованості цієї категорії хворих. Крім того, у Додатку 2 до даної клінічної настанови наводиться орієнтовна програма індивідуальних або групових занять для пацієнтів з АГ — «Школа пацієнта з АГ».
Запропонована оновлена та адаптована клінічна настанова не повинна розцінюватись як стандарт медичного лікування. Дотримання положень КН не гарантує успішного лікування в кожному конкретному випадку, її не можна розглядати як посібник, що включає всі необхідні методи лікування або, навпаки, виключає інші. Остаточне рішення стосовно вибору конкретної клінічної процедури або плану лікування повинен приймати лікар з урахуванням клінічного стану пацієнта та можливостей для проведення заходів діагностики і лікування у медичному закладі. Адаптована клінічна настанова «Артеріальна гіпертензія», відповідно до свого визначення, має на меті надання допомоги лікарю і пацієнту в прийнятті раціонального рішення в різних клінічних ситуаціях, слугує інформаційною підтримкою щодо найкращої клінічної практики на основі доказів ефективності застосування певних медичних технологій, ліків та організаційних засад медичної допомоги.
Клінічна настанова — це рекомендаційний документ з найкращої медичної практики, заснованої на доказах ефективності, в першу чергу для практикуючих лікарів, які надають як первинну, так і вторинну медичну допомогу.
Представлена оновлена та адаптована клінічна настанова має бути переглянута не пізніше 2015 р. мультидисциплінарною робочою групою за участю головного позаштатного спеціаліста МОЗ України, практикуючих лікарів, які надають первинну і вторинну медичну допомогу, науковців, організаторів охорони здоров’я, представників Асоціації кардіологів України, представників інших громадських організацій, що зацікавлені у підвищенні якості медичної допомоги та ін.
1. ЕПІДЕМІОЛОГІЯ АРТЕРІАЛЬНОЇ ГІПЕРТЕНЗІЇ
Артеріальна гіпертензія — одне з найпоширеніших хронічних захворювань людини. За даними офіційної статистики, в Україні у 2007 році зареєстровано понад 11 млн. людей з АГ, що складає 29,9% дорослого населення.
Коментар Робочої групи:
За даними офіційної статистики МОЗ на 1 січня 2011 року в Україні зареєстровано 12122512 хворих на АГ, що складає 32,2% дорослого населення країни. Спостерігається стійке зростання поширеності АГ –більше, ніж удвічі в порівнянні з 1998 р. та на 170% у порівнянні з 2000 роком. Зростання поширеності АГ є свідченням ефективної роботи закладів охорони здоров’я, які надають первинну медичну допомогу, з виявлення артеріальної гіпертензії.
Поширеність АГ серед хвороб системи кровообігу (ХСК) у дорослих (18 років і більше) становить 46,8%(найвищі показники в Львівській і Хмельницькій областях — 53,7 і 52,0% відповідно, найнижчі — у Київській і Чернігівській областях — 40,4 і 42,1% відповідно), тобто, майже половина пацієнтів з ХСК має підвищений АТ. З практичної точки зору найбільше значення мають комбінація АГ з ішемічною хворобою серця (ІХС) та цереброваскулярними хворобами ЦВХ). У 2010 році поширеність комбінації АГ та ІХС, серед дорослого населення становила 63,3% випадків, захворюваність — 58,8%. Порівняно з 1999 р. наведені показники зросли, відповідно, на 25,1 (з 50,3 до 63,3%) і 29,8% (з 45,3 до 58,8%), що можна вважати наслідком підвищення рівня діагностики АГ. У хворих з ЦВХ (дорослого населення) показник поширеності АГ становив 64%, захворюваності — 56,5%. Порівняно з 1999 р. ці показники також зросли — на 25,2 і 35,5% відповідно. Виходячи з наведеної інформації, АГ потрібно розглядати як провідний фактор ризику розвитку кардіальної і цереброваскулярної патології, який суттєво впливає на тривалість життя населення України.
В Україні за даними епідеміологічних досліджень, стандартизований за віком показник поширеності АГ у міській популяції становить 29,6% як у чоловіків, так і у жінок. У сільській популяції поширеність АГ вища — 36,3%, в тому числі серед чоловіків — 37,9%, серед жінок — 35,1%.
При аналізі структури АГ за рівнем АТ у 50% хворих виявлено АГ 1-го ступеня, у кожного третього — АГ 2-го ступеня, у кожного п’ятого — АГ 3-го ступеня.
Аналіз структури АГ за рівнем систолічного та діастолічного АТ (САТ та ДАТ) свідчить, що, як в сільській, так і в міській популяціях найбільш поширеною формою є змішана АГ, яку реєструють у 2/3 осіб з підвищеним АТ, найменш поширеною — ізольована діастолічна АГ (12% серед міського і 8% серед сільського населення). В сільській популяції поширеність ізольованої систолічної АГ в 3,6 рази вища, ніж ізольованої діастолічної АГ і на 34% перевищує поширеність ізольованої систолічної АГ у міській популяції.
З усіх померлих від ІХС (n = 311 075) упродовж 2010 року супутній діагноз АГ був встановлений лише у 16,7% випадків (серед чоловіків — 14,5%, серед жінок — 18,5%), у той час, як за показниками поширеності та захворюваності такі комбінації досягають 63,3% і 58,8% відповідно. З наведеної інформації можна зробити висновок про те, що рівень посмертної діагностики при асоційованих станах дуже низький, і у більшості випадків встановляється лише основний діагноз без згадки про АГ. Відомо, що ефективність лікування серцево-судинних захворювань безпосередньо залежить від точної та якісної діагностики. Наведена розбіжність показників становить певний інтерес для організаторів охорони здоров’я та головних спеціалістів у регіонах.
Серед осіб з підвищеним АТ знають про наявність захворювання 67,8% сільських і 80,8% міських мешканців, лікуються відповідно, 38,3% та 48,4%, ефективність лікування складає 8,1% та 18,7%. Отже, ситуація щодо контролю АГ незадовільна як у сільській популяції, так і в міській, проте у сільській місцевості вона вкрай несприятлива.
Коментар Робочої групи:
За результатами проведеного співробітниками ННЦ «Інститут кардіології ім. М.Д. Стражеска НАМН України» 20-річного проспективного дослідження наявність АГ підвищує ризик загальної смертності в 4,5 рази у чоловіків та в 2,0 рази у жінок. Аналіз рівня накопиченої смертності в осіб з різними формами АГ показує, що виживання хворих з діастолічною АГ не відрізняється від виживання осіб з нормальним АТ (89% у жінок і 64% у чоловіків), у той час, як в обстежених зі змішаною та ізольованою систолічною формами АГ кількість тих, хто вижив, значно менша (відповідно 38 і 40% у чоловіків, 58 і 68% у жінок). Незалежно від статі, найбільш несприятливий віддалений прогноз визначають у хворих зі змішаною АГ. Так у чоловіків зі змішаною АГ показники смертності від усіх причин і від ССЗ відповідно в 2,4 та 1,9 разу вищі, ніж в осіб з діастолічною АГ, і, відповідно, на 20 та 30% вищі, ніж у хворих з систолічною АГ. У жінок при наявності змішаної форми АГ загальний ризик смерті від ХСК в 1,6 разу вищий, ніж у осіб з систолічною формою АГ. У чоловіків зі змішаною формою АГ реєструють найвищі показники смертності від судинних уражень головного мозку. Комбінація підвищеного САТ і ДАТ не тільки збільшує ризик загальної смерті, а й істотно впливає на середню тривалість життя, скорочуючи її на 9 років у чоловіків і на 7 — у жінок. Найбільший внесок у смертність від ХСК у чоловіків має САТ — вінна 63% визначає смертність від судинних уражень головного мозку і на 40% — смертність від ІХС. Внесок ДАТ становить, відповідно, 44 і 27%. У жінок вплив САТ і ДАТ на ризик смерті від ІХС практично однаковий (51 і 49%), щодо смерті від судинних уражень головного мозку, як і у чоловіків, рівень САТ більш вагомий, ніж ДАТ (відповідно, 71 і 64%).
Ризик виникнення ускладнень та смерті при АГ зростає відповідно до кількості супутніх факторів ризику. В українській популяції, за даними тих же дослідників, лише у 1% хворих з підвищеним АТ не виявлено інших факторів ризику. У кожного восьмого хворого АГ поєднується з одним, у кожного четвертого — з двома, у 61% хворих — з трьома і більше факторами ризику. У 46% осіб з підвищенням АТ виявляють ожиріння, у 67% — гіперхолестеринемію, у кожного четвертого — низький вміст холестерину ліпопротеїдів високої щільності, майже у кожного п’ятого — гіпертригліцеридемію; 23% хворих з АГ курять, 83% — вживають алкогольні напої, 48% — ведуть малорухомий спосіб життя.
У чоловіків, що мають лише один фактор ризику, найвищий рівень смертності реєструють в осіб з АГ, удвічі менший — у курців, третю сходинку посідають порушення ліпідного обміну та ожиріння. У жінок факторами, що мають найбільший вплив на смертність, є АГ та ожиріння. Найбільш несприятливим поєднанням двох факторів ризику для чоловіків є комбінація АГ і тютюнопаління та АГ і ожиріння, для жінок — АГ і дисліпідемія та АГ і ожиріння.
Проведені в 2006 році епідеміологічні дослідження показали, що в Україні знають про наявність АГ 81% міських мешканців і 68% сільських жителів з підвищеним АТ. Приймають будь-які антигіпертензивні препарати відповідно 48 і 38% хворих, а ефективність лікування становить лише 19% у міській і 8% у сільській популяціях. За останні 5 років спостерігається зменшення цих показників, і за даними 2011 року ефективність контролю АТ в міській популяції складала менше 15%.
Таким чином, проблема ефективного контролю АГ серед населення України потребує подальшої активізації зусиль медичних працівників закладів охорони здоров’я, які надають первинну медичну допомогу, спрямованих на виявлення хворих з підвищеним АТ, створення у них мотивації до тривалого, а не епізодичного медикаментозного лікування і корекції супутніх факторів ризику.
Лише комплексний підхід до вирішення проблем артеріальної гіпертензії та її наслідків може з часом призвести до поліпшення показників стану здоров’я. Такий підхід вимагає чіткої послідовності та координації дій спеціалістів, що задіяні у процесі надання медичної допомоги, та здійснюють їх, керуючись клінічними настановами по веденню пацієнтів з артеріальною гіпертензією, розроблених на принципах доказової медицини.
Виникнення і перебіг АГ тісно пов’язані з наявністю факторів ризику.
- Вік. Існує позитивна залежність між АТ і віком. В цілому рівень діастолічного АТ підвищується до 55 років, потім змінюється мало. Систолічний АТ постійно зростає з віком.
- Стать. Середні рівні АТ і поширеність АГ у жінок молодого і середнього віку дещо менші, ніж у чоловіків. Пізніше ця залежність змінюється аж до реверсії.
- Спадковість — один з найвпливовіших факторів майбутнього розвитку АГ. Виявлено тісну кореляцію між АТ найближчих родичів (батьки, брати, сестри).
- Маса тіла. Кореляція між масою тіла і рівнем АТ пряма, значна і стійка. Надлишкова маса асоціюється з 2–6 кратним підвищенням ризику виникнення АГ.
- Аліментарні фактори:
- Кухонна сіль. Її вживання понад фізіологічну норму позитивно корелює з рівнем АТ.
- Інші мікроелементи. Існує зворотний зв’язок між вживанням К+, Са2+ та Mg2+ і рівнем АТ.
- Макроелементи: білки, жири, вуглеводи, харчові волокна. Переважання в харчовому раціоні овочів та фруктів, риби, білого курячого м’яса, обмеження вживання тваринних жирів, холестерину і солодощів сприяє зменшенню рівня АТ.
- Кава та кофеїн. Відновлення пресорного ефекту кофеїну відбувається через декілька годин після вживання кави. АГ виникає втричі частіше серед тих, хто вживає від 1 до 5 чашок кави на день порівняно з тими, хто не вживає кави взагалі. Кофеїн, що міститься в міцній каві, підвищує ДАТ у чоловіків з гіпертензією на 8 мм рт.ст., а у осіб з нормальним АТ — на 3 мм рт. ст.
- Алкоголь. Вживання алкоголю прямо корелює з рівнем АТ, причому як епізодичне, так і хронічне. Залежність між вживанням алкоголю і поширеністю АГ має вигляд J-подібної кривої. Частота АГ найменша серед осіб, що вживають алкоголь в окремих випадках, і поступово зростає в залежності від зростання щоденної кількості вживаних алкогольних напоїв.
- Паління. Нікотин різко підвищує АТ навіть у завзятих курців. Ефект кожної сигарети триває біля 30 хвилин. Вже на 1-й хвилині після її випалювання САТ підвищується на 15 мм рт. ст., а на 4-й — на 25 мм рт. ст. При однакових рівнях АТ мозковий інсульт та ІХС у осіб, що палять, виникає в 2–3 рази частіше, ніж у тих, хто не палить.
- Психосоціальні фактори. Стрес сприяє підвищенню АТ. Проте поки що невідомо, чи призводить тривалий стрес до довготривалого підвищення АТ.
- Соціально-економічний статус. В країнах із розвинутою економікою визначається зворотний зв’язок між АТ і рівнем освіти, доходів та професійним статусом. Разом з тим, в країнах перехідного і доперехідного періоду визначається значна розповсюдженість АГ серед забезпечених верств населення. Досвід більшості країн свідчить, що зі зростанням економіки в суспільстві реєструється неухильне підвищення рівнів АТ і поширеності АГ серед малозабезпечених верств населення.
- Фізична активність. У осіб, що ведуть малорухомий спосіб життя, ризик виникнення АГ на 20–50% вищий, ніж у фізично активних. Фізичні навантаження під час виконання професійних обов’язків сприяють підвищенню АТ, а фізична активність в години дозвілля — навпаки. Регулярні аеробні фізичні навантаження є досить ефективним засобом немедикаментозного лікування АГ.
Профілактичні заходи щодо артеріальної гіпертензії спрямовані на впровадження здорового способу життя і корекцію виявлених факторів ризику. Вони передбачають:
- обмеження вживання кухонної солі;
- зменшення маси тіла при її надлишку;
- обмеження вживання алкогольних напоїв;
- зменшення вживання насичених жирів, солодощів та холестерину;
- відмову від паління;
- підвищення фізичної активності в години дозвілля;
- психоемоційне розвантаження та релаксацію.
За даними ВООЗ, профілактика, спрямована на зміну способу життя, є універсальною «вакциною» проти артеріальної гіпертензії, а застосування перелічених заходів сприяє зменшенню її нових випадків на 50%.
Коментар Робочої групи:
Окрім перерахованих вище факторів, на рівень АТ впливає вживання деяких груп вітамінів. Показано, що недостатнє надходження вітаміну D пов’язане з підвищенням ризику АГ (Burgaz A, Orsini N, Larsson SC, Wolk A. Blood 25-hydroxyvitamin D concentration and hypertension: a meta-analysis. J Hypertens 2011; 29:636.).
Велику роль відіграє збалансованість дієти. Переважання в харчовому раціоні овочів та фруктів, злаків, знежирених молочних продуктів, риби, білого курячого м’яса, обмеження вживання насичених жирів, трансізомерів жирів (маргарину, кулінарного жиру), холестерину і солодощів сприяє зниженню рівня АТ. Помірне зростання АТ спостерігається при регулярному споживанні кави особами, які нормально сприймають кофеїн: систолічний та діастолічний тиск зростають на 1,2 та 0,49 мм рт.ст. відповідно (Noordzij M, Uiterwaal CS, Arends LR, et al. Blood pressure response to chronic intake of coffee and caffeine: a meta-analysis of randomized controlled trials. J Hypertens 2005; 23:921).
2. КЛАСИФІКАЦІЯ, ФОРМУЛЮВАННЯ ТА КОДУВАННЯ ДІАГНОЗУ
Артеріальна гіпертензія, за визначенням Комітету експертів ВООЗ, — це постійно підвищений систолічний та/чи діастолічний артеріальний тиск.
Есенціальна гіпертензія (первинна гіпертензія або гіпертонічна хвороба) — це підвищений артеріальний тиск при відсутності очевидної причини його підвищення.
Вторинна гіпертензія (симптоматична) — це гіпертензія, причина якої може бути виявлена.
Відповідно до останніх рекомендацій Європейського товариства гіпертензії та Європейського товариства кардіології (2007 р.), виділяють декілька рівнів АТ (табл. 1).
Таблиця 1
Класифікація артеріальної гіпертензії за рівнем АТ
|
Категорії |
САТ мм рт. ст. |
ДАТ мм рт. ст. |
| Оптимальний | < 120 | < 80 |
| Нормальний | < 130 | < 85 |
| Високий | 130–139 | 85–89 |
| Гіпертензія:
1 ступінь |
140–159 та /або 90–99 | |
| 2 ступінь | 160–179 та/або 100–109 | |
| 3 ступінь | ≥ 180 та /або ≥ 110 | |
| Ізольована систолічна гіпертензія | ≥ 140 | < 90 |
Згідно з цією класифікацією, артеріальною гіпертензією є підвищення САТ до 140 мм рт. ст. і вище або ДАТ до 90 мм рт. ст. і вище, якщо таке підвищення є стабільним, тобто підтверджується при повторних вимірюваннях АТ (не менш ніж 2–3 рази у різні дні протягом 4 тижнів).
Класифікація АГ за рівнем артеріального тиску вказує на ступінь його підвищення (не на стадію захворювання).
Для встановлення стадії артеріальної гіпертензії застосовується класифікація за ураженням органів-мішеней. Ця класифікація розроблена експертами ВООЗ (1963–1993) та прийнята в Україні в 1992 році згідно до наказу МОЗ України № 206 від 30.12.92 р. і рекомендується до подальшого застосування згідно наказу № 247 від 1.08.98 р. (табл. 2). Її слід застосовувати для встановлення стадії гіпертонічної хвороби (есенціальної гіпертензії), а також вторинної гіпертензії.
Діагноз формулюється із зазначенням стадії захворювання та характеру ураження органів-мішеней (табл. 5).
У разі формулювання діагнозу гіпертонічної хвороби ІІ ст. або вторинної гіпертензії II ст. необхідно конкретно вказати, на підставі чого встановлюється II стадія захворювання (наявність гіпертрофії лівого шлуночка, звуження артерій сітківки, ознаки ураження нирок — креатинін на верхній межі норми або наявність мікроальбумінурії). Діагноз гіпертонічної хвороби III ст. також необхідно обґрунтувати наявністю серцевої недостатності, перенесеного мозкового інсульту, протеїнурії тощо (див. класифікацію).
Діагноз гіпертонічної хвороби III ст. за наявності інфаркту міокарда, інсульту чи інших ознак ІІІ стадії слід встановлювати лише у тих випадках, коли ці серцево-судинні ускладнення виникають на тлі тривало існуючої гіпертонічної хвороби, що підтверджується наявністю об’єктивних ознак гіпертензивного ураження органів-мішеней (гіпертрофія лівого шлуночка, генералізоване звуження артерій сітківки тощо).
Таблиця 2
Класифікація артеріальної гіпертензії за ураженням органів-мішеней
| Стадія 1 | Об’єктивні ознаки органічних ушкоджень органів-мішеней відсутні |
| Стадія ІІ | Є об’єктивні ознаки ушкодження органів-мішеней без симптомів з їх боку чи порушення функції. Гіпертрофія лівого шлуночка (за даними ЕКГ, ЕХОКГ, рентгенографії) або |
| Генералізоване звуження артерій сітківки, або Мікроальбумінурія та/або невелике збільшення концентрації креатиніну в плазмі (у чоловіків 115–133 ммоль/л, у жінок 107–124 ммоль/л) Ураження сонних артерій — потовщення інтіми-медії ≥ 0,9 мм або наявність атеросклеротичної бляшки | |
| Стадія III | Є об’єктивні ознаки ушкодження органів-мішеней з симптомами з їх боку та порушенням функції |
| Серце | Інфаркт міокарда
Серцева недостатність ІІА-ІІІ ст. Інсульт |
| Мозок | Транзиторна ішемічна атака
Гостра гіпертензивна енцефалопатія Судинна деменція |
| Очне дно | Крововиливи та ексудати в сітківці з набряком диску зорового нерва або без нього (ці ознаки патогномонічні також для злоякісної фази артеріальної гіпертензії) |
| Нирки | Концентрація креатиніну в плазмі у чоловіків >133 мкмоль/л, у жінок >124 мкмоль/л |
| Судини | Розшарування аорти
Оклюзивне ураження периферичних артерій |
Стратифікація ризику. Максимально корисною для хворого визнана стратегія, що базується на визначенні загального ризику. Під останнім розуміють той ризик ускладнень, який має даний хворий внаслідок підвищення артеріального тиску, а також наявності супутніх серцево-судинних захворювань, ураження органів-мішеней та основних факторів ризику, наведених в табл. 3.
Виділяють декілька груп ризику (табл. 4).
До групи звичайного ризику відносять осіб з тиском, меншим за 140/90 мм рт. ст., без додаткових факторів ризику. Групу людей, які мають додатковий (до звичайного) ризик ускладнень, але він є порівняно невисоким, виділено як групу помірного ризику.
Її складають хворі з АГ 1 та 2-го ступеню, які мають не більше 2 факторів ризику серцево-судинних захворювань. Підвищення АТ до 180/110 мм рт. ст. і більше підвищує вірогідність ускладнень, і такі хворі вже складають групу високого ризику. Наявність ураження органів-мішеней або супутніх серцево-судинних захворювань свідчить про високий або дуже високий ризик ускладнень.
Таблиця 3
Показники, які використовуються для оцінки сумарного ризику ускладнень
| Основні фактори ризику
– Вік (у чоловіків > 55 років, у жінок > 65 років) – Високий пульсовий тиск у осіб похилого віку (≥ 60 мм рт. ст) – Паління – Дисліпідемія (загальний холестерин >5,0 ммоль/л або холестерин ліпопротеїнів низької щільності >3,0 ммоль/л, або холестерин ліпопротеїдів високої щільності < 1,0 ммоль/л у чоловіків і <1,2 ммоль/л у жінок, або тригліцериди > 1,7 ммоль/л) – Глюкоза плазми натще 5,6 — 6,9 ммоль/л – Порушення толерантності до глюкози – Абдомінальне ожиріння (окружність талії > 102 см у чоловіків і >88 см у жінок) – Серцево-судинні захворювання у сімейному анамнезі (до 55 років у чоловіків, до 65 років у жінок) Ураження органів-мішеней – Гіпертрофія лівого шлуночка ЕКГ-критерії: Соколова-Лайона >38 мм, Корнельський >2440 мм/мс; Ехокардіографічні критерії: індекс маси міокарда лівого шлуночка для чоловіків > 125 г/м2, для жінок > 110 г/м2 – Ультразвукові ознаки потовщення стінок судин (товщина інтими-медії сонної артерії >0,9 мм) або наявність атеросклеротичної бляшки – Швидкість пульсової хвилі 12 м/с – Індекс АТ гомілка/плечова артерія < 0,9 – Невелике підвищення концентрації креатиніну (у чоловіків 115 — 133 мкмоль/л, у жінок — 107–124 мкмоль/л) – Зниження розрахункового показника швидкості клубочкової фільтрації1 (< 60 мл/хв/1,73 м2) або розрахункового кліренсу креатинину2 (< 60 мл/хв) – Мікроальбумінурія (30–300 мг/добу) Супутні захворювання – Цукровий діабет – Глюкоза плазми натще ≥ 7,0 ммоль/л – Глюкоза плазми крові через 2 години після навантаження ≥ 11,0 ммоль /л Цереброваскулярні хвороби (ішемічний інсульт, крововилив у мозок, транзиторна ішемічна атака) Хвороби серця (ІМ, стенокардія, перенесена операція реваскуляризації, СН ІІА-ІІІ) – Хвороби нирок (діабетична нефропатія, ниркова недостатність — креатинін сироватки у крові у чоловіків >133 мкмоль/л, у жінок >124 мкмоль/л), протеїнурія ≥ 300 мг/добу – Оклюзивні ураження периферичних артерій – Важка ретинопатія (геморагії, ексудати, набряк диску зорового нерва) |
1- за формулою MDRD, 2 — за формулою Кокрофта-Гаулта
Таблиця 4
Стратифікація ризику для оцінки прогнозу у хворих з АГ
|
Рівень АТ, мм рт. ст |
|||||
| Фактори стратифікації | Нормальний
САТ 120–129 ДАТ 80–84 |
Вис. норм.
САТ 130–139 ДАТ 85–89 |
АГ 1 ступінь
САТ 140–159 ДАТ 90–99 |
АГ 2 ступінь
САТ 160–179 ДАТ 100–109 |
АГ 3 ступінь
САТ> 180 ДАТ> 110 |
| Немає факторів ризику | Середній ризик в популяції | Додатковий низький | Додатковий помірний | Додатковий високий | |
| 1–2 фактори ризику | Додатковий низький | Додатковий низький | Додатковий помірний | Додатковий помірний | Додатковий дуже високий |
| Множинні фактори ризику, ураж.
органів-мішеней, МС, ЦД |
Додатковий помірний | Додатковий високий | Додатковий високий | Додатковий високий | Додатковий дуже високий |
| Серцево-судинні захворювання | Додатковий дуже високий | Додатковий дуже високий | Додатковий дуже високий | Додатковий дуже високий | Додатковий дуже високий |
Згідно з Фремінгемськими критеріями, терміни «низький», «помірний», «високий» та «дуже високий» ризик означають 10-річну вірогідність серцево-судинних ускладнень (фатальних та нефатальних) < 15%, 15–20%, 20–30% та >30%, відповідно. З 2003 р. в практику європейської кардіології впроваджується ще одна модель оцінки ризику — шкала SCORE, яка дозволяє передбачати вірогідність фатальних серцево-судинних подій протягом 10 років. Шкала SCORE відповідає такій вірогідності фатальних серцево-судинних ускладнень: низький ризик < 4%, помірний 4–5%, високий 5–8% та дуже високий ризик > 8%. Вважають, що рівень ризику за SCORE приблизно відповідає Фремінгемському для країн Європи.
ПРИКЛАДИ ФОРМУЛЮВАННЯ ДІАГНОЗІВ
Для статистичного кодування хвороб з 1999 року в Україні застосовується Міжнародна класифікація хвороб 10-го перегляду (ВООЗ, Женева, 1995).
Згідно з цією класифікацією для визначення есенціальної (первинної) артеріальної гіпертензії (що є синонімом терміну гіпертонічна хвороба) застосовуються коди І 10 — І 13, для визначення вторинної (симптоматичної) артеріальної гіпертензії — код І 15.
Терміну «гіпертензивна хвороба серця» (гіпертонічна хвороба з переважним ураженням серця — код І 11) відповідає клінічний термін «гіпертензивне серце», під яким розуміють наявність ознак клінічно вираженої гіпертрофії лівого шлуночка за даними ЕКГ, рентгенографії та/або ЕХОКГ — потовщення стінок лівого шлуночка та/або збільшення його порожнини (кінцево-діастолічного розміру, об’єму), маси міокарда.
Термін «застійна серцева недостатність» вживається за наявності ознак клінічно вираженої серцевої недостатності (ІІ А ст. або більше згідно з класифікацією М.Д. Стражеска-В.Х. Василенка та робочою класифікацією Українського наукового товариства кардіологів, 1997 р.).
При кодуванні діагнозу враховується наявність (або відсутність) гіпертензивного ураження серця з серцевою недостатністю (код І 11.0) або без неї (код І 11.9), гіпертензивного ураження нирок (код 1.12) з нирковою недостатністю (код І 12.0) або без неї (код І 12.9), комбінованого гіпертензивного серця та нирок з або без серцевої та/або ниркової недостатності (коди І 13, І 13.0, І 13.1, І 13.2, І 13.9). Всі ці стани мають окремі, вказані вище, коди.
Якщо гіпертонічна хвороба є супутнім захворюванням з ішемічною хворобою серця (І 20 — І 25), або цереброваскулярним захворюванням (І 60 — І 69) — то кодується ІХС або цереброваскулярне захворювання та використовується п’ята підрубрика 7 після крапки (п’ятим знаком коду). Наприклад, І 25.2.7 або І 69.4.7.
Таблиця 5
Приклади формулювання та кодування діагнозів
| № пп |
Діагноз |
Код |
| 1. | Гіпертонічна хвороба І стадія, 2-й ступінь. Ризик помірний.
Фактор ризику — паління. |
І 10 |
| 2. | Гіпертонічна хвороба ІІ ст. 3-го ступеня. Гіпертрофія лівого шлуночка. СН І стадії. Ризик дуже високий. | І 11.9 |
| 3. | Гіпертонічна хвороба ІІ стадії, 2-го ступеня. ІХС: стабільна стенокардія навантаження, ІІ ф. кл. СН І стадії. Ризик дуже високий. | І 20.8.7 |
| 4. | Гіпертонічна хвороба ІІ стадії, 3-й ступінь. Мікроальбумінурія. Ризик дуже високий. | І 12. 9 |
| 5. | Гіпертонічна хвороба ІІІ ст., 1-й ступінь. СН ІІА стадії із систолічною дисфункцією (ІІІ ФК). Ризик дуже високий. | І 11.0 |
| 6. | Гіпертонічна хвороба ІІІ стадії, 3-й ступінь. Транзиторна ішемічна атака (вказати судинний басейн, дату). Ризик дуже високий. | G 45.8
та.І.10 |
| 7. | Гіпертонічна хвороба ІІІ стадія, 3-й ступінь, злоякісний перебіг. Гіпертензивна ретинопатія, 3 ступінь. Ризик дуже високий. | І 10 |
| 8. | Гіпертонічна хвороба ІІІ стадія, 3-й ступінь. ХХН, 2-а стадія (гіпертензивна нефропатія). Ризик дуже високий. | І 12.0 |
| 9. | ХХН, 2-а стадія. Сечокам’яна хвороба (конкремент в правій нирці). Хронічний пієлонефрит. Вторинна артеріальна гіпертензія ІІІ стадія, 3-й ступінь. Ризик дуже високий. | I 15.1 |
| 10. | Стеноз правої ниркової артерії (вказати генез). Балонна ангіопластика (дата). Вторинна артеріальна гіпертензія ІІ стадія, 1-й ступінь. Гіпертрофія лівого шлуночка. Монотопна лівошлуночкова екстрасистолія. СН І ст. Ризик високий. | І 15.0 |
| 11. | Аденома правого наднирника. Вторинна артеріальна гіпертензія ІІІ стадія, 2-й ступінь. Ішемічний інсульт (басейн, дата). СН І ст. Ризик дуже високий. | G 63
та I 15.2 |
| 12. | Феохромоцитома правого наднирника. Вторинна артеріальна гіпертензія ІІ стадія, 3-й ступінь. Гіпертрофія лівого шлуночка. Тріпотіння передсердь (пароксизмальная форма). Неускладнений гіпертензивний криз (дата). Ризик дуже високий. | І 15.2 |
| 13. | Закрита травма голови. Струс головного мозку (дата). Вторинна артеріальна гіпертензія І стадія, 2-й ступінь. Неускладнений гіпертензивний криз (дата). Дисліпідемія. Ризик помірний. | І 15.8 |
Якщо гіпертонічна хвороба є супутнім захворюванням з транзиторною ішемічною атакою або захворюваннями артерій чи артеріол, то заповнюються два статистичних талони: один — на транзиторну ішемічну атаку (G 45) або захворювання артерій чи артеріол (І 70 — І 79), а другий — на гіпертонічну хворобу (І 10 — І.13).
Вторинна (симптоматична) артеріальна гіпертензія завжди кодується окремим статистичним талоном (І 15.0 — І 15.9). При цьому окремі статистичні коди мають: реноваскулярна гіпертензія (І 15.0), артеріальна гіпертензія нефрогенного генезу (наприклад, вторинна АГ при пієлонефриті, гломерулонефриті та ін. — І 15.1), вторинна АГ ендокринного генезу — при патології наднирників, гіпофізу та ін. (І 15.2). Вторинні АГ іншого походження (наприклад, гемодинамічні — при коарктації аорти, недостатності аортального клапану, нейрогенні — при захворюваннях або травмах головного та судинного мозку, екзогенні — при отруєнні свинцем, талієм та ін.) мають код І 15.8).
3. ОБСТЕЖЕННЯ ХВОРОГО НА АРТЕРІАЛЬНУ ГІПЕРТЕНЗІЮ
Обов’язкове обстеження повинно проводитися усім хворим з підвищеним АТ для визначення ґенезу гіпертензії (первинна чи вторинна), оцінки стану органів-мішеней та факторів ризику. Воно складається з:
1) анамнезу, 2) фізикального обстеження, 3) лабораторно-інструментального обстеження:
- вимірювання АТ на обох руках;
- вимірювання АТ на ногах;
- аускультація серця, судин шиї, точок проекції ниркових артерій;
- аналіз крові загальний;
- аналіз сечі загальний;
- рівень креатиніну в плазмі крові з розрахунком кліренсу креатиніну або швидкості клубочкової фільтрації;
- рівень калію та натрію в плазмі крові;
- рівень цукру в плазмі крові;
- рівень холестерину та тригліцеридів в плазмі крові;
- реєстрація ЕКГ;
- офтальмоскопія очного дна;
- ультразвукове дослідження серця та нирок.
Рекомендовані тести:
Допплерографія сонних артерій
Білок в сечі (за добу)
Гомілково-плечовий індекс АТ
Глюкозотолерантний тест
Амбулаторне моніторування АТ
Швидкість пульсової хвилі
Коментар Робочої групи:
Хоча частота вторинної АГ не перевищує 10% всіх випадків АГ, але такі пацієнти потребують додаткових обстежень, які найчастіше проводяться у закладах, які надають вторинну медичну допомогу, та специфічного лікування. Слід підкреслити, що у більшості випадків вторинних АГ прогноз життя хворого визначається розвитком серцево-судинних ускладнень, але рутинне застосування антигіпертензивних препаратів у більшості випадків не дозволяє стабілізувати стан пацієнта та запобігти розвитку ускладнень. Завданням лікаря, який надає первинну медичну допомогу, є своєчасне направлення пацієнта до відповідного медичного закладу. Вчасне хірургічне втручання при деяких формах вторинних АГ дозволяє у значної кількості хворих досягти нормалізації АТ і навіть припинити постійний прийом антигіпертензивних засобів.
Лікар первинного рівня надання медичної допомоги може запідозрити наявність вторинної АГ у пацієнтів, які мають клінічні ознаки захворювання, що потенційно призводить до розвитку АГ, та при певних особливостях перебігу АГ — раптовому початку АГ зі значним підвищенням АТ — понад 180 мм рт.ст., особливо — в осіб, молодших за 30 або старших за 60 років, раптовому погіршенні перебігу захворювання після досягнення контролю АТ, при АГ, що не піддається медикаментозній корекції, при злоякісному перебігу АГ.
Найбільш частою причиною розвитку вторинної АГ є ренальна та реноваскулярна АГ, яка зустрічається у 2–5% пацієнтів з підвищенням АТ. Як правило, до розвитку ренальної АГ призводять хронічний пієлонефрит, сечокам’яна хвороба, гломерулонефрит та полікістоз нирок. Лікарю, який надає первинну медичну допомогу, потрібно брати до уваги анамнез, що вказує на захворювання нирок, особливості клінічної картини АГ, що перераховані вище, зміни результатів аналізів крові та сечі (еритроцит- та лейкоцитурія, протеїнурія, підвищення рівня сечовини та креатиніну тощо), структури нирок. Виявлення шуму в ділянці проекції ренальної артерії є достовірною але не частою ознакою реноваскулярної АГ, але його відсутність не виключає наявності захворювання.
АГ ендокринного походження зустрічається у 0,2–1% пацієнтів з підвищенням АТ.
Найбільш небезпечною серед АГ ендокринного походження є феохромоцитома — новоутворення нейроектодермальної тканини, що продукує катехоламіни. Феохромоцитома зустрічається менше, ніж у 0,1% пацієнтів з АГ, у 10% випадків має спадковий характер.
Виділяють два варіанти перебігу захворювання — з пароксизмальною та з стабільною гіпертензією, пароксизмальний варіант зустрічається частіше. У цьому випадку клінічними ознаками феохромоцитоми є пароксизмальна АГ та пов’язані з нею симптоми — головний біль, тахікардія, ортостатичні порушення, тремор, нудота/блювота, порушення зору, раптові зміни кольору шкіри — блідість або почервоніння, гіперглікемія, набряки, вегетативні порушення. Підвищення систолічного АТ може досягати 280–300 мм рт.ст. Характерною ознакою є резистентність АТ до всіх антигіпертензивних препаратів крім альфа-адреноблокаторів. Пацієнти з клінічними ознаками феохромоцитоми потребують негайного направлення до закладів, які надають вторинну медичну допомогу, враховуючи ризик, який становить для них це захворювання. Основним методом лікування є хірургічне видалення пухлини.
Первинний гіперальдостеронізм, пов’язаний з дифузною гіперплазією або аденомою наднирників, зустрічається дещо частіше — 0,5–8,8% пацієнтів з АГ, а серед хворих з рефрактерною АГ — до 32%. Характерною, але не частою ознакою є гіпернатріємія та гіпокаліємія, що призводить до порушень ритму серця та слабкості м’язів. Для встановлення діагнозу пацієнтові потрібно визначити рівні альдостерону та реніну у плазмі крові і їх співвідношення. Дослідження проводять після відміни препаратів, які можуть вплинути на результат (бета-адреноблокатори, інгібітори АПФ, БРА, діуретини, спіронолактон). Первинний гіперальдостеронізм — єдине захворювання, при якому вміст альдостерону зростає, а реніну зменшується. Методи візуалізації дозволяють підтвердити діагноз, але негативний результат УЗД не дозволяє повністю виключити наявність аденоми або гіперплазії. Найбільш інформативними методиками візуалізації є КТ або МРТ. Лікування первинного гіперальдостеронізм може бути хірургічним — видалення пухлини — або консервативним — прийом блокаторів альдостеронових рецепторів — в залежності від типу захворювання.
Вторинна АГ є характерною ознакою синдрому та хвороби Іценко-Кушинга, частота якого у популяції становить від 0,1 до 0,6%. Підвищення рівня глюкокортикоїдів, окрім підвищення АТ, призводить до появи інших характерних ознак — збільшення маси тіла, розвитку ожиріння по центральному типу, змін обличчя, характерних змін шкіри (стрії, гіперпігментація), слабкості, порушення тесту толерантності до глюкози, порушення менструального циклу у жінок, розвитку імпотенції у чоловіків, атрофії м’язів, остеопорозу, депресії. Діагноз встановлюють при виявленні підвищеного вмісту кортизолу у сечі або крові. Для уточнення діагнозу також визначають рівень АКТГ. Радикальне лікування — видалення відповідної пухлини.
Підвищення АТ розвивається у 25–50% пацієнтів з акромегалією, причиною якої є гіперпродукція гормону росту, викликана, як правило, аденомою гіпофізу. Клінічні ознаки акромегалії є дуже характерними, і у більшості випадків не становлять труднощів для постановки діагнозу у закладах, які надають первинну медичну допомогу.
Підвищення АТ виникає також при порушенні функції щитовидної залози. При гіпотиреозі, як правило, спостерігається підвищення діастолічного АТ. Іншими характерними ознаками є слабкість, сонливість, зниження маси тіла, сухість шкіри, випадіння волосся, брадикардія. Після медикаментозної корекції гіпотиреозу, як правило, спостерігається нормалізація АТ.
Для гіпертиреозу характерно підвищення систолічного АТ, тахікардія, візуальне збільшення розмірів щитовидної залози, при розвитку тиреотоксикозу — екзофтальм, зоб, периферійні набряки, збільшення маси тіла. Скринінговим методом, що дозволяє виявити порушення функції щитовидної залози, є визначення рівня тіреотропного гормону.
Всього існує понад 50 захворювань та клінічних станів, що можуть призвести до розвитку вторинної АГ. Діагностика більшості вторинних АГ потребує проведення складних, часто — дороговартісних методик діагностики, зокрема, візуалізації за допомогою УЗД, КТ, МРТ, проведення ангіографії, визначення рівня гормонів, проведення функціональних проб тощо. У таких пацієнтів неможливо досягти адекватної корекції АТ без лікування основного захворювання.
Крім того, при проведенні клінічного обстеження потрібно розпитати пацієнта щодо прийому ним фармакологічних препаратів, які можуть призвести до підвищення АТ (їх перелік наведено у таблиці 18) а жінок дітородного віку — щодо застосування гормональних протизаплідних препаратів.
МЕТОДИКА ВИМІРЮВАННЯ АРТЕРІАЛЬНОГО ТИСКУ
- Вимірювання артеріального тиску повинно проводитися у спокійному оточенні після 5-хвилинного відпочинку.
- Протягом 30 хв. до вимірювання пацієнт не повинен курити чи пити каву.
- Манжета має охоплювати не менше ніж 80% окружності плеча і покривати 2/3 його довжини. Використання занадто вузької або короткої манжети веде до завищення показників АТ, занадто широкої — до їх заниження. Стандартна манжета (12–13 см у ширину та 35 см у довжину) використовується у осіб з нормальними та худими руками. У осіб з мускулистими або товстими руками повинна застосовуватись манжета 42 см у довжину, у дітей віком до п’яти років — 12 см у довжину.
- Розміщують манжету посередині плеча на рівні серця, щоб її нижній край знаходився на 2–2,5 см вище ліктьової ямки, а між манжетою і поверхнею плеча проходив палець.
- Спочатку визначають рівень САТ пальпаторним методом. Для цього необхідно визначити пульс на a. radialis і потім швидко накачати повітря в манжету до 70 мм рт. ст. Далі необхідно накачувати по 10 мм рт. ст. до значення, при якому зникає пульсація. Той показник, при якому вона з’являється знову під час випускання повітря, відповідає САТ. Такий пальпаторний метод визначення допомагає уникнути помилки, пов’язаної з «аускультативним провалом» (зникненням тонів Короткова відразу після їх першої появи). Повторно повітря накачують на 20–30 см вище значень САТ, які були визначені пальпаторно.
- Випускають повітря повільно — 2 мм за секунду і визначають І фазу тонів Короткова (появу) і V фазу (зникнення), які відповідають САТ і ДАТ. При вислуховуванні тонів Короткова до дуже низьких значень або до 0 за ДАТ вважають рівень АТ, що фіксується на початку V фази. Значення АТ закруглюють до найближчих 2 мм.
- Вимірювання слід проводити не менше двох разів з інтервалом 2–3 хв. При розходженні результатів більше, ніж на 5 мм рт.ст., необхідно зробити повторні виміри через декілька хвилин.
- При першому вимірюванні АТ слід визначати на обох руках, а також в положенні сидячи, стоячи і лежачи. До уваги беруться більш високі значення, які точніше відповідають внутріартеріальному АТ.
- Вимірювання АТ на першій та п’ятій хвилинах після переходу в ортостаз необхідно обов’язково проводити у хворих похилого віку, а також у хворих з цукровим діабетом і в усіх випадках наявності ортостатичної гіпотензії або при підозрі на неї.
В останні роки створено автоматичні прилади для вимірювання АТ, які за точністю не відрізняються від традиційного методу Короткова, які пройшли міжнародну сертифікацію і можуть використовуватися для професійного (лікарем або медичною сестрою) вимірювання АТ. Такі прилади для професіоналів слід відрізняти від апаратів для домашнього вимірювання АТ (пацієнтами). Міжнародний перелік усіх типів приладів для вимірювання АТ з їх характеристиками та відомостями про сертифікацію, клас точності, а також рекомендації щодо використання (професійне, домашнє, добове вимірювання) можна знайти на незалежному сайті www.dableducational.org
Коментар Робочої групи:
Робоча група вважає за необхідне доповнити «Вимірювання АТ у пацієнтів з порушенням ритму, зокрема, при фібриляції передсердь, рекомендується проводити за допомогою аускультативного методу Короткова. Використання в таких випадках автоматичних пристроїв, особливо — при самостійному вимірюванні пацієнтом в домашніх умовах, не дозволяє достовірно оцінити рівень АТ».
АМБУЛАТОРНЕ МОНІТОРУВАННЯ АРТЕРІАЛЬНОГО ТИСКУ
Основним методом виявлення підвищеного тиску та оцінки ефективності антигіпертензивної терапії залишається традиційне визначення артеріального тиску за методом М. С. Короткова, запропоноване ще в 1905 році. У 80-х роках у клінічну практику було впроваджено метод амбулаторного моніторування артеріального тиску, який дозволяє визначати його рівень протягом робочого дня пацієнта, а також у нічний час. Середні значення, отримані при амбулаторному моніторуванні, точніше визначають рівень гіпертензії у хворого, оскільки застосування амбулаторного моніторування дозволяє нівелювати вплив на тиск таких стрес-факторів, як тривожне очікування лікаря, реакції на обстеження. Особливо важливим є те, що ураження органів-мішеней у хворих з гіпертензією тісніше корелює з добовим чи середньоденним рівнем тиску, ніж з його одноразовими вимірами в умовах клініки.
Для нормального добового профілю артеріального тиску у осіб з нормальним або підвищеним тиском характерні більш високі значення вдень та зниження в нічний період, коли пацієнт спить. Недостатнє зниження тиску у нічний час спостерігається, як правило, за наявності вторинної артеріальної гіпертензії. Це є самостійним предиктором розвитку інсульту та інфаркту міокарда у хворих з АГ.
Найчастіше аналізують середні значення систолічного та діастолічного тиску за добу, день та ніч, індекс періоду гіпертензії (відсоток показників артеріального тиску, що перевищують норму) та площу під кривою денного та нічного артеріального тиску, що перевищує нормальні значення. Визначають також варіабельність тиску в зазначені періоди доби (визначають за стандартним відхиленням), добовий індекс (ступінь зниження нічного АТ по відношенню до денного), величину та швидкість ранішнього підвищення АТ. Денним артеріальним тиском вважається тиск в період з ранку до нічного сну (як правило, з 7:00 до 22:00), нічним — в період нічного сну (найчастіше з 22:00 до 7:00). Вдень тиск вимірюють кожні 15–30 хвилин, вночі — кожні 30–60 хвилин.
Значення артеріального тиску, які отримані при амбулаторному моніторуванні, дещо нижчі, ніж отримані при вимірюванні у клініці.
«Офісний тиск» 140/90 мм рт. ст. приблизно відповідає середньодобовому 125- 130/80 мм рт. ст.) (табл. 6).
Результати амбулаторного моніторування дозволяють оцінити тривалість антигіпертензивної дії фармакологічних препаратів. Для цього використовують індекс мінімум/максимум (в англомовній літературі trough/peak ratio), який вираховують як частку від ділення величини зниження тиску через добу після прийому препарату на величину максимального зниження тиску протягом доби.
Якщо відношення залишкового антигіпертензивного ефекту до максимального менше за 0,5 (тобто менше 50%), це свідчить про недостатню дію препарату в кінці міждозового інтервалу (недостатню тривалість дії) або про надмірну гіпотонію на максимумі дії.
Таблиця 6
Порогові значення АТ для діагностики артеріальної гіпертензії
|
Умови вимірювання |
САТ |
ДАТ |
| В клініці | 140 | 90 |
| 24-годинне моніторування
(середньодобовий АТ) |
125–130 | 80 |
| Самовимірювання в домашніх умовах | 135 | 85 |
| Середньоденний АТ | 130–135 | 80 |
| Середньонічний АТ | 120 | 70 |
Амбулаторне моніторування АТ рекомендується застосовувати в таких випадках:
- значна варіабельність офісного АТ під час одного або різних візитів до лікаря;
- високий офісний рівень АТ у хворих з низьким ризиком серцево-судинних ускладнень;
- значна різниця між рівнем АТ під час візиту до лікаря та вимірюванням вдома (гіпертензія білого халату);
- підозра на резистентність до медикаментозної терапії;
- підозра на епізоди гіпотензії, особливо у людей похилого віку та хворих на діабет;
- підвищення офісного АТ у вагітних, особливо при підозрі на прееклампсію.
ЦЕНТРАЛЬНИЙ АОРТАЛЬНИЙ ТИСК
В фізіологічних умовах через сумацію антеградної і ретроградної хвиль вздовж артеріального дерева аортальний систолічний та пульсовий тиск (тобто тиск, що безпосередньо впливає на серце, мозок та нирки) може суттєво відрізнятися від традиційно вимірюваного АТ на плечовій артерії. Останнім часом з’явились методи неінвазивної оцінки центрального аортального тиску. Результати дослідження ASCOT-CAFЕ підтвердили суттєвий зв’язок центрального аортального тиску з ризиком серцево-судинних ускладнень. Важливим є факт, що різні класи антигіпертензивних препаратів можуть по-різному впливати на артеріальний тиск в аорті. В дослідженні ASCOT при майже однаковому зниженні АТ на плечовій артерії комбінація амлодипіну та периндоприлу призвела до більшого зниження АТ в аорті порівняно з комбінацією атенолола з діуретиком та до більш значущого зниження ризику серцево-судинних ускладнень.
Коментар Робочої групи:
Доведено, що класичні бета-адреноблокатори без властивостей вазодилятації менше, ніж інші класи антигіпертензивних засобів зменшують тиск в аорті.
4. ТАКТИКА ЛІКАРЯ У РАЗІ ВИЯВЛЕННЯ АРТЕРІАЛЬНОЇ ГІПЕРТЕНЗІЇ
Коли починати лікування? Якщо у людини вперше виявлено підвищення АТ, тобто систолічний тиск дорівнює або перевищує 140 мм рт. ст. та/або діастолічний тиск 90 мм рт. ст. чи вищий, необхідно перш за все переконатись у наявності артеріальної гіпертензії, вимірявши АТ ще 2–3 рази протягом місяця. Винятком є люди, у яких при першому вимірюванні виявлено високий тиск (180/110 мм рт. ст. або вищий), а також ті, у кого є ураження органів-мішеней або супутні захворювання, вказані в табл. 3, або 3 і більше факторів ризику. Таким хворим слід призначати медикаментозне антигіпертензивне лікування без зволікань, оскільки вони складають групи високого та дуже високого ризику ускладнень.
Якщо при повторних вимірюваннях АТ знову виявляється підвищеним, подальша тактика залежить від його рівня і наявності чинників, що погіршують прогноз захворювання. Хворим, у яких АТ при повторних вимірюваннях >160/100 мм рт. ст., слід призначати медикаментозне лікування, а також не-медикаментозні заходи. Хворим з АТ 140/90–155/99 мм рт. ст. медикаменти призначають в тому разі, якщо вони мають високий ризик ускладнень. Хворі з низьким або помірним ризиком ускладнень потребують медикаментозного лікування лише в тому разі, якщо після 1–3 місяців спостереження та немедикаментозного лікування АТ залишається підвищеним (>140/90 мм рт. ст.). Як видно із таблиці стратифікації ризику хворих на АГ, найвищий ризик ускладнень або смерті мають особи із супутніми захворюваннями, а саме: з цереброваскулярними хворобами (ішемічний або геморагічний інсульт, транзиторна ішемічна атака); хворобами серця (інфаркт міокарда, стенокардія, коронарна реваскуляризація, застійна серцева недостатність); ураженням нирок (діабетична нефропатія або хронічна ниркова недостатність); ураженнями периферичних артерій; тяжкою ретинопатією; цукровим діабетом. Хворі на АГ із вказаною супутньою патологією потребують особливого нагляду та інтенсивного лікування.
До якого рівня знижувати артеріальний тиск?
Слід намагатися досягти повної його нормалізації, тобто зниження до рівня, нижчого за 140/90 мм рт. ст., а у хворих високого і дуже високого ризику — нижчого за 130/80 мм рт. ст. Цей принцип базується на тому, що серцево-судинна смертність у гіпертензивних хворих, за даними багатоцентрових досліджень, прогресивно зменшується зі зниженням артеріального тиску. Виключення складають особи з тяжкою гіпертензією (інколи й з помірною), які реагують на зниження тиску появою симптомів гіпоперфузії життєво важливих органів. У цих випадках метою лікування є максимально можливе зниження АТ. Схема 1 демонструє викладене у спрощеному вигляді, прийнятному для повсякденної лікарської практики.
Коментар Робочої групи:
Відповідно до Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document, 2009, існує достатньо доказів для того щоб рекомендувати зниження САТ до 140 мм рт.ст. (і ДАТ до 90 мм рт.ст.) всім пацієнтам з АГ, як з низьким, так і з помірним та високим ризиком.
Проведений posthoc аналіз результатів рандомізованих досліджень свідчить про прогресивне зменшення ризику серцево-судинних ускладнень паралельно прогресивному зниженню САТ приблизно до рівня 120 мм рт.ст. і ДАТ приблизно до 75 мм рт.ст. Феномен J-кривої навряд чи проявиться до того, як буде досягнуто більш низькі значення АТ, за винятком, можливо, пацієнтів з прогресуючим атеросклерозом судин серця. У пацієнтів з АГ старечого віку — 80 років та більше — показано позитивний ефект зниження САТ до 140 мм рт.ст. — зменшення випадків інсульту та частоти виникнення серцево-судинних захворювань та смертності від них. Впливу антигіпертензивної терапії на рівень загальної смертності у цієї категорії хворих не виявлено. Докази щодо позитивного ефекту зниження САТ, нижче 140 мм рт.ст. у пацієнтів з АГ старше 80 років відсутні.
Базуючись на сучасних наукових даних (результати досліджень. ADVANCE та ACCORD) може бути доцільним рекомендувати досягнення САТ<130 мм рт.ст. у хворих на цукровий діабет. Доведено доцільність призначення антигіпертензивної терапії пацієнтам з цукровим діабетом, які мають високий нормальний АТ, при наявності субклінічного ураження органів-мішеней (зокрема, при мікроальбумінурії або протеїнурії).
Результати досліджень, що стосуються доцільності антигіпертензивної медикаментозної терапії у пацієнтів з попередніми серцево-судинними подіями, що не мають АГ, є суперечливими, і для отримання рекомендацій мають бути проведені подальші дослідження.
Схема 1. ТАКТИКА ЛІКАРЯ У РАЗІ ВИЯВЛЕННЯ АРТЕРІАЛЬНОЇ ГІПЕРТЕНЗІЇ
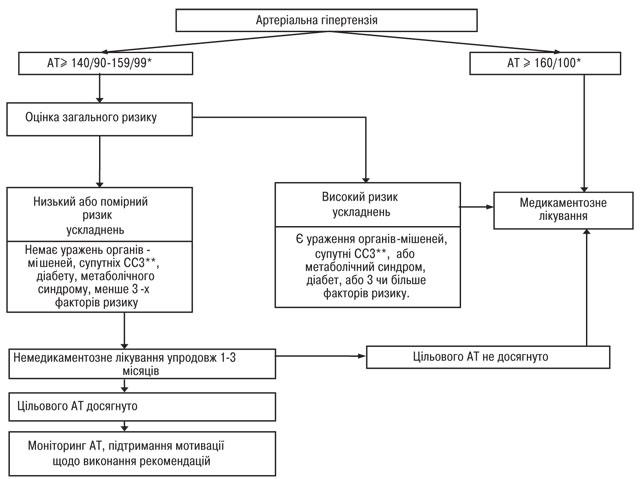
* Якщо САТ і ДАТ потрапляють у різні підгрупи — хворого відносять до більш тяжкої підгрупи
**СС3 — серцево-судинні захворювання
5. ЛІКУВАННЯ ХВОРИХ НА АРТЕРІАЛЬНУ ГІПЕРТЕНЗІЮ
МЕТА ЛІКУВАННЯ — зниження смертності від серцево-судинних захворювань. Чим вищий АТ, тим вищий ризик мозкового інсульту, ішемічної хвороби серця та передчасної смерті. Довготривала АГ призводить до ураження органів-мішеней, у тому числі — гіпертрофії лівого шлуночка, серцевої недостатності, ураження нирок аж до розвитку ниркової недостатності тощо. Навіть невелике підвищення АТ несе в собі істотний ризик для здоров’я. Так, 60% серцево-судинних ускладнень спостерігається у хворих з помірним підвищенням діастолічного АТ — не вищим за 95 мм рт. ст., оскільки такі хворі складають переважну більшість серед осіб з підвищеним артеріальним тиском.
Коментар Робочої групи:
Досягнення мети лікування можливе тільки у разі максимального зниження сумарного ризику розвитку серцево-судинних ускладнень і передбачає:
- досягнення та підтримання цільового рівня АТ — <140/90 мм рт. ст.;
- модифікацію факторів ризику (припинення тютюнопаління, дотримання здорової дієти, обмеження вживання солі та алкоголю, підвищення фізичної активності тощо);
- ефективне лікування супутніх клінічних станів (цукрового діабету, гіперхолестеринемії тощо).
Важливою складовою успішного лікування є підвищення поінформованості пацієнтів та залучення їх до активної участі в процесі довготривалого лікування, постійне підтримання мотивації щодо виконання рекомендацій медичного персоналу по прийому фармакологічних препаратів та дотриманню заходів немедикаментозної корекції.
ОСНОВНІ ПРИНЦИПИ ЛІКУВАННЯ
1. Лікування (немедикаментозне і медикаментозне) необхідно починати якомога раніше і проводити його постійно, як правило, все життя. Поняття «курсове лікування» до антигіпертензивної терапії неприйнятне.
2. Всі особи з підвищеним АТ підлягають немедикаментозному лікуванню, або модифікації способу життя (див. нижче). Дієтичні рекомендації займають важливе місце серед немедикаментозних методів корекції АГ.
3. Схема лікування повинна бути простою, по можливості — за принципом «одна таблетка на день». Це збільшує кількість хворих, що реально лікуються, і, відповідно, зменшує кількість тих, які припиняють лікування.
4. Перевагу слід надавати антигіпертензивним препаратам тривалої дії, в т. ч. — ретардним формам, оскільки це попереджує значні коливання АТ протягом доби, а також зменшує кількість призначених таблеток.
5. Хворі літнього віку з ізольованою систолічною гіпертензією підлягають лікуванню так само, як із систоло-діастолічною.
6. У хворих із вторинною гіпертензією першочерговим завданням є лікування її причини. Артеріальна гіпертензія також підлягає обов’язковій корекції.
Як зазначає комітет експертів ВООЗ, для поліпшення прогнозу хворого з артеріальною гіпертензією більш важливим є зниження артеріального тиску per sе, ніж характер препаратів, що застосовуються для цього.
НЕМЕДИКАМЕНТОЗНА ТЕРАПІЯ
Вона спрямована на:
- зменшення ваги тіла за наявності ожиріння;
- зменшення вживання алкоголю;
- регулярне виконання динамічних фізичних вправ;
- обмеження вживання кухонної солі до 5,0 г на добу (1/2 чай. ложки солі);
- достатнє вживання калію, кальцію та магнію;
- зменшення вживання насичених жирів та холестерину;
- відмову від паління.
Немедикаментозне лікування називають також модифікацією способу життя, тому що його основа — це усунення шкідливих звичок (паління, надмірного вживання алкоголю), збільшення фізичної активності, обмеження солі в їжі тощо.
Збільшення маси тіла корелює з підвищенням АТ, а її зменшення у хворих на ожиріння має значний антигіпертензивний ефект. Так, стійке зменшення маси тіла на 1 кг супроводжується зниженням САТ на 1,5–3 мм рт. ст., ДАТ — на 1–2 мм рт. ст.
Фізична активність сприяє зменшенню АТ. Для досягнення антигіпертензивного ефекту необхідне регулярне помірне аеробне навантаження. Як правило, достатньо швидкої ходьби протягом 30–45 хвилин щодня або хоча б 5 разів на тиждень. Ізометричні навантаження, такі як підйом ваги, сприяють підвищенню АТ і повинні бути виключені.
Обмеження вживання солі та дотримання дієти сприяє зниженню АТ. Доведено, що зменшення натрію в дієті до 5,0 г кухонної солі (стільки солі міститься у 1/2 чайної ложки) асоціюється зі зниженням САТ на 4–6 мм рт. ст. та ДАТ- на 2–3 мм рт. ст. Зниження АТ внаслідок зменшення вживання солі більш суттєве у людей похилого віку. Їжа повинна містити достатню кількість калію і магнію (щоденне вживання фруктів та овочів до 400–500 г) та кальцію (молочні продукти). Рекомендується вживати рибу тричі на тиждень. Зменшувати в раціоні кількість жирів, особливо тваринного походження, та обмежувати продукти, багаті на холестерин. Менше вживати цукру (60 г/добу) і продуктів, що його містять.
Таблиця 7
Продукти харчування з високим вмістом необхідних мікроелементів
| Калій | Абрикоси, курага, урюк, ізюм, чорна смородина, чорнослив, картопля, гарбуз, буряк, редька |
| Кальцій | Молоко, сир, йогурт, інші молочні продукти (нежирні), риба та рибопродукти |
| Магній | Гречка, пшоно, овес, горох, соняшник, петрушка, хрін, гарбуз, картопля, буряк |
Раціональна дієтотерапія дозволяє зменшити рівень АТ у хворих з м’якою гіпертензією тією ж або навіть більшою мірою, ніж монотерапія антигіпертензивними препаратами. Так, в дослідженні DASH дотримання хворими низькосольової дієти, що містить фрукти, овочі та продукти з низьким вмістом жирів, дозволило досягнути зниження АТ у пацієнтів з АГ на 11,4/5,5 мм рт. ст. Нижче наводяться основні компоненти цієї дієти (табл. 8).
Надмірне вживання алкоголю сприяє підвищенню АТ та викликає резистентність до антигіпертензивної терапії. Вживання алкоголю не повинно перевищувати 30 мл етанолу на добу для чоловіків і 15 мл — для жінок.
Таблиця 8
Харчові компоненти DASH-дієти
|
Вид їжі |
Приклади |
| Злаки та зернові продукти | Цільний пшеничний хліб, хліб грубого помолу, крупи та рослинні волокна, вівсяна крупа
Забезпечує енергією та рослинними волокнами |
| Овочі | Помідори, картопля, морква, горох, гарбуз (кабачок); брокколі, ріпа, листова капуста, шпінат, квасоля (боби)
Джерела калію, магнію і волокон |
| Фрукти | Абрикоси, банани, фініки, виноград, апельсин, грейпфрути, манго, диня, персики, яблука, сливи (чорнослив), родзинки, суниця і мандарини
Джерела калію, магнію та волокон |
| Продукти з низьким вмістом жиру та знежирені молочні продукти | Знежирене або 1% молоко, знежирена сироватка або йогурт, частково знежирений сир
Багаті джерела кальцію та білків |
| М’ясо, домашня птиця, риба | Брати тільки пісне, вилучати жир, тушкувати або варити, але не жарити, знімати шкіру з птиці
Багате джерело білків і магнію |
| Горіхи, боби, насіння | Мигдаль, фундук, арахіс, грецький горіх, насіння соняшнику
Джерело білків і волокон |
При наявності високого ступеню нікотинової залежності у хворого на АГ доцільне призначення нікотинозамісної терапії. Жувальна гумка, що містить нікотин (наприклад, нікоретте 2 мг) з нейтральним або м’яким присмаком рекомендується особам, що випалюють до 25 сигарет на добу, а 4 мг — тим, хто щодня випалює понад 25 сигарет.
Коментар Робочої групи:
Нікоретте — це торгова назва лікарського засобу з діючою речовиною нікотин.
Дотримання здорової дієти вважається важливим компонентом немедикаментозного лікування. Окрім наведених вище засад в денний раціон повинен мати достатній вміст вітаміну D (морська риба і продукти, збагачені цим вітаміном). Морську рибу рекомендується вживати тричі на тиждень та частіше. Серед продуктів, які не увійшли до переліку DASH-дієти, але є компонентами раціонального харчування для української популяції, рекомендується вживання круп — гречаної, пшеничної, ячневої, перлової. Низький вміст жиру в молочних продуктах — це 1%. Рекомендується вживати птицю, нежирну яловичину, суттєво обмежити вживання жирних видів м’яса, технологічно оброблених м’ясних продуктів.
Відповідно до рекомендацій Головного позаштатного дієтолога МОЗ України з посиланням на результати мета-аналізу (Costanzo S, Di Castelnuovo A, Donati MB, et al. Alcohol consumption and mortality in patients with cardiovascular disease: a meta-analysis. J AmCollCardiol 2010; 55:1339.) доза алкоголю не повинна перевищувати 20 мл чистого етанолу на добу для чоловіків і 10 мл — для жінок.
Важливим заходом немедикаментозної корекції є лікування ожиріння, регулярне виконання динамічних фізичних вправ.
МЕДИКАМЕНТОЗНА ТЕРАПІЯ
Коментар Робочої групи:
Зниження АТ дозволяє суттєво зменшити частоту виникнення ускладнень. Доведено, що основні позитивні результати лікування зумовлені не застосуванням конкретних груп антигіпертензивних препаратів, а лише фактом зниження АТ. Деякі групи препаратів мають переваги, і тому, за рекомендаціями експертів, вони становлять основу антигіпертензивної терапії та є так званими препаратами першої лінії (першого ряду).
Позитивний вплив антигіпертензивної терапії на смертність та захворюваність у хворих на АГ було доведено у багатьох міжнародних та національних дослідженнях. В останні десятиріччя було показано, що довгостроковий контроль АТ значно зменшує ризик, пов’язаний з артеріальною гіпертензією: зниження дiастолiчного АТ всього на 5–6 мм. рт.ст. зменшує ризик розвитку інсульту впродовж 5 років приблизно на 40%, а ішемічної хвороби серця — на 15%. Доведено також, що лікування АГ у людей старших вікових груп — 80 років та більше — є дієвим засобом зменшення серцево-судинної захворюваності та смертності серед цієї популяції.
Отримані на теперішній момент наукові дані свідчать про ефективність додаткового зниження рівня АТ у хворих з високим ризиком серцево-судинних ускладнень. Робоча група вважає за доцільне рекомендувати досягнення більш низького рівня АТ — 130 мм рт. ст. та нижче у цієї категорії пацієнтів за умови задовільного самопочуття.
На основі результатів багатоцентрових досліджень з лікування АГ експертами проведені приблизні розрахунки ефективності антигіпертензивної терапії у хворих із різним ступенем ризику. Ця інформація наведена у таблиці 9.
Таблиця 9
Вплив зниження АТ на ризик розвитку
основних серцево-судинних ускладнень
|
Групи пацієнтів у відповідності зі ступенем ризику |
Абсолютний ризик (серцево-судинні ускладнення упродовж 10 років) |
Абсолютний ефект лікування (запобігання серцево-судинних ускладнень на 1000 пацієнтів за рік) – 10/5 мм рт.ст. |
Абсолютний ефект лікування (запобігання серцево-судинних ускладнень на 1000 пацієнтів за рік) – 20/10 мм рт.ст. |
| Низький | < 15% | < 5 | < 9 |
| Помірний | 15 — 20% | 5 — 7 | 8 — 11 |
| Високий | 20 — 30% | 7 — 10 | 11 — 17 |
| Дуже високий | > 30% | > 10 | > 17 |
Препарати першої лінії:
діуретики
інгібітори АПФ
антагоністи кальцію тривалої дії
антагоністи рецепторів ангіотензину ІІ
бета-адреноблокатори
Препарати першої лінії при застосуванні в еквівалентних дозах призводять до однакового зниження АТ та суттєвого зменшення ризику серцево-судинних ускладнень.
Препарати другої лінії:
альфа1-адреноблокатори
алкалоїди раувольфії
центральні α2-агоністи (клонідин, гуанфацин, метилдопа)
агоністи імідазолінових рецепторів (моксонідин)
прямі інгібітори реніну (аліскірен)
Докази ефективного зниження ризику серцево-судинних захворювань при застосуванні препаратів другої лінії значно менші порівняно з препаратами першої лінії.
ПЕРЕЛІК АНТИГІПЕРТЕНЗИВНИХ ПРЕПАРАТІВ
ДІУРЕТИКИ широко застосовуються як препарати першої лінії. Доведено, що тіазидові діуретики запобігають розвитку серцево-судинних ускладнень при АГ, особливо мозкового інсульту. Основними особливостями артеріальної гіпертензії, які потребують призначення діуретиків або на тлі яких діуретики більш ефективні, є:
- похилий вік;
- ізольована систолічна гіпертензія (у людей старшого віку);
- затримка рідини та ознаки гіперволемії (набряки, пастозність);
- супутня серцева недостатність (переважно петльові діуретики);
- супутня ниркова недостатність (переважно петльові діуретики);
- остеопороз.
Діуретики знижують тиск завдяки зменшенню реабсорбції натрію та води, а при тривалому застосуванні — зниженню судинного опору, що є основою їх антигіпертензивного ефекту. Найбільш прийнятними для лікування артеріальної гіпертензії є тіазидові та тіазидоподібні діуретики.
Призначаються у невеликих дозах (наприклад, гідрохлортіазид — 12,5 мг на добу щоденно, індапамід-ретард — 1,5 або навіть 0,625 мг). Збільшення дози значно підвищує імовірність побічних явищ. Тривалість дії гідрохлортіазиду — 12–18 годин, тому він може призначатися 1–2 рази на добу, а хлорталідон та індапамід (особливо ретардна форма), які мають пролонговану дію, — один раз на добу. Для попередження втрати калію рекомендується тіазидові діуретики комбінувати з калійзберігаючими препаратами (амілорід, триамтерен) або з антагоністами альдостерону (спіронолактон), крім тих випадків, коли діуретики призначаються в низьких дозах (6,5–12,5 мг/добу) або в комбінації з інгібітором АПФ.
Петльові діуретики (фуросемід, торасемід) застосовуються для лікування АГ при наявності ниркової недостатності, що супроводжується підвищенням креатиніну крові до 220 мколь/л і вище (ШКФ ≤ 30 мл/хв.), а також у хворих із серцевою недостатністю, коли тіазидові діуретики неефективні. Основні негативні ефекти діуретиків — гіпокаліємія та несприятливий вплив на обмін глюкози, ліпідів, пуринів. Найменший вплив на вуглеводний та ліпідний обмін справляє індапамід-ретард.
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарські засоби амілорід, триамтерен зареєстровані тільки у складі комбінованих лікарських засобів.
Таблиця 10
Діуретики
|
Назва препарату |
Середні дози (мг на добу) |
Частота прийому на добу |
Примітка |
| Тіазидові діуретики | |||
| Гідрохлортіазид | 12,5–50 | 1 | Більш ефективні для лікування гіпертензії, ніж петльові діуретики за виключенням хворих з креатиніном >177мкмоль/л |
| Тіазидоподібні діуретики | |||
| Хлорталідон | 12,5–25 | 1 | |
| Індапамід-ретард | 1,5 | 1 | |
| Петльові діуретики | |||
| Торасемід | 2,5–10 | 1–2 | При лікуванні хворих з нирковою чи |
| Фуросемід | 20–80 | 1–2 | серцевою недостатністю можуть застосовуватись більші дози |
| Калійзберігаючі діуретики | |||
| Амілорід | 5–10 | 1–2 | Не застосовувати, якщо креатинін |
| Спіронолактон | 25–50 | 2–3 | сироватки плазми >220 мкмоль/л |
| Триамтерен | 50–100 | 1–2 | |
АНТАГОНІСТИ КАЛЬЦІЮ ділять на 3 групи: фенілалкіламіни (верапаміл), похідні бензотіазепіну (дилтіазем) та дигідропирідини.
Перевагу антагоністам кальцію слід надавати у таких випадках:
- середній та похилий вік;
- ізольована систолічна гіпертензія (у людей старшого віку);
- атеросклероз сонних/коронарних артерій;
- стабільна стенокардія;
- гіпертрофія лівого шлуночка;
- суправентрикулярна тахікардія та екстрасистолія (верапаміл, дилтіазем);
- порушення периферичного кровообігу.
Слід застосовувати лише антагоністи кальцію тривалої дії, оскільки короткодіючі дигідропирідинові похідні можуть справляти негативний вплив на перебіг артеріальної гіпертензії: є дані про збільшення ризику інфаркту міокарда та підвищення смертності у осіб похилого віку при застосуванні ніфедипіну короткої дії. У виняткових випадках, коли препарати тривалої дії є недоступними (наприклад, з економічних причин), на короткий термін можна застосовувати дигідропирідинові похідні короткої дії у комбінації з бета-блокаторами. Останні частково нівелюють побічні ефекти дигідропирідинів, зокрема, активацію симпато-адреналової системи.
Таблиця 11
Антагоністи кальцію
|
Назва препарату |
Середні дози (мг на добу) |
Частота прийому на добу |
Примітка |
| Верапаміл тривалої дії | 120–480 | 1–2 | Верапаміл та дилтіазем блокують повільні канали у синусовому та AV вузлах, внаслідок чого можуть спричиняти брадикардію та AV блокаду, протипоказані при систолічній СН |
| Дилтіазем тривалої дії | 120–540 | 1–2 | |
|
Дигідропирідинові похідні |
|||
| Амлодипін
Лацидипін Лерканидипін Ніфедипін тривалої дії Фелодипін |
2,5–10
2–4 10–40 20–90 2,5–20 |
1
1–2 1 1–2 1–2 |
Похідні дигідропіридину мають більш виразний вазодилатуючий ефект, ніж дилтіазем та верапаміл, тому можуть спричиняти головний біль, запаморочення, почервоніння обличчя, тахікардію, периферичні набряки |
Амлодипін, лацидипін та лерканідипін — препарати, які мають найбільшу тривалість дії серед дигідропирідинових похідних.
Антагоністи кальцію зменшують АТ завдяки зниженню судинного тонусу, зумовленого зменшенням концентрації кальцію в гладких м’язах судин. Верапаміл та дилтіазем діють також на синусовий та атріо-вентрикулярний вузли, у зв’язку з чим вони протипоказані при слабкості синусового вузла, атріо-вентрикулярній блокаді та вираженій брадикардії. Дигідропіридинові антагоністи кальцію мають більш сильну вазодилатуючу дію, ніж верапаміл та дилтіазем, через що можуть викликати тахікардію, приливи крові, набряки на ногах. Всі антагоністи кальцію, крім амлодипіну та фелодипіну, протипоказані при серцевій недостатності із систолічною дисфункцією, оскільки мають виразну негативну інотропну дію. У хворих з серцевою недостатністю, зумовленою діастолічною дисфункцією, антагоністи кальцію не протипоказані. Антагоністи кальцію, на відміну від діуретиків та бета-адреноблокаторів, є метаболічно нейтральними: вони не впливають на толерантність до глюкози та рівень ліпідів у крові.
Коментар Робочої групи:
В сучасній науковій літературі вживають термін «блокатори кальцієвих каналів».
ІНГІБІТОРИ АПФ зменшують концентрацію ангіотензину II в крові та тканинах, а також збільшують у них вміст брадикініну, завдяки чому знижується тонус судин та АТ. Вони застосовуються для лікування як м’якої, так і тяжкої гіпертензії, особливо ефективні у хворих з високою активністю реніну, а також у тих, хто приймає діуретики, оскільки діуретики підвищують рівень реніну та активність системи ренін-ангіотензин в крові. Перевагу призначенню інгібіторів АПФ слід надавати у таких випадках:
- супутня серцева недостатність;
- безсимптомне порушення систолічної функції лівого шлуночка;
- супутній цукровий діабет;
- гіпертрофія лівого шлуночка;
- ІХС, в т. ч. перенесений інфаркт міокарда;
- атеросклероз сонних артерій;
- наявність мікроальбумінурії;
- хронічна хвороба нирок (гіпертензивна або діабетична нефропатія).
Таблиця 12
Інгібітори АПФ
|
Назва препарату |
Середні дози (мг на добу) |
Частота прийому на добу |
Примітка |
| Еналаприл | 5–40 | 1–2 | Можуть спричиняти
гіперкаліємію у хворих з нирковою недостатністю або у тих, хто приймає калійзберігаючі діуретики. У хворих з креатиніном крові >220 мкмоль/л дозу інгібіторів АПФ необхідно зменшити |
| Зофеноприл | 30–60 | 1 | |
| Каптоприл | 25–100 | 23 | |
| Квінаприл | 10–80 | 1–2 | |
| Лізиноприл | 10–40 | 1–2 | |
| Моексиприл | 7,5–30 | 1 | |
| Периндоприл | 5–10 | 1 | |
| Раміприл | 2,5–20 | 1–2 | |
| Спіраприл | 6 | 1 | |
| Трандолаприл | 1–4 | 1 | |
| Фозіноприл | 10–40 | 1–2 |
Рекомендується починати лікування з невеликих доз (наприклад, 12,5 мг каптоприлу чи 5 мг еналаприлу), щоб запобігти розвитку гіпотензії, яка інколи виникає при прийомі першої дози препарату (за винятком периндоприлу, який не викликає гіпотензії першої дози). Перевагою інгібіторів АПФ є їх здатність зменшувати смертність хворих із серцевою недостатністю та у хворих після гострого інфаркту міокарда. У хворих із стабільною ІХС смертність зменшується при вживанні периндоприлу або раміприлу. Інгібітори АПФ також зменшують протеінурію у хворих з АГ та цукровим діабетом завдяки здатності знижувати високий внутрішньогломерулярний тиск (останній підтримується ангіотензином II). Як і антагоністи кальцію, інгібітори АПФ є метаболічно нейтральними препаратами. Негативні сторони їх дії — здатність викликати ниркову недостатність у хворих із двостороннім стенозом ниркових артерій або стенозом артерії єдиної функціонуючої нирки, а також сухий кашель, що спостерігається у 10–12% хворих, які приймають ці препарати.
БЛОКАТОРИ РЕЦЕПТОРІВ АНГІОТЕНЗИНУ II найбільш ефективні в таких випадках:
- супутня серцева недостатність;
- перенесений інфаркт міокарда;
- супутній цукровий діабет 2 типу;
- наявність мікроальбумінурії;
- хронічна хвороба нирок (гіпертензивна або діабетична нефропатія);
- гіпертрофія лівого шлуночка;
- фібриляція передсердь (пароксизмальна);
- наявність побічних ефектів (кашлю) у разі застосування інгібіторів;
- АПФ.
Таблиця 13
Блокатори рецепторів ангіотензину ІІ
|
Назва препарату |
Середні дози (мг на добу) |
Частота прийому на добу |
| Валсартан | 80–320 | 1–2 |
| Епросартан | 400–800 | 1–2 |
| Ірбесартан | 150–300 | 1 |
| Кандесартан | 8–32 | 1 |
| Лозартан | 50–100 | 1–2 |
| Олмесартан | 20–40 | 1 |
| Телмісартан | 40–80 | 1 |
Механізм їх антигіпертензивної дії — блокада рецепторів ангіотензину (АТ1-рецепторів), яка запобігає реалізації основних фізіологічних ефектів ангіотензину II. За механізмом дії та клінічною ефективністю ці препарати близькі до інгібіторів АПФ. Один з останніх мета-аналізів (26 досліджень, 146838 пацієнтів) продемонстрував, що інгібітори АПФ та блокатори рецепторів А ІІ мають співставну антигіпертензивну ефективність, що призводить до однакового, залежного від артеріального тиску зниження серцево-судинних ускладнень. Але інгібітори АПФ, на відміну від блокаторів рецепторів А ІІ, забезпечують додаткове зниження ризику ІХС на 9% незалежно від зниження АТ. В той же час, дослідження LIFE, SCOPE, MOSES продемонстрували високу ефективність блокаторів рецепторів ангіотензину ІІ для первинної та вторинної профілактики інсульту.
Як правило, ці препарати не викликають кашлю та ангіоневротичного набряку. Відсутність істотних побічних ефектів є їх особливістю. Препарати ефективні при одноразовому прийомі. Антигіпертензивна дія посилюється при застосуванні разом з діуретиками.
БЕТА-АДРЕНОБЛОКАТОРИ. Препарати цієї групи сприяють зниженню захворюваності на ІХС та смертності від серцево-судинних захворювань. Вони запобігають розвитку серцевої недостатності, однак менш ефективні, ніж антагоністи кальцію та блокатори рецепторів ангіотензину ІІ в попередженні інсульту. У курців бета-адреноблокатори менш ефективні, ніж у людей, що не палять (доведено для неселективних бета-блокаторів).
Таблиця 14
Бета-блокатори
|
Назва препарату |
Середні дози (мг на добу) |
Частота прийому на добу |
| Кардіоселективні | ||
| Не мають внутрішньої симпатоміметичної активності | ||
| Атенолол | 25–100 | 1–2 |
| Бетаксолол | 5–20 | 1 |
| Бісопролол | 2,5–10 | 1 |
| Метопролол | 50–200 | 2 |
| Небіволол | 2,5–10 | 1 |
| З внутрішньою симпатоміметичною активністю | ||
| Целіпролол | 200–400 | 1 |
| Некардіоселективні | ||
| Не мають внутрішньої симпатоміметичної активності | ||
| Пропранолол | 20–240 | 2–3 |
| З внутрішньою симпатоміметичною активністю | ||
| Окспренолол | 20–160 | 2–3 |
| Піндолол | 10–40 | 2 |
| З альфа-блокуючою здатністю | ||
| Карведілол | 12,5–50 | 1–2 |
| Лабеталол | 200–1200 | 2 |
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарські засоби целіпролол, окспренолол та піндолол не зареєстровані в Україні.
Бета-адреноблокатори більш ефективні за наявності таких особливостей хворого:
- молодий та середній вік;
- ознаки гіперсимпатикотонії (тахікардія, гіперкінетичний гемоди-намічний синдром);
- серцева недостатність;
- супутня ішемічна хвороба серця (стенокардія та інфаркт міокарда);
- супутня передсердна та шлуночкова екстрасистолія та тахікардії;
- гіпертиреоз;
- мігрень;
- глаукома.
Бета-адреноблокатори знижують АТ завдяки зменшенню серцевого викиду та пригніченню секреції реніну. Для лікування АГ застосовуються всі групи бета-адреноблокаторів: селективні та неселективні, із внутрішньою симпатоміметичною дією та без неї. В еквівалентних дозах вони дають схожий антигіпертензивний ефект. Небажанами ефектами бета-адреноблокаторів є бронхоконстрикторна дія, погіршення провідності в міокарді та периферичного кровообігу, негативний вплив на метаболізм глюкози і ліпідів. Бета-адреноблокатори, які мають вазодилатуючі властивості (карведілол, небіволол) не дають несприятливих метаболічних ефектів.
АНТИГІПЕРТЕНЗИВНІ ПРЕПАРАТИ ДРУГОЇ ЛІНІЇ. До першого ряду препаратів не ввійшли блокатори α1-адренорецепторов (празозин, доксазозин), агоністи α2-адренорецепторів центральної дії (клонідин, гуанабенз, метилдопа, гуанфацин), алкалоїди раувольфії, антиадренегічні препарати периферійної дії (гуанетидин, гуанадрел), агоністи імідазолінових рецепторів та новий клас антигіпертензивних препаратів — прямі інгібітори реніну — аліскірен.
Альфа1-адреноблокатори (доксазозин) виявились менш ефективними, ніж тіазидоподібний діуретик хлорталідон в дослідженні ALLHAT, у зв’язку з чим їх тепер не вважають препаратами першої лінії, придатними для монотерапії і рекомендують застосовувати у складі комбінованої терапії. Вони чинять виразну судинорозширюючу дію в результаті селективної блокади альфа1-адренорецепторів у судинах. Викликають зниження АТ, найістотніше при прийомі першої дози («ефект першої дози») та при переході з горизонтального у вертикальне положення. У зв’язку з цим починати лікування цими препаратами слід з мінімальної дози (0,5 мг празозину, 1 мг доксазозину). Доксазозин є препаратом пролонгованої дії, завдяки чому ортостатичні реакції та «ефект першої дози» при його вживанні спостерігаються рідко, на фоні празозину — часто. Основним станом, за якого слід надавати перевагуцим препаратам, є аденома передміхурової залози. Вони справляють позитивний вплив на хворих з аденомою простати завдяки тому, що зменшують ступінь обструкції сечовивідних шляхів.
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарські засоби гуанабенз, гуанетидин та гуанадрел не зареєстровані в Україні.
Таблиця 15
Альфа1-адреноблокатори
|
Назва препарату |
Середні дози (мг на добу) |
Частота прийому на добу |
Примітка |
| Доксазозин
Празозин |
1–16
1–20 |
1
2–3 |
Можуть спричиняти ортостатичну гіпотензію |
Антиадренергічні препарати центральної дії, незважаючи на достатньо антигіпертензивну ефективність та суттєве зменшення частоти ускладнень АГ при їх тривалому застосуванні, відсунуті на другий план новими, більш специфічними засобами.
Найважливіша причина цього — небажані ефекти, що погіршують якість життя хворих. Центральним альфа-агоністам (клонідин, гуанфацин) властиві седативна дія та сухість у роті, алкалоїдам раувольфії — седативна дія, набряк слизової оболонки носа, подразнення слизової оболонки шлунка; прямі вазодилататори спричиняють рефлекторну тахікардію та затримують рідину в організмі. Седативний ефект порушує працездатність, емоційний стан, знижує увагу, уповільнює реакцію хворих. Проте використання невеликих доз цих препаратів дозволяє значно зменшити їх небажані ефекти, а комбіноване застосування препаратів центральної дії з діуретиками та вазодилататорами супроводжується значним зниженням АТ при мінімальних небажаних реакціях. Досить ефективна комбінація резерпіну з гідралазином та гідрохлоротіазидом (адельфан) або з дигідроергокристином та клопамідом (кристепін, бринердин, норматенс).
Метилдопа є препаратом вибору для лікування підвищеного АТ під час вагітності.
Агоністи імідазолінових рецепторів є порівняно новою генерацією препаратів, що діють на центральну нервову систему. Їх особливість — менша частота побічних ефектів порівняно з іншими препаратами центральної дії, такими, як: метилдопа, клонідин, гуанфацин. Останні знижують АТ внаслідок зв’язування з альфа2-адренорецепторами в ЦНС та на периферії, що веде до зменшення вивільнення норадреналіну з нервових закінчень. Однак взаємодія з альфа2-ре-цепторами призводить, поряд зі зниженням АТ, і до побічних ефектів — втоми, сухості в роті, сонливості. Протягом останніх років синтезовані препарати, які мінімально впливають на альфа2-рецептори і стимулюють переважно імідазолінові рецептори в ЦНС — моксонідин та рилменідин. Клінічні обстеження показали, що за ефективністю ці препарати не поступаються іншім антигіпертензивним засобам і значно рідше, ніж клофелін, викликають побічні явища.
Коментар Робочої групи:
Селективні інгібітори реніну — єдиний новий клас антигіпертензивних лікарських засобів ІІ лінії, які останнім часом стали доступними для клінічного використання.
Станом на 01.03.2012 р. лікарські засоби кристепін, бринердин не зареєстровані в Україні.
Таблиця 16
Інші антигіпертензивні препарати
|
Назва препарату |
Середні дози (мг на добу) |
Частота прийому на добу |
| Агоністи альфа-рецепторів центральної дії | ||
| Клонідин
Клонідин (пластир тривалої дії) Метилдопа |
0,075–0,9
0,1–0,3 250–1000 |
2–4
1 раз на тиждень 2 |
| Алкалоїди раувольфії | ||
| Раунатин
Резерпін |
0,002–0,012
0,05–0,25 |
2–3
1 |
| Агоністи імідазолінових рецепторів | ||
| Моксонідин | 0,2–0,4 | 1 |
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарський засіб клонідин у лікарській формі — пластир тривалої дії — не зареєстрований в Україні. Лікарський засіб резерпін зареєстрований лише у складі комбінованих препаратів.
На ранній фазі дослідження знаходяться декілька нових класів антигіпертензивних препаратів. Селективні антагоністи рецепторів ендотеліну мають певні перспективи для поліпшення швидкості контролю АТ у пацієнтів з гіпертензією, резистентних до багатокомпонентної терапії.
ВИБІР АНТИГІПЕРТЕНЗИВНИХ ПРЕПАРАТІВ
Коментар Робочої групи:
Великомасштабний мета-аналіз результатів доступних досліджень підтверджує, що основні класи антигіпертензивних лікарських засобів — діуретики, інгібітори АПФ, блокатори кальцієвих каналів, блокатори рецепторів ангіотензину ІІ і бета-блокатори — істотно не відрізняються між собою за загальною здатністю знижувати артеріальний тиск при АГ. Не існує також незаперечних доказів того, що основні класи лікарських засобів розрізняються за своєю здатністю зменшувати ступінь загального серцево-судинного ризику або ризику смерті від серцево-судинних ускладнень, таких як інсульт та інфаркт міокарда. Результати проведених в останні роки досліджень підтримують висновок настанови ESH/ESC 2007 р. про те, що діуретики, інгібітори АПФ, блокатори кальцієвих каналів, блокатори рецепторів ангіотензину ІІ і бета-блокатори можуть вважатися придатними як для стартової, так і для підтримуючої антигіпертензивної терапії. Наявність великої кількості фармакологічних препаратів для проведення антигіпертензивної терапії значно збільшує шанси досягнення контролю АТ у переважної більшості хворих. Важливо враховувати доведений факт, що попередження серцево-судинних ускладнень при призначенні антигіпертензивної терапії в значній мірі залежить від зниження артеріального тиску per se, незалежно від того, яким чином це досягається. Для стартової та підтримуючої антигіпертензивної терапії рекомендуються тіазидні (тіазидоподібні) діуретики в низьких дозах, блокатори кальцієвих каналів, іАПФ, блокатори рецепторів ангіотензину ІІ і бета-блокатори (препарати I ряду). Порядок переліку лікарських засобів не означає пріоритетності їх застосування. Кожен клас лікарських засобів має протипоказання, а також докази сприятливого впливу в конкретних клінічних ситуаціях. Вибір лікарських засобів має бути зроблений відповідно до цих доказів.
Дані доказової медицини свідчать про те, що раціональна антигіпертензивна терапія суттєво поліпшує прогноз хворих з АГ, які мають супутні захворювання — серцеву недостатність, нефропатію, цукровий діабет та ін. Нижче наведені рекомендації щодо застосування різних класів антигіпертензивних препаратів в особливих клінічних ситуаціях (табл. 17).
КОМБІНОВАНЕ ЛІКУВАННЯ необхідне 50–75% хворих на артеріальну гіпертензію. У випадку неефективності монотерапії не слід збільшувати дозу до максимальної, оскільки це підвищує вірогідність побічних ефектів. Краще застосовувати комбінацію 2, а при необхідності — 3–4 препаратів. У хворих з м’якою гіпертензією лікування можна починати як з монотерапії одним з препаратів першого ряду, так і з фіксованої комбінації двох препаратів першого ряду. У хворих з помірною та тяжкою АГ у більшості випадків доцільно замість монотерапії відразу застосовувати комбінацію 2 препаратів, а при необхідності 3–4 препаратів.
Коментар Робочої групи:
Продовжує збільшуватись кількість доказів того, що у переважної більшості пацієнтів з АГ ефективний контроль артеріального тиску може бути досягнутий тільки шляхом призначення принаймні двох антигіпертензивних лікарських засобів з різних фармакологічних груп.
Призначення комбінації двох антигіпертензивних препаратів має перевагу і для стартової терапії, зокрема, у пацієнтів з високим серцево-судинним ризиком, для яких бажаним є ранній контроль артеріального тиску.
При можливості, слід надавати перевагу використанню фіксованих комбінацій (в одній таблетці), оскільки спрощення режиму прийому препаратів має переваги щодо підвищення прихильності до лікування.
В дослідженні ASCOT доведені переваги застосування комбінації амлодипін/периндоприл в порівнянні з комбінованою терапією β-блокатор/діуретик в зниженні загальної та серцево-судинної смертності, а також в зниженні ризику серцево-судинних ускладнень та нових випадків цукрового діабету 2 типу. Доцільність використання комбінованого лікування у хворих з АГ та діабетом (тобто хворих високого ризику серцевих ускладнень) вивчено у масштабному дослідженні ADVANCE. Доведена можливість досягнення цільового тиску у більшості пацієнтів, при хорошій переносимості і прихильності до лікування. Отримано докази впливу на зниження загальної (на 14%) та серцево-судинної (на 18%) смертності завдяки використанню фіксованої комбінації периндоприлу з індапамідом.
Коментар Робочої групи:
Результати досліджень, проведених в останні роки, свідчать про підвищення ефективності лікування АГ при використанні комбінації діуретика з інгібітором АПФ або антагоністом рецепторів ангіотензину ІІ, або блокатором кальцієвих каналів, а в останніх великомасштабних випробуваннях — комбінації інгібітору АПФ та блокатору кальцієвих каналів. Комбінація антагоніста рецепторів ангіотензину ІІ та блокатору кальцієвих каналів також є раціональною і ефективною. Наведені комбінації можуть бути рекомендовані для пріоритетного використання.
Отримано докази, що використання комбінації бета-блокатора — атенололу — та діуретика — гідрохлотіазиду у високих дозах — сприяє розвитку цукрового діабету ІІ типу, і тому слід уникати призначення цієї комбінації у пацієнтів, що мають високий ризик розвитку цього захворювання.
Позитивний ефект використання комбінації інгібітору АПФ та антагоніста рецепторів ангіотензину ІІ для проведення антигіпертензивної терапії є сумнівним та збільшує ризик серйозних побічних ефектів. Доцільність використання такої комбінації у пацієнтів з нефропатією та протеїнурією (через високий антипротеїнурічний ефект) потребує проведення подальших досліджень у цієї категорії хворих.
Прийом комбінації двох антигіпертензивних препаратів не дозволяє досягти адекватного контролю АТ приблизно у 15–20% пацієнтів з АГ. При необхідності призначення трьох лікарських засобів найбільш раціональним є комбінація блокатору ренін-ангіотензинової системи, блокатору кальцієвих каналів та діуретика в ефективних дозах.
Таблиця 17
Рекомендації для призначення антигіпертензивних препаратів в особливих клінічних ситуаціях
|
Клінічні синдроми |
Класи антигіпертензивних препаратів |
Підстави для рекомендації |
|||||
| Д | ББ | ІАПФ | БРАІІ | АК | АА | ||
| СН | Так | Так | Так | Так | – | Так | Рекомендації ЄТК та
ААС Дослідження SOLVD, SAVE, AIRE, TRACE, CIBIS-II, MERIT-HF, VaIHFT, COPERNICUS, ELITE-II, RALE, HEAAL |
| ІМ | – | Так | Так | Так | Так | Так | Рекомендації ЄТГ та ААК Дослідження BHAT, SAVE,CAPRICORN, EPHESUS, PREAMI, VALLIANT |
| ІХС | Так | Так | Так | Так | Так | – | Дослідження ALLHAT, HOPE, ANBR-2, LIFE, CONVINCE, EUROPA, ONTARGET |
| Діабет | Так | Так | Так | Так | Так | – | Рекомендації АДА, ЄТГ, ААН Дослідження UKPDS, ALLHAT, RENAAL, IDNT, ADVANCE |
| Ураження нирок | – | – | Так | Так | Дт Вп | – | Рекомендації АДА, ЄТГ, Дослідження Captopril Trial, ААН, RENAAL, IDNT, REIN, AASK |
| Інсульт або ТІА в анамнезі | Так | – | Так | Так | Так | – | PATS,PROGRESS,LIFE, VALUE, ONTAGET |
Примітки:
СН — серцева недостатність, ІМ — інфаркт міокарда; Д — діуретики, ББ — бета-блокатори,
ІАПФ — інгібітори АПФ, БРАІІ — блокатори рецепторів А ІІ, АА — антагоністи альдостерону,
ЄТК — Європейське товариство кардіологів, ААС — американська асоціація серця,
АДА — Американська асоціація діабетологів, ААН — Американська асоціація нефрологів,
ЄТГ — Європейське товариство гіпертензії, «?» — питання вивчено недостатньо,
«-» — дані проспективних досліджень відсутні, Вп — верапаміл, Дт — дилтіазем.
Коментар Робочої групи:
Результати дослідження VALLIANT свідчать про доцільність призначення антагоністів рецепторів ангіотензину ІІ у хворих після перенесеного інфаркту міокарда; результати дослідження ONTARGET — про доцільність призначення антагоністів рецепторів ангіотензину ІІ у хворих з ІХС; HEAAL — антагоніста рецепторів ангіотензину ІІ лозартану при хронічній СН.
Ряд останніх досліджень дозволив визначити найбільш ефективні комбінації та відмовитися від деяких з них через недостатню ефективність (табл. 18).
Таблиця 18
Рекомендовані комбінації антигіпертензивних препаратів
| Діуретик | + | інгібітор АПФ |
| Діуретик | + | блокатор рецепторів ангіотензину ІІ |
| Бета-адреноблокатор | + | дигідропіридиновий антагоніст кальцію |
| Інгібітор АПФ | + | антагоніст кальцію |
| Блокатор рецепторів ангіотензину ІІ | + | антагоніст кальцію |
Коментар Робочої групи:
Гіполіпідемічні засоби
Всі хворі на АГ з встановленими серцево-судинними захворюваннями або з ЦД 2-го типу повинні отримувати терапію статинами, спрямовану на зниження рівню загального ХС і ХС ЛПНЩ у крові до <4.5 ммоль / л (175 мг / дл) і <2,5 ммоль / л (100 мг /дл), відповідно, і до більш низького рівня, якщо це можливо. Хворі з АГ, що не мають серцево-судинних захворювань, але з високим серцево-судинним ризиком (≥ 20% упродовж наступних 10 років) також повинні отримувати терапію статинами, навіть якщо рівень загального ХС або ХС ЛПНЩ у них не підвищений.
Позитивний ефект прийому статинів пацієнтами без попередніх серцево-судинних захворювань було підтверджено висновками дослідження JUPITER, в якому було показано, що у хворих з рівнем ХС ЛПНЩ , менше 3,4 ммоль / л (130 мг /дл) та підвищенням рівня С-реактивного протеїну, зниження ХС ЛПНЩ на 50% призводить до зменшення ризику розвитку серцево-судинних ускладнень на 44%. Отримані результати обумовлюють доцільність визначення рівня С-реактивного протеїну у пацієнтів з помірним серцево-судинним ризиком з метою визначення необхідності призначення їм статинів.
Антитромбоцитарні засоби
Антитромбоцитарні (антиагрегантні) засоби, зокрема, низькі дози АСК, слід призначати хворим на АГ, які уже перенесли серцево-судинні події, за умови відсутності надмірного ризику кровотечі. Потрібно також розглянути доцільність призначення низьких доз АСК хворим на АГ старше 50 років без серцево-судинних ускладнень в анамнезі, які мають високий та дуже високий додатковий ризик, та пацієнтам з підвищенням вмісту креатиніну у крові, навіть у випадку помірного його підвищення. Для зменшення ризику геморагічного інсульту, лікування антитромбоцитарними препаратами потрібно розпочинати після досягнення ефективного контролю АТ.
НАГЛЯД ЗА ХВОРИМИ
Лікар повинен оглянути хворого не пізніше, як через 2 тижні після призначення медикаментозної антигіпертензивної терапії. Якщо АТ знизився недостатньо, слід збільшити дозу препарату або поміняти препарат, або додатково призначити препарат іншого фармакологічного класу. Найбільш раціональні комбінації вказані в табл. 18. В подальшому хворого слід регулярно оглядати (кожні 1–2 тижні), доки не буде досягнутий задовільний контроль АТ. Після стабілізації АТ оглядати хворого слід кожні 3–6 місяців. Тривалість антигіпертензивної терапії становить багато років, як правило, все життя. Відміна лікування супроводжується підвищенням АТ до рівня, який був до початку лікування або вище. Проте у випадках тривалої нормалізації АТ можна спробувати зменшити дозу або кількість препаратів, за умови контролю стану хворого.
Коментар Робочої групи:
Робоча група вважає за необхідне доповнити, що проведення диспансерного нагляду за пацієнтами з АГ включає моніторинг АТ та інших ФР. Всі пацієнти з АГ потребують періодичного контролю з боку медичних працівників та систематичного підсилення мотивації до лікування — прийому фармакологічних препаратів та виконання заходів немедикаментозної корекції. Необхідно постійно підтримувати стратегію поведінки, направлену на підвищення прихильності до виконання рекомендацій лікаря.
Підвищення прихильності до лікування хворих на АГ
Недостатня прихильність пацієнтів з АГ становить велику проблему не тільки в Україні, але і у інших країнах світу. Вважається, що від 43% до 88% хворих на АГ не досягають цільового рівня АТ внаслідок неналежного прийому антигіпертензивних препаратів. Основною причиною відмови більшості пацієнтів від систематичного лікування є безсимптомний перебіг АГ та необхідність пожиттєвого прийому препаратів. Визначення прихильності до лікування було запропоновано експертами ВООЗ (2003): прихильність — це міра, до якої поведінка пацієнта відповідає призначеним медичним рекомендаціям. В поведінку пацієнта експерти ВООЗ включили прийом медикаментів, дотримання дієти та виконання інших заходів, направлених на модифікацію способу життя.
Переконливо доведено, що рівень прихильності позитивно впливає на частоту досягнення цільового рівня АТ. Підвищення прихильності до виконання рекомендацій лікаря у хворих на АГ є складним завданням. Важливо, аби медичний персонал звертав увагу на цей аспект проблеми та не забував спитати пацієнта, чи приймає він антигіпертензивні препарати. Рекомендується задавати непрямі запитання: замість «Чи приймаєте Ви препарати для зниження АТ?» питати «Коли Ви в останній раз приймали ті або інші таблетки?» Провідну роль має встановлення відносин довіри між пацієнтом та лікарем, опанування лікарем навичок підвищення поінформованості пацієнта та його залучення до активної участі в процесі лікування. При первинному огляді пацієнта з АГ потрібно у доступній формі роз’яснити йому особливості подальшого розвитку захворювання, скласти план лікувально-профілактичних заходів, узгодити схеми і режим прийому фармакологічних препаратів, навчити пацієнта вимірювати АТ в домашніх умовах та вести щоденник АТ. Фактором, що позитивно впливає на прихильність до лікування, є спрощення режиму прийому медикаментів та використання фіксованих комбінацій фармакологічних препаратів.
Рекомендації потрібно надавати у формі порад, уникаючи повчального тону та спеціальних термінів, незрозумілих пацієнтові. Варто робити акцент на можливих позитивних результатах зміни стилю життя та регулярного лікування. Виконанню рекомендацій лікаря сприяє забезпечення хворого інформацією про заходи корекції АГ, модифікацію стилю життя та режим прийому препаратів у письмовій формі. Для підвищення поінформованості пацієнтів та залучення їх до участі в процесі лікування в Додатку 1 до КН наведено варіант «Інформаційного листа для пацієнта з артеріальною гіпертензією», в якому в доступній формі викладено основні принципи лікування підвищеного АТ та корекції супутніх факторів ризику, представлено дієтичні рекомендації щодо правильного вибору продуктів харчування. Для підвищення поінформованості та залучення хворих до участі в процесі лікування можуть також бути використані інші методичні підходи: «Школа пацієнта з АГ» (Додаток 2), Інтернет-технології тощо.
6. РЕЗИСТЕНТНА АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ
Резистентною (рефрактерною) вважають артеріальну гіпертензію, якщо за умови призначення трьох або більше антигіпертензивних препаратів у адекватних дозах (один з яких обов’язково є діуретик) не вдається досягнути цільового рівня АТ.
Частота резистентної гіпертензії за різними даними коливається від 5 до 18%. Розрізняють істинно резистентну і псевдорезистентну АГ. Тільки у 5–10% пацієнтів, у яких АТ не вдається адекватно контролювати, гіпертензія є дійсно резистентною. У більшості випадків можна досягти ефективного зниження АТ за умови виключення причини псевдорезистентності, Найбільш поширеною (у 2/3 випадків) причиною резистентної гіпертензії є низька прихильність пацієнтів до лікування і нераціональний режим призначення ліків.
Таблиця 19
| Причини резистентної гіпертензії
1. Причини псевдорезистентної АГ
– використання звичайної манжетки у пацієнта з ожирінням – «офісна» гіпертензія (білого халату) – псевдогіпертензія у людей похилого віку
– ожиріння – надмірне вживання алкоголю – надмірне вживання солі
– недостатньою обізнаністю щодо проблеми АГ – низьким культурним рівнем – великою кількістю призначених ліків – наявністю побічних ефектів – економічним фактором • Перевантаження об’ємом, що обумовлене: – неадекватною терапією діуретиками – надмірним вживанням солі та рідини • Нераціональний режим призначення ліків – неадекватна частота прийому – нераціональні комбінації – неадекватні дози
– прийом препаратів чи агентів, що підвищують тиск: кортикостероїди, анаболічні стероїди, нестероїдні протизапальні засоби, кокаїн, амфетамін, нікотин, кофеїн, симпатоміметики, пероральні контрацептиви, трициклічні антидепресанти, циклоспорин, еритропоетин, аноретики, хлорпромазин, інгібітори моноаміноксидази
– інсулінорезистентність – синдром нічного апное 2. Причини істинної резистентності АГ
|
Причиною істинної резистентності АГ часто є вторинна гіпертензія. Найчастіше нерозпізнаними залишаються реноваскулярна гіпертензія та АГ, що зумовлена гіперальдостеронізмом. Тактика лікування резистентної АГ передбачає призначення раціональної комбінації 3–5 антигіпертензивних препаратів різних класів в адекватних (інколи максимальних) дозах. Одним з них обов’язково повинен бути діуретик. Перевагу мають препарати тривалої дії, які можливо призначати 1–2 рази на добу, що підвищує прихильність хворих до лікування.
Тактика діагностики та лікування при резистентній АГ наведено на наступній схемі:
|
Підтвердження резистентності АГ:
|
|
Виключення псевдорезистентності:
|
|
Визначити та змінити фактори, що впливають на розвиток АГ:
|
|
Обмежити вживання препаратів, що негативно впливають на контроль АТ:
|
|
Скринінг для виявлення вторинних причин АГ:
|
|
Фармакологічне лікування:
|
|
Звернутися до спеціалістів:
|
(Resistant Hypertension: Diagnosis, Evaluation, and Treatment. A Scientific Statement From the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research // Hypertension. 2008;51:1403–1419).
7. ЗЛОЯКІСНА АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ
Злоякісна артеріальна гіпертензія або злоякісна фаза артеріальної гіпертензії — це синдром, який характеризується високим рівнем артеріального тиску (як правило, > 220/120 мм рт. ст.) з крововиливами та ексудатами в сітківці, часто з набряком зорового нерву. Характерним (але не обов’язковим) є ураження нирок з розвитком уремії.
Злоякісний перебіг найчастіше має місце при вторинних гіпертензіях (у 24,5% випадків), при гіпертонічній хворобі це ускладнення спостерігається в 1–3% випадків. При відсутності адекватного лікування до 1 року доживає лише 10% хворих. Найчастіше хворі помирають від прогресуючої ниркової недостатності, хоча причиною смерті можуть бути серцеві ускладнення або мозкові крововиливи.
Немає чітко окресленого рівня артеріального тиску, що характеризував би синдром злоякісної артеріальної гіпертензії. Найчастіше це діастолічний АТ, вищий за 130 мм рт. ст. Але в деяких випадках злоякісний перебіг може спостерігатися і при більш низькому тиску. Велике значення має швидкість підвищення АТ. Наприклад, при гіпертензії вагітних злоякісна АГ може розвинутись при відносно невисокому рівні тиску.
В патогенезі злоякісної артеріальної гіпертензії велике значення має надмірна активація системи ренін-ангіотензин-альдостерон, а також натрій-урез та гіповолемія. Це необхідно враховувати при призначенні лікування. Застосування діуретиків і низькосольової дієти ще більше поглиблює наведені порушення.
Злоякісна артеріальна гіпертензія потребує госпіталізації і зниження АТ протягом годин чи днів. Лише в окремих випадках потрібна парентеральна антигіпертензивна терапія (гостра гіпертензивна енцефалопатія, аневризма аорти, загроза інфаркту міокарда чи церебрального інсульту). У цих випадках застосовують парентеральне введення вазодилататорів (нітропрусид натрію), антиадренергічні препарати (лабеталол, клонідин, пентамін, моксонідин), за наявності набряків і відсутності гіповолемії — діуретики (фуросемід). Хворим з гіпонатремією і гіповолемією необхідне введення фізіологічного розчину хлористого натрію для корекції вказаних порушень. Після зниження АТ на 25–30% використовують комбінацію антигіпертензивних препаратів, що мають різний механізм дії. Найчастіше комбінують вазодилататори (дигідропирідиновий антагоніст кальцію та альфа1-адреноблокатор) з бета-адреноблокатором та діуретиком (при необхідності). У зв’язку з високою активністю ренін-ангіотензинової системи у хворих із синдромом злоякісної артеріальної гіпертензії ефективні інгібітори АПФ у комбінації з вазодилататорами та бета-адреноблокаторами.
Коментар Робочої групи:
Пентамін — це торгова назва лікарського засобу з діючою речовиною азаметонію бромід, який станом на 01.03.2012 р. не зареєстрований в Україні.
8. ГІПЕРТЕНЗИВНІ КРИЗИ
Гіпертензивний криз — це раптове значне підвищення артеріального тиску від нормального або підвищеного рівня, яке майже завжди супроводжується появою чи посиленням розладів з боку органів-мішеней або вегетативної нервової системи.
Критеріями гіпертензивного кризу є:
- раптовий початок;
- значне підвищення артеріального тиску;
- поява або посилення симптомів з боку органів-мішеней.
Класифікація кризів робочої групи Українського товариства кардіологів (1999). Залежно від наявності чи відсутності ураження органів-мішеней і необхідності термінового зниження АТ, виділяють:
- ускладнені кризи (з гострим або прогресуючим ураженням органів-мішеней, становлять пряму загрозу життю хворого, потребують негайного, протягом однієї години, зниження АТ);
- неускладнені кризи (без гострого або прогресуючого ураження органів-мішеней, становлять потенційну загрозу життю хворого, потребують швидкого — протягом кількох годин — зниження АТ).
Ускладнені гіпертензивні кризи. Перебіг характеризується клінічними ознаками гострого або прогресуючого ураження органів-мішеней. Останнє може бути незворотним (інфаркт міокарда, інсульт, розшарування аорти) або зворотним (нестабільна стенокардія, гостра недостатність лівого шлуночка та ін. — табл. 20). Такі кризи завжди супроводжуються появою або посиленням симптомів з боку органів-мішеней. Вони загрозливі для життя хворого і потребують зниження тиску у проміжок часу від кількох хвилин до однієї години. Лікування здійснюється в умовах палати інтенсивної терапії із застосуванням парентерального введення антигіпертензивних препаратів. До цієї категорії відносять також ті випадки значного підвищення артеріального тиску, коли загроза для життя виникає не через ураження органів-мішеней, а через кровотечу, найчастіше — в післяопераційному періоді.
Таблиця 20
Ускладнені гіпертензивні кризи
| 1. | Інфаркт міокарда |
| 2. | Інсульт |
| 3. | Гостра розшаровуюча аневризма аорти |
| 4. | Гостра недостатність лівого шлуночка |
| 5. | Нестабільна стенокардія |
| 6. | Аритмії (пароксизми тахікардії, фибріляції та трипотіння передсердь, шлуночкова екстрасистолія високих градацій) |
| 7. | Транзиторна ішемічна атака |
| 8. | Еклампсія |
| 9. | Гостра гіпертензивна енцефалопатія |
| 10. | Кровотеча (в т. ч. носова) |
Неускладнені гіпертензивні кризи характеризуються відсутністю клінічних ознак гострого або прогресуючого ураження органів-мішеней, проте вони становлять потенційну загрозу життю хворого, оскільки несвоєчасне надання допомоги може призвести до появи ускладнень і смерті. Такі кризи супроводжуються, як правило, появою чи посиленням симптомів з боку органів-мішеней (інтенсивним головним болем, болями у ділянці серця, екстрасистолією) або з боку вегетативної нервової системи (вегетативно-судинні порушення, тремтіння, часте сечовиділення).
Підвищення САТ до 240 мм рт. ст. або ДАТ до 140 мм рт. ст. слід також розцінювати як гіпертензивний криз, незалежно від того, з’явились симптоми з боку органів-мішеней чи ще ні, оскільки для кожного хворого воно є небезпечним. Загрозливим є також значне підвищення тиску у ранньому післяопераційному періоді через ризик кровотечі.
Всі ці клінічні прояви потребують зниження тиску протягом кількох годин. Госпіталізація не обов’язкова. Лікування здійснюється шляхом прийому антигіпертензивних препаратів через рот або внутрішньом’язових (підшкірних) ін’єкцій.
ЛІКУВАННЯ КРИЗІВ
Ускладнені кризи. Будь-яка затримка лікування у разі ускладненого кризу може викликати необоротні наслідки або смерть. Лікування повинне починатися з внутрішньовенного введення одного із препаратів, вказаних в табл. 20. З огляду на те, що ринок медикаментів в Україні безперервно поповнюється новими препаратами, в таблиці наведені практично всі сучасні засоби, що рекомендуються для лікування гіпертензії в екстрених ситуаціях, навіть ті, які ще не зареєстровані в Україні. Поряд з цим, з огляду на дефіцит ліків згаданої групи, наведено також засоби, які вже виходять з ужитку і зарубіжними авторами не наводяться в рекомендаціях щодо лікування екстрених станів (клонідин, дибазол). У разі неможливості негайно здійснити внутрішньовенну інфузію до її початку можна застосувати сублінгвальний прийом деяких ліків: нітратів, ніфедипіну, клонідину, каптоприлу, бета-блокаторів та/чи внутрішньом’язову ін’єкцію клонідину, фентоламіну або дибазолу. Ніфедипін у деяких хворих може викликати інтенсивний головний біль, а також неконтрольовану гіпотензію, особливо у поєднанні з сульфатом магнію, тому його застосування слід обмежити хворими, які добре реагували на цей препарат раніше (під час планового лікування). Перевагу слід надавати препаратам з короткою тривалістю дії (нітропрусид натрію, нітрогліцерин), оскільки вони дають керований антигіпертензивний ефект. Препарати тривалої дії небезпечні можливим розвитком некерованої гіпотензії. Оптимальне зниження АТ — на 25% від початкового рівня. Більш різке зниження АТ підвищує ризик ускладнень: зменшення мозкового кровообігу (аж до розвитку коми), коронарного кровообігу (виникає стенокардія, аритмія, інколи інфаркт міокарда). Особливо великий ризик ускладнень при раптовому зниженні АТ у хворих похилого віку з вираженим атеросклерозом судин мозку.
Неускладнені кризи. У разі розвитку неускладненого кризу, як правило, нема необхідності у внутрішньовенному введенні препаратів.
Застосовують прийом всередину препаратів, що мають швидку протигіпертензивну дію, або внутрішньом’язові ін’єкції. У таких випадках ефективним є застосування клонідину (табл. 21). Він не викликає тахікардії, не збільшує серцевий викид і тому його можна призначати хворим зі стенокардією. Крім того, цей препарат може застосовуватись у хворих з нирковою недостатністю. Клонідин не слід призначати хворим з порушенням серцевої провідності, особливо тим, які отримують серцеві глікозиди. Використовують також ніфедипін, який має здатність знижувати загальний периферійний опір, збільшувати серцевий викид і нирковий кровотік. Зниження АТ спостерігається вже через 15–30 хв. після його прийому, антигіпертензивний ефект зберігається протягом 4–6 годин. Разом з тим слід зазначити, що Національний комітет США з виявлення, оцінки та лікування високого артеріального тиску вважає недоцільним застосування ніфедипіну для лікування кризів, оскільки швидкість та ступінь зниження тиску при його сублінгвальному прийомі важко контролювати, у зв’язку з чим підвищується ризик мозкової або коронарної ішемії. Інгібітор ангіотензин-перетворюючого ферменту каптоприл знижує АТ вже через 30–40 хв. після прийому завдяки швидкій абсорбції в шлунку. Можна застосовувати також внутрішньом’язові ін’єкції клонідину або дибазолу. У разі вегетативних порушень ефективні седативні препарати, зокрема, бензодіазепінові похідні, які можна використовувати per os або у вигляді внутрішньом’язових ін’єкцій, а також піроксан та дроперидол.
Для профілактики гіпертензивних кризів вирішальне значення має регулярна терапія хронічної гіпертензії. Лікування поліпшує перебіг захворювання і зменшує частоту ускладнень. Виявлення вторинних форм артеріальної гіпертензії на початку захворювання і диференційований підхід до їх лікування також є обов’язковою умовою їх попередження.
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарські засоби піроксан та дроперидол не зареєстровані в Україні.
Таблиця 21
Парентеральна терапія ускладнених кризів
|
Спосіб введення, дози Назва препарату |
Початок дії |
Тривалість дії |
Примітки |
|
| Вазодилататори | ||||
| Нітропрусид натрію | в/в, крапельно — 0,25–10 мкг/кг/хв (50-100 мг в 250–500 мл 5% глюкози) | Негайно | 1–3 хв. | Придатний для термінового зниження АТ при будь-якому кризі. Вводити тільки за допомогою спеціального дозатора при моніторуванні АТ |
| Нітрогліцерин | в/в, крапельно 50–100 мкг/хв | 2–5 хв. | 3–5 хв. | Особливо ефективний при гострій серцевій недостатності, інфаркті міокарда |
| Верапаміл | в/в 5–10 мг, можна продовжити в/в крапельно 3–25 мг/год | 1–5 хв. | 10–30 хв. | Не використовувати у хворих із серцевою недостатністю та тих, що лікуються бета-блокаторами |
| Еналаприл | в/в 1,25–5 мг | 15–30 | 6 год. | Ефективний при гострій недостатності лівого шлуночка |
| Німодипін | в/в крапельно, 15 мкг/кг/год., далі 30 мг/кг/год | 10–20 хв. | 2–4 год. | При субарахноїдальних крововиливах |
| Антиадренергічні препарати | ||||
| Лабеталол | в/в болюсно 20–80мг зі швидкістю
2 мг/хв або в/в інфузія 50–300 мг |
5–10 хв. | 4–8 год | Ефективний при більшості кризів. Не застосовувати у хворих із серцевою недостатністю |
| Пропранолол | в/в крапельно 2–5 мг зі швидкістю 0,1 мг/хв. | 10–20 хв. | 2–4 год. | Переважно при розшаруванні аорти та коронарному синдромі |
| Есмолол | 80 мг болюс 250 мкг/кг/хв інфузія | 1–2 хв. | 10–20 хв. | Є препаратом вибору при розшаруванні аорти та післяопераційній гіпертензії |
| Клонідин | в/в 0,5–1,0 мл або в/м 0,5–2,0 мл 0,01% розч. | 5–15 хв | 2–6 год. | Небажано при мозковому інсульті |
| Фентоламін | в/в або в/м 5–15 мг (1–3 мл 0,5% розчину) | 1–2 хв. | 3–10 хв. | Переважно при феохромоцитомі, синдромі відміни клофеліну |
| Інші препарати | ||||
| Фуросемід
Торасемід |
в/в, 40–80 мг болюсно
10–100 мг в/в |
5–30 хв.
5–30 хв. |
6–8 год. | Переважно при гіпертензивних кризах з гострою серцевою чи нирковою недостатністю |
| Магнію сульфат | в/в, болюсно 5-
20 мл 25% розчину |
30–40 хв. | 3–4 год. | При судомах, еклампсії |
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарський засіб фентоламін не зареєстрований в Україні.
Таблиця 22
Препарати для лікування неускладнених кризів
|
Препарат |
Дози та спосіб введення |
Початок дії (хв) |
Побічні ефекти |
| Ніфедипін | 10–20 мг per os або сублінгвально | 15–30 | Головний біль, тахікардія, почервоніння, стенокардія |
| Каптоприл | 12,5–50 мг per os або сублінгвально | 15–45 | Гіпотензія у хворих з ренін-залежними гіпертензіями |
| Празозин | 0,5–2 мг per os | 30 | Ортостатична гіпотензія |
| Пропранолол | 20–80 мг per os | 30–60 | Брадикардія, бронхоконстрикція |
| Дибазол | 1% 3,0–5,0 в/в або
4,0–8,0 в/м |
10–30 | Більш ефективний у комбінації з іншими антигіпертензивними засобами |
| Піроксан | 1% 2,0–3,0 в/м | 15–30 | Ортостатична гіпотензія |
| Діазепам | 0,5%
1,0–2,0 в/м |
15–30 | Запаморочення, сонливість |
| Фуросемід | 40–120 мг
рer os або в/м |
5–30 хв. | Ортостатична гіпотензія, слабкість |
| Торасемід | 10–100 мг
рer os або в/м |
5–30 хв. | Ортостатична гіпотензія, слабкість |
| Метопролол | 50–100 мг per os або
5–10 мг в/в повільно |
20–30 хв.
3–5 хв. |
Брадикардія, бронхоконстрикція |
| Клонідин | 0,01% 0,5–2,0 в/м 0,075–0,3 мг per os | 30–60 хв. | Сухість в роті, сонливість. Протипоказаний хворим з a-v блокадою, брадикардією |
Коментар Робочої групи:
Пропонуємо рекомендації, розроблені Робочими групами з невідкладної кардіології та артеріальної гіпертензії Асоціації кардіологів України у співпраці з Науково-практичним товариством неврологів, психіатрів та наркологів України (Артериальная гипертензия, 2011, № 3, С. 64–95).
Таблиця 23
Диференційований підхід до терапії хворих з ускладненими ГК
|
Морбітний фон, орган-мішень |
Початок терапії |
Мета терапії |
Препарати вибору |
Не рекомендовані препарати |
| Гостра гіпертензивна енцефалопатія | Початковий рівень АТ > 140/90 | Зниження серАТ на 25% упродовж 8 годин | Лабеталол, нікардипін, есмолол | Нітропрусид, гідралазин |
| Гострий ішемічний інсульт | При проведенні ТЛТ
САТ > 185 або ДАТ > 110 мм рт. ст |
Зниження та підтримання САТ < 180 та ДАТ <105 упродовж 24 годин | Лабеталол, нікардипін. урапідил, нітропаста | Нітропрусид |
| Без ТЛТ
САТ > 220 або ДАТ > 120 мм рт. ст |
Зниження серАТ на 10–15% за 2–3 години, на 15–25% упродовж 24 годин | Лабеталол, нікардипін, урапідил, нітропаста | Нітропрусид | |
| Геморагічний інсульт | САТ > 180 або
серАТ > 130 мм рт. ст |
Не підвищений ВЧТ (<25) — САТ <160 та серАТ<110 упродовж 24 годин.
Підвищений ВЧТ (>25) — САТ <180 серАТ<130 та перфуз тиск ГМ >60–80. Зниження САТ до 140 мм рт. ст. вважається безпечним. |
Лабеталол, урапідил, нікардипін, есмолол | Нітропрусид, гідралазин |
| Субарахноїдальна кровотеча | САТ > 160 мм рт. ст. | До операції — зниження та підтримання САТ < 140 мм рт. ст.,
після операції — підтримання рівня САТ <200 мм рт. ст. |
Лабеталол, урапідил, нікардипін, есмолол
Німодипін всім хворим (попередження мозкового вазоспазму) |
Нітропрусид, гідралазин |
| Гострий коронарний синдром | САТ > 160 або ДАТ > 100 мм рт. ст. | Зниження серАТ на 20–30% | Бета-блокатори, нітрогліцерин | Нітропрусид, еналаприлат |
| Гостра лівошлуночкова недостатність | Початковий рівень АТ > 140/90 | Зниження серАТ на 20–30% | Основні — Нітрогліцерин/натрію нітропрусид + петльовий діуретик
Альтернативні — еналаприлат, урапідил |
Есмолол, метопролол, лабеталол |
| Розшарування аорти | САТ >120 мм рт. ст. | САТ від 100 до120 мм рт. ст., серАТ <80 мм рт.ст.
(бажано зменшення ЧСС <60 за хв.) |
Есмолол/ лабетолол/ метопролол (перший ряд) чи дилтіазем/ верапаміл (при протипоказах до бета-блокаторів) + натрію нітропрусид, нікардипін,
еналаприлат, урапідил (другий ряд — у разі недостатнього ефекту бета-блокаторів) |
призначення вазодилататорів до застосування бета-блокаторів |
| Інтра- та постопераційна гіпертензія | САТ або серАТ >20% від рівня АТ до операції | Зниження ДАТ на 10–15% або до 110 мм рт. ст. за 30–60 хв. В цілому зниження серАТ не більше 25%. Зниження АТ проводити на фоні помірної інфузійної терапії. | Урапідил, лабетолол, есмолол | – |
| кардіохірургія -АТ >140/90 мм рт. ст. або серАТ >105 мм рт. ст. | Підтримання САТ <140 та ДАТ <90 мм рт. ст. | Урапідил, нітрогліцерин, лабетолол, есмолол, натрію нітропрусид | Не рекомендоване застосування бета-блокаторів при супутній серцевій недостатності | |
| Еклампсія | Судоми при АТ ≥ 140/90 у вагітної, роділлі чи породіллі | Припинення судом, відновлення прохідності дихальних шляхів | Магнію сульфат | Інгібітори АПФ |
| Гіперсимпатикотонія (феохромоцитома/ інтоксикація кокаїном, амфетамінами та ін./ синдром відміни клонідину) | Початковий рівень АТ > 140/90 | Зниження серАТ на 20–30% | Альфа-адреноблокатор (урапідил)
Альтернативні: нітрогліцерин/ натрію нітропрусид, верапаміл |
Бета-адреноблокатори без попереднього призначення альфа-блокаторів |
Примітка: САТ — систолічній АТ, ДАТ — діастолічний АТ, серАТ — середній АТ, ТЛТ — тромболітична терапія, ВЧТ — внутрішньочерепний тиск, ГМ — головний мозок, перфузійний тиск ГМ = серАТ — ВЧТ.
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарський засіб нікардипін не зареєстрований в Україні, лікарська форма для зовнішнього застосування, що містить нітрогліцерин не зареєстрована.
У таблиці 24 представлені діагностичні критерії тяжкості прееклампсії/еклампсії надання медичної допомоги вагітним з перекслампсією та еклампсією, які адаптовані з клінічного протоколу «Гіпертензивні розлади під час вагітності», який затверджений Наказом МОЗ України від 31.12.2004 № 676 «Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги».
Таблиця 24
Діагностичні критерії тяжкості прееклампсії/еклампсії
|
Діагноз |
Ознаки |
Надання медичної допомоги |
| Гестаційна гіпертензія або легка прееклампсія | ДАТ 90–99 мм рт.ст.
Протеїнурія<0,3 г/доб |
Акушер-гінеколог жіночої консультації |
| Прееклампсія середньої тяжкості | ДАТ 100–109 мм рт. ст.
Протеїнурія 0,3–5,0 г/доб Набряки на обличчі, руках Інколи головний біль |
Госпіталізація до акушерського стаціонару. |
| Тяжка прееклампсія | ДАТ≥110 мм рт.ст.
Протеїнурія>5 г/доб Набряки генералізовані, значні Сильний головний біль Порушення зору Біль в епігастрії або/та правому підребер’ї Гіперрефлексія Олігурія (< 500 мл/доб) Тромбоцитопенія |
Термінова госпіталізація бригадою ЩМД до відділення реанімації та інтенсивної терапії акушерського стаціонару закладу охорони здоров’я, який надає третинну медичну допомогу |
| Еклампсія | ДАТ ≥90 мм рт.ст., Протеїнурія≥0,3
Судомний напад (один чи більше) |
Надання екстреної медичної допомоги: припинення судом, відновлення прохідності дихальних шляхів, госпіталізація до відділення реанімації та інтенсивної терапії акушерського стаціонару закладу охорони здоров’я, який надає третинну медичну допомогу, бригадою ШМД |
Примітка. Наявність у вагітної хоча б одного з критеріїв більш тяжкої прееклампсії є підставою для відповідного діагнозу.
Схема 2. ТАКТИКА ЛІКАРЯ ПРИ ГІПЕРТЕНЗИВНИХ КРИЗАХ
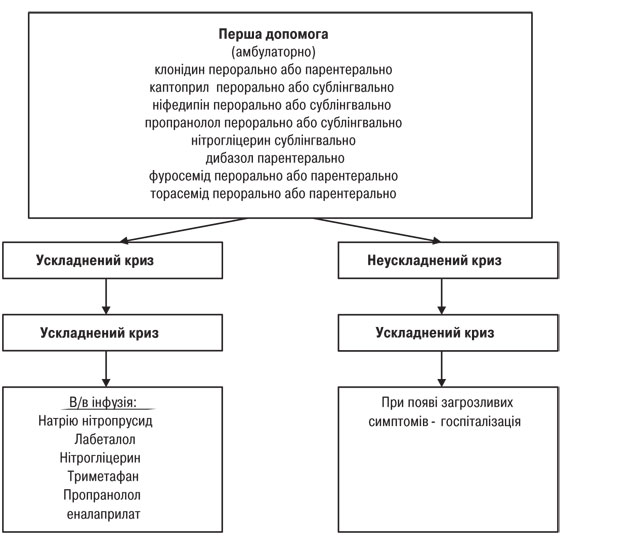
Коментар Робочої групи:
Станом на 01.03.2012 р. лікарський засіб триметафан не зареєстрований в Україні.
Для внутрішньовенного введення в Україні зареєстровані лікарські засоби урапідил, есмолол, метопролол.
9. АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ У ДІТЕЙ ТА ПІДЛІТКІВ
Артеріальна гіпертензія зустрічається у 1–3% дітей та підлітків. Рівень АТ у дітей поступово підвищується із збільшенням віку. При народженні САТ знаходиться на рівні 75 мм рт. ст., в перші тижні життя збільшується щоденно на 1–2 мм рт. ст., надалі темп його зростання сповільнюється.
Інтерпретація рівня артеріального тиску у дітей базується на епідеміологічних дослідженнях, в яких встановлено його нормативи для різних вікових груп. На відміну від дорослих, для дітей не існує єдиного рівня АТ, який трактується як нормальний. За верхню межу нормального тиску прийнято верхні 90–94 відсотки його розподілу у дітей даної вікової категорії та статі (табл. 25). Рівень АТ, що дорівнює 95-му відсотку або перевищує його, вважається артеріальною гіпертензією.
Таблиця 25
Нормальний та підвищений артеріальний тиск у дітей та підлітків*
|
Вік |
Верхня межа нормального АТ (мм рт. ст.) |
||
|
Хлопчики |
Дівчатка |
||
|
низького зросту |
високого зросту |
||
| 2 роки
3–5 років 6–9 років 10–12 років 13–15 років 16–17 років |
104/70
108/70 114/74 122/78 130/80 136/84 |
111/73
115/75 121/77 125/81 135/85 140/90 |
До 15 років систолічний
АТ у дівчаток на 2–3 мм нижчий, ніж у хлопчиків, діастолічний на 1 мм нижчий 130/85 |
*Таблицю адаптовано з п’ятої та шостої доповідей Об’єднаного національного комітету США з підвищеного артеріального тиску (1993,1997)
Рівень артеріального тиску залежить не тільки від віку та статі дитини чи підлітка, але й від його зросту: чим вищий зріст, тим вищий АТ. Більшість дітей з підвищеним АТ мають м’яку гіпертензію. Якщо тиск значно підвищений — це вказує на вторинний характер гіпертензії. Розповсюдженість вторинної гіпертензії серед дітей складає від 5 до 10% всіх випадків підвищення АТ — так само, як серед дорослих.
Щоб полегшити застосування цих нормативів, слід запам’ятати, що у дітей до десятирічного віку лікаря повинен насторожити тиск, що перевищує 110/70 мм рт. ст., а після десяти років — вищий за 120/80 мм рт. ст. У таких випадках слід звернутися до таблиць, що визначають нормативи тиску для дітей, і, якщо тиск перевищує норму — вдатися до детального обстеження та лікування. Біля 70% всіх вторинних гіпертензій у дітей викликані захворюваннями паренхіми нирок, 10% — судинними захворюваннями. Діагностичні обстеження для виявлення причини артеріальної гіпертензії у дітей — ті ж самі, що й у дорослих.
Мета лікування дітей — зниження АТ до нормальних для даного віку, статі та зросту величин АТ. Негайно починати лікування слід тоді, коли у дитини тяжка гіпертензія, або якщо на фоні м’якої чи помірної гіпертензії є цукровий діабет, захворювання нирок або ураження органів-мішеней. В усіх інших випадках лікування починають з немедикаментозних заходів (зменшення ваги, обмеження вживання солі, фізичні вправи). Неускладнена артеріальна гіпертензія не є підставою для обмеження фізичної активності. Дітям слід рекомендувати динамічні фізичні вправи (без елементів змагання). Ізометричні (статичні) навантаження необхідно мінімізувати, а при тяжкій гіпертензії та наявності гіпертрофії лівого шлуночка — заборонити. У тому разі, якщо немедикаментозне лікування не дає ефекту, призначають медикаменти. Для лікування дітей застосовуються ті ж класи препаратів, що й для лікування дорослих: β-блокатори, діуретики, антагоністи кальцію, інгібітори АПФ, α1-блокатори та блокатори рецепторів ангіотензину ІІ. Дози слід підбирати індивідуально, враховуючи масу тіла. Дітям раннього пубертату слід обмежувати призначення бета-адре-ноблокаторів у зв’язку з їх дією на центральні регулюючі структури, які беруть участь у процесах статевого дозрівання. Найчастіше у дітей та підлітків використовують інгібітори АПФ і антагоністи кальцію.
Таблиця 26
Дози антигіпертензивних препаратів для дітей зі стійкою гіпертензією
|
Препарат |
Доза мг/кг/добу |
Інтервал між прийомами препарату (години) |
| Діуретики: | ||
| Гідрохлортіазид | 0,5–3 | 12–24 |
| Хлорталідон | 0,3–2 | 24 |
| Фуросемід* | 0,5–6 | 4–12 |
| Спіронолактон | 1–3,3 | 6–12 |
| Триамтерен | 1–3 | 6–12 |
| Бета-блокатори: | ||
| Пропранолол | 1–4 | 6–12 |
| Метопролол | 1–6 | 12 |
| Атенолол | 0,5–2 | 12–24 |
| Бісопролол | 2,5–10** | 24 |
| Інгібітори АПФ: | ||
| Каптоприл | ||
| до 2-х років | 0,01–1 | 8 |
| після 2-х років | 0,5–6 | 8 |
| Еналаприл | 0,08–0,6 | 12–24 |
| Фозиноприл | 5–40** | 24 |
| Лізиноприл | 0,07–0,6 | 24 |
| Квінаприл | 5–80** | 24 |
| Антагоністи кальцію
(пролонгованої дії): |
||
| Верапаміл | 2–10 | 12–24 |
| Ніфедипін-ретард | 0,25–3 | 12–24 |
| Нітрендипін | 0,5–1 | 12–24 |
| Дилтіазем | 2–8 | 24 |
| Фелодипін | 2,5–10** | 6–12 |
| Амлодипін (6–17 років) | 2,5–5** | 24 |
| Блокатори ангіотензинових рецепторів | ||
| Лосартан | 0,7–1,4 | 24 |
| Ірбесартан | ||
| 6–12 років | 75–150** | 24 |
| >12 років | 150–300** | |
| Альфа1-адреноблокатори: | ||
| Празозин | 0,005–0,5 | 6–8 |
| Симпатолітики центральної дії: | ||
| Клонідин | 0,005–0,03** | 6 |
| Альфа-метилдопа | 5–40 | 6 |
| Вазодилататори: | ||
| Гідралазин | 0,75–7,5 | 6 |
*Призначається тільки у випадку порушення функції нирок; ** доза дорівнює мг/добу
Застосування інгібіторів АПФ у дітей рідко призводить до побічних ефектів (кашлю, висипу або нейтропенії), препаратам цієї групи крім антигіпертензивного властивий ще й нефропротекторний ефект, що зумовлює їх використання у дітей із цукровим діабетом. Однак, застосовуючи інгібітори АПФ, слід пам’ятати про їх дію на процеси проліферації, гіпертрофії та дозрівання колагену, що небажано у підлітків.
Спостереження за перебігом артеріальної гіпертензії у дітей та підлітків показують, що підвищений артеріальний тиск може зберігатися у них і в дорослому віці, при цьому найбільше прогностичне значення щодо стабілізації гіпертензії мають спадковість, ожиріння та гіпертрофія лівого шлуночка.
10. АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ У ВАГІТНИХ
Артеріальна гіпертензія (АГ) у вагітних лишається однією з основних причин, що призводить до інвалідизації жінок та материнської смертності, а також до дитячої перинатальної захворюваності і смертності.
АГ у вагітних — це підвищення САД до 140 мм рт.ст. та вище та/або ДАТ — до 90 мм рт.ст. і вище. При визначенні АТ у вагітних дотримуються загальноприйнятих правил.
Серед гіпертензивних розладів у вагітних виділяють:
І. АГ, що передувала вагітності (хронічну АГ):
- первинну АГ, або гіпертонічну хворобу;
- вторинну АГ.
ІІ. АГ, зумовлену вагітністю:
- гестаційну гіпертензію;
- прееклампсію;
- еклампсію.
ІІІ. Поєднану прееклампсію
ІV. Гіпертензію неуточнену (допологову некласифіковану АГ).
У вагітних розрізняють, перш за все, 2 групи станів, що супроводжуються підвищенням AT. Це:
• АГ, що існувала раніше, тобто АГ, на тлі якої розвивається вагітність. Про таку АГ йдеться тоді, коли підвищений AT (≥140/90 мм рт. ст.) реєструється до вагітності та/або до 20 її тижнів. Гіпертензія утримується і після пологів (більш ніж 42 дні). Виділяють первинну АГ (гіпертонічну хворобу) та вторинну (симтоматичну) АГ.
• АГ, зумовлена вагітністю, є проявом ускладнення вагітності; виникає після 20 її тижнів; супроводжується зменшенням перфузії органів. Виділяють:
– гестаційну гіпертензію, яка характеризується тільки підвищенням АТ;
– прееклампсію, або гестаційну гіпертензію з протеїнурією (≥300 мг/л, або ≥300 мг/доб). Невеликі набряки нижньої третини гомілок, що зустрічаються у 60% жінок з нормальним перебігом вагітності, а також ізольовані набряки на руках зараз не розцінюють як прояв прееклампсії; в той же час, значні генералізовані набряки у поєднанні з підвищенням АТ є ознакою прееклампсії;
–еклампсію — найбільш тяжке, життєво небезпечне ускладнення, яке характеризується нападом (нападами) епілептиформних судом, зумовлених гіпертензивною енцефалопатією у жінок з прееклампсією.
В більшості випадків прояви прееклампсії (підвищений AT, протеїнурія, набряки) зникають у найближчі дні після пологів чи переривання вагітності. У деяких випадках вони спостерігаються протягом 42 днів і навіть більше — до 3 місяців після закінчення вагітності (залишкові явища прееклампсії). Тоді, коли підвищений AT або протеїнурія зберігаються більше 3 місяців, йдеться про хронічну патологію — гіпертонічну хворобу або хронічний гломерулонефрит.
Жінки, що перенесли АГ, пов’язану з вагітністю, становлять групу ризику з розвитку АГ в подальшому житті: підвищення АТ у них спостерігається значно частіше і в більш молодому віці, ніж у жінок без цього ускладнення під час вагітності.
Прееклампсія може виникати як у здорових жінок, так і при наявності у вагітних тих або інших захворювань. Прееклампсія, що розвинулася на тлі АГ, існуючої раніше, називається поєднаною прееклампсією. Її ознаками є: поява протеїнурії ≥300 мг/доб у другій половині вагітності (вірогідна ознака); прогресування гіпертензії та зниження ефективності попередньої антигіпертензивної терапії (імовірна ознака); поява генералізованих набряків; виникнення таких загрозливих симптомів, як сильний стійкий головний біль, порушення зору, біль у епігастрії, гіперрефлексія, олігурія.
У тих випадках, коли підвищення АТ визначається при його вимірюванні вперше після 20 тижнів вагітності і невідомо, яким тиск був до вагітності та/або в першій її половині, діагностують гіпертензію неуточнену або дородову некласифіковану АГ. Але якщо така АГ супроводжується гіпертрофією лівого шлуночка серця (ГЛШ) і немає ніяких інших причин для її розвитку, окрім підвищеного AT, слід встановлювати діагноз АГ, що існувала раніше. За умов відсутності ГЛШ і нормалізації AT протягом 42 днів після закінчення вагітності ретроспективно ставлять діагноз гестаційної гіпертензії.
АГ, ЩО ПЕРЕДУЄ ВАГІТНОСТІ
Коментар Робочої групи*:
На сьогоднішній день, незважаючи на всю важливість проблеми хронічної АГ у вагітних, не існує доказової бази щодо надання лікувально-профілактичної допомоги цій категорії хворих. Рекомендації, опубліковані в останні роки в різних країнах дещо відрізняються між собою. Головним недоліком більшості рекомендацій та КН є відсутність інформації щодо профілактики розвитку тяжких ускладнень вагітності. Робочою групою представлено рекомендації, що базуються на досвіді вітчизняних медичних закладів щодо ведення таких пацієнток — НУ ІПАГ НАМН України.
Згідно інформації експертів ESH i ESС, поширеність АГ, що передує вагітності, становить від 1 до 5%. В Україні АГ, що передує вагітності, зустрічається у 3,5% жінок та становить близько 50% всіх випадків артеріальної гіпертензії у вагітних.
З метою діагностики АГ, що передує вагітності, рекомендується вимірювати АТ при кожному зверненні вагітної до медичного закладу, починаючи з самого раннього терміну.
Враховуючи гіпотензивний вплив вагітності на рівень АТ, особливо — в 14–20 тижнів, слід обов’язково розпитати жінку про рівень АТ до вагітності та ознайомитись з випискою з амбулаторної картки. Найчастіше нормалізація АТ спостерігається при АГ І ступеня, іноді — при АГ ІІ ступеня. ФР розвитку АГ у жінок молодого віку є обтяжена спадковість, наявність в анамнезі прееклампсії при попередній вагітності, надмірна маса тіла або ожиріння. Оцінка маси тіла у вагітної провадиться за показником індексу маси тіла (ІМТ), незадовго до настання вагітності або в перші її тижні.
При встановленні АГ, не пов’язаною з вагітністю, визначається тяжкість захворювання — стадія (з урахуванням ураження органів –мішеней) та ступінь (за рівнем АТ), які вказують при формулюванні діагнозу. У переважної більшості вагітних з АГ, що існувала раніше, має місце первинна АГ, або гіпертонічна хвороба, тобто АГ, не пов’язана з будь-якою відомою причиною.
Серед захворювань, що зумовлюють вторинну (симптоматичну) АГ зустрічаються паренхіматозні хвороби нирок — хронічні гломерулонефрит або пієлонефрит, діабетична нефропатія, ураження нирок при системних захворюваннях сполучної тканини, полікістоз; стеноз однієї або обох ниркових артерій (при фібром’язовій дисплазії, аортоартеріїті, рубцях, гематомах, пухлинах, що здавлюють судини нирок), коарктація аорти, ендокринні захворювання (первинний гіперальдостеронізм, феохромоцитома, патологія щитоподібної залози). Виключення або встановлення вторинної АГ у вагітних провадять за загальноприйнятими критеріями, хоча діагностичні можливості під час вагітності дещо обмежені.
Виношування вагітності на тлі гіпертонічної хвороби супроводжується значною кількістю ускладнень вагітності та пологів, порушеннями стану плода й новонародженого. Найбільш частим, загрозливим для здоров’я та навіть життя матері і дитини ускладненням є поєднана прееклампсія, особливо така, що розвивається рано (до 32 і, особливо, 28 тижнів вагітності) і перебігає у тяжкій формі.
Приєднання прееклампсії, на відміну від гіпертонічної хвороби без цього ускладнення, викликає значний ризик розвитку у матері гострого порушення мозкового кровообігу, тяжкої ретинопатії і відшарування сітківки, хронічної й гострої ниркової недостатності, набряку легень. Такі акушерські ускладнення як передчасні пологи, передчасне відшарування нормально розташованої плаценти, коагулопатичні кровотечі також здебільшого відбуваються на фоні поєднаної прееклампсії. Поєднана прееклампсія, особливо тяжка і рання, — основна причина тяжких порушень стану плода і новонародженого та втрати дитини у жінок з гіпертонічною хворобою.
Коментар Робочої групи[1]*:
Виникнення поєднаної прееклампсії і, в тому числі, тяжкої ранньої прямо пропорційне важкості проявів АГ, що, в першу чергу, визначається ступенем підвищення АТ. При АГ І ступеня, яка переважно зустрічається у цієї категорії хворих, поєднана прееклампсія та інші ускладнення суттєво частіше розвиваються у жінок з надлишковою масою тіла й ожирінням, а у хворих з нормальною масою тіла до вагітності — у випадку її патологічного збільшення до 28–30 тижнів вагітності. Наявність у жінки обтяженого акушерського анамнезу (тяжка прееклампсія, що розвинулася до 32 тижнів вагітності і призвела до втрати дитини) є додатковим фактором ризику несприятливого закінчення вагітності незалежно від тяжкості проявів гіпертонічної хвороби.
У вагітних жінок з гіпертонічною хворобою часто виникають або прогресують метаболічні порушення: патологічне збільшення маси тіла (у хворих з надмірною масою тіла та ожирінням — в 50% випадків), гестаційний діабет (у хворих з надмірною масою тіла та ожирінням — у кожної третьої) та дисліпідемія.
З урахуванням ступеня ризику несприятливого закінчення вагітності для матері й дитини до 12-го тижня вагітності вирішують питання про можливість її виношування.
При АГ 1-го ступеня (підвищення AT до 140/90–159/99 мм рт. ст.) та I або II стадії хвороби ризик негативного закінчення вагітності підвищений; при АГ 2-го ступеня (AT=160/100–179/109 мм рт. ст.) та І або II стадії захворювання — високий; виношування вагітності можливе за умови постійного висококваліфікованого нагляду в спеціалізованому лікувальному закладі.
У жінок з АГ 3-го ступеня (AT≥180/110 мм рт. ст.), а також із захворюванням III стадії, злоякісною АГ ризик несприятливого закінчення вагітності дуже високий, виношування вагітності протипоказане. Питання про неприпустимість виношування вагітності слід ставити ще до її виникнення, а якщо вагітність настала — переривати її в І триместрі. У разі виношування вагітності необхідним є постійне висококваліфіковане спостереження в спеціалізованому лікувальному закладі.
Коментар Робочої групи*:
Наукові розробки і багаторічний досвід їх клінічного використання в ДУ «Інститут педіатрії, акушерства і гінекології НАМН України» (ІПАГ) свідчать про те, що під час вагітності найбільш високоінформативним індивідуальним критерієм ризику розвитку поєднаної прееклампсії та порушень стану плода у жінок з гіпертонічною хворобою є показники центрального кровообігу — хвилинний об’єм (ХО) і загальний периферичний судинний опір (ЗПСО), що визначають рівень АТ. Оскільки кровопостачання матки, плаценти і плода значною мірою залежить від об’єму циркулюючої крові, виражене зниження ХО на фоні підвищення ЗПСО, що часто спостерігається у жінок з гіпертонічною хворобою, особливо, в ІІ половині вагітності, призводить до порушень функціонування матково-плацентарно-плодового комплексу і виникненню вищезазначених ускладнень. Визначення показників центрального кровообігу у кожної хворої в динаміці вагітності, починаючи з 12–14 тижня, дозволяє прогнозувати її перебіг найближчим часом, а в разі загрози розвитку ускладнень — проводити їх медикаментозну профілактику.
Клінічний протокол моніторингу стану вагітної з АГ, що використовується в НУ ІПАГ НАМН України, включає:
- огляд у жіночій консультації з вимірюванням АТ у першій половині вагітності 1 раз на 3 тижні, з 20 до 28 тижнів — 1 раз на 2 тижні, після 28 тижнів — щотижня;
- загальний аналіз сечі, визначення добової протеїнурії при першому відвідуванні жіночої консультації, з 20 до 28 тижнів — 1 раз на 2 тижні, після 28 тижнів — щотижня;
- щоденний самоконтроль АТ у домашніх умовах з письмовою фіксацією результатів;
- огляд окуліста з офтальмоскопією при першому відвідуванні жіночої консультації, у 28 та 36 тижнів вагітності. При наявності показань, розвитку прееклампсії — частіше;
- ЕКГ при першому відвідуванні жіночої консультації, у 26–30 тижнів та після 36 тижнів вагітності;
- біохімічне дослідження крові (загальний білок, сечовина, креатинін, глюкоза, калій, натрій, фібриноген, фібрин, фібриноген В, протромбіновий індекс) при першому відвідуванні жіночої консультації та після 36 тижнів вагітності. При другому дослідженні додатково визначають концентрацію білірубіну та активність АЛТ і АСТ;
Бажаним є визначення показників центрального кровообігу за допомогою методу тетраполярної реографії в 12–14 тижнів вагітності, та в динаміці — при призначенні антигіпертензивної терапії.
Відповідно до рекомендацій ESC по веденню вагітних з серцево-судинними захворюваннями (2011) бажаним є також:
- проведення ультразвукового дослідження наднирників і визначення метанефрину і норметанефрину у сечі для виключення у жінки феохромоцитоми, яка може перебігати безсимптомно;
- проведення ультразвукової допплерографії маткових артерій в ІІ триместрі вагітності (після 16 тижнів) для визначення матково-плацентарної гіпоперфузії, яка свідчить про високий ризик розвитку прееклампсії та внутрішньоутробної затримки росту плода у жінок як з високим, так і низьким ризиком ускладнень.
Відповідно до клінічного протоколу «Гіпертензивні розлади під час вагітності», який затверджений Наказом МОЗ України від 31.12.2004 № 676 «Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги», моніторингу стану плода вагітних з АГ включає:
- ультразвукове дослідження плода (ембріона) і плаценти (хоріона) — 9–11 тижнів, 18–22, 30–32 тижні;
- актографію (тест рухів плода) — щодня після 28 тижнів вагітності з відміткою у щоденнику;
- дослідження клітинного складу вагінального мазка (гормональна кольпоцитологія) — І, ІІ та ІІІ триместри;
- кардіотокографію (після 30 тижнів), допплерографію матково-плацентарно-плодового кровотоку;
- екскрецію естріолу — за показаннями.
Показаннями до госпіталізації вагітної в стаціонар є:
- розвиток прееклампсії;
- неконтрольована тяжка гіпертензія, гіпертензивний криз;
- поява або прогресування змін на очному дні;
- порушення мозкового кровообігу;
- коронарна патологія;
- серцева недостатність;
- порушення функції нирок;
- затримка росту плода;
- загроза передчасних пологів;
- значне погіршення показників центральної гемодинаміки (хвилинний об’єм крові <4 л/хв. в термінах вагітності 18–37 тижнів).
Питання щодо необхідності переривання вагітності у пізньому терміні вирішується консиліумом лікарів за участю акушера-гінеколога, кардіолога, окуліста та, за необхідності, інших фахівців.
Показання до переривання вагітності у пізньому терміні (С):
- злоякісний перебіг артеріальної гіпертензії;
- розшаровуюча аневризма аорти;
- гостре порушення мозкового або коронарного кровообігу (тільки після стабілізації стану хворої);
- раннє приєднання прееклампсії, яка не піддається інтенсивній терапії.
Способом переривання вагітності у пізньому терміні у цієї категорії хворихє абдомінальний кесарів розтин (С).
Лікувально-профілактичні заходи у вагітних з гіпертонічною хворобою визначаються особливостями патогенезу АГ під час вагітності і відрізняються від рекомендованих в загальній популяції хворих на АГ.
Метою лікування жінок з гіпертонічною хворобою є попередження ускладнень вагітності і, перш за все, поєднаної прееклампсії, особливо ранніх і тяжких її форм, антенатальний захист дитини.
Основою терапії вагітних з гіпертонічною хворобою є охоронний режим, раціональне харчування.
Вагітні з гіпертонічною хворобою потребують максимального обмеження стресових ситуацій (вдома, на роботі, в побуті), фізичних, розумових та емоційних напружень; забезпечення достатнього нормального сну. Їх харчування повинно містити високу кількість білка, магнію, калію, кальцію, ліпотропних речовин, вітамінів. Значно обмежувати кухонну сіль під час вагітності не треба (можливість зниження об’єму циркулюючої крові). Не слід боротися із зайвою вагою.
Коментар Робочої групи[2]:
Жінкам з надмірною МТ та ожирінням рекомендується обмеження вживання простих вуглеводів і жирів тваринного походження. Жінкам, що мають нормальну масу тіла, рекомендується її збільшення за період вагітності до 10–12 (16) кг; жінкам з надлишковою масою тіла — до 8–10 кг; жінкам з ожирінням — до 6–8 кг.
Відмова від паління та вживання алкоголю суворо необхідна.
Досвід ІПАГ показує, що для покращення закінчення вагітності для матері і дитини при гіпертонічній хворобі важливим є усунення дефіциту магнію. Для цього призначають пероральні магніймісткі препарати упродовж усієї вагітності, починаючи з 12–14-го її тижня. Для усунення нервово-психічних розладів у вагітних з гіпертонічною хворобою доцільно також використовувати легкі седативні засоби рослинного походження (препарати валеріани, сухоцвіту, собачої кропиви). Для профілактики прееклампсії і порушень стану плода призначають малі дози ацетилсаліцилової кислоти (100 мг один раз на день), починаючи з 14 тижня вагітності і продовжуючи до пологів.
Коментар Робочої групи:
В КН з надання медичної допомоги вагітним з АГ NICE 2010 року (Hypertension in pregnancy:the management of hypertensivedisorders during pregnancy. Інтернет ресурс. Режим посилання — www.nice.org.uk/nicemedia/live/13098/50475/50475.pdf) зазначено, що препарати магнію, фолієвої кислоти, вітаміни С та Е, екстракти часнику та риб’ячого жиру не мають доказової бази щодо профілактики розвитку АГ у вагітних.
Вагітним з АГ рекомендовано обмеження кухонної солі у раціоні відповідно до існуючих рекомендацій.
Жінкам, що мають високий ризик розвитку еклампсії, рекомендують вживання препаратів АСК у дозі 75 мг/добу починаючи з ІІ триместру вагітності до народження дитини.
Антигіпертензивна терапія, спрямована на зниження або нормалізацію АТ, не попереджує ускладнень вагітності у жінок з ГХ.
Коментар Робочої групи:
Досвід НУ ІПАГ НАМН України свідчить про доцільність призначення антигіпертензивної терапії, направленої на нормалізацію показників центральної гемодинаміки — зниження ЗПСО і забезпечення нормального для вагітних ХО.
Жоден з існуючих антигіпертензивних засобів не є абсолютно безпечним для ембріона і плода. Враховуючи це, провадити антигіпертензивну терапію в І триместрі вагітності (до 13 тижня) не слід. Виняток — хворі з АГ 3-го ступеня та жінки, що погано переносять будь-які підвищення AT.
В більш пізні строки вагітності жінки з AT 140/90–149/94 мм рт. ст. здебільшого також не потребують лікування антигіпертензивними засобами.
Антигіпертензивну терапію проводять при підвищенні AT до 150/95 мм рт.ст. і більше. Призначають препарати найбільш безпечні для матері і плода.
Коментар Робочої групи:
В КН з надання медичної допомоги вагітним з АГ NICE 2010 року (Hypertension in pregnancy:the management of hypertensivedisorders during pregnancy. Інтернет ресурс. Режим посилання — http://www.nice.org.uk/nicemedia/live/13098/50475/50475.pdf) зазначено, що пороговим значенням АТ для призначення антигіпертензивної терапії у вагітних є рівень у 150/100 мм рт.ст. Недоцільно знижувати ДАТ нижче 80 мм рт.ст. Вагітним, що мають ураження органів-мішеней, зокрема, ХЗН, доцільно знижувати АТ до 140/90 мм рт.ст. та, при можливості, нижче. Вагітним з АГ рекомендується призначати якомога менше антигіпертензивних препаратів. Рекомендується якомога раніше відмінити іАПФ, антагоністи ангіотензину ІІ та тіазидні діуретики, якщо пацієнтка приймала ці препарати планово.
- β-адреноблокатори у вагітних з гіпертонічною хворобою останнім часом використовуються рідше. Це пов’язано з тим, що препарати цієї групи можуть призводити до затримки розвитку плода, виникнення загрози невиношування вагітності, при прийомі наприкінці вагітності — до порушення постнатальної адаптації новонародженого.
- β-адреноблокатор з a-блокуючою дією лабеталол. Цей препарат широко використовується у вагітних за кордоном. В Україні лабеталол для прийому всередину не зареєстрований.
Коментар Робочої групи:
Досвід НУ ІПАГ НАМН України свідчить про доцільність використання блокаторів кальцієвих каналів з групи дигідропіридинів тривалої дії, при необхідності — в комбінації з метилдопою або бета-адреноблокаторами, агоністи α2-рецепторів центральної дії.
У настанові ESC (2011) рекомендується використання метопрололу у вагітних з АГ.
У настанові NICE 2010 року лабеталол рекомендується як препарат вибору при наданні екстреної допомоги вагітним з АГ. Лабеталол, атенолол та метопролол вважаються безпечними для вживання під час вигодовування дитини грудним молоком.
У вагітних з гіпертонічною хворобою протипоказано використовувати:
- інгібітори АПФ; при прийомі матір’ю в I триместрі вагітності у дітей в 3 рази частіше відзначено вроджені вади розвитку (особливо часто з боку серця і нервової системи); при використанні в II і III триместрах вагітності спостерігалися порушення функції нирок плода і, як наслідок, виражене маловоддя, деформація лицевого черепа, контрактури, загибель плода або новонародженого;
- блокатори рецепторів ангіотензину ІІ; в експерименті спостерігалися такі ж самі негативні впливи на плід і новонародженого, як і при використанні інгібіторів АПФ;
- сечогінні; зменшують об’єм циркулюючої крові, що може погіршити матково-плацентарно-плодове кровопостачання; категорично протипоказані за умов приєднання прееклампсії;
- препарати резерпіну; не виключена можливість тератогенної дії; призводять до виникнення так званого резерпінового симптомокомплексу у новонародженого (сірий колір шкіри, загальмованість, закладений ніс, порушення акту ссання грудей) при прийомі матір’ю в пізні строки вагітності, особливо у великих дозах.
Наявність у вагітної АТ ≥ 170/110 мм рт. ст. розцінюється як стан, що потребує негайної терапії. Для зниження АТ в таких випадках використовують лабеталол, урапідил внутрішньовенно, а також клонідин, ніфедипін — сублінгвально або всередину. Натрію нітропрусид також лишається препаратом вибору, але застосовувати його слід нетривалий час у зв’язку з ризиком негативного впливу на плід цианідів. Нітрогліцерин використовують у випадках тяжкої прееклампсії, що ускладнюється набряком легенів. Сульфат магнію, як було доведено, доцільно застосовувати внутрішньовенно для попередження або лікування судом.
Коментар Робочої групи:
Згідно клінічного протоколу «Гіпертензивні розлади під час вагітності», який затверджений Наказом МОЗ України від 31.12.2004 № 676 «Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги», госпіталізація вагітних з АГ здійснюється до родопомічних закладів, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу, у термінах вагітності до 22 тижнів. За умови відсутності акушерських ускладнень, вагітна може бути госпіталізована до кардіологічного (терапевтичного) відділення.
Для надання лікувально-профілактичної допомоги вагітним з гіпертонічною хворобою доцільно використовувати двоетапну систему спостереження: жіночу консультацію за місцем проживання і спеціалізований центр при родопомічній установі, яка надає вторинну (спеціалізовану) медичну допомогу, або в НУ ІПАГ НАМН України (амбулаторно та в умовах стаціонару).
Таблиця 27
Етапи надання медичної допомоги вагітним з артеріальною гіпертензією
|
Жіноча |
Спеціалізований |
|
початок проведення лікувально-профілактичних заходів. |
| Ознайомлення жінки з основами її захворювання, особливостями перебігу вагітності при гіпертонічній хворобі, методами контролю за її станом і станом плода, раціональним режимом харчування, прийомом ліків, підготовкою до пологів та грудного вигодовування. | |
|
|
| Передача породіллі під нагляд сімейного лікаря або кардіолога | |
11. ЛІКУВАННЯ ГІПЕРТЕНЗІЇ У ХВОРИХ З МЕТАБОЛІЧНИМ СИНДРОМОМ ТА ОЖИРІННЯМ
Метаболічний синдром — це поєднання факторів серцево-судинного ризику, а саме: артеріальної гіпертензії, абдомінального ожиріння, дисліпідемії та інсулінорезистентності. Критеріями метаболічного синдрому відповідно до рекомендацій Міжнародної федерації з вивчення цукрового діабету (2007 р.) є такі:
1. Абдомінальний (центральний) тип ожиріння, що визначається за окружністю талії з урахуванням етнічних особливостей:
- для європейців >94 см у чоловіків і >80 см у жінок;
2. Плюс наявність будь-яких двох факторів з чотирьох наведених:
- підвищений рівень тригліцеридів М, 7 ммоль/л (>150 мг/дл) або проведення специфічної гіполіпідемічної терапії;
- знижений рівень холестерину ліпопротеїдів високої щільності: менш ніж 1,04 ммоль/л у чоловіків та 1,29 ммоль/л у жінок або проведення специфічної гіполіпідемічної терапії;
- артеріальна гіпертензія: АД >130/>85 мм рт. ст. або проведення антигіпертензивної терапії;
- підвищений рівень глюкози в плазмі крові натще >5,6 ммоль/л (100 мг/дл) або раніше діагностований цукровий діабет ІІ типу.
Ризик серцево-судинних ускладнень залежить від типу розподілу жиру в організмі: «центральне»(абдомінальне, андроїдне) ожиріння зумовлює більший ризик, ніж «нижнє» (гіноїдне). Для кількісної оцінки типу розподілу жирової тканини в організмі використовують окружність талії. За норму в Європі вважається окружність талії <94 см у чоловіків і <80 см у жінок, в США — <102 см та <88 см, відповідно. У чоловіків з метаболічним синдромом в 4 рази зростає ризик фатальної ІХС, в 2 рази — цереброваскулярних захворювань та смерті від всіх причин. Метаболічний синдром у жінок супроводжується підвищенням ризику ІХС. У пацієнтів з метаболічним синдромом в 5–9 разів частіше розвивається цукровий діабет. Враховуючи високий ризик ускладнень, що розвивається на тлі метаболічного синдрому, цей симптокомплекс потребує лікування. Його метою є зменшення ваги тіла, нормалізація АТ, поліпшення показників ліпідного та вуглеводного обміну.
Зменшення ваги тіла є етіологічним та ефективним методом лікування АГ у хворих на ожиріння.
Маса тіла являє собою один із небагатьох факторів ризику серцево-судинних ускладнень АГ, які піддаються модифікації, а її зменшення є одним із ключових заходів запобігання інсульту, інфаркту міокарда та серцевій недостатності. Основні принципи зниження ваги полягають у зміні способу життя, що включає:
- вживання їжі, збагаченої овочами та фруктами зі зниженою енергоцінністю за рахунок меншого вмісту жирів;
- збільшення фізичної активності, яка має становити не менше 30 хвилин на день або 150 хвилин на тиждень. Хворим на АГ необхідно віддавати перевагу аеробним (динамічним) фізичним вправам — ходьба, біг, плавання, їзда на велосипеді, катання на ковзанах і лижах. Ізометричні (силові) навантаження допускаються в разі включення аеробного компоненту, наприклад багаторазове підіймання невеликої ваги.
Таблиця 28
Класифікація ваги тіла та ожиріння
| Категорія | Ступінь | ІМТ, кг/м2 |
| Недостатня вага | <18,5 | |
| Нормальна вага | 18,5–24,9 | |
| Надлишкова вага | 25,0–29,9 | |
| Ожиріння | І
ІІ |
30–34,9
35–39,9 |
| Тяжке ожиріння | ІІІ | >40 |
Ці заходи сприяють також поліпшенню ліпідного та вуглеводного обміну.
Антигіпертензивна терапія
У випадку, коли немедикаментозна терапія не дозволяє досягти адекватного контролю АТ, хворому призначають медикаментозну антигіпертензивну терапію.
Діуретики. АГ на тлі ожиріння характеризується збільшенням об’єму циркулюючої крові та перерозподілом кровотоку переважно у кардіопульмональну ділянку, що зумовлює збільшення венозного повернення крові та серцевого викиду. Застосування діуретиків призводить до збільшення натрійурезу і зменшення об’єму внутрішньосудинної та позаклітинної рідини, що сприяє зменшенню АТ, переднавантаження та серцевого викиду.
Блокатори β-адренергічних рецепторів. Пацієнти з ожирінням характеризуються підвищенням активності гуморальної та тканинної ланок симпато-адреналової системи. Тому застосування β-блокаторів, які мають антиадренергічну дію та зменшують серцевий викид, є у таких хворих обґрунтованим. Проте призначення їм β-блокаторів дещо обмежене їх метаболічними ефектами. Зниження чутливості тканин до інсуліну та підвищення рівня тригліцеридів під впливом β-блокаторів можуть погіршити характерний для цих пацієнтів вуглеводний та ліпідний дисбаланс. Виключення становлять β-блокатор з альфа-блокуючою дією карведілол і β-блокатор з властивостями вазодилататора небіволол.
Антагоністи кальцію є метаболічно нейтральними антигіпертензивними засобами. Їх застосування не чинить впливу на обмін ліпідів та вуглеводів, а дигідропіридінові похідні третього покоління (амлодипін, лацидипін та інші) сприяють поліпшенню чутливості тканин до інсуліну. В дослідженні ASCOT терапія амлодипіном/периндоприлом асоціювалась із зменшенням ризику нових випадків цукрового діабету на 30% порівняно з терапією β-блокатор/діуретик.
Блокатори α1-адренергічних рецепторів серед всіх антигіпертензивних засобів мають найбільш сприятливий метаболічний профіль. Під їх впливом збільшується чутливість тканин до інсуліну і значно покращується ліпідний обмін — знижується рівень загального холестерину, тригліцерідів, підвищується вміст в плазмі ліпопротеїдів високої щільності. Однак отримані в дослідженні ALLHAT дані щодо меншої ефективності доксазозину порівняно з хлорталідоном обмежують його використання у вигляді монотерапії. В комбінації з іншими антигіпертензивними засобами препарат може успішно застосовуватись для лікування хворих з метаболічним синдромом та/або ожирінням.
Інгібітори АПФ. Блокада ренін-ангіотензинової системи, активація якої має місце при ожирінні, призводить до зменшення загального периферичного опору судин, що зумовлює сприятливі метаболічні ефекти — підвищення чутливості тканин до інсуліну на тлі поліпшення мікроциркуляції. Слід приймати до уваги, що терапія інгібіторами АПФ асоціюється із значним зниженням нових випадків цукрового діабету 2 типу. Більше того, інгібітори АПФ сприяють значному зменшенню уражень органів-мішеней порівняно з іншими антигіпертензивними препаратами у хворих з метаболічним синдромом.
Блокатори АТ1 рецепторів ангіотензину ІІ за рахунок ефективного пригнічення ренін-ангіотензинової системи мають такі ж самі, як інгібітори АПФ, гемодинамічні та метаболічні властивості.
Центральні антиадренергічні засоби Використовуються препарати, що належать до третього покоління антиадренергічних засобів центральної дії — агоністи імідазолінових рецепторів першого типу (І1). До цієї групи належать моксонідин та рілменідин. Вони не чинять несприятливого впливу на метаболізм ліпідів та вуглеводів. Застосування антиадренергічних препаратів першого (резерпін, метилдопа) та другого поколінь (клонідин, гуанфацин) обмежене їх побічними ефектами (сухість слизових оболонок, сонливість, депресія та затримка рідини в організмі).
12. АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ У ХВОРИХ ПОХИЛОГО ВІКУ
АГ — найбільш поширена хронічна патологія в осіб літнього і старечого віку. АГ у старості характеризується переважним підвищенням систолічного і пульсового АТ, високою частотою ізольованої систолічної гіпертензії, ятрогенної АГ (переважно в зв’язку з прийомом нестероїдних протизапальних засобів), а також наявністю псевдогіпертензії. Характерна також висока частота постпрандіальної і ортостатичної гіпотензії, різноманітних метаболічних розладів (дисліпідемія, цукровий діабет, подагра). Особливою проблемою геріатричного контингенту є поєднання АГ з асоційованою судинною патологією та іншими захворюваннями, пов’язаними з віком. АГ є найбільш значним фактором ризику кардіо- і цереброваскулярної патології саме в літньому і старечому віці — ускладнення спостерігаються у 30 разів частіше, ніж у молодих.
Принципових розходжень у діагностиці, принципах і тактиці терапії АГ у геріатричного контингенту та у хворих середнього віку немає. Основними вимогами при обстеженні пацієнтів є виключення псевдогіпертензії (за допомогою проби Ослера — пульс на a. radialis пальпується після того, як манжета перетиснула плечову артерію), а також вимірювання АТ в ортостазі (як при первинному огляді, так і при контролі за ефективністю медикаментозних режимів). Диференційна діагностика передбачає урахування супутньої патології як можливої причини АГ (зокрема реноваскулярної на грунті атеросклерозу ниркових артерій) або поєднання есенціальної гіпертензії з іншими видами патології, що ускладнюють її перебіг (хронічний пієлонефрит). При стратифікації ризику слід враховувати, що самі по собі вік, наявність супутньої судинної патології, метаболічних розладів визначають переважання серед геріатричного контингенту хворих з високим ризиком ускладнень.
Немедикаментозне лікування є обов’язковою складовою ведення таких хворих. Довгострокове зниження маси тіла, яка часто підвищується з віком і корелює із зростанням АТ, поряд зі зменшенням споживання солі дозволяє у значної частки хворих з м’якою гіпертензією домогтися нормалізації АТ, в інших — істотно знизити дозу антигіпертензивних препаратів. З віком зростає значення надмірного вживання алкоголю як фактора ризику АГ. Регулярні фізичні навантаження сприяють зниженню АТ, позитивно впливають на вуглеводний і ліпідний обмін, поліпшують якість життя хворих.
Традиційно у літніх пацієнтів початкові дози антигіпертензивних препаратів повинні бути знижені вдвічі, у старих — втричі порівняно з пацієнтами молодого і середнього віку. Титрування дози здійснюється повільно, під контролем АТ в положенні стоячи, щоб уникнути постуральних та ішемічних ускладнень. Діастолічний тиск не слід знижувати нижче 70 мм рт. ст. Використовуються найбільш прості режими лікування, хворим даються письмові вказівки, при наявності мнестичних розладів — родичам.
При виборі препаратів для лікування АГ перевага надається тіазидним і тіазидоподібним діуретикам, найбільш доречним в похилому віці за співвідношенням ефективність/ціна. Також рекомендовані антагоністи кальцію, інгібітори АПФ, блокатори рецепторів ангіотензину ІІ. Бета-адреноблокатори, за даними досліджень MRC та LIFE, поступаються щодо ефективності попередження ускладнень у хворих похилого віку діуретикам та БРА ІІ. Однак їх необхідно призначати хворим із супутньою ІХС, порушеннями ритму та серцевою недостатністю.
У хворих старше 80 років антигіпертензивне лікування ефективне так само, як і в молодших: за даними дослідження HYVET (2008), призначення їм оригінального Індапаміду-ретард 1,5 мг (у більшості — в комбінації з невеликими дозами периндоприлу) суттєво, на 21%, зменшує загальну смертність, на 39% — частоту фатальних інсультів, на 64% — розвиток СН.
13. ЛІКУВАННЯ ХВОРИХ З АРТЕРІАЛЬНОЮ ГІПЕРТЕНЗІЄЮ ТА ІХС
Перше питання, яке стоїть перед лікарем в даній клінічній ситуації — який рівень АТ є оптимальним для таких хворих. Багатоцентрові дослідження довели, що у хворих на ІХС слід домагатися нормалізації артеріального тиску, тобто його зниження <140/90 мм рт. ст. Якщо це неможливо через появу симптомів гіпоперфузії міокарда або інших органів-мішеней, слід обмежитись оптимальним для даного хворого зниженням АТ. Необхідно уникати надмірного зниження діастолічного АТ (<70 мм рт. ст.), оскільки це підвищує ризик серцево-судинних ускладнень, зокрема інфаркту міокарда.
Препаратами вибору для лікування хворих з ІХС та АГ є бета-адреноблокатори. Їх ефективність щодо поліпшення прогнозу у хворих на АГ доведена в багатьох багатоцентрових дослідженнях. Поряд із зниженням АТ, вони зменшують потребу міокарда в кисні завдяки негативним хроно- та інотропному ефектам і зменшенню після навантаження на серце.
Якщо бета-адреноблокатори конкретному хворому протипоказані, призначають антагоністи кальцію. Можна застосовувати недигідропіридинові похідні (верапаміл, дилтіазем) та пролонговані дигідропирідинові препарати — в першу чергу ті, що забезпечують 24-годинний контроль АТ та тривалий антиангінальний ефект.
Якщо терапія бета-адреноблокатором або антагоністом кальцію недостатньо ефективно знижує АТ, застосовують їх комбінацію (дигідропіридиновий препарат + бета-блокатор). За умови недостатнього антиангінального ефекту додають пролонговані нітрати.
Ще одна група препаратів, яка займає особливе місце в лікуванні АГ та ІХС — інгібітори АПФ. Ці препарати ефективно знижують АТ та поліпшують прогноз хворих на ІХС. Останнє доведено для раміприлу в дослідженні НОРЕ та периндоприлу в дослідженні EUROPA. Додаткове призначення периндоприлу до звичайної лікувальної схеми хворих на ІХС суттєво поліпшує прогноз: вірогідність розвитку інфаркту міокарда знижується на 24%, ризик серцевої недостатності — на 39%. Це зумовлює доцільність призначення периндоприлу або раміприлу всім хворим на АГ у поєднанні з ІХС (для інших інгібіторів АПФ не доведено). В дослідженні ONTARGET було показано, що телмісартан був так само ефективний, як раміприл для попередження розвитку серцево-судинних ускладнень у хворих на ІХС зі збереженою систолічною функцією.
Лікування хворих на ІХС передбачає також застосування препаратів, які запобігають інфаркту міокарда та кардіальній смерті — ліпідознижувальних та антитромбоцитарних засобів. Це особливо актуально для хворих на ІХС у поєднанні з АГ, оскільки вони належать до групи дуже високого ризику. Метою терапії, спрямованої на зниження вмісту ліпідів, є зменшення рівня загального холестерину < 4,5 ммоль/л та холестерину ліпідів низької щільності <2,5 ммоль/л. Застосовують статини (інгібітори ГМГ-КоА редуктази), а у хворих з високим вмістом тригліцеридів у крові — фібрати. В дослідженні ASCOT з аторвастатином доведено, що у хворих на АГ призначення статину дає суттєву перевагу (додаткову до ефекту антигіпертензивної терапії) у вигляді зменшення ризику інсульту на 27% і ускладнень ІХС (фатальних та нефатальних) на 38%.
Застосування антитромботичних засобів у хворих з ІХС є обов’язковою складовою частиною лікування (за відсутності протипоказань), проте у осіб із супутньою АГ застосування ацетилсаліцилової кислоти повинно бути обмежене тими хворими, у яких добре контролюється артеріальний тиск. Ацетилсаліцилова кислота в дозі 75 мг на добу у таких осіб знижує ризик інфаркту міокарда на 36% (дослідження НОТ). Проте її призначення хворим, у яких АТ залишається високим, може збільшувати ризик геморагічного інсульту та інших геморагій.
Альтернативою є тиклопідин та клопідогрел, які застосовують у хворих, що погано переносять ацетилсаліцилову кислоту.
Вазоспастична стенокардія (варіантна або Принцметала). Застосування β-адреноблокаторів за даної патології неефективне й навіть протипоказане, оскільки може посилювати коронарний вазоспазм. Препаратами вибору є антагоністи кальцію та нітрати тривалої дії. Антагоністи кальцію застосовують у високих дозах: верапаміл — 240–480 мг на добу, дилтіазем — 180–360 мг на добу, дигідропіридинові похідні тривалої дії (амлодипін, лацидипін) — у дозах 5–10 та 4–6 мг, відповідно. При недостатній ефективності монотерапії антагоністами кальцію перевагу надають комбінації представників різних груп цього класу (наприклад, верапаміл + амлодипін), що є більш ефективним, ніж застосування нітратів тривалої дії.
Постінфарктний кардіосклероз. Усім хворим, що перенесли ІМ, за відсутності протипоказань необхідно призначати β-адреноблокатори. Інгібітори АПФ рекомендовано призначати усім хворим на АГ у поєднанні з постінфарктним кардіосклерозом. В дослідженні EUROPA призначення периндоприлу хворим з інфарктом міокарда в анамнезі сприяло зменшенню серцево-судинної смертності, інфаркту міокарда і зупинки серця на 22,4%. Ефективність інгібіторів АПФ в лікуванні ішемічної хвороби обумовлена їх антисклеротичною, антиішемічною, вазо- та кардіопротекторною дією. Антагоністи кальцію застосовують у випадку неефективності β-адреноблокаторів і при наявності протипоказань до призначення останніх чи їх непереносимості. Поряд з цим застосовують ацетилсаліцилову кислоту (75–100 мг) в комбінації з клопідогрелем (75 мг) протягом 9 місяців після інфаркту, надалі продовжують вживати комбінацію цих препаратів або ацетилсаліцилову кислоту.
Ліпідознижувальну терапію (статини) призначають без зволікань всім хворим, що перенесли інфаркт міокарда і мають загальний холестерин >4,5 мг/дл.
14. ЛІКУВАННЯ ХВОРИХ З АРТЕРІАЛЬНОЮ ГІПЕРТЕНЗІЄЮ ТА СЕРЦЕВОЮ НЕДОСТАТНІСТЮ
Зниження артеріального тиску у хворих з АГ ефективно запобігає розвитку серцевої недостатності. За даними багатьох досліджень, лікування АГ зменшує ризик цього ускладнення в 2–3 рази. Особливо ефективними, за даними дослідження ALLHAT, є тіазидоподібні діуретики — їх застосування виявилось більш ефективним з точки зору профілактики серцевої недостатності, ніж застосування інгібіторів АПФ, антагоністів кальцію чи блокаторів 1-адренорецепторів.
Лікування систолічної серцевої недостатності. У хворих з безсимптомною дисфункцією лівого шлуночка (фракція викиду <45%) рекомендують застосовувати інгібітори АПФ та бета-адреноблокатори. Якщо серцева недостатність супроводжується симптомами застою в малому та/або великому колах кровообігу, тобто є клінічно очевидною, препаратами вибору є петльові діуретики, інгібітори АПФ (каптоприл, еналаприл, лізіноприл, раміприл, трандолаприл) та бета-адреноблокатори (бісопролол, метопролол сукцинат, карведілол, небіволол). Надмірних доз діуретиків слід уникати, оскільки вони можуть збільшувати рівень креатиніну в крові. Якщо хворий не переносить інгібітори АПФ, їх замінюють на блокатори рецепторів ангіотензину ІІ, які поліпшують прогноз цих хворих такою ж мірою, як і інгібітори АПФ. Можлива комбінація інгібіторів АПФ та блокаторів рецепторів ангіотензину ІІ (ефективність доведена в дослідженні CHARM). Антагоністи кальцію не попереджують прогресування серцевої недостатності, проте у разі необхідності (наприклад, у хворих з резистентною АГ) для посилення антигіпертензивного ефекту можна застосовувати дигідропіридинові похідні тривалої дії (амлодипін, фелодипін).
Антагоністи альдостерону спіронолактон та еплеренон мають додатковий сприятливий вплив на виживання хворих із серцевою недостатністю, зокрема, зменшують смертність на 15% (еплеренон), або навіть на 30% (спіронолактон). Ці препарати призначають лише хворим з рівнем креатинину в сироватці <250 мкмоль/л, що попереджує розвиток гіперкаліємії.
За необхідності до лікувальної схеми додають дігоксин. Систолічний артеріальний тиск у хворих на АГ із синдромом серцевої недостатності слід знижувати до 110–130 мм рт. ст. У деяких хворих можливе більш суттєве зниження АТ.
Коментар робочої групи:
Антагоніст альдостерону еплеренон показав свою ефективність в лікуванні СН у хворих після інфаркту міокарда (EPHESUS), а спіронолактон — тільки у хворих з ІІІ-ІV функціональним класом за NYHA (RALE).
Лікування первинної діастолічної серцевої недостатності.
Біля 30–50% хворих на артеріальну гіпертензію із симптомами застійної серцевої недостатності мають збережену систолічну функцію. Картина серцевої недостатності в таких випадках часто зумовлена порушенням діастолічної функції, тобто здатності лівого шлуночка до адекватного наповнення під час діастоли. Діагноз первинної діастолічної серцевої недостатності, за рекомендацією робочої групи з діастолічної серцевої недостатності Європейського товариства кардіології (2007), базується на наявності трьох основних критеріїв:
- клінічні симптоми застійної серцевої недостатності;
- збережена систолічна функція або її незначне зниження (фракція викиду 45–50%) та кінцево-діастолічний індекс менш ніж 97 мл/м2;
- наявність порушень діастолічної функції ЛШ (релаксації, наповнення лівого шлуночка або діастолічної жорсткості за даними тканинного, імпульсного режиму допплер-ехокардіографії або вентрикулографії).
Артеріальна гіпертензія є однією з основних причин розвитку діастолічної серцевої недостатності. Факторами, що сприяють цьому, є сповільнення релаксації лівого шлуночка внаслідок метаболічних порушень і ішемії міокарду, а також підвищення жорсткості лівого шлуночка через збільшення його маси і розвиток фіброзу.
Оптимальні напрямки лікування діастолічної серцевої недостатності не розроблені. За рекомендаціями експертів Європейського товариства кардіології (2006), у хворих із застійною серцевою недостатністю, зумовленою порушенням діастолічної функції, слід застосовувати інгібітори АПФ, бета-адреноблокатори, антагоністи кальцію, а також високі дози блокаторів рецепторів ангіотензину ІІ. Ці препарати впливають на діастолічну дисфункцію у хворих з АГ шляхом зниження АТ та зворотного розвитку гіпертрофії лівого шлуночка. Бета-адреноблокатори, поряд з цим, зменшують потребу міокарду в кисні та подовжують діастолу, а антагоністи кальцію викликають коронарну вазодилатацію, що позитивно впливає на процес релаксації. Слід обережного застосовувати препарати, які зменшують переднавантаження, оскільки надмірне зниження притоку крові до лівого шлуночка може сприяти погіршенню його наповнення (яке й без того є недостатнім) і подальшому зменшенню серцевого викиду. Діуретики й нітрати знижують високий кінцево-діастолічний тиск у лівому шлуночку шляхом зменшення притоку крові до серця, завдяки чому зменшуються явища застою і клінічна симптоматика, однак слід обережно титрувати їх дози через небезпеку зменшення серцевого викиду.
Дигоксин не слід застосовувати у хворих з ізольованою діастолічною серцевою недостатністю, оскільки він може поглиблювати діастолічні розлади.
15. ЛІКУВАННЯ ХВОРИХ З АРТЕРІАЛЬНОЮ ГІПЕРТЕНЗІЄЮ ТА ЦУКРОВИМ ДІАБЕТОМ
Серед хворих із артеріальною гіпертензією поширеність цукрового діабету в 2–2,5 рази вища, ніж серед нормотензивних людей. Співіснування цих двох захворювань подвоює ризик інсульту, нефропатії, діабетичної ретинопатії. Навпаки, зниження САТ на кожні 10 мм рт. ст., за даними дослідження UKPDS (1998), сприяє зниженню смертності, зумовленої ускладненнями діабету, на 15%. Необхідно знижувати АТ у гіпертензивних хворих з діабетом до 130/80 мм рт. ст. або нижче. Оптимальним є найнижчий тиск, який добре переноситься хворим.
В масштабному дослідженні ADVANCE (2007 р.), в якому брали участь хворі з діабетом та АГ, було доведено, що при використанні фіксованої комбінації інгібітора АПФ (периндоприлу) та тіазидоподібного діуретика (індапаміду) додаткове зниження АТ призводить до зниження загальної (-14%) і серцевої смертності (-18%), а також зменшення частоти ниркових ускладнень (-21%).
Великі дослідження, в яких брали участь хворі на АГ із супутнім діабетом, показали, що адекватне зниження АТ у таких хворих суттєво поліпшує їх прогноз, незалежно від того, які препарати застосовуються для лікування. Так, в дослідженні ALLHAT спостерігали однакове зниження частоти ускладнень у хворих з АГ та діабетом, яких лікували тіазидоподібним діуретиком хлорталідоном чи інгібітором АПФ лізиноприлом, чи антагоністом кальцію амлодипіном.
Європейські товариства гіпертензії та кардіології, а також JNC-7 рекомендують застосовувати для терапії хворих на АГ та цукровий діабет будь-які антигіпертензивні препарати 1-го ряду: діуретики, бета-блокатори, інгібітори АПФ, антагоністи кальцію, блокатори рецепторів ангіотензину ІІ, а також комбінації препаратів першого ряду.
Інгібітори АПФ та блокатори рецепторів ангіотензину ІІ справляють специфічну нефропротекторну дію на хворих із цукровим діабетом та АГ. За даними досліджень RENAAL, IDNТ, MARVAL, DETAIL, VIVALDI, INNOVATION лікування блокаторами ангіотензину ІІ зменшує частоту прогресування мікроальбумінурії в стадію очевидної нефропатії в три рази, а у хворих з тяжкою нефропатією зменшує ризик термінальної хронічної ниркової недостатності більш ніж на 20%.
Важливим і досить складним є питання про застосування бета-адреноблокаторів у хворих на АГ з діабетом. Ефективність цієї групи препаратів у таких хворих доведена у багатоцентрових дослідженнях. Разом з тим, незаперечним є факт несприятливого впливу бета-блокаторів на метаболізм глюкози: посилення інсулінорезистентності, порушення процесів гліколізу та глюконеогенезу, збільшення вмісту глюкози та глікозильованого гемоглобіну (НbА1с) в крові. За даними великих досліджень, частота нових випадків діабету серед хворих на АГ, яких лікують бета-блокаторами, на 25–28% вища, ніж серед хворих, яких лікують інгібіторами АПФ, антагоністами кальцію чи блокаторами рецепторів ангіотензину ІІ. Отже, зворотною стороною добре доведеної здатності неселективних бета-блокаторів зменшувати ризик ускладнень АГ та діабету є їх несприятливий вплив на захворюваність цукровим діабетом. Діуретики також можуть підвищувати резистентність тканин до інсуліну. Це може мати клінічні наслідки у вигляді підвищення захворюваності на цукровий діабет. В дослідженнях ALLHAT та INVEST, зокрема, цей показник був вищий у хворих, яких лікували діуретиками та бета-блокаторами, ніж у хворих, які одержували іншу терапію. Отже, не дивлячись на безперечну користь лікування хворих на АГ із цукровим діабетом бета-блокаторами та діуретиками, необхідно зважено підходити до їх використання. У хворих з високим ризиком ускладнень користь від зниження АТ під впливом діуретиків та бета-блокаторів набагато перевищує той негативний вплив, який ці препарати можуть справляти на обмін глюкози. Разом з тим, у хворих з м’якою артеріальною гіпертензією, що мають початкові стадії цукрового діабету, вибір препарату для лікування гіпертензії може грати важливу роль для його подальшого перебігу. У таких хворих не слід використовувати препарати, що справляють негативний вплив на чутливість тканин до інсуліну (діуретики та бета-блокатори). Винятком є бета-блокатори, які мають вазодилатуючі властивості (карведілол, небіволол). Особливість, яка відрізняє їх від інших бета-блокаторів, — це відсутність негативного впливу на обмін глюкози.
Лікування хворих на АГ із супутнім цукровим діабетом потребує врахування індивідуального ризику ускладнень і застосування залежної від цього диференційованої тактики (табл. 29). Для осіб з дуже високим ризиком ускладнень пріоритетним завданням є зниження артеріального тиску. Можна застосовувати будь-які препарати 1-го ряду, які у конкретного хворого ефективно знижують АТ і не викликають побічних ефектів. У хворих з помірним ризиком ускладнень доцільнимє застосування метаболічно нейтральних препаратів — інгібіторів АПФ, блокаторів рецепторів ангіотензину ІІ та антагоністів кальцію. У хворих з менш високим ризиком ускладнень доцільним є застосування метаболічно нейтральних препаратів — інгібіторів АПФ, блокаторів рецепторів ангіотензину ІІ та антагоністів кальцію.
Таблиця 29
Вибір антигіпертензивного препарату у хворих з цукровим діабетом
| Дуже високий ризик ускладнень | Високий ризик ускладнень |
| Інгібітори АПФ | Інгібітори АПФ |
| Блокатори АТ1-рецепторів | Блокатори АТ1 рецепторів |
| Антагоністи кальцію | Антагоністи кальцію |
| Тіазидові та тіазидоподібні діуретики | Діуретики метаболічно нейтральні (індапамід, торасемід) |
| Бета-блокатори | Бета-блокатори з вазодилатуючими властивостями (карведілол, небіволол) |
Коментар Робочої групи:
В дослідженні ADVANCE у пацієнтів з ЦД ІІ типу в групі інтенсивного контролю АТ було досягнуто рівня САТ у 135 мм рт. ст.. При цьому виявлено достовірну різницю рівня загальної та серцево-судинної смертності — на 14%, частоти коронарних подій — на 14% — та ниркових подій — на 21% — порівняно з групою з САТ 140 мм рт.ст. (ADVANCE Collaboration, Lancet 2007; 370:829–840).
В дослідженні ACCORD в групі інтенсивного контролю АТ було досягнуто рівня САТ у 120 мм рт.ст., в групі звичайного контролю АТ САТ становив 133 м рт.ст. Різниці в частоті комбінованої точки не виявлено, але рівень інсультів в групі інтенсивного контролю АТ був достовірно нижчим, ніж в групі звичайного контролю (The ACCORD Study Group, N Engl J Med, 2010, 362:1575–1585).
Результати мета-аналізу порівняння ефективності інтенсивного зниження АТ у хворих на цукровий діабет показали позитивний ефект зниження систолічного АТ до рівня 130- 135 мм рт. ст. у пацієнтів з цукровим діабетом 2 типу та/або порушенням глікемії натще та/або порушенням толерантності до глюкози. Більш інтенсивний контроль САТ — менше 130 мм рт.ст. — має достовірну позитивну кореляцію зі зменшенням ризику інсульту, але не призводить до зниження ризику інших ускладнень. (S.Bangalore et al. Blood Pressure Targets in Subjects With Type 2 Diabetes Mellitus/Impaired Fasting Glucose. Circulation, 2011;123:2799–2810).
Мета-аналіз результатів досліджень щодо ефективності антигіпертензивної терапії при цукровому діабеті свідчить про перевагу комбінації інгібітор АПФ + тіазидний діуретик у цієї категорії хворих (J. A. Garcia-Donaire et al. A review of renal, cardiovascular and mortality endpoints in antihypertensive trials in diabetic patients. Blood Pressure, 2011; 20: 322–334).
На підставі результатів наведених досліджень Робоча група вважає за доцільне рекомендувати у хворих з цукровим діабетом досягнення цільового рівня систолічного АТ ≤ 130 (клас C) і діастолічного АТ < 80 мм ст.ст. (клас А). Пороговим рівнем для призначення антигіпертензивної терапії пацієнтам з ЦД вважається АТ, що перевищує 130/80 мм рт.ст.
Пацієнтам з ЦД, чий САТ на 20 мм рт.ст. та/або ДАТ на 10 мм рт.ст. перевищує пороговий, доцільно розпочинати лікування з призначення комбінованої антигіпертезивної терапії з використанням двох препаратів першого ряду (Клас B). Оптимальним є призначення комбінації ІАПФ з тіазидним діуретиком (клас В — дослідження ADVANCE). При призначенні антигіпертензивної терапії потрібно орієнтуватись на самопочуття пацієнта, уникати занадто швидкого та значного зниження АТ, особливо — у пацієнтів літнього віку.
Пацієнтам з ЦД, що мають нормальний рівень екскреції альбуміну без ознак ХЗН з АТ у 130/80 мм рт.ст. та вище доцільно призначати інгібітори АПФ (рівень доказів А для осіб, віком 55 років і старше, рівень доказів В для осіб, молодше 55 років), БРА (рівень доказів А для осіб з гіпертрофією лівого шлуночка, віком 55 років і старше, рівень доказів В для осіб без гіпертрофії лівого шлуночка незалежно від віку), дигідропіридинові БКК (рівень доказів А для осіб, молодше 55 років, рівень доказів В для осіб, молодше 55 років), тіазидні діуретики (рівень доказів А для осіб у віці 55 років і старше, рівень доказів В для осіб, молодше 55 років). При недосягненні цільового рівня АТ — менше 130/80 мм рт.ст. — на фоні прийому одного препарату, рекомендується призначати комбіновану терапію (клас B).
Призначаючи антигіпертензивну терапію пацієнтам з ЦД слід враховувати додаткові ренопротекторні ефекти інгібіторів АПФ та БРА. При неможливості призначення іАПФ або БРА препаратами вибору є кардіоселективні бета-блокатори (клас B) або недигідропіридинові БКК (клас B). Не рекомендується використовувати комбінацію інгібітору АПФ та БРА для лікування АГ у пацієнтів з цукровим діабетом і нормальним рівнем екскреції альбуміну при відсутності додаткових показань (клас B).
Інгібітори АПФ або БРА є препаратами вибору при призначенні антигіпертензивної терапії пацієнтам з ЦД та альбумінурією (клас А).
У пацієнтів з ЦД, що мають ізольовану систолічну АГ, без хронічних захворювань нирок та з нормальним рівнем екскреції альбуміну альтернативою інгібіторам АПФ (клас B) або БРА (клас B) є дигідропіридинові БКК тривалої дії (клас C) або тіазидні діуретики (клас С).
Контроль глюкози є важливою складовою лікування таких хворих. Зниження рівня глікемії сприяє зменшенню частоти мікроваскулярних ускладнень (ретинопатії, нефропатії, нейропатії), хоча й не справляє суттєвого впливу на частоту макроваскулярних ускладнень (інсульту, інфаркту міокарда, атеросклеротичного ураження периферичних артерій). Метою лікування є нормалізація вмісту глюкози в плазмі (<6,0 ммоль/л натще) та зниження рівня НbА1с <6,5%.
Схема 3
Алгоритм призначення антигіпертензивно терапії у пацієнтів з ЦД 2-го типу
Лікування АГ у хворих на цукровий діабет 2 типу
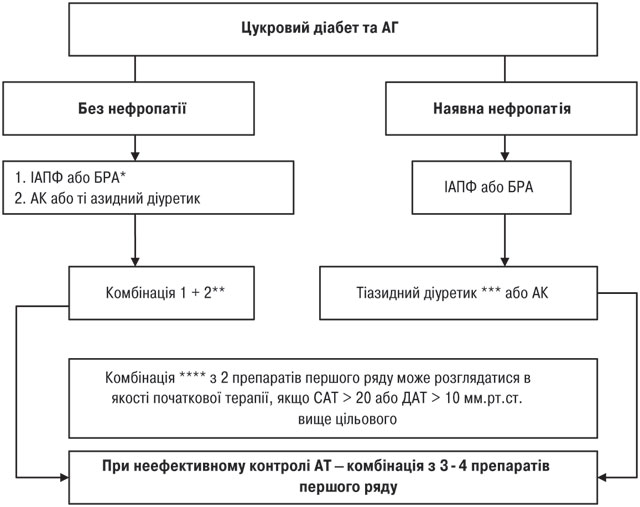
* — При наявності ІХС — ББ або недігидропіридиновий АК,** — кращі докази для комбінації ІАПФ+діуретик
***- якщо креатинін >150мкмоль/л або ШКФ < 30мл/хв. — тіазидні діуретики слід замінити на петлеві
**** — комбінація ІАПФ та БРА не рекомендована для рутинної клінічної практики
16. ЛІКУВАННЯ АРТЕРІАЛЬНОЇ ГІПЕРТЕНЗІЇ У ХВОРИХ З ПОРУШЕННЯМ ФУНКЦІЇ НИРОК
Критеріями ураження нирок у хворих на АГ є:
1) зниження швидкості гломерулярної фільтрації <60 мл/хв/1,73 м2 (що приблизно відповідає збільшенню рівня креатиніну в сироватці крові > 133 мкмоль/л у чоловіків і >115 мкмоль/л у жінок)
2) наявність альбумінурії >300 мг/добу або збільшення індексу альбумін/креатинін в сечі >200 мг/г.
Ураження нирок у хворих на АГ є одним із проявів хронічної хвороби нирок.
Хронічна хвороба нирок (ХХН) — термін, прийнятий на 2-му з’їзді нефрологів України в 2005 р. Під терміном ХХН розуміють:
1. наявне протягом >3 місяців захворювання нирок з відповідними змінами в аналізах сечі незалежно від того, є зниження функції нирок чи немає
2. наявне протягом >3 місяців зниження функції нирок при рівні клубочкової фільтрації <60 мл/хв незалежно від наявності змін в аналізах сечі. Класифікація ХХН ні в якому разі не усуває нозологічної самостійності окремих захворювань (гломерулонефрити, діабетичний гломерулосклероз, гіпертензивна нефропатія та ін.), але вона дозволяє уніфікувати оцінку етапів прогресування ХХН і дозволяє націлити лікаря широкої практики на вибір адекватних цьому етапу лікувальних програм. Класифікація ХХН надана в таблиці 30.
Відповідно до сучасних уявлень ізольоване визначення рівня креатиніну сироватки крові у багатьох випадках не дозволяє коректно оцінювати стан фунції нирок. Перевагу слід надавати підрахунку швидкості клубочкової фільтрації; її визначення розглядається як стандартний підхід до оцінки функції нирок. Для цього підрахунку зазвичай використовується формула Cokroft-Gault:
| ШКФ (мл/хв.) = | [140 — вік (роки)] × МТ(кг)×0,85(для жінок) |
| Креатинін (мкмоль/л)×0,81 |
Таблиця 30
Класифікація ХХН
| Стадія | Характеристика | ШКФ (мл/хв/1,73м2) |
| ХХН-І | ХХН з нормальною чи підвищеною ШКФ | >90 |
| ХХН-ІІ | ХХН з помірно зниженою ШКФ | 60–89 |
| ХХН-ІІІ | ХХН при середньому ступені зниження ШКФ | 30–59 |
| ХХН-ІV | ХХН з виразним зниженням ШКФ | 15–29 |
| ХХН-V | ХХН з термінальним зниженням ШКФ | <15 |
Рідше застосовується формула MDRD і формула підрахунку клубочкової фільтрації за рівнем сечовини і креатиніну в крові і сечі.
Наявність ураження нирок у хворого з АГ підвищує ризик хронічної ниркової недостатності, а також ускладнень з боку серцево-судинної системи: у осіб з протеїнурією >300 мг/добу він у 3,5 рази вищий, ніж за її відсутності.
Основний механізм ураження нирок у хворих на артеріальну гіпертензію — це їх ішемія, зумовлена звуженням ниркових судин, яка на ранніх стадіях захворювання має функціональний характер, а на більш пізніх зумовлена структурними змінами (фіброз, потовщення медії, гіаліноз аферентних артеріол). Важливу роль грає також порушення ауторегуляції ниркового кровообігу, тобто втрата здатності до підтримання постійного ниркового кровотоку і фільтрації в умовах підвищеного перфузійного тиску в нирках. Ще один фактор, який сприяє порушенню їх функції — це зміни ниркової гемодинаміки, що полягають у вазоконстрикції еферентної артеріоли і підвищенні внутрігломерулярного фільтраційного тиску. Ці особливості диктують терапевтичну тактику у хворих на АГ з ураженням нирок. Вона спрямована на зниження системного АТ, зменшення ішемізації нирок і усунення вазоконстрикції еферентних артеріол.
Метою лікування є зниження АТ <130/80 мм рт. ст., а у хворих з протеїнурією, що перевищує 1 мг/добу, <125/75 мм рт. ст. Поряд з цим слід прагнути до зниження протеїнурії до якомога нижчого рівня.
Препаратами вибору є інгібітори АПФ та блокатори рецепторів ангіотензину ІІ.
Вони не лише знижують АТ, але й нормалізують ниркову гемодинаміку завдяки зниженню тонусу еферентної артеріоли і внутрігломерулярного тиску, що сприяє зменшенню протеїнурії.
Дослідження AASK у гіпертензивних хворих (афро-американців) із нефропатією показало, що інгібітори АПФ (раміприл) більш ефективно попереджують прогресування нефропатії, ніж антагоністи кальцію (амлодипін) чи бета-блокатори (метопролол).
Дослідження RENAAL з лозартаном, IRMA та IDNT з ірбесартаном, MARVAL з валсартаном та DETAIL з телмісартаном показали, що у хворих з АГ, цукровим діабетом 2 типу та нефропатією блокатори рецепторів ангіотензину ІІ сповільнюють прогресування нефропатії і мають в цьому суттєву перевагу порівняно з антагоністами кальцію (амлодипіном). Для досягнення цільового АТ, як правило, потрібна комбінована терапія. Застосування фіксованої комбінації інгібітора АПФ та тіазидоподібного діуретика є доцільним у таких хворих, оскільки це дає краще зниження тиску, а також доведену нефропротекторну дію. Діуретик разом з інгібітором АПФ або блокатором ангіотензину ІІ суттєво поліпшує антигіпертензивний ефект. Якщо креатинін перевищує 177 мкмоль/л (ШКФ <40 мл/хв), препаратами вибору для комбінування з блокаторами ренін-ангіотензинової системи є петльові діуретики.
В комбінації з препаратами, які знижують активність ренін-ангіотензивної системи, можна також застосовувати антагоністи кальцію. Вони ефективно знижують АТ і можуть зменшувати ішемізацію нирок завдяки вазодилататорному ефекту. Нефропротекторний ефект властивий недигідропіридиновим антагоністам кальцію (верапамілу та дилтіазему), які зменшують протеїнурію, хоча й меншою мірою, ніж антагоністи ангіотензину ІІ та інгібітори АПФ.
Препарати, що екскретуються переважно нирками, у хворих із хронічною нирковою недостатністю потребують зменшення дози на 25–50% (залежно від стадії ниркової недостатності). До них належать бета-блокатори — атенолол, ацебутолол, бетаксолол, бісопролол, а також інгібітори АПФ. Виняток становлять моексиприл, фозиноприл, трандолаприл та спіраприл, які більш ніж на 50% виводяться печінкою і тому не потребують суттєвого зменшення дози у хворих з порушеною функцією нирок.
Антагоністи кальцію та блокатори рецепторів А ІІ не потребують корекції дози, оскільки виводяться переважно печінкою.
Коментар Робочої групи:
Зниження АТ у пацієнтів з цукровим діабетом 2-го типу, частина з яких мала ознаки ураження нирок, за допомогою фіксованої комбінації інгібітору АПФ (периндоприлу) та тіазидоподібного діуретика (індапаміду) у дослідженні ADVANCE призвело до достовірного зменшення нових випадків виникнення мікроальбумінурії на 21% та зменшення прогресування її в макроальбумінурію на 31%, сприяло регресу нефропатії до нормоальбумінурії у 52% пацієнтів. Варто зауважити, що достовірне зниження кількості ниркових ускладнень при застосуванні комбінації периндопрілу та індапаміду було отримано у пацієнтів з різним рівнем порушення функції нирок на початку дослідження та незалежно від початкового рівня АТ.
17. ЛІКУВАННЯ ХВОРИХ З АРТЕРІАЛЬНОЮ ГІПЕРТЕНЗІЄЮ ТА ЦЕРЕБРОВАСКУЛЯРНИМИ ЗАХВОРЮВАННЯМИ
Виявлення ознак цереброваскулярних уражень у хворих на АГ означає жорстку необхідність призначення антигіпертензивного лікування. При геморагічному інсульті зниження АТ буде сприяти припиненню внутрішньомозкової кровотечі. Однак у перші години після розвитку ішемічного інсульту відповідне антигіпертензивне лікування призначається з обережністю. Призначенню терапії при цьому стані повинно передувати точне встановлення діагнозу. Не рекомендують відразу знижувати АТ, тому що гіпотензія може посилити симптоми ішемії мозку і збільшити розміри інфаркту мозку. У більшості пацієнтів рівень середнього гемодинамічного тиску 130 мм рт. ст. (середній тиск дорівнює сумі діастолічного і 1/3 пульсового) знаходиться на плато кривої залежності мозкової перфузії від рівня АТ. Цей рівень середнього АТ може бути використаний як цільовий для таких хворих. У хворих на ішемічний інсульт зниження АТ необхідне тільки у таких випадках: розшаровуюча аневризма аорти з ураженням сонної артерії, симптоми ішемії та інфаркту міокарда, гостра серцева недостатність, аневризми мозкових судин. Для інших хворих в гострій фазі інсульту бажано підтримувати підвищений рівень АТ — 160–189/90–100 мм рт. ст., в подальшому зниження АТ проводять плавно. Для зниження АТ рекомендують препарати короткої дії, оскільки при їх застосуванні можна бути певними щодо запобігання тривалій гіпотензії. При подальшому лікуванні слід намагатися поступово досягти цільового рівня АТ. Доведено, що з часом ауторегуляторні механізми, які підтримують мозковий кровообіг, добре адаптують його до більш низького рівня АТ. В останні роки з’явилися дані про безпечність призначення з першої доби ішемічного інсульту блокатора рецепторів ангіотензину ІІ кандесартану (дослідження ACCESS).
Результати дослідження PROGRESS показали, що лікування периндоприлом(+/-індапамід) достовірно, на 28%, знижує ризик повторного інсульту, при цьому зниження частоти інсульту не залежить від тяжкості та підтипу попереднього інсульту, а найбільш значним є зниження частоти виникнення геморагічних інсультів (на 50%). Крім того, на фоні такої терапії показане зниження частоти розвитку інших серцево-судинних ускладнень — інфаркту міокарда та смертності — сумарно на 26%. Подальший аналіз результатів дослідження PROGRESS продемонстрував, що в групі пацієнтів, які отримували комбінацію периндоприлу та індапаміду, зниження частоти повторних інсультів було навіть більш вираженим, а саме: ішемічних інсультів — на 36%, геморагічних — на 76%. Аналіз відповідної підгрупи в дослідженні HOPE підтвердив можливість успішного лікування пацієнтів після інсульту інгібітором АПФ раміприлом. Результати цих досліджень чітко продемонстрували необхідність призначення комбінації інгібітора АПФ та діуретика у хворих після перенесеного інсульту. Результати дослідження MOSES у хворих після інсульту або ТІА показали, що при еквівалентному контролі АТ в групі епросартану в порівнянні з нітрендипіном частота розвитку повторного інсульту та серцево-судинних ускладнень на 21% нижча на епросартані. Для підтримуючої терапії можна застосовувати дигідропіридинові антагоністи кальцію через їх сприятливий вплив на мозковий кровообіг та попередження прогресування когнітивних розладів (дослідження Syst-Euro з нітрендипіном), а також уповільнення прогресування атеросклеротичного ураження сонних артерій (дослідження ELSA з лацидипіном).
Слід наголосити, що хворі, які перенесли ішемічний інсульт, додатково до антигіпертензивної терапії повинні отримувати антиагреганти (ацетилсаліцилову кислоту, тіклопідин, клопідогрел, дипіридамол) або антикоагулянти (варфарин), або їх комбінацію. Дані досліджень HPS та ASСOT довели можливості терапії статинами у запобіганні інсульту: частота первинних інсультів знижується приблизно на 30%. Дослідження SPARCL показало, що прийом аторвастатину у високій дозі (80 мг) після інсульту або ТІА достовірно (на 20%) знижує ризик повторного інсульту, а також інших серцево-судинних ускладнень. Таким чином, статини є обов’язковим компонентом первинної та вторинної профілактики інсульту.
18. АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ ТА СИНДРОМ
ОБСТРУКТИВНОГО АПНОЕ СНУ (СОАС)
Необхідно акцентувати важливість та самостійність такого додаткового фактора ризику, яким є СОАС.
При зборі анамнезу рекомендується проводити детальне опитування пацієнта на виявлення скарг на денну сонливість, порушену концентрацію уваги, на неосвіжаючий та тривожний сон, епізоди задухи та/або зупинки дихання під час сну, голосне уривчасте хропіння, ніктурію, дратівливість, зміни особистості, зниження лібідо, встановлення подій та/або ризику транспортних пригод (встановлення фактів мікросну та засинання за кермом). Особливу увагу потрібно приділяти виявленню скарг або факту зупинок дихання уві сні. Якщо пацієнт не може відповісти на це запитання, необхідно ретельно розпитати родичів або знайомих пацієнта.
Кардіологам, кардіохірургам, лікарям функціональної діагностики рекомендовано ширше впроваджувати полісомнографію — «золотий стандарт» для постановки діагнозу синдрому обструктивного апное сну. Крім того, необхідно ширше впроваджувати метод скринінгових досліджень для виявлення хворих, яким слід проводити полісомнографію. Діагностика СОАС в першу чергу рекомендована пацієнтам з ожирінням, особливо тим, в кого є артеріальна гіпертензія, резистентна до стандартної медикаментозної терапії.
Доцільно рекомендувати обстеження на наявність СОАС пацієнтам з гіпертензією, які класифікуються при добовому моніторуванні артеріального тиску як «non-dipрer». Необхідно рекомендувати акушерам-гінекологам при наявності загрози переривання вагітності або інших проблем плоду виключати проблему СОАС.
Лікування СОАС передбачає зниження маси тіла у осіб з ожирінням, що може значно покращити стан пацієнта. Як патогенетичний метод лікування необхідно рекомендувати апаратне дихання під час сну з позитивним тиском повітря під час вдоху (СРАР-терапія). Доведено, що її застосування важливе для профілактики повторного інфаркту міокарда та/або інсульту, а також раптової кардіальної смерті уві сні у пацієнтів з СОАС.
Звичайна антигіпертензивна терапія без відновлення прохідності дихальних шляхів малоефективна. Лікування повинно бути спрямоване на відновлення їх вільної прохідності: забезпечення максимально вільного носового дихання (краплі, спеціальні наклейки тощо), застосування під час сну спеціальних приладів для підтримки постійного позитивного тиску повітря у дихальних шляхах (маски), хірургічна пластика носоглотки. Як правило, після успішного подолання епізодів апное у більшості хворих АТ нормалізується. Слід вважати грубою помилкою призначення хворим з синдромом нічного апное транквілізаторів. Якщо виникає необхідність застосування снодійних, то перевагу слід віддати препаратам з мінімальним впливом на тонус м’язів глотки, наприклад, золпідему. У хворих з синдромом нічного апное часто виникає необхідність контролю інших факторів серцево-судинного ризику: ожиріння, дисліпідемії, цукрового діабету, аритмій тощо. Лікування АГ у таких хворих проводиться за загальними правилами.
Коментар Робочої групи:
Синдром обструктивного апное-гіпопное сну (СОАС) визначають як стан, при якому у пацієнта виникають численні зупинки дихання, що повторюються, внаслідок повного (апное), або часткового (гіпопное) звуження дихальних шляхів під час сну на рівні глотки і припинення легеневої вентиляції при дихальних зусиллях, що зберігаються, характеризується наявністю хропіння, зниженням рівня кисню в крові, грубою фрагментацією сну з частими пробудженнями і надмірною денною сонливістю. Пробудження при цьому служить захисним механізмом, при якому відбувається активація м’язів-дилататорів верхніх дихальних шляхів і запобігає асфіксії при СОАС.
СОАС — загальне захворювання, що вражає ≈ 5% загальної популяції, переважно чоловіків. Епізоди обструктивного апное під час сну можуть викликати тяжку інтермітуючу гіпоксію і затримку СО2, з падінням насичення артеріальної крові киснем <60%, що порушує нормальну автономну і гемодинамічну регуляцію сну. Епізоди апное трапляються багаторазово протягом ночі та супроводжуються хеморефлекторною активацією симпатичної нервової системи і, отже, посиленням вазоконстрикції. До кінця епізоду апное АТ може досягати високих цифр. Цей гемодинамічний стрес відбувається одночасно з тяжкою гіпоксемією, гіперкапнією і адренергічною активацією.
До клінічних проявів, на які слід звертати увагу при підозрі на СОАГС, належать:
- Епізоди переривання дихання під час сну;
- Голосне хропіння;
- Надмірна денна сонливість при відсутності інших її причин;
- Нічний сон, що не освіжає;
- Переривання сну;
- Ніктурія;
- Ранковий головний біль;
- Знижена концентрація уваги;
- Зниження пам’яті;
- Зниження лібідо;
- Дратівливість;
- Надмірна маса тіла.
Кожен із зазначених компонентів не є специфічним симптомом, однак, наявність комбінації декількох з них змушує запідозрити наявність цього захворювання.
При зборі анамнезу рекомендується проводити детальне опитування пацієнта на виявлення скарг на денну сонливість, порушену концентрацію уваги, на неосвіжаючий та тривожний сон, епізоди задухи та/або зупинки дихання під час сну, голосне уривчасте хропіння, ніктурію, дратівливість, зміни особистості, зниження лібідо, встановлення подій та/або ризику транспортних пригод (встановлення фактів мікросну та засинання за кермом). Особливу увагу потрібно приділяти виявленню скарг або факту зупинок дихання уві сні. Якщо пацієнт не може відповісти на це запитання, необхідно ретельно розпитати родичів або знайомих пацієнта.
Діагностика
Для оцінки специфічних симптомів і скарг використовуються спеціальні шкали. Найпоширенішою шкалою для оцінки симптомів СОАС є Epworth Sleepiness Scale (Табл. 31).
Таблиця 31.
Шкала Epworth Sleepiness Scale для оцінки симптомів СОАС
| Активність | Можливість заснути |
| Читання сидячи | |
| Перегляд телепередач | |
| Знаходження в громадському місці без активності (зустріч, в театрі) | |
| Їзда в машині на пасажирському місці протягом 1 год | |
| Пообідній відпочинок у тихій кімнаті | |
| Сидіння і розмова з ким-небудь | |
| Сидіння у спокої після обіду, який не включав алкоголь | |
| У машині під час зупинки у пробці протягом декількох хвилин | |
| Всього балів |
Загальна кількість балів оцінюється залежно від відповідей за балами: О — ніколи не засну; 1 — низька ймовірність заснути; 2 — середня ймовірність заснути; 3 — висока ймовірність заснути. Імовірність наявності СОАС залежно від результатів тестування пацієнтів за цією шкалою оцінюється таким чином: відсутність СОАС — 8,0±3,5 бала; СОАС низького ступеня тяжкості -11,0±4,2 бала; СОАС середнього ступеня тяжкості — 13,0±4,7 бала; СОАС високого ступеня тяжкості — 16,2±3,3 бала.
Золотим стандартом діагностики СОАС в усьому світі є нічне полісомнографічне дослідження. Воно включає одночасний запис таких сигналів: електроенцефалограми, електроокулограми, електроміограми, дихального потоку, насичення крові киснем, дихального зусилля, ЕКГ, положення тіла. Частота епізодів обструкції верхніх дихальних шляхів під час сну визначається як індекс апное + індекс гіпопное (ІАГ — епізоди повного і часткового перекривання верхніх дихальних шляхів). Хворі з підозрою на наявність СОАС направляються у спеціальні центри, де є лабораторії полісомнографії для проведення цього дослідження.
Апное може бути обструктивним (при наявності дихальних зусиль), центральним (без дихальних зусиль) і змішаним (початок за типом центрального і закінчення — за типом обструктивного). Діагноз СОАС встановлюється при наявності 15 обструктивних подій за годину сну у відсутності денної сонливості, або при ≥ 5 обструктивних подій і симптомах денної сонливості пацієнта (засипання в денний час, денна сонливість, нічний сон, що не освіжає, стомлюваність, безсоння, прокидання внаслідок нестачі повітря, задуха уві сні), або при скаргах одного із подружжя на голосне хропіння і/або переривання дихання під час сну. Ступінь тяжкості СОАС визначається як низька при ІАГ ≥ 5 і < 15, середня — при ІАГ ≥ 15 і ≤ 30, і тяжка при ІАГ >30 за 1 год. періоду сну.
В останні роки для скринінгової діагностики СОАС використовують спрощені портативні прилади, якими пацієнт може користуватися в амбулаторних умовах. У них моніторується обмежена кількість параметрів (частіше — ступінь оксигенації крові). Застосування портативних приладів для діагностики СОАС замість повноцінного нічного полісомнографічного дослідження можливе тільки разом із комплексною оцінкою сну. Портативний монітор має як мінімум вести запис повітряного потоку, дихального зусилля і насичення крові киснем. Портативні монітори можуть бути використані як альтернатива полісомнографічному дослідженню у пацієнтів із високою ймовірністю СОАС середнього чи високого ступеня тяжкості.
19. АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ У ЖІНОК (КОНТРАЦЕПЦІЯ ТА ГОРМОНЗАМІСНА ТЕРАПІЯ)
У великих епідеміологічних і клінічних дослідженнях продемонстровано, що поширеність АГ серед жінок у віці до 30 років нижча, ніж серед чоловіків того ж віку, а після 60 років поширеність АГ серед жінок стає більш високою в порівнянні з чоловіками. У цілому, серед осіб з АГ близько 60% складають жінки. У жінок до менопаузи, незалежно від рівня АТ, вплив старіння на структурно-функціональний стан ендотелію менш виражений порівняно з чоловіками, що визначає відносно менший ризик серцево-судинних ускладнень. Цей ефект, ймовірно, пов’язаний із ендотелій-протекторними властивостями ендогенних естрогенів, які сприяють збільшенню вивільнення оксиду азоту.
Незважаючи на гемодинамічні, а також метаболічні і гормональні особливості жіночого організму, немає підстав говорити про будь-які значні розходження в патофізіології АГ у жінок в порівнянні з чоловіками. Не спостерігається також істотних статевих відмінностей щодо ураження органів-мішеней при АГ.
Контрацепція та АГ. Застосування оральних контрацептивів може сприяти підвищенню АТ. Ризик розвитку АГ зростає зі збільшенням тривалості їх використання. Жінкам, що приймають оральні контрацептиви, необхідно регулярно контролювати АТ, у разі розвитку АГ рекомендується застосування альтернативних методів контрацепції. Тактика лікування АГ у цьому випадку визначається стандартними підходами.
Гормонозамісна терапія (ГЗТ). У великих міжнародних дослідженнях (HERS, WHI) визначено, що ГЗТ із використанням комбінації естрогену з прогестином не тільки не сприяє зниженню серцево-судинного ризику у жінок в постменопаузі, а й може призводити до його зростання. Причини такого ефекту ГЗТ залишаються нез’ясованими. Не існує також переконливих даних щодо впливу ГЗТ на рівень АТ. Однією з причин збільшення серцево-судинного ризику на тлі застосування ГЗТ вважають протромботичний ефект екзогенних естрогенів.
Згідно з останніми рекомендаціями авторитетних міжнародних експертів, у жінок в постменопаузі не рекомендується застосовувати комбінацію естрогену з прогестином з метою зниження серцево-судинного ризику. Це стосується також інших варіантів ГЗТ (наприклад, естрогену без сполучення з прогестином), принаймні до отримання результатів досліджень, що тривають.
Підходи до антигіпертензивної терапії у жінок
Дизайн значної частини досліджень, присвячених лікуванню АГ, що проводилися до 90-х років ХХ століття, не дозволяє оцінити вплив статевих відмінностей на прогноз хворих на АГ. У сучасних дослідженнях жінки з АГ різного віку були представлені в достатній кількості, що дозволило обґрунтовано визначити стратегію і тактику їх лікування. Зокрема, дослідження «MADAM», яке було проведене у жінок після менопаузи, показало, що застосування інгібітора АПФ моексиприлу, поряд із зниженням АТ, дає додатковий ефект у вигляді сповільнення прогресування остеопорозу.
Єдине рандомізоване дослідження, в якому було показано різницю в ефектах антигіпертензивних препаратів у чоловіків і жінок, було ABNP-2. В ньому показано, що у чоловіків стратегія, заснована на застосуванні інгібіторів АПФ, була більш ефективною, ніж стратегія на основі діуретиків. У жінок ефективність інгібіторів АПФ і діуретиків була еквівалентною.
Антигіпертензивна терапія у жінок, хворих на АГ (включаючи періоди як до, так і після менопаузи, у тому числі на тлі ГЗТ), такою ж мірою, як і у чоловіків, сприятливо впливає на прогноз захворювання. Лікування АГ у жінок повинно ґрунтуватися на загальновизнаних принципах з використанням таких самих стандартів терапії і цільових рівнів АТ, що й у чоловіків.
Список літератури, представлений
в прототипі клінічної настанови
The Task Force for the management of arterial hypertension of the European Society of Hypertension and of the European Society of Cardiolody. Guidelines for the management of arterial hypertension. European Heart Journal, 2007.
- Guidelines Sub-Committee. 1993 Guidelines for the management of mild hypertension: memorandum from a World Health Organization/International Society of Hypertension meeting. J Hypertens 1993;11: 905–918. GL.
- Guidelines Sub-Committee. 1999 World Health Organization/International Society of Hypertension Guidelines for the management of hypertension. J Hypertens 1999;17:151–183. GL.
- Guidelines Committee 2003. European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens 2003;21:1011–1053. GL.
- Top 10 papers published. The Scientist 2005;19:26. OS.
- ESH/ESC Hypertension Practice Guidelines Committee. Practice guidelines for primary care physicians: 2003 ESH/ESC hypertension guidelines. J Hypertens 2003;21:1779–1786. GL.
- Simoons ML, van der Putten N, Wood D, Boersma E, Bassand JP. The Cardiology Information System: the need for data standards for integration of systems for patient care, registries and guidelines for clinical practice. Eur Heart J 2002;23:1148–1152. GL.
- MacMahon S, Peto R, Cutler J, Collins R, Sorlie P, Neaton J, Abbott R, Godwin J, Dyer A, Stamler J. Blood pressure stroke coronary heart disease. Part 1 prolonged differences in blood pressure: prospective observational studies corrected for the regression dilution bias. Lancet 1990;335:765–774. MA.
- Report of the Joint National Committee on Detection Evaluation. Treatment of High Blood Pressure: a cooperative study. JAMA 1977;237: 255–261. GL.
- The 1980 report of the Joint National Committee on Detection, Evaluation, and Treatment of High Blood Pressure. Arch Intern Med 1980; 140:1280–1285. GL.
- Collins R, Peto R, MacMahon S, Herbert P, Fieback NH, Eberlein KA, Godwin J, Qizilbash N, Taylor JO, Hennekens CH. Blood pressure stroke coronary heart disease. Part 2, short-term reductions in blood pressure: overview of randomised drug trials in their epidemiological context. Lancet 1990;335:827–839. MA.
- Prospective Studies Collaboration. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet 2002;360: 1903–1913. MA.
- European cardiovascular disease statistics, British Heart Foundation 2000 www.dphpc.ox.ac/UKbhfhprg. RV.
- Kannel WB. Blood pressure as a cardiovascular risk factor: prevention and treatment. JAMA 1996;275:1571–1576. OS.
- Levy D, Larson MG, Vasan RS, Kannel WB, Ho KK. The progression from hypertension to congestive heart failure. JAMA 1996;275:1557–1562. OS.
- Criqui MH, Langer RD, Fronek A, Feigelson HS, Klauber MR, McCann TJ, Browner D. Mortality over a period of 10 years in patients with peripheral arterial disease. N Engl J Med 1992;326:381–386. OS.
- Klag MJ, Whelton PK, Randall BL, Neaton JD, Brancati FL, Ford CE, Shulman NB, Stamler J. Blood pressure and end-stage renal disease in men. N Engl J Med 1996;334:13–18. OS.
- Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J. Global burden of hypertension: analysis of worldwide data. Lancet 2005;365:217–223. OS.
- Martiniuk AL, Lee CM, Lawes CM, Ueshima H, Suh I, Lam TH, Gu D, Feigin V, Jamrozik K, Ohkubo T, Woodward M, for the Asia-Pacific Cohort Studies Collaboration. Hypertension: its prevalence and population-attributable fraction for mortality from cardiovascular disease in the Asia-Pacific region. J Hypertens 2007;25:73–79. OS.
- Wolf-Maier K, Cooper RS, Banegas JR, Giampaoli S, Hense HW, Joffres M, Kastarinen M, Poulter N, Primatesta P, Rodriguez-Artalejo F, Stegmayr B, Thamm M, Tuomilehto J, Vanuzzo D, Vescio F. Hypertension prevalence and blood pressure levels in 6 European countries, Canada, and the United States. JAMA 2003;289:2363–2369. OS.
- Ezzati M, Lopez AD, Rodgers A, Vander Hoorn S, Murray CJ, Comparative Risk Assessment Collaborating Group. Selected major risk factors and global and regional burden of disease. Lancet 2002;360:1347–1360. RV.
- Franklin SS. Ageing and hypertension: the assessment of blood pressure indices in predicting coronary heart disease. J Hypertens 1999;17(Suppl 5):S29–S36. RV.
- Benetos A, Zureik M, Morcet J, Thomas F, Bean K, Safar M, Ducimetiere P, Guize L. A decrease in diastolic blood pressure combined with an increase in systolic blood pressure is associated with a higher cardiovascular mortality in men. J Am Coll Cardiol 2000;35: 673–680. OS.
- Staessen JA, Gasowski J, Wang JG, Thijs L, Den Hond E, Boissel JP, Coope J, Ekbom T, Gueyffier F, Liu L, Kerlikowske K, Pocock S, Fagard RH. Risks of untreated and treated isolated systolic hypertension in the elderly: meta-analysis of outcome trials. Lancet 2000;355: 865–872. MA.
- Darne B, Girerd X, Safar M, Cambien F, Guize L. Pulsatile versus steady component of blood pressure: a cross-sectional analysis and a prospective analysis on cardiovascular mortality. Hypertension 1989;13: 392–400. OS.
- Benetos A, Safar M, Rudnichi A, Smulyan H, Richard JL, Ducimetieere P, Guize L. Pulse pressure: a predictor of long-term cardiovascular mortality in a French male population. Hypertension 1997;30: 1410–1415. OS.
- Gasowski J, Fagard RH, Staessen JA, Grodzicki T, Pocock S, Boutitie F, Gueyffier F, Boissel JP, INDANA Project Collaborators. Pulsatile blood pressure component as predictor of mortality in hypertension: a meta-analysis of clinical trial control groups. J Hypertens 2002;20: 145–151. MA.
- Blacher J, Staessen JA, Girerd X, Gasowski J, Thijs L, Liu L, Wang JG, Fagard RH, Safar ME. Pulse pressure not mean pressure determines cardiovascular risk in older hypertensive patients. Arch Intern Med 2000;160:1085–1089. MA.
- Laurent S, Cockcroft J, Van Bortel L, Boutouyrie P, Giannattasio C, Hayoz D, Pannier B, Vlachopoulos C, Wilkinson I, Struijker-Boudier H. on behalf of the European Network for non invasive investigation of large arteries. Expert consensus document on arterial stiffness: methodological issues and clinical applications. Eur Heart J 2006;27: 2588–2605. GL.
- Pickering G. The nature of essential hypertension. J & A. Churchill Ltd, London 1961; 1–151. RV.
- Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo L Jr, Jones DW, Materson BJ, Oparil S, Wright JT Jr, Roccella EJ, National Heart, Lung, Blood Institute; National High Blood Pressure Education Program Coordinating Committee. Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Hypertension 2003;42:1206–1252. GL.
- Vasan RS, Beiser A, Seshadri S, Larson MG, Kannel WB, D’Agostino RB, Levy D. Residual lifetime risk for developing hypertension in middle-aged women and men: The Framingham Heart Study. JAMA 2002;287:1003–1010. OS.
- Vasan RS, Larson MG, Leip EP, Kannel WB, Levy D. Assessment of frequency of progression to hypertension in non-hypertensive participants in the Framingham Heart Study: a cohort study. Lancet 2001;358: 1682–1686. OS.
- Vasan RS, Larson MG, Leip EP, Evans JC, O’Donnell CJ, Kannel WB, Levy D. Impact of high-normal blood pressure on the risk of cardiovascular disease. N Engl J Med 2001;345:1291–1297. OS.
- Mancia G, Grassi G. European, American and British Guidelines: similarities and differences. In: Black HR, Elliott WJ, editors. Hypertension. A companion to Braunwald’s Heart diseases. Amsterdam: Saunders-Elsevier; 2007. pp. 571–575.
- Kannel WB. Risk stratification in hypertension: new insights from the Framingham Study. Am J Hypertens 2000;13(Suppl 1):S3–S10. OS.
- Thomas F, Rudnichi A, Bacri AM, Bean K, Guize L, Benetos A. Cardiovascular mortality in hypertensive men according to presence of associated risk factors. Hypertension 2001;37:1256–1261. OS.
- Wei M, Mitchell BD, Haffner SM, Stern MP. Effects of cigarette smoking, diabetes, high cholesterol, and hypertension on all-cause mortality and cardiovascular disease mortality in Mexican Americans. The San Antonio Heart Study. Am J Epidemiol 1996;144:1058–1065. OS.
- Assmann G, Schulte H. The Prospective Cardiovascular Munster (PROCAM) study: prevalence of hyperlipidemia in persons with hypertension and/or diabetes mellitus and the relationship to coronary heart disease. Am Heart J 1988;116:1713–1724. OS.
- Mancia G, Parati G, Borghi C, Ghironzi G, Andriani E, Marinelli L, Valentini M, Tessari F, Ambrosioni E. Hypertension prevalence, awareness, control and association with metabolic abnormalities in the San Marino population: the SMOOTH study. J Hypertens 2006;24: 837–843. OS.
- Mancia G, Facchetti R, Bombelli M, Friz HP, Grassi G, Giannattasio C, Sega R. Relationship of office, home, and ambulatory blood pressure to blood glucose and lipid variables in the PAMELA population. Hypertension 2005;45:1072–1077. OS.
- Asia Pacific Cohort Studies Collaboration. Joint effects of systolic blood pressure and serum cholesterol on cardiovascular disease in the Asia Pacific region. Circulation 2005;112:3384–3390. OS.
- Multiple Risk Factor Intervention Trial Research Group Relationship between baseline risk factors coronary heart disease total mortality in the Multiple Risk Factor Intervention Trial. Multiple Risk Factor Intervention Trial Research Group. Prev Med 1986;15:254–273. OS.
- Wood D, De Backer G, Faergeman O, Graham I, Mancia G, Pyorala K. Prevention of coronary heart disease in clinical practice. Summary of recommendations of the Second Joint Task Force of European and other Societies on Coronary Prevention. J Hypertens 1998;16: 1407–1414. GL.
- De Backer G, Ambrosioni E, Borch-Johnsen K, Brotons C, Cifkova R, Dallongeville J, Ebrahim S, Faergeman O, Graham I, Mancia G, Manger Cats V, Orth-Gomer K, Perk J, Pyorala K, Rodicio JL, Sans S, Sansoy V, Sechtem U, Silber S, Thomsen T, Wood D. European guidelines on cardiovascular disease prevention in clinical practice. Third Joint Task Force of European and Other Societies on Cardiovascular Disease Prevention in Clinical Practice. Eur Heart J 2003;24:1601–1610. GL.
- D’Agostino RBS, Grundy S, Sullivan LM, Wilson P. Validation of the Fra-mingham coronary heart disease prediction scores: results of a multiple ethnic groups investigation. JAMA 2001;286:180–187. OS.
- Conroy RM, Pyorala K, Fitzgerald AP, Sans S, Menotti A, De Backer G, De Bacquer D, Ducimetiere P, Jousilahti P, Keil U, Njolstad I, Oganov RG, Thomsen T, Tunstall-Pedoe H, Tverdal A, Wedel H, Whincup P, Wilhelmsen L, Graham IM. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project. Eur Heart J 2003;24: 987–1003. OS.
- World Health Organization/International Society of Hypertension. 2003. World Health Organization (WHO)/International Society of Hypertension (ISH) statement on management of hypertension. J Hypertens 2003;21: 1983–1992. GL.
- Evans JG, Rose G. Hypertension. Br Med Bull 1971;27:37–42. RV.
- Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection Evaluation. Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Expert Panel on Detection Evaluation Treatment of High Blood Cholesterol in Adults. JAMA 2001;285:2486–2497. GL.
- Dzau VJ, Antman EM, Black HR, Hayes DL, Manson JE, Plutzky J, Popma JJ, Stevenson W. The cardiovascular disease continuum validated: clinical evidence of improved patient outcomes: part I: Patho-physiology and clinical trial evidence (risk factors through stable coronary artery disease). Circulation 2006;114:2850–2870. RV.
- Cockroft DW, Gault MH. Prediction of creatinine clearance from serum creatinine. Nephron 1976;16:31–41.
- Hallan S, Asberg A, Lindberg M, Johnsen H. Validation of the Modification of Diet in Renal Disease formula for estimating GFR with special emphasis on calibration of the serum creatinine assay. Am J Kidney Dis 2004;44:84–93.
- Olsen MH, Wachtell K, Bella JN, Palmieri V, Gerdts E, Smith G, Nieminen MS, Dahlof B, Ibsen H, Devereux RB. Albuminuria predicts cardiovascular events independently of left ventricular mass in hypertension: a LIFE substudy. J Hum Hypertens 2004;18:453–459. OS.
- Willum-Hansen T, Staessen JA, Torp-Pedersen C, Rasmussen S, Thijs L, Ibsen H, Jeppesen J. Prognostic value of aortic pulse wave velocity as index of arterial stiffness in the general population. Circulation 2006; 113:664–670. OS.
- Laurent S, Boutouyrie P, Asmar R, Gautier I, Laloux B, Guize L, Ducimetiere P, Benetos A. Aortic stiffness is an independent predictor of all-cause and cardiovascular mortality in hypertensive patients. Hypertension 2001;37:1236–1241. OS.
- Feringa HH, Bax JJ, van Waning VH, Boersma E, Elhendy A, Schouten O, Tangelder MJ, van Sambeek MH, van den Meiracker AH, Poldermans D. The long-term prognostic value of the resting and postexercise ankle-brachial index. Arch Intern Med 2006;166:529–535. OS.
- Devereux RB, Wachtell K, Gerdts E, Boman K, Nieminen MS, Papademetriou V, Rokkedal J, Harris K, Aurup P, Dahlof B. Prognostic significance of left ventricular mass change during treatment of hypertension. JAMA 2004;292:2350–2356. OS.
- Ibsen H, Olsen MH, Wachtell K, Borch-Johnsen K, Lindholm LH, Mogensen CE, Dahlof B, Devereux RB, de Faire U, Fyhrquist F, Julius S, Kjeldsen SE, Lederballe-Pedersen O, Nieminen MS, Omvik P, Oparil S, Wan Y. Reduction in albuminuria translates to reduction in cardiovascular events in hypertensive patients: Losartan Intervention For Endpoint reduction in hypertension study. Hypertension 2005;45:198–202. OS.
- de Zeeuw D, Remuzzi G, Parving HH, Keane WF, Zhang Z, Shahinfar S, Snapinn S, Cooper ME, Mitch WE, Brenner BM. Albuminuria, a Therapeutic Target for Cardiovascular Protection in Type 2 Diabetic Patients With Nephropathy. Circulation 2004;110:921–927. OS.
- Olsen MH, Wachtell K, Ibsen H, Lindholm LH, Dahlof B, Devereux RB, Kjeldsen SE, Oikarinen L, Okin PM. LIFE Study Investigators. Reductions in albuminuria and in electrocardiographic left ventricular hypertrophy independently improve prognosis in hypertension: the LIFE study. J Hypertens 2006;24:775–781. OS.
- Verdecchia P, Angeli F, Borgioni C, Gattobigio R, de Simone G, Devereux RB, Porcellati C. Changes in cardiovascular risk by reduction of left ventricular mass in hypertension: a meta-analysis. Am J Hyper-tens 2003;16:895–899. MA.
- Benetos A, Rudnichi A, Thomas F, Safar M, Guize L. Influence of heart rate on mortality in a French population: role of age, gender, and blood pressure. Hypertension 1999;33:44–52. OS.
- Palatini P, Thijs L, Staessen JA, Fagard RH, Bulpitt CJ, Clement DL, de Leeuw PW, Jaaskivi M, Leonetti G, Nachev C, O’Brien ET, Parati G, Rodicio JL, Roman E, Sarti C, Tuomilehto J, Systolic Hypertension in Europe (Syst-Eur) Trial Investigators. Predictive value of clinic, ambulatory heart rate for mortality in elderly subjects with systolic hypertension. Arch Intern Med 2002;162:2313–2321. OS.
- Kannel WB, Kannel C, Paffenbarger RS Jr, Cupples LA. Heart rate and cardiovascular mortality: the Framingham study. Am Heart J 1987; 113:1489–1494. OS.
- Palatini P, Benetos A, Grassi G, Julius S, Kjeldsen SE, Mancia G, Narkiewicz K, Parati G, Pessina AC, Ruilope LM, Zanchetti A. European Society of Hypertension Identification and management of the hypertensive patient with elevated heart rate: statement of a European Society of Hypertension Consensus Meeting. J Hypertens 2006;24: 603–610. GL.
- Levy RL, White PD, Stroud WD, Hillman CC. Transient tachycardia: prognostic significance alone and in association with transient hypertension. JAMA 1945;129:585–588. OS.
- King DE, Everett CJ, Mainous AG 3rd, Liszka HA. Long-term prognostic value of resting heart rate in subjects with prehypertension. Am J Hypertens 2006;19:796–800. OS.
- Palatini P, Casiglia E, Pauletto P, Staessen J, Kaciroti N, Julius S. Relationship of tachycardia with high blood pressure and metabolic abnormalities: a study with mixture analysis in three populations. Hypertension 1997;30:1267–1273. OS.
- ManciaG, Bombelli M, Corrao G, Facchetti R, Madotto F, Giannattasio C, Trevano FQ, Grassi G, Zanchetti A, Sega R. Metabolic syndrome in the Pressioni Arteriose Monitorate E Loro Associazioni (PAMELA) study: daily life blood pressure, cardiac damage, and prognosis. Hypertension 2007;49:40–47. OS.
- Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, McQueen M, Budaj A, Pais P, Varigos J, Lisheng L. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004;364:937–952. OS.
- Fourth Joint Task Force of European, other Societies on Cardiovascular Disease Prevention in Clinical Practice. European Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J 2007: in preparation. GL.
- Mancia G, Ferrari A, Gregorini L, Parati G, Pomidossi G, Bertinieri G, Grassi G, di Rienzo M, Pedotti A, Zanchetti A. Blood pressure and heart rate variabilities in normotensive and hypertensive human beings. Circ Res 1983;53:96–104. OS.
- Sega R, Cesana G, Bombelli M, Grassi G, Stella ML, Zanchetti A, Mancia G. Seasonal variations in home and ambulatory blood pressure in the PAMELA population. Pressione Arteriose Monitorate E Loro Asso-ciazioni. J Hypertens 1998;16:1585–1592. OS.
- Modesti PA, Morabito M, Bertolozzi I, Massetti L, Panci G, Lumachi C, Giglio A, Bilo G, Caldara G, Lonati L, Orlandini S, Maracchi G, Mancia G, Gensini GF, Parati G. Weather-related changes in 24-hour blood pressure profile: effects of age and implications for hypertension management. Hypertension 2006;47:155–161. OS.
- O’Brien E, Asmar R, Beilin L, Imai Y, Mallion JM, Mancia G, Mengden T, Myers M, Padfield P, Palatini P, Parati G, Pickering T, Redon J, Staessen J, Stergiou G, Verdecchia P. European Society of Hypertension Recommendations for Conventional, Ambulatory and Home Blood Pressure Measurement. J Hypertens 2003;21:821–848. GL.
- O’Brien E, Waeber B, Parati G, Staessen J, Myers MG. Blood pressure measuring devices: recommendations of the European Society of Hypertension. Br Med J 2001;322:531–536. GL.
- Mancia G, Omboni S, Parati G, Clement DL, Haley WE, Rahman SN, Hoogma RP. Twenty-four hour ambulatory blood pressure in the Hypertension Optimal Treatment (HOT) study. J Hypertens 2001;19: 1755–1763. OS.
- Mancia G, Omboni S, Ravogli A, Parati G, Zanchetti A. Ambulatory blood pressure monitoring in the evaluation of antihypertensive treatment: additional information from a large data base. Blood Press 1995;4: 148–156. OS.
- Mancia G, Parati G, Bilo G, Maronati A, Omboni S, Hennig M, Zanchetti A. Assessment of long-term antihypertensive treatment by clinic an ambulatory blood pressure. Data from the ELSA Study. J Hypertens 2007;25:1087–1094. OS.
- Fagard RH, Staessen JA, Thijs L. Relationships between changes in left ventricular mass and in clinic and ambulatory blood pressure in response to antihypertensive therapy. J Hypertens 1997;15:1493–1502. OS.
- Mancia G, Zanchetti A, Agabiti-Rosei E, Benemio G, De Cesaris R, Fogari R, Pessina A, Porcellati C, Rappelli A, Salvetti A, Trimarco B. Ambulatory blood pressure is superior to clinic blood pressure in predicting treatment induced regression of left ventricular hypertrophy. Circulation 1997;95:1464–1470. OS.
- Fagard RH, Staessen JA, Thijs L. Prediction of cardiac structure and function by repeated clinic and ambulatory blood pressure. Hypertension 1997;29:22–29. OS.
- Verdecchia P, Schillaci G, Guerrieri M, Gatteschi C, Benemio G, Boldrini F, Porcellati C. Circadian blood pressure changes and left ventricular hypertrophy in essential hypertension. Circulation 1990;81: 528–536. OS.
- Mancia G, Parati G, Hennig M, Flatau B, Omboni S, Glavina F, Costa B, Scherz R, Bond G, Zanchetti A. Relation between blood pressure variability and carotid artery damage in hypertension: baseline data from European Lacidipine Study on Atherosclerosis (ELSA). J Hypertens 2001;19:1981–1989. OS.
- Redon J, Baldo E, Lurbe E, Bertolin V, Lozano JV, Miralles A, Pascual JM. Microalbuminuria, left ventricular mass and ambulatory blood pressure in essential hypertension. Kidney Int Suppl 1996;55:S81–S84. OS.
- Imai Y, Ohkubo T, Sakuma M, Tsuji II, Satoh H, Nagai K, Hisamichi S, Abe K. Predictive power of screening blood pressure, ambulatory blood pressure and blood pressure measured at home for overall and cardiovascular mortality: a prospective observation in a cohort from Ohasama, Northern Japan. Blood Press Monit 1996;1:251–254. OS.
- Staessen JA, Thijs L, Fagard R, O’Brien ET, Clement D, de Leeuw PW, Mancia G, Nachev C, Palatini P, Parati G, Tuomilehto J, Webster J. Predicting cardiovascular risk using conventional vs ambulatory blood pressure in older patients with systolic hypertension. JAMA 1999;282: 539–546. OS.
- Clement DL, De Buyzere ML, De Bacquer DA, de Leeuw PW, Duprez DA, Fagard RH, Gheeraert PJ, Missault LH, Braun JJ, Six RO, Van Der
- Niepen P, O’Brien E. Prognostic value of ambulatory blood pressure recordings in patients with treated hypertension. New Engl J Med 2003;348:2407–2415. OS.
- Sega R, Facchetti R, Bombelli M, Cesana G, Corrao G, Grassi G, Mancia G. Prognostic value of ambulatory and home blood pressure compared with office blood pressure in the general population: follow-up results from the PAMELA study. Circulation 2005;111:1777–1783. OS.
- Fagard RH, Celis H. Prognostic significance of various characteristics of out-of-the-office blood pressure. J Hypertens 2004;22:1663–1666. OS.
- Dolan E, Stanton A, Thijs L, Hinedi K, Atkins N, McClory S, Den Hond E, McCormack P, Staessen JA, O’Brien E. Superiority of ambulatory over clinic blood pressure measurement in predicting mortality. Hypertension 2005;46:156–161. OS.
- Fagard RH, Van Den Broeke C, De Cort P. Prognostic significance of blood pressure measured in the office, at home and during ambulatory monitoring in older patients in general practice. J Hum Hypertens 2005;19: 801–807. OS.
- Hansen TW, Jeppesen J, Rasmussen S, Ibsen H, Torp-Pedersen C. Ambulatory blood pressure and mortality. A population-based study. Hypertension 2005;45:499–504. OS.
- Kikuya M, Ohkubo T, Asayama K, Metoki H, Obara T, Saito S, Hashimoto J, Totsune K, Hoshi H, Satoh H, Imai Y. Ambulatory blood pressure and 10-year risk of cardiovascular and noncardiovascular mortality. The Ohasama Study. Hypertension 2005;45:240–245. OS.
- Pickering TG, Shimbo D, Haas D. Ambulatory blood pressure monitoring. New Engl J Med 2006;354:2368–2374. RV.
- Redon J, Campos C, Narciso ML, Rodicio JL, Pascual JM, Ruilope LM. Prognostic value of ambulatory blood pressure monitoring in refractory hypertension: a prospective study. Hypertension 1998;31:712–718. OS.
- Coats AJS, Radaelli A, Clark SJ, Conway J, Sleight P. The influence of ambulatory blood pressure monitoring on the design and interpretation of trials in hypertension. J Hypertension 1992;10:385–391. OS.
- Mancia G, Ulian L, Parati G, Trazzi S. Increase in blood pressure repro-ducibility by repeated semi-automatic blood pressure measurements in the clinic environment. J Hypertens 1994;12:469–473. OS.
- Parati G, Pomidossi G, Casadei V, Mancia G. Lack of alerting reactions and pressor responses to intermittent cuff inflations during non-invasive blood pressure monitoring. Hypertension 1985;7:597–601. OS.
- Mancia G, Omboni S, Parati G, Ravogli A, Villani A, Zanchetti A. Lack of placebo effect on ambulatory blood pressure. Am J Hypertens 1995;8: 311–315. OS.
- Staessen JA, Thijs L, Clement D, Davidson C, Fagard R, Lehtonen A, Mancia G, Palatini P, O’Brien ET, Parati G, Webster J, Amery A. Ambulatory blood pressure decreases on long-term placebo treatment in older patients with isolated systolic hypertension. J Hypertens 1994;12: 1035–1039. OS.
- O’Brien E, Sheridan J, O’Malley K. Dippers and non-dippers. Lancet 1988;2:397. RV.
- Ohkubo T, Hozawa A, Yamaguchi J, Kikuya M, Ohmori K, Michimata M, Matsubara M, Hashimoto J, Hoshi H, Araki T, Tsuji I, Satoh H, Hisamichi S, Imai Y. Prognostic significance of the nocturnal decline in blood pressure in individuals with and without high 24-h blood pressure: the Ohasama study. J Hypertens 2002;20:2183–2189. OS.
- Verdecchia P, Porcellati C, Schillaci G, Borgioni C, Ciucci A, Battistelli M, Guerrieri M, Gatteschi C, Zampi I, Santucci A. Ambulatory blood pressure. An independent predictor of prognosis in essential hypertension. Hypertension 1994;24:793–801. OS.
- Metoki H, Ohkubo T, Kikuya M, Asayama K, Obara T, Hashimoto J, Totsune K, Hoshi H, Satoh H, Imai Y. Prognostic significance for stroke of a morning pressor surge and a nocturnal blood pressure decline, The Ohasama Study. Hypertension 2006;47:149–154. OS.
- Hansen TW, Jeppesen J, Rasmussen S, Ibsen H, Torp-Pedersen C. Ambulatory blood pressure monitoring and risk of cardiovascular disease: a population based study. Am J Hypertens 2006;19:243–250. OS.
- Willich SN, Goldberg RJ, Maclure M, Perriello L, Muller JE. Increased onset of sudden cardiac death in the first three hours after awakening. Am J Cardiol 1992;70:65–68. OS.
- Rocco MB, Barry J, Campbell S, Nabel E, Cook EF, Goldman L, Selwyn AP. Circadian variation of transient myocardial ischemia in patients with coronary artery disease. Circulation 1987;75:395–400. OS.
- Muller JE, Stone PH, Turi ZG, Rutherford JD, Czeisler CA, Parker C, Poole WK, Passamani E, Roberts R, Robertson T. Circadian variation in the frequency of onset of acute myocardial infarction. N Engl J Med 1985;313:1315–1322. OS.
- Elliott WJ. Circadian variation in the timing of stroke onset: a meta-analysis. Stroke 1998;29:992–996. MA.
- Millar-Craig MW, Bishop CN, Raftery EB. Circadian variation of blood-pressure. Lancet 1978;1:795–797. OS.
- Kario K, Pickering TG, Umeda Y, Hoshide S, Hoshide Y, Morinari M, Murata M, Kuroda T, Schwartz JE, Shimada K. Morning surge in blood pressure as a predictor of silent and clinical cerebrovascular disease in elderly hypertensives: a prospective study. Circulation 2003;107: 1401–1406. OS.
- Mancia G, Zanchetti A. Cardiovascular regulation during sleep. In: Orem J. editor Handbook of Physiology during Sleep. New York: Academic Press; 1980. pp. 1–55. RV.
- El-Tamimi H, Mansour M, Pepine CJ, Wargovich TJ, Chen H. Circadian variation in coronary tone in patients with stable angina. Protective role of the endothelium. Circulation 1995;92:3201–3205. OS.
- Otto ME, Svatikova A, Barretto RB, Santos S, Hoffmann M, Khandheria B, Somers V. Early morning attenuation of endothelial function in healthy humans. Circulation 2004;109:2507–2510. OS.
- Brown NJ, Agirbasli MA, Williams GH, Litchfield WR, Vaughan DE. Effect of activation and inhibition of the renin-angiotensin system on plasma PAI-1. Hypertension 1998;32:965–971. OS.
- Weber MA. The 24-hour blood pressure pattern: does it have implications for morbidity and mortality? Am J Cardiol 2002;89:27A–33A. RV.
- Undar L, Turkay C, Korkmaz L. Circadian variation in circulating platelet aggregates. Ann Med 1989;21:429–433. OS.
- Frattola A, Parati G, Cuspidi C, Albini F, Mancia G. Prognostic value of 24-hour blood pressure variability. J Hypertens 1993;11:1133–1137. OS.
- Sander D, Kukla C, Klingelhofer J, Winbeck K, Conrad B. Relationship between circadian blood pressure patterns and progression of early carotid atherosclerosis: A 3-year follow-up study. Circulation 2000; 102:1536–1541. OS.
- Verdecchia P, Borgioni C, Ciucci A, Gattobigio R, Schillaci G, Sacchi N, Santucci A, Santucci C, Reboldi G, Porcellati C. Prognostic significance of blood pressure variability in essential hypertension. Blood Press Monit 1996;1:3–11. OS.
- Mancia G, Bombelli M, Facchetti R, Madotto F, Corrao G, Quarti-Trevano F, Grassi G, Sega R. Long term prognostic value of blood pressure variability in the general population: result of the PAMELA study. Hypertension 2007; in press. OS.
- Staessen J, Fagard RH, Lijnen PJ, Van Hoof R, Amery AK. Mean and range of the ambulatory pressure in normotensive subjects from a meta-analysis of 23 studies. Am J Cardiol 1991;67:723–727. MA.
- Mancia G, Sega R, Bravi C, De Vito G, Valagussa F, Cesana G, Zanchetti A. Ambulatory blood pressure normality: results from the PAMELA Study. J Hypertens 1995;13:1377–1390. OS.
- Ohkubo T, Imai Y, Tsuji I, Nagai K, Ito S, Satoh H, Hisamichi S. Reference values for 24-hour ambulatory blood pressure monitoring based on a prognostic criterion: the Ohasama Study. Hypertension 1998;32: 255–259. OS.
- Sakuma M, Imai Y, Nagai K, Watanabe N, Sakuma H, Minami N, Satoh H, Abe K. Reproducibility of home blood pressure measurements over a 1-year period. Am J Hypertens 1997;10:798–803. OS.
- Ohkubo T, Imai Y, Tsuji I, Nagai K, Kato J, Kikuchi N, Nishiyama A, Aihara A, Sekino M, Kikuya M, Ito S, Satoh H, Hisamichi S. Home blood pressure measurement has a stronger predictive power for mortality than does screening blood pressure measurement: a population-based observation in Ohasama, Japan. J Hypertens 1998;16:971–975. OS.
- Zarnke KB, Feagan BG, Mahon JL, Feldman RD. A randomized study comparing a patient-directed hypertension management strategy with usual office-based care. Am J Hypertens 1997;10:58–67. OS.
- Pickering T, James GD, Boddie C, Hrashfield GA, Blank S, Laragh JH. How common is white coat hypertension? JAMA 1988;259:225–228. OS.
- Parati G, Ulian L, Santucci C, Omboni S, Mancia G. Difference between clinic and daytime blood pressure is not a measure of the white coat effect. Hypertension 1998;31:1185–1189. OS.
- Mancia G, Bertinieri G, Grassi G, Parati G, Pomidossi G, Ferrari A, Gregorini L, Zanchetti A. Effects of blood-pressure measurement by the doctor on patient’s blood pressure and heart rate. Lancet 1983;2: 695–698. OS.
- Mancia G, Parati G, Pomidossi G, Grassi G, Casadei R, Zanchetti A. Alerting reaction and rise in blood pressure during measurement by physician and nurse. Hypertension 1987;9:209–215. OS.
- Mancia G, Facchetti R, Bombelli M, Grassi G, Sega R. Long-term risk of mortality associated with selective and combined elevation in office, home, and ambulatory blood pressure. Hypertension 2006;47: 846–853. OS.
- Ohkubo T, Kikuya M, Metoki H, Asayama K, Obara T, Hashimoto J, Totsune K, Hoshi H, Satoh H, Imai Y. Prognosis of masked hypertension and white-coat hypertension detected by 24-h ambulatory blood pressure monitoring. J Am Coll Cardiol 2005;46:508–515. OS.
- Khattar RS, Senior R, Lahiri A. Cardiovascular outcome in white-coat versus sustained mild hypertension. A 10-year follow-up study. Circulation 1998;98:1892–1897. OS.
- Fagard RH, Staessen JA, Thijs L, Gasowski J, Bulpitt CJ, Clement D, de Leeuw PW, Dobovisek J, Jaaskivi M, Leonetti G, O’Brien E, Palatini P, Parati G, Rodicio JL, Vanhanen H, Webster J. Response to antihyperten-sive treatment in older patients with sustained or nonsustained systolic hypertension. Circulation 2000;102:1139–1144. OS.
- Bobrie G, Chatellier G, Genes N, Clerson P, Vaur L, Vaisse B, Menard J, Mallion JM. Cardiovascular prognosis of ‘masked hypertension’ detected by blood pressure self-measurement in elderly treated hypertensive patients. JAMA 2004;291:1342–1349. OS.
- Verdecchia P, Reboldi GP, Angeli F, Schillaci G, Schwartz JE, Pickering TG, Imai Y, Ohkubo T, Kario K. Short- and long-term incidence of stroke in white-coat hypertension. Hypertension 2005;45:203–208. OS.
- Sega R, Trocino G, Lanzarotti A, Carugo S, Cesana G, Schiavina R, Valagussa F, Bombelli M, Giannattasio C, Zanchetti A, Mancia G. Alterations of cardiac structure in patients with isolated office, ambulatory or home hypertension. Data from the general PAMELA population. Circulation 2001;104:1385–1392. OS.
- Wing LMH, Brown MA, Beilin LJ, Ryan P, Reid C. Reverse white-coat hypertension in older hypertensives. J Hypertens 2002;20:639–644. OS.
- Bjorklund K, Lind L, Zethelius B, Andren B, Lithell H. Isolated ambulatory hypertension predicts cardiovascular morbidity in elderly men. Circulation 2003;107:1297–1302. OS.
- Lurbe E, Torro I, Alvarez V, Nawrot T, Paya R, Redon J, Staessen JA. Prevalence, persistence, and clinical significance of masked hypertension in youth. Hypertension 2005;45:493–498. OS.
- Mancia G, Parati G. Reactivity to physical and behavioral stress and blood pressure variability in hypertension. In: Julius S, Bassett DR. (editors). Handbook of Hypertension. Vol 9. Behavioral Factors in Hypertension. Elsevier Sci Publ; 1987. pp. 104–122. RV.
- Pescatello LS, Franklin BA, Fagard R, Farquhar WB, Kelley GA, Ray CA. American College of Sports Medicine Position Stand: Exercise and Hypertension. Med Sci Sports Exerc 2004;36:533–553. GL.
- Singh JP, Larson MG, Manolio TA, O’Donnell CJ, Lauer M, Evans JC, Levy D. Blood pressure response during treadmill testing as a risk factor for new-onset hypertension: the Framingham Heart Study. Circulation 1999;99:1831–1836. OS.
- Carroll D, Smith GD, Shipley MJ, Steptoe A, Brunner EJ, Marmot MG. Blood pressure reactions to acute psychological stress and future blood pressure status: a 10-year follow-up of men in the Whitehall II study. Psychosom Med 2001;63:737–743. OS.
- Manolio TA, Burke GL, Savage PJ, Sidney S, Gardin JM, Oberman A. Exercise blood pressure response and 5-year risk of elevated blood pressure in a cohort of young adults: the CARDIA study. Am J Hypertens 1994;7: 234–241. CT.
- Fagard R, Staessen J, Amery A. Exercise blood pressure and target organ damage in essential hypertension. J Hum Hypertension 1991;5: 69–75. OS.
- Filipovsky J, Ducimetiere P, Safar M. Prognostic significance of exercise blood pressure and heart rate in middle-aged men. Hypertension 1992; 20:337–339. OS.
- Lauer MS, Levy D, Anderson KM, Plehn JF. Is there a relationship between exercise systolic blood pressure response and left ventricular mass? Ann Intern Med 1992;116:203–210. OS.
- Smith DHG, Neutel JM, Graettinger WF, Myers J, Froelicher VF, Weber MA. Impact of left ventricular hypertrophy on blood pressure responses to exercise. Am J Cardiol 1992;69:225–228. OS.
- Fagard R, Staessen J, Thijs L, Amery A. Relation of left ventricular mass and filling to exercise blood pressure and rest blood pressure. Am J Cardiol 1995;75:53–57. OS.
- Markovitz JH, Raczynski JM, Lewis CE, Flack J, Chesney M, Chettur V, Hardin JM, Johnson E. Lack of independent relationships between left ventricular mass and cardiovascular reactivity to physical and psychological stress in the CARDIA study. Am J Hypertens 1996;9: 915–923. OS.
- Fagard RH, Pardaens K, Staessen JA, Thijs L. Should exercise blood pressure be measured in clinical practice? J Hypertens 1998;16: 1215–1217. RV.
- Kokkinos P, Pittaras A, Narayan P, Faselis C, Singh S, Manolis A. Exercise capacity and blood pressure associations with left ventricular mass in prehypertensive individuals. Hypertension 2007;49:55–61. OS.
- Al’Absi M, Devereux RB, Lewis CE, Kitzman DW, Rao DC, Hopkins P, Markovitz J, Arnett DK. Blood pressure responses to acute stress and left ventricular mass. Am J Cardiol 2002;89:536–540. OS.
- Rostrup M, Smith G, Bjornstad H, Westheim A, Stokland O, Eide I. Left ventricular mass and cardiovascular reactivity in young men. Hypertension 1994;23(Suppl I):I168–I171. OS.
- Al’Absi M, Devereux RB, Rao DC, Kitzman D, Oberman A, Hopkins P, Arnett DK. Blood pressure stress reactivity and left ventricular mass in a random community sample of African-American and Caucasian men and women. Am J Cardiol 2006;97:240–244. OS.
- Fagard RH, Pardaens K, Staessen JA, Thijs L. Prognostic value of invasive hemodynamic measurements at rest and during exercise in hypertensive men. Hypertension 1996;28:31–36. OS.
- Kjeldsen SE, Mundal R, Sandvik L, Erikssen G, Thaulow E, Erikssen J. Supine and exercise systolic blood pressure predict cardiovascular death in middle-aged men. J Hypertens 2001;19:1343–1348. OS.
- Palatini P. Exaggerated blood pressure response to exercise: pathophy-siologic mechanisms and clinical relevance. J Sports Med Phys Fitness 1998;38:1–9. OS.
- O’ Rourke MF. Principles and definitions of arterial stiffness, wave reflections and pulse pressure amplification. In Safar ME, O’Rourke MF (editors), Arterial stiffness in hypertension. Handbook of Hypertension. Elsevier; 2006.Vol 23:3–19. pp.
- Morgan T, Lauri J, Bertram D, Anderson A. Effect of different antihyper-tensive drug classes on central aortic pressure. Am J Hypertens 2004; 17:118–123.
- Chen CH, Nevo E, Fetics B, Pak PH, Yin FC, Maughan WL, Kass DA. Estimation of central aortic pressure waveform by mathematical transformation of radial tonometry pressure. Validation of generalized transfer function. Circulation 1997;95:1827–1836.
- Hope SA, Tay DB, Meredith IT, Cameron JD. Use of arterial transfer functions for the derivation of aortic waveform characteristics. J Hypertens 2003;21:1299–1305.
- Williams B, Lacy PS, Thom SM, Cruickshank K, Stanton A, Collier D, Hughes AD, Thurston H, O’Rourke M. CAFE Investigators; Anglo-Scandinavian Cardiac Outcomes Trial Investigators; CAFE Steering Committee, Writing Committee. Differential impact of blood pressure-lowering drugs on central aortic pressure and clinical outcomes: principal results of the Conduit Artery Function Evaluation (CAFE) study. Circulation 2006;113:1213–1225. RT.
- Dhakam Z, McEniery CM, Yasmin, Cockcroft JR, Brown MJ, Wilkinson IB. Atenolol and eprosartan: differential effects on central blood pressure and aortic pulse wave velocity. Am J Hypertens 2006;19:214–219. RT.
- Ryden L, Standl E, Bartnik M, Van den Berghe G, Betteridge J, de Boer MJ, Cosentino F, Jonsson B, Laakso M, Malmberg K, Priori S, Ostergren J, Tuomilehto J, Thrainsdottir I. Task Force on Diabetes and Cardiovascular Diseases of the European Society of Cardiology (ESC); European Association for the Study of Diabetes (EASD). Guidelines on diabetes, pre-diabetes, and cardiovascular diseases: executive summary: The Task Force on Diabetes and Cardiovascular Diseases of the European Society of Cardiology (ESC) and of the European Association for the Study of Diabetes (EASD). Eur Heart J 2007;28:88–136. GL.
- Ridker PM. High-sensitivity C-reactive protein: potential adjunct for global risk assessment in the primary prevention of cardiovascular disease. Circulation 2001;103:1813–1818. OS.
- Wang TJ, Gona P, Larson MG, Tofler GH, Levy D, Newton-Cheh C, Jacques PF, Rifai N, Selhub J, Robins SJ, Benjamin EJ, D’Agostino RB, Vasan RS. Multiple biomarkers for the prediction of first major cardiovascular events and death. N Engl J Med 2006;355:2631–2639. OS.
- Ridker PM, Buring JE, Cook NR, Rifai N. C-reactive protein, the metabolic syndrome, and risk of incident cardiovascular events: an 8-year follow-up of 14719 initially healthy American women. Circulation 2003;107:391–397. OS.
- Sattar N, Gaw A, Scherbakova O, Ford I, O’Reilly DS, Haffner SM, Isles C, Macfarlane PW, Packard CJ, Cobbe SM, Shepherd J. Metabolic syndrome with and without C-reactive protein as a predictor of coronary heart disease and diabetes in the West Of Scotland Coronary Prevention Study. Circulation 2003;108:414–419. OS.
- Olsen MH, Wachtell K, Tuxen C, Fossum E, Bang LE, Hall C, Ibsen H, Rokkedal J, Devereux RB, Hildebrandt P. N-terminal pro-brain natriure-tic peptide predicts cardiovascular events in patients with hypertension and left ventricular hypertrophy: a LIFE study. J Hypertens 2004;22: 1597–1604. OS.
- Luft FC. Molecular genetics of human hypertension. J Hypertens 1998; 16:1871–1878. RV.
- Melander O. Genetic factors in hypertension-what is known and what does it mean? Blood Press 2001;10:254–270. RV.
- Cadman PE, O’Connor DT. Pharmacogenomics of hypertension. Curr Opin Nephrol Hypertens 2003;12:61–70. RV.
- Lifton RP, Gharavi AG, Geller DS. Molecular mechanisms of human hypertension. Cell 2001;104:545–556. RV.
- Jensen JS, Feldt-Rasmussen B, Strandgaard S, Schroll M, Borch-Johnsen K. Arterial hypertension microalbuminuria risk of ischemic heart disease. Hypertension 2000;35:898–903. OS.
- De Leeuw PW, Ruilope LM, Palmer CR, Brown MJ, Castaigne A, Mancia G, Rosenthal T, Wagener G. Clinical significance of renal function in hypertensive patients at high risk: results from the INSIGHT trial. Arch Intern Med 2004;164:2459–2464. RT.
- Sarnak MJ, Levey AS, Schoolwerth AC, Coresh J, Culleton B, Hamm LL, McCullough PA, Kasiske BL, Kelepouris E, Klag MJ, Parfrey P, Pfeffer M, Raij L, Spinosa DJ, Wilson PW. American Heart Association Councils on Kidney in Cardiovascular Disease, High Blood Pressure Research, Clinical Cardiology, and Epidemiology and Prevention. Kidney disease as a risk factor for development of cardiovascular disease: a statement from the American Heart Association Councils on Kidney in Cardiovascular Disease, High Blood Pressure Research, Clinical Cardiology, and Epidemiology and Prevention. Circulation 2003;108:2154–2169. GL.
- Gerstein HC, Mann JF, Yi Q, Zinman B, Dinneen SF, Hoogwerf B, Halle JP, Young J, Rashkow A, Joyce C, Nawaz S, Yusuf S. HOPE Study Investigators. Albuminuria and risk of cardiovascular events, death, and heart failure in diabetic and nondiabetic individuals. JAMA 2001;286: 421–426. OS.
- Wachtell K, Ibsen H, Olsen MH, Borch-Johnsen K, Lindholm LH, Mogensen CE, Dahlof B, Devereux RB, Beevers G, de Faire U, Fyhrquist F, Julius S, Kjeldsen SE, Kristianson K, Lederballe-Pedersen O, Nieminen MS, Okin PM, Omvik P, Oparil S, Wedel H, Snapinn SM, Aurup P. Albuminuria and cardiovascular risk in hypertensive patients with left ventricular hypertrophy: the LIFE study. Ann Intern Med 2003;139:901–906. OS.
- Jager A, Kostense PJ, Ruhe HG, Heine RJ, Nijpels G, Dekker JM, Bouter LM, Stehouwer CD. Microalbuminuria and peripheral arterial disease are independent predictors of cardiovascular and all-cause mortality, especially among hypertensive subjects: five-year follow-up of the Hoorn Study. Arterioscler Thromb Vasc Biol 1999;19:617–624. OS.
- Bigazzi R, Bianchi S, Baldari D, Campese VM. Microalbuminuria predicts cardiovascular events and renal insufficiency in patients with essential hypertension. J Hypertens 1998;16:1325–1333. OS.
- Hillege HL, Fidler V, Diercks GF, van Gilst WH, de Zeeuw D, van Veldhuisen DJ, Gans RO, Janssen WM, Grobbee DE, de Jong PE. Prevention of Renal, Vascular End Stage Disease (PREVEND) Study Group. Urinary albumin excretion predicts cardiovascular and noncar-diovascular mortality in general population. Circulation 2002;106: 1777–1782. OS.
- National Kidney Foundation. Executive summary. Am J Kid Dis 2004; 43(Suppl. 1):S16–S33. RV.
- Levy D, Salomon M, D’Agostino RB, Belanger AJ, Kannel WB. Prognostic implications of baseline electrocardiographic features and their serial changes in subjects with left ventricular hypertrophy. Circulation 1994;90:1786–1793. OS.
- Levy D, Garrison RJ, Savage DD, Kannel WB, Castelli WP. Prognostic implications of echocardiographically determined left ventricular mass in the Framingham Heart Study. N Engl J Med 1990;322:1561–1566. OS.
- Koren MJ, Devereux RB, Casale PN, Savage DD, Laragh JH. Relation of left ventricular mass and geometry to morbidity and mortality in uncomplicated essential hypertension. Ann Intern Med 1991;114: 345–352. OS.
- Salonen JT, Salonen R. Ultrasound B-mode imaging in observational studies of atherosclerotic progression. Circulation 1993;87(Suppl II): II56–II65. OS.
- Bots ML, Hoes AW, Koudstaal PJ, Hofman A, Grobbee DE. Common carotid intima-media thickness and risk of stroke and myocardial infarction: The Rotterdam Study. Circulation 1997;96:1432–1437. OS.
- Hodis HN, Mack WJ, LaBree L, Selzer RH, Liu CR, Liu CH, Azen SP. The role of carotid arterial intima-media thickness in predicting clinical coronary events. Ann Intern Med 1998;128:262–269. OS.
- O’Leary DH, Polak JF, Kronmal RA, Manolio TA, Burke GL, Wolfson SK Jr. Carotid-artery intima and media thickness as a risk factor for myocardial infarction and stroke in older adults. Cardiovascular Health Study Collaborative Research Group. N Engl J Med 1999;340:14–22. OS.
- Cuspidi C, Ambrosioni E, Mancia G, Pessina AC, Trimarco B, Zanchetti A. Role of echocardiography and carotid ultrasonography in stratifying risk in patients with essential hypertension: the Assessment of Prognostic Risk Observational Survey. J Hypertens 2002;20:1307–1314. OS.
- Okin PM, Devereux RB, Jern S, Kjeldsen SE, Julius S, Nieminen MS, Snapinn S, Harris KE, Aurup P, Edelman JM, Wedel H, Lindholm LH, Dahlof B. LIFE Study Investigators. Regression of electrocardiographic left ventricular hypertrophy during antihypertensive treatment and the prediction of major cardiovascular events. JAMA 2004;292: 2343–2349. OS.
- Fagard RH, Staessen JA, Thijs L, Celis H, Birkenhager WH, Bulpitt CJ, de Leeuw PW, Leonetti G, Sarti C, Tuomilehto J, Webster J, Yodfat Y. Systolic Hypertension in Europe (Syst-Eur) Trial Investigators. Prognostic significance of electrocardiographic voltages and their serial changes in elderly with systolic hypertension. Hypertension 2004;44:459–464. OS.
- La Rovere MT, Pinna GD, Maestri R, Mortara A, Capomolla S, Febo O, Ferrari R, Franchini M, Gnemmi M, Opasich C, Riccardi PG, Traversi E, Cobelli F. Short-term heart rate variability strongly predicts sudden cardiac death in chronic heart failure patients. Circulation 2003;107: 565–570. OS.
- Bigger JT Jr, Fleiss JL, Steinman RC, Rolnitzky LM, Kleiger RE, Rottman JN. Frequency domain measures of heart period variability and mortality after myocardial infarction. Circulation 1992;85: 164–171. OS.
- Kleiger RE, Miller JP, Bigger JT Jr, Moss AJ, for the Multicentre Post-Infarction Research Group. Decreased heart rate variability and its association with increased mortality after acute myocardial infarction. Am J Cardiol 1987;59:256–262. OS.
- Reichek N, Devereux RB. Left ventricular hypertrophy: relationship of anatomic, echocardiographic and electrocardiographic findings. Circulation 1981;63:1391–1398. OS.
- Devereux RB, Alonso DR, Lutas EM, Gottlieb GJ, Campo E, Sachs I, Reichek N. Echocardiographic assessment of left ventricular hypertrophy: comparison to necropsy findings. Am J Cardiol 1986;57: 450–458. OS.
- Lang RM, Bierig M, Devereux RB, Flachskampf FA, Foster E, Pellikka PA, Picard MH, Roman MJ, Seward J, Shanewise J, Solomon S, Spencer KT, St John Sutton M, Stewart W. American Society of Echocardiography’s Nomenclature and Standards Committee; Task Force on Chamber Quantification; American College of Cardiology Echocardiography Committee; American Heart Association; European Association of Echocar-diography. European Society of Cardiology. Recommendations for chamber quantification. Eur J Echocardiogr 2006;7:79–108. GL.
- Jennings G, Wong J. Reversibility of left ventricular hypertrophy and malfunction by antihypertensy treatment. In: Hansson L, Birkenhager WH (editors). Handbook of Hypertension. Amsterdam: Elsevier Science; 1997. Vol 18, pp. 184–223. RV.
- Muiesan ML, Salvetti M, Monteduro C, Bonzi B, Paini A, Viola S, Poisa P, Rizzoni D, Castellano M, Agabiti-Rosei E. Left ventricular concentric geometry during treatment adversely affects cardiovascular prognosis in hypertensive patients. Hypertension 2004;43:731–738. OS.
- De Simone G, Devereux RB, Koren MJ, Mensah GA, Casale PN, Laragh JH. Midwall left ventricular mechanics. An independent predictor of cardiovascular risk in arterial hypertension. Circulation 1996;93: 259–265. OS.
- Aurigemma GP, Gottdiener JS, Shemanski L, Gardin J, Kitzman D. Predictive value of systolic and diastolic function for incident congestive heart failure in the elderly: The Cardiovascular Health Study. J Am Coll Cardiol 2001;37:1042–1048. OS.
- Swedberg K, Cleland J, Dargie H, Drexler H, Follath F, Komajda M, Tavazzi L, Smiseth OA, Gavazzi A, Haverich A, Hoes A, Jaarsma T, Korewicki J, Levy S, Linde C, Lopez-Sendon JL, Nieminen MS, Pierard L, Remme WJ. Task Force for the Diagnosis, Treatment of Chronic Heart Failure of the European Society of Cardiology. Guidelines for the diagnosis and treatment of chronic heart failure: executive summary (update 2005). The Task Force for the Diagnosis and Treatment of Chronic Heart Failure of the European Society of Cardiology. Eur Heart J 2005;26:1115–1140. GL.
- Ogunyankin KO, Burggraf GW, Abiose AK, Malik PG. Validity of revised Doppler echocardiographic algorithms and composite clinical and angio-graphic data in diagnosis of diastolic dysfunction. Echocardiography 2006;23:817–828. OS.
- Bursi F, Weston SA, Redfield MM, Jacobsen SJ, Pakhomov S, Nkomo VT, Meverden RA, Roger VL. Systolic and diastolic heart failure in the community. JAMA 2006;296:2209–2216. OS.
- Zanchetti A, Agabiti-Rosei E, Ambrosioni E, Chiariello N, Leonetti G, Mancia G, Pessina AC, Rizzon P, Salvetti A, Trimarco B, Volpe M. Left ventricular diastolic dysfunction in a cohort of hypertensive patients attending hospital outpatient clinics in Italy, the APROS-DIADYS project. J Hypertension 2006;24(suppl 6):41. (abstract). OS.
- Tsang TS, Barnes ME, Gersh BJ, Bailey KR, Seward JB. Risks for atrial fibrillation and congestive heart failure in patients >65 years of age with abnormal left ventricular diastolic relaxation. Am J Cardiol 2004; 93:54–58. OS.
- Redfield MM, Jacobsen SJ, Burnett JC Jr, Mahoney DW, Bailey KR, Rodeheffer RJ. Burden of systolic and diastolic ventricular dysfunction in the community: appreciating the scope of the heart failure epidemic. JAMA 2003;289:194–202. OS.
- Bella JN, Palmieri V, Roman MJ, Liu JE, Welty TK, Lee ET, Fabsitz RR, Howard BV, Devereux RB. Mitral ratio of peak early to late diastolic filling velocity as a predictor of mortality in middle-aged and elderly adults. The Strong Heart Study. Circulation 2002;105:1928–1933. OS.
- Laukkanen JA, Kurl S, Eranen J, Huttunen M, Salonen JT. Left atrium size and the risk of cardiovascular death in middle-aged men. Arch Intern Med 2005;165:1788–1793. OS.
- Verdecchia P, Reboldi G, Gattobigio R, Bentivoglio M, Borgioni C, Angeli F, Carluccio E, Sardone MG, Porcellati C. Atrial fibrillation in hypertension: predictors and outcome. Hypertension 2003;41: 218–223. OS.
- Kizer JR, Bella JN, Palmieri V, Liu JE, Best LG, Lee ET, Roman MJ, Devereux RB. Left atrial diameter as an independent predictor of first clinical cardiovascular events in middle-aged and elderly adults: the Strong Heart Study (SHS). Am Heart J 2006;151:412–418. OS.
- Ciulla M, Paliotti R, Hess DB, Tjahja E, Campbell SE, Magrini F, Weber KT. Echocardiographic patterns of myocardial fibrosis in hypertensive patients: endomyocardial biopsy versus ultrasonic tissue characterization. J Am Soc Echocardiogr 1997;10:657–664. OS.
- Hoyt RM, Skorton DJ, Collins SM, Melton HE. Ultrasonic backscatter and collagen in normal ventricular myocardium. Circulation 1984;69: 775–782. OS.
- Ciulla MM, Paliotti R, Esposito A, Diez J, Lopez B, Dahlof B, Nicholls MG, Smith RD, Gilles L, Magrini F, Zanchetti A. Different effects of antihypertensive therapies based on losartan or atenolol on ultrasound and biochemical markers of myocardial fibrosis: results of a randomized trial. Circulation 2004;110:552–557. RT
- Zanchetti A, Bond MG, Hennig M, Neiss A, Mancia G, Dal Palu C, Hansson L, Magnani B, Rahn KH, Reid JL, Rodicio J, Safar M, Eckes L, Rizzini P. European Lacidipine Study on Atherosclerosis investigators. Calcium antagonist lacidipine slows down progression of asymptomatic carotid atherosclerosis: principal results of the European Lacidipine Study on Atherosclerosis (ELSA), a randomized, double-blind, long-term trial. Circulation 2002;106:2422–2427. RT.
- Zanchetti A, Bond MG, Hennig M, Tang R, Hollweck R, Mancia G, Eckes L, Micheli D. ELSA Investigators. Absolute and relative changes in carotid intima-media thickness and atherosclerotic plaques during long-term antihypertensive treatment: further results of the European Lacidipine Study on Atherosclerosis (ELSA). J Hypertens 2004;22: 1201–1212. RT.
- Zanchetti A, Agabiti Rosei E, Dal Palu C, Leonetti G, Magnani B, Pessina A. The Verapamil in Hypertension and Atherosclerosis Study (VHAS): results of long-term randomized treatment with either verapamil or chlorthalidone on carotid intima-media thickness. J Hypertens 1998;16:1667–1676. RT.
- Hiatt WR. Medical treatment of peripheral arterial disease and claudication. N Engl J Med 2001;344:1608–1621. RV.
- Vogt MT, Cauley JA, Newman AB, Kuller LH, Hulley SB. Decreased ankle/ arm blood pressure index and mortality in elderly women. JAMA 1993; 270:465–469. OS.
- McKenna M, Wolfson S, Kuller L. The ratio of ankle and arm arterial pressure as an independent predictor of mortality. Atherosclerosis 1991;87:119–128. OS.
- Vogt MT, McKenna M, Anderson SJ, Wolfson SK, Kuller LH. The relationship between ankle-arm index and mortality in older men and women. J Am Geriatr Soc 1993;41:523–530. OS.
- Burek KA, Sutton-Tyrrell K, Brooks MM, Naydeck B, Keller N, Sellers MA, Roubin G, Jandova R, Rihal CS. Prognostic importance of lower extremity arterial disease in patients undergoing coronary revascularization in the Bypass Angioplasty Revascularization Investigation (BARI). J Am Coll Cardiol 1999;34:716–721. OS.
- Safar ME, Levy BI, Struijker-Boudier H. Current perspectives on arterial stiffness and pulse pressure in hypertension and cardiovascular diseases. Circulation 2003;107:2864–2869. RV.
- Laurent S, Katsahian S, Fassot C, Tropeano AI, Laloux B, Boutouyrie P. Aortic stiffness is an independent predictor of fatal stroke in essential hypertension. Stroke 2003;34:1203–1206. OS.
- Boutouyrie P, Tropeano AI, Asmar R, Gautier I, Benetos A, Lacolley P, Laurent S. Aortic stiffness is an independent predictor of primary coronary events in hypertensive patients: a longitudinal study. Hypertension 2002;39:10–15. OS.
- Park JB, Schiffrin EL. Small artery remodeling is the most prevalent (earliest?) form of target organ damage in mild essential hypertension. J Hypertension 2001;19:921–930. OS.
- Korsgaard N, Aalkjaer C, Heagerty AM, Izzard AS, Mulvany MJ. Histology of subcutaneous small arteries from patients with essential hypertension. Hypertension 1993;22:523–526.
- Rizzoni D, Porteri E, Guelfi D, Muiesan ML, Valentini U, Cimino A, Girelli A, Rodella L, Bianchi R, Sleiman I, Agabiti-Rosei E. Structural alterations in subcutaneous small arteries of normotensive and hypertensive patients with non-insulin-dependent diabetes mellitus. Circulation 2001;103:1238–1244.
- Schofield I, Malik R, Izzard A, Austin C, Heagerty A. Vascular structural and functional changes in type 2 diabetes mellitus: evidence for the roles of abnormal myogenic responsiveness and dyslipidemia. Circulation 2002;106:3037–3043. OS.
- Rizzoni D, Porteri E, Boari GE, De Ciuceis C, Sleiman I, Muiesan ML, Castellano M, Miclini M, Agabiti-Rosei E. Prognostic significance of small-artery structure in hypertension. Circulation 2003;108: 2230–2235.
- Greenland P, Gaziano JM. Clinical practice. Selecting asymptomatic patients for coronary computed tomography or electrocardiographic exercise testing. N Engl J Med 2003;349:465–473. RV.
- Heitzer T, Schlinzig T, Krohn K, Meinertz T, Munzel T. Endothelial dysfunction, oxidative stress, and risk of cardiovascular events in patients with coronary artery disease. Circulation 2001;104:2673–2678. OS.
- Halcox JP, Schenke WH, Zalos G, Mincemoyer R, Prasad A, Waclawiw MA, Nour KR, Quyyumi AA. Prognostic value of coronary vascular endothelial dysfunction. Circulation 2002;106:653–665. OS.
- Taddei S, Salvetti A. Endothelial dysfunction in essential hypertension: clinical implications. J Hypertens 2002;20:1671–1674. RV.
- Werner N, Kosiol S, Schiegl T, Ahlers P, Walenta K, Link A, Bohm M, Nickenig G. Circulating endothelial progenitor cells and cardiovascular outcomes. N Engl J Med 2005;353:999–1007. OS.
- Stevens LA, Coresh J, Greene T, Levey AS. Assessing kidney function-measured and estimated glomerular filtration rate. N Engl J Med 2006;354:2473–2483.
- Moe S, Drueke T, Cunningham J, Goodman W, Martin K, Olgaard K, Ott S, Sprague S, Lameire N, Eknoyan G, Kidney Disease: Improving Global Outcomes (KDIGO). Definition and classification of chronic kidney disease: a position statement from Kidney Disease: Improving Global Outcomes (KDIGO). Kidney Int 2005;67:2089–2100. GL.
- Shlipak MG, Katz R, Sarnak MJ, Fried LF, Newman AB, Stehman-Breen C, Seliger SL, Kestenbaum B, Psaty B, Tracy RP, Siscovick DS. Cystatin C and prognosis for cardiovascular and kidney outcomes in elderly persons without chronic kidney disease. Ann Intern Med 2006;145:237–246. OS.
- Culleton BF, Larson MG, Wilson PW, Evans JC, Parfrey PS, Levy D. Cardiovascular disease and mortality in a community-based cohort with mild renal insufficiency. Kidney Int 1999;56:2214–2219. OS.
- Parving HH. Initiation and progression of diabetic nephropathy. N Engl J Med 1996;335:1682–1683. RV.
- Ruilope LM, Rodicio JL. Clinical relevance of proteinuria and micro-albuminuria. Curr Opin Nephrol Hypertens 1993;2:962–967. RV.
- Redon J, Williams B. Microalbuminuria in essential hypertension: redefining the threshold. J Hypertens 2002;20:353–355. RV.
- Arnlov J, Evans JC, Meigs JB, Wang TJ, Fox CS, Levy D, Benjamin EJ, D’Agostino RB, Vasan RS. Low-grade albuminuria and incidence of cardiovascular disease events in nonhypertensive and nondiabetic individuals: the Framingham Heart Study. Circulation 2005;112:969–975. OS.
- Zanchetti A, Hansson L, Dahlof B, Elmfeldt D, Kjeldsen S, Kolloch R, Larochelle P, McInnes GT, Mallion JM, Ruilope L, Wedel H. Effects of individual risk factors on the incidence of cardiovascular events in the treated hypertensive patients of the Hypertension Optimal Treatment Study. HOT Study Group. J Hypertens 2001;19:1149–1159. OS.
- Ruilope LM, Salvetti A, Jamerson K, Hansson L, Warnold I, Wedel H, Zanchetti A. Renal function and intensive lowering of blood pressure in hypertensive participants of the Hypertension Optimal Treatment (HOT) study. J Am Soc Nephrol 2001;12:218–225. RT.
- De Leeuw PW, Thijs L, Birkenhager WH, Voyaki SM, Efstratopoulos AD, Fagard RH, Leonetti G, Nachev C, Petrie JC, Rodicio JL, Rosenfeld JJ,Sarti C, Staessen JA. Systolic Hypertension in Europe (Syst-Eur) Trial Investigators. Prognostic significance of renal function in elderly patients with isolated systolic hypertension: results from the Syst-Eur trial. J Am Soc Nephrol 2002;13:2213–2222. OS.
- Segura J, Ruilope LM, Zanchetti A. On the importance of estimating renal function for cardiovascular risk assessment. J Hypertens 2004; 22:1635–1639. RV.
- Rahman M, Pressel S, Davis BR, Nwachuku C, Wright JT Jr, Whelton PK, Barzilay J, Batuman V, Eckfeldt JH, Farber MA, Franklin S, Henriquez M, Kopyt N, Louis GT, Saklayen M, Stanford C, Walworth C, Ward H, Wiegmann T. ALLHAT Collaborative Research Group. Cardiovascular outcomes in high-risk hypertensive patients stratified by baseline glomeru-lar filtration rate. Ann Intern Med 2006;144:172–180. OS.
- Keith NH, Wagener HP, Barker MW. Some different types of essential hypertension: their course and prognosis. Am J Med Sci 1939;197: 332–343. OS.
- Cuspidi C, Macca G, Salerno M, Michev L, Fusi V, Severgnini B, Corti C, Meani S, Magrini F, Zanchetti A. Evaluation of target organ damage in arterial hypertension: which role for qualitative funduscopic examination? Ital Heart J 2001;2:702–706. OS.
- Dimmitt SB, West JN, Eames SM, Gibson JM, Gosling P, Littler WA. Usefulness of ophthalmoscopy in mild to moderate hypertension. Lancet 1989;1:1103–1106. OS.
- Fuchs FD, Maestri MK, Bredemeier M, Cardozo SE, Moreira FC, Wainstein MV, Moreira WD, Moreira LB. Study of the usefulness of optic fundi examination of patients with hypertension in a clinical setting. J Hum Hypertens 1995;9:547–551. OS.
- Wong TY, Klein R, Sharrett AR, Duncan BB, Couper DJ, Tielsch JM, Klein BE, Hubbard LD. Retinal arteriolar narrowing and risk of coronary heart disease in men and women. The Atherosclerosis Risk in Communities Study. JAMA 2002;287:1153–1159. OS.
- Wong TY, Klein R, Sharrett AR, Couper DJ, Klein BE, Liao DP, Hubbard LD, Mosley TH. ARIC Investigators. Atheroslerosis Risk in Communities Study. Retinal microvascular abnormalities and incident stroke: the Atherosclerosis Risk in Communities Study. Lancet 2001;358:1134–1140. OS.
- Martinez-Perez ME, Hughes AD, Stanton AV, Thom SA, Chapman N, Bharath AA, Parker KH. Retinal vascular tree morphology: a semiautomatic quantification. IEEE Trans Biomed Eng 2002;49:912–917.
- Hughes AD, Martinez-Perez E, Jabbar AS, Hassan A, Witt NW, Mistry PD, Chapman N, Stanton AV, Beevers G, Pedrinelli R, Parker KH, Thom SA. Quantification of topological changes in retinal vascular architecture in essential and malignant hypertension. J Hypertens 2006;24:889–894.
- Antonios TF, Singer DR, Markandu ND, Mortimer PS, MacGregor GA. Rarefaction of skin capillaries in borderline essential hypertension suggests an early structural abnormality. Hypertension 1999;34:655–658. OS.
- Noon JP, Walker BR, Webb DJ, Shore AC, Holton DW, Edwards HV, Watt GC. Impaired microvascular dilatation and capillary rarefaction in young adults with a predisposition to high blood pressure. J Clin Invest 1997;99:1873–1879. OS.
- Price TR, Manolio TA, Kronmal RA, Kittner SJ, Yue NC, Robbins J, Anton-Culver H, O’Leary DH. Silent brain infarction on magnetic resonance imaging and neurological abnormalities in community-dwelling older adults: the Cardiovascular Health Study. Stroke 1997;28: 1158–1164. OS.
- Liao D, Cooper L, Cai J, Toole JF, Bryan NR, Hutchinson RG, Tyroler HA. Presence and severity of cerebral white matter lesions and hypertension, its treatment, and its control: The ARIC Study. Stroke 1996; 27:2262–2270. OS.
- Vermeer SE, Koudstaal PJ, Oudkerk M, Hofman A, Breteler MM. Prevalence and risk factors of silent brain infarcts in the population-based Rotterdam Scan Study. Stroke 2002;33:21–25. OS.
- Longstreth WT Jr, Manolio TA, Arnold A, Burke GL, Bryan N, Jungreis CA, Enright PL, O’Leary D, Fried L. Clinical correlates of white matter findings on cranial magnetic resonance imaging of 3301 elderly people. The Cardiovascular Health Study. Stroke 1996;27:1274–1282. OS.
- Prins ND, van Dijk EJ, den Heijer T, Vermeer SE, Koudstaal PJ, Oudkerk M, Hofman A, Breteler MM. Cerebral white matter lesions and the risk of dementia. Arch Neurol 2004;61:1531–1534. OS.
- Vermeer SE, Hollander M, van Dijk EJ, Hofman A, Koudstaal PJ, Breteler MM, Rotterdam Scan Study. Silent brain infarcts and white matter lesions increase stroke risk in the general population: the Rotterdam Scan Study. Stroke 2000;34:1126–1129. OS.
- Skoog I, Lernfelt B, Landahl S, Palmertz B, Andreasson LA, Nilsson L, Persson G, Oden A, Svanborg A. 15-year longitudinal study of blood pressure dementia. Lancet 1996;347:1141–1145. OS.
- Kilander L, Nyman H, Boberg M, Hansson L, Lithell H. Hypertension is related to cognitive impairment: A 20-year follow-up of 999 men. Hypertension 1998;31:780–786. OS.
- Launer LJ, Masaki K, Petrovitch H, Foley D, Havlik RJ. The association between midlife blood pressure levels and late-life cognitive function. The Honolulu-Asia Aging Study. JAMA 1995;274:1846–1851. OS.
- Mancia G. Role of outcome trials in providing information on antihyper-tensive treatment: importance and limitations. Am J Hypertens 2006; 19:1–7. RV.
- Zanchetti A. Evidence-based medicine in hypertension: what type of evidence? J Hypertens 2005;23:1113–1120. RV.
- Forette F, Seux ML, Staessen JA, Thijs L, Babarskiene MR, Babeanu S, Bossini A, Fagard R, Gil-Extremera B, Laks T, Kobalava Z, Sarti C, Tuomilehto J, Vanhanen H, Webster J, Yodfat Y, Birkenhager WH. Systolic Hypertension in Europe Investigators. The prevention of dementia with antihypertensive treatment: new evidence from the Systolic Hypertension in Europe (Syst-Eur) study. Arch Intern Med 2002;162: 2046–2052. CT.
- Forette F, Seux ML, Staessen JA, Thijs L, Babarskiene MR, Babeanu S, Bossini A, Fagard R, Gil-Extremera B, Laks T, Kobalava Z, Sarti C, Tuomilehto J, Vanhanen H, Webster J, Yodfat Y, Birkenhager WH. Systolic Hypertension in Europe Investigators. Systolic Hypertension in Europe (Syst-Eur) Trial Investigators. Effects of immediate versus delayed anti-hypertensive therapy on outcome in the Systolic Hypertension in Europe Trial. J Hypertens 2004;22:847–857. CT.
- Mann JF, Gerstein HC, Pogue J, Bosch J, Yusuf S. Renal insufficiency as a predictor of cardiovascular outcomes and the impact of ramipril: the HOPE randomized trial. Ann Intern Med 2001;134:629–636. CT.
- Veterans Administration Cooperative Study Group on Antihypertensive Agents. Effects of treatment on morbidity in hypertension. II. Results in patients with diastolic blood pressure averaging 115 through 129 mmHg. JAMA 1967;202:1026–1034. RT.
- Medical Research Council Working Party. MRC trial of treatment of mild hypertension: principal results. Medical Research Council. BMJ 1985; 291:97–104. RT.
- SHEP Collaborative Research Group. Prevention of stroke by antihyper-tensive drug treatment in older persons with isolated systolic hypertension: final results of the Systolic Hypertension in the Elderly Program (SHEP). JAMA 1991;265:3255–3264. RT.
- Dahlof B, Lindholm LH, Hansson L, Schersten B, Ekbom T, Wester PO. Morbidity and mortality in the Swedish Trial in Old Patients with Hypertension (STOP-Hypertension). Lancet 1991;338:1281–1285. RT.
- Amery A, Birkenhager W, Brixko P, Bulpitt C, Clement D, Deruyttere M, De Schaepdryver A, Dollery C, Fagard R, Forette F. Mortality and morbidity results from the European Working Party on High Blood Pressure in the Elderly trial. Lancet 1985;1:1349–1354. RT.
- PROGRESS Collaborative Study Group. Randomised trial of perindopril based blood pressure-lowering regimen among 6108 individuals with previous stroke or transient ischaemic attack. Lancet 2001;358: 1033–1041. RT.
- Staessen JA, Fagard R, Thijs L, Celis H, Arabidze GG, Birkenhager WH, Bulpitt CJ, de Leeuw PW, Dollery CT, Fletcher AE, Forette F, Leonetti G, Nachev C, O’Brien ET, Rosenfeld J, Rodicio JL, Tuomilehto J, Zanchetti A. for the Systolic Hypertension in Europe (Syst-Eur) Trial Investigators. Randomised double-blind comparison of placebo and active treatment for older patients with isolated systolic hypertension. Lancet 1997;350:757–764. RT.
- Gong L, Zhang W, Zhu Y, Zhu J, Kong D, Page V, Ghadirian P, LeLorier J, Hamet P. Shanghai trial of nifedipine in the elderly (STONE). J Hypertens 1996;16:1237–1245. CT.
- Liu L, Wang JL, Gong L, Liu G, Staessen JA. For the Syst-China Collaborative Group. Comparison of active treatment and placebo in older Chinese patients with isolated systolic hypertension. J Hypertens 1998;16:1823–1829. CT.
- Coope J, Warrender TS. Randomised trial of treatment of hypertension in elderly patients in primary care. Br Med J 1986;293:1145–1151. RT.
- MRC Working Party. Medical Research Council trial of treatmeant of hypertension in older adults: principal results. Br Med J 1992;304: 405–412. RT.
- PATS Collaborative Group. Post-stroke antihypertensive treatment study. Chin Med J 1995;108:710–717. RT.
- Helgeland A. Treatment of mild hypertension: a five year controlled drug trial. The Oslo study. Am J Med 1980;69:725–732. RT.
- Management Committee. The Australian therapeutic trial in mild hypertension. Lancet 1980;1:1261–1267. RT.
- Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different blood-pressure-lowering regimens on major cardiovascular events: results of prospectively-designed overviews of randomised trials. Lancet 2003;362:1527–1535. MA.
- Staessen JA, Wang JG, Thijs L. Cardiovascular prevention and blood pressure reduction: a quantitative overview updated until 1 March 2003. J Hypertens 2003;21:1055–1076. MA.
- Staessen JA, Gasowski J, Wang JG, Thijs L, Den Hond E, Boissel JP, Coope J, Ekbom T, Gueyffier F, Liu L, Kerlikowske K, Pocock S, Fagard RH. Risks of untreated and treated isolated systolic hypertension in the elderly: meta-analysis of outcome trials. Lancet 2000;355: 865–872. MA.
- Gueyffier F, Boutitie F, Boissel JP, Pocock S, Coope J, Cutler J, Ekbom T, Fagard R, Friedman L, Perry M, Prineas R, Schron E. The effect of anti-hypertensive drug treatment on cardiovascular outcomes in women and men. Results from a meta-analysis of individual patient data randomised controlled trials. Ann Intern Med 1997;126:761–767. MA.
- Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different blood pressure-lowering regimens on major cardiovascular events in individuals with and without diabetes mellitus. Results of pro-spectively designed overviews of randomized trials. Arch Intern Med 2005;165:1410–1419. MA.
- Bradley HA, Wiysonge CS, Volmink JA, Mayosi BM, Opie LH. How strong is the evidence for use of beta-blockers as first-line therapy for hypertension? Systematic review and meta-analysis. J Hypertens 2006;24: 2131–2141. MA.
- Neal B, MacMahon S, Chapman N; Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of ACE inhibitors, calcium antagonists, and other blood-pressure-lowering drugs: results of prospectively designed overviews of randomised trials. Blood Pressure Lowering Treatment Trialists’ Collaboration. Lancet 2000;356:1955–1964.
- Brewster LM, van Montfrans GA, Kleijnen J. Systematic review: antihy-pertensive drug therapy in black patients. Ann Intern Med 2004;141: 614–627. MA.
- The Heart Outcomes Prevention Evaluation Study Investigators. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. N Engl J Med 2000;342:145–153. RT.
- Liu L, Zhang Y, Liu G, Li W, Zhang X, Zanchetti A. FEVER Study Group. The Felodipine Event Reduction (FEVER) Study: a randomized long-term placebo-controlled trial in Chinese hypertensive patients. J Hypertens 2005;23:2157–2172. RT.
- The EURopean trial On reduction of cardiac events with Perindopril in stable coronary Artery disease Investigators. On reduction of cardiac events with Perindopril in stable coronary Artery disease Investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double-blind, placebo-controlled, multicentre trial (the EUROPA study). Lancet 2003; 362:782–788. RT.
- Poole-Wilson PA, Lubsen J, Kirwan BA, van Dalen FJ, Wagener G, Danchin N, Just H, Fox KA, Pocock SJ, Clayton TC, Motro M, Parker JD, Bourassa MG, Dart AM, Hildebrandt P, Hjalmarson A, Kragten JA, Molhoek GP, Otterstad JE, Seabra-Gomes R, Soler-Soler J, Weber S. A Coronary disease Trial Investigating Outcome with Nifedipine gastrointestinal therapeutic system investigators. Effect of long-acting nifedipine on mortality and cardiovascular morbidity in patients with stable angina requiring treatment (ACTION trial): randomised controlled trial. Lancet 2004;364:849–857. RT.
- Lubsen J, Wagener G, Kirwan BA, de Brouwer S, Poole-Wilson PA. ACTION (A Coronary disease Trial Investigating Outcome with Nifedipine GITS) investigators. Effect of long-acting nifedipine on mortality and cardiovascular morbidity in patients with symptomatic stable angina and hypertension: the ACTION trial. J Hypertens 2005;23:641–648. CT.
- Nissen SE, Tuzcu EM, Libby P, Thompson PD, Ghali M, Garza D, Berman L, Shi H, Buebendorf E, Topol EJ. CAMELOT Investigators. Effect of antihy-pertensive agents on cardiorprovascular events in patients with coronary disease and normal blood pressure: the CAMELOT study: a randomized controlled trial. JAMA 2004;292:2217–2225. RT.
- The PEACE trial investigators. Angiotensin-converting-enzyme inhibition in stable coronary artery disease. New Engl J Med 2004;351:2058–2068. RT.
- Lithell H, Hansson L, Skoog I, Elmfeldt D, Hofman A, Olofsson B, Trenkwalder P, Zanchetti A. SCOPE Study Group. The Study on Cognition and Prognosis in the Elderly (SCOPE). Principal results of a randomised double-blind intervention trial. J Hypertens 2003;21:875–886. RT.
- Brenner BM, Cooper ME, de Zeeuw D, Keane WF, Mitch WE, Parving HH, Remuzzi G, Snapinn SM, Zhang Z, Shahinfar S. RENAAL StudyInvestigators. Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med 2001; 345:861–869. RT.
- Lewis EJ, Hunsicker LG, Clarke WR, Berl T, Pohl MA, Lewis JB, Ritz E, Atkins RC, Rohde R, Raz I Collaborative Study Group. Renoprotective effect of the angiotensin-receptor antagonist irbesartan in patients with nephropathy due to type 2 diabetes. N Engl J Med 2001;345: 851–860. RT.
- Pourdjabbar AM, Lapointe N, Rouleau J-L. Angiotensin receptor block-ers: Powerful evidence with cardiovascular outcomes? Can J Cardiol 2002;18(Suppl A):7A–14A. MA.
- Hansson L, Zanchetti A, Carruthers SG, Dahlof B, Elmfeldt D, Julius S, Menard J, Rahn KH, Wedel H, Westerling S. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomised trial. Lancet 1998;351:1755–1762. RT.
- Hypertension Detection, Follow-up Program. The effect of treatment on mortality in ‘mild’ hypertension: results of the Hypertension Detection, Follow-up Program. N Engl J Med 1982;307:976–980. RT.
- Hansson L, Lindholm LH, Niskanen L, Lanke J, Hedner T, Niklason A, Luomanmaki K, Dahlof B, de Faire U, Morlin C, Karlberg BE, Wester PO, Bjorck JE. Effect of angiotensin-converting-enzyme inhibition compared with conventional therapy on cardiovascular morbidity and mortality in hypertension: the Captopril Prevention Project (CAPPP) randomised trial. Lancet 1999;353:611–616. RT.
- Hansson L, Lindholm LH, Ekbom T, Dahlof B, Lanke J, Schersten B, Wester PO, Hedner T, de Faire U. Randomised trial of old and new anti-hypertensive drugs in elderly patients: cardiovascular mortality and morbidity in the Swedish Trial in Old Patients with Hypertension-2 study. Lancet 1999;354:175–1756. RT.
- Hansson L, Hedner T, Lund-Johansen P, Kjeldsen SE, Lindholm LH, Syvertsen JO, Lanke J, de Faire U, Dahlof B, Karlberg BE. Randomised trial of effects of calcium antagonists compared with diuretics and beta-blockers on cardiovascular morbidity and mortality in hypertension: the Nordic Diltiazem (NORDIL) study. Lancet 2000;356:359–365. RT.
- UK Prospective Diabetes Study Group. Efficacy of atenolol and captopril in reducing risk of macrovascularand microvascular complications in type 2 diabetes: UKPDS 39. BMJ 1998;317:713–720. RT.
- Agodoa LY, Appel L, Bakris GL, Beck G, Bourgoignie J, Briggs JP, Charleston J, Cheek D, Cleveland W, Douglas JG, Douglas M, Dowie D, Faulkner M, Gabriel A, Gassman J, Greene T, Hall Y, Hebert L, Hiremath L, Jamerson K, Johnson CJ, Kopple J, Kusek J, Lash J, Lea J, Lewis JB, Lipkowitz M, Massry S, Middleton J, Miller ER 3rd, Norris K, O’Connor D, Ojo A, Phillips RA, Pogue V, Rahman M, Randall OS, Rostand S, Schulman G, Smith W, Thornley-Brown D, Tisher CC, Toto RD, Wright JT Jr, Xu S. African American Study of Kidney Disease, Hypertension (AASK) Study Group. Effect of Ramipril vs Amlodipine on Renal Outcomes in Hypertensive Nephrosclerosis. A Randomized Controlled Trial. JAMA 2001;285:2719–2728. RT.
- Wright JT Jr, Bakris G, Greene T, Agodoa LY, Appel LJ, Charleston J, Cheek D, Douglas-Baltimore JG, Gassman J, Glassock R, Hebert L, Jamerson K, Lewis J, Phillips RA, Toto RD, Middleton JP, Rostand SG. African American Study of Kidney Disease, Hypertension Study Group. Effect of blood pressure lowering and antihypertensive drug class on progression of hypertensive kidney disease: results from the AASK Trial. JAMA 2002;288:2421–2431. RT.
- Schrier RW, Estacio RO, Esler A, Mehler P. Effects of aggressive blood pressure control in normotensive type 2 diabetic patients on albumi-nuria, retinopathy and stroke. Kidney Int 2002;61:1086–1097. RT.
- Estacio RO, Jeffers BW, Hiatt WR, Biggerstaff SL, Gifford N, Schrier RW. The effect of nisoldipine as compared with enalapril on cardiovascular outcomes in patients with non-insulin independent diabetes and hypertension. N Engl J Med 1998;338:645–652. RT.
- Brown MJ, Palmer CR, Castaigne A, de Leeuw PW, Mancia G, Rosenthal T, Ruilope LM. Morbidity and mortality in patients randomised to double-blind treatment with a long-acting calcium-channel blocker or diuretic in the International Nifedipine GITS study: Intervention as a Goal in Hypertension Treatment (INSIGHT). Lancet 2000;356:366–372. RT.
- The ALLHAT Officers, Coordinators for the ALLHAT Collaborative Research Group. Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic: The Antihypertensive and Lipid-Lowering treatment to prevent Heart Attack Trial (ALLHAT). JAMA 2002;288:2981–2997. RT.
- Black HR, Elliott WJ, Grandits G, Grambsch P, Lucente T, White WB, Neaton JD, Grimm RH Jr, Hansson L, Lacourciere Y, Muller J, Sleight P, Weber MA, Williams G, Wittes J, Zanchetti A, Anders RJ. CONVINCE Research Group. Principal results of the Controlled Onset Verapamil Investigation of Cardiovascular Endpoints (CONVINCE) trial. JAMA 2003;289:2073–2082. RT.
- Malacco E, Mancia G, Rappelli A, Menotti A, Zuccaro MS, Coppini A. SHELL Investigators. Treatment of isolated systolic hypertension: the SHELL study results. Blood Press 2003;12:160–167. RT.
- NICS Study Group. Randomized double-blind comparison of a calcium antagonist and a diuretic in elderly hypertensives. National Intervention Cooperative Study in Elderly Hypertensives Study Group. Hypertension 1999;34:1129–1133. RT.
- Yui Y, Sumiyoshi T, Kodama K, Hirayama A, Nonogi H, Kanmatsuse K, Origasa H, Iimura O, Ishii M, Saruta T, Arakawa K, Hosoda S, Kawai C. Japan Multicenter Investigation for Cardiovascular Diseases-B Study Group. Comparison of nifedipine retard with angiotensin converting enzyme inhibitors in Japanese hypertensive patients with coronary artery disease: the Japan Multicenter Investigation for Cardiovascular Diseases-B (JMIC-B) randomized trial. Hypertens Res 2004;27:181–191. R T.
- Wing LM, Reid CM, Ryan P, Beilin LJ, Brown MA, Jennings GL, Johnston CI, McNeil JJ, Macdonald GJ, Marley JE, Morgan TO, West MJ. Second Australian National Blood Pressure Study Group. A comparison of outcomes with angiotensin-converting-enzyme inhibitors and diuretics for hypertension in the elderly. N Engl J Med 2003;348: 583–592. RT.
- Verdecchia P, Reboldi G, Angeli F, Gattobigio R, Bentivoglio M, Thijs L, Staessen JA, Porcellati C. Angiotensin-converting enzyme inhibitors and calcium channel blockers for coronary heart disease and stroke prevention. Hypertension 2005;46:386–392.
- Blood Pressure Lowering Treatment Trialists’ Collaboration. Blood pressure dependent and independent effects of agents that inhibit the renin-angiotensin system. J Hypertens 2007;25:951–958. MA.
- Dahlof B, Sever PS, Poulter NR, Wedel H, Beevers DG, Caulfield M, Collins R, Kjeldsen SE, Kristinsson A, McInnes GT, Mehlsen J, Nieminen M, O’Brien E, Ostergren J. ASCOT Investigators. Prevention of cardiovascular events with an antihypertensive regimen of amlodi-pine adding perindopril as required versus atenolol adding bendo-flumethiazide as required, in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-BPLA): a multicentre randomized controlled trial. Lancet 2005;366:895–906. RT.
- Pepine CJ, Handberg EM, Cooper-DeHoff RM, Marks RG, Kowey P, Messerli FH, Mancia G, Cangiano JL, Garcia-Barreto D, Keltai M, Erdine S, Bristol HA, Kolb HR, Bakris GL, Cohen JD, Parmley WW. INVEST Investigators. A calcium antagonist vs a non-calcium antagonist hypertension treatment strategy for patients with coronary artery disease. The International Verapamil-Trandolapril Study (INVEST): a randomized controlled trial. JAMA 2003;290:2805–2816. RT.
- Dahlof B, Devereux RB, Kjeldsen SE, Julius S, Beevers G, de Faire U, Fyhrquist F, Ibsen H, Kristiansson K, Lederballe-Pedersen O, Lindholm LH, Nieminen MS, Omvik P, Oparil S, Wedel H. LIFE Study Group. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet 2002;359:995–1003. RT.
- Schrader J, Luders S, Kulschewski A, Hammersen F, Plate K, Berger J, Zidek W, Dominiak P, Diener HCMOSES Study Group. Morbidity and Mortality After Stroke. Eprosartan Compared with Nitrendipine for Secondary Prevention: principal results of a prospective randomized controlled study (MOSES). Stroke 2005;36:1218–1226. RT.
- Mochizuki S, Dahlof B, Shimizu M, Ikewaki K, Yoshikawa M, Taniguchi I, Ohta M, Yamada T, Ogawa K, Kanae K, Kawai M, Seki S, Okazaki F, Taniguchi M, Yoshida S, Tajima N for the Jikei Heart Study group. Valsar-tan in a Japanese population with hypertension and other cardiovascular disease (Jikei Heart Study): a randomised, open-label, blinded endpoint morbidity-mortality study. Lancet 2007;369:1431–1439. RT.
- Julius S, Kjeldsen SE, Weber M, Brunner HR, Ekman S, Hansson L, Hua T, Laragh J, McInnes GT, Mitchell L, Plat F, Schork A, Smith B, Zanchetti A. VALUE trial group. Outcomes in hypertensive patients at high cardiovascular risk treated with regimens based on valsartan or amlodipine: the VALUE randomised trial. Lancet 2004;363:2022–2031. RT.
- Verma S, Strauss M. Angiotensin receptor blockers and myocardial infarction. Br Med J 2004;329:1248–1249. RV.
- Volpe M, Mancia G, Trimarco B. Angiotensin receptor blockers and myo-cardial infarction: the importance of dosage. J Hypertens 2006;24: 1681–1682. RV.
- Verdecchia P, Angeli F, Gattobigio R, Reboldi GP. Do angiotensin II receptor blockers increase the risk of myocardial infarction? Eur Heart J 2005; 26:2381–2386. MA.
- Teo K, Yusuf S, Sleight P, Anderson C, Mookadam F, Ramos B, Hilbrich L, Pogue J, Schumacher H. ONTARGET/TRANSCEND Investigators. Rationale, design, baseline characteristics of 2 large, simple, randomized trials evaluating telmisartan, ramipril, their combination in high-risk patients: the Ongoing Telmisartan Alone, in Combination with Ramipril Global Endpoint Trial/Telmisartan Randomized Assessment Study in ACE Intolerant Subjects with Cardiovascular Disease (ONTARGET/ TRANSCEND) trials. Am Heart J 2004;148:52–61. RT.
- Dickstein K, Kjekshus J. OPTIMAAL Steering Committee of the OPTIMAAL Study Group. Effects of losartan and captopril on mortality and morbidity in high-risk patients after acute myocardial infarction: the OPTIMAAL randomised trial. Optimal Trial in Myocardial Infarction with Angiotensin II Antagonist Losartan. Lancet 2002;360:752–760. RT.
- Pfeffer MA, McMurray JJ, Velazquez EJ, Rouleau JL, Kober L, Maggioni AP, Solomon SD, Swedberg K, Van de Werf F, White H, Leimberger JD, Henis M, Edwards S, Zelenkofske S, Sellers MA, Califf RM. Valsartan in Acute Myocardial Infarction Trial Investigators. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003;349:1893–1896. RT.
- Pitt B, Poole-Wilson PA, Segal R, Martinez FA, Dickstein K, Camm AJ, Konstam MA, Riegger G, Klinger GH, Neaton J, Sharma D, Thiyagarajan B. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomised trial-the Losar-tan Heart Failure Survival Study ELITE II. Lancet 2000;355:1582–1587. RT.
- Lindholm LH, Carlberg B, Samuelsson O. Should beta blockers remain first choice in the treatment of primary hypertension? A meta-analysis. Lancet 2005;366:1545–1553. MA.
- Hypertension: management of hypertension in adults in primary care NICE/BHS. GL. June 2006. wCG034.
- McInnes GT, Kjeldsen SE. Never mind the quality, feel the width–ALLHAT revisited. Blood Press 2004;13:330–334. RV.
- Wright JT Jr, Dunn JK, Cutler JA, Davis BR, Cushman WC, Ford CE, Haywood LJ, Leenen FH, Margolis KL, Papademetriou V, Probstfield JL, Whelton PK, Habib GB. ALLHAT Collaborative Research Group. Outcomes in hypertensive black and nonblack patients treated with chlorthali-done, amlodipine, and lisinopril. JAMA 2005;293:1595–1608. CT.
- Cuspidi C, Muiesan ML, Valagussa L, Salvetti M, Di Biagio C, Agabiti-Rosei E, Magnani B, Zanchetti A. CATCH investigators. Comparative effects of candesartan and enalapril on left ventricular hypertrophy in patients with essential hypertension: the Candesartan Assessment in the Treatment of Cardiac Hypertrophy (CATCH) study. J Hypertens 2002; 20:2293–2300. RT.
- Jennings GL, McMullen JR. Left ventricular hypertrophy. Beyond the image and defining human cardiac phenotype in hypertension. J Hypertens 2007; in press. RV.
- Klingbeil AU, Schneider M, Martus P, Messerli FH, Schmieder RE. A meta-analysis of the effects of treatment on left ventricular mass in essential hypertension. Am J Med 2003;115:41–46. MA.
- Terpstra WF, May JF, Smit AJ, de Graeff PA, Havinga TK, van den Veur E, Schuurman FH, Meyboom-de Jong B, Crijns HJ. Long-term effects of amlodipine and lisinopril on left ventricular mass and diastolic function in elderly, previously untreated hypertensive patients: the ELVERA trial. J Hypertens 2001;19:303–309. RT.
- Devereux RB, Palmieri V, Sharpe N, De Quattro V, Bella JN, de Simone G, Walker JF, Hahn RT, Dahlof B. Effects of once-daily angiotensin-converting enzyme inhibition and calcium channel blockade-based anti-hypertensive treatment regimens on left ventricular hypertrophy and diastolic filling in hypertension. The Prospective Randomized Enalapril Study Evaluating Regression of Ventricular Enlargement (PRESERVE) trial. Circulation 2001;104:1248–1254. RT.
- Zanchetti A, Ruilope LM, Cuspidi C, Macca G, Verschuren J, Kerselaers W. Comparative effects of the ACE inhibitor fosinopril and the calcium antagonist amlodipine on left ventricular hypertrophy and urinary albumin excretion in hypertensive patients. Results of FOAM, a multicenter European study. J Hypertens 2001;19(Suppl 2):S92. (abstract). RT.
- Agabiti-Rosei E, Trimarco B, Muiesan ML, Reid J, Salvetti A, Tang R, Hennig M, Baurecht H, Parati G, Mancia G, Zanchetti A. ELSA Echocar-diographic Substudy Group. Cardiac structural and functional changes during long-term antihypertensive treatment with lacidipine and ateno-lol in the European Lacidipine Study on Atherosclerosis (ELSA). J Hypertens 2005;23:1091–1098. CT.
- Thurmann PA, Kenedi P, Schmidt A, Harder S, Rietbrock N. Influence of the angiotensin II antagonist valsartan on left ventricular hypertrophy in patients with essential hypertension. Circulation 1998;98:2037–2042. RT.
- Malmqvist K, Kahan T, Edner M, Held C, Hagg A, Lind L, Muller-Brunotte R, Nystrom F, Ohman KP, Osbakken MD, Ostergern J. Regression of left ventricular hypertrophy in human hypertension with irbesartan. J Hypertens 2001;19:1167–1176. RT.
- Dahlof B, Zanchetti A, Diez J, Nicholls MG, Yu CM, Barrios V, Aurup P, Smith RD, Johansson M. For the REGAAL Study Investigators. Effects of losartan and atenolol on left ventricular mass and neurohormonal profile in patients with essential hypertension and left ventricular hypertrophy. J Hypertens 2002;20:1855–1864. RT.
- Devereux RB, Dahlof B, Gerdts E, Boman K, Nieminen MS, Papademetriou V, Rokkedal J, Harris KE, Edelman JM, Wachtell K. Regression of hypertensive left ventricular hypertrophy by losartan compared with atenolol: the Losartan Intervention for Endpoint Reduction in Hypertension (LIFE) trial. Circulation 2004;110: 1456–1462. RT.
- De Luca N, Mallion JM, O’Rourke MF, O’Brien E, Rahn KH, Trimarco B, Romero R, De Leeuw PW, Hitzenberger G, Battegay E, Duprez D, Sever P, Safar ME. Regression of left ventricular mass in hypertensive patients treated with perindopril/indapamide as a first-line combination: the REASON echocardiography study. Am J Hypertens 2004;17: 660–667. RT.
- Dahlof B, Gosse P, Gueret P, Dubourg O, de Simone G, Schmieder R, Karpov Y, Garcia-Puig J, Matos L, De Leeuw PW, Degaute JP, Magometschnigg D. The PICXEL Investigators. Perindopril/indapamide combination more effective than enalapril in reducing blood pressure and left ventricular mass: the PICXEL study. J Hypertens 2005;23: 2063–2070. RT.
- De Luca N, Asmar RG, London GM, O’Rourke MF, Safar ME. REASON Project Investigators. Selective reduction of cardiac mass and central blood pressure on low-dose combination perindopril/indapamide in hypertensive subjects. J Hypertens 2004;22:1623–1630. RT.
- Pitt B, Reichek N, Willenbrock R, Zannad F, Phillips RA, Roniker B, Kleiman J, Krause S, Burns D, Williams GH. Effects of eplerenone, ena-lapril, and eplerenone/enalapril in patients with essential hypertension and left ventricular hypertrophy: the 4E-left ventricular hypertrophy study. Circulation 2003;108:1831–1838. RT.
- Galzerano D, Tammaro P, del Viscovo L, Lama D, Galzerano A, Breglio R, Tuccillo B, Paolisso G, Capogrosso P. Three-dimensional echocardio-graphic and magnetic resonance assessment of the effect of telmisartan compared with carvedilol on left ventricular mass a multicenter, randomized, longitudinal study. Am J Hypertens 2005;18:1563–1569. RT.
- Gosse P, Sheridan DJ, Zannad F, Dubourg O, Gueret P, Karpov Y, de Leeuw PW, Palma-Gamiz JL, Pessina A, Motz W, Degaute JP, Chastang C. Regression of left ventricular hypertrophy in hypertensive patients treated with indapamide SR 1.5 mg versus enalapril 20 mg; the LIVE study. J Hypertens 2000;18:1465–1475. RT.
- Muiesan ML, Salvetti M, Rizzoni D, Castellano M, Donato F, Agabiti Rosei E. Association of change in left ventricular mass with prognosis during long-term antihypertensive treatment. J Hypertens 1995;13: 1091–1095. OS.
- Koren MJ, Ulin RJ, Koren AT, Laragh JH, Devereux RB. Left ventricular mass change during treatment and outcome in patients with essential hypertension. Am J Hypertens 2002;15:1021–1028. OS.
- Cuspidi C, Ciulla M, Zanchetti A. Hypertensive myocardial fibrosis. Nephrol Dial Transplant 2006;21:20–23. RV.
- Ciulla MM, Paliotti R, Esposito A, Cuspidi C, Muiesan ML, Salvetti M, Agabiti-Rosei E, Magrini F, Zanchetti A. Effects of the angiotension receptor antagonist candesartan and the ACE inhibitor Enalapril on ultrasound markers of myocardial fibrosis in hypertensive patients with left ventricular hypertrophy. J Hypertens 2005;23(Suppl 2):S381. (abstract). RT.
- Christensen MK, Olsen MH, Wachtell K, Tuxen C, Fossum E, Bang LE, Wiinberg N, Devereux RB, Kjeldsen SE, Hildebrandt P, Rokkedal J, Ibsen H. Does long-term losartan- vs atenolol-based antihypertensive treatment influence collagen markers differently in hypertensive patients? A LIFE substudy. Blood Press 2006;15:198–206. CT.
- Olsen MH, Wachtell K, Tuxen C, Fossum E, Bang LE, Hall C, Ibsen H, Rokkedal J, Devereux RB, Hildebrandt P. N-terminal pro-brain natriure-tic peptide predicts cardiovascular events in patients with hypertension and left ventricular hypertrophy: a LIFE study. J Hypertens 2004;22: 1597–1604. OS.
- Okin PM, Devereux RB, Jern S, Kjeldsen SE, Julius S, Nieminen MS, Snapinn S, Harris KE, Aurup P, Edelman JM, Dahlof B. Losartan Intervention for Endpoint reduction in hypertension Study Investigations. Regression of electrocardiographic left ventricular hypertrophy by losar-tan versus atenolol: The Losartan Intervention For Endpoint reduction in Hypertension (LIFE) Study. Circulation 2003;108:684–690. RT.
- Schneider MP, Klingbeil AU, Delles C, Ludwig M, Kolloch RE, Krekler M, Stumpe KO, Schmieder RE. Effect of irbesartan versus atenolol on left ventricular mass and voltage: results of the CardioVascular Irbesartan Project. Hypertension 2004;44:61–66. RT.
- Havranek EP, Esler A, Estacio RO, Mehler PS, Schrier RW. Appropriate Blood Pressure Control in Diabetes Trial. Differential effects of antihy-pertensive agents on electrocardiographic voltage: results from the Appropriate Blood Pressure Control in Diabetes (ABCD) trial. Am Heart J 2003;145:993–998. RT.
- Muller-Brunotte R, Edner M, Malmqvist K, Kahan T. Irbesartan and atenolol improve diastolic function in patients with hypertensive left ventricular hypertrophy. J Hypertens 2005;23:633–640. RT.
- Cuspidi C, Meani S, Valerio C, Fusi V, Catini E, Sala C, Zanchetti A. Ambulatory blood pressure, target organ damage and left atrial size in never-treated essential hypertensive individuals. J Hypertens 2005;23: 1589–1595. OS.
- Gerdts E, Wachtell K, Omvik P, Otterstad JE, Oikarinen L, Boman K, Dahlof B, Devereux RB. Left atrial size and risk of major cardiovascular events during antihypertensive treatment: losartan intervention for endpoint reduction in hypertension trial. Hypertension 2007;49: 311–316. OS.
- Aksnes TA, Flaa A, Strand A, Kjeldsen SE. Prevention of new-onset atrial fibrillation and its predictors with angiotensin II-receptor blockers in the treatment of hypertension and heart failure. J Hypertens 2007;25: 15–23. RV.
- Wachtell K, Lehto M, Gerdts E, Olsen MH, Hornestam B, Dahlof B, Ibsen H, Julius S, Kjeldsen SE, Lindholm LH, Nieminen MS, Devereux RB. Angiotensin II receptor blockade reduces new-onset atrial fibrillation and subsequent stroke compared to atenolol: the Losartan Intervention For End Point Reduction in Hypertension (LIFE) study. J Am Coll Cardiol 2005;45:712–719. RT.
- Schmieder R, Kjeldsen SE, Julius S, McInnes GT, Zanchetti A, Hua T. Reduced incidence of new onset atrial fibrillation with angiotensin II receptor blockade: the VALUE-trial. J Hypertens 2006;24:S3 (abstract). RT.
- Vermes E, Tardif JC, Bourassa MG, Racine N, Levesque S, White M, Guerra PG, Ducharme A. Enalapril decreases the incidence of atrial fibrillation in patients with left ventricular dysfunction: insight from the Studies Of Left Ventricular Dysfunction (SOLVD) trials. Circulation 2003;107:2926–2931. RT.
- Ducharme A, Swedberg K, Pfeffer MA, Cohen-Solal A, Granger CB, Maggioni AP, Michelson EL, McMurray JJ, Olsson L, Rouleau JL, Young JB, Olofsson B, Puu M, Yusuf S.CHARM Investigators. Prevention of atrial fibrillation in patients with symptomatic chronic heart failure by candesartan in the Candesartan in Heart failure: Assessment of Reduction in Mortality and morbidity (CHARM) program. Am Heart J 2006;152:86–92. RT.
- Maggioni AP, Latini R, Carson PE, Singh SN, Barlera S, Glazer R, Masson S, Cere E, Tognoni G, Cohn JN. Val-HeFT Investigators. Valsartan reduces the incidence of atrial fibrillation in patients with heart failure: results from the Valsartan Heart Failure Trial (Val-HeFT). Am Heart J 2005;149:548–557. RT.
- Okin PM, Wachtell K, Devereux RB, Harris KE, Jern S, Kjeldsen SE, Julius S, Lindholm LH, Nieminen MS, Edelman JM, Hille DA, Dahlof B. Regression of electrocardiographic left ventricular hypertrophy and decreased incidence of new-onset atrial fibrillation in patients with hypertension. JAMA 2006;296:1242–1248. OS.
- Madrid AH, Bueno MG, Rebollo JM, Marin I, Pena G, Bernal E, Rodriguez A, Cano L, Cano JM, Cabeza P, Moro C. Use of irbesartan to maintain sinus rhythm in patients with long-lasting persistent atrial fibrillation: a prospective, randomized study. Circulation 2002;106: 331–336. RT.
- Fogari R, Mugellini A, Destro M, Corradi L, Zoppi A, Fogari E, Rinaldi A. Losartan and prevention of atrial fibrillation recurrence in hypertensive patients. J Cardiovasc Pharmacol 2006;47:46–50. RT.
- Disertori M, Latini R, Maggioni AP, Delise P, Di Pasquale G, Franzosi MG, Staszewsky L, Tognoni G. on behalf of the GISSI-AF Investigators; Rationale, design of the GISSI-Atrial Fibrillation Trial: a randomized, prospective, multicentre study on the use of valsartan, an angiotensin II AT 1-receptor blocker, in the prevention of atrial fibrillation recurrence. J Cardiovasc Med 2006;7:29–38. RT.
- Wang JG, Staessen JA, Li Y, Van Bortel LM, Nawrot T, Fagard R, Messerli FH, Safar M. Carotid intima-media thickness and antihyperten-sive reatment: a meta-analysis of randomized controlled trials. Stroke 2006;37:1933–1940. MA.
- MacMahon S, Sharpe N, Gamble G, Clague A, Mhurchu CN, Clark T, Hart H, Scott J, White H. Randomized, placebo-controlled trial of the angiotensin-converting enzyme inhibitor, ramipril, in patients with coronary or other occlusive arterial disease. PART-2 Collaborative Research Group. Prevention of Atherosclerosis with Ramipril. J Am Coll Cardiol 2000;36:438–443. RT.
- Asselbergs FW, van Roon AR, Hillege HL, de Jong RE, Gans ROB, Smit AJ, van Gilst WH. on behalf of the PREVEND IT Investigators; PREVEND IT Investigators. Effects of fosinopril and pravastatin on carotid intima-media thickness in subjects with increased albuminuria. Stroke 2005; 36:649–653. RT.
- Hedblad B, Wikstrand J, Janzon L, Wedel H, Berglund G. Low-dose metoprolol CR/XL and fluvastatin slow progression of carotid intima-media thickness: Main results from the Beta-Blocker Cholesterol-Lowering Asymptomatic Plaque Study (BCAPS). Circulation 2001;103: 1721–1726. RT.
- Zanchetti A, Crepaldi G, Bond MG, Gallus G, Veglia F, Mancia G, Ventura A, Baggio G, Sampietri L, Rubba P, Sperti G, Magni A. on behalf of PHYLLIS Investigators. Different effects of antihypertensive regimens based on fosinopril or hydrochlorothiazide with or without lipid lowering by pravastatin on progression of asymptomatic carotid atherosclerosis: principal results of PHYLLIS-a randomized double-blind trial. Stroke 2004;35:2807–2812. RT.
- Simon A, Gariepy J, Moyse D, Levenson J. Differential effects of nifedi-pine and co-amilozide on the progression of early carotid wall changes. Circulation 2001;103:2949–2954. CT.
- Terpstra WF, May JF, Smit AJ, Graeff PA, Meyboom-de Jong B, Crijns HJ. Effects of amlodipine and lisinopril on intima-media thickness in previously untreated, elderly hypertensive patients (the ELVERA trial). J Hypertens 2004;22:1309–1316. RT.
- Pitt B, Byington RP, Furberg CD, Hunninghake DB, Mancini GBJ, Miller ME, Riley W. Effect of amlodipine on the progression of atherosclerosis and the occurrence of clinical events. Circulation 2000;102: 1503–1510. RT.
- Lonn EM, Yusuf S, Dzavik V, Doris CI, Yi Q, Smith S, Moore-Cox A, Bosch J, Riley WA, Teo KK. Effects of ramipril and vitamin E on atherosclerosis: The Study to Evaluate Carotid Ultrasound changes in patients treated with Ramipril and vitamin E SECURE). Circulation 2001;103:919–925. CT.
- Borhani NO, Mercuri M, Borhani PA, Buckalew VM, Canossa-Terris M, Carr AA, Kappagoda T, Rocco MV, Schnaper HW, Sowers JR, Bond MG. Final outcome results of the Multicenter Isradipine Diuretic Atherosclerosis Study (MIDAS). A randomized controlled trial. JAMA 1996; 276:785–791. RT.
- Ciulla MM, Paliotti R, Ferrero S, Vandoni P, Magrini F, Zanchetti A. Assessment of carotid plaque composition in hypertensive patients by ultrasonic tissue characterization: a validation study. J Hypertens 2002;20: 1589–1596.
- Paliotti R, Ciulla MM, Hennig M, Tang R, Bond MG, Mancia G, Magrini F, Zanchetti A. Carotid wall composition in hypertensive patients after 4-year treatment with lacidipine or atenolol: an echoreflectivity study. J Hypertens 2005;23:1203–1209. CT.
- Asmar R. Effect of antihypertensive agents on arterial stiffness as evaluated by pulse wave velocity: clinical implications. Am J Cardiovasc Drugs 2001;1:387–397. RV.
- Ichihara A, Hayashi M, Koura Y, Tada Y, Hirota N, Saruta T. Long-term effects of intensive blood-pressure lowering on arterial wall stiffness in hypertensive patients. Am J Hypertens 2003;16:959–965. OS.
- Asmar RG, London GM, O’Rourke ME, Safar ME. REASON Project Coordinators and Investigators. Improvement in blood pressure, arterial stiffness and wave reflections with a very-low-dose perindopril/indapamide combination in hypertensive patient: a comparison with atenolol. Hypertension 2001;38:922–926. RT.
- Rajzer M, Klocek M, Kawecka-Jaszcz K. Effect of amlodipine, quinapril, and losartan on pulse wave velocity and plasma collagen markers in patients with mild-to-moderate arterial hypertension. Am J Hypertens 2003;16:439–444. RT.
- Munakata M, Nagasaki A, Nunokawa T, Sakuma T, Kato H, Yoshinaga K, Toyota T. Effects of valsartan and nifedipine coat-core on systemic
- arterial stiffness in hypertensive patients. Am J Hypertens 2004;17: 1050–1055. RT.
- Dhakam Z, McEniery CM, Yasmin, Cockcroft JR, Brown MJ, Wilkinson IB. Atenolol and eprosartan: differential effects on central blood pressure and aortic pulse wave velocity. Am J Hypertens 2006;19:214–219. RT.
- Staessen JA, Richart T, Birkenhager WH. Less atherosclerosis and lower blood pressure for a meaningful life perspective with more brain. Hypertension 2007;49:389–400. RV.
- Dufouil C, Chalmers J, Coskun O, Besancon V, Bousser MG, Guillon P, MacMahon S, Mazoyer B, Neal B, Woodward M, Tzourio-Mazoyer N, Tzourio C. PROGRESS MRI Substudy Investigators. Effects of blood pressure lowering on cerebral white matter hyperintensities in patients with stroke: the PROGRESS (Perindopril Protection Against Recurrent Stroke Study) Magnetic Resonance Imaging Substudy. Circulation 2005; 112:1644–1650. CT.
- Birns J, Morris R, Donaldson N, Kalra L. The effects of blood pressure reduction on cognitive function: a review of effects based on pooled data from clinical trials. J Hypertens 2006;24:1907–1914. MA.
- Forette F, Seux ML, Staessen JA, Thijs L, Birkenhager WH, Babarskiene MR, Babeanu S, Bossini A, Gil-Extremera B, Girerd X, Laks T, Lilov E, Moisseyev V, Tuomilehto J, Vanhanen H, Webster J, Yodfat Y, Fagard R. Prevention of dementia with antihypertensive treatment: new evidence from the Systolic Hypertension in Europe (Syst-Eur) study. Lancet 1998;352:1347–1351. RT.
- Skoog I, Lithell H, Hansson L, Elmfeldt D, Hofman A, Olofsson B, Trenkwalder P, Zanchetti A. SCOPE Study Group. Effect of baseline cognitive function and antihypertensive treatment on cognitive and cardiovascular outcomes: Study on COgnition and Prognosis in the Elderly (SCOPE). Am J Hypertens 2005;18:1052–1059. RT.
- Goldstein G, Materson BJ, Cushman WC, Reda DJ, Freis ED, Ramirez EA, Talmers FN, White TJ, Nunn S, Chapman RH. Treatment of hypertension in the elderly: II. Cognitive and behavioral function. Results of a Department of Veterans Affairs Cooperative Study. Hypertension 1990;15: 361–369. RT.
- McCorvey E Jr, Wright JT Jr, Culbert JP, McKenney JM, Proctor JD, Annett MP. Effect of hydrochlorothiazide, enalapril, and propranolol on quality of life and cognitive and motor function in hypertensive patients. Clin Pharm 1993;12:300–305. RT.
- Leonetti G, Salvetti A. Effects of cilazapril and nitrendipine on blood pressure, mood, sleep, and cognitive function in elderly hypertensive patients: an Italian multicenter study. J Cardiovasc Pharmacol 1994; 24(Suppl 3):S73–S77. RT.
- Starr JM, Whalley LJ, Deary IJ. The effects of antihypertensive treatment on cognitive function: results from the HOPE study. J Am Geriatr Soc 1996;44:411–415. CT.
- Fogari R, Mugellini A, Zoppi A, Marasi G, Pasotti C, Poletti L, Rinaldi A, Preti P. Effects of valsartan compared with enalapril on blood pressure and cognitive function in elderly patients with essential hypertension. Eur J Clin Pharmacol 2004;59:863–868. RT.
- Prince MJ, Bird AS, Blizard RA, Mann AH. Is the cognitive function of older patients affected by antihypertensive treatment? Results from 54 months of the Medical Research Council’s trial of hypertension in older adults. BMJ 1996;312:801–805. CT.
- Casas JP, Chua W, Loukogeorgakis S, Vallance P, Smeeth L, Hingorani AD, MacAllister RJ. Effect of inhibitors of the renin-angiotensin system and other antihypertensive drugs on renal outcomes: systematic review and meta-analysis. Lancet 2005;366:2026–2033. MA.
- De Zeeuw D, Lewis EJ, Remuzzi G, Brenner BM, Cooper ME. Renoprotec-tive effects of renin-angiotensin-system inhibitors. Lancet 2006;367: 899–900.
- Mann JF, Ritz E, Kunz R. Renoprotective effects of renin-angiotensin-system inhibitors. Lancet 2006;367:900.
- Zanchetti A, Ruilope LM. Antihypertensive treatment in patients with type-2 diabetes mellitus: what guidance from recent controlled randomized trials? J Hypertens 2002;20:2099–2110. RV.
- Karalliedde J, Viberti G. Evidence for renoprotection by blockade of the renin-angiotensin-aldosterone system in hypertension and diabetes. J Hum Hypertens 2006;20:239–253. RT.
- Kidney Disease Outcomes Quality Initiative (K/DOQI). K/DOQI clinical practice guidelines on hypertension, antihypertensive agents in chronic kidney disease. Am J Kidney Dis 2004;43(5 Suppl 1):S1–290. GL.
- Levey AS, Greene T, Beck GJ, Caggiula AW, Kusek JW, Hunsicker LG, Klahr S. Dietary protein restriction and the progression of chronic renal disease: what have all of the results of the MDRD study shown? Modification of Diet in Renal Disease Study group. J Am Soc Nephrol 1999;10:2426–2439. CT.
- Estacio RO, Jeffers BW, Gifford N, Schrier RW. Effect of blood pressure control on diabetic microvascular complications in patients with hypertension and type 2 diabetes. Diabetes Care 2000;23(Suppl 2):B54–B64. RT.
- Estacio RO, Coll JR, Tran ZV, Schrier RW. Effect of intensive blood pressure control with valsartan on urinary albumin excretion in normo-tensive patients with type 2 diabetes. Am J Hypertens 2006;19: 1241–1248. RT.
- Ruggenenti P, Perna A, Loriga G, Ganeva M, Ene-Iordache B, Turturro M, Lesti M, Perticucci E, Chakarski IN, Leonardis D, Garini G, Sessa A, Basile C, Alpa M, Scanziani R, Sorba G, Zoccali C, Remuzzi G. REIN-2 Study Group; REIN-2 Study Group. Blood-pressure control for renopro-tection in patients with non-diabetic chronic renal disease (REIN-2): multicentre, randomised controlled trial. Lancet 2005;365:939–946. RT.
- Pohl MA, Blumenthal S, Cordonnier DJ, De Alvaro F, Deferrari G, Eisner G, Esmatjes E, Gilbert RE, Hunsicker LG, de Faria JB, Mangili R, Moore J Jr, Reisin E, Ritz E, Schernthaner G, Spitalewitz S, Tindall H, Rodby RA, Lewis EJ. Independent and additive impact of blood pressure control and angiotensin II receptor blockade on renal outcomes in the irbesartan diabetic nephropathy trial: clinical implications and limitations. J Am Soc Nephrol 2005;16:3027–3037. CT.
- Jafar TH, Stark PC, Schmid CH, Landa M, Maschio G, de Jong PE, de Zeeuw D, Shahinfar S, Toto R, Levey AS, AIPRD Study Group. Progression of chronic kidney disease: the role of blood pressure control, protei-nuria, and angiotensin-converting enzyme inhibition: a patient-level meta-analysis. Ann Intern Med 2003;139:244–252. MA.
- UK Prospective Diabetes Study Group. Tight blood pressure control and risk of macrovascularand microvascular complications in Type 2 diabetes. UKPDS38. BMJ 1998;317:703–713. RT.
- Heart Outcomes Prevention Evaluation (HOPE) Study investigators. Effects of ramipril on cardiovascular and microvascular outcomes in people with diabetes mellitus: results of the HOPE study and MICRO-HOPE substudy. Lancet 2000;355:253–259. RT.
- Adler AI, Stratton IM, Neil HA, Yudkin JS, Matthews DR, Cull CA, Wright AD, Turner RC, Holman RR. Association of systolic blood pressure with macrovascular and microvascular complications of type 2 diabetes (UKPDS 36): prospective observational study. Br Med J 2000;321: 412–429. OS.
- Randomised placebo-controlled trial of effect of ramipril on decline in glomerular filtration rate risk of terminal renal failure in proteinuric non-diabetic nephropathy. The GISEN Group (Gruppo Italiano di Studi Epidemiologici in Nefrologia). Lancet 1997;349:1857–1863. RT.
- Mann JF, Gerstein HC, Yi QL, Franke J, Lonn EM, Hoogwerf BJ, Rashkow A, Yusuf S. HOPE Investigators. Progression of renal insufficiency in type 2 diabetes with and without microalbuminuria: results of the Heart Outcomes and Prevention Evaluation (HOPE) randomized study. Am J Kidney Dis 2003;42:936–942. RT.
- Ruggenenti P, Fassi A, Ilieva AP, Bruno S, Iliev IP, Brusegan V, Rubis N, Gherardi G, Arnoldi F, Ganeva M, Ene-Iordache B, Gaspari F, Perna A, Bossi A, Trevisan R, Dodesini AR, Remuzzi G. Bergamo Nephrologic Diabetes Complications Trial (BENEDICT) Investigators. Preventing microal-buminuria in type 2 diabetes. N Engl J Med 2004;351:1941–1951. RT.
- Mogensen CE, Viberti G, Halimi S, Ritz E, Ruilope L, Jermendy G, Widimsky J, Sareli P, Taton J, Rull J, Erdogan G, De Leeuw PW, Ribeiro A, Sanchez R, Mechmeche R, Nolan J, Sirotiakova J, Hamani A, Scheen A, Hess B, Luger A, Thomas SM. Preterax in Albumi-nuria Regression (PREMIER) Study Group. Effect of low-dose perindo-pril/indapamide on albuminuria in diabetes: Preterax in albuminuria regression: PREMIER. Hypertension 2003;41:1063–1071. RT.
- Lewis EJ, Hunsicker LG, Bain RP, Rohde RD. The effect of angiotensin-converting-enzyme inhibition on diabetic nephropathy. The Collaborative Study Group. N Engl J Med 1993;329:1456–1462. RT.
- Parving H-H, Lehnert H, Brochner-Mortensen J, Gomis R, Andersen S, Arner P. The effect of irbesartan on the development of diabetic nephropathy in patients with type 2 diabetes. N Engl J Med 2001;345: 870–878. RT.
- Schjoedt KJ, Rossing K, Juhl TR, Boomsma F, Tarnow L, Rossing P, Parving HH. Beneficial impact of spironolactone on nephrotic range albuminuria in diabetic nephropathy. Kidney Int 2006;70:536–542. RT.
- Voyaki SM, Staessen JA, Thijs L, Wang JG, Efstratopoulos AD, Birkenhager WH, de Leeuw PW, Leonetti G, Nachev C, Rodicio JL, Tuomilehto J, Fagard R. Systolic Hypertension in Europe (Syst-Eur) Trial Investigators. Follow-up of renal function in treated and untreated older patients with isolated systolic hypertension. Systolic Hypertension in Europe (Syst-Eur) Trial Investigators. J Hypertens 2001;19: 511–519. RT.
- Rahman M, Pressel S, Davis BR, Nwachuku C, Wright JT Jr, Whelton PK, Barzilay J, Batuman V, Eckfeldt JH, Farber M, Henriquez M, Kopyt N, Louis GT, Saklayen M, Stanford C, Walworth C, Ward H, Wiegmann T. Renal outcomes in high-risk hypertensive patients treated with an angiotensin-converting enzyme inhibitor or a calcium channel blocker vs a diuretic: a report from the Antihypertensive and Lipid- Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). Arch Intern Med 2005;165:936–946. CT.
- Barnett AH. Preventing renal complications in diabetic patients: the Diabetics Exposed to Telmisartan And enalaprIL (DETAIL) study 1. Acta Diabetol 2005;42(Suppl 1):S42–S49. RT.
- Ibsen H, Olsen MH, Wachtell K, Borch-Johnsen K, Lindholm LH, Mogensen CE, Dahlof B, Snapinn SM, Wan Y, Lyle PA. Does albuminuria predict cardiovascular outcomes on treatment with losartan versus ate-nolol in patients with diabetes, hypertension, and left ventricular hypertrophy? The LIFE study. Diabetes Care 2006;29:595–600. CT.
- Viberti G, Wheeldon NM. MicroAlbuminuria Reduction With VALsartan (MARVAL) Study Investigators. Microalbuminuria reduction with valsar-tan in patients with type 2 diabetes mellitus: a blood pressure-independent effect. Circulation 2002;106:672–678. RT.
- Vogt L, Navis G, Koster J, Manolis AJ, Reid JL, de Zeeuw D. on behalf of the Angiotensin II Receptor Antagonist Telmisartan Micardis in Isolated Systolic Hypertension (ARAMIS) Study Group. The angiotensin II receptor antagonist telmisartan reduces urinary albumin excretion in patients with isolated systolic hypertension: results of a randomized, double-blind, placebo-controlled trial. J Hypertens 2005; 23:2055–2061. RT.
- White WB, Duprez D, St Hillaire R, Krause S, Roniker B, Kuse-Hamilton J, Weber MA. Effects of the selective aldosterone blocker eplerenone versus the calcium antagonist amlodipine in systolic hypertension. Hypertension 2003;41:1021–1026. RT.
- Dalla Vestra M, Pozza G, Mosca A, Grazioli V, Lapolla A, Fioretto P, Crepaldi G. Effect of lercanidipine compared with ramipril on albumin excretion rate in hypertensive Type 2 diabetic patients with microalbu-minuria: DIAL study. Diabetes Nutr Metab 2004;17:259–266. RT.
- Marre M, Puig JG, Kokot F, Fernandez M, Jermendy G, Opie L, Moyseev V, Scheen A, Ionescu-Tirgoviste C, Saldanha MH, Halabe A, Williams B, Mion Junior D, Ruiz M, Hermansen K, Tuomilehto J, Finizola B, Gallois Y, Amouyel P, Ollivier JP, Asmar R. Equivalence of indapamide SR and enalapril on microalbuminuria reduction in hypertensive patients with type 2 diabetes: the NESTOR Study. J Hypertens 2004;22: 1613–1622. RT.
- Nakao N, Yoshimura A, Morita H, Takada M, Kayano T, Ideura T. Combination treatment of angiotensin-II receptor blocker and angiotensin-converting-enzyme inhibitor in non-diabetic renal disease (COOPERATE): a randomised controlled trial. Lancet 2003;361: 117–124. RT.
- Kincaid-Smith P, Fairley K, Packham D. Randomized controlled crossover study of the effect on proteinuria and blood pressure of adding an angio-tensin II receptor antagonist to an angiotensin converting enzyme inhibitor in normotensive patients with chronic renal disease and proteinuria. Nephrol Dial Transplant 2002;17:597–601. RT.
- Mogensen CE, Neldam S, Tikkanen I, Oren S, Viskoper R, Watts RW, Cooper ME. Randomised controlled trial of dual blockade of renin-angiotensin system in patients with hypertension, microalbuminuria, and non-insulin dependent diabetes: the candesartan and lisinopril microalbuminuria (CALM) study. Br Med J 2000;321:1440–1444. RT.
- Andersen NH, Poulsen PL, Knudsen ST, Poulsen SH, Eiskjaer H, Hansen KW, Helleberg K, Mogensen CE. Long-term dual blockade with candesartan and lisinopril in hypertensive patients with diabetes: the CALM II study. Diabetes Care 2005;28:273–277. RT.
- MacKinnon M, Shurraw S, Akbari A, Knoll GA, Jaffey J, Clark HD. Combination therapy with an angiotensin receptor blocker and an ACE inhibitor in proteinuric renal disease: a systematic review of the efficacy and safety data. Am J Kidney Dis 2006;48:8–20. MA.
- Rossing K, Schjoedt KJ, Jensen BR, Boomsma F, Parving HH. Enhanced renoprotective effects of ultrahigh doses of irbesartan in patients with type 2 diabetes and microalbuminuria. Kidney Int 2005;68: 1190–1198. RT.
- Schmieder RE, Klingbeil AU, Fleischmann EH, Veelken R, Delles C. Additional antiproteinuric effect of ultrahigh dose candesartan: a double-blind, randomized, prospective study. J Am Soc Nephrol 2005; 16:3038–3045. RT.
- Kannel WB, Wilson PW, Zhang TJ. The epidemiology of impaired glucose tolerance and hypertension. Am Heart J 1991;121:1268–1273. OS.
- Stamler J, Vaccaro O, Neaton JD, Wentworth D. Diabetes, other riskfactors, and 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial. Diabetes Care 1993;16: 434–444. CT.
- Mancia G, Grassi G, Zanchetti A. New-onset diabetes and antihyperten-sive drugs. J Hypertens 2006;24:3–10. RV.
- Norris K, Bourgoigne J, Gassman J, Hebert L, Middleton J, Phillips RA, Randall O, Rostand S, ShererS, Toto RD, Wright JT Jr, Wang X, Greene T, Appel LJ, Lewis J. AASK Study Group. Cardiovascular outcomes in the African American Study of Kidney Disease and Hypertension (AASK) Trial. Am J Kidney Dis 2006;48:739–751. RT.
- Lindholm LH, Persson M, Alaupovic P, Carlberg B, Svensson A, Samuelsson O. Metabolic outcome during 1 year in newly detected hypertensives: results of the Antihypertensive Treatment and Lipid Profile in a North of Sweden Efficacy Evaluation (ALPINE study). J Hypertens 2003;21:1563–1574. RT.
- Opie LH, Schall R. Old antihypertensives and new diabetes. J Hypertens 2004;22:1453–1458. MA.
- Kostis JB, Wilson AC, Freudenberger RS, Cosgrove NM, Pressel SL, Davis BR. SHEP Collaborative Research Group. Long-term effect of diuretic-based therapy on fatal outcomes in subjects with isolated systolic hypertension with and without diabetes. Am J Cardiol 2005;95: 29–35. CT.
- Elliott WJ, Meyer PM. Incident diabetes in clinical trials of antihyper-tensive drugs: a network meta-analysis. Lancet 2007;369:201–207. MA.
- Domanski M, Norman J, Pitt B, Haigney M, Hanlon S, Peyster E; Studies of Left Ventricular Dysfunction. Diuretic use, progressive heart failure, and death in patients in the Studies Of Left Ventricular Dysfunction (SOLVD). J Am Coll Cardiol 2003;42:705–708. RT.
- Yusuf S, Gerstein H, Hoogwerf B, Pogue J, Bosch J, Wolffenbuttel BH, Zinman B. HOPE Study Investigators. Ramipril and the development of diabetes. JAMA 2001;286:1882–1885. RT.
- Pfeffer MA, Swedberg K, Granger CB, Held P, McMurray JJ, Michelson EL, Olofsson B, Ostergren J, Yusuf S, Pocock S. CHARM Investigators and Committees. Effects of candesartan on mortality and morbidity in patients with chronic heart failure: the CHARM-Overall programme. Lancet 2003;362:759–766. RT.
- DREAM Trial Investigators; Bosch J, Yusuf S, Gerstein HC, Pogue J, Sheridan P, Dagenais G, Diaz R, Avezum A, Lanas F, Probstfield J, Fodor G, Holman RR. Effect of ramipril on the incidence of diabetes. N Engl J Med 2006;355:1551–1562. RT.
- Howard BV, Rodriguez BL, Bennett PH, Harris MI, Hamman R, Kuller LH, Pearson TA, Wylie-Rosett J. Prevention Conference VI: Diabetes and Cardiovascular disease: Writing Group I: epidemiology. Circulation 2002;105:132–137. RV.
- Alderman MH, Cohen H, Madhavan S. Diabetes and cardiovascular events in hypertensive patients. Hypertension 1999;33:1130–1134. OS.
- Dunder K, Lind L, Zethelius B, Berglund L, Lithell H. Increase in blood glucose concentration during antihypertensive treatment as a predictor of myocardial infarction: population based cohort study. Br Med J 2003; 326:681. OS.
- Eberly LE, Cohen JD, Prineas R, Yang L. Intervention Trial Research group. Impact of incident diabetes and incident nonfatal cardiovascular disease on 18-year mortality: the multiple risk factor intervention trial experience. Diabetes Care 2003;26:848–854. CT.
- Verdecchia P, Reboldi G, Angeli F, Borgioni C, Gattobigio R, Filippucci L, Norgiolini S, Bracco C, Porcellati C. Adverse prognostic significance of new diabetes in treated hypertensive subjects. Hypertension 2004;43: 963–969. OS.
- Almgren T, Willemsen O, Samuelsson O, Himmelmann A, Rosengren A, Anderson OK. Diabetes in treated hypertension is common and carries a high cardiovascular risk: results from 20 years follow up. J Hypertens 2007; in press. OS.
- Collins R, MacMahon S. Blood pressure, antihypertensive drug treatment and the risk of stroke and of coronary heart disease. Br Med Bull 1994; 50:272–298. MA.
- Sever PS, Poulter NR, Dahlof B, Wedel H. Anglo-Scandinavian Cardiac Outcomes Trial Investigators. Different time course for prevention of coronary and stroke events by atorvastatin in the Anglo-Scandinavian Cardiac Outcomes Trial-Lipid-Lowering Arm (ASCOT-LLA). Am J Cardiol 2005;96:39F–44F. RT.
- Atkins RC, Briganti EM, Lewis JB, Hunsicker LG, Braden G, Champion de Crespigny PJ, DeFerrari G, Drury P, Locatelli F, Wiegmann TB, Lewis EJ. Proteinuria reduction and progression to renal failure in patients with type 2 diabetes mellitus and overt nephropathy. Am J Kidney Dis 2005;45:281–287. OS.
- The ACE Inhibitors in Diabetic Nephropathy Trialist Group. Should all patients with type 1 diabetes mellitus and microalbuminuria receive angiotensin-converting enzyme inhibitors? A meta-analysis of individual patient data. Ann Int Med 2001;134:370–379. MA.
- Parving HH, Hommel E, Jensen BR, Hansen HP. Long-term beneficial effect of ACE inhibition on diabetic nephropathy in normotensive type 1 diabetic patients. Kidney Int 2001;60:228–234. OS.
- Julius S, Nesbitt SD, Egan BM, Weber MA, Michelson EL, Kaciroti N, Black HR, Grimm RH Jr, Messerli FH, Oparil S, Schork MA. Trial of Preventing Hypertension (TROPHY) Study Investigators. Feasibility of treating prehypertension with an angiotensin-receptor blocker. N Engl J Med 2006;354:1685–1697. RT.
- Weber MA, Julius S, Kjeldsen SE, Brunner HR, Ekman S, Hansson L, Hua T, Laragh JH, McInnes GT, Mitchell L, Plat F, Schork MA, Smith B, Zanchetti A. Blood pressure dependent and independent effects of anti-hypertensive treatment on clinical events in the VALUE Trial. Lancet 2004;363:2049–2051. CT.
- Pepine CJ, Kowey PR, Kupfer S, Kolloch RE, Benetos A, Mancia G, Coca A, Cooper-DeHoff RM, Handberg E, Gaxiola E, Sleight P, Conti CR, Hewkin AC, Tavazzi L. INVEST Investigators. Predictors of adverse outcome among patients with hypertension and coronary artery disease. J Am Coll Cardiol 2006;47:547–551. OS.
- Benetos A, Thomas F, Bean KE, Guize L Why cardiovascular mortality is higher in treated hypertensives versus subjects of the same age, in the general population. J Hypertens 2003;21:1635–1640. OS.
- Arima H, Chalmers J, Woodward M, Anderson C, Rodgers A, Davis S, Macmahon S, Neal B. PROGRESS Collaborative Group. Lower target blood pressures are safe and effective for the prevention of recurrent stroke: the PROGRESS trial. J Hypertens 2006;24:1201–1208. OS.
- Zanchetti A, Hansson L, Clement D, Elmfeldt D, Julius S, Rosenthal T, Waeber B, Wedel H. HOT Study Group. Benefits and risks of more intensive blood pressure lowering in hypertensive patients of the HOT study with different risk profiles: does a J-shaped curve exist in smokers? J Hypertens 2003;21:797–804. CT.
- Freemantle N, Cleland J, Young P, Mason J, Harrison J. Beta blockade after myocardial infarction: systematic review and meta regression analysis. Br Med Journal 1999;318:1730–1737. MA.
- Shekelle PG, Rich MW, Morton SC, Atkinson CS, Tu W, Maglione M, Rhodes S, Barrett M, Fonarow GC, Greenberg B, Heidenreich PA, Knabel T, Konstam MA, Steimle A, Warner Stevenson L. Efficacy of angiotensin-converting enzyme inhibitors and beta-blockers in the management of left ventricular systolic dysfunction according to race, gender, and diabetic status: a meta-analysis of major clinical trials. J Am Coll Cardiol 2003;41:1529–1538. MA.
- Sega R, Cesana G, Milesi C, Grassi G, Zanchetti A, Mancia G. Ambulatory and home blood pressure normality in the elderly: data from the PAMELA population. Hypertension 1997;30:1–6. OS.
- Mancia G, Parati G. Office compared with ambulatory blood pressure in assessing response to antihypertensive treatment: a meta-analysis. J Hypertens 2004;22:435–445. MA.
- Messerli FH, Mancia G, Conti CR, Hewkin AC, Kupfer S, Champion A, Kolloch R, Benetos A, Pepine CJ. Dogma disputed: can aggressively lowering blood pressure in hypertensive patients with coronary artery disease be dangerous? Ann Intern Med 2006;144:884–893. OS.
- Boutitie F, Gueyffier F, Pocock S, Fagard R, Boissel JP. INDANA Project Steering Committee. INdividual Data ANalysis of Antihypertensive intervention. J-shaped relationship between blood pressure and mortality in hypertensive patients: new insights from a meta-analysis of individual-patient data. Ann Intern Med 2002;136:438–448. MA.
- Samuelsson OG, Wilhelmsen LW, Pennert KM, Wedel H, Berglund GL. The J-shaped relationship between coronary heart disease and achieved blood pressure level in treated hypertension: further analyses of 12 years of follow-up of treated hypertensives in the Primary Prevention Trial in Gothenburg, Sweden. J Hypertens 1990;8:547–555. OS.
- Cruickshank JM, Pennert K, Sorman AE, Thorp JM, Zacharias FM, Zacharias FJ. Low mortality from all causes, including myocardial infarction, in well-controlled hypertensives treated with a beta-blocker plus other antihypertensives. J Hypertens 1987;5:489–498. OS.
- Staessen J, Bulpitt C, Clement D, De Leeuw P, Fagard R, Fletcher A, Forette F, Leonetti G, Nissinen A, O’Malley K. Relation between mortality and treated blood pressure in elderly patients with hypertension: report of the European Working Party on High Blood Pressure in the Elderly. Br Med J 1989;298:1552–1556. CT.
- Bonet S, Agusti A, Arnau JM, Vidal X, Diogene E, Galve E, Laporte JR. Beta-adrenergic blocking agents in heart failure: benefits of vasodilat-ing and non-vasodilating agents according to patients’ characteristics: a metaanalysis of clinical trials. Arch Intern Med 2000;160:621–627. MA.
- Mancia G, Grassi G. Systolic and diastolic blood pressure control in anti-hypertensive drug trials. J Hypertens 2002;20:1461–1464. RV.
- Mancia G, Brown M, Castaigne A, de Leeuw P, Palmer CR, Rosenthal T, Wagener G, Ruilope LM. INSIGHT. Outcomes with nifedipine GITS or Co-amilozide in hypertensive diabetics and nondiabetics in Intervention as a Goal in Hypertension (INSIGHT). Hypertension 2003;41:431–436. RT.
- Ambrosioni E. Pharmacoeconomic challenges in disease management of hypertension. J Hypertens 2001;19(Suppl 3):S33–S40. RV.
- Schulzer M, Mancini GB. ‘Unqualified success’ and ‘unmitigated failure’: number-needed-to-treat-related concepts for assessing treatment efficacy in the presence of treatment-induced adverse events. Int J Epidemiol 1996;25:704–712. RV.
- Zanchetti A, Mancia G. Benefits and cost-effectiveness of antihyperten-sive therapy. The actuarial versus the intervention trial approach. J Hypertens 1996;14:809–811. RV.
- Zanchetti A, Hansson L, Menard J, Leonetti G, Rahn KH, Warnold I, Wedel H. Risk assessment and treatment benefit in intensively treated hypertensive patients of the Hypertension Optimal Treatment (HOT) study. J Hypertens 2001;19:819–825. OS.
- Zanchetti A. Costs of implementing recommendations on hypertension management given in recent guidelines. J Hypertens 2003;21: 2207–2209. RV.
- Moser M. Are lifestyle interventions in the management of hypertension effective? How long should you wait before starting specific medical therapy? An ongoing debate. J Clin Hypertens 2005;7:324–326. RV.
- Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook SW, Williams B, Ford GA. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomised controlled trials. J Hypertens 2006;24:215–233. MA.
- Haynes RB, McDonald HP, Garg AX. Helping patients follow prescribed treatment: clinical applications. JAMA 2002;288:2880–2883.
- Groppelli A, Giorgi DM, Omboni S, Parati G, Mancia G. Persistent blood pressure increase induced by heavy smoking. J Hypertens 1992;10: 495–499.
- Grassi G, Seravalle G, Calhoun DA, Bolla GB, Giannattasio C, Marabini M, Del Bo A, Mancia G. Mechanisms responsible for sympathetic activation by cigarette smoking in humans. Circulation 1994;90:248–253.
- Narkiewicz K, van de Borne PJ, Hausberg M, Cooley RL, Winniford MD, Davison DE, Somers VK. Cigarette smoking increases sympathetic outflow in humans. Circulation 1998;98:528–534.
- Seltzer CC. Effect of smoking on blood pressure. Am Heart J 1974;87: 558–564.
- Verdecchia P, Schillaci G, Borgioni C, Ciucci A, Zampi I, Battistelli M, Gattobigio R, Sacchi N, Porcellati C. Cigarette smoking, ambulatory blood pressure and cardiac hypertrophy in essential hypertension. J Hypertens 1995;13:1209–1215. OS.
- Mann SJ, James GD, Wang RS, Pickering TG. Elevation of ambulatory systolic blood pressure in hypertensive smokers. A case-control study. JAMA 1991;265:2226–2228. OS.
- Bang LE, Buttenschon L, Kristensen KS, Svendsen TL. Do we undertreat hypertensive smokers? A comparison between smoking and non-smoking hypertensives. Blood Press Monit 2000;5:271–274.
- Mundal R, Kjeldsen SE, Sandvik L, Erikssen G, Thaulow E, Erikssen J. Predictors of 7-year changes in exercise blood pressure: effects of smoking physical fitness pulmonary function. J Hypertens 1997;15: 245–249. OS.
- Primatesta P, Falaschetti E, Gupta S, Marmot MG, Poulter NR. Association between smoking and blood pressure: evidence from the health survey for England. Hypertension 2001;37:187–193. OS.
- Omvik P. How smoking affects blood pressure. Blood Press 1996;5: 71–77. RV.
- Doll R, Peto R, Wheatley K, Gray R, Sutherland I. Mortality in relation to smoking: 40 years’observations on male British doctors. Br Med J 1994; 309:901–911. OS.
- Rosenberg L, Kaufman DW, Helmrich SP, Shapiro S. The risk of myocar-dial infarction after quitting smoking in men under 55 years of age. N Engl J Med 1985;313:1511–1514. OS.
- Manson JE, Tosteson H, Ridker PM, Satterfield S, Hebert P, O’Connor GT, Buring JE, Hennekens CH. The primary prevention of myocardial infarction. N Engl J Med 1992;326:1406–1416.
- Wilson K, Gibson N, Willan A, Cook D. Effect of smoking cessation on mortality after myocardial infarction: meta-analysis of cohort studies. Arch Intern Med 2000;160:939–944. MA.
- Tsevat J, Weinstein MC, Williams LW, Tosteson AN, Goldman L. Expected gains in life expectancy from various coronary heart disease risk factor modifications. Circulation 1991;83:1194–1201. OS.
- Silagy C, Mant D, Fowler G, Lodge M. Meta-analysis on efficacy of nicotine replacement therapies in smoking cessation. Lancet 1994;343: 139–142. MA.
- Tonstad S, Farsang C, Klaene G, Lewis K, Manolis A, Perruchoud AP, Silagy C, van Spiegel PI, Astbury C, Hider A, Sweet R. Bupropion SR for smoking cessation in smokers with cardiovascular disease: a multi-centre, randomised study. Eur Heart J 2003;24:946–955. RT.
- Nides M, Oncken C, Gonzales D, Rennard S, Watsky EJ, Anziano R, Reeves KR. Smoking cessation with varenicline, a selective alpha4beta2 nicotinic receptor partial agonist: results from a 7-week, randomized, placebo- and bupropion-controlled trial with 1-year follow-up. Arch Intern Med 2006;166:1561–1568. RT.
- Law MR, Morris JK, Wald NJ. Environmental tobacco smoke exposure and ischaemic heart disease: an evaluation of the evidence. Br Med J 1997; 315:973–980. RV.
- Stranges S, Bonner MR, Fucci F, Cummings KM, Freudenheim JL, Dorn JM, Muti P, Giovino GA, Hyland A, Trevisan M. Lifetime cumulative exposure to secondhand smoke and risk of myocardial infarction in never smokers: results from the Western New York health study, 1995–2001. Arch Intern Med 2006;166:1961–1967. OS.
- Rimm EB, Williams P, Fosher K, Criqui M, Stampfer MJ. Moderate alcohol intake and lower risk of coronary heart disease: meta-analysis of effects on lipids and haemostatic factors. Br Med J 1999;319:1523–1528. MA.
- Fillmore KM, Kerr WC, Stockwell T, Chikritzhs T, Bostrom A. Moderate alcohol use and reduced mortality risk: Systematic error in prospective studies. Addiction Research & Theory 2006;14:101–132. RV.
- Puddey IB, Beilin LJ, Rakie V. Alcohol, hypertension and the cardiovascular system: a critical appraisal. Addiction Biol 1997;2:159–170. RV.
- Wannamethee SG, Shaper AG. Patterns of alcohol intake and risk of stroke in middle-aged British men. Stroke 1996;27:1033–1039. OS.
- Puddey IB, Beilin LJ, Vandongen R. Regular alcohol use raises blood pressure in treated hypertensive subjects. A randomised controlled trial. Lancet 1987;1:647–651. RT.
- Law MR. Epidemiologic evidence on salt and blood pressure. Am J Hypertens 1997;10(Suppl 5):S42–S45. RV.
- Joint WHO/FAO Expert report on diet, nutrition, the prevention of chronic disease. Executive Summary. . RV
- Cutler JA, Follman D, Alexander PS. Randomized controlled trials of sodium reduction: an overview. Am J Clin Nutr 1997;65(Suppl 2): S643–S651. MA.
- Graudal NA, Galloe AM, Garred P. Effects of sodium restriction on blood pressure, renin, aldosterone, catecholamines, cholesterols, and trigly-ceride: a meta-analysis. JAMA 1998;279:1383–1391. MA.
- He FJ, MacGregor GA. How far should salt intake be reduced? Hypertension 2003;42:1093–1099. RV.
- Robertson JIJ. Dietary salt and hypertension: a scientific issue or a matter of faith? J Eval Clin Pract 2003;9:1–22. RV.
- Australian National Health Medical Research Council Dietary Salt Study Management Committee. Effects of replacing sodium intake in subjects on a low sodium diet a crossover study. Clin Exp Hypertens 1989;A11: 1011–1024.
- He FJ, Markandu ND, MacGregor GA. Importance of the renin system for determining blood pressure fall with acute salt restriction in hypertensive and normotensive whites. Hypertension 2001;38:321–325. OS.
- Grassi G, Dell’Oro R, Seravalle G, Foglia G, Quarti Trevano F, Mancia G. Short- and long-term neuroadrenergic effects of moderate dietary sodium restriction in essential hypertension. Circulation 2002;106: 1957–1961.
- Grassi G, Cattaneo BM, Seravalle G, Lanfranchi A, Bolla G, Mancia G. Baroreflex impairment by low sodium diet in mild or moderate essential hypertension. Hypertension 1997;29:802–807.
- Appel LJ, Brands MW, Daniels SR, Karanja N, Elmer PJ, Sacks FM. American Heart Association. Dietary approaches to prevent and treat hypertension: a scientific statement from the American Heart Association. Hypertension 2006;47:296–308. GL.
- Otten J, Pitzi Helliwig J, Meyers LD. The dietary reference intakes: the essential guide to nutrient requirements. Washington, DC: National Academies Press; 2006. RV.
- Sacks FM, Svetkey LP, Vollmer WM, Appel LJ, Bray GA, Harsha D, Obarzanek E, Conlin PR, Miller ER 3rd, Simons-Morton DG, Karanja N, Lin PH; DASH-Sodium Collaborative Research Group. Effects on blood pressure of reduced dietary sodium and the Dietary Approaches to Stop Hypertension (DASH) diet. DASH-Sodium Collaborative Research Group. N Engl J Med 2001;344:3–10. RT.
- Morris MC, Sacks F, Rosner B. Does fish oil lower blood pressure? A meta-analysis of controlled trials. Circulation 1993;88:523–533. MA.
- Geleijnse JM, Giltay EJ, Grobbee DE, Donders AR, Kok FJ. Blood pressure response to fish oil supplementation: metaregression analysis of randomized trials. J Hypertens 2002;20:1493–1499. MA.
- Appel LJ, Miller ER 3rd, Seidler AJ, Whelton PK. Does supplementation of diet with ‘fish oil’ reduce blood pressure? A meta-analysis of controlled clinical trials. Arch Intern Med 1993;153:1429–1438. MA.
- He J, Whelton PK. Effect of dietary fiber and protein intake on blood pressure: a review of epidemiologic evidence. Clin Exp Hypertens 1999;21:785–796. RV.
- He J, Streiffer RH, Muntner P, Krousel-Wood MA, Whelton PK. Effect of dietary fiber intake on blood pressure: a randomized, double-blind, placebo-controlled trial. J Hypertens 2004;22:73–80. RT.
- Griffith LE, Guyatt GH, Cook RJ, Bucher HC, Cook DJ. The influence of dietary and nondietary calcium supplementation on blood pressure: an updated metaanalysis of randomized controlled trials. Am J Hyper-tens 1999;12:84–92. MA.
- Jee SH, Miller ER 3rd, Guallar E, Singh VK, Appel LJ, Klag MJ. The effect of magnesium supplementation on blood pressure: a meta-analysis of randomized clinical trials. Am J Hypertens 2002;15:691–696. MA.
- Visvanathan R, Chen R, Horowitz M, Chapman I. Blood pressure responses in healthy older people to 50 g carbohydrate drinks with differing glycaemic effects. Br J Nutr 2004;92:335–340. OS.
- Pereira MA, Swain J, Goldfine AB, Rifai N, Ludwig DS. Effects of a low-glycemic load diet on resting energy expenditure and heart disease risk factors during weight loss. JAMA 2004;292:2482–2490. OS.
- Margetts BM, Beilin LJ, Vandongen R, Armstrong BK. Vegetarian diet in mild hypertension: a randomised controlled trial. Br Med J 1986;293: 1468–1471. RT.
- Bao DQ, Mori TA, Burke V, Puddey IB, Beilin LJ. Effects of dietary fish and weight reduction on ambulatory blood pressure in overweight hypertensives. Hypertension 1998;32:710–717. OS.
- Daniels SR, Kimball TR, Khoury P, Witt S, Morrison JA. Correlates of the hemodynamic determinants of blood pressure. Hypertension 1996;28: 37–41. OS.
- Stamler J. Epidemiologic findings on body mass and blood pressure in adults. Ann Epidemiol 1991;1:347–362. OS.
- Neter JE, Stam BE, Kok FJ, Grobbee DE, Geleijnse JM. Influence of weight reduction on blood pressure: a meta-analysis of randomized controlled trials. Hypertension 2003;42:878–884. MA.
- Stevens VJ, Corrigan SA, Obarzanek E, Bernauer E, Cook NR, Hebert P, Mattfeldt-Beman M, Oberman A, Sugars C, Dalcin AT. Weight loss intervention in phase 1 of the Trials of Hypertension Prevention. The TOHP Collaborative Research Group. Arch Intern Med 1993;153:849–858. CT.
- Stevens VJ, Obarzanek E, Cook NR, Lee IM, Appel LJ, Smith West D, Milas NC, Mattfeldt-Beman M, Belden L, Bragg C, Millstone M, Raczynski J, Brewer A, Singh B, Cohen J. Trials for the Hypertension Prevention Research Group. Long-term weight loss and changes in blood pressure: results of the Trials of Hypertension Prevention, phase II. Ann Intern Med 2001;134:1–11. RT.
- Huang Z, Willett WC, Manson JE, Rosner B, Stampfer MJ, Speizer FE, Colditz GA. Body weight, weight change, and risk for hypertension in women. Ann Intern Med 1998;128:81–88. OS.
- The Trials of Hypertension Prevention Collaborative Research Group. Effects of weight loss and sodium reduction intervention on blood pressure and hypertension incidence in overweight people with high-normal blood pressure. The Trials of Hypertension Prevention, phase II. The Trials of Hypertension Prevention Collaborative Research Group. Arch Intern Med 1997;157:657–667. RT.
- Langford HG, Blaufox MD, Oberman A, Hawkins CM, Curb JD, Cutter GR, Wassertheil-Smoller S, Pressel S, Babcock C, Abernethy JD. Dietary therapy slows the return of hypertension after stopping prolonged medication. JAMA 1985;253:657–664. RT.
- Whelton PK, Appel LJ, Espeland MA, Applegate WB, Ettinger WH Jr, Kostis JB, Kumanyika S, Lacy CR, Johnson KC, Folmar S, Cutler JA. Sodium reduction and weight loss in the treatment of hypertension in older persons: a randomized controlled trial of nonpharmacologic interventions in the elderly (TONE). TONE Collaborative Research Group. JAMA 1998;279:839–846. RT.
- Sandvik L, Erikssen J, Thaulow E, Erikssen G, Mundal R, Rodahl K. Physical fitness as a predictor of mortality among healthy, middle-aged Norwegian men. N Engl J Med 1993;328:533–537. OS.
- Cornelissen VA, Fagard RH. Effects of endurance training on blood pressure, blood pressure-regulating mechanisms, and cardiovascular risk factors. Hypertension 2005;46:667–675. OS.
- Fagard RH. Exercise characteristics and the blood pressure response to dynamic physical training. Med Sci Sports Exerc 2001;33:S484–S492. OS.
- Cornelissen VA, Fagard RH. Effect of resistance training on resting blood pressure: a meta-analysis of randomized controlled trials. J Hypertens 2005;23:251–259. MA.
- Jennings GL. Exercise, blood pressure: Walk, run or swim? J Hypertens 1997;15:567–569. RV.
- Stringer WW, Wasserman K. Statement on exercise: American College of Chest Physicians/American Thoracic Society-exercise for fun or profit? Chest 2005;127:1072–1073. GL.
- Fagard RH, Bjornstad HH, Borjesson M, Carre F, Deligiannis A, Vanhees L. European Society of Cardiology. ESC Study Group of Sports Cardiology recommendations for participation in leisure-time physical activities and competitive sports for patients with hypertension. Eur J Cardiovasc Prev Rehabil 2005;12:326–331. GL.
- Heidenreich PA, McDonald KM, Hastie T, Fadel B, Hagan V, Lee BK, Hlatky MA. Meta-analysis of trials comparing beta-blockers, calcium antagonists, and nitrates for stable angina. JAMA 1999;281: 1927–1936. MA.
- Sharma AM, Pischon T, Hardt S, Kunz I, Luft FC. Hypothesis: Beta-adrenergic receptor blockers and weight gain: a systematic analysis. Hypertension 2001;37:250–254. RV.
- Lindholm LH, Ibsen H, Borch-Johnsen K, Olsen MH, Wachtell K, Dahlof B, Devereux RB, Beevers G, de Faire U, Fyhrquist F, Julius S, Kjeldsen SE, Kristianson K, Lederballe-Pedersen O, Nieminen MS, Omvik P, Oparil S, Wedel H, Aurup P, Edelman JM, Snapinn S. For the LIFE study group. Risk of new-onset diabetes in the Losartan Intervention For Endpoint reduction in hypertension study. J Hypertens 2002;20:1879–1886. RT.
- Kjeldsen SE, Julius S, Mancia G, McInnes GT, Hua T, Weber MA, Coca A, Ekman S, Girerd X, Jamerson K, Larochelle P, MacDonald TM, Schmieder RE, Schork MA, Stolt P, Viskoper R, Widimsky J, Zanchetti A. VALUE Trial Investigators. Effects of valsartan compared to amlodipine on preventing type 2 diabetes in high-risk hypertensive patients: the VALUE trial. J Hypertens 2006;24:1405–1412. RT.
- Torp-Pedersen C, Metra M, Charlesworth A, Spark P, Lukas MA, Poole-Wilson PA, Swedberg K, Cleland JG, Di Lenarda A, Remme W, Scherhaug A. Effects of metoprolol and carvedilol on preexisting and new onset diabetes in patients with chronic heartfailure Data from the Carvedilol or metoprolol European Trial (COMET). Heart 2007, in press. RT.
- Kaiser T, Heise T, Nosek L, Eckers U, Sawicki PT. Influence of nebivolol and enalapril on metabolic parameters and arterial stiffness in hypertensive type 2 diabetic patients. J Hypertens 2006;24:1397–1403. RT.
- Cushman WC, Reda DJ, Perry HM, Williams D, Abdellatif M, Materson BJ. Regional and racial differences in response to antihypertensive medication use in a randomized controlled trial of men with hypertension in the United States. Department of Veterans Affairs Cooperative Study Group on Antihypertensive Agents. Arch Intern Med 2000;160: 825–831. CT.
- Van Zwieten PA. Centrally acting antihypertensive drugs. In: Mancia G, Chalmers J, Julius S, Saruta T, Weber M editors, Manual of Hypertension. London: Churchill Livingston; 2002. pp. 401–410. RV.
- Zannad F. Aldosterone antagonist therapy in resistant hypertension. J Hypertens 2007;25:747–750. RV.
- The ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. Major cardiovascular events in hypertensive patients randomized to doxazosin vs chlorthalidone: the Antihypertensive and Lipid-Lowering treatment to prevent Heart Attack Trial (ALLHAT). JAMA 2000;283:1967–1975. RT.
- Nguyen G. Renin/prorenin receptors. Kidney Int 2006;69:1503–1506. RV.
- Villamil A, Chrysant SG, Calhoun D, Schober B, Hsu H, Matrisciano-Dimichino L, Zhang J. Renin inhibition with aliskiren provides additive antihypertensive efficacy when used in combination with hydro-chlorothiazide. J Hypertens 2007;25:217–226. RT.
- O’Brien E, Barton J, Nussberger J, Mulcahy D, Jensen C, Dicker P, Stanton A. Aliskiren reduces blood pressure and suppresses plasma renin activity in combination with a thiazide diuretic, an angiotensin-converting enzyme inhibitor, or an angiotensin receptor blocker. Hypertension 2007;49:276–284. RT.
- Gradman AH, Schmieder RE, Lins RL, Nussberger J, Chiang Y, Bedigian MP. Aliskiren, a novel orally effective renin inhibitor, provides dose-dependent antihypertensive efficacy and placebo-like tolerability in hypertensive patients. Circulation 2005;111:1012–1018. RT.
- Pilz B, Shagdarsuren E, Wellner M, Fiebeler A, Dechend R, Gratze P, Meiners S, Feldman DL, Webb RL, Garrelds IM, Jan Danser AH, Luft FC, Muller DN. Aliskiren, a human renin inhibitor, ameliorates cardiac and renal damage in double-transgenic rats. Hypertension 2005;46:569–576.
- Alderman MH, Madhavan S, Ooi WL, Cohen H, Sealey JE, Laragh JH. Association of the renin-sodium profile with the risk of myocardial infarction in patients with hypertension. N Engl J Med 1991;324: 1098–1104. OS.
- Ruilope LM, Agabiti-Rosei E, Bakris GL, Mancia G, Poulter NR, Taddei S, UngerT, Volpe M, Waeber B, Zannad F. Angiotensin receptor blockers: therapeutic targets and cardiovascular protection. Blood Press 2005; 14:196–209. RV.
- Waeber B, Burnier M, Brunner HR. Compliance with antihypertensive therapy. Clin Exp Hypertens 1999;21:973–985. RV.
- Parati G, Omboni S, Rizzoni D, Agabiti-Rosei E, Mancia G. The smoothness index: a new, reproducible and clinically relevant measure of the homogeneity of the blood pressure reduction with treatment for hypertension. J Hypertens 1998;16:1685–1691.
- Ambrosioni E, Leonetti G, Pessina AC, Rappelli A, Trimarco B, Zanchetti A. Patterns of hypertension management in Italy: results of a pharmacoepidemiological survey on antihypertensive therapy. Scientific Committee of the Italian Pharmacoepidemiological Survey on Antihypertensive Therapy. J Hypertens 2000;18:1691–1699. OS.
- Law MR, Wald NJ, Morris JK, Jordan RE. Value of low dose combination treatment with blood pressure lowering drugs: analysis of 354 randomised trials. Br Med J 2003;326:1427. MA.
- Materson BJ, Reda DJ, Cushman WC. Department of Veterans Affairs single-drug therapy of hypertension study. Revised figures and new data. Department of Veterans Affairs Cooperative Study Group on Anti-hypertensive Agents. Am J Hypertens 1995;8:189–192. RT.
- Morgan TO, Anderson AI, MacInnis RJ. ACE inhibitors, beta-blockers, calcium blockers, and diuretics for the control of systolic hypertension. Am J Hypertens 2001;14:241–247. RV.
- Dickerson JE, Hingorani AD, Ashby MJ, Palmer CR, Brown MJ. Optimisation of antihypertensive treatment by crossover rotation of four major classes. Lancet 1999;353:2008–2013. OS.
- Hoes AW, Grobbee DE, Lubsen J, Man in ’t Veld AJ, van der Does E, Hofman A. Diuretics, beta-blockers, and the risk for sudden cardiac death in hypertensive patients. Ann Intern Med 1995;123:481–487. OS.
- Helderman JH, Elahi D, Andersen DK, Raizes GS, Tobin JD, Shocken D, Andres R. Prevention of the glucose intolerance of thiazide diuretics by maintenance of body potassium. Diabetes 1983;32:106–111. OS.
- Conn JW. Hypertension, the potassium ion and impaired carbohydrate tolerance. N Engl J Med 1965;273:1135–1143. RV.
- Ferrari P, Marti HP, Pfister M, Frey FJ. Additive antiproteinuric effect of combined ACE, inhibition and angiotensin II receptor blockade. J Hypertens 2002;20:125–130. RT.
- McMurray JJ, Ostergren J, Swedberg K, Granger CB, Held P, Michelson EL, Olofsson B, Yusuf S, Pfeffer MA. CHARM Investigators and Committees. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function taking angiotensin-converting-enzyme inhibitors: the CHARM-Added trial. Lancet 2003; 362:767–771. RT.
- Giannattasio C, Achilli F, Failla M, Capra A, Vincenzi A, Valagussa F, Mancia G Radial, carotid, aortic distensibility in congestive heart failure: effects of high-dose angiotensin-converting enzyme inhibitor or low-dose association with angiotensin type 1 receptor blockade. J Am Coll Cardiol 2002;39:1275–1282. OS.
- Bangalore S, Kamalakkannan G, Panjrath G, Messerli FH. Fixed-dose combination improves medication compliance: a meta-analysis. J Clin Hypertens 2006;8(Suppl A):A72 (abstract). MA.
- Jamerson KA, Bakris GL, Wun CC, Dahlof B, Lefkowitz M, Manfreda S, Pitt B, Velazquez EJ, Weber MA. Rationale and design of the avoiding cardiovascular events through combination therapy in patients living with systolic hypertension (ACCOMPLISH) trial: the first randomized controlled trial to compare the clinical outcome effects of first-line combination therapies in hypertension. Am J Hypertens 2004;17:793–801. RT.
- Gueyffier F, Bulpitt C, Boissel JP, Schron E, Ekbom T, Fagard R, Casiglia E, Kerlikowske K, Coope J. Antihypertensive drugs in very old people: a subgroup analysis of randomised controlled trials. Lancet 1999;353:793–796. MA.
- Bulpitt CJ, Beckett NS, Cooke J, Dumitrascu DL, Gil-Extremera B, Nachev C, Nunes M, Peters R, Staessen JA, Thijs L. Hypertension in the Very Elderly Trial Working Group. Results of the pilot study for the Hypertension in the Very Elderly Trial. J Hypertens 2003;21: 2409–2417. RT.
- Messerli FH, Grossman E, Goldbourt U. Are beta-blockers efficacious as first-line therapy for hypertension in the elderly? JAMA 1998;279: 1903–1907. MA.
- Kjeldsen SE, Dahlof B, Devereux RB, Julius S, Aurup P, Edelman J, Beevers G, de Faire U, Fyhrquist F, Ibsen H, Kristianson K, Lederballe-Pedersen O, Lindholm LH, Nieminen MS, Omvik P, Oparil S, Snapinn S, Wedel H. LIFE (Losartan Intervention for Endpoint Reduction) Study Group. Effects of losartan on cardiovascular morbidity and mortality in patients with isolated systolic hypertension and left ventricular hypertrophy: a Losartan Intervention for Endpoint Reduction (LIFE) substudy. JAMA 2002;288:1491–1498. CT.
- Papademetriou V, Farsang C, Elmfeldt D, Hofman A, Lithell H, Olofsson B, Skoog I, Trenkwalder P, Zanchetti A. Study on Cognition, Prognosis in the Elderly study group. Stroke prevention with the angio-tensin II type 1-receptor blocker candesartan in elderly patients with isolated systolic hypertension: the Study on Cognition and Prognosis in the Elderly (SCOPE). J Am Coll Cardiol 2004;44:1175–1180. CT.
- Lakatta EG. Deficient neuroendocrine regulation of the cardiovascular system with advancing age in healthy humans. Circulation 1993;87: 631–636. RV.
- Fagard RH, Van den Enden M, Leeman M, Warling X. Survey on treatment of hypertension and implementation of WHO-ISH risk stratification in primary care in Belgium. J Hypertens 2002;20:1297–1302. OS.
- Somes GW, Pahor M, Shorr RI, Cushman WC, Applegate WB. The role of diastolic blood pressure when treating isolated systolic hypertension. Arch Intern Med 1999;159:2004–2009. OS.
- Fagard RH, Staessen JA, Thijs L, Celis H, Bulpitt CJ, de Leeuw PW et al. On-treatment diastolic blood pressure and prognosis in systolic Hypertension. Arch Intern Med 2007, in press. OS.
- Mogensen CE. Long-term antihypertensive treatment inhibiting progression of diabetic nephropathy. Br Med J 1982;285:685–688. OS.
- Mancia G. The association of hypertension and diabetes: prevalence, cardiovascular risk and protection by blood pressure reduction. Acta Diabetol 2005;42(Suppl 1):S17–S25. RV.
- Colhoun HM, Betteridge DJ, Durrington PN, Hitman GA, Neil HA, Livingstone SJ, Thomason MJ, Mackness MI, Charlton-Menys V, Fuller JH. CARDS investigators. Primary prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Ator-vastatin Diabetes Study (CARDS): multicentre randomised placebo-controlled trial. Lancet 2004;364:685–696. RT.
- Bosch J, Yusuf S, Pogue J, Sleight P, Lonn E, Rangoonwala B, Davies R, Ostergren J, Probstfield J. HOPE Investigators. Heart outcomes prevention evaluation. Use of ramipril in preventing stroke: double blind randomised trial. Br Med J 2002;324:699–701. RT.
- Trenkwalder P, Elmfeldt D, Hofman A, Lithell H, Olofsson B, Papademetriou V, Skoog I, Zanchetti A. The Study on Cognition. Prognosis in the Elderly (SCOPE). The Study on Cognition and Prognosis in the Elderly (SCOPE) — major cardiovascular events and stroke in subgroups of patients. Blood Press 2005;14:31–37. CT.
- Bathl P, Chalmersl J, Powersl W, Beilinl L, Davisl S, Lenfantl C, Mancial G, Neall B, Whitworthl J, Zanchettil A. International Society of Hypertension Writing Group. International Society of Hypertension (ISH): statement on the management of blood pressure in acute stroke. J Hypertens 2003;21:665–672. GL.
- Schrader J, Luders S, Kulschewski A, Berger J, Zidek W, Treib J, Einhaupl K, Diener HC, Dominiak P. Acute Candesartan Cilexetil Therapy in Stroke Survivors Study Group. The ACCESS Study: evaluation of Acute Candesartan Cilexetil Therapy in Stroke Survivors. Stroke 2003; 34:1699–1703. RT.
- COSSACS Trial Group. COSSACS (Continue or Stop post-Stroke Antihy-pertensives Collaborative Study): rationale and design. J Hypertens 2005;23:455–458. RT.
- Potter J, Robinson T, Ford G, James M, Jenkins D, Mistri A, Bulpitt C, Drummond A, Jagger C, Knight J, Markus H, Beevers G, Dewey M, Lees K, Moore A, Paul S. The CHHIPS Trial Group. CHHIPS (Controlling Hypertension and Hypotension Immediately Post-Stroke) Pilot Trial: rationale and design. J Hypertens 2005;23:649–655. RT.
- van Dijk EJ, Breteler MM, Schmidt R, Berger K, Nilsson LG, Oudkerk M, PajakA, Sans S, de Ridder M, Dufouil C, Fuhrer R, Giampaoli S, Launer LJ, Hofman A. CASCADE ConsortiumThe association between blood pressure, hypertension, and cerebral white matter lesions: cardiovascular determinants of dementia study. Hypertension 2004;44: 625–630. OS.
- Vermeer SE, Hollander M, van Dijk EJ, Hofman A, Koudstaal PJ, Breteler MM. Rotterdam Scan Study. Silent brain infarcts and white matter lesions increase stroke risk in the general population: the Rotterdam Scan Study. Stroke 2003;34:1126–1129. OS.
- Vermeer SE, Prins ND, den Heijer T, Hofman A, Koudstaal PJ, Breteler MM. Silent brain infarcts and the risk of dementia and cognitive decline. N Engl J Med 2003;348:1215–1222. OS.
- Sierra C, de La Sierra A, Mercader J, Gomez-Angelats E, Urbano-Marquez A, Coca A. Silent cerebral white matter lesions in middle-aged essential hypertensive patients. J Hypertens 2002;20:519–524. OS.
- Qiu C, Winblad B, Fratiglioni L. The age-dependent relation of blood pressure to cognitive function and dementia. Lancet Neurol 2005;4: 487–499. RV.
- Kannel WB. Risk stratification in hypertension: new insights from the Framingham Study. Am J Hypertens 2000;13(Suppl 1):S3–S10. RV.
- Yap YG, Duong T, Bland JM, Malik M, Torp-Pederson C, Kober L, Connolly SJ, Gallagher MM, Camm AJ. Prognostic value of blood pressure measured during hospitalization after acute myocardial infarction: an insight from survival trials. J Hypertens 2007;25:307–313. OS.
- Domanski MJ, Mitchell GF, Norman JE, Exner DV, Pitt B, Pfeffer MA. Independent prognostic information provided by sphygmomanometrically determined pulse pressure and mean arterial pressure in patients with left ventricular dysfunction. J Am Coll Cardiol 1999;33:951–958. OS.
- Lee VC, Rhew DC, Dylan M, Badamgarav E, Braunstein GD, Weingarten SR. Meta-analysis: angiotensin-receptor blockers in chronic heart failure and high-risk acute myocardial infarction. Ann Intern Med 2004;141:693–704. MA.
- Yusuf S, Pfeffer MA, Swedberg K, Granger CB, Held P, McMurray JJ, Michelson EL, Olofsson B, Ostergren J. CHARM Investigators Committees. Effects of candesartan in patients with chronic heart failure and preserved left-ventricular ejection fraction: the CHARM-Preserved Trial. Lancet 2003;362:777–781.
- Kannel WB, Wolf PA, Benjamin EJ, Levy D. Prevalence, incidence, prognosis, and predisposing conditions for atrial fibrillation: population-based estimates. Am J Cardiol 1998;82:2N–9N. OS.
- Hankey GJ. Preventable stroke and stroke prevention. J Thromb Haemost 2005;3:1638–1645. RV.
- Lip GY, Frison L, Grind M. Effect of hypertension on anticoagulated patients with atrial fibrillation. Eur Heart J 2007;28:752–759. OS.
- Healey JS, Baranchuk A, Crystal E, Morillo CA, Garfinkle M, Yusuf S, Connolly SJ. Prevention of atrial fibrillation with angiotensin-converting enzyme inhibitors and angiotensin receptor blockers: a meta-analysis. J Am Coll Cardiol 2005;45:1832–1839. MA.
- Perera GA. Hypertensive vascular disease: description and natural history. J Chronic Dis 1955;1:33–42.
- Redon J, Rovira E, Miralles A, Julve R, Pascual JM. Factors related to the occurrence of microalbuminuria during antihypertensive treatment in essential hypertension. Hypertension 2002;39:794–798. OS.
- Lawes CMM, Vander Hoorn S, Law MR, Elliott P, MacMahon S, Rodgers A. Blood pressure and the global burden of disease 2000. Part I: Estimates of blood pressure levels. J Hypertens 2006;24:413–422. OS.
- Franklin SS, Gustin W 4th, Wong ND, Larson MG, Weber MA, Kannel WB, Levy D. Hemodynamic patterns of age-related changes in blood pressure. The Framingham Heart Study. Circulation 1997;96:308–315. OS.
- Wilson PW, Castelli WP, Kannel WB. Coronary risk prediction in adults (the Framingham Heart Study). Am J Cardiol 1987;59:91G–94G. RV.
- Zanchetti A, Julius S, Kjeldsen S, McInnes GT, Hua T, Weber M, Laragh JH, Plat F, Battegay E, Calvo-Vargas C, Cieslinski A, Degaute JP, Holwerda NJ, Kobalava J, Pedersen OL, Rudyatmoko FP, Siamopoulos KC, Storset O. Outcomes in subgroups of hypertensive patients treated with regimens based on valsartan and amlodipine: An analysis of findings from the VALUE trial. J Hypertens 2006;24: 2163–2168. CT.
- Dong W, Colhoun HM, Poulter NR. Blood pressure in women using oral contraceptives results from the Health Survey for England 1994. J Hypertens 1997;15:1063–1068. OS.
- Chasan-Taber L, Willett WC, Manson JAE, Spiegelman D, Hunter DJ, Curhan G, Colditz GA, Stampfer MJ. Prospective study of oral contraceptives and hypertension among women in the United States. Circulation 1996;94:483–489. OS.
- Lip GY, Beevers M, Beevers DG. Malignant hypertension in young women is related to previous hypertension in pregnancy, not oral contraception. Quart J Med 1997;90:571–575. OS.
- Woods JW. Oral contraceptives and hypertension. Hypertension 1998; 11:II11–II15. RV.
- Kawano H, Motoyama T, Kugiyama K, Hirashima O, Ohgushi M, Fujii H, Ogawa H, Yasue H. Gender difference in improvement of endothelium-dependent vasodilation after estrogen supplementation. J Am Coll Cardiol 1997;30:914–919. OS.
- Skinner SL, Lumbers ER, Symonds EM. Alteration by oral contraceptives of normal menstrual changes in plasma renin activity, concentration and substrate. Clin Sci 1969;36:67–76. OS.
- Giannattasio C, Failla M, Grappiolo A, Stella ML, Del Bo A, Colombo M, Mancia G. Fluctuations of radial artery distensibility throughout the menstrual cycle. Arterioscler Thromb Vasc Biol 1999;19:1925–1929.
- Ribstein J, Halimi J-M, Guilhem du Cailar, Mimran A. Renal characteristics and effect of angiotensin suppression in oral contraceptive users. Hypertension 1999;33:90–95.
- Inman WHW, Vessey MP. Investigation of deaths from pulmonary, coronary, and cerebral thrombosis and embolism in women of childbearing age. BMJ 1968;2:193–199. OS.
- Vessey MP, Doll R. Investigation of the relation between use of oral contraceptives and thromboembolic disease. BMJ 1968;2:199–205. OS.
- Masi AT, Dudgate M. Cerebrovascular disease associated with the use of oral contraceptives: a review of the English-language literature. Ann Intern Med 1970;72:111–121. RV.
- Han W-S, Ray J, Wai EK, Ginsburg S, Hannah ME, Corey PN, Ginsberg JS. Risk of stroke in women exposed to low-dose oral contraceptives. A critical evaluation of the evidence. Arch Intern Med 2004;164: 741–747. MA.
- Curtis KM, Mohllajee AP, Martins SL, Peterson HB. Combined oral contraceptive use among women with hypertension: a systematic review. Contraception 2006;73:179–188. MA.
- Gomes MP, Deitcher SR. Risk of venous thromboembolic disease associated with hormonal contraceptives and hormone replacement therapy. Arch Intern Med 2004;164:1965–1976. OS.
- Hussain SF. Progestogen-only pills and high blood pressure: is there an association? A literature review. Contraception 2004;69:89–97. RV.
- Zanchetti A, Facchetti R, Cesana GC, Modena GM, Pirrelli A, Sega R. Menopause-related blood pressure increase and its relationship to age and body mass index: the SIMONA epidemiological study. J Hypertens 2005;23:2269–2276. OS.
- Shelley JM, Green A, Smith AM, Dudley E, Dennerstein L, Hopper J, Burger H. Relationship of sex hormones to lipids and blood pressure in mid-aged women. Ann Epidemiol 1998;8:39–45. OS.
- Grobbee DE, Van Hemert AM, Vanderbroucke JP, Hofman A, Valkenburg HA. Importance of body weight in determining risk and level of blood pressure in postmenopausal women. J Hypertens 1988;6 (Suppl):S614–S616. OS.
- Staessen JA, Ginocchio G, Thijs L, Fagard R. Conventional and ambulatory blood pressure and menopause in a prospective population study. J Hum Hypertens 1997;11:507–514. OS.
- Casiglia E, d’Este D, Ginocchio G, Colangeli G, Onesto C, Tramontin P, Ambrosio GB, Pessina AC. Lack of influence of menopause on blood pressure and cardiovascular risk profile: a 16 year longitudinal study concerning a cohort of 568 women. J Hypertens 1996;14:729–736. OS.
- Lindqvist O, Bengtsson C. Serum lipids arterial blood pressure body weight in relation to the menopause: results from a population study of women in Goteborg Sweden. Scand J Clin Invest 1980;40:629–636. OS.
- Torng PL, Su TC, Sung FG, Chien KL, Huang SC, Chon SN, Lee YT. Effects of menopause on intraindividual changes in serum lipids, blood pressure and body weight: the Chin-Shan community cardiovascular cohort study. Atherosclerosis 2002;161:409–415. OS.
- The Writing Group for the PEPI Trial. Effects of estrogen or estrogen/ progestin regimens on heart disease risk factors in postmenopausal women. The Postmenopausal Estrogen/Progestin Interventions (PEPI) Trial. JAMA 1995;273:199–208. RT.
- Grodstein F, Manson JE, Sampfer MJ. Postmenopausal hormone use and secondary prevention of coronary events in the nurses health study, a prospective, observational study. Ann Intern Med 2001;135:1–8. OS.
- Falkenborn M, Persson I, Terent A, Adami HO, Lithell H, Bergstrom R. Hormone replacement therapy and the risk of stroke, follow-up of a population-based cohort in Sweden. Arch Intern Med 1993;153: 1201–1209. OS.
- Finucane FF, Madans JH, Bush TL, Wolf PH, Kleinman JC. Decreased risk of stroke among postmenopausal hormone users, results from a national cohort. Arch Intern Med 1993;153:73–79. OS.
- Scuteri A, Bos AJG, Brant LJ, Talbot L, Lakatta EG, Fleg JL. Hormone replacement therapy and longitudinal changes in blood pressure in post-menopausal women. Ann Intern Med 2001;135:229–238. OS.
- Hulley S, Grady D, Bush T, Furberg C, Herrington D, Riggs B, Vittinghoff E. Randomized trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women. Heart and Estrogen/progestin Replacement Study (HERS) research group. JAMA 1998;280:605–613. RT.
- Rossouw JE, Anderson GL, Prentice RL, LaCroix AZ, Kopperberg C, Stefanick ML, Jackson RD, Beresford SA, Howard BV, Johnson KC, Kotchen JM, Ockene J. Writing Group of Women´s Health Initiative nvestigators. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women´s Health nitiative randomized controlled trial. JAMA 2002;288:321–333. RT.
- Farquhar CM, Marjoribanks J, Lethaby A, Lamberts Q, Suckling JA. the Cochrane HT Study Group. Long term hormone therapy for perimeno-pausal and postmenopausal women. Cochrane database of Systematic Reviews 2005. Issue 3. Art No CD004143. DOI 10.1002/1465868. CD004143.pub2. MA.
- Stramba-Badiale M, Fox KM, Priori SG, Collins P, Daly C, Graham I, Jonsson B, Schenck-Gustafsson K, Tendera M. Cardiovascular disease in women: a statement from the policy conference of the European Society of Cardiology. Eur Heart J 2006;27:994–1005. GL.
- Consensus Report: National High Blood Pressure Education Program Working Group Report on High Blood Pressure in Pregnancy. Am J Obstet Gynecol 1990;163:1689–1712. GL.
- Levine RJ, Ewell MG, Hauth JC, Curet LB, Catalano PM, Morris CD, Choudhary G, Sibai BM. Should the definition of preeclampsia include a rise in diastolic blood pressure of >15mm Hg to a level >90 mm Hg in association with proteinuria? Am J Obstet Gynecol 2000; 183: 787–792. GL.
- Staessen JA, Asmar R, De Buyzere M, Imai Y, Parati G, Shimada K, Stergiou G, Redon J, Verdecchia P. Participants of the 2001 Consensus Conference on Ambulatory Blood Pressure Monitoring. Task Force II: blood pressure measurement and cardiovascular outcome. Blood Press Monit 2001;6:355–370. GL.
- Churchill D, Perry IJ, Beevers DG. Ambulatory blood pressure in pregnancy and fetal growth. Lancet 1997;349:7–10. OS.
- Penny JA, Halligan AW, Shennan AH, Lambert PC, Jones DR, de Swiet M, Taylor DJ. Automated, ambulatory, or conventional blood pressure measurement in pregnancy: which is the better predictor of severe hypertension? Am J Obstet Gynecol 1998;178:521–526. OS.
- Perry IJ, Stewart BA, Brockwell J, Khan M, Davies P, Beevers DG, Luesley DM. Recording diastolic blood pressure in pregnancy. Br Med J 1990;301:1198.
- Shennan A, Gupta M, Halligan A, Taylor DJ, de Swiet M. Lack of reproducibility in pregnancy of Korotkoff phase IV as measured by mercury sphygmomanometry. Lancet 1996;347:139–142. OS.
- Higgins JR, de Swiet M. Blood pressure measurement and classification in pregnancy. Lancet 2001;357:131–135.
- Task Force Members, Oakley C, Child A, Lung B, Persbitero P, Tornos, Klein W, Garcia MAA, Blomstrom-Lundqvist C, de Backer G, Dargie H, Deckers J, Flather M, Hradec J, Mazzotta G, Oto A, Parkhomenko A, Silber S, Torbicki A, Trappe H-J, Dean V, Pourmeyrol-Jumeau D. Expert consensus document on management of cardiovascular diseases during pregnancy. Eur Heart J 2003;24:761–781. GL.
- Moutquin J-M, Garner PR, Burrows RF, Rey E, Helewa ME, Lange IR, Rabkin SW. Report of the Canadian Hypertension Society Consensus Conference: 2. Nonpharmacologic management and prevention of hypertensive disorders in pregnancy. Can Med Assoc J 1997;157:907–919. GL.
- Atallah AN, Hofmeyr GJ, Duley L. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems (Cochrane Review). In: The Cochrane Library, Issue 1. Oxford: Update Software, 2000. MA.
- Olsen S, Secher NJ, Tabor A, Weber T, Walker JJ, Gluud C. Randomised clinical trials offish oil supplementation in high risk pregnancies. Br J Obstet Gynaecol 2000;107:382–395. RT.
- Knight M, Duley L, Henderson-Smart DJ, King JF. Antiplatelet agents and pre-eclampsia (Cochrane Review). In: The Cochrane Library, Issue 1. Oxford, Update Software, 2000. MA.
- Gilbert JS, Cox LA, Mitchell G, Nijland MJ. Nutrient-restricted fetus and the cardio-renal connection in hypertensive offspring. Expert Rev Cardi-ovasc Ther 2006;4:227–237. RV.
- Sibai BM, Mabie WC, Shamsa F, Vilnar MA, Anderson GD. A comparison of no medication versus methyldopa or labetalol in chronic hypertension during pregnancy. Am J Obstet Gynecol 1990;162:960–967. RT.
- Gruppo di Studio Ipertensione in Gravidanza. Nifedipine versus expectant management in mild to moderate hypertension in pregnancy. Br J Obstet Gynaecol 1998;105:718–722. RT.
- De Swiet M. Maternal blood pressure and birthweight. Lancet 2000;355: 81–82. RV.
- von Dadelszen P, Ornstein MP, Bull SB, Logan AG, Koren G, Magee LA. Fall in mean arterial pressure and fetal growth restriction in pregnancy hypertension: a meta-analysis. Lancet 2000;355:87–92. MA.
- Magee LA, Ornstein MP, von Dadelszen P. Management of hypertension in pregnancy. Br Med J 1999;318:1332–1336. GL.
- Coppage KH, Sibai BM. Treatment of hypertensive complications in pregnancy. Current Pharm Design 2005;11:749–757. RV.
- Lydakis C, Lip GY, Beevers M, Beevers DG. Atenolol and fetal growth in pregnancies complicated by hypertension. Am J Hypertension 1999;12: 541–547. OS.
- The Magpie Trial Collaborative Group. Do women with pre-eclampsia, and their babies, benefit from magnesium sulphate? The Magpie Trial: a randomised placebo-controlled trial. Lancet 2002;359:1877–1890. RT.
- Paradisi G, Biaggi A, Savone R, Ianniello F, Tomei C, Caforio L, Caruso A. Cardiovascular risk factors in healthy women with previous gestational hypertension. J Clin Endocrinol Metab 2006;91:1233–1238. OS.
- Wilson BJ, Watson MS, Prescott GJ, Sunderland S, Campbell DM, Hannaford P, Smith WC. Hypertensive diseases of pregnancy and risk of hypertension and stroke in later life: results from cohort study. Br Med J 2003;326:845–851. OS.
- Lakka HM, Laaksonen DE, Lakka TA, Niskanen LK, Kumpusalo E, Tuomilehto J, Salonen JT. The metabolic syndrome and total and cardiovascular disease mortality in middle-aged men. JAMA 2002;288: 2709–2716. OS.
- Girman CJ, Rhodes T, Mercuri M, Pyorala K, Kjekshus J, Pedersen TR, Beere PA, Gotto AM, Clearfield M. 4S Group the AFCAPS/TexCAPS Research Group. The metabolic syndrome and risk of major coronary events in the Scandinavian Simvastatin Survival Study (4S) and the Air Force/Texas Coronary Atherosclerosis Prevention Study (AFCAPS/ TexCAPS). Am J Cardiol 2004;93:136–141. OS.
- Dekker JM, Girman C, Rhodes T, Nijpels G, Stehouwer CD, Bouter LM, Heine RJ. Metabolic syndrome and 10-year cardiovascular disease risk in the Hoorn Study. Circulation 2005;112:666–673. OS.
- Resnick HE, Jones K, Ruotolo G, Jain AK, Henderson J, Lu W, Howard BV. Insulin resistance, the metabolic syndrome, and risk of incident cardiovascular disease in nondiabetic American Indians: the Strong Heart Study. Diabetes Care 2003;26:861–867. OS.
- Schmidt MI, Duncan BB, Bang H, Pankow JS, Ballantyne CM, Golden SH, Folsom AR, Chambless LE. Identifying individuals at high risk for diabetes: The Atherosclerosis Risk in Communities study. Diabetes Care 2005;28:2013–2018. OS.
- Mule G, Nardi E, Cottone S, Cusimano P, Volpe V, Piazza G, Mongiovi R, Mezzatesta G, Andronico G, Cerasola G. Influence of metabolic syndrome on hypertension-related target organ damage. J Intern Med 2005;257:503–513. OS.
- Leoncini G, Ratto E, Viazzi F, Vaccaro V, Parodi D, Parodi A, Falqui V, Tomolillo C, Deferrari G, Pontremoli R. Metabolic syndrome is associated with early signs of organ damage in nondiabetic, hypertensive patients. J Intern Med 2005;257:454–460. OS.
- Cuspidi C, Meani S, Fusi V, Severgnini B, Valerio C, Catini E, Leonetti G, Magrini F, Zanchetti A. Metabolic syndrome and target organ damage in untreated essential hypertensives. J Hypertens 2004;22:1991–1998. OS.
- Schillaci G, Pirro M, Vaudo G, Mannarino MR, Savarese G, Pucci G, Franklin SS, Mannarino E. Metabolic syndrome is associated with aortic stiffness in untreated essential hypertension. Hypertension 2005;45:1978–1982. OS.
- de Simone G, Palmieri V, Bella JN, Celentano A, Hong Y, Oberman A, Kitzman DW, Hopkins PN, Arnett DK, Devereux RB. Association of left ventricular hypertrophy with metabolic risk factors: the HyperGEN study. J Hypertens 2002;20:323–331. OS.
- Schillaci G, Pirro M, Pucci G, Mannarino MR, Gemelli F, Siepi D, Vaudo G, Mannarino E. Different impact of the metabolic syndrome on left ventricular structure and function in hypertensive men and women. Hypertension 2006;47:881–886. OS.
- Cuspidi C, Meani S, Fusi V, Valerio C, Catini E, Sala C, Sampieri L, Magrini F, Zanchetti A. Prevalence and correlates of left atrial enlargement in essential hypertension: role of ventricular geometry and the metabolic syndrome: the Evaluation of Target Organ Damage in Hypertension study. J Hypertens 2005;23:875–882. OS.
- Kawamoto R, Tomita H, Oka Y, Kodama A, Kamitani A. Metabolic syndrome amplifies the LDL-cholesterol associated increases in carotid atherosclerosis. Intern Med 2005;44:1232–1238. OS.
- Cuspidi C, Meani S, Valerio C, Fusi V, Catini E, Sala C, Zanchetti A. Ambulatory blood pressure, target organ damage and left atrial size in
- never-treated essential hypertensive individuals. J Hypertens 2005; 23:1589–1595. OS.
- Pepys MB, Hirschfield GM. C-reactive protein: a critical update. J Clin Invest 2003;111:1805–1812. RV.
- Nesto R. C-reactive protein its role in inflammation Type 2 diabetes cardiovascular disease the effects of insulin-sensitizing treatment with thiazolidinediones. Diabet Med 2004;21:810–817. RV.
- Mancia G, Bousquet P, Elghozi JL, Esler M, Grassi G, Julius S, Reid J, Van Zwieten PA. The sympathetic nervous system and the metabolic syndrome. J Hypertens 2007; in press. RV.
- Clinical guidelines on the identification evaluation treatment of overweight obesity in adults-the evidence report. National Institutes of Health. Obes Res 1998;2(Suppl 6):51S–209S. GL.
- Krauss RM, Eckel RH, Howard B, Appel LJ, Daniels SR, Deckelbaum RJ, Erdman JW Jr, Kris-Etherton P, Goldberg IJ, Kotchen TA, Lichtenstein AH, Mitch WE, Mullis R, Robinson K, Wylie-Rosett J, St Jeor S, Suttie J, Tribble DL, Bazzarre. TL AHA Dietary Guidelines: revision 2000: A statement for healthcare professionals from the Nutrition Committee of the American Heart Association. Circulation 2000;102: 2284–2299. GL.
- Thompson PD, Buchner D, Pina IL, Balady GJ, Williams MA, Marcus BH, Berra K, Blair SN, Costa F, Franklin B, Fletcher GF, Gordon NF, Pate RR, Rodriguez BL, Yancey AK, Wenger NK. American Heart Association Council on Clinical Cardiology Subcommittee on Exercise Rehabilitation Prevention; American Heart Association Council on Nutrition Physical Activity Metabolism Subcommittee on Physical Activity. Exercise and physical activity in the prevention and treatment of atherosclerotic cardiovascular disease: a statement from the American Heart Association Council on Clinical Cardiology (Subcommittee on Nutrition, Physical Activity and Metabolism (Subcommittee on Physical Activity). Circulation 2003;107:3109–3116. GL.
- Knowler WC, Barrett-Connor E, Fowler SE, Hamman RF, Lachin JM, Walker EA, Nathan DM. Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med 2002;346:393–403. RT.
- Tuomilehto J, Lindstrom J, Eriksson JG, Valle TT, Hamalainen H, Ilanne-Parikka P, Keinanen-Kiukaanniemi S, Laakso M, Louheranta A, Rastas M, Salminen V, Uusitupa M. Finnish Diabetes Prevention Study Group. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med 2001; 344:1343–1350. RT.
- Orchard TJ, Temprosa M, Goldberg R, Haffner S, Ratner R, Marcovina S, Fowler S. Diabetes Prevention Program Research Group. The effect of metformin and intensive lifestyle intervention on the metabolic syndrome: the Diabetes Prevention Program randomized trial. Ann Intern Med 2005;142:611–619. RT.
- Pischon T, Sharma AM. Use of beta-blockers in obesity hypertension: potential role of weight gain. Obes Rev 2001;2:275–280. RV.
- Jacob S, Rett K, Henriksen EJ. Antihypertensive therapy and insulin sensitivity: do we have to redefine the role of beta-blocking agents? Am J Hypertens 1998;11:1258–1265. RV.
- Poole-Wilson PA, Swedberg K, Cleland JG, Di Lenarda A, Hanrath P, Komajda M, Lubsen J, Lutiger B, Metra M, Remme WJ, Torp-Pedersen C, Scherhag A, Skene A. Carvedilol Or Metoprolol European Trial Investigators. Comparison of carvedilol and metoprolol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomised controlled trial. Lancet 2003;362:7–13. RT.
- Abuissa H, Jones PG, Marso SP, O’Keefe JH Jr. Angiotensin-converting enzyme inhibitors or angiotensin receptor blockers for prevention of type 2 diabetes: a meta-analysis of randomized clinical trials. J Am Coll Cardiol 2005;46:821–826. MA.
- Rocchini AP. Obesity hypertension salt sensitivity insulin resistance. Nutr Metab Cardiovasc Dis 2000;10:287–294. RV.
- Bakris G, Molitch M, Hewkin A, Kipnes M, Sarafidis P, Fakouhi K, Bacher P, Sowers J. STAR Investigators. Differences in glucose tolerance between fixed-dose antihypertensive drug combinations in people with metabolic syndrome. Diabetes Care 2006;29:2592–2597.
- Zillich AJ, Garg J, Basu S, Bakris GL, Carter BL. Thiazide diuretics potassium the development of diabetes: a quantitative review. Hypertension 2006;48:219–224. MA.
- Van de Laar FA, Lucassen PL, Akkermans RP, Van de Lisdonk EH, De Grauw WJ. Alpha-glucosidase inhibitors for people with impaired glucose tolerance or impaired fasting blood glucose. Cochrane Database Syst Rev 2006;4:CD005061. RV.
- Kurtz TW, Pravenec M. Antidiabetic mechanisms of angiotensin-converting enzyme inhibitors and angiotensin II receptor antagonists: beyond the renin-angiotensin system. J Hypertens 2004;22: 2253–2261. RV.
- Schupp M, Janke J, Clasen R, Unger T, Kintscher U. Angiotensin type 1 receptor blockers induce peroxisome proliferator-activated receptor-gamma activity. Circulation 2004;109:2054–2057.
- DREAM (Diabetes REduction Assessment with ramipril rosiglitazone Medication) Trial Investigators; Gerstein HC, Yusuf S, Bosch J, Pogue J, Sheridan P, Dinccag N, Hanefeld M, Hoogwerf B, Laakso M, Mohan V, Shaw J, Zinman B, Holman RR. Effect of rosiglitazone on the frequency of diabetes in patients with impaired glucose tolerance or impaired fasting glucose: a randomised controlled trial. Lancet 2006; 368:1096–1105. RT.
- Dormandy JA, Charbonnel B, Eckland DJ, Erdmann E, Massi-Benedetti M, Moules IK, Skene AM, Tan MH, Lefebvre PJ, Murray GD, Standl E, Wilcox RG, Wilhelmsen L, Betteridge J, Birkeland K, Golay A, Heine RJ, Koranyi L, Laakso M, Mokan M, Norkus A, Pirags V, Podar T, Scheen A, Scherbaum W, Schernthaner G, Schmitz O, Skrha J, Smith U, Taton J. PROactive investigators. Secondary prevention of macrovascular events in patients with type 2 diabetes in the PROactive Study (PROspective pioglit Azone Clinical Trial In macroVascular Events): a randomised controlled trial. Lancet 2005;366:1279–1289. RT.
- Sarafidis PA, Nilsson PM. The effects of thiazolidinediones on blood pressure levels — a systematic review. Blood Press 2006;15:135–150. RV.
- Van Gaal LF, Rissanen AM, Scheen AJ, Ziegler O, Rossner S. RIO-Europe Study Group. Effects of the cannabinoid-1 receptor blocker rimonabant on weight reduction and cardiovascular risk factors in overweight patients: 1-year experience from the RIO-Europe study. Lancet 2005; 365:1389–1397. RT.
- Despres JP, Golay A, Sjostrom L. Rimonabant in Obesity-Lipids Study Group. Effects of rimonabant on metabolic risk factors in overweight patients with dyslipidemia. N Engl J Med 2005;353:2121–2134. RT.
- Pi-Sunyer FX, Aronne LJ, Heshmati HM, Devin J, Rosenstock J. RIO-North America Study Group. Effect of rimonabant, a cannabinoid-1 receptor blocker, on weight and cardiometabolic risk factors in overweight or obese patients: RIO-North America: a randomized controlled trial. JAMA 2006;295:761–775. RT.
- Scheen AJ, Finer N, Hollander P, Jensen MD, Van Gaal LF, RIO-Diabetes Study Group. Efficacy and tolerability of rimonabant in overweight or obese patients with type 2 diabetes. Lancet 2006;368:1160–1172. RT.
- ClinicalTrials.gov.CRESCENDO: comprehensive rimonabant evaluation study of cardiovascular endopoints outcomes. December 2005: http// clinicaltrials.gov/. RT.
- Deedwania P, Barter P, Carmena R, Fruchart JC, Grundy SM, Haffner S, Kastelein JJ, LaRosa JC, Schachner H, Shepherd J, Waters DD. Reduction of low-density lipoprotein cholesterol in patients with coronary heart disease and metabolic syndrome: analysis of the Treating to New Targets study. Lancet 2006;368:919–928. RT.
- Wing RR, Phelan S. Long-term weight loss maintenance. Am J Clin Nutr 2005;82 (1 Suppl):222S–225S. RV.
- Cuspidi C, Macca G, Sampieri L, Michev I, Salerno M, Fusi V, Severgnini B, Meani S, Magrini F, Zanchetti A. High prevalence of cardiac and extra-cardiac target organ damage in refractory hypertension. J Hypertens 2001;19:2063–2070. OS.
- Logan AG, Perlikowski SM, Mente A, Tisler A, Tkacova R, Niroumand M, Leung RS, Bradley TD. High prevalence of unrecognized sleep apnoea in drug-resistant hypertension. J Hypertens 2001;19:2271–2277. OS.
- Parati G, Ongaro G, Bonsignore MR, Glavina F, Di Rienzo M, Mancia G. Sleep apnoea and hypertension. Curr Opin Nephrol Hypertens 2002; 11:201–214. RV.
- Narkiewicz K, Wolf J, Lopez-Jimenez F, Somers VK. Obstructive sleep apnea and hypertension. Curr Cardiol Rep 2005;7:435–440. RV.
- Baguet JP, Narkiewicz K, Mallion JM. Update on hypertension management: obstructive sleep apnea and hypertension. J Hypertens 2006; 24:205–208. RV.
- Calhoun DA. Low-dose aldosterone blockade as a new treatment paradigm for controlling resistant hypertension. J Clin Hypertens 2007;9 (Suppl 1):19–24. RV.
- Saha C, Eckert GJ, Ambrosius WT, Chun TY, Wagner MA, Zhao Q, Pratt JH. Improvement in blood pressure with inhibition of the epithelial sodium channel in blacks with hypertension. Hypertension 2005;46: 481–487. RT.
- Lane DA, Shah S, Beevers DG. Low-dose spironolactone in management of resistant hypertension: a surveillance study. J Hypertens 2007;25: 891–894. OS.
- Eide IK, Torjesen PA, Drolsum A, Babovic A, Lilledahl NP. Low-renin status in therapy-resistant hypertension: a clue to efficient treatment. J Hypertens 2004;22:2217–2226. OS.
- de Leeuw PW, Kroon AA, Scheffers I, Tordoir J, Schmidli, Mohaupt M, Allemann Y, Jordan J, Engeli S, Liebeskind U, Luft FC, Eckert S, Hansky B, Kieval R, Cody R, Rossing M, Irwin E, Peters T. Baroreflex hypertension therapy with a cronically implanted system: preliminary efficacy and safety results from the rheos debut-ht study in patients with resistant hypertension. J Hypertens 2006;24(Suppl 4):S300. (abstract).
- Isles CG. Malignant hypertension and hypertensive encephalophaty. In: Swales JD editor. Textbook of Hypertension. London: Blackwell Scientific Publications; 1994. pp.1233–1248. RV.
- Davis BA, Crook JE, Vestal RE, Oates JA. Prevalence of renovascular hypertension in patients with grade III or IV hypertensive retinopathy. N Engl J Med 1979;301:1273–1276. OS.
- Lip GY, Beevers M, Beevers G. The failure of malignant hypertension to decline: a survey of 24 years’ experience in a multiracial population in England. J Hypertens 1994;12:1297–1305. OS.
- Giese J. Acute hypertensive vascular disease, 2: Studies on vascular reaction patterns and permeability changes by means of vital microscopy and colloidal tracer technique. Acta Pathol Microbiol Scand 1964;62:497–515. OS.
- Kincaid-Smith P, McMichael J, Murphy EA. The clinical cause and pathology of hypertension with papilloedema. Quart J Med 1958;27: 117–154. OS.
- Isles CG, Liu KG, Boulton-Jones M, Cameron H, Lever AF, Murray G, Robertson JWK. Factors influencing mortality in malignant hypertension. J Hypertens 1985;3(Suppl 3):405–407. OS.
- Lip GY, Beevers M, Beevers DG. Complications and survival of 315 patients with malignant-phase hypertension. J Hypertens 1995;13: 915–924. OS.
- Gotto AM Jr. Review of primary and secondary prevention trials with lovastatin, pravastatin, and simvastatin. Am J Cardiol 2005;96: 34F–38F. RV.
- Clearfield M. Statins and the primary prevention of cardiovascular events. Curr Atheroscler Rep 2006;8:390–396. RV.
- Thavendiranathan P, Bagai A, Brookhart MA, Choudhry NK. Primary prevention of cardiovascular diseases with statin therapy: a meta-analysis of randomized controlled trials. Arch Intern Med 2006;166: 2307–2313. MA.
- Gorelick PB, Schneck M, Berglund LF, Feinberg W, Goldstone J. Status of lipids as a risk factor for stroke. Neuroepidemiology 1997;16: 107–115. RV.
- Heart Protection Study Group. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002;360:7–22. RT.
- Shepherd J, Blauw GJ, Murphy MB, Bollen EL, Buckley BM, Cobbe SM, Ford I, Gaw A, Hyland M, Jukema JW, Kamper AM, Macfarlane PW, Meinders AE, Norrie J, Packard CJ, Perry IJ, Stott DJ, Sweeney BJ, Twomey C, Westendorp RG. PROSPER study group. PROspective Study of Pravastatin in the Elderly at Risk. Pravastatin in elderly individuals at risk of vascular disease (PROSPER): a randomised controlled trial. Lancet 2002;360:1623–1630. RT.
- Amarenco P, Bogousslavsky J, Callahan A 3rd, Goldstein LB, Hennerici M, Rudolph AE, Sillesen H, Simunovic L, Szarek M, Welch KM, Zivin JA. Stroke Prevention by Aggressive Reduction in Cholesterol Levels (SPARCL) Investigators. High-dose atorvastatin after stroke or transient ischemic attack. N Engl J Med 2006;355:549–559. RT.
- The ALLHAT Officers, Coordinators for the ALLHAT Collaborative Research Group. Major outcomes in moderately hypercholesterolemic, hypertensive patients randomized to pravastatin vs usual care. The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT-LLT). JAMA 2002;288:2998–3007. RT.
- Sever PS, Dahlof B, Poulter NR, Wedel H, Beevers G, Caulfield M, Collins R, Kjeldsen SE, Kristinsson A, McInnes GT, Mehlsen J, Nieminen M, O’Brien E, Ostergren J. ASCOT investigators. The prevention of coronary events and stroke with atorvastatin in hypertensive subjects with average or below average cholesterol levels. The Anglo-Scandinavian Cardiac Outcomes Trial: Lipid Lowering Arm (ASCOT:LLA). Lancet 2003;361:1149–1158. RT.
- Borghi C, Dormi A, Veronesi M, Immordino V, Ambrosioni E. Use of lipid-lowering drugs and blood pressure control in patients with arterial hypertension. J Clin Hypertens 2002;4:277–285. RV.
- Kosoglou T, Statkevich P, Johnson-Levonas AO, Paolini JF, Bergman AJ, Alton KB. Ezetimibe: a review of its metabolism pharmacokinetics drug interactions. Clin Pharmacokinet 2005;44:467–494. RV.
- Antithrombotic Trialists’ Collaboration. Collaborative meta-analysis of randomised trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. BMJ 2002;324: 71–86. MA.
- Zanchetti A, Hansson L, Dahlof B, Julius S, Menard J, Warnold I, Wedel H. Benefit and harm of low-dose aspirin in well-treated hypertensives at different baseline cardiovascular risk. J Hypertens 2002; 20:2301–2307. CT.
- Diener HC, Bogousslavsky J, Brass LM, Cimminiello C, Csiba L, Kaste M, Leys D, Matias-Guiu J, Rupprecht HJ. Aspirin and clopidogrel compared with clopidogrel alone after recent ischaemic stroke or transient ischae-mic attack in high-risk patients (MATCH): randomised, double-blind, placebo-controlled trial. Lancet 2004;364:331–337. RT.
- Ridker PM, Cook NR, Lee IM, Gordon D, Gaziano JM, Manson JE, Hennekens CH, Buring JE. A randomized trial of low-dose aspirin in the primary prevention of cardiovascular disease in women. N Engl J Med 2005;352:1293–1304. RT.
- Hayden M, Pignone M, Phillips C, Mulrow C. Aspirin for the primary prevention of cardiovascular events: a summary of the evidence for the U.S. Preventive Services Task Force. Ann Intern Med 2002;136: 161–172. MA.
- Wald NJ, Law MR. A strategy to reduce cardiovascular disease by more than 80%. BMJ 2003;326:1419. RV.
- Sanmuganathan PS, Ghahramani P, Jackson PR, Wallis EJ, Ramsay LE. Aspirin for primary prevention of coronary heart disease: safety and absolute benefit related to coronary risk derived from meta-analysis of randomised trials. Heart 2001;85:265–271. MA.
- Zanchetti A, Hansson L, Leonetti G, Rahn KH, Ruilope L, Warnold I, Wedel H. Low-dose aspirin does not interfere with the blood pressure-lowering effects of antihypertensive therapy. J Hypertens 2002;20: 1015–1022. RT.
- Haffner SM, Lehto S, Ronnemaa T, Pyorala K, Laakso M. Mortality from coronary heart disease in subjects with type 2 diabetes and in non-diabetic subjects with and without prior myocardial infarction. N Engl J Med 1998;339:229–234. OS.
- Stamler J, VaccaroO, Neaton JD, Wentworth D. Diabetes other risk-factors 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial. Diabetes Care 1993;16:434–444. OS.
- Knowler WC, Sartor G, Melander A, Schersten B. Glucose tolerance and mortality, including a substudy of tolbutamide treatment. Diabetologia 1997;40:680–686. OS.
- Gress TW, Nieto FJ, Shahar E, Wofford MR, Brancati FL. Hypertension and antihypertensive therapy as risk factors for type 2 diabetes melli-tus. Atherosclerosis Risk in Communities Study. N Engl J Med 2000; 342:905–912. OS.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998;352:837–853. RT.
- Chiasson JL, Josse RG, Gomis R, Hanefeld M, Karasik A, Laakso M. Acar-bose treatment and the risk of cardiovascular disease and hypertension in patients with impaired glucose tolerance: the STOP- NIDDM trial. JAMA 2003;290:486–494. RT.
- Gaede P, Vedel P, Larsen N, Jensen GV, Parving HH, Pedersen O. Multi-factorial intervention and cardiovascular disease in patients with type 2 diabetes. N Engl J Med 2003;348:383–393. RT.
- The Diabetes Control, Complications Trial Research Group. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med 1993;329:977–986. RT.
- Nathan DM, Cleary PA, Backlund JY, Genuth SM, Lachin JM, Orchard TJ, Raskin P, Zinman B. Diabetes Control Complications Trial/Epidemiology of Diabetes Interventions Complications (DCCT/EDIC) Study Research Group. Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes. N Engl J Med 2005;353:2643–2653. CT.
- Balkau B, Shipley M, Jarrett RJ, Pyorala K, Pyorala M, Forhan A, Eschwege E. High blood glucose concentration is a risk factor for mortality in middle-aged nondiabetic men. 20-year follow-up in the Whitehall Study, the Paris Prospective Study, and the Helsinki Policemen Study. Diabetes Care 1998;21:360–367. OS.
- European Diabetes Policy Group 1999. A desktop guide to type 2 diabetes mellitus. Diabetes Med 1999;16:716–730. GL.
- ADVANCE trial study group Rationale, design of the ADVANCE study: a randomised trial of blood pressure lowering, intensive glucose control in high-risk individuals with type 2 diabetes mellitus. Action in Diabetes and Vascular Disease: PreterAx and DiamicroN Modified-Release Controlled Evaluation. J Hypertens 2001;19(Suppl):S21–S28. RT.
- Campos C, Segura J, Rodicio JL. Investigations in secondary hypertension: renal disease. In: Zanchetti A, Hansson L, Rodicio JL. editors, Hypertension. London: McGraw Hill International; 2001. pp. 119–126. RV.
- Keane WF, Eknoyan G. Proteinuria albuminuria risk assessment detection elimination (PARADE): a position paper of the National Kidney Foundation. Am J Kidney Dis 1999;33:1004–1010. GL.
- Koler H, Wandel E, Brunck B. Acanthocyturia — a characteristic marker for glomerular bleeding. Kidney Int 1991;40:115–120. OS.
- Elliott WJ. Secondary hypertension: renovascular hypertension. In: Blackh & Elliott WG (eds). Hypertension: a Companion to Braunwald’s Heart Disease. Saunders Elsevier, 2007, pp. 93–105. RV.
- Safian RD, Textor SC. Renal-artery stenosis. N Engl J Med 2001;344: 431–442. RV.
- Krumme W, Blum U, Schwertfeger E, Fliigel P, Hollstin F, Schollmeyer P, Rump LC. Diagnosis of renovascular disease by intra-extrarenal Doppler scanning. Kidney Int 1996;50:1288–1292. OS.
- Vasbinder BGC, Nelemans PJ, Kessels AGH, Kroon AA, De Leeuw PW, van Engelshoven JMA. Diagnostic tests for renal artery stenosis in patients suspected of having renovascular hypertension: a meta-analysis. Ann Intern Med 2001;135:401–411. MA.
- Bruce GH. Intervention for renal artery stenosis: endovascular and surgical roles. J Hypertens 2005;23(Suppl 3):S23–S29. RV.
- Aurell M, Jensen G. Treatment of renovascular hypertension. Nephron 1997;75:373–383. RV.
- Plouin PF, Chatellier G, Darne B, Raynaud A. Blood pressure outcome of angioplasty in atherosclerotic renal artery stenosis: a randomized trial. Essai Multicentrique Medicaments vs Angioplastie (EMMA) Study Group. Hypertension 1998;31:823–829. RT.
- Webster J, Marshall F, Abdalla M, Dominiczak A, Edwards R, Isles CG, Loose H, Main J, Padfield P, Russell IT, Walker B, Watson M, Wilkinson R. Randomised comparison of percutaneous angioplasty vs continued medical therapy for hypertensive patients with atheromatous renal artery stenosis. Scottish and Newcastle Renal Artery Stenosis Collaborative Group. J Hum Hypertens 1998;12:329–335. OS.
- van Jaarsveld BC, Krijnen P, Pieterman H, Derkx FH, Deinum J, Postma CT, Dees A, Woittiez AJ, Bartelink AK, Man in 0tVeld AJ, Schalekamp MA. The effect of balloon angioplasty on hypertension in atherosclerotic renal-artery stenosis. Dutch Renal Artery Stenosis Intervention Cooperative Study Group. N Engl J Med 2000;342:1007–1014. OS.
- Nordmann AJ, Woo K, Parkes R, Logan AG. Balloon angioplasty or medical therapy for hypertensive patients with atherosclerotic renal artery stenosis? A meta-analysis of randomized controlled trials. Am J Med 2003;114:44–50. MA.
- Reisch N, Peczkowska M, Januszewicz A, Neumann HP. Pheochromo-cytoma: presentation diagnosis treatment. J Hypertens 2006;24: 2331–2339. RV.
- Sawka AM, Jaeschke R, Singh RJ, Young WF Jr. A comparison of biochemical tests for pheochromocytoma: measurement of fractionated plasma metanephrines compared with the combination of 24-hour urinary metanephrines and catecholamines. J Clin Endocrinol Metab 2003;88:553–558. OS.
- Bravo EL. Evolving concepts in the pathophysiology diagnosis treatment of pheochromocytoma. Endocrine Rev 1994;15:356–368. RV.
- Goldstein DS, Eisenhofer G, Flynn JA, Wand G, Pacak K. Diagnosis and localization of pheochromocytoma. Hypertension 2004;43:907–910. RV.
- Sjoberg RJ, Simcic KJ, Kidd GS. The clonidine suppression test for pheo-chromocytoma. A review of its utility and pitfalls. Arch Intern Med 1992; 152:1193–1197. RV.
- Ilias I, Pacak K. Current approaches and recommended algorithm for the diagnostic localization of pheochromocytoma. J Clin Endocrinol Metab 2004;89:479–491. RV.
- Gimm O, Koch CA, Januszewicz A, Opocher G, Neumann HP. The genetic basis of pheochromocytoma. Front Horm Res 2004;31:45–60. RV.
- Rossi GP, Bernini G, Caliumi C, Desideri G, Fabris B, Ferri C, Ganzaroli C, Giacchetti G, Letizia C, Maccario M, Mallamaci F, Mannelli M, Mattarello MJ, Moretti A, Palumbo G, Parenti G, Porteri E, Semplicini A, Rizzoni D, Rossi E, Boscaro M, Pessina AC, Mantero F. PAPY Study Investigators. A prospective study of the prevalence of primary aldosteronism in 1125 hypertensive patients. J Am Coll Cardiol 2006;48:2293–2300. OS.
- Stowasser M, Gordon RD, Gunasekera TG, Cowley DC, Ward G, Archibald C, Smithers BM. High rate of detection of primary aldosteronism, including surgically treatable forms, after ‘non-selective’ screening of hypertensive patients. J Hypertens 2003;21: 2149–2157. OS.
- Bravo EL, Tarazi RC, Dustan HP, Fouad FM, Textor SC, Gifford RW, Vidt DG. The changing clinical spectrum of primary aldosteronism. Am J Med 1983;74:641–651. RV.
- Ganguly A. Primary aldosteronism. N Engl J Med 1998;339:1828–1834. RV.
- Kaplan NM. The current epidemic of primary aldosteronism: causes and consequences. J Hypertens 2004;22:863–869. RV.
- Gordon RD, Stowasser M, Tunny TJ, Klemm SA, Rutherford JC. High incidence of primary aldosteronism in 199 patients referred with hypertension. Clin Exp Pharmacol Physiol 1994;21:315–318. OS.
- Lins PE, Adamson U. Plasma aldosterone-plasma renin activity ratio. A simple test to identify patients with primary aldosteronism. Acta Endo-crinol 1986;113:564–569. OS.
- Pimenta E, Calhoun DA. Primary aldosteronism: diagnosis treatment. J Clin Hypertens 2006;8:887–893. RV.
- Phillips JL, Walther MM, Pezzullo JC, Rayford W, Choyke PL, Berman AA, Linehan WM, Doppman JL, Gill JR Jr. Predictive value of preoperative tests in discriminating bilateral adrenal hyperplasia from an aldosterone-producing adrenal adenoma. J Clin Endocrinol Metab 2000;85:4526–4533. OS.
- Bravo EL. Secondary Hypertension: Mineralocorticoid excess states. In: Black HR, Elliott WJ. editors Hypertension: A Companion to Braunwald’s Heart diseases. Amsterdam: Saunders-Elsevier; 2007. pp. 106–118. RV.
- Krum H, Gilbert RE. Novel therapies blocking the renin-angiotensin-aldosterone system in the management of hypertension and related disorders. J Hypertens 2007;25:25–35. RV.
- Newell-Price J, Bertagna X, Grossman AB, Nieman LK. Cushing’s syndrome. Lancet 2006;367:1605–1617. RV.
- Findling JW, Raff H. Cushing’s Syndrome: important issues in diagnosis management. J Clin Endocrinol Metab 2006;91:3746–3753. RV.
- Strollo PJ Jr, Rogers RM. Obstructive sleep apnea. N Engl J Med 1996; 334:99–104. RV.
- Lavie P, Herer P, Hoffstein V. Obstructive sleep apnoea syndrome as a risk factor for hypertension: population study. Br Med J 2000;320: 479–482. OS.
- Grote L, Ploch T, Heitmann J, Knaack L, Penzel T, Peter JH. Sleep-related breathing disorder is an independent risk factor for systemic hypertension. Am J Respir Crit Care Med 1999;160: 1875–1882. OS.
- Parati G, Bilo G, Lombardi C, Mancia G. Secondary hypertension: Sleep Apnea. In: Black HR, Elliott WJ. editors Hypertension: A companion to Braunwald’s Heart diseases. Amsterdam: Saunders-Elsevier; 2007. pp. 134–143. RV.
- Australian National Health Medical Research Council Dietary Salt Study Management Committee. Fall in blood pressure with modest reduction in dietary salt intake in mild hypertension. Lancet 1989;i: 399–402. RT.
- Port K, Palm K, Viigimaa M. Daily usage and efficiency of remote home monitoring in hypertensive patients over a one-year period. J Telemed Telecare 2005;11(Suppl 1):34–36. OS.
- Kearney PM, Whelton M, Reynolds K, Whelton PK, He J. Worldwide prevalence of hypertension: a systematic review. J Hypertens 2004; 22:11–19. RV.
- Burt VL, Cutler JA, Higgins M, Horan MJ, Labarthe D, Whelton P, Brown C, Roccella EJ. Trends in the prevalence awareness treatment control of hypertension in the adult US population. Data from the Health Examination Surveys 1960 to 1991. Hypertension 1995;26: 60–69. OS.
- Amar J, Chamontin B, Genes N, Cantet C, Salvador M, Cambou JP. Why is hypertension so frequently uncontrolled in secondary prevention? J Hypertens 2003;21:1199–1205. OS.
- Mancia G, Ambrosioni E, Agabiti-Rosei E, Leonetti G, Trimarco B, Volpe M. Blood pressure control and risk of stroke in untreated and treated hypertensive patients screened from clinical practice: results of the ForLife study. J Hypertens 2005;23:1575–1581. OS.
Список літератури, яка була використана під час оновлення та адаптації клінічної настанови
- Горбась І.М. Епідеміологія основних факторів ризику серцево-судинних захворювань // Артериальная гипертензия. — 2008. — № 2 (2). — С. 13–18
- Горбась І.М., Смирнова О.О., Кваша І.П., Дорогой А.П. Оцінка ефективності «Програми профілактики і лікування артеріальної гіпертензії в Україні» за даними епідеміологічних досліджень // Артериальная гипертензия. — 2010. — № 6(14). — С. 51–67
- Дорогой А.П. Термін виконання «Програми профілактики і лікування артеріальної гіпертензії в Україні» закінчився, проблеми залишилися. Що далі? // Артериальная гипертензия. — 2011. — № 3(17). — С. 29–36
- Коваленко В.М., Сіренко Ю.М., Дорогой А.П.. Реалізація Програми профілактики і лікування артеріальної гіпертензії в Україні // Український кардіологічний журнал. — 2010. — Додаток 1. — С. 3–12
- Наказ МОЗ України від 31.12.2004 № 676 «Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги»
- Проект робочих груп Асоціації кардіологів України з невідкладної кардіології та артеріальної гіпертензії. Гіпертензивні кризи // Артериальная гипертензия, 2011, № 3, С. 64–95
- Свіщенко Є.П Виявлення та лікування артеріальної гіпертензії в Україні: реальність та перспективи // Український кардіологічний журнал. — 2010. — Додаток 1. — С. 13–15
- Сіренко Ю.М. Виконання Програми профілактики і лікування артеріальної гіпертензії в Україні (1999–2007 роки) // Артериальная гипертензия. — 2008. — № 2 (2). — С. 83–88
- ADVANCE Collaboration, Lancet 2007; 370:829–840
- Burgaz A, Orsini N, Larsson SC, Wolk A. Blood 25-hydroxyvitamin D concentration and hypertension: a meta-analysis. J Hypertens 2011; 29:636
- Costanzo S, Di Castelnuovo A, Donati MB, et al. Alcohol consumption and mortality in patients with cardiovascular disease: a meta-analysis. J AmCollCardiol 2010; 55:1339
- ESC Guidelines on the management of cardiovascular diseases during pregnancy, 2011
- J. A. Garcia-Donaire et al. A review of renal, cardiovascular and mortality endpoints in antihypertensive trials in diabetic patients. Blood Pressure, 2011; 20: 322–334
- National Clinical Guideline Center. Hypertension in pregnancy. The management of hypertensive disorders during pregnancy. National Institute for Health and Clinical Excellence, NICE clinical guideline 107, 2010
- National Clinical Guideline Center. Hypertension. The clinical management of primary hypertension in adults. National Institute for Health and Clinical Excellence. Clinical guideline 127: Methods, evidence, and recommendations, 2011
- Noordzij M, Uiterwaal CS, Arends LR, et al. Blood pressure response to chronic intake of coffee and caffeine: a meta-analysis of randomized controlled trials. J Hypertens 2005; 23:921.)
- Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertension 2009; 27
- Resistant Hypertension: Diagnosis, Evaluation, and Treatment. A Scientific Statement From the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research // Hypertension. 2008;51:1403–1419
- S.Bangalore et al. Blood Pressure Targets in Subjects With Type 2 Diabetes Mellitus/Impaired Fasting Glucose. Circulation, 2011;123:2799–2810
- Sowerby Centre for Health Informatics at Newcastle. Hypertension in people who do not have diabetes mellitus, 2010
- The ACCORD Study Group, N Engl J Med, 2010, 362:1575–1585
- The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. US department of Health and Human Service. NIH publication No 04–5230. August 2004
Додаток 1
Інформаційний лист для пацієнта з артеріальною гіпертензією
«Хворий повинен разом з лікарем боротися з хворобою»
Гіппократ
Підвищення артеріального тиску — артеріальна гіпертензія (гіпертонічна хвороба) — виявляється у 25% дорослого населення і належить до захворювань, які скорочують тривалість життя та призводять до інвалідності. Важливо знати, що на початкових стадіях артеріальна гіпертензія може ніяк не проявлятись і не впливати на самопочуття. Але підвищений артеріальний тиск запускає каскад патологічних змін в серці, судинах, нирках, сітківці ока, головному мозку, що призводить до виникнення головного болю, погіршення зору, пам’яті, cну, зниження розумової діяльності, розвитку інфаркту міокарда та інсульту. Сучасні наукові дослідження довели, що ці патологічні зміни можна попередити. Будьте уважними до себе. Якщо Ваш артеріальний тиск (АТ) перевищує 140/90 мм рт.ст. — прислухайтесь до порад лікаря, перегляньте Вашу життєву позицію.
Дуже важливо контролювати рівень АТ. Підвищення АТ можна визначити лише при його вимірюванні. Не робить висновку щодо рівня АТ, орієнтуючись лише на своє самопочуття. Обов’язково придбайте тонометр, він Ваш незмінний помічник. Вибирайте моделі з манжеткою на плече, дотримуйтесь правил вимірювання тиску. Ваш АТ не повинен перевищувати рівень 140/90мм рт.ст.
Заведіть щоденник самоконтролю АТ та занотовуйте результати вимірювання. В примітках Ви можете зазначити своє самопочуття, скарги, прийом медикаментів. Препарати для лікування артеріальної гіпертензії потрібно приймати постійно. Якщо Вам призначили препарати для лікування артеріальної гіпертензії, не відміняйте їх самостійно, не порадившись з лікарем. Раптове припинення лікування може мати негативні наслідки для Вашого здоров’я та самопочуття.
Не призначайте собі лікування самостійно, почувши телевізійну рекламу, або за порадою рідних та друзів, які не мають відповідної освіти та досвіду лікування серцево-судинних захворювань. Харчові добавки, магнітні браслети та диски не заміняють лікування. Уникнути розвитку інфаркту та інсульту можна лише за допомогою фармакологічних препаратів, ефективність яких науково доведена.
Виконання порад лікаря щодо зміни способу життя — обмеження вживання деяких продуктів харчування, дотримання режиму фізичного навантаження, підтримання оптимальної маси тіла, відмова від тютюнопаління та прийом фармакологічних препаратів — єдиний шлях, який допоможе Вам уникнути розвитку таких серйозних ускладнень як інсульт та інфаркт міокарда.
Паління тютюну — абсолютно доведений фактор ризику виникнення серцево-судинних захворювань. Під впливом нікотину прискорюється пульс, виникає спазм судин і підвищується артеріальний тиск. Ішемічна хвороба серця у курців виникає в 4 рази частіше в порівнянні з тими, хто не палить. Порадьтесь з лікарем, як легше подолати цю звичку. Це дуже важливе рішення у Вашому житті!
Порушення обміну холестерину та ліпідів — основний фактор виникнення та прогресування атеросклерозу, який призводить до розвитку інфаркту та інсульту. Визначте свій рівень холестерину в крові. Загальний холестерин не повинен перевищувати 5,0 ммоль/л. Якщо лікар призначив Вам статини — препарати, які знижують рівень холестерину — необхідно виконувати його рекомендації. Прийом статинів відповідає вимогам міжнародних стандартів по лікуванню пацієнтів з цукровим діабетом, ішемічною хворобою серця та артеріальною гіпертензією.
Цукровий діабет значно прискорює розвиток серцево-судинних захворювань. У випадку, якщо Ви хворієте на цукровий діабет, оптимальним для Вас буде рівень артеріального тиску 130/80мм рт.ст. та нижче, а рівень загального холестерину — менше 4,5 ммоль/л. Необхідно регулярно контролювати рівень глюкози у крові та виконувати рекомендації щодо режиму харчування, фізичних навантажень, підтримання оптимальної маси тіла. Зміна стилю життя допомагає багатьом пацієнтам з цукровим діабетом підтримувати оптимальний рівень глюкози у крові без додаткового прийому медикаментів.
Слідкуйте за масою тіла — розрахуйте свій індекс маси тіла: маса (в кг) розділити на зріст (в м) в квадраті. Він не повинен перевищувати 25 кг/м2. Якщо індекс маси Вашого тіла перевищує 25, проаналізуйте Ваше харчування та фізичну активність, порадьтесь з лікарем і внесіть зміни в своє життя.Зверніть увагу на обсяг своєї талії. Якщо він перевищує 88 см у жінок і 102 см у чоловіків, то це вказує на абдомінальний тип ожиріння, який часто супроводжується прогресуванням артеріальної гіпертензії, розвитком цукрового діабету та ішемічної хвороби серця.Якщо Ви поставили собі за мету схуднути, пам’ятайте, що масу тіла потрібно зменшувати поступово. Краще схуднути на 5 кг за рік, ніж за місяць.
Фізична активність сприяє зменшенню артеріального тиску, нормалізації маси тіла, тренує серцево-судинну систему та м’язи, знімає стрес та психоемоційне напруження, покращує Ваш сон та самопочуття. Мета, до якої необхідно прагнути — 30–45 хвилин ходьби щодня або хоча б 5 днів на тиждень. Обов’язково порадьтеся з лікарем про допустимий рівень навантажень. Ізометричні навантаження з обтяженням (гирі, штанга, тренажери) підвищують АТ і повинні бути виключені. Не зробіть собі шкоди!
Намагайтесь дотримуватись достатньої за калорійністю та збалансованої за складом дієти кожного дня. Оптимальна калорійність Вашого щоденного раціону харчування відображається у стабільно нормальному індексі маси тіла. Якщо у Вас є зайві кілограми, калорійність дієти повинна бути зменшена. Порадьтесь з лікарем стосовно добової калорійності їжі та способів її контролю.
Щоденний набір продуктів повинен бути різноманітним, містити достатню кількість фруктів та овочів (рекомендована ВООЗ норма складає не менше 400 г на день) та продукти із цільних злаків. Слід вживати кожного дня знежирені молочні продукти. Намагайтесь споживати жирну морську рибу не менше, ніж 3–4 рази на тиждень.
Необхідно зменшити в раціоні кількість жирів тваринного походження, трансжирів цукру, солодощів та продуктів, що містять багато холестерину. Далі наведені «Дієтичні рекомендації щодо правильного вибору продуктів харчування», які допоможуть Вам визначитись з раціоном харчування.
Не досолюйте готові страви. Надлишок солі міститься у копчених виробах, м’ясних та рибних напівфабрикатах, консервах, тощо. Зменшення в раціоні солі знижує рівень систолічного АТ на 4–6 мм рт.ст та діастолічного АТ на 2–3 мм рт.ст.
Нормалізуйте режим харчування: харчуйтесь частіше, але меншими порціями, рекомендується повноцінний сніданок та обід, а після 18.00 бажано зменшити вживання їжі та віддавати перевагу низькокалорійним продуктам.
Важливо знати, що надмірне вживання алкоголю сприяє підвищенню АТ. Допустимі дози для практично здорових чоловіків — не більше 20 мл на добу у перерахунку на етанол (для жінок — вдвічі менше).
Психоемоційні перевантаження негативно впливають на стан здоров’я. Дотримуйтесь режиму праці та відпочинку, подбайте про повноцінний сон. Не створюйте стресових ситуацій, не допускайте агресивної поведінки, роздратованості, негативних емоцій — це, в першу чергу, шкодить Вашому здоров’ю. Будьте доброзичливими, навчіться керувати своїми емоціями, частіше посміхайтесь. Спілкування з природою, домашніми тваринами, хобі допоможуть Вам підтримувати психологічну рівновагу. Якщо у Вас пригнічений настрій, порушення сну — зверніться до лікаря.
Зміна стилю життя вимагатиме від Вас повсякденних постійних зусиль. Ваші звички формувались упродовж багатьох років, Ви не зможете позбавитись від них одразу. Ставте перед собою реалістичні цілі, ідіть до них крок за кроком, якщо щось не виходить — не кидайте, йдіть далі. Тільки від Вас та Вашого ставлення до власного здоров’я залежить успіх у лікуванні артеріальної гіпертензії та профілактика її ускладнень.
СХЕМА ПРИЙОМУ ПРЕПАРАТІВ
| № | Назва | Дозування |
Щоденник самоконтролю АТ
| Дата | Час вимірювання | АТ систолічний | АТ діастолічний | Пульс | Примітка |
Дієтичні рекомендації щодо правильного вибору продуктів харчування:
| Категорії
продуктів |
Рекомендовані продукти
та страви |
Бажана кількість | Продукти обмеженого вибору | Продукти та страви, які слід уникати |
| Жири | Олії: оливкова, соняшникова, кукурудзяна, льняна. | До 1–2 столових ложок загалом на день | Вершкове масло не більше 20 г на добу, спреди. | Тваринні жири (смалець, яловичий, баранячий жири, тверді маргарини), частково гідрогенізовані рослинні жири (трансжири). |
| М’ясо | Нежирна яловичина, кролик, індичка, курка без видимого жиру та шкірочки у відвареному вигляді. | 1порція на день, іноді 2 порції на день | Молода баранина, телятина, пісна свинина, пісна шинка, страви із м’ясною начинкою, варені ковбаси, сосиски. | Жирне м’ясо та птиця, паштети, копчені та сирокопчені ковбасні вироби, смажені, копчені, мариновані м’ясні вироби. |
| Яйця | Яйця у стравах, білкові омлети. | 2–3 яйця на тиждень | Яйця у відвареному вигляді. | Смажені, яєчня. |
| Риба та рибопродукти | Всі види риби, в тому числі жирна морська риба, приготовлена на пару, відварена. | 1 порція (100 г) на день | Запечена риба без шкірочки, заливна, мідії, омари, креветки, кальмари. | Смажена риба, копчена, солона риба, оселедець, ікра. |
| Молочні продукти | Молоко та кисломолочні продукти до 1% жирності, йогурти з натуральними наповнювачами, нежирна сметана у страви, кисломолочний сир до 5% жирності. | Кисломолочні напої — 1–2 порції на день, сир кисломолочний
70–100г на день |
Знежирені сорти твердого сиру, сиркові десерти, ряжанка 2,5% жирності. | Жирна сметана, глазуровані сирки, жирний солоний твердий сир, згущене молоко, вершки, жирні кисломолочні продукти. |
| Фрукти, ягоди | Свіжі ягоди та фрукти, соки по сезону, сушені, заморожені фрукти та ягоди, соки без додавання цукру. | Не менше 3 порцій на день | Солодкі сорти яблук, соки без додавання цукру. | Фрукти у сиропі, консервовані та мариновані фрукти, джеми, варення. |
| Овочі | Овочі по сезону у свіжому, відвареному вигляді, приготовлені на пару, картопля із шкірочкою, бобові, заморожені овочі, зелень. | Не менше 3 порцій на день | Консервовані овочі без використання оцту; овочі та картопля, присмажені на олії, вимочена квашена капуста. | Соління, мариновані овочі, смажені на тваринному жирі картопля та овочі, чіпси картопляні, картопля фрі. |
| Злакові | Хліб із житнього борошна та пшеничного борошна ІІ ґатунку, страви із цільнозернових видів круп (вівсяна, гречана, пшоняна), нешліфований рис, макаронні вироби (із твердих сортів пшениці, гречані), пісні хлібобулочні вироби, галетне печиво. | До 5 скибочок хлібу на день та 1–2 порції каш (3 повних столових ложки) на день | Макаронні вироби із борошна вищого ґатунку, солодкі каші, пісочні та бісквітні тістечка, здобні вироби, приготовлені на рекомендованих жирах. | Хлібобулочні вироби із борошна І ґатунку, смажені пиріжки, кондитерські вироби з додаванням рослинних жирів, сухарики промислового виробництва. |
| Супи | Вегетаріанські овочеві та круп’яні супи. | 1 порція на день | Супи на знежиреному бульйоні, рибні супи із нежирної риби. | Супи на кісткових та м′ясних бульйонах, супи-пюре |
| Напої | Чай без цукру, неміцна кава без кофеїну, мінеральна негазована вода. | В межах загальної кількості рідини на день | Алкогольні напої в перерахунку на 20 г алкоголю, солодкі та газовані напої. | Міцна кава, чай, кава з вершками, какао. |
| Десерти | Фруктові салати, фруктове несолодке морозиво, заморожені соки. | 1–2 порції на день по сезону | Мед. | Вершкове морозиво, десерти з додавання цукру та вершків. |
| Кондитерські вироби | Лукум, нуга, карамельні цукерки, чорний шоколад. | До 30г на день | Мармелад, пастила, халва. | Ірис, кондитерські вироби з додавання вершкового масла та рослинних жирів, молочний шоколад. |
| Горіхи | Волоські, мигдаль, каштан, грецький горіх, кеш′ю, фундук, бразильський горіх. | 1–2 цілісні горіхи на день | Фісташки, арахіс. | Солоні горіхи. |
| Приправи | Пряні трави. | У страви по сезону | Гірчиця, перець, соєвий соус, нежирні соуси на рекомендованих жирах. | Соуси на бульйонах, майонез. |
Додаток 2
«Школа пацієнта з АГ» — орієнтовна програма індивідуальних або групових занять для пацієнтів з АГ.
Заняття може проводити лікар або медична сестра. Програма розрахована на 3 заняття (індивідуальних, або з групою до 4 чоловік).
Заняття 1
Тема: Артеріальна гіпертензія і здоров’я (поширеність, фактори ризику, ускладнення). Надається «Інформаційний лист для пацієнта з АГ».
Основні питання: Що таке артеріальний тиск? Що таке АГ? Які фактори сприяють виникненню АГ? Які можуть бути ускладнення якщо тиск підвищений (гостре порушення мозкового кровообігу, гіпертонічні кризи, носові кровотечі). Навчити членів родини пацієнта і самого пацієнта вимірювати пульс і артеріальний тиск та вести щоденник АТ.
Заняття 2
Тема: Немедикаментозна корекція факторів ризику та здоровий спосіб життя.
Основні питання: Сучасні підходи щодо корекції факторів ризику та засади здорового способу життя. Дати рекомендації щодо дотримання пацієнтом режиму праці і відпочинку, дієтичного харчування, фізичної активності, припинення тютюнопаління, попередження негативного впливу стресу. Сприяти формуванню мотивації на здоров’я. Дати пацієнтам можливість визначити фактори ризику у себе і скласти план заходів щодо їх корекції і моніторингу.
Заняття 3
Тема: Медикаментозне лікування та профілактика ускладнень артеріальної гіпертензії: активна участь пацієнта.
Основні питання: Поінформувати пацієнта про позитивний вплив регулярного прийому медикаментозних препаратів на прогноз перебігу АГ. Зосередити увагу на активній участі пацієнта в досягненні цільового рівня АТ, холестерину та постійного їх моніторингу. Дати рекомендації як себе поводити у разі гіпертензивного кризу. Відповісти на питання пацієнта.
ЗАТВЕРДЖЕНО
Наказ Міністерства охорони здоров’я
___________ № _____
УНІФІКОВАНИЙ КЛІНІЧНИЙ ПРОТОКОЛ ПЕРВИННОЇ, ЕКСТРЕНОЇ ТА ВТОРИННОЇ (СПЕЦІАЛІЗОВАНОЇ) МЕДИЧНОЇ ДОПОМОГИ
АРТЕРІАЛЬНА ГІПЕРТЕНЗІЯ
2012
Вступ
Сучасний розвиток медицини передбачає постійне удосконалення заходів щодо діагностики, лікування та профілактики захворювань з урахуванням вимог доказової медицини. Система стандартизації медичної допомоги орієнтована на розробку медико-технологічних документів, які допомагають лікарю ефективно діяти в конкретних клінічних ситуаціях, уникаючи неефективних та помилкових втручань.
Уніфікований клінічний протокол медичної допомоги (УКПМД) «Артеріальна гіпертензія» за своєю формою, структурою та методичним підходам щодо використання вимог доказової медицини створено відповідно до Наказу МОЗ України № 795/75 від 03.11.2009 «Про затвердження Уніфікованої методики з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина друга)». УКПМД розроблений на основі клінічної настанови «Артеріальна гіпертензія. Оновлена та адаптована клінічна настанова, заснована на доказах».
В УКПМД зосереджено увагу на основних етапах надання медичної допомоги пацієнтам з підвищенням артеріального тиску (АТ), а саме:
а) оцінка рівня АТ та діагностика артеріальної гіпертензії (АГ);
б) стратифікація ризику для призначення диференційованої терапії;
в) призначення лікування, направленого на досягнення цільового рівня АТ;
г) залучення пацієнтів до поінформованої участі в процесі надання медичної допомоги.
Використання такого підходу до лікування пацієнтів з АГ рекомендується клінічними настановами :
1. NICE (National Clinical Guideline Center. Hypertension. The clinical management of primary hypertension in adults. National Institute for Health and Clinical Excellence. Clinical guideline 127: Methods, evidence, and recommendations. August 2011);
2. Європейської Асоціації Кардіологів (European guidelines on cardiovascular disease prevention in clinical practice: executive summary Fourth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (Constituted by representatives of nine societies and by invited experts).- Eur. Heart J (2007) та Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J. Hypertension 2009);
3. Американського національного об’єднаного комітету (The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. US department of Health and Human Service. NIH publication No 04–5230. August 2004).
ПЕРЕЛІК СКОРОЧЕНЬ
| АГ | Артеріальна гіпертензія |
| АК | Антагоністи кальцію |
| АЛТ | Аланінамінотрансфераза |
| АСТ | Аспартатамінотранфераза |
| AT | Артеріальний тиск |
| ББ | Бета-адреноблокатори |
| БКК | Блокатори кальцієвих каналів |
| БРА | Блокатори рецепторів ангіотензину ІІ |
| ГК | Гіпертензивний криз |
| ДАТ | Діастолічний артеріальний тиск |
| ДоплерКГ | Доплер-ехокардіографія |
| ЕКГ | Електрокардіографія |
| ЕхоКГ | Ехокардіографія |
| ЗАК | Загальний аналіз крові |
| ЗАС | Загальний аналіз сечі |
| ЗХС | Загальний холестерин |
| ІАПФ | Інгібітори ангіотензинперетворюючого ферменту |
| ІМТ | Індекс маси тіла |
| ІХС | Ішемічна хвороба серця |
| КТ | Комп’ютерна томографія |
| ЛПМД | Локальний протокол медичної допомоги |
| МКАХ | Медична карта амбулаторного хворого |
| МРТ | Магніто-резонансна терапія |
| ОМ | Органи-мішені |
| ОТ | Обхват талії |
| ОЧП | Органи черевної порожнини |
| CAT | Систолічний артеріальний тиск |
| ССР | Серцево-судинний ризик |
| ССЗ | Серцево-судинні захворювання |
| ТГ | Тригліцериди |
| ТД | Тіазидний діуретик |
| УЗД | Ультразвукове дослідження |
| УКПМД | Уніфікований клінічний протокол медичної допомоги |
| УОМ | Ураження органів-мішеней |
| ФР | Фактори ризику |
| ЦД | Цукровий діабет |
| ХХН | Хронічна хвороба нирок |
| ХСЛПНЩ | Холестерин ліпопротеїнів низької щільності |
| ХСЛПВЩ | Холестерин ліпопротеїнів високої щільності |
| ЧСС | Частота серцевих скорочень |
А.1. ПАСПОРТНА ЧАСТИНА
А.1.1. Діагноз — Артеріальна гіпертензія
А.1.2. Код МКХ-10 — I10-I15
А.1.3. Для кого призначений протокол — Протокол призначений для лікарів загальної практики — сімейних лікарів, лікарів терапевтів дільничних, лікарів-кардіологів, лікарів медицини невідкладних станів, медичного персоналу, який бере участь у наданні медичної допомоги пацієнтам з АГ.
А.1.4. Мета — Впровадження медико-організаційних та лікувально-діагностичних підходів, які відповідають положенням доказової медицини, в процес надання медичної допомоги пацієнтам з артеріальною гіпертензією в Україні.
А.1.5. Дата складання протоколу — 2012 р.
А.1.6. Дата наступного перегляду — 2015 р.
А.1.7. Розробники:
| Хобзей М.К. | Директор Департаменту лікувально-профілактичної допомоги МОЗ України, д.мед.н. (голова робочої групи) |
| Нетяженко В.З. | Головний позаштатний спеціаліст МОЗ України — координатор груп спеціальності «Терапія», декан медичного факультету № 2, завідувач кафедрою пропедевтики внутрішніх хвороб № 1 Національного медичного університету ім. О.О. Богомольця, член-кор. Національної академії медичних наук України, д.м.н., професор (заступник голови робочої групи з клінічних питань) |
| Божко Л.І. | Заступник головного лікаря з медичної роботи Київської міської станції швидкої медичної допомоги |
| Вершигора А.В. | Головний позаштатний спеціаліст МОЗ України — координатор груп спеціальності «Медицина невідкладних станів», головний лікар Київської міської станції швидкої медичної допомоги, заслужений лікар України |
| Гідзинська І.М. | Провідний науковий співробітник відділу внутрішньої медицини, завідувач денного стаціонару Державної наукової установи «Науково-практичний центр профілактичної та клінічної медицини» Державного управління справами, к.мед.н. |
| Демченко Н.Ф. | Головний лікар сімейної амбулаторії с. Кутузівка Харківського району Харківської області |
| Кабачний О.Г. | Старший викладач кафедри клінічної біохімії, судово-медичної токсикології та фармації Харківської медичної академії післядипломної освіти |
| Коваленко О.Є. | Головний позаштатний спеціаліст МОЗ України зі спеціальності «Рефлексотерапія», професор кафедри рефлексотерапії та неврології Національної медичної академії післядипломної освіти ім. П.Л. Шупика, д.мед.н., професор |
| Ковальова О.М. | Завідувач кафедри пропедевтики внутрішньої медицини № 1 Харківського національного медичного університету, д.мед.н., професор |
| Корж О. М. | Завідувач кафедри загальної практики — сімейної медицини Харківської медичної академії післядипломної освіти, д.мед.н. професор |
| Матюха Л.Ф. | Головний позаштатний спеціаліст МОЗ України — координатор груп спеціальності «Загальна практика — сімейна медицина», доцент кафедри сімейної медицини Національної медичної академії післядипломної освіти ім. П.Л. Шупика, к.мед.н. |
| Матвієць Л.Г. | Психотерапевт державного підприємства «Київський міський Центр Здоров’я», тренер сімейних лікарів з практичних навичок громадської організації «Асоціація сімейних лікарів м. Києва і області» |
| Мороз Г.З. | Головний науковий співробітник Державної наукової установи «Науково-практичний центр профілактичної та клінічної медицини» Державного управління справами, д.мед.н., професор |
| Рожнова О.В. | Медична сестра загальної практики — сімейної медицини сімейної амбулаторії с. Кутузівка Харківського району Харківської області |
| Сіренко Ю.М. | Головний позаштатний спеціаліст МОЗ України зі спеціальності «Кардіологія», завідувач відділу симптоматичних гіпертензій Національного наукового центру «Інститут кардіології імені академіка М.Д. Стражеска» Національної академії медичних наук України, д.мед.н., професор |
| Титова Т. А. | Доцент кафедри загальної практики та сімейної медицини Харківської медичної академії післядипломної освіти, к.мед.н. |
| Швець О.В. | Головний позаштатний спеціаліст МОЗ України зі спеціальності «Дієтологія», директор Державного підприємства «Державний науково-дослідний центр з проблем гігієни харчування МОЗ України», доцент кафедри внутрішньої медицини № 1 Національного медичного університету ім. О.О. Богомольця, к.мед.н. |
Методичне керівництво та координація діяльності мультидисциплінарної робочої групи
Степаненко А.В., Радник Міністра охорони здоров’я, консультант Державного підприємства «Державний експертний центр МОЗ України», д.мед.н., професор
Методичний супровід та інформаційне забезпечення
| Ліщишина О.М. | Директор Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», к.мед.н, старший науковий співробітник |
| Горох Є.Л. | Начальник Відділу якості медичної допомоги та інформаційних технологій Державного підприємства «Державний експертний центр МОЗ України», к.т.н. |
| Кравець О.М. | Начальник Відділу доказової медицини Державного підприємства «Державний експертний центр МОЗ України» |
| Шилкіна О.О. | Начальник Відділу методичного забезпечення нових технологій в охороні здоров’я Державного підприємства «Державний експертний центр МОЗ України» |
Адреса для листування: Департамент стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», м. Київ електронна адреса: [email protected].
Електронну версію документу можна завантажити на офіційному сайті Міністерства охорони здоров’я: http://www.moz.gov.ua та http://www.pharma-center.kiev.ua/view/b_smd.
Рецензенти:
| Амосова К.М. | Завідувач кафедри внутрішньої медицини № 2 Національного медичного університету ім. О.О. Богомольця, член-кор. Національної академії медичних наук України, д.мед.н., професор |
| Пасієшвілі Л.М. | Професор, завідувач кафедри «загальної практики-сімейної медицини» Харківського національного медичного університету |
А.1.8. Епідеміологічна інформація
За офіційними даними Центра медичної статистики МОЗ України станом на 01.01.2011 в Україні зареєстровано 12122512 хворих на артеріальну гіпертензію (АГ), що складає 32,2 % дорослого населення країни. Спостерігається стійке зростання поширеності АГ — більше, ніж удвічі в порівнянні з 1998 р. та на 170 % у порівнянні з 2000 р. Зростання цього показника є свідченням ефективної роботи закладів охорони здоров’я, які надають первинну медичну допомогу, у виявленні АГ. Особливої уваги заслуговує той факт, що 60 % пацієнтів з АГ — це особи працездатного віку, стан здоров’я яких суттєво впливає на трудові та економічні резерви країни. В багатоцентрових контрольованих дослідженнях доведено пріоритетне значення АГ в розвитку таких серцево-судинних ускладнень, як інсульт та інфаркт міокарда, які обумовлюють зростання інвалідності та передчасної смертності населення.
В Україні за даними епідеміологічних досліджень стандартизований за віком показник поширеності АГ у міській популяції становить 29,6 % і не відрізняється серед чоловіків і жінок. У сільській популяції поширеність АГ вища — 36,3 %, в тому числі серед чоловіків — 37,9 %, серед жінок — 35,1 %. При аналізі структури АГ за рівнем артеріального тиску (АТ) у половини осіб з підвищеним рівнем АТ виявлено АГ 1-го ступеня, АГ 2-го ступеня, визначають у кожного третього пацієнта, АГ 3-го ступеня — у кожного п’ятого.
Проведені в 2006 р. епідеміологічні дослідження показали, що в Україні обізнані щодо наявності АГ 81 % міських мешканців і 68 % сільських жителів з підвищеним АТ. Приймають будь-які антигіпертензивні препарати відповідно 48 і 38 % пацієнтів, а ефективність лікування становить лише 19 % у міській і 8 % у сільській популяціях. За останні 5 років спостерігається погіршення цих показників, і, за даними 2011 р., ефективність контролю АТ в міській популяції складала менше 15 %.
Неконтрольована АГ вважається одним із найбільш вагомих чинників зменшення тривалості життя населення, тому ця проблема вимагає системного ставлення до неї і розв’язання на загальнодержавному рівні. За результатами 20-річного проспективного дослідження наявність АГ підвищує ризик загальної смертності: у чоловіків в 4,5 рази, у жінок — в 2,0 рази. Ризик виникнення ускладнень та смерті зростає відповідно до числа супутніх АГ факторів ризику. В українській популяції, за результатами досліджень, проведених співробітниками Національного наукового центру «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, лише 1 % пацієнтів з підвищеним АТ не має додаткових факторів ризику (ФР). У кожного восьмого пацієнта АГ поєднується з одним, у кожного четвертого — з двома, у 61 % пацієнтів — з трьома і більше ФР.
Таким чином, удосконалення організації медичної допомоги пацієнтам з АГ з використанням сучасних стандартизованих підходів, які ґрунтуються на засадах доказової медицини, має пріоритетне значення для системи охорони здоров’я. Проблема ефективного контролю АГ серед населення України потребує подальшої активізації зусиль медичних працівників закладів первинної медичної допомоги, спрямованих на виявлення пацієнтів з підвищеним АТ, створення у пацієнтів мотивації до тривалого, а не епізодичного медикаментозного лікування і корекції супутніх ФР.
А2 Загальна частина
Особливості процесу надання медичної допомоги
Результати досліджень, проведених відповідно вимог доказової медицини, свідчать про те, що підвищення артеріального тиску на кожні 20/10 мм рт. ст. подвоює ризик розвитку серцево-судинних ускладнень. Раннє виявлення та лікування АГ сприяє попередженню прогресування захворювання та розвитку ускладнень. Основні заходи з профілактики, діагностики, лікування та диспансерного спостереження пацієнтів з АГ проводяться у закладах, які надають первинну медичну допомогу. У закладах, які надають вторинну медичну допомогу, надається медична допомога пацієнтам з ускладненим перебігом АГ — при злоякісному перебігу АГ, наявності серцево-судинних захворювань, важкої супутньої патології. Крім того, до закладів, які надають вторинну медичну допомогу, направляються пацієнти з ускладненими гіпертензивними кризами (ГК), вагітні з АГ, пацієнти з підозрою на вторинну гіпертензію, що потребують уточнення діагнозу та спеціального лікування, а також пацієнти, у яких не вдається досягти цільового АТ при призначенні адекватного лікування у закладах первинної медичної допомоги.
Пацієнтам з ускладненими ГК надається екстрена медична допомога.
Для забезпечення наступності етапів медичної допомоги пацієнтам з АГ у кожному закладі охорони здоров’я доцільно розробляти та впроваджувати локальні протоколи медичної допомоги, у яких визначено клінічний маршрут пацієнта та обсяг лікувально-діагностичних заходів відповідно до матеріально-технічного та кадрового забезпечення. Взаємодія між закладами охорони здоров’я, які надають первинну і вторинну медичну допомогу, може також бути визначена відповідним наказом управління охорони здоров’я в регіоні.
А.2.1. Для установ, що надають первинну медичну допомогу
Розділ 1. Організація надання медичної допомоги
Положення протоколу
Первинна медична допомога надається лікарями загальної практики — сімейними лікарями та дільничними лікарями-терапевтами в амбулаторіях, амбулаторіях загальної практики-сімейної медицини, сільських лікарських амбулаторіях, фельдшерських пунктах, фельдшерсько-акушерських пунктах (номенклатура згідно наказу МОЗ України від 28.10.2002 № 385); в центрах первинної медико-санітарної допомоги, амбулаторіях загальної практики-сімейної медицини, фельдшерсько-акушерських пунктах, фельдшерських пунктах в амбулаторних умовах (на прийомі у лікаря, в денному стаціонарі) або за місцем проживання (перебування) пацієнта (номенклатура згідно наказу МОЗ України від 05.10.2011 № 646).
Забезпечити доступність пацієнтів до закладів, які надають первинну медичну допомогу, виконання обстежень, необхідних для верифікації діагнозу та проведення диспансерного нагляду за пацієнтами з АГ.
У разі необхідності, забезпечити доступність направлення пацієнта до закладу вторинної медичної допомоги до терапевта, кардіолога, ендокринолога, невролога, офтальмолога, уролога, нефролога, серцево-судинного хірурга, фахівця з реабілітації, дієтолога для остаточного встановлення діагнозу і погодження оптимального лікування.
Обґрунтування
Доведено, що надання медичної допомоги на засадах доказової медицини попереджає розвиток серцево-судинних ускладнень, знижує смертність у пацієнтів з АГ.
Необхідні дії лікаря.
Обов’язкові:
1. Наявність письмового локального протоколу та клінічного маршруту пацієнта з АГ.
Наявність у закладі первинної медичної допомоги списку пацієнтів з АГ для проведення диспансерного нагляду.
2. Надання пацієнту в доступній формі інформації про стан його здоров’я з рекомендаціями щодо немедикаментозного і медикаментозного лікування, тактики поведінки при раптовому погіршенні перебігу захворювання в усній та письмовій формі.
3. Забезпечення диспансерного нагляду за пацієнтами з артеріальною гіпертензією з високим і дуже високим ризиком, заповнення форми № 030/о («Контрольна карта диспансерного нагляду») на цю категорію пацієнтів.
4. Забезпечення проведення пацієнтам з вперше виявленою АГ лабораторних досліджень: загального аналізу сечі (ЗАС), загального аналізу крові (ЗАК), визначення рівня глікемії, креатиніну та електрокардіографії (ЕКГ). За неможливості виконання досліджень у закладі первинної медичної допомоги лікар повинен направити пацієнта до закладу, який надає вторинну медичну допомогу.
Бажані:
1. Наявність комп’ютерної системи для створення бази даних пацієнтів з АГ, стратифікації кардіоваскулярного ризику та проведення динамічного спостереження.
2. Забезпечення проведення пацієнтам з вперше виявленою АГ лабораторного загального холестерину (ЗХС).
3. Забезпечення всіх пацієнтів з АГ «Інформаційним листом для пацієнта з артеріальною гіпертензією» (Додаток № 3 «Інформаційний лист для пацієнта з артеріальною гіпертензією»).
Забезпечення лікарями диспансерного нагляду за усіма пацієнтами з АГ.
Розділ 2. Первинна профілактика
Положення протоколу
Первинна профілактика АГ розглядається з позиції загальної профілактики серцево-судинних захворювань і полягає у виявленні і корекції доведених факторів ризику (ФР):
- тютюнопаління;
- гіперхолестеринемії;
- надлишкової маси тіла;
- недостатньої фізичної активності;
- зловживання алкоголем.
Обґрунтування
Доведено, що тютюнопаління, гіперхолестеринемія, надлишкова маса тіла, недостатня фізична активність, зловживання алкоголем мають негативний вплив на розвиток серцево-судинних захворювань та є ФР, які піддаються корекції за допомогою модифікації способу життя та призначення фармакотерапії.
Необхідні дії лікаря:
Обов’язково всім пацієнтам на прийомі:
1. Вимірювання АТ;
2. Виявлення ФР, оцінка загального серцево-судинного ризику (ССР) (Додаток № 2. Стратифікація ризику для оцінки прогнозу у пацієнтів з АГ та Додаток № 2.1. Показники, які використовуються для оцінки сумарного ризику ускладнень);
3. Надання рекомендацій щодо дотримання здорового способу життя.
Дії лікаря щодо корекції ФР:
Тютюнопаління. Обов’язкові дії:
1. Активно виявляти осіб, які мають звичку тютюнопаління.
2. Всім, хто має звичку тютюнопаління, слід рекомендувати повну відмову.
3. Виконання Стандарту первинної медичної допомоги при припиненні вживання тютюнових виробів.
Гіперхолестеринемія. Обов’язкові дії:
1. Надавати рекомендації щодо визначення рівня ЗХС і тригліцеридів (ТГ) всім дорослим пацієнтам при наявності більше двох ФР (Додаток № 2.1. Показники, які використовуються для оцінки сумарного ризику ускладнень).
2. Всім пацієнтам рекомендувати дотримання засад раціонального харчування і корекцію способу життя для підтримання рівня ЗХС менше 5,0 ммоль/л та холестерину ліпопротеїдів низької щільності (ХС ЛПНЩ) менше 3,0 ммоль/л.
3. Розглянути питання про доцільність призначення фармакологічної корекції статинами гіперхолестеринемії пацієнтам, які мають високий та дуже високий ССР та порушення обміну холестерину, яке не піддається немедикаментозній корекції.
4. Пацієнтам із групи високого та дуже високого ризику рекомендувати підтримувати рівень ЗХС нижче 4,5 ммоль/л та ХС ЛПНЩ нижче 2,5 ммоль/л.
Надлишкова маса тіла та ожиріння. Обов’язкові дії:
Антропометрія всім пацієнтам в рамках профілактичної діяльності мінімум 1 раз на рік із визначенням обхвату талії (ОТ), індексу маси тіла (ІМТ).
| ІМТ = | маса тіла(кг) |
| [зріст (м)]2 |
2. Рекомендувати всім пацієнтам контролювати ІМТ та ОТ. Підтримувати ІМТ в межах 18,5 — 24,9 кг/м2, ОТ менше 88 см (у жінок), менше 102 см (у чоловіків).
3. Пацієнтам з надлишковою масою тіла рекомендувати дотримуватись здорового харчування, обмежити енергетичну цінність їжі, збільшити рівень фізичної активності.
Бажані дії:
1. Скерувати пацієнтів із надлишковою масою тіла до закладів, які надають вторинну медичну допомогу до дієтолога, спеціаліста з лікувальної фізкультури.
Фізична активність. Обов’язкові дії:
1. Заохочувати всіх пацієнтів до виконання щоденного фізичного навантаження у будь-якому вигляді (ходьба, активний відпочинок тощо) упродовж 30–45 хвилин на день до збільшення ЧСС за умови комфортного самопочуття.
Зловживання алкоголем. Обов’язкові дії:
1. Дорослим здоровим особам, які вживають алкоголь, рекомендувати не перевищувати три дози на день для чоловіків і дві дози для жінок (1 доза становить 10 мл чистого етанолу).
Розділ 3. Діагностика
Положення протоколу
Клінічне, лабораторне та інструментальне обстеження пацієнтів з АГ проводиться з метою:
1) виявлення підвищеного АТ;
2) ідентифікації можливих причин високого АТ (виявлення вторинної гіпертензії);
3) стратифікації ризику розвитку серцево-судинних ускладнень:
- оцінка ступеня АГ;
- виявлення ФР;
- виявлення супутньої патології, що негативно впливає на перебіг АГ (ІХС, цукрового діабету, хронічної хвороби нирок);
- виявлення ураження органів-мішеней;
- визначення стадії АГ;
- виявлення ускладнень АГ.
Обґрунтування
Результати обстеження необхідні для верифікації діагнозу АГ та стратифікації ризику розвитку серцево-судинних ускладнень, що і визначає вибір оптимальної тактики лікування та профілактики ускладнень.
Необхідні дії лікаря щодо діагностики АГ.
Обов’язкові:
1. Вимірювання АТ при кожному зверненні до лікаря у стандартних умовах мінімум 2 рази упродовж прийому. При першому зверненні АТ вимірюють на обох руках. При виявленні різниці в рівні АТ на руках для подальших вимірювань використовують руку з більш високим АТ (Додаток № 4. Методика вимірювання артеріального тиску).
2. Проведення лікарського огляду усім пацієнтам:
2.1. фізикальне обстеження;
2.2. оцінка неврологічного статусу;
2.3. офтальмоскопія очного дна пацієнтам з систолічним АТ (САТ) вище 160 мм.рт.ст. та пацієнтам з офтальмологічною та неврологічною симптоматикою.
3. Лабораторні обстеження: ЗАК, ЗАС, визначення рівня глікемії, креатиніну — проводити всім пацієнтам при первинному зверненні. За неможливості виконання досліджень у закладах первинної медичної допомоги потрібно направити пацієнта до закладу, який надає вторинну медичну допомогу.
4. Реєстрація ЕКГ в 12-ти відведеннях.
5. Визначення факторів ризику та попередня оцінка загального серцево-судинного ризику (Додаток № 2. Стратифікація ризику для оцінки прогнозу у пацієнтів з АГ. Додаток № 2.1. Показники, які використовуються для оцінки сумарного ризику ускладнень).
6. При вторинній АГ, резистентній АГ, АГ у пацієнтів молодого віку (до 40 років), вагітності з АГ — направлення для проведення обстеження до закладів, які надають вторинну медичну допомогу (А.3.2.2. Етапи надання медичної допомоги вагітним з артеріальною гіпертензією).
Бажані:
1. Лабораторні обстеження:
1.1. визначення АЛТ;
1.2. визначення ТГ;
1.3. визначення мікроальбумінурії;
1.4. визначення рівня ЗХС
1.5. обчислення швидкості клубочкової фільтрації (ШКФ) за формулою Кокрофта-Гаулта:
| ШКФ (мл/хв.) = | [140 — вік (роки)] × МТ(кг)×0,85(для жінок) |
| Креатинін (мкмоль/л)×0,81 |
2. Інструментальні обстеження:
2.1. проведення УЗД серця (ЕхоКГ, ДоплерКГ);
2.2. УЗД екстракраніальних судин шиї;
2.3. УЗД нирок.
Розділ 4. Лікування
Положення протоколу
Мета лікування пацієнта з АГ — досягнення максимального зниження сумарного ризику розвитку серцево-судинних ускладнень за рахунок:
- досягнення та підтримання цільового рівня АТ менше 140/90 мм рт. ст. (у пацієнтів з ЦД, хронічною хворобою нирок цільовий АТ становить 130/80 мм рт.ст.);
- модифікації ФР, ефективного лікування супутніх клінічних станів.
Обґрунтування
Існують докази, що своєчасне призначення немедикаментозної і медикаментозної терапії у пацієнтів з АГ знижує прогресування захворювання, розвиток ускладнень і смертність.
Необхідні дії лікаря.
Обов’язкові:
- Роз’яснити пацієнту в доступній формі особливості подальшого розвитку захворювання, надати рекомендації щодо змін стилю життя, харчування, фізичної активності.
- Навчити пацієнта вимірювати АТ в домашніх умовах, вести щоденник самоконтролю АТ.
- Скласти план лікувально-профілактичних заходів для пацієнта; узгодити з пацієнтом схеми і режим прийому фармакологічних препаратів.
- Відповісти на запитання пацієнта.
- Зробити відповідний запис в медичній картці амбулаторного хворого (МКАХ).
4.1. Немедикаментозні методи лікування
Необхідні дії лікаря. Обов’язкові:
1. Всім пацієнтам з АГ слід проводити корекцію наявних ФР і модифікацію стилю життя згідно рекомендацій щодо профілактики, наведених в розділі 2.
2. Рекомендувати дотримання дієти з обмеженням споживання кухонної солі, солодощів, насичених жирів та збільшенням вживання фруктів/овочів (Додаток № 3. «Інформаційний лист для пацієнта з артеріальною гіпертензією»).
3. Заохочувати пацієнтів до самоконтролю АТ та інших ФР, постійно підтримувати стратегію поведінки, направлену на підвищення прихильності до виконання рекомендацій лікаря.
Бажані:
- Надати пацієнту з АГ роздрукований «Інформаційний лист для пацієнта з артеріальною гіпертензією» (Додаток № 3. «Інформаційний лист для пацієнта з артеріальною гіпертензією») та зробити відповідний запис в МКАХ.
- Залучення пацієнта до участі в програмах немедикаментозної корекції (при їх наявності): школи здоров’я, програми відмови від тютюнопаління, програми психологічної та фізичної реабілітації тощо.
- Активно виявляти пацієнтів з тривожними/депресивними розладами та рекомендувати пацієнтам, які мають депресивні/тривожні розлади звернення до психолога/психотерапевта/психіатра в закладах, які надають вторинну медичну допомогу.
4.2. Медикаментозні методи лікування
Положення протоколу
Тактика призначення пацієнту медикаментозної терапії залежить від рівня загального серцево-судинного ризику та рівня систолічного і діастолічного АТ.
Необхідні дії лікаря. Обов’язкові:
- Для лікування АГ використовують антигіпертензивні препарати з доведеною ефективністю щодо зниження ризику розвитку серцево-судинних ускладнень (препарати І ряду: діуретики, іАПФ, АК(БКК), ББ, БРА) як у монотерапії, так і у комбінаціях. При неможливості нормалізації АТ за допомогою комбінації препаратів І ряду додатково призначають препарати ІІ ряду (альфа-адреноблокатори, препарати центральної дії, агоністи імідазолінових рецепторів, блокатори реніну, алкалоїди раувольфії). До досягнення цільового АТ при призначенні антигіпертензивної терапії планові візити пацієнта до лікаря з метою оцінки переносимості, ефективності і безпеки лікування, а також — контролю виконання пацієнтом отриманих рекомендацій проводяться з інтервалом у 2–3 тижні.
- Всім пацієнтам групи високого/дуже високого ризику обов’язково додатково призначати (при відсутності протипоказань) медикаментозну корекцію дисліпідемії — статини у стандартних дозах.
- Пацієнтам з встановленим діагнозом серцево-судинного захворювання за відсутності протипоказань після досягнення ефективного контролю АТ (рівень АТ менше 140/90 мм рт.ст.) додатково призначається ацетилсаліцилова кислота в дозі 75–100 мг.
- Медикаментозне лікування супутніх захворювань (ІХС, ЦД та ін.) проводиться відповідно до чинних медико-технологічних документів.
- При недосягненні цільового АТ:
- упевнитись, що пацієнт виконує рекомендації щодо прийому препаратів;
- провести корекцію терапії.
- При неефективності медикаментозної терапії (за умови призначення препаратів в адекватних дозах) — направлення до закладів охорони здоров’я, які надають вторинну медичну допомогу.
- Лікування неускладнених гіпертензивних кризів (ГК) проводиться в амбулаторних умовах у разі можливості моніторингу стану пацієнта. При неможливості моніторингу та/або розвитку ускладненого ГК пацієнт якнайшвидше направляється до закладів, що надають вторинну стаціонарну медичну допомогу (А3.4.4. Госпіталізація при ГК).
Бажані дії:
1. У разі неефективності медикаментозної терапії виконувати амбулаторний моніторинг АТ або моніторинг АТ в домашніх умовах. (Додаток № 4. Методика вимірювання артеріального тиску).
Розділ 5. Диспансерний нагляд
Положення протоколу
Диспансерний нагляд проводиться за всіма пацієнтами з АГ для профілактики розвитку ускладнень.
Досягнення і підтримка цільового рівня АТ вимагає тривалого лікарського спостереження з регулярним контролем виконання пацієнтом рекомендацій щодо зміни способу життя і дотримання режиму прийому призначених антигіпертензивних засобів, а також корекції терапії, залежно від ефективності, безпеки і переносимості лікування.
Важливе значення має корекція та моніторинг інших ФР та супутніх клінічних станів: гіперхолестеринемії, ЦД тощо.
Обґрунтування
Доведено, що корекція ФР та ефективна медикаментозна терапія (щоденна, пожиттєва) покращують прогноз у пацієнтів з АГ.
Необхідні дії лікаря. Обов’язкові:
1. Регулярне лікарське спостереження:
1.1. До досягнення цільового АТ при призначенні антигіпертензивної терапії планові візити пацієнта до лікаря з метою оцінки переносимості, ефективності і безпеки лікування, а також — контролю виконання пацієнтом отриманих рекомендацій проводяться з інтервалом у 2–3 тижні.
1.2. Після досягнення цільового рівня АТ інтервал між плановими візитами становить:
- для пацієнтів з середнім і низьким ризиком, які регулярно вимірюють АТ вдома — 6 місяців;
- для пацієнтів з високим і дуже високим ризиком, тим, кому призначено лише немедикаментозне лікування, особам з низькою прихильністю до лікування — не більше 3-х місяців.
1.3. При диспансерному нагляді проводяться:
- моніторинг рівня АТ та ФР;
- контроль виконання рекомендацій лікаря, підтримка мотивації та корекція рекомендацій та призначень;
- лабораторні (ЗАК, ЗАС) та інструментальні (ЕКГ) дослідження доцільно проводити 1 раз на рік за умови відсутності спеціальних показань.
1.4. У випадку розвитку ускладнень, відсутності корекції АТ та інших ФР, при необхідності проведення обстежень, що не можуть бути виконані у закладах первинної медичної допомоги слід направити пацієнта до закладу, який надає вторинну медичну допомогу.
Бажані:
1. Моніторинг рівня ЗХС.
2. Направляти пацієнтів з АГ на санаторно-курортне лікування в профільні місцеві санаторії відповідно до провідних клінічних проявів, уникаючи лікування водами високого ступеня мінералізації та процедур, здатних підвищувати АТ.
А.2.2. Для установ, що надають вторинну амбулаторну медичну допомогу
Розділ 1. Організація надання медичної допомоги
Положення протоколу
Вторинна медична допомога на амбулаторному рівні надається лікарями-спеціалістами в діагностичних центрах, поліклініках (центральна міська, міська, центральна районна) (номенклатура згідно наказу МОЗ України від 28.10.2002 № 385); в центрах з медичних консультацій та діагностики (консультативно-діагностичних центрах), спеціалізованих медичних центрах (номенклатура згідно наказу МОЗ України від 05.10.2011 № 646).
Забезпечити доступність допомоги у закладах, які надають вторинну медичну допомогу, виконання діагностичних заходів та консультацій спеціалістів з метою уточнення клінічного діагнозу та оптимізації медикаментозного і немедикаментозного лікування, проведення диспансерного нагляду пацієнтів групи високого та дуже високого ризику профільними фахівцями.
У разі необхідності, забезпечити доступність направлення пацієнта до закладів, що надають вторинну стаціонарну медичну допомогу, для остаточного встановлення діагнозу і проведення лікування.
Обґрунтування
Уточнення клінічного діагнозу сприяє вибору оптимального способу лікування, зниженню серцево-судинного ризику за рахунок досягнення цільового рівня АТ та корекції інших ФР, що обумовлює уповільнення прогресування ураження органів-мішеней, попереджає розвиток ускладнень та приводить до зниження смертності пацієнтів з АГ.
Необхідні дії лікаря. Обов’язкові:
- Наявність письмового локального протоколу та клінічного маршруту пацієнта з АГ у закладі охорони здоров’я.
- Забезпечення проведення всім пацієнтам, які вперше направлені до закладів, що надають вторинну медичну допомогу, повного обсягу лабораторних та інструментальних досліджень, необхідних для уточнення діагнозу, визначення загального серцево-судинного ризику.
- Забезпечення надання всім пацієнтам консультативного висновку лікаря-спеціаліста та рекомендацій щодо подальшого ведення їх лікарем закладу первинної медичної допомоги.
- Забезпечення проведення диспансерного нагляду лікарями-спеціалістами за пацієнтами з ускладненою АГ з високим і дуже високим ризиком або ССЗ; на них має бути заповнена форма «Контрольна карта диспансерного нагляду» (форма № 030/о). В залежності від переважання проявів ускладнень спостереження ведуть: кардіолог, ендокринолог, невролог, офтальмолог, уролог, нефролог, серцево-судинний хірург.
Бажані:
- Наявність комп’ютерної системи для створення бази даних пацієнтів з ускладненим перебігом АГ.
- Надання всім пацієнтам з АГ інформаційних матеріалів (друкованих, аудіо, відео, в електронному вигляді тощо) щодо захворювання, його ускладнень, тактики поведінки при раптовому погіршенні перебігу.
Розділ 2. Профілактика
Положення протоколу
У закладах, які надають вторинну медичну допомогу, проводяться заходи вторинної профілактики, які спрямовані на уповільнення прогресування ураження органів-мішеней та запобігання розвитку ускладнень АГ. Як і заходи первинної профілактики, вони полягають у досягненні цільового рівня АТ та корекції доведених ФР:
- тютюнопаління;
- гіперхолестеринемії;
- надлишкової маси тіла;
- недостатньої фізичної активності;
- зловживання алкоголем.
У випадку, коли заходи первинної профілактики не були проведені у повному обсязі у закладі первинної медичної допомоги, рекомендації щодо профілактики надаються у закладах, які надають вторинну медичну допомогу.
Обґрунтування
Доведено, що АГ, тютюнопаління, гіперхолестеринемія, надлишкова маса тіла, недостатня фізична активність, зловживання алкоголем мають негативний вплив на розвиток несприятливих серцево-судинних подій та є ФР, що піддаються корекції за допомогою призначення фармакотерапії та модифікації способу життя.
Необхідні дії лікаря. Обов’язкові:
- Проводиться оцінка ефективності профілактичних заходів, проведених у закладах, які надають первинну медичну допомогу, оцінюється ступінь можливості їх виконання пацієнтом, при необхідності — вносяться корективи.
- Всім пацієнтам проводяться необхідні обстеження для уточнення загального ризику розвитку серцево-судинних ускладнень.
- Рекомендації щодо заходів корекції ФР, необхідності дотримання засад здорового способу життя надаються лікарями-спеціалістами відповідного профілю згідно п. А.2.1.1.
- За відсутності протипоказань, після уточненні діагнозу та ступеня ризику, пацієнтам високого та дуже високого ризику призначається медикаментозна корекція АГ та інших ФР: гіперхолестеринемії, тютюнопаління, ожиріння тощо, — та призначається ацетилсаліцилова кислота.
- Усім пацієнтам у доступній формі надається інформація щодо стану їх здоров’я, подальшого перебігу захворювання та алгоритму лікувально-діагностичних заходів, які будуть проводитись у закладах, що надають первинну і вторинну медичну допомогу.
Бажані:
1. Надання пацієнтам з депресивними/тривожними розладами консультативної допомоги психолога/психотерапевта, призначення медикаментозної корекції при наявності показань.
Розділ 3. Діагностика
Положення протоколу
Діагностичні заходи, що проводяться у закладах, які надають вторинну медичну допомогу, направлені на уточнення діагнозу, діагностику вторинної АГ, виявлення причин резистентної АГ та/або злоякісного перебігу АГ, виявлення супутньої патології, що негативно впливає на перебіг АГ (ІХС, СН, ЦД, ХХН), серцево-судинних ускладнень, стратифікацію ризику з використанням методик та обстежень, що не можуть бути проведені у закладах первинної медичної допомоги.
Проводиться оцінка стадії АГ для визначення працездатності.
Для пацієнтів, які вперше направлені до закладів, які надають вторинну медичну допомогу, термін обстеження не повинен перевищувати 30 днів.
Обґрунтування
Результати обстеження дозволяють уточнити діагноз та визначити тактику подальшого ведення пацієнта, призначити оптимальну антигіпертензивну терапію.
Необхідні дії лікаря. Обов’язкові:
- Проводиться оцінка результатів діагностичних заходів, здійснених у закладах первинної медичної допомоги.
- Збір анамнезу, лікарський огляд та обстеження направлені на виявлення ознак вторинної АГ, уточнення ступеня ураження органів мішеней, наявності супутніх захворювань і факторів ризику.
- При фізикальному обстеженні проводяться: вимірювання АТ на обох руках, вимірювання АТ на ногах та визначення гомілково-плечового індексу, аускультація серця, легенів, аорти, судин шиї, проекції ниркових артерій, пальпація органів черевної порожнини, оцінка неврологічного статусу.
- Консультація спеціалістів проводиться відповідно до переважання проявів ускладнень АГ, наявних ФР та супутніх захворювань.
- Обсяг додаткових обстежень визначається спеціалістом, що проводить консультування пацієнта з АГ.
- До переліку обстежень входять:
6.1. Обов’язкові лабораторні обстеження:
- ЗАК;
- ЗАС, доповнений визначенням мікроальбумінурії (за добу);
- рівень глікемії, калію, натрію, сечової кислоти, АЛТ, АСТ, білірубіну;
- рівень креатиніну з розрахунком ШКФ за формулою Кокрофта-Гаулта (розділ А 2.1.2.).
6.2. За наявності показань:
- аналіз сечі методом Нечипоренка (або Адіс-Каковського, або Амбурже);
- коагулограма (МНВ — INR, фібриноген, тромбіновий час);
- визначення катехоламінів (метанефринів) у сечі;
- глікемічний профіль, визначення рівня глікозильованого гемоглобіну, ТТГ (при змінах ТТГ — рівня трийодтироніну та тироксину), реніну, альдостерону, кортизолу (в крові та добовій сечі), паратгормону, соматотропного гормону.
6.3. Обов’язкові інструментальні обстеження:
- Реєстрація ЕКГ в 12-ти відведеннях;
- УЗД серця (ЕхоКГ, ДоплерКГ);
- УЗД нирок;
- Офтальмоскопія;
- Гомілково-плечовий індекс АТ;
- Домашнє або амбулаторне добове моніторування АТ;
- УЗД екстракраніальних судин шиї, в т. ч. доплерографія сонних артерій;
- Доплерографія ниркових артерій.
6.4. За наявності показань:
- КТ, МРТ головного мозку, ОЧП (при показаннях із контрастним підсиленням).
Бажані:
- Повний ліпідний профіль (ЗХС, ТГ, ХСЛПВЩ, ХСЛПНЩ, ХСЛПДНЩ);
- Полісомнографія;
- При наявності показань радіоізотопна ренографія/реносцинтіграфія;
- Консультація невролога;
- Визначення швидкості розповсюдження пульсової хвилі.
При неможливості проведення обстежень та консультацій у спеціалістів, необхідних для уточнення діагнозу, потрібно направити пацієнта до закладів, які надають вторинну медичну допомогу: медико-діагностичних центрів або стаціонару.
Розділ 4. Лікування
Положення протоколу
Проводиться корекція терапії пацієнтам, у яких не вдалось досягти цільового АТ та корекції ФР у закладах, які надають первинну медичну допомогу.
При виявленні причини АГ (вторинної АГ) проводиться етіотропна та патогенетична терапія. Призначається планова терапія вагітним з АГ.
Мета лікування пацієнта з АГ — досягнення максимального зниження сумарного ризику розвитку серцево-судинних ускладнень за рахунок досягнення та підтримання цільового рівня АТ 140/90 мм рт. ст. (у пацієнтів з хронічною хворобою нирок цільовий рівень АТ становить 130/80 мм рт.ст.), модифікації ФР, ефективного лікування супутніх клінічних станів.
Обґрунтування
Доведено, що своєчасне призначення немедикаментозної і медикаментозної терапії у пацієнтів з АГ знижує прогресування захворювання, розвиток ускладнень і смертність.
Необхідні дії лікаря. Обов’язкові:
- Проводиться оцінка ефективності терапії, призначеної у закладах первинної медичної допомоги оцінюється виконання пацієнтом рекомендацій лікаря щодо заходів медикаментозної та немедикаментозної корекції, при необхідності — вносяться корективи.
- Усім пацієнтам у доступній формі надається інформація щодо стану їх здоров’я, подальшого перебігу захворювання та алгоритму лікувально-діагностичних заходів, які будуть проводитись у закладах, що надають первинну і вторинну медичну допомогу.
- Всім пацієнтам надається консультативний висновок лікаря-спеціаліста, який містить рекомендації щодо заходів немедикаментозної корекції, режиму прийому фармакологічних препаратів та подальшого ведення лікарем закладу, який надає первинну медичну допомогу.
- Режим та схема прийому фармакологічних препаратів, проведення заходів немедикаментозної корекції узгоджується з пацієнтом.
- У разі необхідності пацієнти направляються до установ, що надають вторинну стаціонарну медичну допомогу, для додаткового обстеження та проведення лікування.
Бажані:
1. Надання всім пацієнтам з АГ інформаційних матеріалів (друкованих, аудіо, відео, в електронному вигляді тощо) щодо захворювання, його ускладнень, тактики поведінки при раптовому погіршенні перебігу.
2. Залучення пацієнта до участі в програмах немедикаментозної корекції (при їх наявності): Школи здоров’я, програми відмови від тютюнопаління, програми психологічної та фізичної реабілітації тощо.
4.1. Немедикаментозні методи лікування
Необхідні дії лікаря. Обов’язкові:
1. Рекомендації щодо заходів корекції ФР надаються лікарями-спеціалістами відповідно до п. А.2.1.1.
4.2. Медикаментозні методи лікування
Положення протоколу
Тактика призначення медикаментозної терапії залежить від рівня загального серцево-судинного ризику, рівня систолічного та діастолічного АТ, наявності серцево-судинних ускладнень та супутньої патології.
Необхідні дії лікаря. Обов’язкові:
1. Для лікування АГ використовуються антигіпертензивні препарати І ряду з доведеною ефективністю щодо зниження ризику розвитку серцево-судинних ускладнень (діуретики, іАПФ, АК(БКК), ББ, БРА) та їх комбінації. Перевага надається дво- та трьохкомпонентній антигіпертензивній терапії. При неможливості нормалізації АТ за допомогою препаратів І ряду додатково призначають препарати ІІ ряду (альфа-адреноблокатори, антагоністи альдостерону, препарати центральної дії, агоністи імідазолінових рецепторів, блокатори реніну, алкалоїди раувольфії). Регулярне лікарське спостереження проводиться: до досягнення цільового рівня АТ — з інтервалом у 2–3 тижні.
2. За відсутності протипоказань після уточнення діагнозу та ступеня ризику, пацієнтам високого та дуже високого ризику призначається медикаментозна корекція дисліпідемії — статини у стандартних дозах, пацієнтам із діагнозом серцево-судинного захворювання або хронічною хворобою нирок призначається ацетилсаліцилова кислота.
3. Медикаментозне лікування супутніх захворювань (ІХС, ЦД, СН тощо.) проводиться відповідно до чинних медико-технологічних документів.
4. При недосягненні цільового АТ:
- упевнитись, що пацієнт виконує рекомендації щодо прийому препаратів;
- провести домашній моніторинг артеріального тиску;
- провести корекцію терапії.
5. При неефективності медикаментозної терапії направити на консультацію до відповідного спеціалізованого центру (відділення).
6. Лікування неускладнених гіпертензивних кризів (ГК) проводиться в амбулаторних умовах за можливості моніторингу стану пацієнта. У разі неможливості моніторингу, розвитку ускладненого ГК пацієнт якнайшвидше направляється до установ, що надають вторинну стаціонарну медичну допомогу (А 3.4.4. Госпіталізація при ГК).
Бажані:
1. У разі неефективності медикаментозної терапії, а також при підозрі на епізоди гіпотензії — амбулаторне добове моніторування АТ (Додаток 4. Методика вимірювання артеріального тиску).
Розділ 5. Диспансерний нагляд
Положення протоколу
Проводиться всім пацієнтам з ускладненим перебігом АГ для забезпечення профілактики ускладнень.
Проведення спостереження пацієнтів потребує забезпечення наступності ведення пацієнта лікарями закладів, які надають первинну і вторинну медичну допомогу.
Досягнення і підтримка цільового рівня АТ вимагає тривалого лікарського спостереження з регулярним контролем виконання пацієнтом рекомендацій щодо зміни способу життя і дотримання режиму прийому призначених антигіпертензивних засобів, а також корекції терапії залежно від ефективності, безпеки і переносимості лікування.
Важливе значення має корекція та моніторинг ФР та супутніх клінічних станів: гіперхолестеринемії, ЦД та ін.
Обґрунтування
Доведено, що корекція ФР та ефективна медикаментозна антигіпертензивна терапія (щоденна, пожиттєва) покращують прогноз у пацієнтів з АГ.
Необхідні дії лікаря. Обов’язкові:
1. Регулярне лікарське спостереження проводиться до досягнення цільового рівня АТ — з інтервалом у 2–3 тижні, після досягнення — 1 раз на 6–12 місяців. Пацієнтам з високим і дуже високим ризиком, тим, кому призначено лише немедикаментозне лікування, особам з низькою прихильністю до лікування доцільно проводити спостереження з частотою не менше, ніж 1 раз на 3 місяці.
2. Диспансерне спостереження пацієнтів, яким після проведення обстеження було встановлено діагноз «ессенціальна АГ з середнім і низьким ризиком», проводиться у закладах, які надають первинну медичну допомогу.
3. У випадку неможливості забезпечення проведення диспансерного нагляду за пацієнтами групи високого/дуже високого ризику у закладах, які надають вторинну амбулаторну медичну допомогу, оцінка ефективності антигіпертензивної терапії (досягнення цільового АТ, переносимість, безпека) може бути проведена у закладах первинної медичної допомоги за умови забезпечення лікаря закладу, який надає первинну медичну допомогу, відповідними рекомендаціями.
4. При диспансерному спостереженні проводяться:
- моніторинг рівня АТ та ФР;
- контроль виконання рекомендацій лікаря, підтримка мотивації та корекція рекомендацій та призначень;
- лабораторні дослідження (ЗАК, ЗАС) та реєстрацію ЕКГ доцільно проводити 1 раз на рік за умови відсутності показань.
Контрольний огляд пацієнтів з високим/дуже високим ризиком, ускладненим перебігом АГ та з неуточненим діагнозом проводиться 1 раз на рік у закладах, які надають вторинну медичну допомогу. За наявності показань проводяться додаткові обстеження, обсяг та частоту проведення яких визначає лікар-спеціаліст.
Бажані: моніторинг рівня ЗХС.
А.2.3 Для установ, що надають вторинну стаціонарну допомогу
Розділ 1. Організація надання медичної допомоги
Положення протоколу
Вторинна медична допомога на стаціонарному рівні надається лікарями-спеціалістами у дільничних лікарнях, лікарнях (республіканська, обласна, центральна міська, міська, центральна районна, районна) (номенклатура згідно наказу МОЗ України від 28.10.2002 № 385); у багатопрофільних лікарнях (клінічних лікарнях) інтенсивного лікування, лікарнях відновного (реабілітаційного) лікування, лікарнях (клінічних лікарнях) планового лікування, спеціалізованих центрах (номенклатура згідно наказу МОЗ України від 05.10.2011 № 646).
Забезпечення доступності надання екстреної та планової медичної допомоги у закладах, які надають вторинну стаціонарну медичну допомогу, виконання необхідних лабораторних та інструментальних методів досліджень, консультації спеціалістів (кардіолога, ендокринолога, невролога, офтальмолога, уролога, нефролога, серцево-судинного хірурга, фахівця з реабілітації, дієтолога), координації проведення лікувальних та діагностичних заходів між підрозділами закладу з метою:
- надання екстреної медичної допомоги пацієнтам з ускладненим перебігом АГ;
- надання інтенсивної медичної допомоги пацієнтам з ускладненим перебігом АГ до стабілізації їх стану;
- надання консультативної та лікувально-діагностичної медичної допомоги:
а) проведення високотехнологічних методів обстеження з метою встановлення остаточного діагнозу;
б) проведення планових обстежень, які потребують короткострокової госпіталізації;
в) проведення комплексного лікування, в т.ч. оперативних втручань, з використанням сучасних високоефективних технологій:
- проведення заходів реабілітації пацієнтам з ускладненим перебігом АГ;
- встановлення працездатності.
Обґрунтування
Доведено, що своєчасне призначення немедикаментозної і медикаментозної терапії, в т.ч. у пацієнтів з ускладненою та рефрактерною АГ, сповільнює прогресування захворювання, розвиток ускладнень і знижує смертність.
Необхідні дії лікаря. Обов’язкові:
- Наявність локального протоколу медичної допомоги та клінічного маршруту пацієнта з АГ при госпіталізації з метою надання екстреної допомоги (ускладнений гіпертензивний криз, еклампсія вагітних тощо).
- Наявність клінічної біохімічної лабораторії та забезпечення проведення досліджень у цілодобовому режимі.
- Можливість проведення функціональних, інструментальних досліджень в повному обсязі у цілодобовому режимі.
- Наявність палат (відділень) інтенсивної терапії і реанімації.
- Забезпечення наступності між первинною і вторинною медичною допомогою.
- Забезпечення надання всім пацієнтам консультативного висновку та рекомендацій щодо подальшого ведення їх лікарем первинної медичної допомоги.
Бажані:
- Наявність можливості проведення радіоізотопних досліджень.
- Наявність можливості проведення агіографічних досліджень.
- Наявність можливості проведення КТ і МРТ досліджень.
- Наявність комп’ютерної системи для створення бази даних пацієнтів з АГ та супутньою патологією, стратифікації кардіоваскулярного ризику та проведення динамічного спостереження пацієнтів з ускладненою АГ.
- Надання всім пацієнтам з АГ інформаційних матеріалів (друкованих, аудіо, відео, в електронному вигляді тощо) щодо захворювання, його ускладнень, тактики поведінки при раптовому погіршенні перебігу.
Розділ 2. Догоспітальний етап
Надання екстреної медичної допомоги на догоспітальному етапі здійснюється службою швидкої медичної допомоги, бригадами пунктів невідкладної медичної допомоги для дорослого та дитячого населення (відповідно до наказу МОЗ України від 29.08.2008 № 500 «Заходи щодо удосконалення надання екстреної медичної допомоги населенню в Україні»), відділеннями невідкладної (екстреної) медичної допомоги лікарень (номенклатура відповідно до наказу МОЗ України від 01.06.2009 № 370 «Про єдину систему надання екстреної медичної допомоги»).
Показання для госпіталізації:
1. Ускладнений ГК — екстрена госпіталізація з урахуванням ускладнення, яке розвинулося, транспортування пацієнта в профільний стаціонар.
2. Неускладнений ГК при неможливості моніторингу стану пацієнта у закладах, які надають первинну медичну допомогу, — госпіталізація у профільний стаціонар (А.3.4.4. Госпіталізація при ГК).
3. Вагітність з еклампсією/прееклампсією — у профільний стаціонар.
Госпіталізація здійснюється:
- службою швидкої медичної допомоги;
- лікарями закладів, які надають вторинну медичну допомогу, іншого профілю;
- при самостійному зверненні пацієнта у відділення невідкладної (екстреної) медичної допомоги лікарні.
Необхідні дії
Порядок надання екстреної (невідкладної) медичної допомоги пацієнтам наведено у розділі А.3.4.4. Госпіталізація при ГК та у Додатку № 5. Надання медичної допомоги на догоспітальному етапі пацієнтам з ГК (екстрена медична допомога). Етапи медичної допомоги вагітним з АГ наведено у розділі А.3.2.2. Етапи надання медичної допомоги вагітним з артеріальною гіпертензією.
Розділ 3. Госпіталізація
Положення протоколу
Мета госпіталізації пацієнта за екстреними (невідкладними) показаннями:
- стабілізація стану пацієнта;
- попередження розвитку ускладнень;
- досягненні стабільного зниження АТ до безпечного рівня.
Після досягнення стабілізації стану пацієнта, а також при плановій госпіталізації проводяться:
а) обстеження з метою уточнення діагнозу, визначення ступеня ураження органів мішеней, виявлення серцево-судинних ускладнень;
б) призначення адекватної терапії/корекція планової терапії;
в) заходи реабілітації.
Обґрунтування
Доведено, що зниження АТ приводить до зменшення частоти розвитку серцево-судинних ускладнень та ризику смерті.
Необхідні дії лікаря.
Госпіталізація у плановому порядку проводиться до профільного відділення закладу, який надає вторинну медичну допомогу:
- При загостренні супутніх хронічних захворювань, станів, що ускладнюють перебіг АГ.
- При необхідності проведення обстеження, яке неможливо забезпечити в амбулаторно-поліклінічних умовах.
- Для призначення адекватної терапії та/або корекції терапії при неможливості здійснення в амбулаторно-поліклінічних умовах (важкий стан пацієнта, наявність комплексної патології тощо).
- Для проведення комплексного лікування, в т.ч., оперативних втручань, з використанням сучасних високоефективних технологій.
- Для проведення заходів реабілітації пацієнтам з ускладненим перебігом АГ.
- Для надання комплексної медичної допомоги пацієнтам з резистентною АГ (згідно алгоритму, наведеному у розділі А3.5. Діагностика і лікування рефрактерної АГ).
При плановій госпіталізації пацієнта з АГ заповнюється відповідна медична документація:
- направлення/ордер на екстрену/планову госпіталізацію закладу охорони здоров’я;
- виписка з медичної карти амбулаторного хворого з зазначенням діагнозу, результатів обстеження та планового лікування.
Максимальний термін очікування на планову госпіталізацію не повинен перевищувати 2-х місяців з моменту направлення. Алгоритм планової госпіталізації пацієнтів у конкретному лікувальному закладі визначається затвердженим локальним протоколом з клінічним маршрутом пацієнта або відповідним наказом по закладу охорони здоров’я.
Взаємодія закладів, які надають первинну і вторинну медичну допомогу, при наданні медичної допомоги вагітним з АГ наведено у розділі А.3.2.2. Етапи надання медичної допомоги вагітним з артеріальною гіпертензією.
Розділ 4. Діагностика
Положення протоколу
Заходи діагностики пацієнтам, госпіталізованим за екстреними (невідкладними) показаннями, проводяться одночасно з заходами інтенсивної терапії.
Заходи діагностики проводяться з метою визначення:
1) можливих причин підвищення АТ (в т.ч. вторинної гіпертензії);
2) стратифікації ризику серцево-судинних ускладнень та смерті:
- оцінка ступеня АГ;
- виявлення ФР;
- виявлення супутньої патології, що негативно впливає на перебіг АГ (ІХС, СН, ЦД, ХХН);
- виявлення ураження органів-мішеней;
- виявлення серцево-судинних та інших ускладнень АГ.
Обґрунтування
Результати обстеження необхідні для уточнення діагнозу, виявлення ураження органів-мішеней, серцево-судинних ускладнень, оптимізації подальшої тактики лікування та профілактики подальших ускладнень АГ, визначення стадії захворювання та працездатності.
Необхідні дії лікаря. Обов’язкові:
- Збір анамнезу, фізикальний огляд та обстеження спрямовані на виявлення ознак вторинної АГ, уточнення ступеня ураження органів-мішеней, наявності супутніх захворювань і ФР.
- При фізикальному обстеженні проводяться вимірювання АТ на обох руках, вимірювання АТ на ногах та визначення гомілково-плечового індексу, аускультація серця, легенів, аорти, судин шиї, проекції ниркових артерій, пальпація органів черевної порожнини, оцінка неврологічного статусу.
- Консультація профільних спеціалістів проводиться відповідно до проявів ускладнень АГ, наявних ФР та супутніх захворювань.
- Обсяг додаткових обстежень визначається профільним спеціалістом, що проводить консультування пацієнта з АГ.
- Лабораторні обстеження:
5.1. Обов’язкові:
- ЗАК;
- ЗАС, визначення мікроальбумінурії (за добу);
- рівень глікемії, калію, натрію, сечової кислоти, АЛТ, АСТ, білірубіну;
- рівень креатиніну з розрахунком ШКФ за формулою Кокрофта-Гаулта (розділ А2.1.2.);
5.2. За наявності показань:
- аналіз сечі методом Нечипоренка (або Адіс-Каковського, або Амбурже);
- коагулограма (МНВ — INR, фібриноген, тромбіновий час);
- визначення катехоламінів (метанефринів) у сечі;
- глікемічний профіль, визначення рівня глікозильованого гемоглобіну;
- ТТГ (при його змінах — трийодтироніну та тироксину), реніну, альдостерону, кортизолу (в крові та добовій сечі), паратгормону, соматотропного гормону.
6. Інструментальні обстеження:
6.1. Обов’язкові:
- Реєстрація ЕКГ в 12-ти відведеннях;
- УЗД серця (ЕхоКГ, ДоплерКГ);
- УЗД нирок;
- Офтальмоскопія;
- Визначення гомілково-плечового індексу АТ;
- Домашнє або амбулаторне добове моніторування АТ;
- УЗД екстракраніальних судин шиї, в т. ч. доплерографія сонних артерій;
- Доплерографія ниркових артерій.
6.2. За наявності показань:
- КТ, МРТ головного мозку, ОЧП (при показаннях із контрастним підсиленням), ангіографія.
Бажані:
- Повний ліпідний профіль (ЗХС, ТГ, ХСЛПВЩ, ХСЛПНЩ, ХСЛПДНЩ);
- Полісомнографія;
- Радіоізотопна ренографія/реносцинтіграфія при показаннях;
- Консультація невролога;
- Визначення швидкості розповсюдження пульсової хвилі.
Розділ 5. Лікування
Положення протоколу
Мета лікування пацієнта з АГ у закладах, які надають вторинну стаціонарну медичну допомогу: стабілізація стану при госпіталізації за невідкладними показаннями а також — досягнення максимального зниження сумарного ризику розвитку серцево-судинних ускладнень за рахунок: досягнення та підтримання цільового рівня АТ 140/90 мм рт. ст. (у пацієнтів з хронічною хворобою нирок цільовий АТ становить 130/80 мм рт.ст.), модифікації ФР, ефективного лікування супутніх клінічних станів.
Обґрунтування
Існують докази, що своєчасне призначення немедикаментозної і медикаментозної терапії у пацієнтів з АГ знижує прогресування захворювання, розвиток ускладнень і смертність.
Необхідні дії лікаря:
- Під час перебування пацієнта у стаціонарі проводиться корекція терапії, призначеної у закладах, які надають первинну медичну допомогу, та комплексне лікування, з використанням сучасних високоефективних технологій, в т.ч. оперативних втручань за наявності показань.
- Режим та схема прийому фармакологічних препаратів, проведення заходів немедикаментозної корекції узгоджується з пацієнтом.
- Рекомендації щодо подальшого лікування надаються лікарем стаціонару при виписці пацієнта.
5.1. Немедикаментозні методи лікування
Необхідні дії лікаря. Обов’язкові:
4. Заходи немедикаментозної корекції проводяться лікарем стаціонару з урахуванням консультацій профільних спеціалістів відповідно до п.А.2.1.1.
5.2. Медикаментозні методи лікування
Положення протоколу
Тактика призначення медикаментозної терапії залежить від рівня загального серцево-судинного ризику, рівня систолічного та діастолічного АТ, наявності серцево-судинних ускладнень та супутньої патології.
Необхідні дії лікаря. Обов’язкові:
1. Лікування ускладнених ГК проводиться відповідно до алгоритму, наведеному у розділі А.3.4.3. Диференційований підхід до терапії пацієнтів з ускладненими ГК, лікування неускладнених ГК — розділ А.3.4.2. Препарати для лікування неускладнених кризів. Для подальшого лікування пацієнтів з АГ після дообстеження та стабілізації стану використовуються антигіпертензивні препарати І ряду з доведеною ефективністю щодо зниження ризику розвитку серцево-судинних ускладнень (діуретики, іАПФ, АК(БКК), ББ, БРА) та їх комбінації. В закладах, які надають вторинну медичну допомогу, частіше призначається дво- та трьохкомпонентна антигіпертензивна терапія. При неможливості нормалізації АТ за допомогою комбінації препаратів І ряду додатково призначають препарати ІІ ряду (альфа-адреноблокатори, антагоністи альдостерону, препарати центральної дії, агоністи імідазолінових рецепторів, блокатори реніну, алкалоїди раувольфії).
2. Алгоритм призначення антигіпертензивної терапії та медикаментозної корекції ФР наведено у розділах А.3.3. Схема медикаментозного лікування та А.3.3.2. Рекомендації щодо вибору лікарських препаратів для лікування хворих АГ залежно від клінічної ситуації.
3. Всім пацієнтам групи високого/дуже високого ризику обов’язково додатково призначати (при відсутності протипоказань):
- медикаментозну корекцію дисліпідемії — статини у стандартних дозах;
- пацієнтам з діагнозом серцево-судинного захворювання або хронічною хворобою нирок за відсутністю протипоказань додатково призначається ацетилсаліцилова кислота.
4. Лікування супутніх хронічних захворювань та станів, що ускладнюють перебіг АГ (ІХС, СН, ЦД та ін.) проводиться відповідно до чинних медико-технологічних документів.
Бажані:
1. Для визначення ефективності антигіпертензивної терапії проводити добовий моніторинг АТ.
5.3. Хірургічне лікування
Положення протоколу
При наявності показань до хірургічного лікування пацієнт направляється на консультацію до відповідного спеціаліста.
Обґрунтування
Хірургічне лікування вторинних АГ приводить у частини пацієнтів до повного одужання, у інших — до зменшення тяжкості перебігу захворювання, зниження частоти ускладнень та зменшення числа антигіпертензивних препаратів, необхідних для контролю досягнення цільового АТ.
Необхідні дії лікаря. Обов’язкові:
1. Оперативні втручання за показаннями проводяться після консультативного висновку спеціаліста.
2. При наявності показань до хірургічного лікування вторинних АГ пацієнта слід направити:
- при вторинних ендокринних АГ — до спеціаліста з ендокринної хірургії;
- при реноваскулярних вторинних АГ — до спеціаліста з інтервенційної кардіології або радіології або серцево-судинного хірурга;
- при наявності показань до хірургічного лікування за іншими спеціальностями (серцево-судинна хірургія, нейрохірургія, урологія та ін.) пацієнта — до фахівця відповідного профілю.
Розділ 6. Виписка з рекомендаціями на післягоспітальний період
Необхідні дії лікаря. Обов’язкові:
1. Лікар стаціонару надає пацієнту виписку з історії хвороби з зазначенням діагнозу, результатів проведеного лікування та обстеження, а також — рекомендаціями щодо лікування та диспансерного нагляду у закладах, які надають первинну медичну допомогу. При необхідності у виписці зазначають терміни повторної планової госпіталізації.
Бажані:
1. Надання всім пацієнтам з АГ інформаційних матеріалів (друкованих, аудіо, відео, в електронному вигляді тощо) щодо захворювання, його ускладнень, тактики поведінки при раптовому погіршенні перебігу.
2. Залучення пацієнта до участі в програмах немедикаментозної корекції (при їх наявності) — Школи здоров’я, програми відмови від тютюнопаління, програми психологічної та фізичної реабілітації тощо.
Розділ 7. Реабілітація
Положення протоколу
Проводиться пацієнтам з ускладненим перебігом АГ, наявністю ССЗ, після оперативного втручання та перенесеного гострого порушення мозкового кровообігу або гострого інфаркту міокарда.
Обґрунтування
Відновлювальне лікування пацієнтів з АГ сприяє зниженню серцево-судинних ускладнень, зменшенню кількості госпіталізацій та попередженню розвитку непрацездатності.
Необхідні дії лікаря. Бажані:
Санаторно-курортне лікування в профільних місцевих санаторіях відповідно клінічним проявам, уникаючи лікування водами високого ступеня мінералізації та процедур, здатних підвищувати АТ
А.3. ЕТАПИ ДІАГНОСТИКИ І ЛІКУВАННЯ
А.3.1. Тактика лікаря при виявленні артеріальної гіпертензії
>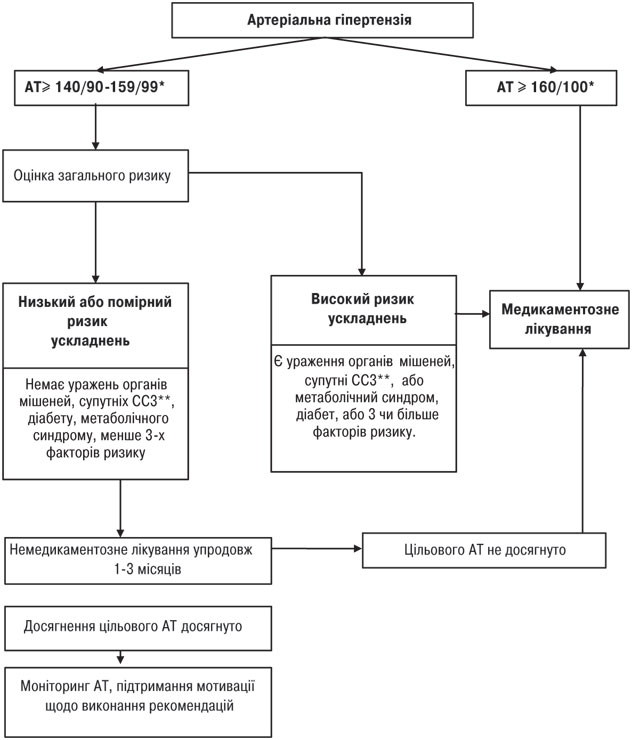
* Якщо САТ і ДАТ потрапляють у різні підгрупи — хворого відносять до більш тяжкої підгрупи
**СС3 — серцево-судинні захворювання
А3.2.1. Показання до направлення на консультацію до спеціалістів відповідного профілю/госпіталізацію
| Клінічна ситуація | Консультація/
госпіталізація |
| Необхідність термінової допомоги: | |
|
Госпіталізація |
| Особливі ситуації | |
|
Терапевт, кардіолог |
|
Терапевт, кардіолог, акушер-гінеколог |
| Терапевтичні проблеми | |
|
Терапевт, кардіолог |
| Ознаки можливої вторинної гіпертензії | |
|
Терапевт, кардіолог, нефролог, уролог, серцево-судинний хірург, ендокринолог |
|
Нефролог/уролог |
А.3.2.2. Етапи надання медичної допомоги вагітним з артеріальною гіпертензією
| Жіноча консультація |
Спеціалізований центр |
|
|
| Ознайомлення жінки з її захворюванням, особливостями перебігу вагітності при АГ, методами контролю за її станом і станом плода, раціональним режимом харчування, прийомом ліків, підготовкою до пологів та грудного вигодовування. | |
|
|
| Передача породіллі під нагляд лікаря загальної практики — сімейного лікаря або кардіолога. | |
А.3.3. Схема медикаментозного лікування
Вибір стратегії лікування
- Пацієнти з АГ потребують щоденного лікування впродовж всього життя.
- Рішення про вибір стратегії лікування залежить від рівня систолічного та діастолічного АТ у пацієнта та сумарного серцево-судинного ризику.
- Всім пацієнтам рекомендують заходи немедикаментозної корекції: відмова від тютюнопаління, раціональне харчування, обмеження вживання солі та алкоголю, підтримання оптимальної маси тіла, достатнього рівня фізичного навантаження тощо.
- Медикаментозне лікування обов’язково призначається всім пацієнтам зі стабільно підвищеним АТ починаючи з рівня 160/100 мм.рт.ст.
- Медикаментозне лікування обов’язково призначається пацієнтам при рівні АТ менше 160/100 мм.рт.ст (АГ І ступеня), але з високим і дуже високим ризиком.
- Пацієнтам з АГ І ступеня (АТ менше 160/100 мм рт.ст.) з низьким та помірним ризиком лікування починають з призначення заходів немедикаментозної корекції. При їх неефективності — відсутності досягнення цільового рівня АТ упродовж декількох тижнів — заходи немедикаментозної корекції доповнюють призначенням лікарських засобів. Важливо враховувати, що кожен з заходів немедикаментозної корекції приводить до зменшення АТ на 3–4 мм рт.ст.
- Для стартової та підтримуючої антигіпертензивної терапії застосовуються тіазидні (тіазидоподібні) діуретики в низьких дозах, АК (БКК), іАПФ, антагоністи рецепторів ангіотензину і β-блокатори (препарати I ряду). Порядок переліку лікарських засобів не означає пріоритетності їх застосування.
- Пацієнтам, у яких рівень АТ перевищує 160/100 мм.рт.ст., та пацієнтам з більш низьким рівнем АТ за наявності високого і дуже високого ризику, лікування бажано починати з комбінованої антигіпертензивної терапії.
- При неефективності двокомпонентної антигіпертензивної терапії необхідно додати 3-й препарат. Один з препаратів у комбінації має бути діуретиком.
- При виборі лікарського засобу чи комбінації препаратів необхідно враховувати попередній досвід застосування у пацієнта препарату даного класу, ураження органів-мішеней, наявність клінічних проявів серцево-судинних захворювань, уражень нирок чи ЦД, можливість взаємодії з препаратами, які використовують для лікування супутньої патології у пацієнта, побічну дію препаратів, вартість препаратів.
- Необхідно надавати перевагу лікарським засобам, антигіпертензивний ефект яких триває більше 24 годин при прийомі 1 раз на добу.
- У пацієнтів з АГ І ступеня і з низьким чи помірним сумарним серцево-судинним ризиком антигіпертензивна терапія може починатись як з монотерапії, так і з комбінації 2 препаратів І ряду у низьких дозах.
- Комбінації антигіпертензивних препаратів, що довели свою ефективність, наведені в А.3.3.1. Найбільш поширеною раціональною трикомпонентною комбінацією є іАПФ/БРА+АК(БКК)+ТД.
- При відсутності нормалізації АТ на фоні терапії трьома лікарськими засобами потрібно, в першу чергу, упевнитись, що пацієнт приймає призначене лікування. При неефективності антигіпертензивної терапії трьома препаратами різних груп пацієнта направляють на консультацію до кардіолога.
- Використання фіксованих комбінацій препаратів допомагає спростити режим лікування і посилити прихильність пацієнта.
- При недостатній ефективності або неможливості застосування препаратів I ряду в складі комбінованої терапії використовують препарати II ряду (альфа-1-адреноблокатори, петльові діуретики, блокатори реніну, алкалоїди раувольфії, центральні альфа-2-агоністи та селективні агоністи імідазолінових рецепторів.
А.3.3.1. Комбінації антигіпертензивних лікарських засобів, що довели свою ефективність
| 1 | тіазидний діуретик* + інгібітор АПФ |
| 2 | тіазидний діуретик* + БРА |
| 3 | АК(БКК) + інгібітор АПФ |
| 4 | АК(БКК) + БРА |
| 5 | інгібітор АПФ (БРА) + АК(БКК)+ тіазидний діуретик |
* — або тіазидоподібний діуретик
А.3.3.2. Рекомендації вибору лікарських засобів для лікування пацієнтів АГ залежно від клінічної ситуації
| Ураження органів мішеней | |
| Гіпертрофія лівого шлуночка | БРА, ІАПФ, АК(БКК) |
| Початкові ознаки атеросклерозу | АК(БКК), ІАПФ |
| Ураження нирок, а саме: | |
| Мікроальбумінурія | ІАПФ, БРА |
| Дисфункція нирок | ІАПФ, БРА |
| ХХН/протеїнурія | ІАПФ, БРА, петльові діуретики |
| Асоційовані клінічні стани | |
| Перенесений інсульт | Будь-які антигіпертензивні препарати |
| Перенесений інфаркт міокарда | ББ, ІАПФ, БРА |
| ІХС, Стенокардія | ББ, АК (БКК) |
| Хронічна серцева недостатність | Діуретики, ББ, ІАПФ, БРА, антагоністи
альдостерона |
| Фібриляція передсердь пароксизмальна | ІАПФ, БРА |
| Фібриляція передсердь постійна | ББ, недігідропиридінові АК(БКК) |
| ХХН/протеїнурія | ІАПФ, БРА, петльові діуретики |
| Захворювання периферичних артерій | АК(БКК) |
| Особливі клінічні ситуації | |
| Ізольована систолічна артеріальна гіпертензія (вік 60 років і старше) | АК(БКК), діуретики |
| Артеріальна гіпертензія у осіб віком 60 років і старше | БРА, АК(БКК), діуретики |
| Метаболічний синдром | БРА, ІАПФ, АК |
| Цукровий діабет | БРА, ІАПФ |
| Вагітність | АК (БКК), метилдопа, ББ |
А.3.3.3. Абсолютні і відносні протипоказання до призначення різних груп антигіпертензивних лікарських засобів
| Клас препаратів | Абсолютні протипоказання | Відносні протипоказання |
| Тіазидні діуретики | Подагра | Метаболічний синдром, порушення тесту толерантності до глюкози (у високих дозах), вагітність |
| ББ | Атріовентрикулярна блокада 2–3 ступеня, брадикардія (ЧСС<55), бронхіальна астма | Захворювання периферичних артерій, метаболічний синдром, порушення тесту толерантності до глюкози, спортсмени і фізично активні пацієнти, хронічне обструктивне захворювання легень |
| АК (БКК) дигідропіридинові | Тахіаритмії, хронічна серцева недостатність | |
| АК (БКК) недигідропіридинові | Атріовентрикулярна блокада 2–3 ступеня, брадикардія (ЧСС<55), хронічна серцева недостатність | |
| ІАПФ | Вагітність, гіперкаліємія, двосторонній стеноз ниркових артерій, ангіоневротичний набряк в анамнезі | Хронічний кашель |
| БРА | Вагітність, гіперкаліємія, двосторонній стеноз ниркових артерій | Обструкція жовчних шляхів, тяжкі порушення функції печінки, холестаз |
А.3.3.4. Призначення статинів
1. При відсутності протипоказань призначення статинів є обов’язковим дляпацієнтів з АГ та
- встановленим серцево-судинним захворюванням;
- цукровим діабетом;
- високим та дуже високим серцево-судинним ризиком.
2. При призначенні статинів потрібно проводити:
- контроль рівня ЗХС та АЛТ через 3–4 тижні від початку прийому та після кожного підвищення дози. У разі перевищення верхньої межі активності ферментів в три рази статини відміняються;
- при появі скарг на біль у м’язах та/або слабкість — статини відміняються, необхідно визначити рівень креатинфосфокінази в крові.
3. Цільові рівні ЗХС та ХС ЛПНЩ у пацієнтів групи високого ризику, становлять, відповідно, менше 4,5 ммоль/л та менше 2,5 ммоль/л.
А.3.4. Гіпертензивний криз (ГК) — це раптове значне підвищення АТ від базового рівня (нормального або підвищеного), яке майже завжди супроводжується появою чи посиленням розладів з боку органів-мішеней або вегетативної нервової системи. Гіпертензивні кризи, як ускладнені, так і неускладнені потребують надання невідкладної медичної допомоги для попередження або обмеження ураження органів мішеней.
| Гіпертензивний криз | ||
| Неускладнений | Ускладнений | |
| Оцінка стану | Відсутні ознаки гострого або прогресуючого порушення уражених органів-мішеней. Можливі клінічні симптоми:
|
Ознаки гострого або прогресуючого порушення уражених органів-мішеней: інфаркт міокарда, інсульт, гостра недостатність лівого шлуночка, гостре розшарування аневризми, нестабільна стенокардія, аритмії (пароксизмальна тахікардія, фібриляція передсердь), транзиторна ішемічна атака, еклампсія, гостра гіпертензивна енцефалопатія, кровотеча (в т.ч. післяопераційна, носова). |
| Лікування | Амбулаторне лікування. Зниження АТ впродовж кількох годин орієнтовно на 25 % упродовж першої години або до 160/100 мм рт.ст. Перевага надається препаратам для перорального прийому. | Термінова госпіталізація до відділення інтенсивної терапії. Зниження АТ впродовж години. Внутрішньовенне введення препаратів. |
А.3.4.1. Алгоритм дії лікаря загальної практики при наданні медичної допомоги пацієнтові з неускладненим гіпертензивним кризом
Основне завдання — попередити розвиток ускладнень.
1. Забезпечити моніторинг АТ.
2. Заспокоїти пацієнта і пояснити тактику лікування (за необхідності призначити седативні препарати).
3. Провести оцінку клінічного стану, в тому числі, ризик виникнення ускладнень, які загрожують життю, визначити причину підвищення АТ (уточнити, коли останній раз пацієнт приймав планові антигіпертензивні лікарські засоби).
4. Надати антигіпертензивні препарати (сублінгвально/перорально) (див. А.3.4.2. Лікарські засоби для лікування неускладнених кризів).
Лікар обирає препарат (чи комбінацію препаратів), орієнтуючись на стан пацієнта (вік, рівень АТ, ЧСС, наявність вегетативних розладів та супутньої патології), положення даного протокола та досвід пацієнта щодо використання антигіпертензивних препаратів. Зниження АТ при неускладненому гіпертензивному кризі проводиться упродовж годин/доби. АТ потрібно знизити до відносно безпечного рівня, швидкість зниження середнього АТ повинна становити не більше ніж 25 % упродовж першої години. Для того, щоб уникнути надмірного зниження АТ, рекомендується починати лікування з низьких доз антигіпертензивних препаратів, при необхідності — повторити їх прийом через 1–2 години. Особливо обережно потрібно підходити до зниження АТ у пацієнтів з ознаками вираженого атеросклерозу, зокрема, пацієнтів старечого віку. У цієї категорії пацієнтів призначення АК(БКК) короткої дії (ніфедипіну) може призвести до розвитку нападу стенокардії внаслідок швидкої та вираженої гіпотензивної дії препарату та розвитку синдрому обкрадання. При необхідності призначення ніфедипіну його доцільно призначати у 1/2–1/3 стандартної дози в комбінації з пропранололом (при відсутності протипоказів).
5. Важливо узгодити з пацієнтом дозу і час наступного прийому планових антигіпертензивних препаратів, щоб попередити підвищення АТ. У разі необхідності провести корекцію планової терапії.
6. При потребі провести необхідні інструментальні/лабораторні дослідження: ЕКГ, офтальмоскопію очного дна тощо — для виявлення потенційно небезпечного ураження органів-мішеней та можливої причини кризового перебігу АГ.
7. При неможливості забезпечення моніторингу АТ та клінічних симптомів, пацієнт з гіпертензивним кризом підлягає госпіталізації.
Найбільш часті проблеми при наданні медичної допомоги пацієнтові з гіпертензивним кризом: пізня діагностика, неналежна оцінка симптомів, невчасне (занадто пізнє) призначення терапії, що не дозволило уникнути ураження органів-мішеней, неправильний вибір препарату, неналежний моніторинг АТ та інших клінічних симптомів, занадто швидке зниження АТ, що призвело до порушення перфузії внутрішніх органів.
А.3.4.2. Лікарські засоби для лікування неускладнених ГК
| Лікарський засіб | Доза та спосіб введення | Час дії | Побічні ефекти |
| Каптоприл | 25 мг під язик або перорально, при необхідності — повторити через 90–120 хвилин до 100 мг каптоприлу | Початок дії — 15–30 хвилин, максимум — 30–90 хвилин, тривалість — 4–6 годин | Гіпотензія у пацієнтів з ренін-залежною гіпертензією |
| Ніфедипін (таблетки/краплі) (+пропранолол 20 мг для попередження рефлекторної тахікардії) | 5–10 мг під язик/
5 крапель |
Початок дії — 15–30 хвилин
Тривалість — до 6 годин |
Головний біль, тахікардія, почервоніння обличчя |
| Клонідин | 0,075–0,3 мг перорально | 30–60 хвилин | Сухість в роті, сонливість. Протипоказаний при атріовентрикулярній блокаді |
| Пропранолол | 20–40 мг сублінгвально | 15–30 хвилин, тривалість — до 6 годин | Брадікардія, бронхообструкція |
| Фуросемід | 40 мг перорально | 30–60 хвилин | Ортостатична гіпотензія, слабкість |
| Торасемід | 10–20 мг перорально | 30–60 хвилин | Ортостатична гіпотензія, слабкість |
| Бендазол 1 % розчин | 3–5 мл внутрішньовенно
4 — 8 мл внутрішньом’язово |
10–30 хвилин | Більш ефективний у комбінації з іншими антигіпертензивними засобами |
А 3.4.3. Диференційований підхід до терапії пацієнтів з ускладненим ГК
Ці рекомендації розроблені Робочими групами з невідкладної кардіології та артеріальної гіпертензії Асоціації кардіологів України у співпраці з Науково-практичним товариством неврологів, психіатрів та наркологів України (Артериальная гипертензия, 2011, № 3, С. 64–95).
| Морбідний фон, орган-мішень | Початок терапії | Мета терапії | Препарати вибору | Не рекомендовані препарати |
| Гостра гіпертензивна енцефалопатія | Початковий рівень АТ > 140/90 | Зниження серАТ на 25 % упродовж 8 годин | Лабеталол, есмолол | Нітропрусид, гідралазін |
| Гострий ішемічний інсульт | При проведенні ТЛТ
САТ > 185 або ДАТ > 110 мм рт. ст. |
Зниження та підтримання САТ < 180 та ДАТ <105 упродовж 24 годин | Лабеталол, урапідил | Нітропрусид |
| Без ТЛТ
САТ > 220 або ДАТ > 120 мм рт. ст. |
Зниження серАТ на 10–15 % за 2–3 години, на 15–25 % упродовж 24 годин | Лабеталол, урапідил | Нітропрусид | |
| Геморагічний інсульт | САТ > 180 або
серАТ > 130 мм рт. ст. |
Не підвищений ВЧТ (<25) — САТ <160 та серАТ<110 упродовж 24 годин.
Підвищений ВЧТ (>25) — САТ <180 серАТ<130 та перфуз тиск ГМ >60–80. Зниження САТ до 140 мм рт. ст. вважається безпечним. |
Лабеталол, урапідил, есмолол | Нітропрусид, гідралазін |
| Субарахноїдальна кровотеча | САТ > 160 мм рт. ст. | До операції — зниження та підтримання САТ < 140 мм рт. ст.,
після операції — підтримання рівня САТ <200 мм рт. ст. |
Лабеталол, урапідил, есмолол
Німодипін всім пацієнтам (попереджен-ня мозкового вазоспазму) |
Нітропрусид, гідралазін |
| Гострий коронарний синдром | САТ > 160 або ДАТ > 100 мм рт. ст. | Зниження серАТ на 20–30 % | Бета-блокатори, нітрогліцерин | Нітропрусид, еналаприлат |
| Гостра лівошлуночкова недостатність | Початковий рівень АТ > 140/90 | Зниження серАТ на 20–30 % | Основні — Нітрогліцерин/ Нітропрусид + петльовий діуретик
Альтернативні — еналаприл, урапідил |
Есмолол, метопролол, лабеталол |
| Розшарування аорти | САТ >120 мм рт. ст. | САТ від 100 до120 мм рт. ст., серАТ<80 мм рт. ст.
(бажано зменшення ЧСС<60 за хв.) |
Есмолол/ лабетолол/ метопролол (перший ряд) чи ділтіазем/ верапаміл (при протипоказах до бета-блокаторів) +
Нітропрусид, еналаприл, урапідил (другий ряд — у разі недостатнього ефекту бета-блокаторів) |
Призначення вазодилата-торів до застосування бета-блокаторів |
| Інтра- та постопераційна гіпертензія | САТ або серАТ >20 % від рівня АТ до операції | Зниження ДАТ на 10–15 % або до 110 мм рт. ст. за 30–60 хв. В цілому зниження серАТ не більше 25 %. Зниження АТ проводити на фоні помірної інфузійної терапії. | Урапідил, лабетолол, есмолол | – |
| Кардіохірургія -АТ>140/90 мм рт. ст. або серАТ>105 мм рт. ст. | Підтримання САТ <140 та ДАТ <90 мм рт. ст. | Урапідил, нітрогліцерин, лабетолол, есмолол, нітропрусид | Не рекомендоване застосування бета-блокаторів при супутній серцевій недостатності | |
| Еклампсія | Судоми при АТ ≥140/90 у вагітної, роділлі чи породіллі | Припинення судом, відновлення прохідності дихальних шляхів | Магнію сульфат | Інгібітори АПФ |
| Гіперсимпатикотонія (феохромоцитома/ інтоксикація кокаїном, амфетамінами та ін./ синдром відміни клонідіну) | Початковий рівень АТ > 140/90 | Зниження серАТ на 20–30 % | Альфа-адреноблокатор (урапідил)
Альтернативні: нітрогліцерин/ Нітропрусид, верапаміл |
Бета-адреноблока-тори без попереднього призначення альфа-блокаторів |
Примітка: САТ — систолічній АТ, ДАТ — діастолічний АТ, серАТ — середній АТ, ТЛТ — тромболітична терапія, ВЧТ — внутрішньочерепний тиск, ГМ — головний мозок, перфузійний тиск ГМ = серАТ — ВЧТ.
А 3.4.4. Госпіталізація при ГК
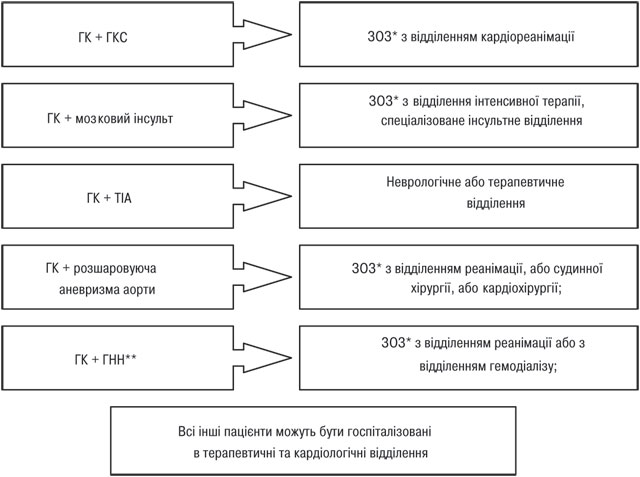
*ЗОЗ — заклади охорони здоров’я.
**ГНН — гостра ниркова недостатність.
При необхідності термінової госпіталізації рекомендується терміновий контакт зі службою ШМД та прибуття бригади ШМД на місце виклику відповідно до нормативу надання екстреної медичної допомоги в межах 10-хвилинної транспортної доступності в містах та 20-хвилиної транспортної доступності у сільській місцевості з урахуванням чисельності та густоти проживання населення, стану транспортних магістралей, інтенсивності руху транспорту (відповідно до наказу МОЗ України від 01.06.2009 № 370 «Про єдину систему надання екстреної медичної допомоги»).
Рекомендується транспортування пацієнта у важкому стані з попереднім інформуванням закладу охорони здоров’я, що приймає пацієнта.
Доведено, що такий порядок дій зменшує смертність і покращує результати лікування. Алгоритм госпіталізації пацієнтів з неускладненими ГК у конкретному закладі охорони здоров’я визначається затвердженим локальним протоколом з клінічним маршрутом пацієнта або відповідним наказом. Перелік необхідних дій при госпіталізації пацієнта наведено у Додатку № 5. Надання медичної допомоги на догоспітальному етапі пацієнтам з ГК (екстрена медична допомога).
А 3.5. Діагностика і лікування рефрактерної АГ
Підтвердження резистентності АГ:
|
Виключення псевдорезистентності:
|
Визначити та змінити фактори, що впливають на розвиток АГ:
|
Обмежити вживання препаратів, що негативно впливають на контроль АТ:
|
Скринінг для виявлення вторинних причин АГ:
|
Фармакологічне лікування:
|
Звернутися до спеціалістів:
|
А.4. Ресурсне забезпечення виконання протоколу
А.4.1. Вимоги для установ, які надають первинну медичну допомогу
А.4.1.1. Кадрові ресурси
Лікар загальної практики — сімейний лікар, який має сертифікат, пройшов післядипломну підготовку в дворічній інтернатурі або на 6-місячному циклі спеціалізації; лікар-терапевт дільничний, медична сестра загальної практики.
А.4.1.2. Матеріально-технічне забезпечення
Оснащення. Тонометр з набором манжет для вимірювання артеріального тиску на руках, ногах та дитячих, фонендоскоп/стетофонендоскоп, ваги медичні, ростомір, холестерометр та інше відповідно до Табелю оснащення.
Лікарські засоби (нумерація не впливає на порядок призначення):
- Діуретики: Амілорид + Гідрохлортіазид, Гідрохлортіазид, Еплеренон, Індапамід, Спіронолактон, Торасемід, Триамтерен + Гідрохлортіазид, Фуросемід;
- Бета-адреноблокатори: Атенолол, Атенолол + Хлорталідон + Ніфедипін Бетаксолол, Бісопролол, Бісопролол + Гідрохлортіазид, Есмолол, Карведилол, Метопрололу тартрат, Метопрололу сукцинат, Небіволол, Пропранолол;
- Антагоністи кальцію (блокатори кальцієвих каналів): Амлодипін, Амлодипін + Атенолол, Амлодипін + Аторвастатин, Амлодипін + Валсартан, Амлодипін + Гідрохлортіазид, Амлодипін + Лізиноприл, Амлодипін + Периндоприл, Верапаміл, Дилтіазем Лацидипін, Лерканідипін, Ніфедипін, Німодипін, Фелодипін;
- Інгібітори ангіотензинперетворюючого фермента: Еналаприл, Еналаприл + Індапамід, Еналаприл + Гідрохлортіазид, Еналаприл + Нітрендипін, Зофеноприл, Каптоприл, Каптоприл + Гідрохлортіазид, Квінаприл, Лізиноприл, Лізиноприл + Гідрохлортіазид, Моексиприл, Периндоприл, Периндоприл + Індапамід, Раміприл, Раміприл + Гідрохлортіазид, Спіраприл, Трандолаприл, Трандолаприл + Верапаміл, Фозиноприл;
- Блокатори рецепторів ангіотензину ІІ: Кандесартан, Лозартан, Олмесартан, Ірбесартан, Епросартан, Телмісартан, Валсартан, Валсартан + Гідрохлортіазид, Кандесартан + Гідрохлортіазид, Телмісартан + Гідрохлортіазид;
- Антигіпертензивні лікарські засоби центральної дії: Гуанфацин, Клонідин, Метилдопа, Моксонідин, Раунатин, Резерпін + Дигідралізин + Гідрохлортіазид;
- Антиадренергічні засоби, гангліоблокатори:Гексаметоній;
- Інгібітори реніну: Аліскірен;
- Альфа-адреноблокатори: Доксазозин, Празозин, Урапідил;
- Інгібітори редуктази 3-гідрокси-3-метілглутарил-коензим А (ГМГ-КоА) (статини): Аторвастатин, Аторвастатин + Езетиміб, Ловастатин, Правастатин, Розувастатин, Симвастатин, Флувастатин;
- Препарати ацетилсаліцилової кислоти: Ацетилсаліцилова кислота;
- Вазодилататори: Бендазол;
- Нітрати: Нітрогліцерин.
А.4.2. Вимоги для установ, які надають вторинну медичну допомогу
А.4.2.1. Кадрові ресурси
Лікарі спеціалісти з внутрішніх хвороб, кардіології, ендокринології, нефрології, неврології, хірургії серця та магістральних судин, які мають відповідний сертифікат, пройшли післядипломну підготовку в дворічній інтернатурі та на 3–6 місячному циклі спеціалізації; психолог, соціальний працівник, медична сестра загальної практики.
А.4.2.2. Матеріально-технічне забезпечення
Оснащення. Апарати для вимірювання артеріального тиску з набором манжет для вимірювання артеріального тиску на руках, ногах та дитячих відповідно профілю закладу (тонометр з фонендоскопом/стетофонендоскопом), система холтеровського моніторингу, аналізатор біохімічний, електрокардіограф для реєстрації в 12-ти відведеннях, офтальмоскоп, апарат для ультразвукового дослідження серця та судин та інше відповідно до Табелю оснащення.
Лікарські засоби:
- Діуретики: Амілорид + Гідрохлортіазид, Гідрохлортіазид, Еплеренон, Індапамід, Спіронолактон, Торасемід, Триамтерен + Гідрохлортіазид, Фуросемід;
- Бета-адреноблокатори: Атенолол, Атенолол + Хлорталідон + Ніфедипін Бетаксолол, Бісопролол, Бісопролол + Гідрохлортіазид, Есмолол, Карведилол, Лабеталол, Метопрололу тартрат, Метопрололу сукцинат, Небіволол, Пропранолол;
- Антагоністи кальцію (блокатори кальцієвих каналів): Амлодипін, Амлодипін + Атенолол, Амлодипін + Аторвастатин, Амлодипін + Валсартан, Амлодипін + Гідрохлортіазид, Амлодипін + Лізиноприл, Амлодипін + Периндоприл, Верапаміл, Дилтіазем Лацидипін, Лерканідипін, Ніфедипін, Німодипін, Фелодипін;
- Інгібітори ангіотензинперетворюючого фермента: Еналаприл, Еналаприл + Індапамід, Еналаприл + Гідрохлортіазид, Еналаприл + Нітрендипін, Зофеноприл, Каптоприл, Каптоприл + Гідрохлортіазид, Квінаприл, Лізиноприл, Лізиноприл + Гідрохлортіазид, Моексиприл, Периндоприл, Периндоприл + Індапамід, Раміприл, Раміприл + Гідрохлортіазид, Спіраприл, Трандолаприл, Трандолаприл + Верапаміл, Фозиноприл;
- Блокатори рецепторів ангіотензину ІІ: Кандесартан, Лозартан, Олмесартан, Ірбесартан, Епросартан, Телмісартан, Валсартан, Валсартан + Гідрохлортіазид, Кандесартан + Гідрохлортіазид, Телмісартан + Гідрохлортіазид;
- Антигіпертензивні лікарські засоби центральної дії: Гуанфацин, Клонідин, Метилдопа, Моксонідин, Раунатин, Резерпін + Дигідралізин + Гідрохлортіазид;
- Антиадренергічні засоби, гангліоблокатори:Гексаметоній;
- Інгібітори реніну: Аліскірен;
- Альфа-адреноблокатори: Доксазозин, Празозин, Урапідил
- Інгібітори редуктази 3-гідрокси-3-метілглутарил-коензим А (ГМГ-КоА) (статини): Аторвастатин, Аторвастатин + Езетиміб, Ловастатин, Правастатин, Розувастатин, Симвастатин, Флувастатин;
- Препарати ацетилсаліцилової кислоти: Ацетилсаліцилова кислота;
- Вазодилататори: Бендазол, Нітропрусид;
- Нітрати: Нітрогліцерин;
- Розчини електролітів: Магнію сульфат.
А 5. Клінічні індикатори
Перелік індикаторів
5.1. Наявність у лікаря загальної практики — сімейного лікаря локального протоколу ведення пацієнта з артеріальною гіпертензією;
5.2. Відсоток пацієнтів, яким надані рекомендації щодо модифікації стилю життя та «Інформаційний лист пацієнта»;
5.3. Відсоток пацієнтів, які мають цільовий рівень артеріального тиску;
5.4. Відсоток пацієнтів, для яких отримано інформацію про медичний стан протягом звітного періоду.
Обчислення індикаторів
5.1.1. Назва індикатора.
Наявність у лікаря загальної практики — сімейного лікаря локального протоколу ведення пацієнта з артеріальною гіпертензією
5.1.2. Зв‘язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу медичної допомоги «Артеріальна гіпертензія» (первинна медична допомога).
5.1.3. Організація (заклад охорони здоров‘я), яка має обчислювати індикатор. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.1.4. Організація (заклад охорони здоров‘я), яка надає необхідні вихідні дані. Дані надаються лікарями загальної практики — сімейними лікарями (амбулаторіями сімейної медицини, центрами первинної медико-санітарної допомоги), розташованими в районі обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.1.5. Характеристики знаменника індикатора.
5.1.5.1. Джерело (первинний документ). Звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в районі обслуговування.
5.1.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в районі обслуговування.
5.1.6. Характеристики чисельника індикатора.
5.1.6.1. Джерело (первинний документ). ЛПМД, наданий лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги).
5.1.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в районі обслуговування, для яких задокументований факт наявності локального протоколу медичної допомоги пацієнтам з артеріальною гіпертензією (наданий екземпляр ЛПМД).
5.1.7. Алгоритм обчислення індикатора.
5.1.7.1. Тип підрахунку. Ручне обчислення.
5.1.7.2. Детальний опис алгоритму. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в районі обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.1.8. Зауваження щодо інтерпретації та аналізу індикатора. Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (ЛПМД) у закладах регіону, які надають первинну медичну допомогу. Якість медичної допомоги пацієнтам з артеріальною гіпертензією, відповідність надання медичної допомоги вимогам ЛПМД, відповідність ЛПМД чинним УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов‘язкове запровадження ЛПМД в закладах охорони здоров‘я.
Бажаний рівень значення індикатора :
2012 р. — 50 %
2013 р. — 90 %
2014 р. та подальший період — 100 %.
5.2.1. Назва індикатора.
Відсоток пацієнтів, яким надані рекомендації щодо модифікації стилю життя та «Інформаційний лист пацієнта»
5.2.2. Зв‘язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу медичної допомоги «Артеріальна гіпертензія» (первинна медична допомога).
5.2.3. Організація (заклад охорони здоров‘я), яка має обчислювати індикатор. Лікар загальної практики — сімейний лікар (амбулаторія сімейної медицини, центр первинної медико-санітарної допомоги). Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.2.4. Організація (заклад охорони здоров‘я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються лікарями загальної практики — сімейними лікарями (амбулаторіями сімейної медицини, центрами первинної медико-санітарної допомоги), розташованими в районі обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.2.5. Характеристики знаменника індикатора.
5.2.5.1. Джерело (первинний документ). Медична карта амбулаторного хворого (форма 025/о).
5.2.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість пацієнтів, які перебувають під диспансерним наглядом у лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «Артеріальна гіпертензія», вперше зареєстрованих протягом звітного періоду.
5.2.6. Характеристики чисельника індикатора.
5.2.6.1. Джерело (первинний документ). Медична карта амбулаторного хворого (форма 025/о).
5.2.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість пацієнтів, які перебувають під диспансерним наглядом у лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «Артеріальна гіпертензія», вперше зареєстрованих протягом звітного періоду, для яких в медичній карті амбулаторного хворого зроблено запис про надання «Інформаційного листа».
5.2.7. Алгоритм обчислення індикатора.
5.2.7.1. Тип підрахунку. Ручне обчислення. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги в обсязі, що відповідає Медичній карті амбулаторного хворого (форма 025/о) — автоматизована обробка.
5.2.7.2. Детальний опис алгоритму. Індикатор обчислюється лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги) шляхом ручного або автоматизованого аналізу інформації медичних карт амбулаторного хворого з діагнозом «Артеріальна гіпертензія», вперше зареєстрованих протягом звітного періоду. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження від всіх лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в регіоні обслуговування, інформації щодо загальної кількості пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини), з діагнозом «Артеріальна гіпертензія», вперше зареєстрованих протягом звітного періоду, а також тих з них, для яких в медичній карті амбулаторного хворого зроблено запис про надання «Інформаційного листа». Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.2.8. Зауваження щодо інтерпретації та аналізу індикатора. Аналіз індикатора дозволить виявити проблеми, пов‘язані з недостатньою увагою лікарів до проблеми інформування пацієнтів, а також відсутністю роздрукованих примірників «Інформаційного листа».
5.3.1. Назва індикатора.
Відсоток пацієнтів, які мають цільовий рівень артеріального тиску
5.3.2. Зв‘язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Адаптованої клінічної настанови, заснованої на доказах, «Артеріальна гіпертензія» та Уніфікованого клінічного протоколу медичної допомоги «Артеріальна гіпертензія» (первинна медична допомога).
5.3.3. Організація (заклад охорони здоров‘я), яка має обчислювати індикатор. Лікар загальної практики — сімейний лікар (амбулаторія сімейної медицини, центр первинної медико-санітарної допомоги). Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.3.4. Організація (заклад охорони здоров‘я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються лікарями загальної практики — сімейними лікарями (амбулаторіями сімейної медицини, центрами первинної медико-санітарної допомоги), розташованими в районі обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.3.5. Характеристики знаменника індикатора.
5.3.5.1. Джерело (первинний документ). Медична карта амбулаторного хворого (форма 025/о).
5.3.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість пацієнтів, які перебувають під диспансерним наглядом у лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «Артеріальна гіпертензія».
5.3.6. Характеристики чисельника індикатора.
5.3.6.1. Джерело (первинний документ). Медична карта амбулаторного хворого (форма 025/о).
5.3.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість пацієнтів, які перебувають під диспансерним наглядом у лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «Артеріальна гіпертензія», для яких в Медичній карті амбулаторного хворого останній (за датою) запис АТ на прийомі містить значення в межах цільового рівня <140/90мм рт.ст (<130/80ммртст у пацієнтів хронічною хворобою нирок).
5.3.7. Алгоритм обчислення індикатора.
5.3.7.1. Тип підрахунку. Ручне обчислення. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані медичній карті амбулаторного хворого (форма 025/о) — автоматизована обробка.
5.3.7.2. Детальний опис алгоритму. Індикатор обчислюється лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги) шляхом ручного або автоматизованого аналізу інформації медичної карти амбулаторного хворого. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження від всіх лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в регіоні обслуговування, інформації щодо загальної кількості пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини), з діагнозом «Артеріальна гіпертензія», а також тих з них, для яких в медичній карті амбулаторного хворого останній (за датою) запис АТ на прийомі містить значення в межах цільового рівня <140/90мм рт.ст. (<130/80мм рт.ст. у пацієнтів хронічною хворобою нирок). Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.3.8. Зауваження щодо інтерпретації та аналізу індикатора.
При аналізі індикатора слід враховувати, що пацієнти, для яких немає достовірної інформації про АТ протягом досліджуваного періоду, не можуть вважатися такими, для яких досягнуто цільовий рівень АТ.
5.4.1. Назва індикатора.
Відсоток пацієнтів, для яких отримано інформацію про медичний стан протягом звітного періоду
5.4.2. Зв‘язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу медичної допомоги «Артеріальна гіпертензія» (первинна медична допомога).
5.4.3. Організація (заклад охорони здоров‘я), яка має обчислювати індикатор. Лікар загальної практики — сімейний лікар (амбулаторія сімейної медицини, центр первинної медико-санітарної допомоги). Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.4.4. Організація (заклад охорони здоров‘я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються лікарями загальної практики — сімейними лікарями (амбулаторіями сімейної медицини, центрами первинної медико-санітарної допомоги), розташованими в районі обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.4.5. Характеристики знаменника індикатора.
5.3.5.1. Джерело (первинний документ). Медична карта амбулаторного хворого (форма 025/о). Контрольна карта диспансерного нагляду (форма 030/о).
5.5.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість пацієнтів, які перебувають під диспансерним наглядом у лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «Артеріальна гіпертензія».
5.4.6. Характеристики чисельника індикатора.
5.4.6.1. Джерело (первинний документ). Медична карта амбулаторного хворого (форма 025/о), вкладний листок № 2 «Щорічний епікриз на диспансерного хворого»). Контрольна карта диспансерного нагляду (форма 030/о) (пункт «7.Контроль відвідувань»).
5.4.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «Артеріальна гіпертензія», для яких наведена інформація про медичний стан пацієнта із зазначенням відсутності або наявності повторних проявів або рецидивів захворювання.
5.4.7. Алгоритм обчислення індикатора.
5.4.7.1. Тип підрахунку. Ручне обчислення. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги в обсязі, що відповідає Медичній карті амбулаторного хворого (форма 025/о) або Контрольній карті диспансерного нагляду (форма 030/о) — автоматизована обробка.
5.4.7.2. Детальний опис алгоритму. Індикатор обчислюється лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги) шляхом ручного або автоматизованого аналізу інформації медичних карт амбулаторного хворого (форма 025/о), затверджена наказом МОЗ України від 27.12.1999 № 302 «Про затвердження форм облікової статистичної документації, що використовується в поліклініках (амбулаторіях)» або контрольних карт диспансерного нагляду (форма 030/о), затверджена наказом МОЗ України від 27.12.1999 № 302 «Про затвердження форм облікової статистичної документації, що використовується в поліклініках (амбулаторіях)». Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження від всіх лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в регіоні обслуговування, інформації щодо загальної кількості пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини), з діагнозом «Артеріальна гіпертензія», а також тих з них, для яких наведена інформація про медичний стан пацієнта протягом звітного періоду. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.4.8. Зауваження щодо інтерпретації та аналізу індикатора. При аналізі індикатора слід враховувати неприпустимість формального та необґрунтованого віднесення до чисельника індикатора тих пацієнтів, для яких не проводилося медичного огляду лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги) протягом звітного періоду. В первинній медичній документації мають бути задокументовані факти медичного огляду пацієнта, а також наявність або відсутність повторних захворювань або рецидивів захворювання. Пацієнти, для яких такі записи в медичній документації відсутні, не включаються до чисельника індикатора, навіть у випадку, якщо лікар загальної практики — сімейний лікар (амбулаторія сімейної медицини, центр первинної медико-санітарної допомоги) має достовірну інформацію про те, що пацієнт живий та перебуває на території обслуговування (за відсутності даних медичного огляду). Цільовий (бажаний) рівень значення індикатора на етапі запровадження УКПМД не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
| Директор Департаменту лікувально-профілактичної
допомоги МОЗ України |
Хобзей М.К. |
Б. Бібліографія
- Артеріальна гіпертензія. Оновлена та адаптована клінічна настанова, заснована на доказах. — 2012
- Наказ МОЗ України від 23.02.2012 № 132 «Про затвердження Примірного табеля оснащення лікувально-профілактичних підрозділів закладів охорони здоров’я, що надають первинну медичну (медико-санітарну) допомогу»
- Наказ МОЗ України від 28.03.2012 № 209 «Про затвердження четвертого випуску Державного формуляра лікарських засобів та забезпечення його доступності»
- Наказ МОЗ України від 05.10.2011 № 646 «Про затвердження нормативно-правових актів Міністерства охорони здоров’я України щодо реалізації Закону України «Про порядок проведення реформування системи охорони здоров’я у Вінницькій, Дніпропетровській, Донецькій областях та місті Києві»
- Наказ МОЗ України від 02.03.2011 № 127 «Про затвердження примірних табелів оснащення медичною технікою та виробами медичного призначення центральної районної (районної) та центральної міської (міської) лікарень»
- Наказ МОЗ України від 31.10.2011 № 734 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні планового лікування»
- Наказ МОЗ України від 31.10.2011 № 735 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні інтенсивного лікування»
- Наказ МОЗ України від 31.10.2011 № 739 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів консультативно-діагностичного центру»
- Наказ МОЗ України від 19.02.2009 № 102/18 «Про затвердження методичних рекомендацій «Уніфікована методика з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина перша)»
- Наказ МОЗ України від 03.11.2009 № 795/75 «Про затвердження методичних рекомендацій «Уніфікована методика з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина друга)»
- Наказ МОЗ України від 29.08.2008 № 500 «Заходи щодо удосконалення надання екстреної медичної допомоги населенню в Україні»
- Наказ МОЗ України від 01.06.2009 № 370 «Про єдину систему надання екстреної медичної допомоги»
- Наказ МОЗ України від 28.10.2002 № 385 «Про затвердження переліків закладів охорони здоров’я, лікарських, провізорських посад та посад молодших спеціалістів з фармацевтичною освітою у закладах охорони здоров’я»
- Наказ МОЗ України від 30.12.1992 № 206 «Про заходи щодо поліпшення організації та підвищення якості кардіологічної допомоги населенню України»
- Resistant Hypertension: Diagnosis, Evaluation, and Treatment. A Scientific Statement From the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research // Hypertension. 2008; 51:1403–1419
В. ДОДАТКИ
Додаток № 1
до уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія»
Класифікація АГ за рівнем АТ
| Категорії АТ | САТ, мм рт.ст. | ДАТ, мм рт.ст. | |
| Оптимальний | < 120 | і | < 80 |
| Нормальний | 120 — 129 | і/або | 80 — 84 |
| Високе нормальний | 130 — 139 | і/або | 85 — 89 |
| АГ 1 ступеня | 140 — 159 | і/або | 90 — 99 |
| АГ 2 ступеня | 160 — 179 | і/або | 100 — 109 |
| АГ 3 ступеня | ≥ 180 | і/або | ≥ 110 |
| Ізольована систолічна АГ* | ≥ 140 | і | < 90 |
* Ізольована систолічна АГ повинна класифікуватися на 1, 2, 3 ст. згідно рівня систолічного АТ.
Додаток № 2
до уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія»
Стратифікація ризику для оцінки прогнозу у пацієнтів з АГ
| Рівень артеріального тиску, мм рт. ст. | |||||
| Фактори стратифікації | CAT 120–129, ДАТ 80–84 | CAT 130–139, ДАТ 85–90 | CAT 140–159 або ДАТ 90–99 АГ І ст | CAT 160–179 або ДАТ 100–109 АГ ІІ ст | САТ≥ 180 або ДАТ ≥ 110
АГ ІІІ ст |
| Немає факторів ризику | Середній ризик в популяції | Середній ризик в популяції | Низький додатковий ризик | Помірний додатковий ризик | Високий додатковий ризик |
| 1–2 фактори ризику | Низький додатковий ризик | Низький додатковий ризик | Помірний додатковий ризик | Помірний додатковий ризик | Дуже високий додатковий ризик |
| ≥3 факторів ризику або УОМ або діабет | Помірний додатковий ризик | Високий додатковий ризик | Високий додатковий ризик | Високий додатковий ризик | Дуже високий додатковий ризик |
| Супутні захворювання | Високий додатковий ризик | Дуже високий додатковий ризик | Дуже високий додатковий ризик | Дуже високий додатковий ризик | Дуже високий додатковий ризик |
Примітка: УОМ-ураження органів-мішеней.
Згідно з Фремінгемськими критеріями, терміни «низький», «середній», «високий» та «дуже високий» ризик означають 10-річну вірогідність серцево-судинних ускладнень (фатальних та нефатальних) < 15 %, 15–20 %, 20–30 % та > 30 % відповідно.
Додаток № 2.1.
до уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія»
Показники, які використовуються для оцінки сумарного ризику ускладнень
| Основні фактори ризику | Ураження органів-мішеней | Супутні захворювання |
|
|
|
Додаток № 3
до уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія»
«Інформаційний лист для пацієнта з артеріальною гіпертензією»
«Пацієнт повинен разом з лікарем боротися з хворобою»
Гіппократ
Підвищення артеріального тиску — артеріальна гіпертензія (гіпертонічна хвороба) — виявляється у 25 % дорослого населення і належить до захворювань, які скорочують тривалість життя та призводять до інвалідності. Важливо знати, що на початкових стадіях артеріальна гіпертензія може ніяк не проявлятись і не впливати на самопочуття. Але підвищений артеріальний тиск запускає каскад патологічних змін в серці, судинах, нирках, сітківці ока, головному мозку, що призводить до виникнення головного болю, погіршення зору, пам’яті, cну, зниження розумової діяльності, розвитку інфаркту та інсульту. Сучасні наукові дослідження довели, що ці патологічні зміни можна попередити. Будьте уважними до себе. Якщо Ваш артеріальний тиск (АТ) перевищує 140/90 мм рт.ст. — прислухайтесь до порад лікаря, перегляньте Вашу життєву позицію. Дуже важливо контролювати рівень АТ. Підвищення АТ можна визначити лише при його вимірюванні. Не робить висновку щодо рівня АТ, орієнтуючись лише на своє самопочуття. Обов’язково придбайте тонометр, він Ваш незмінний помічник. Вибирайте моделі напівавтоматичні або автоматичні з манжеткою на плече, дотримуйтесь правил вимірювання тиску. Ваш АТ не повинен перевищувати рівень 140/90мм рт.ст.
Заведіть щоденник самоконтролю АТ та занотовуйте результати вимірювання (с.3). Тиск слід вимірювати 2 рази: ранком натщесерце до прийому лікарських засобів та увечері перед сном, за результатами вимірювання слід обчислити середнє арифметичне значення показника як суму вранішнього та вечірнього вимірювань, розділену на 2. В примітках Ви можете зазначити своє самопочуття, скарги, прийом медикаментів. Препарати для лікування артеріальної гіпертензії потрібно приймати постійно. Якщо Вам призначили препарати для лікування гіпертонічної хвороби, не відміняйте їх самостійно, не порадившись з лікарем. Раптове припинення лікування може мати негативні наслідки для здоров’я та самопочуття.
Не призначайте собі лікування самостійно, почувши телевізійну рекламу або за порадою рідних та друзів, які не мають відповідної освіти та досвіду лікування серцево-судинних захворювань. Харчові добавки, магнітні браслети, різноманітні диски не заміняють лікування. Уникнути розвитку інфаркту та інсульту можна лише за допомогою фармакологічних препаратів, ефективність яких науково доведена.
Виконання порад лікаря щодо зміни способу життя: обмеження вживання деяких продуктів харчування, дотримання режиму фізичного навантаження, підтримання оптимальної маси тіла, відмова від тютюнопаління та прийом фармакологічних препаратів — єдиний шлях, який допоможе Вам уникнути розвитку таких серйозних ускладнень як інсульт та інфаркт міокарда.
Паління тютюну — абсолютно доведений фактор ризику виникнення серцево-судинних захворювань. Під впливом нікотину прискорюється пульс, виникає спазм судин і підвищується артеріальний тиск. Ішемічна хвороба серця в 4 рази частіше виникає у курців в порівнянні з тими, хто не палить. Порадьтесь з лікарем, як легше подолати цю звичку. Це дуже важливе рішення у Вашому житті!
Порушення обміну холестерину та ліпідів — основний фактор виникнення та прогресування атеросклерозу, який призводить до розвитку інфаркту та інсульту. Визначте свій рівень холестерину в крові. Загальний холестерин не повинен перевищувати 5,0 ммоль/л. Якщо лікар призначив Вам статини — препарати, які знижують рівень холестерину, необхідно виконувати його рекомендації. Прийом статинів відповідає вимогам міжнародних стандартів по лікуванню пацієнтів з цукровим діабетом, ішемічною хворобою серця та артеріальною гіпертензією.
Цукровий діабет значно прискорює розвиток серцево-судинних захворювань. У випадку, якщо Ви хворієте на цукровий діабет, оптимальним для Вас буде рівень артеріального тиску 130/80мм рт.ст. та нижче, а рівень загального холестерину — менше 4,5 ммоль/л. Необхідно регулярно контролювати рівень глюкози у крові та виконувати рекомендації щодо режиму харчування, фізичних навантажень, підтримання оптимальної маси тіла. Зміна стилю життя допомагає багатьом пацієнтам з цукровим діабетом підтримувати оптимальний рівень глюкози у крові без додаткового прийому медикаментів.
Слідкуйте за масою тіла — розрахуйте свій індекс маси тіла: маса (в кг) розділити на зріст (в м) в квадраті. Норма < 25. Якщо індекс маси перевищує 25 проаналізуйте Ваше харчування й фізичну активність, порадьтесь з лікарем й внесіть зміни в своє життя.Зверніть увагу на обсяг своєї талії. Якщо він перевищує 88 см у жінок і 102 см у чоловіків, то це вказує на абдомінальний тип ожиріння, який часто супроводжується прогресуванням гіпертонічної хвороби, розвитком цукрового діабету та ішемічної хвороби серця.Якщо Ви поставили собі за мету схуднути, пам’ятайте, що масу тіла потрібно зменшувати поступово. Краще схуднути на 5 кг за рік, ніж за місяць.
Фізична активність сприяє зменшенню артеріального тиску, нормалізації маси тіла, тренує серцево-судинну систему та м’язи, знімає стрес та психоемоційне напруження, покращує Ваш сон та самопочуття. Мета, до якої необхідно прагнути — 30–45 хвилин ходьби щодня або хоча б 5 разів на тиждень. Обов’язково порадьтеся з лікарем про допустимий рівень навантажень. Ізометричні навантаження з обтяженням (гирі, штанга, тренажери) підвищують АТ і повинні бути виключені. Не зробіть собі шкоди!
Намагайтесь дотримуватись достатньої за калорійністю та збалансованої за складом дієти кожного дня. Оптимальна калорійність Вашого щоденного раціону харчування відображається у стабільно нормальному індексі маси тіла. Якщо у Вас є зайві кілограми, калорійність дієти повинна бути зменшена. Порадьтесь з лікарем стосовно добової калорійності їжі та способів її контролю.
Щоденний набір продуктів повинен бути різноманітним, містити достатню кількість фруктів та овочів (рекомендована ВООЗ норма складає не менше 400 г на день) та продукти із цільних злаків. Слід вживати кожного дня знежирені молочні продукти. Намагайтесь споживати жирну морську рибу не менше, ніж 3–4 рази на тиждень.
Необхідно зменшити в раціоні кількість жирів тваринного походження, трансжирів, цукру, солодощів та продуктів, що містять багато холестерину. Нижче наведено «Дієтичні рекомендації щодо правильного вибору продуктів харчування», які допоможуть Вам визначитись з раціоном харчування.
Не досолюйте готові страви. Надлишок солі міститься у копчених виробах, м’ясних та рибних напівфабрикатах, консервах, тощо. Зменшення в раціоні солі знижує рівень систолічного АТ на 4–6 мм рт.ст. та діастолічного АТ на 2–3 мм рт.ст.
Нормалізуйте режим харчування: харчуйтесь частіше, але меншими порціями, рекомендується повноцінний сніданок та обід, а після 18.00 бажано зменшити вживання їжі та віддавати перевагу низькокалорійним продуктам.
Важливо знати, що надмірне вживання алкоголю сприяє підвищенню АТ. Допустимі дози для практично здорових чоловіків — не більше 20 мл на добу у перерахунку на етанол (для жінок — вдвічі менше).
Психоемоційні перевантаження негативно впливають на стан здоров’я. Дотримуйтесь режиму праці та відпочинку, подбайте про повноцінний сон. Не створюйте стресових ситуацій, не допускайте агресивної поведінки, роздратованості, негативних емоцій — це в першу чергу шкодить Вашому здоров’ю. Будьте доброзичливими, навчіться керувати своїми емоціями, частіше посміхайтесь. Спілкування з природою, домашніми тваринами, хобі допоможуть Вам підтримувати психологічну рівновагу. Якщо у Вас пригнічений настрій, порушення сну — зверніться до лікаря.
Зміна стилю життя вимагатиме від Вас повсякденних постійних зусиль. Ваші звички формувались протягом багатьох років, Ви не зможете позбавитись від них одразу. Ставте перед собою реалістичні цілі, ідіть до них крок за кроком, якщо щось не виходить — не кидайте, йдіть далі. Тільки від Вас та Вашого ставлення до власного здоров’я залежить успіх у лікуванні гіпертонічної хвороби та профілактика її ускладнень.
Дієтичні рекомендації щодо правильного вибору продуктів харчування:
| Категорії
продуктів |
Рекомендовані продукти
та страви |
Бажана кількість | Продукти обмеженого вибору | Продукти та страви, які слід уникати |
| Жири | Олії: оливкова, соняшникова, кукурудзяна, льняна. | До 1–2 столових ложок загалом на день | Вершкове масло не більше 20 г на добу, спреди. | Тваринні жири (смалець, яловичий, баранячий жири, тверді маргарини), частково гідрогенізовані рослинні жири (трансжири). |
| М’ясо | Нежирна яловичина, кролик, індичка, курка без видимого жиру та шкірочки у відвареному вигляді. | 1порція на день, іноді 2 порції на день | Молода баранина, телятина, пісна свинина, пісна шинка, страви із м’ясною начинкою, варені ковбаси, сосиски. | Жирне м’ясо та птиця, паштети, копчені та сирокопчені ковбасні вироби, смажені, копчені, мариновані м’ясні вироби. |
| Яйця | Яйця у стравах, білкові омлети. | 2–3 яйця на тиждень | Яйця у відвареному вигляді. | Смажені, яєчня. |
| Риба та рибопродукти | Всі види риби, в тому числі жирна морська риба, приготовлена на пару, відварена. | 1 порція (100 г) на день | Запечена риба без шкірочки, заливна, мідії, омари, креветки, кальмари. | Смажена риба, копчена, солона риба, оселедець, ікра. |
| Молочні продукти | Молоко та кисломолочні продукти до 1% жирності, йогурти з натуральними наповнювачами, нежирна сметана у страви, кисломолочний сир до 5% жирності. | Кисломолочні напої — 1–2 порції на день, сир кисломолочний
70–100г на день |
Знежирені сорти твердого сиру, сиркові десерти, ряжанка 2,5% жирності. | Жирна сметана, глазуровані сирки, жирний солоний твердий сир, згущене молоко, вершки, жирні кисломолочні продукти. |
| Фрукти, ягоди | Свіжі ягоди та фрукти, соки по сезону, сушені, заморожені фрукти та ягоди, соки без додавання цукру. | Не менше 3 порцій на день | Солодкі сорти яблук, соки без додавання цукру. | Фрукти у сиропі, консервовані та мариновані фрукти, джеми, варення. |
| Овочі | Овочі по сезону у свіжому, відвареному вигляді, приготовлені на пару, картопля із шкірочкою, бобові, заморожені овочі, зелень. | Не менше 3 порцій на день | Консервовані овочі без використання оцту; овочі та картопля, присмажені на олії, вимочена квашена капуста. | Соління, мариновані овочі, смажені на тваринному жирі картопля та овочі, чіпси картопляні, картопля фрі. |
| Злакові | Хліб із житнього борошна та пшеничного борошна ІІ ґатунку, страви із цільнозернових видів круп (вівсяна, гречана, пшоняна), нешліфований рис, макаронні вироби (із твердих сортів пшениці, гречані), пісні хлібобулочні вироби, галетне печиво. | До 5 скибочок хлібу на день та 1–2 порції каш (3 повних столових ложки) на день | Макаронні вироби із борошна вищого ґатунку, солодкі каші, пісочні та бісквітні тістечка, здобні вироби, приготовлені на рекомендованих жирах. | Хлібобулочні вироби із борошна І ґатунку, смажені пиріжки, кондитерські вироби з додаванням рослинних жирів, сухарики промислового виробництва. |
| Супи | Вегетаріанські овочеві та круп’яні супи. | 1 порція на день | Супи на знежиреному бульйоні, рибні супи із нежирної риби. | Супи на кісткових та м′ясних бульйонах, супи-пюре |
| Напої | Чай без цукру, неміцна кава без кофеїну, мінеральна негазована вода. | В межах загальної кількості рідини на день | Алкогольні напої в перерахунку на 20 г алкоголю, солодкі та газовані напої. | Міцна кава, чай, кава з вершками, какао. |
| Десерти | Фруктові салати, фруктове несолодке морозиво, заморожені соки. | 1–2 порції на день по сезону | Мед. | Вершкове морозиво, десерти з додавання цукру та вершків. |
| Кондитерські вироби | Лукум, нуга, карамельні цукерки, чорний шоколад. | До 30г на день | Мармелад, пастила, халва. | Ірис, кондитерські вироби з додавання вершкового масла та рослинних жирів, молочний шоколад. |
| Горіхи | Волоські, мигдаль, каштан, грецький горіх, кеш’ю, фундук, бразильський горіх. | 1–2 цілісні горіхи на день | Фісташки, арахіс. | Солоні горіхи. |
| Приправи | Пряні трави. | У страви по сезону | Гірчиця, перець, соєвий соус, нежирні соуси на рекомендованих жирах. | Соуси на бульйонах, майонез. |
Медикаментозне лікування
| Дата | Назва препарату | Доза, режим прийому |
Щоденник самоконтролю АТ
| Дата | Час вимірювання | АТ систолічний | АТ діастолічний | Пульс | Примітка |
Продовжити, скільки потрібно
Додаток № 4
до уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія»
Методика вимірювання артеріального тиску
- Вимірювання артеріального тиску повинно проводитися у спокійному оточенні після 5-хвилинного відпочинку.
- Протягом 30 хв. до вимірювання пацієнт не повинен курити чи пити каву.
- Манжета має охоплювати не менше ніж 80 % окружності плеча і покривати 2/3 його довжини. Використання занадто вузької або короткої манжети веде до завищення показників АТ, занадто широкої — до їх заниження. Стандартна манжета (12–13 см у ширину та 35 см у довжину) використовується у осіб з нормальними та худими руками. У осіб з мускулистими або товстими руками потрібно застосовувати манжету довжиною 42 см; у дітей віком до п’яти років — довжиною у 12 см.
- Розміщують манжету посередині плеча на рівні серця так, аби її нижній край знаходився на 2–2,5 см вище ліктьової ямки, а між манжетою і поверхнею плеча проходив палець.
- При першому вимірюванні АТ рекомендується спочатку визначити рівень САТ пальпаторним методом. Для цього необхідно визначити пульс на a. radialis і потім швидко накачати повітря в манжету до 70 мм рт. ст. Далі необхідно накачувати по 10 мм рт. ст. до значення, при якому зникає пульсація на a. radialis. Після цього починають випускати повітря з манжети. Той показник, при якому з’являється пульсація на a. radialis під час випускання повітря, відповідає САТ. Такий пальпаторний метод визначення допомагає уникнути помилки, пов’язаної з «аускультативним провалом» — зникненням тонів Короткова відразу після їх першої появи.
- При вимірюванні аускультативним методом повітря накачують на 20–30 см вище значень САТ, які були визначені пальпаторно.
- Випускають повітря повільно — 2 мм за секунду — і визначають І фазу тонів Короткова (появу) і V фазу (зникнення), які відповідають САТ і ДАТ. При вислуховуванні тонів Короткова до дуже низьких значень або до 0, за ДАТ вважають рівень АТ, що фіксується на початку V фази. Значення АТ закруглюють до найближчих 2 мм.
- Вимірювання слід проводити не менше двох разів з інтервалом 2–3 хв. При розходженні результатів більше, ніж на 5 мм рт.ст., необхідно зробити повторні виміри через декілька хвилин.
- При першому вимірюванні АТ слід визначати на обох руках, а також в положенні сидячи, стоячи і лежачи. До уваги беруться більш високі значення, які точніше відповідають внутрішньоартеріальному АТ.
- Вимірювання АТ на першій та п’ятій хвилинах після переходу в ортостаз необхідно обов’язково проводити у пацієнтів похилого віку, пацієнтів з цукровим діабетом і в усіх випадках наявності ортостатичної гіпотензії або при підозрі на неї.
Додаток № 5
до уніфікованого клінічного протоколу первинної, екстреної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія»
Надання медичної допомоги на догоспітальному етапі пацієнтам з ГК
(екстрена медична допомога)
Розділ 1. Прийом виклику диспетчером «103». Передача виклику диспетчером бригаді швидкої медичної допомоги.
1. Поради абоненту, який зателефонував на «103» (Диспетчер у телефонному режимі):
- Покласти пацієнта з піднятим головним кінцем;
- Уточнити, чи прийняв пацієнт планові гіпотензивні препарати, якщо ні, то рекомендувати прийняти їх у звичайній дозі;
- Виміряти пульс, АТ і записати значення;
- Знайдіть попередні ЕКГ пацієнта, показати їх медичному працівнику бригади швидкої медичної допомоги (ШМД);
- Не залишати пацієнта без нагляду.
2. Бригада ШМД прибуває на виклик за направленням диспетчера ШМД проводить втручання:
Діагностика
Надання екстреної медичної допомоги
Термінова госпіталізація пацієнта у профільний заклад охорони здоров’я.
Розділ 2. Діагностика
Діагностичне та клінічне обстеження пацієнта проводиться в повному обсязі та записується в карту виїзду швидкої медичної допомоги (форма 110/о), яка затверджена Наказом МОЗ України від 17.11.2010 № 999 «Про затвердження форм звітності та медичної облікової документації служб швидкої та екстреної медичної допомоги України».
Необхідні дії на виклику
Обов’язкові:
1. Збір анамнезу захворювання, обов’язкові запитання:
- Встановити час початку захворювання та скільки триває криз;
- Скарги пацієнта на момент початку захворювання;
- Чи реєструвалось раніше підвищення АТ, скільки років триває підвищення АТ;
- Які звичайні і максимальні цифри АТ;
- Які симптоми супроводжують підвищення АТ, які клінічні прояви на момент огляду;
- Чи отримує пацієнт постійну антигіпертензивну терапію;
- Якими препаратами раніше вдавалося знизити АТ.
2. Збір анамнезу життя:
- Наявність артеріальної гіпертензії, цукрового діабету, захворювань серцево-судинної системи, порушення мозкового кровообігу в анамнезі тощо;
- Наявність супутньої патології, плановий прийом препаратів для лікування супутньої патології.
3. Огляд і фізикальне обстеження
- Оцінка загального стану і життєво важливих функцій.
- Первинний огляд включає усунення порушень життєво важливих функцій організму — дихання, кровообігу за алгоритмом АВС.
- Забезпечення моніторування життєво важливих функцій.
4. Інструментальні обстеження:
1. Вимірювання артеріального тиску на обох руках.
2. Реєстрація ЕКГ у 12 відведеннях або передача біометричних ЕКГ-сигналів у консультативний телеметричний центр для вирішення термінових питань інтерпретації ЕКГ: оцінка ритму, ЧСС, наявності ознак ішемії та інфаркту міокарда.
Бажані:
1. Інструментальне обстеження — проведення пульсоксиметрії (визначення сатурації крові киснем).
Розділ 3. Лікування (надання першої медичної допомоги)
- Заспокоїти пацієнта.
- Положення пацієнта — лежачи з піднятим головним кінцем.
- Контроль ЧСС, АТ кожні 15 хв.
- Забезпечення стабілізації життєво важливих функцій: дихання та гемодинаміки.
- Налагодження внутрішньовенного доступу.
- При необхідності — забезпечення адекватного знеболення, медикаментозної седації (препаратами вибору є морфіну гідрохлорид, фентаніл, діазепам).
- Симптоматична та антигіпертензивна терапія повинна проводитися відповідно до чинних медико-технологічних документів, залежно від ураження органів-мішеней, з урахуванням рекомендацій наведених у табл. А.3.4.2. та табл. А.3.4.3, рекомендоване внутрішньовенне введення лікарських засобів.
- У пацієнтів з гострим порушенням мозкового кровообігу на догоспітальному етапі у більшості випадків застосування антигіпертензивної терапії не рекомендоване без необхідності через складність адекватного контролю у них темпів зниження АТ.
[1] Коментар — д.мед.н. І.М. Мелліної
[2] Коментар — д.мед.н. І.М. Мелліної

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим