Український переклад під загальною редакцією В.П. Черниха — ректора Національного фармацевтичного університету, члена-кореспондента НАН України, лауреата Державної премії України, Заслуженого діяча науки і техніки України, професора, доктора фармацевтичних та хімічних наук
Глава 2. Фармацевт, що надає допомогу пацієнтові: практична перспектива
2. Фармацевтична допомога
2.1. Вступ
У главі 1 було розглянуто найважливіші передумови та підходи, необхідні для впровадження фармацевтичної допомоги. Ця глава пропонує провідні рекомендації щодо процесу безпосереднього втілення фармацевтичної допомоги у загальну медичну практику.
Фармацевти надають професійні послуги у різних площинах і напрямках відповідно до національних і міжнародних потреб та пріоритетів, що зосереджені на рівні груп населення та/або окремих пацієнтів. Фармацевтична охорона здоров’я включає послуги для населення, у тому числі місцеві керівні документи та протоколи лікування, аналіз та оцінку використання лікарських засобів, національну політику у сфері лікарських засобів та переліки основних лікарських засобів (ОЛЗ), фармаконагляд, оцінку потреб та фармакоепідеміологію.
Фармацевтична охорона здоров’я визначається як:
|
«Застосування фармацевтичних знань, навичок та ресурсів з метою розвитку науки та мистецтва попереджувати хвороби, збільшувати тривалість життя, зміцнювати, захищати та поліпшувати здоров’я для всіх — шляхом організованих заходів з боку суспільства.» |
(Walker R. Pharmaceutical public health:
the end of pharmaceutical care? Pharm J 2000; 264: 340–341).
Натомість, фармацевтична допомога надається на індивідуальному рівні окремому пацієнтові. Її визначення спершу звучало так:
|
«Допомога, що її потребує та отримує конкретний пацієнт, яка полягає у гарантовано безпечному та раціональному застосуванні лікарських засобів.» |
(Mikeal R.L. et al. Quality of pharmaceutical care in hospitals.
Am J Hosp Pharm. 1975; 32: 567–574).
З 1975 р. пропонувалося чимало редакцій цього визначення, втім одна з версій, що може слугувати гаслом для цієї глави, належить авторству Hepler та Strand:
|
«Фармацевтична допомога — це відповідальне надання медикаментозної терапії з метою досягнення певних результатів, що покращують якість життя пацієнта.» |
(Hepler C.D., Strand L.M. Opportunities and responsibilities
in pharmaceutical care. Am J Hosp Pharm 1990; 47: 533–43).
У 1998 р. МФФ прийняла до цього визначення одне суттєве доповнення:
«… покращують або підтримують якість життя пацієнта.».
Мабуть, ця мета реалістичніша, особливо з огляду на захворювання хронічного перебігу на кшталт ВІЛ/СНІДу або цукрового діабету, коли підтримання якості життя на певному стабільному рівні можна вважати значним досягненням.
Слід зауважити, що практика фармацевтичної допомоги є новою та істотно відрізняється від тієї діяльності, яку здійснювали фармацевти протягом багатьох років. Ключові поняття цього визначення — відповідальне надання та певні результати.
Аналізуючи рецепт чи медичну картку пацієнта, спілкуючись з хворим чи зіставляючи симптоми, фармацевти автоматично оцінюють наявні потреби, визначають їх пріоритетність та виробляють план задоволення цих потреб. Втім часто вони не беруть на себе відповідальності за цю допомогу. Відповідно, вони не можуть належним чином документувати, моніторувати та оцінювати допомогу, яку надають.
Взяття на себе фармацевтом такої відповідальності є наріжним каменем практики фармацевтичної допомоги. Ця практика накладає на фармацевта відповідальність перед пацієнтом за упередження захворювань та розладів, пов’язаних з фармакотерапією. У рамках цієї практики фармацевти оцінюють медикаментозні потреби пацієнта, потім визначають наявність однієї або декількох проблем, пов’язаних з фармакотерапією і, якщо такі існують, працюють разом з пацієнтом та іншими медичними спеціалістами над розробкою, реалізацією та моніторингом плану лікування. Цей план має бути якомога простішим і містити посилання на відповідні розділи національних або місцевих настанов, розроблених за принципом доказової медицини (Supplementary prescribing by nurses and pharmacists within the NHS in England. A guide for implementation. London: Department of Health; 2003. Опубліковано: ). Мета плану лікування має передбачати усунення наявних проблем, пов’язаних з фармакотерапією, та попередження можливості їх виникнення у подальшому.
Проблема, пов’язана з фармакотерапією, визначається як:
|
«Несприятлива подія, що сталася з пацієнтом у зв’язку з медикаментозною терапією (або передбачувано нею зумовлена) і може реально або потенційно вплинути на очікуваний результат лікування пацієнта.» |
(Cipolle R.J., Strand L.M., Morley P.C. Pharmaceutical care pactice.
New York: McGraw Hill; 1998).
В оптимальному варіанті фармацевтична допомога має надаватися усім пацієнтам у рамках фармацевтичного обслуговування. На жаль, на практиці це не завжди можливо з огляду на обмежені ресурси, що підштовхує фармацевтів віддавати перевагу одним пацієнтам перед іншими. Термін «сортування» визначає систему, в рамках якої здійснюється розподіл постраждалих та інших пацієнтів на певні групи відповідно до серйозності уражень або захворювань, з метою встановлення для них лікувальних пріоритетів. У надзвичайних ситуаціях головна мета сортування — виживаність якнайбільшої кількості людей.
Іноді, на рівні окремого пацієнта, функція фармацевтичної охорони здоров’я може вступати у конфлікт з функцією фармацевтичної допомоги. У контексті громадської охорони здоров’я головна мета фармацевтів полягає у принесенні максимальної користі якомога більшій кількості людей, що за умов недостатніх ресурсів може обмежувати можливості з надання індивідуальної допомоги окремому пацієнтові.
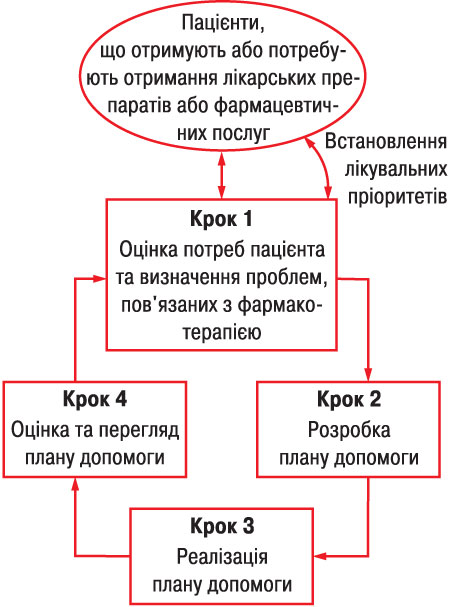
У цій главі пропонується системний підхід до надання фармацевтичної допомоги, який складається з чотирьох етапів:
- Крок 1. Оцінка медикаментозних потреб пацієнта та визначення наявних або потенціальних проблем, пов’язаних з фармакотерапією.
- Крок 2. Розробка плану допомоги з метою усунення та/або попередження проблем, пов’язаних з фармакотерапією.
- Крок 3. Реалізація лікувального плану.
- Крок 4. Оцінка та перегляд плану допомоги.
Також розглянуто фармацевтичні послуги, необхідні для вирішення проблем, пов’язаних з фармакотерапією.
2.2. Основні навчальні завдання
- Визначити концепцію фармацевтичної допомоги.
- Обговорити термін «проблема, пов’язана з фармакотерапією», наводячи приклади з вашої власної практики.
- Перелічити основні кроки/етапи процесу фармацевтичної допомоги та пояснити значення кожного з них у належній фармацевтичній практиці (Good Pharmaceutical Practice).
- Назвати основні елементи плану фармацевтичної допомоги.
- Описати нагляд за лікувальним процесом та моніторинг терапевтичних результатів, необхідних для забезпечення послідовної єдності процесу допомоги.
- З’ясувати механізми визначення пріоритетів фармацевтичної допомоги в умовах обмежених ресурсів та виокремити один, притаманний для вашої власної практичної діяльності.
2.3. Процес надання фармацевтичної допомоги
Надання пацієнтам ефективної фармацевтичної допомоги потребує від фармацевтів здійснювати свою практичну діяльність, раціонально використовуючи час і дотримуючись меж своєї відповідальності та звітності. В ідеальному варіанті усі пацієнти, що отримують лікарські засоби або фармацевтичні послуги, повинні також отримувати фармацевтичну допомогу. Фармацевти повинні засвоїти: допоки не буде здійснено відповідну оцінку щодо виключення можливих проблем, пов’язаних з фармакотерапією (крок 1), кожен пацієнт потребуватиме фармацевтичної допомоги. Втім, з огляду на обмежені ресурси, здійснити цей крок не завжди можливо, і тоді для полегшення визначення цільових напрямків допомоги слід застосовувати системний підхід (рис. 2.1.). Визначення пріоритетів є широковживаною практикою в охороні здоров’я, особливо за умов обмежених ресурсів: ця стратегія має на меті забезпечити цілеспрямоване надання послуг саме тим групам пацієнтів або окремим хворим, які найбільше цього потребують. Залежно від наявних ресурсів цільові напрямки можуть бути визначені до початку кроку 1 або протягом цього етапу.
|
|
Навчальна сходинка 2.1. Окресліть концепцію фармацевтичної допомоги та поясніть, чим вона відрізняється від вашої практики |
Крок 1. Оцінка медикаментозних потреб пацієнта та визначення наявних або потенціальних проблем, пов’язаних з фармакотерапією
Щоб зібрати, систематизувати та інтерпретувати відповідну інформацію, для фармацевта вкрай важливо насамперед налагодити продуктивне спілкування з пацієнтом, особою, що його доглядає (медичною сестрою, що виконує призначення), та іншими членами медичної команди. Коли фармацевти оцінюють стан пацієнтів, вони мають брати до уваги все коло факторів (пов’язаних як з пацієнтом, так і лікарським засобом), що можуть призвести до ризику виникнення проблем, зумовлених фармакотерапією. Процес оцінки потреб включає бесіду з пацієнтом та особами, що його доглядають або представляють, проведення консультацій з іншими членами медичної команди, а також аналіз медикаментозних призначень та щоденників перебігу захворювання. Хоча у центрі уваги постають проблеми, пов’язані з фармакотерапією, процес верифікації та затвердження лікувального підходу дозволяють виявити проблеми, зумовлені захворюванням. Окрім того, визначають та включають до плану можливі оздоровчі й профілактичні заходи.
| Наочний випадок з практики.Навчальний приклад 2.1.
Пацієнтка В., 53 р., має кислотозалежне захворювання (КЗ), підтверджене ендоскопічно. В анамнезі бронхіальна астма, артеріальна гіпертензія та виразка дванадцятипалої кишки (ВДК). Поточна медикаментозна терапія включає амлодипін (10 мг вранці), інгаляції сальбутамолу (2 вдихи за потреби) та беклометазону (200 мкг двічі на добу), теофілін (300 мг двічі на добу). Хвора В. нещодавно успішно пройшла курс терапії з ерадикації H. pylori, що було підтверджено результатами вуглецево-уреазного дихального тесту. Вона викурює 10 цигарок на день, має індекс маси тіла 35, алкоголю не вживає. |
З’ясуймо фактори, пов’язані зі способом життя, лікарськими засобами та захворюваннями у пацієнтки В.
1. Фактори, пов’язані зі способом життя
Вона страждає на ожиріння та має докласти зусиль, щоб позбутися надмірної маси тіла.
Вона курець. Нікотин може зумовлювати рефлюкс, оскільки знижує тонус нижнього сфінктера стравоходу.
Вірогідна наявність інших факторів, що не відображені в анамнезі. Приміром, вона не вживає алкоголю, втім може зловживати кавою або іншими напоями на кшталт кока-коли або чаю: вони містять кофеїн, тому можуть загострювати перебіг КЗ.
2. Фактори, пов’язані з лікарськими засобами
Антагоністи кальцію знижують тонус нижнього сфінктера стравоходу, що може провокувати гастроезофагеальний рефлюкс. Можливо, амлодипін слід замінити на інший антигіпертензивний засіб, наприклад бендрофлуметіазид (бендрофлуазид).
Теофілін також знижує тонус нижнього сфінктера стравоходу. Слід переглянути схему лікування бронхіальної астми. Треба розглянути можливість припинення прийому теофіліну або заміни його іншим препаратом, наприклад салметеролом.
3. Фактори, пов’язані із захворюваннями
Можливо, прояви КЗ маскувалися довготривалим медикаментозним лікуванням ВДК, яку нещодавно вдалося вилікувати шляхом ерадикації H. pylori; це цілком типово.
Атиповий перебіг КЗ зумовлений поєднанням симптомів бронхіальної астми с гастроезофагеальним рефлюксом.
Отже, як свідчить наведений навчальний приклад, систематичний підхід дозволяє фармацевтові визначити наявні або потенційні проблеми, пов’язані з фармакотерапією.
| Наочний випадок з практики.Навчальний приклад 2.2.
У пацієнтки П., 74 р., нещодавно діагностовано хворобу Паркінсона. В анамнезі зафіксовано лише стенокардію. Її поточна медикаментозна терапія включає: нітрогліцерин у дозі 500 мкг сублінгвально за потреби та галоперидол по 1 капсулі 0,5 мг тричі на добу. |
Визначимо проблеми, пов’язані з фармакотерапією, для цієї пацієнтки та вкажемо, чи належать вони до розряду наявних або потенційних (табл. 2.2.).
| Таблица 2.2. | Проблеми, пов’язані з фармакотерапією (до навчального прикладу 2.2.) |
| Тип проблеми, пов’язаної з фармакотерапією | Опис |
| 1. Пацієнтка потребує медикаментозного лікування, але не отримує його — наявна проблема | З метою профілактики тромбоутворення при стенокардії показаний щоденний прийом ацетилсаліцилової кислоти (АСК) у низьких дозах |
| 2. Пацієнтка потребує медикаментозного лікування, але не отримує його — потенційна проблема | Необхідно визначити взаємозв’язок між прийомами нітрогліцерину та частотою серцевих нападів і з урахуванням цього відкоригувати схему лікування проявів стенокардії. Також слід перевірити рівень ліпопротеїдів у сироватці крові й за необхідності ініціювати проведення гіполіпідемічної терапії |
| 3. Пацієнтка застосовує лікарський засіб невідповідно до показань — наявна проблема | Переглянути необхідність прийому галоперидолу. Жодного показання ані в медичних записах, ані в анамнезі |
| 4. Виникнення побічних ефектів лікарських засобів — потенційна проблема | Припинити прийом галоперидолу та переглянути діагноз хвороби Паркінсона |
Навчальна сходинка 2.2. Поясніть значення терміну «проблема, пов’язана з фармакотерапією», та наведіть 6 відповідних прикладів з власної практики. У лівій колонці нижченаведеної тренувальної таблиці зазначено варіанти проблем, пов’язаних з фармакотерапією. Заповніть, будь ласка, праву колонку відповідними прикладами з власної практики.
| Тренувальна Таблиця | Наведіть 6 прикладів проблем, пов’язаних з фармакотерапією |
| Проблема, пов’язана з фармакотерапією | Приклад |
| Пацієнт потребує медикаментозної терапії, але не отримує її (показання до застосування ліків) | |
| Пацієнт застосовує не той лікарський засіб, який йому потрібен | |
| Пацієнт застосовує лікарський засіб, який йому потрібен, але у значно нижчій дозі | |
| Пацієнт застосовує лікарський засіб, який йому потрібен, але у надмірній дозі | |
| Виникнення побічних ефектів лікарських засобів | |
| Виникнення взаємодії між різними лікарськими засобами або лікарських засобів з їжею | |
| Пацієнт не застосовує призначений йому лікарський засіб | |
| Пацієнт застосовує лікарський засіб невідповідно до показань |
 |
 |
||
| World Health OrganizationMedicines Policy and Standards
20 Avenue Appia 1211 Geneva 27 Switzerland |
International Pharmaceutical FederationP.O. Box 84200
2508 AE The Hague The Netherlands |
||
| Коментарі надсилати:Факс: +41 22 791 41 67; E-mail:
Факс: +31 70 302 19 99; E-mail: |
|||
Продовження у наступних числах «Щотижневика АПТЕКА» та на www.apteka.ua
*Продовження. Початок див.: www.apteka.ua/online/29117, «Щотижневик АПТЕКА» № 32 (703) від 17 серпня, 33 (704) від 25 серпня, 34 (705) від 31 серпня, 35 (706) від 7 вересня, .

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим