МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
НАКАЗ
від 09.11.2020 р. №2555
Про затвердження стандартів медичної допомоги «Психічні та поведінкові розлади внаслідок вживання опіоїдів»
Відповідно до статті 14¹ Закону України «Основи законодавства про охорону здоров᾿я», пунктів 2.4 розділу ІІ та 3.4 розділу ІІІ Методики розробки та впровадження медичних стандартів медичної допомоги на засадах доказової медицини, затвердженої наказом Міністерства охорони здоров’я України від 28 вересня 2012 року № 751, зареєстрованої в Міністерстві юстиції України 29 листопада 2012 року за № 2001/22313, пункту 4 та 8 Положення про Міністерство охорони здоров’я України, затвердженого постановою Кабінету Міністрів України від 25 березня 2015 року № 267 (у редакції постанови Кабінету Міністрів України від 24 січня 2020 року № 90)
НАКАЗУЮ:
- Затвердити стандарти медичної допомоги «Психічні та поведінкові розлади внаслідок вживання опіоїдів», що додаються.
- Внести до додатку наказу Міністерства охорони здоров᾿я України від 28 лютого 2020 № 590 «Про визнання такими, що втратили чинність, деяких наказів Міністерства охорони здоров᾿я України» такі зміни:
1) пункт 59 виключити;
2) пункт 64 виключити;
3) пункт 71 виключити.
- Визнати такими, що втратили чинність:
1) наказ Міністерства охорони здоров’я України від 19 серпня 2008 року № 476 «Про затвердження стандарту лікування ВІЛ позитивних людей, які є споживачами ін᾿єкційних наркотиків»;
2) наказ Міністерства охорони здоров’я України від 10 листопада 2008 року № 645 «Про затвердження методичних рекомендацій «Замісна підтримувальна терапія в лікуванні із синдромом залежності від опіоїдів»;
3) наказ Міністерства охорони здоров’я України від 21 вересня 2009 року № 681 «Про затвердження клінічних протоколів надання медичної допомоги зі спеціальності «наркологія».
- Державному підприємству «Державний експертний центр Міністерства охорони здоров’я України» (Думенко Т.) забезпечити внесення медико-технологічного документу, затвердженого пунктом 1 цього наказу до Реєстру медико-технологічних документів зі стандартизації медичної допомоги.
- Контроль за виконанням цього наказу покласти на заступника Міністра охорони здоров᾿я України — головного державного санітарного лікаря України Ляшка В.
МіністрМаксим СТЕПАНОВ
ЗАТВЕРДЖЕНО
Наказ Міністерства охорони
здоров’я України
СТАНДАРТ МЕДИЧНОЇ ДОПОМОГИ
«ПСИХІЧНІ ТА ПОВЕДІНКОВІ РОЗЛАДИ ВНАСЛІДОК ВЖИВАННЯ ОПІОЇДІВ»
Загальна частина
Розлади психіки та поведінки внаслідок вживання опіоїдів.
Коди стану або захворювання відповідно до МКХ-10: Гостра інтоксикація опіоїдами (F11.0);
Синдром залежності (F11.2);
Стан відміни (F11.3).
Розробники:
| Литовка Сергій Леонідович | керівник експертної групи з питань імунопрофілактики, розвитку програм профілактики інфекційних захворювань, розбудови системи епідеміологічного нагляду та моніторингу за захворюваннями Директорату громадського здоров’я та профілактики захворюваності МОЗ України, голова робочої групи |
| Думчев Костянтин Вікторович | Науковий директор БО «Український інститут політики громадського здоров’я», заступник голови робочої групи з клінічних питань |
| Чибісова Ірина Володимирівна | державний експерт експертної групи з питань імунопрофілактики, розвитку програм профілактики інфекційних захворювань, розбудови системи епідеміологічного нагляду та моніторингу за захворюваннями Директорату громадського здоров’я та профілактики захворюваності МОЗ України |
| Борозенець Анатолій Віталійович | Головний лікар КНП «Черкаський обласний наркологічний диспансер Черкаської обласної ради» |
| Злиденний Тарас Володимирович | Головний лікар КНП Сумської обласної ради «Обласний клінічний медичний центр соціально-небезпечних захворювань» |
| Іванчук Ірина Олександрівна | Кандидат психологічних наук, начальник сектору замісної підтримувальної терапії та вірусних гепатитів ДУ «Центр громадського здоров’я МОЗ України» |
| Кабанчик Мирослава Орестівна | Керівник КНП Львівської обласної ради «Львівський обласний медичний центр превенції та терапії узалежнень» |
| Коломієць Віктор Петрович | кандидат психологічних наук, менеджер проєкту МБФ «Альянс громадського здоров’я» |
| Пінчук Ірина Яківна | доктор медичних наук, лікар-психіатр вищої категорії, директор Інституту психіатрії КНУ імені Тараса Шевченка, експерт МОЗ |
| Рудий Сергій Анатолійович | Національний програмний офіцер Регіонального програмного офісу Управління ООН з наркотиків та злочинності в Східній Європі |
| Ліщишина Олена Михайлівна | кандидат медичних наук, провідний науковий співробітник наукового відділу організації медичної допомоги ДНУ «Науково-практичний центр профілактичної і клінічної медицини» Державного управління справами, старший науковий співробітник |
| Матвієць Людмила Григорівна | кандидат медичних наук, доцент кафедри сімейної медицини та амбулаторно-поліклінічної допомоги Національної медичної академії післядипломної освіти ім. П. Л. Шупика |
| Терих Катерина Михайлівна | Фахівець із замісної підтримувальної терапії ДУ «Центр громадського здоров’я МОЗ України» |
| Ячнік Юлія Вікторівна | Координаторка проєкту Центрально-Азійського центру обміну технологій у сфері залежностей, експерт МОЗ |
| Ярий Володимир Володимирович | директор КНП «Київська міська наркологічна лікарня «Соціотерапія» виконавчого органу Київської міської ради (Київської міської державної адміністрації) |
Методологічний супровід та інформаційне забезпечення:
| Малишевська Юлія Євгеніївна | заступник директора Департаменту оцінки медичних технологій ДП «Державний експертний центр МОЗ України» |
Рецензенти:
| Дворяк Сергій Васильович | доктор медичних наук, професор |
| Мішиєв В’ячеслав Данилович | доктор медичних наук, професор, завідувач кафедри загальної, дитячої, судової психіатрії і наркології НМАПО імені П.Л. Шупика |
Дата складання: вересень 2020 року
Дата оновлення: серпень 2023 року
Перелік умовних позначень та скорочень
| COWS | – | клінічна шкала оцінки симптомів відміни |
| АРТ | – | антиретровірусна терапія |
| ВГ | – | вірусні гепатити |
| ВІЛ | – | вірус імунодефіциту людини |
| ЕКГ | – | електрокардіографія |
| ЗОЗ | – | заклад охорони здоров’я |
| ІПСШ | – | інфекції, що передаються статевим шляхом |
| ЛВНІ | – | люди, які вживають наркотики ін’єкційно |
| МКХ-10 МОЗ | – | Міжнародна класифікація хвороб десятого перегляду ВООЗ Міністерство охорони здоров’я України |
| ПАР ПТАО | – | психоактивна речовина підтримувальна терапія агоністами опіоїдів (синонім поняття «замісна підтримувальна терапія», що використовується в чинній нормативно-правовій базі) |
| СВО | – | синдром відміни опіоїдів |
| ТБ | – | туберкульоз |
| ШВЛ ЦПМСД | – | штучна вентиляція легень центр первинної медико-санітарної допомоги |
Розділ 1. Стандарт охорони громадського здоров’я
1.1 Обґрунтування
Вживання опіоїдів несе значні ризики для громадського здоров’я. Окрім важкого синдрому залежності та безпосередньо підвищення ризику смерті внаслідок передозувань, ін’єкційне вживання опіоїдів пов’язано із підвищеним ризиком інфікування ВІЛ, ТБ, вірусними гепатитами В та С та подальшим їх поширенням серед загального населення, аваріями на дорогах та іншими травмами, серцево-судинними захворюваннями, проблемами з легенями, насильством та самогубствами.
З точки зору громадського здоров’я метою надання послуг особам з психічними та поведінковими розладами внаслідок вживання опіоїдів є скорочення вживання ПАР, попередження подальшої передачі інфекцій, що передаються через кров тощо.
Враховуючи, що психічні та поведінкові розлади пов’язані із вживанням опіоїдів є захворюванням, що впливає на всі сфери життя, для досягнення найбільшої ефективності послуги мають бути інтегрованими та надаватись із залученням різних фахівців (медичні працівники, психологи, соціальні працівники).
1.2. Обов’язкові критерії якості
1. Особи, у яких було зафіксовано гостру інтоксикацію, пов’язану із вживанням опіоїдів, СВО, факт ін’єкційного вживання опіоїдів та/або залежність від них, консультуються щодо стратегії зменшення шкоди від вживання ПАР та направляються:
1) для отримання послуг з профілактики ВІЛ, що надаються відповідно до наказу Міністерства охорони здоров’я України та для отримання послуг з лікування розладів пов’язаних із вживанням опіоїдів та супутніх захворювань до найближчого ЗОЗ, що надає зазначені послуги;
2) для тестування та консультування на ВІЛ, вірусні гепатити В та С відповідно до чинних медико-технологічних документів;
3) для профілактики передозувань;
4) для отримання соціальних послуг, що надаються особам, які опинились у складних життєвих обставинах.
Розділ 2. Стандарт первинного скринінгу психічних та поведінкових розладів пов’язаних із вживанням опіоїдів
2.1. Обґрунтування
Скринінг, короткострокові інтервенції та направлення на лікування є науково-обґрунтованим підходом для виявлення, скорочення частоти вживання та попередження розвитку розладів психіки та поведінки у результаті вживання опіоїдів. Скринінг має на меті виявлення осіб, які вживають опіоїди, визначення їх потреби в лікуванні та безпосередньо лікування та/або надання послуг зі зменшення шкоди.
2.2. Обов’язкові критерії якості
2. Скринінг на наявність психічних та поведінкових розладів внаслідок вживання опіоїдів проводять із застосуванням інструменту ВООЗ «АССИСТ» (додаток 1). Пацієнту повідомляють, що отримані від нього дані є конфіденційними і потрібні виключно для діагностики, профілактики та лікування.
3. У ЗОЗ, що надають первинну медичну допомогу, даний скринінг проводиться у плановому порядку всім дорослим, які звертаються за допомогою, не рідше одного разу на рік.
4. У закладах, що надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу, підставами для проведення скринінгу є наявність одного або декількох факторів, а саме: наявність ВГ В або С, ВІЛ-інфекції, ТБ, слідів від внутрішньовенних ін’єкцій, анамнестичних даних щодо вживання алкоголю або інших ПАР, будь-які інші психічні та поведінкові розлади.
5. У разі виявлення середнього ступеня ризику для здоров’я внаслідок вживання опіоїдів, пацієнту проводиться коротка інтервенція (додаток 2). У випадку високого ризику або підтвердження факту ін’єкційного вживання опіоїдів пацієнту проводиться коротка інтервенція (з обговоренням ризиків пов’язаних з ін’єкційним вживанням) та перенаправлення до ЗОЗ, що надають спеціалізовану допомогу щодо діагностики та лікування психічних та поведінкових розладів, пов’язаних з вживанням опіоїдів
Розділ 3. Стандарт діагностики гострої інтоксикації опіоїдами, синдрому залежності від опіоїдів та стану відміни від опіоїдів
3.1. Обґрунтування
Діагностика полягає у визначенні наявності гострої інтоксикації, пов’язаної із вживанням опіоїдів, визначенні наявності синдрому відміни від вживання опіоїдів та підтвердженні синдрому залежності від опіоїдів відповідно до визначених в МКХ-10 клінічних критеріїв.
3.2. Обов’язкові критерії якості
- Діагностика гострої інтоксикації опіоїдами передбачає декілька етапів:
1) попередній діагноз гострої інтоксикації опіоїдами встановлюється при наявності тріади основних клінічних симптомів: порушення свідомості (сонливість, ступор, сопор, кома), пригнічення дихання (зниження частоти нижче 10/хв), звуження зіниць. Екстрена медична допомога починається відразу після встановлення попереднього діагнозу.
2) остаточний діагноз встановлюється після отримання анамнестичних даних щодо нещодавнього вживання опіоїдів в дозі, що є досить високою для того, щоб могла бути пояснена інтоксикація.
3) диференційна діагностика з порушеннями свідомості іншої етіології (у тому числі інтоксикацією іншими ПАР) з використанням лабораторних та хіміко-токсикологічних методів проводиться у випадку неефективності екстрених лікувальних заходів (див. Розділ ІV).
- Після лікування стану інтоксикації проводиться скринінг на наявність розладів внаслідок вживання інших ПАР (додаток 1), діагностика залежності від опіоїдів (додатки 3, 4), та, у випадку її підтвердження, пропонується лікування залежності від опіоїдів.
- Для діагностики СВО та визначення його тяжкості використовуються критерії МКХ-10 (додаток 5) та діагностичний інструмент — клінічна шкала тяжкості синдрому відміни опіоїдів (COWS) (додаток 6).
- Після лікування СВО проводиться скринінг на наявність залежності від ПАР (додатки 3, 4), та, у випадку її підтвердження, пропонується лікування залежності від опіоїдів.
- У всіх пацієнтів проводиться комплексна оцінка стану, що включає:
1) поглиблений анамнез захворювання — досвід вживання всіх ПАР, а саме тривалість їх вживання, частоту, дозування, способи вживання та час, коли пацієнт вживав їх останній раз; попередні спроби лікування, які фактори призвели до рецидиву;
2) оцінку наявності інших психічних та поведінкових розладів (додаток 7);
3) виявлення супутніх захворювань, з особливою увагою на захворювання, які можуть виникати у результаті вживання ПАР (флебіти, абсцеси, інші ускладнення від ін’єкцій, бактеріальний ендокардит, тромбофлебіти тощо);
4) обстеження на інфекції, що передаються через кров (ВІЛ, ВГ В та С), ТБ згідно з відповідними стандартами медичної допомоги;
5) оцінку соціального статусу та соціальних проблем пов’язаних із вживанням опіоїдів та інші.
3.3. Бажані критерії якості
- Пацієнтам з гострою інтоксикацією опіоїдами, синдромом залежності від опіоїдів та станом відміни від опіоїдів проводиться обстеження на ІПСШ.
Розділ 4. Стандарт лікування гострої інтоксикації опіоїдами
4.1. Обґрунтування
Лікування гострої інтоксикації опіоїдами здійснюється за тяжкого ступеня, гостра інтоксикація опіоїдами легкого та середнього ступеня не потребує лікування. Лікування гострої інтоксикації опіоїдами тяжкого ступеня спрямоване на відновлення життєво важливих функцій пацієнта та запобігання його смерті.
4.2. Обов’язкові критерії якості
- Лікування гострої інтоксикації опіоїдами важкого ступеня починається негайно в ЗОЗ або за межами медичних закладів (працівниками екстреної медичної допомоги тощо) відповідно до наведених в додатку 8 алгоритмів.
- Лікування гострої інтоксикації опіоїдами включає два основні компоненти — введення специфічного антагоніста опіоїдів (налоксон) та підтримку дихання. Інші допоміжні методи лікування передозування включають: забезпечення прохідності дихальних шляхів, і, якщо показано, серцево-легеневу реанімацію.
- Строки лікування та спостереження за хворими з гострою інтоксикацією опіоїдами залежать від ПАР, яка призвела до гострої інтоксикації та тяжкості інтоксикації — від двох годин при неускладненому передозуванні опіоїдами до 24 годин у випадку передозування опіоїдами з довшим періодом дії, такими як метадон.
- Після стабілізації стану пацієнта, визначається, чи не була гостра інтоксикація опіоїдами суїцидальною спробою за допомогою Колумбійської шкали оцінки тяжкості суїцидальності (C-SSRS) (додаток 9), за результатами скринінгу вживаються заходи відповідно до кількості балів за шкалою.
Розділ 5. Стандарт лікування синдрому залежності від опіоїдів
5.1. Обґрунтування
Доведено, що лікування синдрому залежності від опіоїдів сприяє зниженню частоти вживання нелегальних опіоїдів, покращенню психічного та соматичного здоров’я, поліпшенню соціального функціонування та якості життя особи та її найближчого оточення.
Зважаючи на те, що залежність від опіоїдів є хронічним рецидивуючим захворюванням, лікування є комплексним та довгостроковим, і, у більшості випадків, триває пожиттєво. Повна відмова від нелегального та медичного вживання опіоїдів є можливою, але не головною лікувальною метою для більшості пацієнтів.
Методом вибору для лікування залежності від опіоїдів є довготривале медикаментозне лікування агоністами опіоїдів (ПТАО). Якщо виникає потреба досягнення повної абстиненції, проводиться медикаментозне лікування синдрому відміни (детоксикація, див. Розділ VI). Комбінація медикаментозного лікування з психосоціальними методами є доцільною і допомагає досягненню кращих лікувальних цілей.
5.2. Обов’язкові критерії якості
- Лікування синдрому залежності від опіоїдів здійснюється в ЗОЗ, відповідно до алгоритмів, затверджених у додатку 10.
- Спільно з пацієнтом розробляється індивідуальний комплексний план лікування, який базується на тяжкості захворювання, попередньому досвіді лікування, наявності коморбідних та супутніх захворювань, та враховує соціальні потреби пацієнта (додаток 11).
- Лікування розпочинається максимально швидко, бажано у перший день звернення пацієнта (при наявності діагнозу). Відсутність обстежень, зазначених у додатку 11, не може бути підставою для відмови від лікування залежності або його відстроченні.
- ПТАО здійснюється із використанням повних (метадону) або часткових агоністів (бупренорфіну гідрохлорид, можливо у комбінованій формі з налоксоном), та складається з трьох етапів: індукції, стабілізації та завершення лікування. Методика індукції залежить від препарату, що застосовується (додаток 12).
- При призначенні препаратів ПТАО враховуються потреби особливих груп пацієнтів (додаток 13).
- Після фази індукції починається основне підтримувальне лікування (етап стабілізації). Про завершення індукції свідчить те, що пацієнт перестає відчувати прояви СВО і протягом 24 годин після прийому останньої дози метадону чи бупренорфіну знаходиться у комфортному фізичному та психічному стані.
- Дозування для кожного пацієнта визначатися індивідуально відповідно до таких факторів: ефект від прийому препарату, наявність побічних ефектів, вживання інших ПАР, взаємодія з іншими лікарськими засобами, які впливають на метаболізм препаратів ПТАО. Корекція дози проводиться за потреби протягом індукції та під час стабілізації.
- Рекомендована середня добова доза метадону під час стабілізації становить від 80 до 120 мг (але може бути вищою чи нижчою). Дозування метадону коригується на 5-10 мг за один раз, але не частіше одного разу на три дні.
- Дози вище 150 мг на день, як правило, пов’язані із незначною додатковою перевагою, але підвищують ризик побічних ефектів. Рішення щодо необхідності підвищення дози більше 150 мг приймається індивідуально стосовно кожного пацієнта.
- Рекомендована середня доза бупренорфіну становить 8-16 мг/добу. Дозування бупренорфіну корегується на 2-8 мг за один раз.
- Лікування із використанням препаратів ПТАО відбувається за наступними режимами:
1) щоденна видача препарату для його прийому під наглядом медичного персоналу;
2) видача препарату для самостійного прийому в амбулаторних умовах. Рішення щодо видачі препаратів пацієнту для самостійного прийому приймається лікуючим лікарем з урахуванням критеріїв щодо видачі препаратів ПТАО для самостійного прийому, що затверджені відповідним наказом МОЗ України від 27.03.2012 року № 200 «Про затвердження Порядку проведення замісної підтримувальної терапії хворих з опіоїдною залежністю» та на основі балансу між ризиками та забезпеченням самостійності пацієнта. Оцінка таких ризиків здійснюється на основі аналізу факторів, визначених у додатку 14.
- Тестування на вживання ПАР під час лікування препаратами ПТАО відбувається відповідно до наказу Міністерства охорони здоров’я України, що затверджує порядок надання послуг ПТАО.
- Позитивні результати тестів на виявлення вживання ПАР пацієнтом, окрім тих речовин, які призначені лікуючим лікарем, є підставою для перегляду лікувальної тактики, що включає:
1) оцінку адекватності дозування для стабілізації стану пацієнта, включаючи аналіз вживання інших лікарських засобів, які можуть впливати на метаболізм препаратів ПТАО, зменшуючи їх концентрацію (недостатність дози);
2) оцінку наявності супутніх розладів (включаючи психічні);
3) проведення додаткових заходів, спрямованих на дотримання режиму лікування і прихильності до нього.
- Лікування завершується лише за свідомим, добровільним бажанням пацієнта, та рекомендоване лише за умови досягнення основних лікувальних цілей, а саме: припинення вживання нелегальних ПАР, нормалізації способу життя, стабілізації стану фізичного та психічного здоров’я, відновлення соціальних функцій. Спільно з пацієнтом, який вирішив припинити ПТАО, розробляється план завершення лікування (див. Розділ VI) та надається інформація, що лікування може бути поновлено за його бажанням.
- Недобровільне припинення лікування відбувається лише у випадках, визначених наказом МОЗ України від 27.03.2012 року № 200 «Про затвердження Порядку проведення замісної підтримувальної терапії хворих з опіоїдною залежністю».
- Пацієнт інформується щодо можливості отримання соціально-психологічних послуг та скеровується до місця їх надання.
- Зважаючи на високу частоту супутніх захворювань у пацієнтів з розладами внаслідок вживання опіоїдів, їм надається інтегрована допомога. Надавачі послуг з лікування розладів внаслідок вживання опіоїдів забезпечують отримання пацієнтами ключових послуг у своєму закладі або через перенаправлення (з обов’язковим отриманням зворотного зв‘язку) до інших закладів, які надають такі послуги. До ключових послуг відносяться: скринінг на туберкульоз, ВІЛ-інфекцію, вірусний гепатит С, інфекції що передаються статевим шляхом; моніторинг та лікування ВІЛ-інфекції; профілактика ВІЛ; амбулаторне лікування туберкульозу.
5.3. Бажані критерії якості
- Для підвищення ефективності лікування разом із медикаментозним лікуванням надається психосоціальна підтримка. Така підтримка включає: оцінку психологічних та соціальних потреб, підтримуюче консультування, залучення підтримки з боку близького оточення, направлення до соціальних служб. Серед методів використовуються структуровані інтервенції, які мають доведену ефективність: когнітивно-поведінкова терапія, мотиваційне інтерв’ю, заохочувальна терапія, сімейна терапія, профілактика рецидиву.
- Для пацієнтів, які мають ознаки, що можуть свідчити про подовжений інтервал QTc, а саме: наявність подовженого інтервалу QTc в анамнезі (з будь-яких причин), клінічні прояви подовженого інтервалу QTc або порушень серцевого ритму (непритомність, серцебиття, запаморочення), рекомендованим є проведення ЕКГ перед призначенням метадону. Відмова від проходження ЕКГ або відстрочення щодо її проходження не є підставою для відмови чи відстрочення початку лікування.
- Для детальної оцінки потреб пацієнта, оцінки тяжкості залежності та формування плану лікування проводиться визначення індексу тяжкості залежності із використанням опитувальника ASI (додаток 2).
Розділ 6. Стандарт лікування синдрому відміни опіоїдів (детоксикація)
6.1. Обґрунтування
Детоксикація має на меті позбавлення пацієнта від негативних фізіологічних та психологічних симптомів, пов’язаних із припиненням вживання опіоїдів, коли метою є повна абстиненція. Застосування детоксикації має невисоку ефективність у досягненні довгострокової абстиненції, тому лікування СВО повинно доповнюватись іншими довготривалими методами лікування та підтримки.
6.2. Обов’язкові критерії якості
- Лікування СВО здійснюється в ЗОЗ, відповідно до алгоритмів, затверджених у додатку 15.
- Препаратами першого вибору для проведення детоксикації є метадон або бупренорфін. Препаратами другого вибору є альфа-2 адренергічні агоністи (клонідін) у низьких дозуваннях. Під час детоксикації за необхідності призначається симптоматична терапія.
- Лікування проводиться під наглядом медичного персоналу, який здійснює контроль за прийомом доз ЛЗ.
- Лікування СВО здійснюється з урахуванням індивідуальних особливостей перебігу розладу та схем, затверджених у додатку 16.
- Після лікування СВО пацієнту пропонується лікування синдрому залежності від опіоїдів із використанням препаратів ПТАО та/або психосоціальна підтримка.
- Після завершення детоксикації, пацієнтів інформують про порядок дій у випадку передозування опіоїдами, зокрема про можливість використання налоксону та інструкцію для його медичного використання.
- Детоксикація не застосовується під час вагітності.
Розділ 7. Індикатори якості медичної допомоги
7.1. А) Кількість пацієнтів з позитивним скринінгом АССИСТ, які отримали коротку інтервенцію.
Індикатор впроваджується в пілотному режимі у визначених закладах.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів».
В) Зауваження щодо інтерпретації та аналізу індикатора. Індикатор характеризує якість проведення скринінгу на наявність психічних та поведінкових розладів внаслідок вживання опіоїдів у закладах всіх рівнів медичної допомоги. надання ПТАО у закладі, що включає аспекти пов’язані із адекватністю дозування препаратів, зручністю розташування та графіку роботи закладу, відношенням персоналу до пацієнтів, веденням супутніх захворювань, якістю психосоціального супроводу, тощо.
Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску. Бажаним рівнем індикатора є надання короткої інтервенції всім пацієнтам, в яких було виявлено середній або високий ступінь ризику для здоров’я внаслідок вживання опіоїдів.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають скринінг на розлади внаслідок вживання психоактивних речовин.
б) Дані надаються визначеними відповідальними особами у закладах, що надають скринінг, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології у ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які пройшли скринінг на наявність психічних та поведінкових розладів за допомогою інструменту АССИСТ протягом звітного періоду з результатом 4 або більше балів за шкалою «опіоїди».
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів зі знаменника, які отримали коротку інтервенцію згідно Стандарту.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках та абсолютних числах.
7.2. А) Кількість пацієнтів, які утримались в програмі ПТАО протягом 12 місяців після початку лікування.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів».
В) Зауваження щодо інтерпретації та аналізу індикатора. Індикатор комплексно характеризує якість надання ПТАО у закладі, що включає аспекти пов’язані із адекватністю дозування препаратів, зручністю розташування та графіку роботи закладу, відношенням персоналу до пацієнтів, веденням супутніх захворювань, якістю психосоціального супроводу тощо.
Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
Бажаним рівнем індикатора є утримання 75% або більше пацієнтів щонайменше протягом 12 місяців, але для коректної інтерпретації потрібно зважати на додаткові фактори, зокрема на тип лікувального закладу, рівень супутньої патології у пацієнтів, постачання препаратів, та інші.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають ПТАО.
б) Дані надаються визначеними відповідальними особами у закладах, що надають ПТАО, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки.
При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які почали отримували ПТАО протягом року, що передує звітному. Зі знаменника виключаються: пацієнти переведені до інших закладів менш ніж через 12 місяців після початку ПТАО; пацієнти переведені з інших закладів більше ніж через 12 місяців після початку ПТАО.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів зі знаменника, які отримували ПТАО у закладі через 12 місяців після початку лікування.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках.
7.3. А) Кількість пацієнтів ПТАО, які отримують рекомендовані дози препаратів ПТАО.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Індикатор є одним із основних чинників ефективності ПТАО та визначальним фактором утримання у лікуванні. Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
Бажаним рівнем індикатора є 90 та більше відсотків. Для коректної інтерпретації потрібно зважати на додаткові фактори, зокрема на кількість нових пацієнтів, тип лікувального закладу, рівень супутньої патології у пацієнтів, постачання препаратів, та інші.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають ПТАО.
б) Дані надаються визначеними відповідальними особами у закладах, що надають ПТАО, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які отримують ПТАО станом на звітну дату. Зі знаменника виключаються пацієнти, які знаходяться на етапі індукції (отримують лікування протягом 14 або менше днів) станом на звітну дату.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів, які отримують метадон у дозі 60 та більше мг на добу, або бупренорфін у дозі 8 та більше мг на добу.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках.
7.4. А) Кількість пацієнтів ПТАО, які пройшли скринінг на туберкульоз.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів» та Стандартів медичної допомоги «Туберкульоз».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Індикатор характеризує якість надання ПТАО у закладі, а саме аспекти пов’язані із веденням супутніх захворювань, якістю психосоціального супроводу, тощо.
Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску. Бажаним рівнем індикатора є 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають ПТАО.
б) Дані надаються визначеними відповідальними особами у закладах, що надають ПТАО, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які отримують ПТАО станом на звітну дату. Зі знаменника виключаються пацієнти, які проходять амбулаторне або стаціонарне лікування туберкульозу станом на звітну дату.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів, які пройшли скринінг на туберкульоз будь-яким методом визначеним в Стандартах медичної допомоги «Туберкульоз» (скринінгова анкета, променева діагностика, бактеріоскопія) протягом 6 місяців до звітної дати.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках.
7.5. А) Кількість пацієнтів ПТАО, які пройшли скринінг на ВІЛ.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів» та Порядку (протоколу) добровільного консультування і тестування на ВІЛ-інфекцію.
В) Зауваження щодо інтерпретації та аналізу індикатора. Індикатор характеризує якість надання ПТАО у закладі, а саме аспекти пов’язані із веденням супутніх захворювань, якістю психосоціального супроводу, тощо. Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску. Бажаним рівнем індикатора є 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають ПТАО.
б) Дані надаються визначеними відповідальними особами у закладах, що надають ПТАО, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які отримують ПТАО станом на звітну дату. Зі знаменника виключаються пацієнти, які мали підтверджений позитивний результат тестування на ВІЛ більш ніж за 6 місяців до звітної дати.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів, які пройшли скринінг на ВІЛ будь-яким методом, визначеним в Порядку добровільного консультування і тестування на ВІЛ-інфекцію (експрес-тестування, ІФА, тощо) протягом 6 місяців до звітної дати.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках.
7.6. А) Кількість пацієнтів ПТАО, які пройшли скринінг на вірусний гепатит С.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів» та Стандарту медичної допомоги «Вірусний гепатит С».
В) Зауваження щодо інтерпретації та аналізу індикатора. Індикатор характеризує якість надання ПТАО у закладі, а саме аспекти пов’язані із веденням супутніх захворювань, якістю психосоціального супроводу, тощо. Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску. Бажаним рівнем індикатора є 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають ПТАО.
б) Дані надаються визначеними відповідальними особами у закладах, що надають ПТАО, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які отримують ПТАО станом на звітну дату. Зі знаменника виключаються пацієнти, які мали підтверджений діагноз гострого або хронічного вірусного гепатиту С більш ніж за 12 місяців до звітної дати.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів зі знаменника, які пройшли скринінг на гепатит С будь-яким методом, визначеним в Стандарті медичної допомоги «Вірусний гепатит С» (експрес-тестування, ІФА, визначення РНК ВГС тощо) протягом 12 місяців до звітної дати.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках.
7.7. А) Кількість ВІЛ-позитивних пацієнтів ПТАО, які отримують АРТ.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів» та нового Клінічного протоколу із застосування антиретровірусних препаратів для лікування та профілактики ВІЛ-інфекції.
В) Зауваження щодо інтерпретації та аналізу індикатора. Індикатор характеризує якість надання ПТАО у закладі, а саме аспекти пов’язані із веденням супутніх захворювань, якістю психосоціального супроводу, тощо. Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску. Бажаним рівнем індикатора є 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають ПТАО.
б) Дані надаються визначеними відповідальними особами у закладах, що надають ПТАО, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які отримують ПТАО станом на звітну дату та мають підтверджений діагноз ВІЛ-інфекції.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів, які отримують антиретровірусне лікування станом на звітну дату.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках.
7.8. А) Кількість пацієнтів з СВО, яким було проведено детоксикацію.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів».
В) Зауваження щодо інтерпретації та аналізу індикатора. Індикатор характеризує якість та збалансованість видів допомоги, які надаються пацієнтам з розладами психіки та поведінки внаслідок вживання опіоїдів на рівні закладу.
Бажаним рівнем індикатора є 50% або менше пацієнтів, які отримали лише детоксикацію. Для коректної інтерпретації потрібно зважати на додаткові фактори, зокрема на тип лікувального закладу, наявність програми ПТАО, та психосоціальної підтримки.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають детоксикацію.
б) Дані надаються визначеними відповідальними особами у закладах, що надають детоксикацію, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: немає.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів зі знаменника, якім було розпочато протягом звітного періоду короткострокову детоксикацію згідно Стандарту.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках та абсолютних числах.
7.9. А) Кількість пацієнтів ПТАО, які пройшли скринінг на депресію.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Стандарту медичної допомоги «психічні та поведінкові розлади внаслідок вживання опіоїдів» та Уніфікованого клінічного протоколу медичної допомоги «Депресія».
В) Зауваження щодо інтерпретації та аналізу індикатора. Індикатор характеризує якість надання ПТАО у закладі, а саме аспекти
пов’язані із поліпшенням психічного здоров’я, якістю психосоціального супроводу, тощо. Цільовий (бажаний) рівень значення індикатора на етапі запровадження Стандарту не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску. Бажаним рівнем індикатора є 95%.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: усі заклади що надають ПТАО.
б) Дані надаються визначеними відповідальними особами у закладах, що надають ПТАО, до визначеного закладу обласного чи національного рівня.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги — автоматизована обробка.
ґ) Знаменник індикатора: кількість пацієнтів, які отримують ПТАО станом на звітну дату. Зі знаменника виключаються пацієнти, які отримують лікування антидепресантами.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
д) Чисельник індикатора: кількість пацієнтів, які пройшли скринінг на депресію за допомогою опитувальника PHQ-2 або PHQ-9 протягом 6 місяців до звітної дати.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о), Контрольна карта диспансерного нагляду (Форма № 030-1/о), або інша затверджена форма первинної медичної документації.
е) Значення індикатора наводиться у відсотках.
Перелік літературних джерел
- Порядок надання послуг з профілактики ВІЛ серед представників груп підвищеного ризику щодо інфікування ВІЛ, затверджений наказом МОЗ України від 12 липня 2019 року № 1606, зареєстрований в Мін’юсті України 02 серпня 2019 року за № 855/33826.
- Наказ Міністерства охорони здоров’я України від 11.05.2010 року № 388 «Про удосконалення діагностики ВІЛ-інфекції», зареєстрований в Мін’юсті України 9 липня 2010 року за № 499/17794.
- Стандарти охорони здоров’я при туберкульозі, затверджені наказом МОЗ України від 25.02.2020 року № 530 «Про затвердження стандартів охорони здоров’я при туберкульозі».
- Порядок проведення замісної підтримувальної терапії хворих з опіоїдною залежністю, затверджений наказом МОЗ України від 27.03.2012 року № 200, зареєстрований в Мін’юсті України 5 червня 2012 року за № 889/21201.
- Клінічна настанова Департаменту охорони здоров’я (Commonwealth Department of Health) Австралії 2014 року «National Guidelines for MedicationAssisted Treatment of Opioid Dependence».
- Practice Guideline For The Treatment of Patients With Substance Use Disorders. Second Edition. American Psychiatry Association, 2010 (Acute Intoxication).
- International Standards for the Treatment of Drug Use Disorders. Commission on Narcotic Drugs, 2016.
- Drug and Alcohol Withdrawal Clinical Practice Guidelines — NSW. Centre for Population Health, 2008.
- Clinical Guidelines for Withdrawal Management and Treatment of Drug Dependence in Closed Settings — World Health Organization, 2009.
- Guidelines for identification and management of substance use and substance use disorders in pregnancy, WHO, 2014.
- UNODC/WHO International Standards for the Treatment of Drug Use Disorders, 2020.
- Columbia-Suicide Severity Rating Scale (C-SSRS), SAMHSA.
Додаток 1
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 1 Розділу ІI)
АССИСТ*
Скринінговий профілактичний інструмент (опитувальник) щодо вживання психоактивних речовин
Інтерв’юер ПІБ: _____________________
Пацієнт ПІБ: _____________________
Дата: _____________________
Вступ (текст звернення представника закладу до пацієнта/пацієнтки)
Дякуємо Вам за участь у цьому короткому інтерв’ю, що охоплює вживання алкоголю, тютюнових виробів та інших наркотичних речовин. Я збираюся поставити Вам декілька питань, що стосуються Вашого досвіду вживання цих речовин протягом всього вашого життя, у тому числі і за останні три місяці.
Ці речовини можуть застосовуватися різними шляхами: куріння, ковтання, нюхання, вдихання, введення у вигляді ін’єкцій або вживатися в пігулках (покажіть карту наркотиків). Деякі з цих речовин можуть призначатися лікарем (наприклад, транквілізатори або знеболюючі).
У цьому інтерв’ю ми не враховуємо препарати, призначені Вашим лікарем. Проте, якщо Ви вживаєте такі препарати не за призначенням лікаря, або вживаєте їх частіше, або у вищій дозі, ніж було призначено, — будь ласка, скажіть мені про це.
Оскільки ми цікавитимемося вживанням Вами заборонених до поширення наркотиків, пам’ятайте про те, що отримана від Вас інформація такого роду залишиться суто конфіденційною.
Бланк А
Питання № 1 (На подальших візитах звіряйте поточні відповіді пацієнта з відповідями на 1-е питання під час 1-го візиту. Будь-які відмінності у відповідях мають бути досліджені)
| Протягом Вашого життя чи приймали Ви будь-коли наступні речовини? (без призначення лікаря) | Ні | Так |
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн тощо) | 0 | 3 |
| б. Алкогольні напої (вино, горілка, пиво та інші) | 0 | 3 |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) | 0 | 3 |
| г. Кокаїн (кокс, крек та інші) | 0 | 3 |
| д. Амфетаміни (екстазі та інші психостимулятори) | 0 | 3 |
| е. Інгалянти (клей, бензин, нітросполучення та інші) | 0 | 3 |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) | 0 | 3 |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) | 0 | 3 |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) | 0 | 3 |
| и. Інші речовини — які конкретно: | 0 | 3 |
Якщо всі відповіді негативні — спробуйте поставити наступне питання: «Навіть коли вчилися в школі?»
Якщо на кожен пункт була дана відповідь «Ні» — припиніть інтерв’ю. У разі відповіді «Так» в будь-якому з пунктів, поставте 2-е питання по кожній відміченій речовині.
Питання № 2
| За останні три місяці, як часто Ви вживали відмічені Вами речовини (Перша речовина, друга та інші)? | Ніколи | 1 раз або двічі | Раз у місяць | Раз у тиждень | Щодня або майже щодня |
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн та інші) | 0 | 2 | 3 | 4 | 6 |
| б. Алкогольні напої (вино, горілка, пиво та інші) | 0 | 2 | 3 | 4 | 6 |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) | 0 | 2 | 3 | 4 | 6 |
| г. Кокаїн (кокс, крек та інші) | 0 | 2 | 3 | 4 | 6 |
| д. Амфетаміни (екстазі та інші психостимулятори) | 0 | 2 | 3 | 4 | 6 |
| е. Інгалянти (клей, бензин, нітросполучення та інші) | 0 | 2 | 3 | 4 | 6 |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) | 0 | 2 | 3 | 4 | 6 |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) | 0 | 2 | 3 | 4 | 6 |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) | 0 | 2 | 3 | 4 | 6 |
| и. Інші речовини — які конкретно: | 0 | 2 | 3 | 4 | 6 |
Якщо в кожному з пунктів 2-го питання відмічено «Ніколи» — продовжуйте з 6-го питання.
Якщо будь-яка з речовин, перерахованих в 2-му питанні, вживалася в попередні три місяці, — продовжуйте відповідати на 3, 4, 5 питання для кожної з відмічених речовин.
Питання № 3
| За останні три місяці, як часто Ви відчували надмірно сильний потяг спожити речовину (Перша речовина, друга та інші)? | Ніколи | 1 раз або двічі | Раз у місяць | Раз у тиждень | Щодня або майже щодня |
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн та інші) | 0 | 3 | 4 | 5 | 6 |
| б. Алкогольні напої (вино, горілка, пиво та інші) | 0 | 3 | 4 | 5 | 6 |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) | 0 | 3 | 4 | 5 | 6 |
| г. Кокаїн (кокс, крек та інші) | 0 | 3 | 4 | 5 | 6 |
| д. Амфетаміни (екстазі та інші психостимулятори) | 0 | 3 | 4 | 5 | 6 |
| е. Інгалянти (клей, бензин, нітросполучення та інші) | 0 | 3 | 4 | 5 | 6 |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) | 0 | 3 | 4 | 5 | 6 |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) | 0 | 3 | 4 | 5 | 6 |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) | 0 | 3 | 4 | 5 | 6 |
| и. Інші речовини — які конкретно: | 0 | 3 | 4 | 5 | 6 |
Питання № 4
| За останні три місяці, як часто вживання Вами речовини призводило до проблем зі здоров’ям, із людьми, які Вас оточують, із законом або фінансами? | Ніколи | 1 раз або двічі | Раз у місяць | Раз у тиждень | Щодня або майже щодня |
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн та інші) | 0 | 4 | 5 | 6 | 7 |
| б. Алкогольні напої (вино, горілка, пиво та інші) | 0 | 4 | 5 | 6 | 7 |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) | 0 | 4 | 5 | 6 | 7 |
| г. Кокаїн (кокс, крек та інші) | 0 | 4 | 5 | 6 | 7 |
| д. Амфетаміни (екстазі та інші психостимулятори) | 0 | 4 | 5 | 6 | 7 |
| е. Інгалянти (клей, бензин, нітросполучення та інші) | 0 | 4 | 5 | 6 | 7 |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) | 0 | 4 | 5 | 6 | 7 |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) | 0 | 4 | 5 | 6 | 7 |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) | 0 | 4 | 5 | 6 | 7 |
| и. Інші речовини — які конкретно: | 0 | 4 | 5 | 6 | 7 |
Питання № 5
| За останні три місяці як часто Вам не вдавалося зробити те, що зазвичай Ви робите, через вживання речовин (Перша речовина, друга та інші) | Ніколи | 1 раз або двічі | Раз у місяць | Раз у тиждень | Щодня або майже щодня |
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн та інші) | 0 | 5 | 6 | 7 | 8 |
| б. Алкогольні напої (вино, горілка, пиво та інші) | 0 | 5 | 6 | 7 | 8 |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) | 0 | 5 | 6 | 7 | 8 |
| г. Кокаїн (кокс, крек та інші) | 0 | 5 | 6 | 7 | 8 |
| д. Амфетаміни (екстазі та інші психостимулятори) | 0 | 5 | 6 | 7 | 8 |
| е. Інгалянти (клей, бензин, нітросполучення та інші) | 0 | 5 | 6 | 7 | 8 |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) | 0 | 5 | 6 | 7 | 8 |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) | 0 | 5 | 6 | 7 | 8 |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) | 0 | 5 | 6 | 7 | 8 |
| и. Інші речовини — які конкретно: | 0 | 5 | 6 | 7 | 8 |
Задайте 6 і 7 запитання відносно кожної речовини, відміченої в 1-му запитанні
Питання № 6
| Чи висловлював будь-хто з Ваших друзів або родичів побоювання з приводу вживання Вами речовин (Перша речовина, друга та інші)? | Ні, ніколи | Так, за останні три місяці | Так, та не за останні три місяці |
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн та інші) | 0 | 6 | 3 |
| б. Алкогольні напої (вино, горілка, пиво та інші) | 0 | 6 | 3 |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) | 0 | 6 | 3 |
| г. Кокаїн (кокс, крек та інші) | 0 | 6 | 3 |
| д. Амфетаміни (екстазі та інші психостимулятори) | 0 | 6 | 3 |
| е. Інгалянти (клей, бензин, нітросполучення та інші) | 0 | 6 | 3 |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) | 0 | 6 | 3 |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) | 0 | 6 | 3 |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) | 0 | 6 | 3 |
| и. Інші речовини — які конкретно: | 0 | 6 | 3 |
Питання № 7
| Чи бували у Вас будь-коли невдалі спроби контролювати вживання, знизити дозу або зовсім припинити вживання речовини (Перша речовина, друга та інші)? | Ні, ніколи | Так, за останні три місяці | Так, та не за останні три місяці |
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн та інші) | 0 | 6 | 3 |
| б. Алкогольні напої (вино, горілка, пиво та інші) | 0 | 6 | 3 |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) | 0 | 6 | 3 |
| г. Кокаїн (кокс, крек та інші) | 0 | 6 | 3 |
| д. Амфетаміни (екстазі та інші психостимулятори) | 0 | 6 | 3 |
| е. Інгалянти (клей, бензин, нітросполучення та інші) | 0 | 6 | 3 |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) | 0 | 6 | 3 |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) | 0 | 6 | 3 |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) | 0 | 6 | 3 |
| и. Інші речовини — які конкретно: | 0 | 6 | 3 |
Питання № 8
| Чи вводили Ви будь-коли собі наркотики ін’єкційно? (БЕЗ ПРИЗНАЧЕННЯ ЛІКАРЯ) | Ні, ніколи | Так, за останні 3 місяці | Так, не за останні три місяці | |
| 0 | 2 | 1 | ||
Примітка: Пацієнтки, які вводили собі наркотики ін’єкційно за останні три місяці, мають бути опитані про частоту і дозування ін’єкцій протягом цього періоду для визначення групи ризику
| Частота ін’єкцій | Тип інтервенції |
| Раз на тиждень або рідше або менш ніж три дні поспіль | Коротка профілактична інтервенція, включаючи роботу з «бланком ін’єкційного ризику» |
| Частіше ніж раз на тиждень або три і більше днів поспіль | Подальший аналіз міри залежності та інтенсивності лікування з лікарем- наркологом* |
Як визначається міра залежності від певної наркотичної речовини? Для кожної наркотичної речовини (від а. до и.) підсумовуйте бали, отримані по питаннях 2, 3, 4, 5, 6, 7 (перше і восьме питання в даний підрахунок не включаються). Наприклад, набрані бали для канабіса підраховуються таким чином: В2в + В3в + В4в + В5в + В6в + В7в =
Примітка: у 5-му питанні бали для тютюнових виробів не підраховувалися, т.ч. підрахунок буде наступним: В2a + В3a + В4a + В6a + В7a.
Тип інтервенції визначається ступінню залежності пацієнта від певної наркотичної речовини
| Кількість набраних балів | Інтервенції не потребує | Потребує короткострокової інтервенції | Потребує інтенсивнішої терапії | |
| а. Тютюн | 0–3 | 4–26 | 27 + | |
| б. Алкоголь | 0–10 | 11–26 | 27 + | |
| в. Каннабіс | 0–3 | 4–26 | 27 + | |
| г. Кокаїн | 0–3 | 4–26 | 27 + | |
| д. Амфетаміни | 0–3 | 4–26 | 27 + | |
| е. Інгалянти | 0–3 | 4–26 | 27 + | |
| є. Заспокійливі | 0–3 | 4–26 | 27 + | |
| ж. Галюциногени | 0–3 | 4–26 | 27 + | |
| з. Опіати | 0–3 | 4–26 | 27 + | |
| і. Інші речовини | 0–3 | 4–26 | 27 + |
Примітка: *Подальший аналіз міри залежності і більш інтенсивне лікування можуть бути здійснені лікарем — наркологом.
Б. Бланк відповідей пацієнта
Бланк відповідей — психоактивні речовини
| а. Тютюнові вироби (сигарети, сигари, жувальний тютюн та інші) |
| б. Алкогольні напої (пиво, вино, горілка та інші) |
| в. Каннабіс (марихуана, гашиш, план, анаша та інші) |
| г. Кокаїн (кокс, крек та інші) |
| д. Амфетаміни (екстазі та інші психостимулятори) |
| е. Інгалянти (клей, бензин, нітросполучення та інші) |
| є. Заспокійливі або снодійні (сібазон, седуксен, валіум та інші) |
| ж. Галюциногени (ЛСД, гриби, блекота та інші) |
| з. Опіати (героїн, морфін, метадон, кодеїн та інші) |
| и. Інші речовини — які конкретно: |
Бланк відповідей (питання 2–5)
Ніколи: не вживала/вживав за останні 3 місяці
Один раз або двічі: 1 або 2 рази за останні 3 місяці
Щомісячно: від 1 до 3 разів на місяць
Щотижня: від 1 до 4 разів на тиждень
Щодня або майже щодня: 5–7 разів на тиждень
Бланк відповідей (питання 6–8)
Ні, ніколи
Так. Але не за останні 3 місяці
Так. Протягом останніх 3 місяців
В. Бланк зворотнього зв’язку пацієнта
П.І.Б.: ____________________________ Дата _____________________
Міра залежності від психоактивної речовини
| Психоактивна речовина | Бали | Міра ризику |
| а. Тютюн |
0–3 4–26 27 + |
низька середня висока |
| б. Алкоголь | 0–3
4–26 27 + |
низька
середня висока |
| в. Каннабіс | 0–3
4–26 27 + |
низька середня висока |
| г. Кокаїн | 0–3
4–26 27 + |
низька
середня висока |
| д. Амфетаміни | 0–3
4–26 27 + |
низька середня
висока |
| е. Інгалянти | 0–3
4–26 27 + |
низька середня висока |
| є. Заспокійливі | 0–3
4–26 27 + |
низька середня
висока |
| ж. Галюциногени | 0–3
4–26 27 + |
низька середня висока |
| з. Опіати | 0–3
4–26 27 + |
низька
середня висока |
| и. Інші речовини | 0–3
4–26 27 + |
низька середня
висока |
Що означають Ваші бали?
| Низькі | – | Ризик для здоров’я (та інших проблем) від вживання Вами психоактивних речовин — незначний |
| Середні | – | Ви ризикуєте здоров’ям (і появою інших проблем) через вживання Вами психоактивних речовин |
| Високі | – | Ви — в групі високого ризику і маєте сформовану залежність та безліч серйозних проблем (із здоров’ям, людьми, які Вас оточують, фінансами, законом та ін.) через вживання наркотиків. |
Чи стурбовані Ви через вживання Вами психоактивних речовин?
| а. тютюн | Ризик появи у Вас наведених нижче ускладнень | Низький | Середній | Високий |
| Куріння тютюнових виробів пов’язане з: | (позначте) | |||
Передчасним старінням, зморшкуватою шкірою
Інфекційними захворюваннями дихальних шляхів та астми
Підвищеним тиском та діабетом
Інфекційними захворюваннями дихальних шляхів, алергії та астми у дітей курця
Викиднями, передчасними пологами, низькою вагою новонароджених в тих жінок, які курять під час вагітності
Хворобою нирок
Хронічними обструктивними захворюваннями легенів
Хворобами серця, інсультами, захворюваннями судин
Хворобами серця, інсультами, захворюваннями судин
Онкологічними захворюваннями
| б. алкоголь | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне зловживання алкоголем пов’язане з: | (позначте) | |||
Похміллям, агресивною і запальною поведінкою, нещасними випадками і травмами
Зниженням сексуальної потенції, передчасним старінням
Проблемами із травленням, виразками, запаленням підшлункової залози, високим тиском крові
Тривогою і депресією, самогубством, порушенням спілкування, фінансовими і професійними проблемами
Погіршенням пам’яті і здатності вирішувати життєві проблеми
Захворюваннями мозку новонароджених у жінок, які вживають алкоголь під час вагітності
Інсультами, поступовим пошкодженням мозку, м’язовими і нервовими розладами
Хворобами печінки і підшлункової залози
Онкологічними захворюваннями
Відповідно до наказу Інструкції про профілактичний наркологічний огляд та його обов’язкові обсяги, затвердженої наказом МОЗ України від 28 листопада 1997 року, зареєстрованого в Мін’юсті України від 11 грудня 1997 року за №586/2390 одна стандартна доза алкоголю приблизно дорівнює 10 г абсолютного етилового спирту, тобто 1 стандартна доза містить: 330 мл пива, 100 мл вина, 25 мл горілки чи коньяку.
| в. каннабіс | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне вживання препаратів конопель пов’язане з: | (позначте) | |||
Порушеннями уваги та мотивації
Тривогою, маревними розладами, панікою, депресією
Погіршенням запам’ятовування і здатності вирішувати життєві проблеми
Підвищенням тиску крові
Астмою, бронхітом
Психозами у разі схильності до шизофренії
Хворобами серця і хронічними обструктивними захворюваннями легенів
Онкологічними захворюваннями
| г. кокаїн | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне вживання кокаїну пов’язане з: | (позначте) | |||
Порушеннями сну, серцебиттям, головним болем, зниженням ваги
Відчуттям оніміння кінцівок, липкої шкіри, розчосами та подряпинами
Нещасними випадками і травмами, фінансовими проблемами
Порушеннями мислення
Коливаннями настрою — тривогою, депресією або манією
Агресивністю і мареннями
Вираженим потягом до наркотика, хронічним стресом
Психозами унаслідок вживання високих доз
Раптовою смертю внаслідок захворювань серця
| д. амфетаміни | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне вживання амфетамінів пов’язане з: | (позначте) | |||
Порушеннями сну, втратою апетиту і зниженням ваги, зневодненням
Судомами м’язів обличчя, головним болем, біллю в м’язах
Коливаннями настрою — тривогою, депресією, збудженням, манією, панікою, параноєю
Тремтінням в тілі, порушенням ритму серця, задухою
Нападами люті та агресії
Психозами унаслідок вживання високих доз
Постійним пошкодженням мозкових клітин
Хворобами печінки, мозковими кровотечами, інколи — раптовою смертю (екстазі)
| е. інгалянти | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне вживання інгалянтів пов’язане з: | (позначте) | |||
Запамороченнями і галюцинаціями, постійною сонливістю, порушенням орієнтування, погіршенням зору
Симптомами застуди, синуситами, носовими кровотечами
Порушеннями травлення, виразками шлунку
Нещасними випадками та травмами
Втратою пам’яті, затьмаренням свідомості, депресіями, агресивністю
Порушеннями координації, сповільненою реакцією, гіпоксією
Деліріозними розладами свідомості, судомами, комою, пошкодженнями внутрішніх органів (серця, легень, печінки, нирок)
Смертю від серцевої недостатності
| є. заспокійливі | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне вживання седативних пов’язане з: | (позначте) | |||
Постійною сонливістю, запамороченнями і затьмареннями свідомості
Послабленням концентрації уваги і запам’ятовування
Нудотою, головним болем, нестійкою ходою
Порушеннями сну
Тривогою і депресією
Швидким зростанням толерантності і появою залежності незабаром після початку вживання
Важкою абстиненцією
Передозуванням і смертю в разі одночасного вживання з алкоголем, опіатами або іншими заспокійливими засобами.
| ж. галюциногени | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне вживання галюциногенів пов’язане з: | (позначте) | |||
Галюцинаціями (приємними або неприємними) — зоровими, звуковими, тактильними, сенсорними
Порушеннями сну
Нудотою і блюванням
Прискоренням серцебиття і підвищенням тиску крові
Коливаннями настрою
Тривогою, панікою, маревними розладами
Нав’язливими спогадами
Погіршенням перебігу психічних розладів
| з. опіати | Ризик появи у Вас нижче наведених ускладнень | Низький | Середній | Високий |
| Регулярне вживання опіатів пов’язане з: | (позначте) | |||
Нудотою і блюванням, свербінням шкіри
Сонливістю
Закрепами, захворюваннями зубів
Погіршенням концентрації уваги і запам’ятовуванням
Зниженням сексуального потягу, імпотенцією
Порушеннями міжособового спілкування
Фінансовими і професійними проблемами, порушень закону
Швидким зростанням толерантності і появою залежності, важкою абстиненцією
Передозуванням і смертю від дихальної недостатності
Г. Бланк ін’єкційного ризику
Інформація для пацієнта
Введення наркотиків в ін’єкціях значно підсилює шкоду, що наносить організму їх вживання. Ця шкода надходить через:
Наркотичну речовину:
при ін’єкційному шляху прийому наркотику значно зростають шанси виникнення залежності;
якщо Ви вводите амфетаміни або кокаїн — значно зростають шанси розвитку психозу;
якщо Ви вводите героїн або інші седативні — значно зростають шанси передозування;
Процес ін’єкції:
роблячи ін’єкції, Ви пошкоджуєте свою шкіру і вени, інфікуєте їх;
ін’єкції призводять до формування рубців і шрамів, синців, набряків, абсцесів і виразок;
вени втрачають еластичність і починають спадатися;
ін’єкції наркотика в судини шиї призводять до інсульту;
Спільне використання засобів для ін’єкцій:
При спільному використанні голок і шприців (а також ложок, фільтрів та ін.) зростає загроза захворювання і поширення таких вірусних інфекцій, як Гепатит В, Гепатит C і ВІЛ. Аби уникнути означених вище ускладнень — краще взагалі ніколи не робити ін’єкцій.
Якщо Ви все ж таки вживаєте наркотики в ін’єкціях:
використовуйте завжди чисте (стерильне) устаткування (наприклад, голки і шприци, ложки, фільтри та ін.);
використовуйте завжди лише нові голки і шприци;
використовуйте лише своє особисте обладнання для приготування наркотику і ін’єкцій, ні з ким його не поділяйте;
місце приготування і введення наркотику має бути завжди чистим;
ретельно мийте свої руки;
обробляйте місце ін’єкції;
кожного разу змінюйте місце ін’єкції;
робіть ін’єкції повільно;
використані голки і шприци кладіть в окремий контейнер і викидайте їх в призначених місцях.
Якщо Ви вживаєте стимулятори (амфетаміни або кокаїн) — наступні кроки знизять ризик розвитку у вас психозу:
уникайте ін’єкцій і паління наркотику;
уникайте щоденного вживання наркотику;
Якщо Ви вживаєте наркотики-депресанти (наприклад, героїн) — наступні кроки знизять ризик розвитку у вас передозування:
уникайте паралельного вживання інших наркотиків, особливо седативних або алкоголю;
використовуйте невелику к кількість наркотик, завжди робіть «пробу» нового наркотику;
намагайтеся, аби поруч завжди хтось знаходився під час ін’єкції;
уникайте ін’єкцій в таких місцях, де Вас буде важко знайти в разі передозування;
завжди тримайте при собі телефонні номери «Швидкої допомоги».
*Усі спеціалісти, залучені до проведення скринінгу мають пройти відповідне навчання для забезпечення ефективності скринінгової програми.
Додаток 2
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 4 Розділу ІI)
Коротка інтервенція, спрямована на скорочення вживання ПАР, доступна за посиланням:
Індекс тяжкості залежності розміщено за посиланням:
Додаток 3
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 3 Розділу ІІI)
Скринінг симптомів залежності відповідно до МКХ-10 (ICD-10 Checklist)
Наступні питання стосуються Вашого споживання опіоїдів (героїн, екстракт макової соломки — «ширка», дезоморфін — «крокодил», препарати, що містять кодеїн, морфін, трамадол тощо). Щирі відповіді допоможуть Вашому лікарю вибрати правильне і необхідне для Вас лікування.
| Питання | Відповідь | |
| 1. Чи було у Вас сильне бажання або виражений потяг («тяга») до вживання наркотику | Так | Ні |
| 2. Чи вважали Ви, що Вам важко або неможливо контролювати споживання наркотику | Так | Ні |
| 3. Чи виникали у Вас симптоми відміни («ломки»), якщо Ви припиняли вживати наркотик? | Так | Ні |
| 4. Чи доводилося Вам приймати наркотик, щоб позбутися симптомів відміни («ломки»)? | Так | Ні |
| 5. Чи помічали Ви, що для досягнення того ж ефекту потрібно приймати дози більше, ніж раніше (толерантність)? | Так | Ні |
| 6. Чи відзначаєте Ви, що з часом Ви перестали урізноманітнити характер вживання наркотику? | Так | Ні |
| 7. Чи помітили Ви, що стали все більше і більше нехтувати своїми колишніми інтересами на користь прийому наркотиків? | Так | Ні |
| 8. Відзначали Ви, що споживання наркотиків шкодить Вам психологічно або фізично? | Так | Ні |
| 9. Продовжували Ви приймати наркотики незважаючи на явні шкідливі наслідки, пов’язані з їх прийомом? | Так | Ні |
| 10. Як довго тривають проблеми, пов’язані з наркотиками? | ||
| а. в роках | ||
| в. в місяцях | ||
Діагноз залежності має бути встановлений, якщо 3 або більше симптомів, що відмічені номерами 1, 2, 3, 5, 7 і 9, присутні.
Додаток 4
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 2 Розділу ІІI)
Ознаки синдрому залежності від опіоїдів
Три або більше ознак з числа таких проявів повинні виникати одночасно протягом як мінімум 1 місяця або, якщо вони зберігаються на більш короткі періоди, періодично повторюватися протягом 12 місяців:
- сильне бажання або відчуття нав’язливого потягу до прийому речовини;
- порушена здатність контролювати прийом речовини (початок та закінчення вживання або прийняту дозу), про що свідчать споживання речовини у більшій кількості або протягом більшого періоду часу, ніж був намір, або постійне бажання чи безуспішні спроби скоротити прийом речовини або контролювати її вживання;
- фізіологічний стан відміни, що розвивається при прийнятті чи скороченні прийому речовини, про що свідчить синдром відміни, притаманний для цієї речовини, або використання такої ж (або схожої) речовини з метою полегшення чи попередження синдрому відміни;
- ознаки організації толерантності щодо дії речовини, такі як: явне послаблення ефекту при безперервному регулярному прийомі однієї і тієї ж дози речовини або значне підвищення дози, необхідної для досягнення бажаного ефекту, або такої, що викликає інтоксикацію;
- постійна стурбованість вживанням речовини, що проявляється у тому, що заради вживання речовини нехтуються важливі альтернативні витоки отримання задоволення та інші інтереси, або в тому, що витрачається надзвичайно велика кількість часу на діяльність, пов’язану з отриманням та прийомом речовини, а також на відновлення після наслідків її вживання;
- стійке вживання речовини всупереч ясним доказам шкідливих наслідків, яке проявляється у тому, що особа продовжує вживати речовину навіть, якщо вона інформована щодо природи і ступеня шкоди.
Додаток 5
до Стандартів медичної допомоги
«Психічні та поведінкові розлади
внаслідок вживання опіоїдів»
(пункт 3 Розділу ІІI)
Клінічні критерії синдрому відміни опіоїдів
- Чіткі дані про недавнє припинення прийому або зниження доз опіоїдів після періодичного вживання цієї речовини протягом тривалого часу та/або у високих дозах.
- Будь-які три ознаки з числа таких:
1) сильне бажання прийняти опіоїдну речовину;
2) ринорея або чхання;
3) сльозотеча;
4) м’язовий біль або судоми;
5) абдомінальні судоми;
6) нудота або блювота;
7) діарея;
8) розширення зіниць, пілоерекція («гусяча шкіра») або періодичний озноб;
9) тахікардія та/або гіпертензія;
10) позіхання;
11) неспокійний сон та безсоння.
- Симптоми не обумовлені медичним розладом, що не має відношення до вживання опіоїдної речовини, і не можуть бути пояснені іншим психічним або поведінковим розладом.
Додаток 6
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 3 Розділу ІІI)
Клінічна шкала тяжкості синдрому відміни опіоїдів (COWS)
У кожному пункті обведіть кружечком число, яке найкраще описує відповідні ознаки та симптоми у пацієнта. Ставте оцінку лише за наявності очевидного зв’язку цієї ознаки або симптому із відміною опіоїдів. Наприклад, якщо частота серцевих скорочень підвищилася тому, що пацієнт безпосередньо перед оцінкою бігав, не потрібно ставити додаткові бали за це.
Дата:___________
Час:____________
Опитувальник тяжкості синдрому відміни опіоїдів (COWS)
| Частота пульсу в спокійному стані (рахуйте кількість ударів на хвилину): Пульс потрібно міряти після того, як пацієнт протягом хвилини спокійно сидів або лежав
0 — частота пульсу складає 80 ударів або менше 1 — частота пульсу від 81 до 100 2 — частота пульсу від 101 до 120 4 — частота пульсу вище за 120 |
||||
| Пітніння: Протягом останніх півгодини, не через температуру у приміщенні або фізичну активність пацієнта
0 — пацієнт не повідомляє про припливи ознобу або жару 1 — суб’єктивне повідомлення про припливи ознобу або жару 2 — почервоніння (приплив крові) або помітне вологість обличчя 3 — крапельки поту на лобі або на обличчі 4 — піт стікає з обличчя |
||||
| Неспокійний стан: Спостереження під час оцінки температури або діяльності пацієнта
0 — пацієнт може сидіти спокійно 1 — пацієнт повідомляє, що йому важко сидіти спокійно, але він може 3 — часті або недоречні рухи ногами/руками 5 — пацієнт не може сидіти спокійно більше за декілька секунд |
||||
| Розмір зіниць:
0 — зіниці звужені або нормальних розмірів для кімнатного освітлення 1 — зіниці, можливо, ширше, ніж зазвичай при кімнатному освітленні 2 — зіниці помірно розширені 5 — зіниці розширені настільки, що можна бачити лише край райдужно оболонки |
||||
| Біль у кістках і суглобах: Якщо у пацієнта були такі болі раніше, бали потрібно ставити лише за додаткові болі, що пов’язані з відміною опіоїдів
0 — немає 1 — м’який генералізований дискомфорт 2 — пацієнт повідомляє про сильний генералізований біль у суглобах/м’язах 4 — пацієнт потирає суглобу або м’язи та не може спокійно сидіти через дискомфорт |
||||
| Нежить або сльозотеча: Що не викликані симптомами застуди або алергічними реакціями
0 — немає 1 — у пацієнта закладено ніс або незвичайно вологі очі 2 — виділення з носа або сльозотеча 4 — постійне виділення з носа або сльози течуть по щоках |
||||
| Розлади шлунково-кишкового тракту:
За останні півгодини 0 — немає симптомів розладів ЖКТ 1 — спазми у шлунку 2 — нудота або рідкий стілець 3 — блювота або пронос 5 — багаторазові епізоди проносу або блювоти |
||||
| Тремор: Спостереження за витягнутими руками
0 — тремтіння немає 1 — тремтіння можна відчути, але воно непомітне 2 — помітне легке тремтіння 4 — сильне тремтіння або посмикування м’язів |
||||
| Позіхання: Спостереження протягом оцінки
0 — позіхання немає 1 — пацієнт позіхає один-два рази протягом спостереження 2 — пацієнт позіхає три або більше разів протягом спостереження 4 — пацієнт позіхає декілька разів на хвилину |
||||
| Тривога або дратівливість:
0 — немає 1 — пацієнт повідомляє про наростання дратівливості або страху 2 — пацієнт явно роздратований або знаходиться у стані патологічного страху 4 — пацієнт настільки роздратований або знаходиться у такому стані патологічного страху, що йому важко брати участь в оцінці |
||||
| «Гусяча шкіра»:
0 — шкіра гладенька 3 — пілоерекцію шкіри можна відчути на дотик або на руках піднімається волосся 5 — пілоерекція є дуже помітною |
||||
| Загальний бал є сумою балів за всі 11 ознак. |
Тяжкість синдрому відміни опіоїдів
| Шкала | Тяжкість синдрому відміни опіоїдів | |
| 5–12 | – | легкий синдром відміни опіоїдів; |
| 13–24 | – | помірний; |
| 25–36 | – | помірно тяжкий; |
| більше за 36 балів | – | тяжкий синдром відміни. |
Додаток 7
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 4 Розділу ІІI)
Скринінг на наявність інших психічних розладів
У осіб, які вживають опіоїди, поширеними є й інші коморбідні психічні розлади, тому оцінку на наявність депресії, тривожних розладів, розладів особистості та посттравматичних стресових розладів слід здійснювати як на початку лікування, так і регулярно під час лікування.
Скринінг на наявність інших психічних розладів включає:
оцінку поточного ризику та безпеки, включаючи ризик для себе та інших, та можливість піклуватися про себе,
збір інформації щодо встановленого раніше діагнозу психічного розладу, лікування або госпіталізації та результату лікування. Важливим є питання зв’язку проявів психічного розладу та вживання речовин.
оцінку поточних симптомів (з використанням скринінг-інструментів),
історію травми (наприклад, фізичне або сексуальне насильство, переживання природного лиха чи війни, перебування в якості свідка смерті чи трагедії). Питання щодо травми мають бути короткими та загальними і не уточнювати деталі, які можуть спричинити стрес,
історію симптомів психічного розладу серед найближчих родичів, їх лікування чи госпіталізації.
Скринінгові інструменти включають, проте не обмежуються: PHQ-9 (Анкета (опитувальник) пацієнта про стан здоров’я), GAD-7 (Опитувальник генералізованого тривожного розладу), госпітальна шкала тривоги і депресії (HADS), опитувальник для скринінгу посттравматичного стресового розладу (Бреслау та співавт. (1999)), C-SSRS (Колумбійська шкала оцінки тяжкості суїцидальності) та інші.
PHQ-9 — Анкета (опитувальник) пацієнта про стан здоров’я
Опитувальник пацієнта про стан здоров’я (Patient Health Questionnaire — PHQ-9) — шкала самооцінки депресії з дев’яти пунктів, ефективна в діагностиці ВДР, так само як і для вибору методу/засобу лікування та моніторингу результатів.
ПІБ: _____________Дата: ______________
| № | Як часто за останні 2 тижні Вас турбували наступні прояви? (свою відповідь позначте «√») | Не турбували взагалі | Протягом декількох днів | Більше половини цього часу | Майже кожного дня |
| 1. | Дуже низька зацікавленість або задоволення від звичайних справ (відсутність бажання щось робити) | 0 | 1 | 2 | 3 |
| 2. | Поганий настрій, пригніченість або відчуття безпорадності | 0 | 1 | 2 | 3 |
| 3. | Труднощі із засинанням, переривчастий або занадто тривалий сон | 0 | 1 | 2 | 3 |
| 4. | Почуття втоми або знесилення (занепад сил) | 0 | 1 | 2 | 3 |
| 5. | Поганий апетит чи навпаки — переїдання | 0 | 1 | 2 | 3 |
| 6. | Погані (негативні) думки про себе. Ви вважаєте себе невдахою або розчаровані в собі, або вважаєте, що не виправдали сподівань своєї родини | 0 | 1 | 2 | 3 |
| 7. | Труднощі концентрації уваги (наприклад, зосередитися на читанні газети чи перегляді телепередач) | 0 | 1 | 2 | 3 |
| 8. | Ваші рухи або мова були настільки повільними, що оточуючі могли помітити. Або навпаки, Ви були настільки метушливі або збуджені, що рухалися більше, ніж зазвичай | 0 | 1 | 2 | 3 |
| 9. | Думки про те, що Вам краще було б померти або про те, щоб заподіяти собі шкоду будь-яким чином | 0 | 1 | 2 | 3 |
| Сума | |||||
| Загальний бал |
| У випадку наявності у Вас наведених вище проблем — наскільки вони ускладнили виконання Вами службових обов’язків, домашніх справ або ж спілкування з іншими людьми? | Зовсім не ускладнили |
| Дещо ускладнили | |
| Дуже ускладнили | |
| Надзвичайно ускладнили |
Критерії оцінки результатів PHQ-9
| Загальний бал | Тяжкість депресії |
| 0–4 | Депресія відсутня |
| 5–9 | Легка («субклінічна») депресія |
| 10–14 | Помірної тяжкості депресія |
| 15–19 | Середньої тяжкості депресія |
| 20–27 | Тяжка депресія |
Госпітальна шкала тривоги і депресії (HADS)
Ця анкета розроблена для того, щоб допомогти Вашому лікарю зрозуміти, як Ви себе почуваєте. Прочитайте уважно кожне твердження і виберіть ту відповідь, яка найбільше відповідає тому, як Ви почували себе на минулому тижні. Відмітьте кружечок, що знаходиться перед відповіддю, що ви вибрали. Не думайте надто довго щодо кожного твердження, оскільки Ваша перша реакція буде завжди найвірнішою.
| Т | Д | Питання та варіанти відповіді |
| Я відчуваю напруженість, мені не по собі | ||
| 3 | Увесь час | |
| 2 | Часто | |
| 1 | Час від часу, іноді | |
| 0 | Зовсім не відчуваю | |
| Те, що приносило мені велике задоволення, і зараз викликає в мене таке ж відчуття | ||
| 0 | Це так | |
| 1 | Напевно, це так | |
| 2 | В дуже малій мірі це так | |
| 3 | Це зовсім не так | |
| Я відчуваю страх, здається, що ось-ось щось жахливе може статись | ||
| 3 | Це так, та страх дуже сильний | |
| 2 | Да, це так, але страх не дуже сильний | |
| 1 | Іноді, але це мене не турбує | |
| 0 | Зовсім не відчуваю | |
| Я здатний розсміятися та угледіти у тій чи іншій події смішне | ||
| 0 | Це так | |
| 1 | Напевно, це так | |
| 2 | В дуже малій мірі це так | |
| 3 | Це зовсім не так | |
| Метушливі думки крутяться у мене в голові | ||
| 3 | Постійно | |
| 2 | Більшу частину часу | |
| 1 | Час від часу і це не так часто | |
| 0 | Тільки іноді | |
| Я відчуваю бадьорість | ||
| 3 | Зовсім не відчуваю | |
| 2 | Дуже рідко | |
| 1 | Іноді | |
| 0 | Практично весь час | |
| Я можу легко сісти та розслабитись | ||
| 0 | Це так | |
| 1 | Напевно, це так | |
| 2 | Зрідка це так | |
| 3 | Зовсім не можу | |
| Мені здається, що я став робити все дуже повільно | ||
| 3 | Практично весь час | |
| 2 | Часто | |
| 1 | Іноді | |
| 0 | Зовсім ні | |
| Я відчуваю внутрішню напругу чи тремтіння | ||
| 0 | Зовсім не відчуваю | |
| 1 | Іноді | |
| 2 | Часто | |
| 3 | Дуже часто | |
| Я не слідкую за своєю зовнішністю | ||
| 3 | Це так | |
| 2 | Я не приділяю цьому стільки часу, скільки потрібно | |
| 1 | Мені здається, я став менше приділяти цьому уваги | |
| 0 | Я слідкую за собою так, як і раніше | |
| Я відчуваю непосидючість, мені постійно треба рухатись | ||
| 3 | Це так | |
| 2 | Напевно, це так | |
| 1 | В деякій мірі це так | |
| 0 | Зовсім не відчуваю | |
| Я вважаю, що мої справи (заняття, хоббі) можуть принести мені відчуття задоволення | ||
| 0 | Точно так, як і звичайно | |
| 1 | Так, але не в тій мірі, як раніше | |
| 2 | Значно менше, ніж звичайно | |
| 3 | Зовсім так не вважаю | |
| У мене буває раптове відчуття паніки | ||
| 3 | Дуже часто | |
| 2 | Досить часто | |
| 1 | Не так і часто | |
| 0 | Зовсім не буває | |
| Я можу отримати задоволення від цікавої книги, радіо- чи телепрограми | ||
| 0 | Часто | |
| 1 | Іноді | |
| 2 | Зрідка | |
| 3 | Дуже рідко |
Бали підраховуються окремо по шкалі тривоги (Т) і депресії (Д).
Критеріями оцінки даних за HADS є:
0–7 балів — норма;
8–10 балів — субклінічно виражена тривога/депресія;
11 і вище балів — клінічно виражена тривога/депресія.
Опитувальник для скринінгу посттравматичного стресового розладу (Бреслау та співавт. (1999))
| № | Запитання | Варіанти відповіді |
| 1 | Чи уникаєте Ви нагадувань про травматичну подію шляхом уникнення певних місць, людей або діяльності? | так |
| ні | ||
| 2 | Чи втратили Ви інтерес до діяльності, яка колись була важливою або приємною? | так |
| ні | ||
| 3 | Чи стали Ви почувати себе більш далеким або ізольованим від інших людей? | так |
| ні | ||
| 4 | Чи втратили Ви здатність переживати почуття любові або прихильності до інших людей? | так |
| ні | ||
| 5 | Чи стали Ви думати, що немає ніякого сенсу будувати плани на майбутнє? | так |
| ні | ||
| 6 | Чи виникли у Вас проблеми із засинанням або сном? | так |
| ні | ||
| 7 | Чи стали Ви більш нервовим або дратівливим через звичайний шум чи рух? | так |
| ні |
Дата
Оцінка результату і подальші заходи
1. Формулювання попереднього діагнозу: позитивна відповідь на 4 і більше питань дає підстави поставити посттравматичний стресовий розлад під питанням.
2. Інформування пацієнта: виявлені у нього зміни можуть бути проявом реакції на стрес, що потребує спеціалізованої психотерапевтичної/психіатричної допомоги, а також про те, де саме така допомога може бути на1 дана пацієнту.
3. Позитивна відповідь на запитання № 2 (Чи втратили Ви інтерес до діяльності, яка колись була важливою або приємною?) зобов’язує провести подальшу діагностику депресивного розладу та визначити тяжкість з використанням опитувальника PHQ-9 (вище); або скерувати на вторинний рівень до психіатра.
4. Позитивна відповідь на запитання № 5 (Чи стали Ви думати, що немає ніякого сенсу будувати плани на майбутнє?) зобов’язує провести опитування на предмет прихованих суїцидальних думок (Додаток 9 до цього Стандарту); залучити родичів, близьких до психологічної підтримки; направити на консультацію до психіатра.
У випадку, якщо пацієнт становить небезпеку для себе або оточуючих — термінове направлення у заклад охорони здоров’я, що надає спеціалізовану медичну допомогу.
Опитувальник генералізованого тривожного розладу GAD-7
Протягом останніх двох тижнів (або протягом іншого узгодженого проміжку часу) як часто вас турбували будь-які з наступних проблем?
|
№ |
Питання |
Ніколи |
Кілька днів | Більше полови ни часу | Майже щодня |
| 1. | Роздратованість, хвилювання або відчуття, що ви «на межі» | 0 | 1 | 2 | 3 |
|
2. |
Постійне хвилювання, «переживання», яке ви не в змозі зупинити або контролювати |
0 |
1 |
2 |
3 |
| 3. | Надмірні переживання за різні справи | 0 | 1 | 2 | 3 |
| 4. | Важко розслабитись | 0 | 1 | 2 | 3 |
| 5. | Ви настільки неспокійні, що навіть важко сидіти на одному місці | 0 | 1 | 2 | 3 |
| 6. | Підвищена дратівливість | 0 | 1 | 2 | 3 |
| 7. | Страх, ніби має статись щось жахливе | 0 | 1 | 2 | 3 |
Критерії оцінки результатів GAD-7
| Загальний бал | Рівень тривоги |
| 0–4
5–9 10–14 15–21 |
Мінімальний Помірний Середній Високий |
Додаток 8
до Стандартів медичної допомоги
«Психічні та поведінкові розлади
внаслідок вживання опіоїдів»
(пункт 1 Розділу ІV)
Алгоритм дій у випадку гострої інтоксикації опіоїдами у ЗОЗ, що надають первинну медичну допомогу
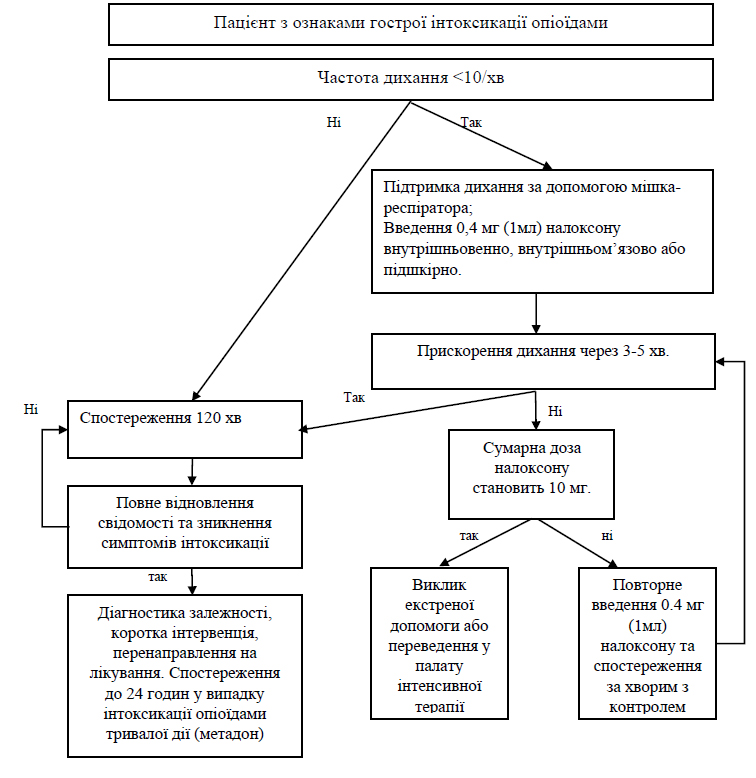
Алгоритм надання медичної допомоги пацієнтам із гострою інтоксикацією опіоїдами у ЗОЗ, що надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу
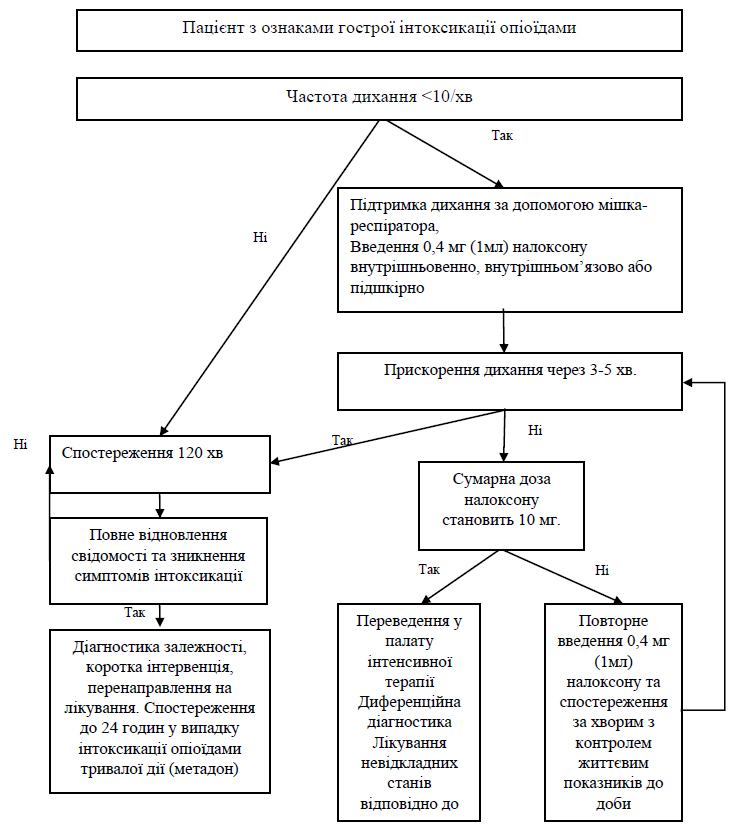
Додаток 9
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 4 Розділу ІV)
Колумбійська шкала оцінки тяжкості суїцидальності (C-SSRS)
| Задайте питання які виділені жирним шрифтом та підкресленням. | Протягом місяця | |
| Задайте питання 1 та 2 | Так | Ні |
| 1. Чи було у вас бажання померти, або бажання заснути та не прокинутись? | ||
| 2. Чи були у вас думки про те, щоб вбити себе?
Якщо ТАК на 2, задайте питання 3, 4, 5, та 6. Якщо НІ на 2, перейдіть до питання 6. |
||
| 3. Чи думали ви як само це можна зробити?
напр. «Я думав що можна прийняти велику дозу ліків, але я ніколи не мав чіткого плану де, коли або як це само зробити… я б ніколи не зміг цього зробити» |
||
| 4. Чи були у вас такі думки та наміри їх виконати? на відміну від «Я мав такі думки, але точно не збирався ніяк діяти в цьому напрямку» | ||
| 5. Чи починали ви щось робити для виконання цих намірів? Чи плануєте ви виконати цей план? | ||
| 6. Чи ви вже робили щось або почали робити щось чи готуватись до того, щоб закінчити своє життя?
наприклад: дістав таблетки, дістав зброю, віддав цінні речі, написав заповіт, вийняв таблетки але не ковтнув, тримав у руках зброю але передумав, чи хтось її забрав, ходив на дах але не пригнув; або дійсно прийняв таблетки, спробував вистрілити в себе, порізати, повіситись, тощо Якщо ТАК, спитайте: Чи було це у останні 3 місяці? |
Все життя | |
| Останні 3 місяці | ||
Алгоритм дій за результатами скринінгу (відповідь «так»):
Питання 1, 2 — надання психологічної допомоги або направлення для її отримання.
Питання 3, 6 — надання психологічної допомоги або направлення для її отримання. Забезпечення безпеки пацієнта.
Питання 4, 5 та 6 (за останні 3 місяці) — надання психіатричної допомоги або перенаправлення для її отримання. Забезпечення безпеки пацієнта.
Додаток 10
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 1 Розділу V)
Алгоритм надання медичної допомоги пацієнтам із синдромом залежності від опіоїдів у ЗОЗ, що надають первинну медичну допомогу
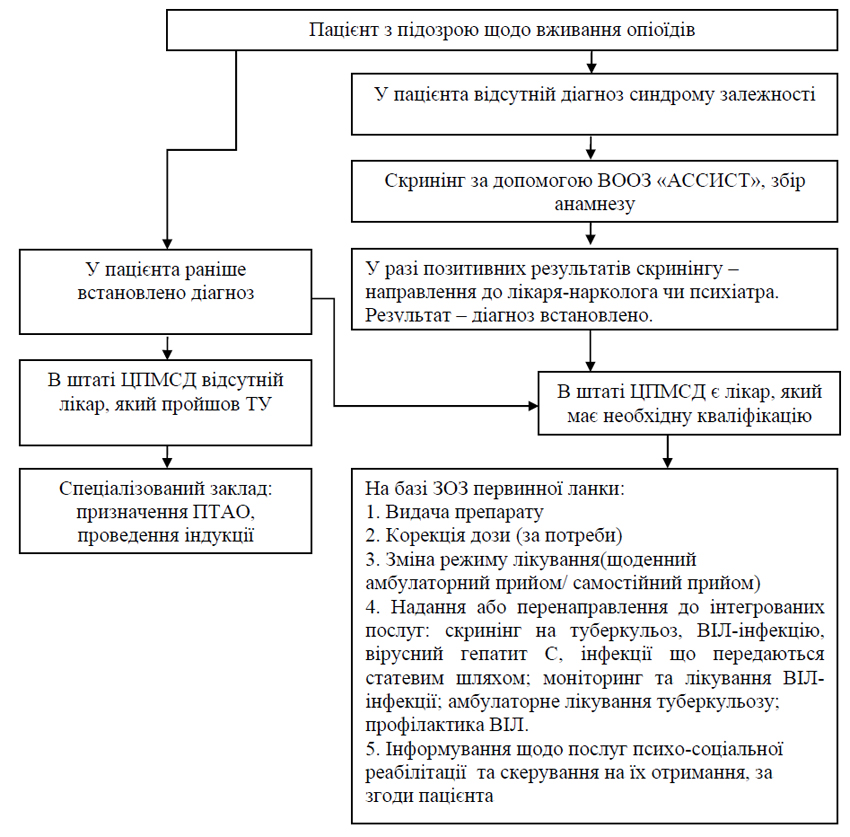
Алгоритм надання медичної допомоги пацієнтам із синдромом залежності у ЗОЗ, що надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу
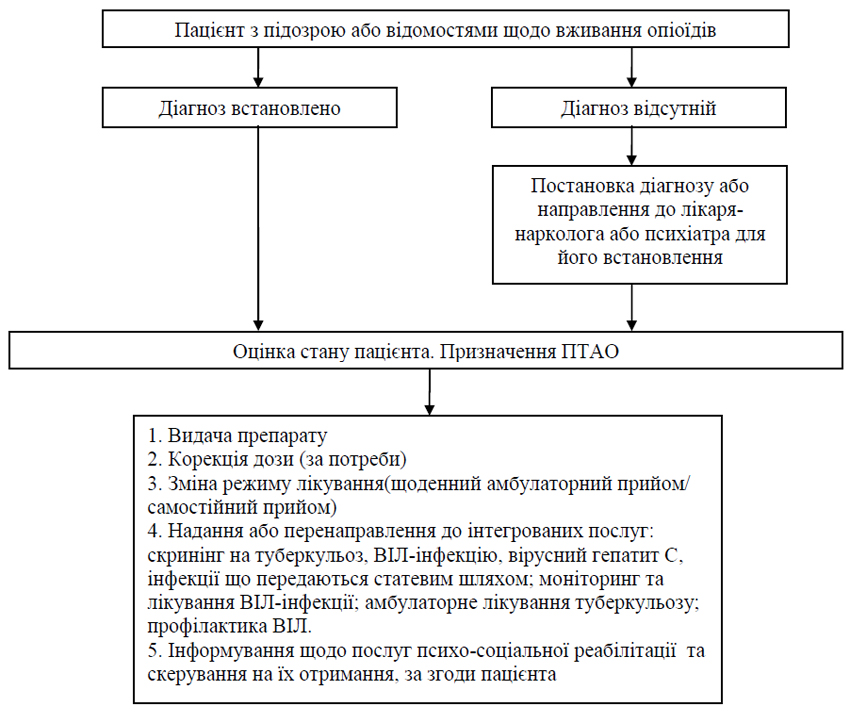
Додаток 11
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 2 Розділу V)
Складання плану лікування синдрому залежності від опіоїдів
План лікування включає:
цілі лікування та показники оцінки прогресу (скорочення вживання наркотиків, поліпшення фізичного здоров’я, зменшення шкоди, пов’язаної із вживанням, скорочення кримінальної поведінки, працевлаштування, вирішення питань догляду за дітьми тощо);
опис поточних проблем, які стоять перед пацієнтом;
опис конкретних запланованих інтервенцій для вирішення існуючих проблем.
План лікування передбачає направлення до інших медичних працівників або закладів, якщо лікар не може самостійно реалізувати обраний вид лікування, зокрема з метою:
обстеження на ВІЛ, вірусні гепатити В та С, ТБ, ІПСШ; моніторинг та лікування ВІЛ-інфекції;
амбулаторне лікування туберкульозу;
ведення пацієнта з обтяженою залежністю, психіатричною коморбідністю.
На початковому етапі лікування (до 1 року) лікувальний план переглядається 1 раз на 3 місяці, після одного року перебування пацієнта в програмі — за індивідуально визначеною потребою, але не рідше 1 разу на 6 місяців.
Частота оглядів лікарем залежить від стану пацієнта та етапу лікування. Частота визначається залежно від потреби пацієнта для кожного випадку індивідуально але не є меншою, ніж вказано нижче.
Етапи лікування синдрому залежності від опіоїдів
| Етап лікування | Метадон | Бупренорфін | Цілі оглядів |
| Індукція | 1 тиждень лікування — кожен день,
з 2 тижня і до завершення індукції — 2–3 рази на тиждень |
Перші 3–4 дні кожен день | Подолання СВО, підбір дози, налагодження терапевтичної взаємодії |
| Після завершення індукції; Початковий етап лікування (до 1 місяця); В подальшому для нестабільних пацієнтів (порушення правил лікування) | 1 раз на тиждень | Комплексна оцінка стану пацієнта (протягом першого місяця лікування), формування лікувального плану (протягом першого місяця лікування), сприяння у вирішенні супутніх проблем | |
| Підтримувальний етап (починаючи з 2 місяця лікування) | 1 раз на місяць | Оцінка стану пацієнта та перегляд лікувального плану (раз на пів року), сприяння у вирішенні супутніх проблем | |
| Завершення лікування | 1 раз на тиждень | Подолання СВО, сприяння у завершенні лікування, перегляд лікувального плану з метою вирішення проблем, які призводять до нестабільності | |
Додаток 12
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 4 Розділу V)
Правила індукції під час ПТАО
На етапі індукції метадон та бупренорфін видаються лише під наглядом медичного працівника.
Схема індукції метадоном:
1. У перший день призначається від 20 до 40 мг метадону. Більш низькі дози (20 мг і менше) призначаються для пацієнтів з низьким ступенем залежності (за результатами АССІСТ) від опіоїдів (або для тих, ступінь залежності яких невідомий), а також тим, хто практикує ризиковане одночасне вживання багатьох речовин, у т.ч. алкоголю чи бензодіазепінів, або має інші гострі розлади здоров’я. Високі дози (від 30 до 40 мг) призначаються якщо є ознаки високої толерантності;
2. Якщо у пацієнтів через 4-6 годин після прийому метадону спостерігається тяжкий СВО, видається додаткова доза препарату (10 мг, але не раніше ніж через 3,5–4 години після першого прийому);
3. Підвищення доза на 2-й та 3-й день не рекомендовано;
4. Починаючи з 4-го дня продовжується підвищення дози залежно від проявів СВО на 5 чи на 10 мг в день, але не більше ніж на 20 мг протягом тижня.
5. У подальшому доза поступово підвищується до того моменту, поки пацієнт не припинить (або значно не зменшить) заборонене вживання опіоїдів, а потяг до наркотиків та прояви СВО буде пом’якшено.
Схема індукції бупренорфіном:
1. Перша доза бупренорфіну видається пацієнту тоді, коли у нього спостерігається СВО у легкій чи помірній формі. Для визначення ступеня СВО використовується клінічна шкала тяжкості синдрому відміни опіоїдів (COWS). Для пацієнтів із СВО у легкій формі, коли наявні суб’єктивні скарги, але немає симптомів, які б оцінювалися у ³ 8 пунктів і вище за шкалою COWS, початкова доза становить 4 мг із можливістю призначення додаткової дози 4 мг через 1-2 години (розподіл дози знижує ризик викликаного СВО);
2. Малі дози (наприклад, 2 або 4 мг в перший день) підходять для пацієнтів з низьким ступенем залежності від опіоїдів (або для тих, ступінь залежності яких невідомий), а також тим, хто практикує одночасне вживання декількох ПАР, у т.ч. алкоголю чи бензодіазепінів, або має інші гострі розлади здоров’я;
3. Для пацієнтів із СВО у помірній або тяжкій формі призначається перша доза бупренорфіну 8 мг;
4. У наступні дні добову дозу бупренорфіну можна поступово підвищувати на 2, 4 або 8 мг, але при цьому у другий день вона не має перевищувати 16 мг, а у третій день — 24 мг;
5. Рішення про дозу приймається на основі результатів огляду пацієнта та із врахуванням побічних ефектів — проявів СВО (які свідчать, що доза бупренорфіну є недостатньою), ознак інтоксикації (які свідчать, що доза бупренорфіну є завеликою, або має місце вживання інших ПАР), відчуття потягу до наркотиків та вживання наркотиків, які спостерігаються у пацієнта;
6. Перед початком прийому бупренорфіну припиняється вживання опіоїдів, призначених медичним працівником, щоб запобігти викликаному СВО. За декілька днів до початку вживання бупренофріну пацієнта переводять з опіоїдів з уповільненим вивільненням (морфіну з уповільненим вивільненням, гідроморфону) на препарати більш короткої дії.
Додаток 13
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 5 Розділу V)
Клінічні особливості, які впливають на лікування із використанням препаратів ПТА
Стратегії лікування окремих категорій пацієнтів/клінічних станів
| № | Категорія пацієнтів/ клінічний стан | Стратегія щодо лікування |
| 1. | Пацієнти з ознаками гострого або компенсованого захворювання печінки (жовтяниця, енцефалопатія, набряки) | Проводиться визначення функцій печінки. Рішення щодо призначення ПТАО приймається спільно з лікарем-інфекціоністом/лікарем-гепатологом |
| 2. | Астма та емфізема | Не є протипоказаннями для ПТАО. В більшості випадків не потребує зміни дози. Проводиться аналіз інших факторів, які потенційно впливають на пригнічення дихання |
| 3. | Вагітні жінки | Призначається ПТАО.
Детоксикація не проводиться у першому (через ризик викидня) та третьому (через ризик дистресу плоду та передчасних пологів) триместрі. Детоксикація чи зменшення дози проводиться лише в другому триместрі за нормальної вагітності, уникаючи СВО, з пильним моніторингом за перебігом вагітності та поступовим зниженням дози (для метадону на 5 мг кожного тижня, бупренорфіну — на 2 мг.) Перевага надається метадону. Якщо у другому та третьому триместрі виникає потреба то підвищується доза метадону через прискорений метаболізм, прийом препарату розділяється на два прийоми з інтервалом 12 годин. Після пологів адекватність дози знов переглядається |
| 4. | Жінки, які годують груддю | Жінки, які стабільні на прийомі препаратів ПТАО заохочуються до грудного вигодовування та продовження ПТАО.
Жінки, які щоденно вживають значну кількість алкоголю, заохочуються на відмову від грудного вигодовування, при епізодичному вживанні алкоголю (10 грам чистого алкоголю) — утримуватись від грудного вигодовування протягом 2 годин, при вживанні більшої кількості алкоголю протягом 4-8 годин. Жінки, які регулярно вживають кокаїн, амфетамін/метамфітамін, заохочуються до відмови від грудного вигодовування |
| 5. | Пацієнти ВІЛ | Звертається увага на взаємодію препаратів через можливість виникнення потреби у підвищенні дози.
При зверненні активного споживача опіоїдів за лікуванням — першочергово призначається ПТАО, потім АРТ |
| 6. | Пацієнти ВГС | Пропонується обстеження на ВГВ, призначається ПТАО. Доза замісного препарату не змінюється, окрім випадків коли у функціонуванні печінки спостерігаються серйозні зміни.
Якщо не виявлено антитіл ВГВ, рекомендовано щеплення від ВГВ |
| 7. | Пацієнти з подовженим інтервалом QT за результатами ЕКГ | Якщо у пацієнтів із граничними показником інтервалу QTc (до 500 мс) не спостерігається клінічних проявів (епізодів втрати свідомості, запаморочення, серцебиття або приступів):
обговорюється вплив подовженого інтервалу QTc на лікування із врахуванням відповідного індивідуального та сімейного анамнезу; терапія метадоном продовжується, але частіше проводиться моніторинг заходи спрямовані на відмові/скорочення від вживання інших ПАР (про які відомо або є припущення, що вони пов’язані із подовженням інтервалу QTc); якщо інтервал QTc залишається подовженим розглядається варіант направлення пацієнта до нарколога або кардіолога, зменшення дози метадону або переведення пацієнта на бупренорфін. Пацієнтів, які мають значно подовжений інтервал QTc (більше 500 мс) або клінічні прояви подовженого інтервалу QTc: направляють на консультацію до лікаря-нарколога та кардіолога; вживають заходи спрямовані на мінімізацію ризику (зменшення дози метадону, переведення пацієнта на альтернативну опіоїдну терапію (на бупренорфін) або припинення терапії метадоном |
| 8. | Больовий синдром | Підвищують дози препаратів ПТАО (до 10-15% для больового синдрому не тяжкої форми та до 30% для больового синдрому тяжкої форми або гострого), прийом дози розподіляють на декілька прийомів |
| 9. | Пацієнти похилого віку | Призначаються менші дози опіоїдів та повільніше титрування метадону |
| 10. | Полізалежність (з опіоїдною залежністю) та/або одночасне вживання інших ПАР | Призначаються препарати ПТАО. Для пацієнтів які вживають інші седативні наркотики (алкоголь), бензодіазепіни, антидепресанти препарати ПТАО з обережністю призначають у дозах, що перевищують терапевтичні. При супутній залежності від алкоголю розглядається можливість призначення одночасної терапії дисульфірамом. Вихід з високих доз бензодіазепінів має бути поступовим |
| 11. | Пацієнти з психічною коморбідністю | Супутні інші психічні розлади не є завадою для ПТАО/МПТ. Лікування супутніх інших психічних розладів повинно бути інтегрованим або тісно скоординованим із лікуванням залежності.
Психотропні медикаменти слід призначати лише після стабілізації стану пацієнта на ПТАО/МПТ (в середньому від 3 до 7 днів для бупренорфіну, від 3 тижнів до місяця для метадону), крім випадків, коли незалежний психічний розлад є очевидним з попередніх медичних записів чи клінічного обстеження або коли наявні значні порушення функціонування, пов’язані із симптомами супутнього розладу. Залежно від тяжкості та гостроти симптомів можуть використовуватись нефармакологічні підходи самостійно або разом з медикаментозним лікуванням. Якщо психосоціальні підходи є неефективними чи недоступними слід підбирати медикаменти з найнижчим потенціалом залежності. У пацієнтів з гострим психозом слід ретельно зважувати ризики та переваги призначення метадону та бупренорфіну |
Додаток 14
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 11 Розділу V)
Оцінка пацієнта для прийняття рішення щодо видачі препаратів ПТАО для самостійного прийому
- При прийнятті рішення щодо видачі препарату на руки конкретному пацієнту, лікар, який призначає лікування, проводить консультації із медичним персоналом, який видає препарат, регулярно оглядає пацієнта та оцінює вживання ним ПАР, медичні та соціальні обставини, причини для видачі та можливості дотримуватися вимог щодо безпечного зберігання препарату вдома.
Лікар, який призначає лікування, перед наданням дозволу на видачу препарату на руки з’ясовує, чи доглядає/спільно проживає пацієнт за дітьми (особливо за дітьми молодше п’яти років).
- Ступінь ризику залежить від кількості днів, на які видається препарат, а також лікарської форми препарату (бупренорфін та комбінація бупренорфін та налоксон є більш безпечними порівняно з метадоном).
- Про низькі ризики видачі пацієнту препарату на руки свідчать такі фактори:
1) пацієнт регулярно відвідує ЗОЗ;
2) пацієнт надає зразки сечі для аналізу на вміст ПАР, коли це вимагається;
3) пацієнт не вживає інші опіоїди;
4) пацієнт не вживає бензодіазепіни або вживає їх лише за призначенням лікаря, стабільно та у малих дозах;
5) пацієнт не вживає алкоголю або вживає алкоголь на рівні, що не становить небезпеки;
6) пацієнт не вживає заборонених стимуляторів;
7) пацієнт не приходить до медичних установ у стані інтоксикації або передозування;
8) приймає медичні препарати відповідно до рецепту (не пропускає дози).
Додаток 15
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 1 Розділу VI)
Алгоритм надання медичної допомоги пацієнтам із СВО у ЗОЗ, що надають первинну медичну допомогу
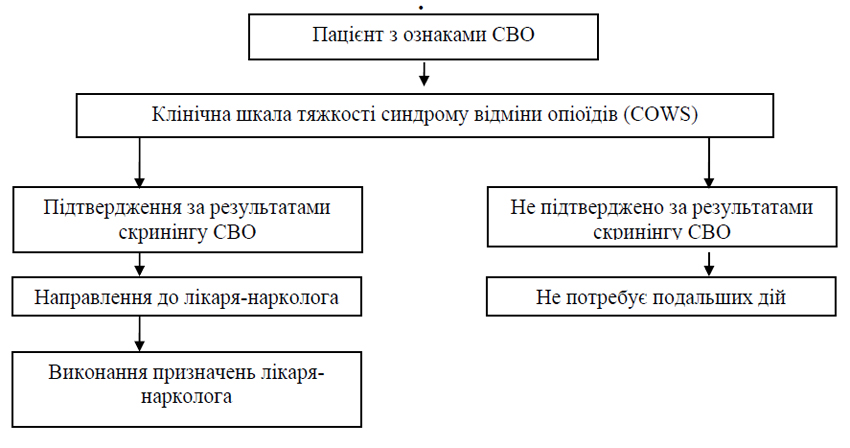
Алгоритм надання медичної допомоги пацієнтам із СВО у ЗОЗ, що надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу

Додаток 16
до Стандартів медичної
допомоги «Психічні та
поведінкові розлади внаслідок
вживання опіоїдів»
(пункт 4 Розділу VI)
Схеми використання ЛЗ для лікування СВО
Препаратами першого вибору є метадон та бупренорфін.
Використання бупренорфіну.
Перша дозу бупренорфіну видається при ознаках помірного СВО.
Пацієнти з діабетом, дихальною недостатністю, непрохідністю сечівника отримуючи ЛЗ перебувають під пильним моніторингом.
Симптоми СВО які повністю не усуваються за допомогою бупренорфіну, метадону та клонідіну усуваються за допомогою додаткового симптоматичного лікування.
Рекомендована доза бупренорфіну при СВО
| Рекомендована доза | |
| День 1 | Призначається 4–6 мг бупренорфіну в якості першої дози. Проводиться обстеження пацієнта через 3–4 години після першої дози. Якщо пацієнт не відчуває збільшення тяжкості СВО, але стан зберігається, призначається ще 2–4 мг бупренорфіну |
| День 2 | 8 мг |
| День 3 | 10 мг |
| День 4 | 8 мг |
| День 5 | 4 мг |
Використання метадону.
При призначені метадону пацієнти з дихальною недостатністю; гострою алкогольною залежністю; черепно-мозковими травмами; порушеннями функцій печінки; що лікуються інгібіторами моноаміноксидази; виразковим колітом або хворобою Крона перебувають під пильним моніторингом.
Рекомендована доза метадону при СВО
| Рекомендована доза | |
| День 1–4 | 30 мг (розділена на 2 прийоми по 15 мг) |
| День 5–8 | 35 мг |
| День 9 | 30 мг |
| День 10 | 25 мг |
| День 11 | 20 мг |
| День 12 | 15 мг |
| День 13 | 10 мг |
| День 14 | 5 мг |
При подоланні СВО поступове зменшення доз перорального морфіну з уповільненим вивільненням може використовуватися таким саме чином і може мати таку ж саме ефективність, як і поступове зменшення доз метадону.
Використання клонідину.
Алгортим призначення клонідину при СВО середнього чи сильного ступеня
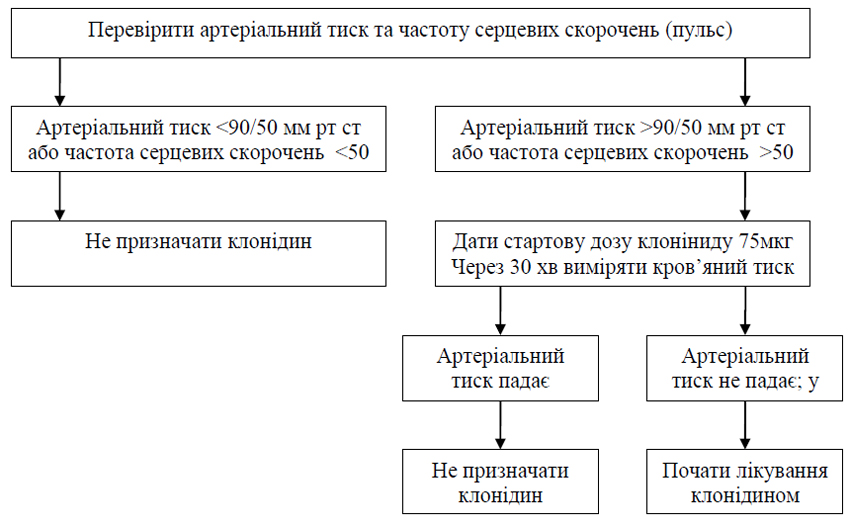
Дози клонідину при СВО середнього чи сильного ступеня
| Ранок | День | Вечір | |
| День 1 | 150 мкг | 150 мкг | 150 мкг |
| День 2 | 150–300 мкг | 150–300 мкг | 150–300 мкг |
| День 3 | 150–300 мкг | 150–300 мкг | 150–300 мкг |
| День 4 | 75 мкг | 75 мкг | 75 мкг |
| День 5 | 75 мкг | – | 75 мкг |
Порівняння ефективності препаратів для лікування СВО
| Ситуація/ЛЗ | Клонідин | Метадон | Бупренорфін |
| Утримання в лікуванні | нижче (більшість пацієнтів залишають лікування на початку, що зумовлено ранньою появою СВО, побічними ефектами | вище (порівняно з клонідином) | вище (порівняно з клонідином та метадоном) |
| Тяжкість СВО | однакова при використанні клонідину та метадону | інтенсивність значно менше порівняно з клонідином; в полегшенні симптомів еквівалентна метадону; більш швидка детоксикація; найбільш ефективний для полегшення СВО та бензодіазепінів | |
| Перебіг СВО | симптоми з’являються рано | симптоми не з’являються до моменту зниження дозування нижче 10 мг на добу | усуває симптоми відміни без істотної седації |
| Побічні ефекти | однакова тяжкість при використанні клонідину та метадону | у порівнянні з клонідином, бупренорфін асоціюється з меншою кількістю побічних ефектів і меншою кількістю передчасних відмов від лікування через побічні ефекти | |
| Додаткові переваги | відсутні при використанні клонідину та метадону | лікування може бути розпочато після введення бупренорфіну з меншою затримкою і меншими проявами синдрому відміни, ніж після лікування метадоном | |
РЕЦЕНЗІЯ
на Стандарти медичної допомоги особам з психічними та поведінковими розладами внаслідок вживання опіоїдів
авторів: Борозенець А. В., Думчев К. В., Іванчук Ірина О. та інші (всього 15 осіб)
Лікування осіб з психічними та поведінковими розладами внаслідок вживання психоактивних речовин, зокрема опіоїдів є вкрай актуальним питанням для України, оскільки відповідно до біоповедінкового дослідження 2019 року в Україні 317 000 осіб вживають наркотики шляхом ін’єкцій, з них 278 318 осіб — споживачі опіоїдів. Залежність від психоактивних речовин — це хронічне рецидивуюче захворювання, що потребує довготривалого, комплексного лікування з використанням кращих міжнародних практик.
У листопаді 2019 року Кабінет Міністрів України прийняв Державну стратегію протидії ВІЛ-інфекції/СНІДу, туберкульозу та вірусним гепатитам до 2030 року, цілями якої є охоплення лікуванням 40% людей з залежністю від опіоїдів до 2030 року.
Для досягнення зазначених цілей вкрай важливим є розробка чітких алгоритмів надання медичної допомоги особам з психічними та поведінковими розладами внаслідок вживання опіоїдів на всіх етапах діагностики та лікування, впровадження кращих підходів до надання послуг, зокрема таких, які засновані на доказових даних та використання оптимізованих підходів до діагностики та лікування.
Наданий на рецензію проєкт документу «Психічні та поведінкові розлади внаслідок вживання опіоїдів. Стандарти медичної допомоги» розроблений фахівцями ДУ «Центр громадського здоров’я» та провідними експертами країни, що займаються лікуванням осіб з психічними та поведінковими розладами внаслідок вживання опіоїдів за методичної підтримки Державного підприємства «Державний експертний центр МОЗ України».
Документ складається з 5 розділів: Стандарт охорони громадського здоров’я; Стандарт діагностики гострої інтоксикації опіоїдами, синдрому залежності від опіоїдів та стану відміни від опіоїдів; Стандарт лікування гострої інтоксикації опіоїдами; Стандарт лікування синдрому залежності від опіоїдів; Стандарт лікування синдрому відміни опіоїдів (детоксикація). Кожний розділ містить обґрунтування та критерії якості.
Розроблені стандарти ґрунтуються на кращих міжнародних рекомендаціях щодо діагностики та лікування та враховують можливості щодо їх впровадження на території країни. Стандарти забезпечать надання якісних послуг із використанням спрощених підходів, що базуються на засадах громадського здоров’я.
Психічні та поведінкові розлади внаслідок вживання опіоїдів. стандарти медичної допомоги рекомендовано для затвердження.
Д.м.н. професор, Головний дослідник УІПГЗС.В. Дворяк

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим