 Василий Лазоришинец, заместитель министра здравоохранения, передал участникам конференции поздравления МЗ Украины и КМУ. В. Лазоришинец подчеркнул, что АГ является социально значимой проблемой, решение которой должно стать приоритетным направлением для государства. Заместитель министра выразил благодарность за проведенную специалистами работу в рамках реализации Программы.
Василий Лазоришинец, заместитель министра здравоохранения, передал участникам конференции поздравления МЗ Украины и КМУ. В. Лазоришинец подчеркнул, что АГ является социально значимой проблемой, решение которой должно стать приоритетным направлением для государства. Заместитель министра выразил благодарность за проведенную специалистами работу в рамках реализации Программы.
Доклад Владимира Коваленко, президента Ассоциации кардиологов Украины, был посвящен итогам реализации Программы, основная задача которой — снижение заболеваемости и смертности вследствие осложнений АГ; увеличение продолжительности и качества жизни пациентов с сердечно-сосудистой патологией. В. Коваленко отметил, что АГ — одно из самых распространенных хронических заболеваний. По данным официальной статистики, в Украине зарегистрировано более 11 млн людей с повышенным артериальным давлением (АД). Также АГ является одной из основных причин развития сердечно-сосудистых заболеваний. У людей с высоким АД в 2–4 раза чаще развивается ишемическая болезнь сердца, в 7 раз — нарушение мозгового кровообращения. В структуре смертности сердечно-сосудистая патология занимает первое место.
За время действия Программы кардиологами, терапевтами проделана большая работа. Были разработаны рекомендации по профилактике и лечению АГ, открыты кардиологические школы для врачей и пациентов, кабинеты измерения АД. Также были организованы масштабные акции для информирования населения об опасностях АГ, о необходимости изменения образа жизни, уменьшения массы тела, отказа от курения и употребления спиртных напитков. Благодаря этой работе повысился показатель выявляемости пациентов с повышенным АД; стабилизировался уровень заболеваемости и смертности вследствие сосудистых поражений мозга. Кроме того, в 2 раза снизились показатели первичной инвалидизации и на 10% уменьшился удельный вес умерших от АГ. Улучшились контроль и диспансеризация пациентов с АГ, в среднем продолжительность жизни таких больных увеличилась на 2 года. Внедрение стандартов лечения способствовало повышению эффективности медикаментозной терапии АГ.
По словам В. Коваленко, началась разработка новой национальной программы профилактики и лечения АГ. В ней будут учтены украинские и мировые исследования в области доказательной медицины, рекомендации мировых кардиологических обществ.
 Питер Нильсон (Peter M. Nilsson), представитель Европейского общества гипертензии (European Society of Hypertension), рассказал о поражении сосудов при АГ, в том числе о синдроме раннего сосудистого старения — EVA (Early Vascular Ageing). Синдром EVA начинается с повышения жесткости стенки сосудов и заканчивается развитием атеросклеротических бляшек, атеросклероза. Он характеризуется прогрессирующим усилением жесткости сосудистой стенки, увеличением содержания в ней коллагена, уменьшением эластина, повышением пульсового давления и скорости распространения пульсовой волны. П. Нильсон считает, что биологический, а не паспортный возраст является критерием, который отражает степень патологических изменений в сосудистой стенке. Его более детальное изучение, соотношение с повышением АД, назначение лекарственных средств, которые влияют на эндотелий сосудов, поможет более эффективно лечить АГ.
Питер Нильсон (Peter M. Nilsson), представитель Европейского общества гипертензии (European Society of Hypertension), рассказал о поражении сосудов при АГ, в том числе о синдроме раннего сосудистого старения — EVA (Early Vascular Ageing). Синдром EVA начинается с повышения жесткости стенки сосудов и заканчивается развитием атеросклеротических бляшек, атеросклероза. Он характеризуется прогрессирующим усилением жесткости сосудистой стенки, увеличением содержания в ней коллагена, уменьшением эластина, повышением пульсового давления и скорости распространения пульсовой волны. П. Нильсон считает, что биологический, а не паспортный возраст является критерием, который отражает степень патологических изменений в сосудистой стенке. Его более детальное изучение, соотношение с повышением АД, назначение лекарственных средств, которые влияют на эндотелий сосудов, поможет более эффективно лечить АГ.
Одним из достоверных маркеров биологического возраста является длина теломер — концевых участков хромосом. Защитные механизмы хромосом от концевой недорепликации с помощью теломер и теломеразы изучили Элизабет Блекберн (Elizabeth Blackburn), Кэрол Грейдер (Carol Greider) и Джек Шостак (Jack Szostack), которым в 2009 г. была присуждена Нобелевская премия по физиологии и медицине. Ученые доказали, что при каждом делении ДНК теломеры укорачиваются. Когда концевые участки хромосом становятся очень короткими, процесс деления останавливается. Прекращение деления ДНК — один из факторов биологического старения.
По словам П. Нильсона, в клетках периферической крови у пациентов с атеросклеротическими бляшками длина теломер меньше, чем у людей без атеросклероза. А у больных сахарным диабетом их длина еще меньше.
Таким образом, старение — биологический феномен, его дальнейшее изучение поможет лучше понять патогенез сердечно-сосудистых заболеваний, повысить эффективность лечения и качество жизни пациентов.
 Стефан Лоран (Stephane Laurent), экс-президент Европейского общества гипертензии, рассказал о маркерах, по которым можно оценить жесткость и эластичность сосудистой стенки. Одним из таких маркеров является скорость распространения пульсовой волны. Данный гемодинамический показатель отражает скорость перемещения волны, вызванной систолой сердца, по артериям.
Стефан Лоран (Stephane Laurent), экс-президент Европейского общества гипертензии, рассказал о маркерах, по которым можно оценить жесткость и эластичность сосудистой стенки. Одним из таких маркеров является скорость распространения пульсовой волны. Данный гемодинамический показатель отражает скорость перемещения волны, вызванной систолой сердца, по артериям.
С. Лоран входил в группу по изучению данного вопроса. Эксперты пришли к выводу, что наиболее целесообразно оценивать скорость распространения пульсовой волны от сонной до бедренной артерии. Эта методика точна, ее легко имплементировать во врачебную практику.
С. Лоран подчеркнул, что колебания АД оказывают влияние на скорость пульсовой волны. Также на данный показатель влияют сосудистое сопротивление, сердечный выброс, объем и вязкость крови. При этом чем меньше эластичность артерий, тем выше систолическое и пульсовое АД, интенсивнее работа сердца, меньше капиллярный кровоток.
Выявлена достоверная корреляция между повышением скорости распространения пульсовой волны и такими факторами риска развития сердечно-сосудистых заболеваний и АГ, как сахарный диабет, курение, абдоминальное ожирение, малоподвижный образ жизни и др.
Так же С. Лоран осветил вопрос комбинированной терапии АГ. Он подчеркнул, что комбинацию из двух антигипертензивных лекарственных средств целесообразно назначать на начальном этапе лечения в тех случаях, когда уровень АД соответствует АГ ІІ или ІІІ степени, а также пациентам с высоким или очень высоким сердечно-сосудистым риском в сочетании с небольшим повышением АД.
Возможные комбинации антигипертензивных препаратов разных классов приведены в схеме. Рациональные комбинации отмечены сплошными линиями, пунктиром — возможные; в рамку взяты названия классов препаратов, показавшие хорошие результаты в исследованиях.
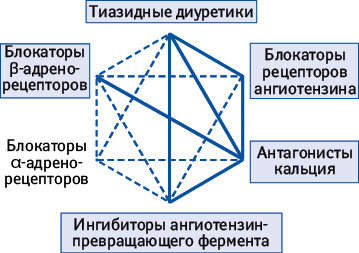
С. Лоран подчеркнул, что использование комбинированных антигипертензивных препаратов с фиксированными дозами действующих веществ упрощает схему терапии и повышает приверженность пациентов лечению.
 Ирина Чазова, президент Российского медицинского общества по артериальной гипертонии, рассказала о лечении АГ. По ее словам, у 40% населения РФ выявлена АГ, из них только 53% мужчин и 63% женщин получают полноценное лечение, а контролируют АД 20 и 22% соответственно.
Ирина Чазова, президент Российского медицинского общества по артериальной гипертонии, рассказала о лечении АГ. По ее словам, у 40% населения РФ выявлена АГ, из них только 53% мужчин и 63% женщин получают полноценное лечение, а контролируют АД 20 и 22% соответственно.
Согласно последним рекомендациям выбор тактики лечения пациентов с АГ должен основываться не только на абсолютных значениях систолического и диастолического АД, но и на наличии факторов риска сердечно-сосудистых осложнений, поражений органов-мишеней и ассоциированных клинических состояниях.
Следовательно, врач должен обратить внимание на наличие у пациента:
- факторов, влияющих на прогноз течения АГ;
- поражения органов-мишеней (головного мозга, сердца, глаз, почек) и сосудов;
- сахарного диабета или метаболического синдрома;
- ассоциированных клинических состояний, таких какишемический и геморрагический мозговой инсульт, заболевания сердца; стенокардия; коронарная реваскуляризация; хроническая сердечная недостаточность; диабетическая нефропатия; почечная недостаточность; расслаивающая аневризма аорты; поражение периферических артерий; гипертоническая ретинопатия.
Таким образом, при лечении АГ необходимо снижать АД до целевого уровня, модифицировать факторы риска, замедлять прогрессирование и/или уменьшать поражение органов-мишеней, а также лечить ассоциированные и сопутствующие заболевания. По словам И. Чазовой, основная цель лечения АГ — снижение риска развития и смертности вследствие сердечно-сосудистых заболеваний.
Изменение образа жизни рекомендовано всем пациентам, даже при медикаментозной терапии. Это позволяет: снизить АД, уменьшить потребность в антигипертензивной терапии и повысить ее эффективность.

И. Чазова отметила, что к немедикаментозным методам лечения АГ относятся: отказ от курения; нормализация массы тела; снижение потребления алкогольных напитков (<30 г алкоголя в сутки для мужчин и 20 г в сутки для женщин), поваренной соли до 5 г/сут; увеличение физической нагрузки (занятия 30–40 мин не менее 4 раз в неделю). В рационе необходимо увеличить потребление растительной пищи, калия, кальция (овощи, фрукты, зерновые) и магния (молочные продукты); уменьшить — животных жиров.
В настоящее время для медикаментозного лечения АГ рекомендованы пять основных классов препаратов: ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов ангиотензина (БРА), антагонисты кальция (АК), блокаторы -адренорецепторов, диуретики. В качестве дополнительных классов антигипертензивных препаратов для комбинированной терапии могут использоваться блокаторы -адренорецепторов и агонисты имидазолиновых рецепторов.
Преимущественные показания к назначению различных групп антигипертензивных препаратов таковы:
- иАПФ — хроническая сердечная недостаточность, дисфункция левого желудочка, ишемическая болезнь сердца, диабетическая нефропатия, недиабетическая нефропатия, гипертрофия левого желудочка, атеросклероз сонных артерий, протеинурия/микроальбуминурия, мерцательная аритмия, сахарный диабет, метаболический синдром;
- АК (верапамил/дилтиазем) — ишемическая болезнь сердца, атеросклероз сонных артерий, суправентрикулярные тахиаритмии;
- БРА — хроническая сердечная недостаточность, перенесенный инфаркт миокарда, диабетическая нефропатия, протеинурия/микроальбуминурия, гипертрофия левого желудочка, мерцательная аритмия, сахарный диабет, метаболический синдром, кашель при приеме иАПФ;
- тиазидные диуретики — изолированная систолическая АГ (люди пожилого возраста), хроническая сердечная недостаточность;
- блокаторы -адренорецепторов — ишемическая болезнь сердца, перенесенный инфаркт миокарда, хроническая сердечная недостаточность, тахиаритмиия, глаукома, период беременности;
- диуретики (антагонисты альдостерона) — хроническая сердечная недостаточность, перенесенный инфаркт миокарда;
- АК (дигидропиридиновые) — изолированная систолическая АГ (люди пожилого возраста), ишемическая болезнь сердца, гипертрофия левого желудочка, атеросклероз сонных и коронарных артерий, период беременности;
- диуретики петлевые — конечная стадия хронической почечной недостаточности, хроническая сердечная недостаточность.
Согласно рекомендациям при лечении больных АГ необходимо достичь целевого уровня АД — <140/90 мм рт. ст. Нижняя граница снижения систолического АД — 110 мм рт. ст., диастолического — 70 мм рт. ст.
И. Чазова подчеркнула, что у пациентов с высоким и очень высоким риском развития сердечно-сосудистых заболеваний не нужно резко снижать АД до целевого уровня.
Данный тезис поддержала Евгения Свищенко, заведующая отделом артериальной гипертонии Национального научного центра «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины. По ее словам, в исследованиях INVEST и ONTARGET у больных с высоким риском развития сердечно-сосудистых заболеваний связь между снижением АД и частотой кардиальных и сосудистых осложнений имела J-образный характер кривой — наименьшие показатели смертности при уровне систолического АД 130 мм рт. ст. и 119 мм. рт. ст (ONTARGET/INVEST) и вместе с тем повышение данного показателя при дальнейшем снижении АД. В своем докладе Е. Свищенко затронула такие вопросы, как уровень снижения АД, частоты сердечных сокращений, выбор ангиотензивных препаратов.
В ходе конференции прошло награждение участников реестра «Топ 100 в медицине» в рамках конкурса «Национальная медицинская премия». Дипломы также получили Екатерина Амосова, Владимир Коваленко, Елена Митченко, Александр Дядик, Николай Швед, Андрей Ягенский, Анатолий Поляков, Виталий Сиволап, Татьяна Перцева, Владимир Михнев.
Все участники конференции смогли не только ознакомиться с современными взглядами на лечение и профилактику АГ, но и принять участие в мастер-классах, дискуссиях, выставке лекарственных средств.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим