 Нестероїдні протизапальні препарати (НПЗП) — засоби, які для фармацевтів та лікарів є дуже важливими інструментами в роботі. Разом із цим завданням спеціалістів є постійний пошук балансу між їх ефективністю та безпекою. Особливо, якщо мова йде про лікування пацієнтів з хронічним больовим синдромом. У цьому контексті цікавими є сучасний погляд на нібито «окремий всесвіт» НПЗП — їх локальні форми. Зокрема, чи мають вони переваги перед пероральними препаратами та які фактори можуть вплинути на їх ефективність? Крім того, топікальні НПЗП представлені у різноманітних формах (мазі, гелі і т.д.), що додатково розширює спектр питань щодо їх застосування та призначення. Тож, дуже цінною та доцільною стала доповідь Ірини Головач, керівника центру ревматології клінічної лікарні «Феофанія» Державного управління справами, доктора медичних наук, професора, Заслуженого лікаря України під час онлайн-заходу «Нові реалії праці фармацевтів в умовах воєнного часу. Практикум». Спікер звернула увагу на практичні особливості цієї групи препаратів та на її доказову базу. Організатором заходу виступив провайдер з безперервної медичної освіти — Група компаній МедЕксперт.
Нестероїдні протизапальні препарати (НПЗП) — засоби, які для фармацевтів та лікарів є дуже важливими інструментами в роботі. Разом із цим завданням спеціалістів є постійний пошук балансу між їх ефективністю та безпекою. Особливо, якщо мова йде про лікування пацієнтів з хронічним больовим синдромом. У цьому контексті цікавими є сучасний погляд на нібито «окремий всесвіт» НПЗП — їх локальні форми. Зокрема, чи мають вони переваги перед пероральними препаратами та які фактори можуть вплинути на їх ефективність? Крім того, топікальні НПЗП представлені у різноманітних формах (мазі, гелі і т.д.), що додатково розширює спектр питань щодо їх застосування та призначення. Тож, дуже цінною та доцільною стала доповідь Ірини Головач, керівника центру ревматології клінічної лікарні «Феофанія» Державного управління справами, доктора медичних наук, професора, Заслуженого лікаря України під час онлайн-заходу «Нові реалії праці фармацевтів в умовах воєнного часу. Практикум». Спікер звернула увагу на практичні особливості цієї групи препаратів та на її доказову базу. Організатором заходу виступив провайдер з безперервної медичної освіти — Група компаній МедЕксперт.І. Головач зауважила, що коли мова йде про хронічний больовий синдром, а він властивий практично всій когорті пацієнтів ревматологічного профілю, то, призначаючи протизапальну та протибольову терапію, передусім необхідно орієнтуватися на безпеку.
«Нехай ми не на 100%, а на 90–95% зменшимо вираженість больового синдрому, але ми не наразимо хворого на побічні ефекти», — наголосила спікер і додала, що в цьому плані локальна терапія є певним рятівником.
Адже лікарі та фармацевти завжди прагнуть досягти ефективності лікування та зменшити кількість побічних реакцій. Цей принцип має пряме відношення до локальної терапії. Тому що саме топікальні форми НПЗП дозволяють підвищити ефективність лікування без шкоди для показників безпеки. Важливо, що сучасний погляд на топікальні НПЗП базується на результатах масштабних досліджень.
«В останні роки чітко доведено, що локальні форми НПЗП за своєю ефективністю абсолютно не поступаються пероральним формам НПЗП. Особливо це стосується остеоартриту. Існує вагома доказова база для застосування топікальних НПЗП при болю в нижній частині спини (гострому та хронічному) і остеоартриті», — відмітила І. Головач. Зокрема, спікер навела результати великого Кокранівського огляду (Topical NSAIDs for chronic musculoskeletal pain in adults, 2016), який було присвячено ефективності та безпеці певних представників топікальних НПЗП. Основні висновки, отримані на великій когорті пацієнтів (7668 хворих у 32 дослідженнях), включають такі тези:
- пряме порівняння не продемонструвало відмінностей в ефективності між системними і топікальними формами НПЗП;
- гастроінтестинальні побічні ефекти топікальних НПЗП за частотою не відрізняються від показників плацебо.
Доказова медицина підтверджує, що скрізь, де тільки можливо досягти вогнища болю та запалення, застосування топічних НПЗП є виправданим і необхідним.
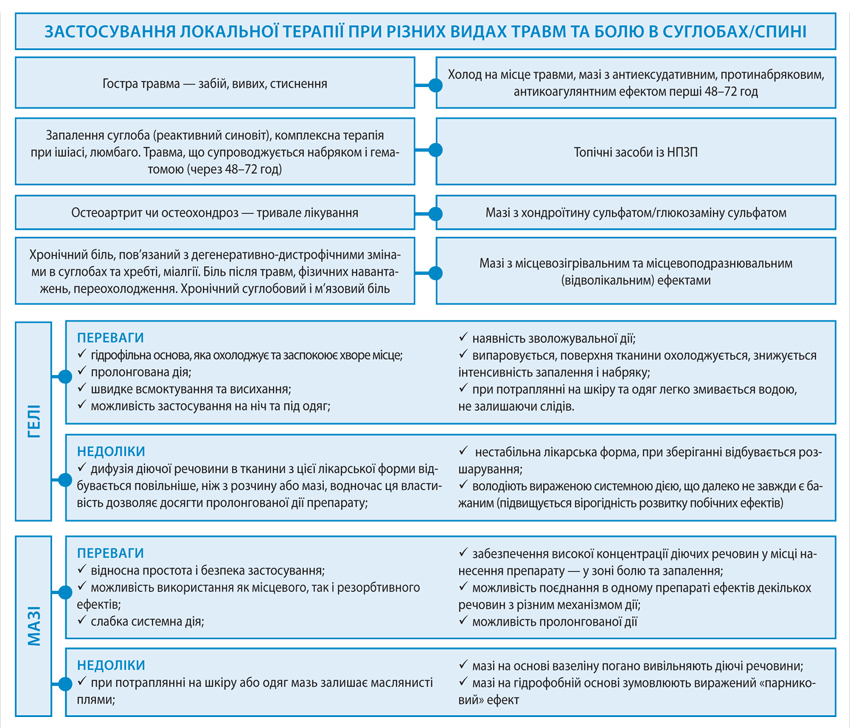
Основною перевагою локальної терапії є безпосередній вплив на місце ураження — орган-мішень, а саме — на суглоб. Це дозволяє досягти оптимальної терапевтичної концентрації препарату в ураженому органі, що знижує потребу в системно призначуваних засобах, при цьому зменшується токсичний вплив. Зважаючи на це, терапія локальними НПЗП пропонується численними рекомендаціями як перша лінія лікування пацієнтів з болем та запаленням опорно-рухового апарату.
Одним з найефективніших НПЗП в аспекті знеболювальної та протизапальної дії є диклофенак. При цьому, відповідно до результатів досліджень, таблетовані та місцеві форми препарату характеризуються співставною ефективністю (Simon L.S., 2009). Детальніше про ефективність та профіль безпеки місцевих форм диклофенаку читайте тут.
Коректне використання: на що звернути увагу?
Ефект місцевої терапії, окрім іншого, залежить від коректності призначення та залученості самого пацієнта у процес лікування. Важливо враховувати ряд наступних факторів:
- вид травми та болю у спині/суглобах;
- концентрація діючої речовини;
- оптимальна терапевтична доза! «Необхідно наносити відповідну кількість гелю чи мазі, яка вказана в інструкції для медичного застосування препарату і жодним чином не економити. Якщо вказано, що 5 см мазі/гелю при нанесенні на колінні суглоби дозволяють забезпечити терапевтичну ефективність, нам треба наносити 5 см», — пояснила спікер;
- кратність аплікацій (3–4 рази на добу);
- тривалість застосування (максимальна ефективність розвивається протягом 2 тиж);
- умови всмоктування препарату — поглинання відбувається через шкіру, що має температуру трохи вищу за фізіологічну, тому для більш швидкого надходження препарату, особливо в осіб похилого віку зі зниженою проникністю шкіри, рекомендується протягом 3–5 хв зігріти ділянку шкіри над суглобом перед нанесенням мазі;
- врахування переваг та недоліків тих чи інших місцевих лікарських форм (зокрема мазей та гелів).
Разом із цим фармацевту слід наголосити на важливих правилах використання місцевих препаратів. Перш за все — це необхідність перевірки чутливості до лікарського засобу. Для цього перед початком використання необхідно нанести невелику кількість мазі/гелю на обмежену поверхню шкіри. Важливо також окреслити вимоги до нанесення мазей і гелів, що містять НПЗП. Їх слід наносити винятково на непошкоджені ділянки шкіри. Мазі та гелі не слід наносити під повітронепроникні пов’язки та необхідно уникати потрапляння на слизові оболонки.
Варто вказати на можливість появи несприятливих явищ:
- при застосуванні мазей і гелів, що містять НПЗП, можлива поява контактного дерматиту — свербіж, гіперемія, набряк, висипи. У такому разі застосування лікарських засобів слід негайно припинити;
- при нанесенні гелів та мазей, що містять НПЗП, на обширні ділянки шкіри і при тривалому застосуванні можливе виникнення побічних явищ, характерних для перорального прийому відповідних препаратів;
- при застосуванні мазей та гелів, що містять диклофенак, можливі явища фотосенсибілізації;
- симптоми передозування при використанні НПЗП у вигляді гелів або мазей: неприємні відчуття в епігастрії, нудота, головний біль, запаморочення (частіше при застосуванні препаратів, що містять саліцилати);
- у разі розвитку явищ підвищеної чутливості або симптомів передозування слід негайно змити мазь теплою водою.
Правила застосування місцевоподразнювальних мазей:
- при їх нанесенні слід користуватися рукавичками/аплікатором, а після цього ретельно помити руки з милом;
- їх не слід наносити на чутливі ділянки шкіри (передня поверхня шиї, низ живота, внутрішня поверхня стегон);
- шкіра людей зі світлим волоссям може реагувати сильніше, тому зігрівальний ефект може досягатися навіть при застосуванні низьких доз подібних мазей;
- пацієнтам не слід приймати ванну або душ перед або після застосування місцевоподразнювальних мазей;
- ефекти таких мазей можна зменшити, змастивши шкіру тампоном, просоченим олією або жирним кремом;
- не слід поєднувати застосування мазей, гелів, кремів, що мають зігрівальну дію, з використанням грілок, повітронепроникних пов’язок та еластичних бинтів, щоб уникнути опіків.
«Здавалося б, такі прості рекомендації, однак вони все одно можуть викликати запитання у наших пацієнтів. Хворі не завжди дотримуються цих правил і деколи навіть виникають кумедні ситуації у клінічній практиці», — підсумувала І. Головач.
Щодо алгоритмів фармацевтичної опіки, спікер рекомендувала звернути додаткову увагу на протокол фармацевта при відпуску лікарських засобів без рецепта «Симптоматичне лікування болю у м’язах та спині».

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим