Сон оказывает влияние на состояние здоровья человека, возможно, не в меньшей степени, чем период бодрствования, а «качество сна» является одной из составляющих понятия «качество жизни». Представление о сне как о состоянии исключительного покоя, накопления энергетического потенциала в последние десятилетия кардинально изменилось. В настоящее время общепринятой является оценка сна как сложного структурированного психофизиологического состояния, в котором не только сохраняется, но иногда и интенсифицируется психическая и биологическая активность [1].
Несмотря на важность проблемы, научные представления о физиологии сна, а также о его нарушениях и способах их лечения остаются неполными [2].
Под термином «нарушения сна» — «инсомния» (бессонница) принято понимать нарушение количества, качества или времени сна (МКБ-Х), что в свою очередь может привести к сонливости в дневное время, нарушению концентрации внимания, памяти и к появлению состояния тревожности [3], то есть к ухудшению дневного психофизиологического состояния и, следовательно, к нежелательным последствиям. Например, установлено, что в США в 10% случаев причиной аварий на дорогах была сонливость у водителей [4].
Трудности проведения популяционных исследований обусловливают значительную разницу результатов, получаемых в разных странах. Так, в исследовании, которое проводилось по программе ВОЗ, установлено, что распространенность расстройств сна варьирует от 8,3% в Нагасаки до 42,9% в Рио-де-Жанейро [5].
Несмотря на это, практически все авторы сходятся во мнении, что расстройства сна являются наиболее распространенными симптомами, развивающимися как у здоровых, так и у лиц с психическими расстройствами и соматическими заболеваниями. Гипнотики (снотворные средства) являются основной группой лекарственных препаратов, применяемых для лечения бессонницы. Требования к «идеальному снотворному» известны [6].
Такой препарат должен:
— способствовать быстрому засыпанию при приеме в минимальной дозе;
— его действие не должно усиливаться с повышением дозы (чтобы избежать повышения дозы самими пациентами);
— снижать число ночных пробуждений;
— оказывать минимальное влияние на стадии сна и его структуру;
— не ухудшать состояние больных после прекращения приема.
Наряду с этим снотворное должно оказывать минимальное влияние:
— на уровень бодрствования при пробуждении;
— на память;
— на скорость реакции и когнитивные функции.
В наибольшей степени этим требованиям соответствует новое поколение небензодиазепиновых снотворных препаратов. В связи с этим необходимо отметить появление нового небензодиазепинового препарата (производного имидазопиридина) ИВАДАЛ (золпидем), разработанного и внедренного в практику французской фармацевтической компанией «Синтелабо» в 1988 г. По данным компании «IMS Health», с 1994 г. ИВАДАЛ занимает первое место в мире по объему продаж среди снотворных препаратов (рис. 1).
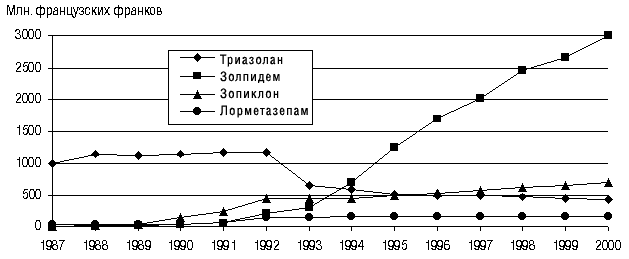
Рис. 1. Объем продаж наиболее распространенных снотворных средств
Быстрое распространение нового препарата обусловлено его уникальными свойствами, расширившими представления о глубоких механизмах сна. Исследования в области молекулярной биологии позволили выявить гетерогенность бензодиазепинового (BZ) рецептора и определить локализацию и функцию его основных подтипов — омега-1, омега-2 и омега-5. Подтип омега-1 расположен в основном в кортикальной и субкортикальной области и ответствен за появление собственно снотворного действия, тогда как подтипы омега-2 и омега-5 связаны с проявлением ряда других эффектов (миорелаксирующего, противосудорожного, седативного) [7]. Специфический нейрофизиологический профиль ИВАДАЛА связан с его активным агонизмом только в отношении подтипа омега-1. Такое гипноселективное действие отличает ИВАДАЛ от бензодиазепиновых снотворных препаратов, взаимодействующих со всеми подтипами бензодиазепиновых рецепторов, что приводит к расширению спектра их психотропного действия за счет появления нежелательных для снотворного эффектов.
Препарат быстро и полно всасывается в пищеварительном тракте, в результате чего быстро наступает сон (через 11–30 мин). ИВАДАЛ принимают непосредственно перед сном или в постели. Максимальная концентрация препарата в плазме крови достигается через 1,6 ч. Период полувыведения — один из самых коротких среди снотворных средств — составляет 2,5 ч. Достаточная концентрация вещества в крови обеспечивается на протяжении 8 ч сна. Благодаря фармакокинетическим особенностям ИВАДАЛ не оказывает существенного влияния на дневное самочувствие и работоспособность. Это является важным преимуществом препарата, поскольку, как показали результаты опроса населения [8], основным опасением при приеме снотворного является возможность ухудшения дневного самочувствия и снижение активности. Результаты двойного слепого плацебо-контролируемого исследования [9] свидетельствуют о том, что ИВАДАЛ не оказывает негативного влияния на память в отличие от производного бензодиазепина (рис. 2).
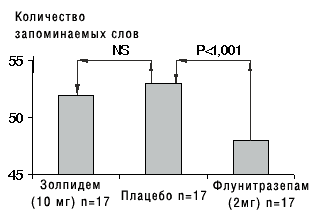
Рис. 2. Результаты теста запоминания слов у больных, принимавших золпидем, плацебо и флунитразепам
Помимо короткого периода полувыведения препарата и его селективности в отношении омега-1-рецепторов, это объясняется еще и тем, что ИВАДАЛ сохраняет и восстанавливает физиологическую структуру сна [10].
ИВАДАЛ высокоэффективен при лечении всех видов бессонницы. В процессе терапии сокращается время засыпания, уменьшается число ночных пробуждений, увеличивается общая продолжительность и эффективность сна. Как видно из рис. 3, среди 30 043 пациентов, принимавших ИВАДАЛ в течение 20 дней, в 97,9% случаев отмечалось восстановление нормального сна, что проявлялось не только в улучшении объективных показателей, но и подтверждалось субъективными оценками больных: только 1,6% больных были не удовлетворены качеством сна, 0,5% пациентов отмечали неудовлетворительное влияние его на дневное самочувствие [11].
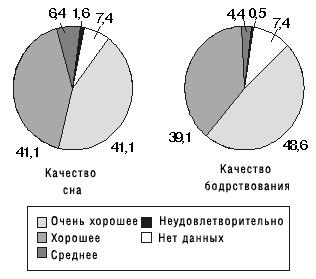
Рис. 3. Мнение пациентов (%) об эффективности золпидема после 20-дневного приема препарата перед сном
Рекомендуемая доза применения ИВАДАЛА для взрослых составляет 10 мг в сутки, для пациентов пожилого возраста (старше 65 лет) — 5 мг в сутки. Побочные эффекты при применении ИВАДАЛА возникают редко. Их частота лишь незначительно превышает побочные эффекты, возникающие при применении плацебо. Среди побочных эффектов препарата чаще всего отмечают головокружение, нарушение координации движений и головную боль.
Многие жизненные ситуации могут вызвать расстройства сна и послужить причиной эпизодической бессонницы, в том числе эмоциональные стрессы, связанные, например, с конфликтами в семье, на работе, переменой места жительства и т.д. Преходящая бессонница часто возникает вслед за десинхронозом, сопутствующим перелетам через часовые пояса (туризм, бизнес, космические полеты), сменному графику работы (в том числе вахтовому). Важной проблемой являются расстройства сна, возникающие у лиц с соматическими заболеваниями, часто в условиях стационара. Причиной их могут быть сам факт госпитализации, рецидив заболевания, проведение диагностических процедур и др.
Отсутствие медикаментозной помощи в этом случае может не только ухудшить психическое состояние пациента, но и привести к хронизации нарушений сна и обострению соматического заболевания. При лечении преходящей бессонницы рекомендуется назначение препарата в течение от 2–3 дней до 1–2 нед.
Кратковременная бессонница является следствием более тяжелых и продолжительных стрессовых ситуаций. Потеря близкого человека (реакция горя), безработица, перемена места жительства (расстройства адаптации), могут вызвать продолжительные состояния дезадаптации, сопровождающиеся, как правило, расстройствами сна. В общей врачебной практике кратковременная бессонница часто связана с проблемой хронической боли. При купировании болевого синдрома бессонница, как правило, исчезает, однако, чтобы облегчить состояние больного, рекомендуется назначение снотворных, преимущественно тех, применение которых в меньшей степени связано с риском лекарственных взаимодействий. В этом отношении ИВАДАЛ можно рассматривать как препарат выбора. Лечение кратковременной бессонницы следует проводить в течение 2–3 нед. Терапия упорных и длительных нарушений сна (хроническая бессонница) — более трудная задача. Часто эти состояния являются не самостоятельным расстройством, а включаются в структуру других психических и соматических заболеваний. На вероятность наличия скрытого психического заболевания в случае хронической бессонницы, например депрессии, тревожных расстройств, алкоголизма, обращали внимание Schramm и соавторы (1995). В исследовании Ustun и соавторов (1996), в частности, установлено, что у 51,5% больных с хроническими расстройствами сна, имеется коморбидное психическое заболевание. Лечение такой бессонницы должно начинаться с диагностики и терапии основного психического или соматического расстройства, но даже в этом случае трудно обойтись без назначения собственно снотворных средств.
Актуальной является проблема лечения хронической бессонницы у лиц пожилого и старческого возраста, длительность сна у которых в норме сокращается, а психологическая потребность остается прежней. Клиническая практика свидетельствует о том, что люди пожилого и старческого возраста длительное время (иногда более 10 лет) почти ежедневно принимают снотворные, поэтому терапевтическая стратегия лечения пациентов с хронической бессонницей заключается в выборе не только эффективного, но и сохраняющего эффективность в течение длительного времени и при этом безопасного препарата, разрешенного для клинического применения при хронических нарушениях сна, такого, как ИВАДАЛ. Как видно из рис. 4, эффективность препарата сохраняется даже при длительном лечении.
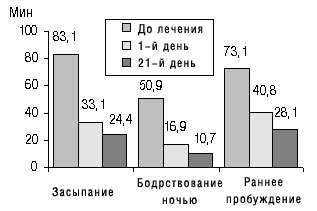
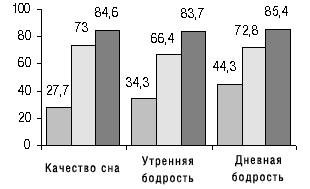
Рис. 4. Улучшение показателей сна после 1-го и 21-го дня лечения золпидемом (ИВАДАЛОМ)
При этом его положительное влияние на качество сна и па дневную работоспособность после 3 нед непрерывного применения не только сохраняется, но даже несколько усиливается [12]. Согласно результатам исследования, в котором принимали участие 96 пациентов с хроническими нарушениями сна, 44 человека продолжали прием ИВАДАЛА в течение года [13]. За это время у них не отмечено потребности в повышении дозы принимаемого препарата, и доля пациентов, которые после первого месяца лечения принимали ИВАДАЛ в дозе 20 мг и более, не увеличилась к концу года (рис. 5). Эти данные свидетельствуют о низкой вероятности развития толерантности при применении ИВАДАЛА, что также подтверждено результатами специально проведенного исследование [14].
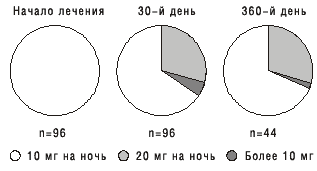
Рис. 5. Доля пациентов, получавших различные дозы золпидема при лечении нарушений сна в течение года
Согласно рекомендации ВОЗ лечение хронической бессонницы с использованием ИВАДАЛА, как и любого другого снотворного средства, не должно длиться более 4 нед. Если после этого нарушения сна сохраняются, необходим повторный врачебный осмотр и назначение углубленного обследования для выявления причин бессонницы. Возможно повторное проведение курса терапии ИВАДАЛОМ или изменение тактики приема препарата (например, пациенту назначают 4 таблетки в течение недели или 20 таблеток в течение месяца).
Таким образом, современное небензодиазепиновое снотворное нового поколения ИВАДАЛ открывает широкие возможности в лечении преходящей, кратковременной и хронической бессонницы. Высокоселективное действие препарата, сочетающееся с безопасным профилем, позволяет рекомендовать его для применения у лиц с эпизодическими нарушениями сна, обусловленными эмоциональными стрессами. ИВАДАЛ эффективен при использовании в общей врачебной практике как в стационарных, так и в амбулаторных условиях.
Ю. Александровский, А. Аведисова,
Государственный научный центр общей и судебной психиатрии им. В.П. Сербского, Россия
| ЛИТЕРАТУРА | |
|

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим