МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
НАКАЗ
від 20.04.2021 р. № 771
Про затвердження Протоколу надання реабілітаційної допомоги пацієнтам з коронавірусною хворобою (COVID-19) та реконвалесцентам
Відповідно до частини третьої статті 141 Закону України «Основи законодавства про охорону здоров’я», статті 14 Закону України «Про реабілітацію у сфері охорони здоров’я», абзацу тридцять шостого підпункту 10 пункту 4, пункту 8 Положення про Міністерство охорони здоров’я України, затвердженого постановою Кабінету Міністрів України від 25 березня 2015 року № 267 (у редакції постанови Кабінету Міністрів України від 24 січня 2020 року № 90), та протоколу № 3 від 09 квітня 2021 року засідання робочої групи МОЗ з розробки пропозицій щодо створення системи реабілітації хворих, які перехворіли на коронавірусну хворобу (COVID-19),
НАКАЗУЮ:
- Затвердити Протокол надання реабілітаційної допомоги пацієнтам з коронавірусною хворобою (COVID-19) та реконвалесцентам, що додається.
- Державному підприємству «Державний експертний центр Міністерства охорони здоров’я України» (Бабенко М.М.) забезпечити внесення Протоколу надання реабілітаційної допомоги пацієнтам з коронавірусною хворобою (COVID-19) та реконвалесцентам до реєстру медико-технологічних документів.
- Контроль за виконанням цього наказу покласти на заступника Міністра Микичак І.В.
МіністрМаксим Степанов
ЗАТВЕРДЖЕНО
Наказ Міністерства охорони
здоров’я України
від 20.04.2021 № 771
ПРОТОКОЛ НАДАННЯ РЕАБІЛІТАЦІЙНОЇ ДОПОМОГИ ПАЦІЄНТАМ З КОРОНАВІРУСНОЮ ХВОРОБОЮ (COVID-19) ТА РЕКОНВАЛЕСЦЕНТАМ
Загальна частина
Коронавірусна хвороба (COVID-19); шифр за МКХ-10: U07.1 2019-nCoV — гостра респіраторна хвороба, що підтверджена лабораторним тестуванням незалежно від тяжкості клінічних ознак або симптомів (вірус ідентифікований); U 07.2 — коронавірусна інфекція COVID-19, що діагностується клінічно або епідеміологічно, але лабораторні обстеження непереконливі чи недоступні (вірус не ідентифікований) [тимчасова назва].
Розробники:
| Микичак Ірина | заступник Міністра охорони здоров’я України, голова мультидисциплінарної робочої групи; |
| Гаврилюк Андрій | генеральний директор Директорату якості життя Міністерства охорони здоров’я України, заступник голови мультидисциплінарної робочої групи; |
| Острополець Наталія | керівник експертної групи з медичної реабілітації та санаторно-курортного лікування Директорату якості життя Міністерства охорони здоров’я України; |
| Бабій Ліана | провідний науковий співробітник відділу інфаркту міокарда та відновлювального лікування державної установи «Національний науковий центр «Інститут кардіології імені академіка М.Д. Стражеска» Національної академії медичних наук України (за згодою); |
| Бабов Костянтин | директор державної установи «Український науково-дослідний інститут медичної реабілітації та курортології Міністерства охорони здоров’я України»; |
| Баришок Тетяна | фізичний терапевт, кандидат наук з фізичного виховання та спорту (спеціальність фізична реабілітація), доцент, кафедра фізичної реабілітації комунального закладу вищої освіти «Хортицька національна навчально-реабілітаційна академія» Запорізької обласної ради, голова правління громадської організації «Всеукраїнське об’єднання фізичних терапевтів»; |
| Бойко Надія | завідувач кафедри клініко-лабораторної діагностики та фармакології, директор Науково-дослідницького і навчального центру молекулярної мікробіології та імунології слизових оболонок державного вищого навчального закладу «Ужгородський національний університет» (за згодою); |
| Висоцька Ольга | директор Навчально-наукового центру — Українського тренінгового центру сімейної медицини Національного медичного університету імені О.О. Богомольця; |
| Голик Володимир | доцент кафедри фізичної та реабілітаційної медицини і спортивної медицини Національного університету охорони здоров’я України імені П.Л. Шупика, Голова Правління громадської організації «Всеукраїнське товариство нейрореабілітації», член Правління громадської організації «Українське товариство фізичної та реабілітаційної медицини»; |
| Голодюк Світлана | головний лікар Комунального некомерційного підприємства «Вінницький обласний спеціалізований клінічний диспансер радіаційного захисту населення Вінницької обласної Ради» (за згодою); |
| Голубовська Ольга | завідувач кафедри інфекційних хвороб Національного медичного університету імені О.О. Богомольця; |
| Гук Світлана | керівник Центру респіраторної медицини та алергології клінічної лікарні «Феофанія» Державного управління справами (за згодою); |
| Гуленко Оксана | начальник відділу стандартизації медичної допомоги Департаменту з оцінки медичних технологій, адміністрування державних реєстрів та моніторингу цін державного підприємства «Державний експертний центр Міністерства охорони здоров’я України»; |
| Дзюблик Олександр | завідувач відділення технологій лікування неспецифічних захворювань легень державної установи «Національний інститут фтизіатрії і пульмонології ім. Ф.Г. Яновського Національної академії медичних наук України» (за згодою); |
| Долинна Олена | асистент кафедри фізичної та реабілітаційної медицини Вінницького національного медичного університету ім. М.І. Пирогова, лікар фізичної та реабілітаційної медицини Клінічного центру медичної реабілітації та фізіотерапії КНП «Вінницька обласна клінічна лікарня ім. М.І. Пирогова Вінницької обласної ради», член ревізійної ради громадської організації «Українське товариство фізичної та реабілітаційної медицини»; |
| Дубров Сергій | завідувач кафедри анестезіології та інтенсивної терапії Національного медичного університету імені О.О. Богомольця; |
| Зінов’єва Катерина | асистент кафедри фундаментальних медичних дисциплін медичного факультету № 2 державного вищого навчального закладу «Ужгородський національний університет», член правління ГО «Українське товариство фізичної та реабілітаційної медицини» (за згодою); |
| Кайдишев Ігор | професор кафедри внутрішньої медицини № 3 з фтизіатрією Української медичної стоматологічної академії (за згодою); |
| Кочуєва Марина | завідувач кафедри фтизіатрії, пульмонології та сімейної медицини Харківської медичної академії післядипломної освіти; |
| Лемко Іван | директор державної установи «Науково-практичний медичний центр «Реабілітація» Міністерства охорони здоров’я України; |
| Лялька Оксана | Голова Правління громадської організації «Українське товариство терапії мови і мовлення»; |
| Мангушева Ольга | ерготерапевт, старший ерготерапевт міжнародного благодійного фонду «Місія в Україну», Голова Правління громадської організації «Українське товариство ерготерапевтів»; |
| Паньків Володимир | завідувач відділу профілактики, лікування цукрового діабету та його ускладнень Українського науково-практичного центру ендокринної хірургії, трансплантації ендокринних органів і тканин Міністерства охорони здоров’я України; |
| Піняжко Ореста | директор Департаменту з оцінки медичних технологій, адміністрування державних реєстрів та моніторингу цін державного підприємства «Державний експертний центр Міністерства охорони здоров’я України»; |
| Поліщук Марія | заступник директора Департаменту охорони здоров’я Чернівецької обласної державної адміністрації (за згодою); |
| Проценко Галина | провідний науковий співробітник відділу некоронарних хвороб серця, ревматології і терапії державної установи «Національний науковий центр «Інститут кардіології імені академіка М.Д. Стражеска Національної академії медичних наук України» (за згодою); |
| Рудницька Надія | завідувач відділення пульмонології комунального некомерційного підприємства Львівської обласної ради «Львівський регіональний фтизіопульмонологічний клінічний лікувально-діагностичний центр» (за згодою); |
| Сисоєнко Ірина | президент громадської організації «Всеукраїнська асоціація фізичної медицини, реабілітації і курортології», віце-президент Всесвітньої федерації гідротерапії та кліматотерапії (за згодою); |
| Слободін Тетяна | професор кафедри неврології № 1 Національного університету охорони здоров’я України імені П.Л. Шупика; |
| Тимрук-Скоропад Катерина | фізичний терапевт, доктор наук з фізичного виховання та спорту (спеціальність фізична реабілітація), професор кафедри фізичної терапії та ерготерапії Львівського державного університету фізичної культури імені Івана Боберського, член Правління громадської організації «Всеукраїнське об’єднання фізичних терапевтів». |
| Теряєва Олена | директор державного закладу «Спецiалiзований (спецiальний) клiнiчний санаторiй iменi В.П.Чкалова» Мiнiстерства охорони здоров’я України; |
| Чабан Олег | завідувач кафедри медичної психології, психосоматичної медицини та психотерапії медико-психологічного факультету Національного медичного університету імені О. О. Богомольця; |
| Чоп’як Валентина | завідувач кафедри клінічної імунології та алергології Львівського національного медичного університету імені Данила Галицького; |
| Чернюк Сергій | провідний науковий співробітник відділу некоронарогенних хвороб серця, ревматології та терапії державної установи «Національний науковий центр «Інститут кардіології імені академіка М.Д. Стражеска» Національної академії медичних наук України (за згодою); |
| Ярошевський Віктор | державний експерт з медичної реабілітації та санаторно-курортного лікування Директорату якості життя Міністерства охорони здоров’я України (секретар). |
Рецензенти:
Владимиров О.А., FEBPRM, завідувач кафедри фізичної та реабілітаційної медицини і спортивної медицини Національного університету охорони здоров’я України імені П.Л. Шупика, голова Правління громадської організації «Українське товариство фізичної та реабілітаційної медицини», д.мед.н., професор;
Юшковська О.Г., завідувач кафедри фізичної реабілітації, спортивної медицини, фізичного виховання і валеології Одеського національного медичного університету, д.мед.н., професор.
Дата складання — березень 2021 р.
Дата оновлення — 2024 рік
Список умовних позначень та скорочень
| ФРМ | Фізична та реабілітаційна медицина |
| Лікар ФРМ | Лікар фізичної та реабілітаційної медицини |
| ФТ | Фізична терапія/фізичний терапевт |
| ЕТ | Ерготерапія/Ерготерапевт |
| ТММ | Терапія мови та мовлення/терапевт мови та мовлення |
| МКФ | Міжнародна класифікація функціонування, обмежень життєдіяльності та здоров’я |
| MoCA | Монреальська когнітивна оцінка |
| MMSE | Коротка шкала оцінки психічного статусу |
| HADS | Госпітальна шкала тривоги та депресії |
| COMP | Канадська оцінка виконання заняттєвої активності |
| COVID-19 | Короновірусна хвороба |
| SARS-CoV2 | Важкий гострий респіраторний синдром — коронавірус — 2 |
| ГРДС | Гострий респіраторний дистрес-синдром |
| CPAP | Постійний позитивний тиск у дихальних шляхах |
| SpO2 | Сатурація кисню |
| АТ | Артеріальний тиск |
| ЧСС | Частота серцевих скорочень |
| ЧДР | Частота дихальних рухів |
| ВІТ | Відділення інтенсивної терапії |
| ПІТ | Палата інтенсивної терапії |
| МСКТ | Мультиспіральна комп’ютерна томографія |
| МРТ | Магнітно-резонансна томографія |
| ДНП | Дослідження нервової провідності |
| PEEP | Позитивний тиск вкінці видиху |
| ПРС | Постреанімаційний синдром |
| ПТСР | Посттравматичний стресовий розлад |
| ЗІЗ | Засоби індивідуального захисту |
| ЗОЗ | Заклад охорони здоров’я |
| ШВЛ | Штучна вентиляція легень |
| PCFS | Шкала Post-COVID-19 Functional Status |
| ПЛР | Полімеразна ланцюгова реакція |
| ІФА | Імуноферментний аналіз |
Розділ 1. Організація надання реабілітаційної допомоги в гострому, післягострому та довготривалому періодах реабілітації
Обґрунтування: реабілітаційні потреби у важких випадках COVID-19 пов’язані з наслідками вентиляційної підтримки та тривалої іммобілізації, а також загостренням основного стану здоров’я.
Вони можуть включати:
— порушення функції легень;
— зниження толерантності до фізичних навантажень та м’язова слабкість;
— делірій та інші когнітивні порушення;
— порушення ковтання, голосу та спілкування;
— розлади психічного здоров’я та потреби в психосоціальній підтримці.
Реабілітаційні втручання для пацієнтів з важким перебігом COVID-19 особливо необхідні у гострому періоді. Потреби пацієнтів з COVID-19 щодо реабілітації відрізняються в залежності від періоду реабілітації, особливостей перебігу захворювання, коморбідної патології (додаток 4 та додаток 5 до цього Протоколу).
Пацієнти з COVID-19, мають потребу в реабілітації під час перебування в лікарні та після виписки.
Обов’язкові критерії якості:
Організація обслуговування.
Забезпечити доступ до мультидисциплінарних послуг для оцінки симптомів фізичного та психічного здоров’я та проведення подальших тестів та досліджень. Їх повинен вести лікар з відповідними навичками та досвідом та відповідною підтримкою фахівців, беручи до уваги різноманітність симптомів, що проявляються.
Надавати комплексні, міждисциплінарні послуги з реабілітації, виходячи з місцевих потреб та ресурсів. Медичні працівники повинні мати низку спеціальних навичок, що мають досвід у лікуванні втоми та респіраторних симптомів (включаючи задишку). Залежно від віку та симптомів людини може знадобитися додаткова експертиза.
Основна команда може включати, але не обмежується фахівцями наступних напрямків: реабілітаційна медицина; фізична терапія;
ерготерапія;
терапія мови і мовлення;
клінічна психологія та психіатрія.
Поділитися знаннями, навичками щодо проведення оцінки втручання та провести тренінги між службами, які допоможуть практикуючим фахівцям у громадах.
Реабілітація госпіталізованих пацієнтів з COVID-19 повинна розпочинатись на/біля ліжка відділення/палати інтенсивної терапії, і тривати до прийняття рішення про безпечність виписки додому.
Необхідно оцінити потребу в кисні в стані спокою та при фізичних навантаженнях у пацієнтів госпіталізованих з COVID-19 перед випискою з лікарні. В подальшому лікар має прийняти рішення про потребу в амбулаторній (під час фізичних вправ та повсякденної діяльності), короткотривалій (використання оксигенотерапії короткими періодами 10–20 хв/раз при транзиторній гіпоксемії або виникненні симптомів) або довготривалій оксигенотерапії (більше 15 годин на день у пацієнтів з хронічною гіпоксемією) в домашніх умовах, визначити дату наступного оцінювання потреби в кисні. Вищевказані призначення мають бути відображені в індивідуальному реабілітаційному плані.
Слід заохочувати пацієнтів з COVID-19 брати участь у повсякденній діяльності у перші 6–8 тижнів після виписки з лікарні.
Пацієнтів з COVID-19 слід заохочувати робити фізичні вправи низької та помірної інтенсивності вдома (фізичні вправи високої інтенсивності не рекомендуються) в перші 6–8 тижнів після виписки з лікарні, якщо не проводилась формальна оцінка під час фізичних вправ із вимірюванням сатурації при навантаженні.
Пацієнти з COVID-19 повинні пройти оцінювання фізичного та емоційного функціонування через 6–8 тижнів після виписки, щоб визначити додаткові потреби у реабілітації.
Особи, що перенесли COVID-19 із симптомами психологічного дистресу (встановлено за допомогою анкет) через 6-8 тижнів після виписки з лікарні повинні пройти психологічну оцінку.
Спостереження за госпіталізованим пацієнтами з COVID-19 повинно включати основні результати, встановлені для тих, хто переніс гостру дихальну недостатність через 6-8 тижнів після виписки з лікарні.
Спостереження за госпіталізованим пацієнтами з COVID-19 повинно включати заходи спрямовані на поліпшення дихальної функції через 6-8 тижнів після виписки з лікарні.
Спостереження за госпіталізованим пацієнтами з COVID-19 повинно включати заходи щодо фізичних тренувань через 6-8 тижнів після виписки з лікарні.
Особи, які перехворіли на COVID-19 та потребують реабілітаційних втручань через 6-8 тижнів після виписки з лікарні, повинні отримувати комплексну програму реабілітації.
Особи які перехворіли COVID-19 із наявними/тривалими порушеннями функції легень через 6-8 тижнів після виписки з лікарні повинні пройти комплексну програму легеневої реабілітації, що відповідає встановленим міжнародним стандартам (Quality Standards for Pulmonary Rehabilitation in Adults, 2014; British Thoracic Society guideline on pulmonary rehabilitation in adults, 2013; American Thoracic Society, Assembly on Pulmonary Rehabilitation «Guidance for re-opening pulmonary rehabilitation programs», 2020). Програма легеневої реабілітації має включати оцінювання пацієнта, індивідуалізовану програму реабілітації, що містить, але не обмежується фізичними вправами, освітою та поведінковими втручаннями, має за мету поліпшити фізичний та психічний стан людей з хронічними респіраторними захворюваннями, сприяти прихильності до лікування та рекомендацій з модифікації факторів ризику.
Пацієнти з COVID-19 із втратою маси та/або функції м’язів нижньої кінцівки через 6–8 тижнів після виписки з лікарні повинні бути направлені для участі в програмах реабілітації, спрямованих на збільшення сили м’язів. Вид вправ, особливості тренувань та тривалість програми фізичної терапії визначається потребами пацієнта.
Пацієнти з COVID-19 із втратою м’язової маси нижніх кінцівок через 6–8 тижнів після виписки з лікарні повинні отримувати харчову підтримку.
Важливо оцінити потреби особи щодо реабілітації, щоб розробити та спланувати відповідні заходи та ресурси для пацієнтів та/або їх доглядачів. Для цього можуть знадобитися повторювані оцінювання в різні моменти часу (через 3, 6 та 12 місяців після виписки з лікарні). Використовувати інструменти для вимірювання задишки при фізичному навантаженні, когнітивний скринінг та альтернативні інструменти для оцінки в різних доменах Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я. Оцінка через 6–8 тижнів після виписки з лікарні може бути занадто ранньою, оскільки деякі ускладнення можуть проявлятися пізніше. Пацієнтам, які лікувались вдома також може знадобитися координована програма реабілітації. Сімейні лікарі за наявності обмежень життєдіяльності направляють пацієнтів після COVID-19 на консультацію до лікаря фізичної та реабілітаційної медицини.
Для визначення готовності до виписки необхідно проводити оцінювання мобільності, розладів ковтання, когнітивних порушень і психічних розладів, а також потреби в реабілітації та подальшому спостереженні для наступних груп пацієнтів: пацієнтів, які перебувають або раніше перебували у ВІТ/ПІТ, літніх пацієнтів, які мали важкий перебіг захворювання, пацієнтів, які проявляють ознаки будь-якого з перерахованих вище порушень. Розглядати дані чинники потрібно в контексті індивідуальної ситуації пацієнта, включаючи стан його здоров’я до захворювання, наявність соціальної підтримки, домашнє середовище і доступ до подальшої реабілітації. Особливу увагу слід приділяти літнім людям, особам з обмеженням життєдіяльності та коморбідною патологією, оскільки ці категорії пацієнтів можуть мати великий комплекс потреб. За наявності порушень структур/функцій та/або обмежень діяльності/участі необхідно використовувати стандартизовані інструменти оцінювання, залучати пацієнта, членів родини і доглядачів до процесу оцінювання, прийняття рішень стосовно планування реабілітації та виписки.
За наявності реабілітаційних потреб має бути забезпечене подальше спостереження та заходи в стаціонарі, амбулаторно або за місцем проживання пацієнта, відповідно до наявних показань.
Мають бути забезпечено дотримання заходів контролю та профілактики інфекційних захворювань у приміщеннях, де проводяться реабілітаційні заходи для пацієнтів з COVID-19, що залишаються контактними.
Пацієнт має бути переведений в реабілітаційне відділення, якщо зберігаються обмеження життєдіяльності після виписки з гострого відділення.
У випадку відсутності потреби в цілодобовому спостереженні та програми реабілітації високої інтенсивності пацієнт має бути скерований в амбулаторні програми реабілітації або програми реабілітації на базі громади доступні на місцевому рівні. Необхідно обрати варіанти, які містять найменшу кількість бар’єрів для участі, за можливості використати послуги з телереабілітації.
Пацієнти мають бути забезпечені освітніми та інформаційними матеріалами/ресурсами для само-підтримки під час реабілітації, особливо у випадку недоступності реабілітаційного сервісу.
Необхідно забезпечити здійснення індивідуалізованих програм реабілітації в усіх періодах реабілітації (гострий, післягострий, довготривалий) відповідно до потреб пацієнта.
Запропонувати первинну консультацію та спільно обрати засоби комунікації (особисто, телефоном, інше) для пацієнтів, в яких зберігаються постійні/виникають нові симптоми через 4 тижні або більше після гострого захворювання на COVID-19.
Оцінювання потреб пацієнта у реабілітації потрібно проводити у формі самозвіту за шкалою Post-COVID-19 Functional Status (PCFS) (табл.1, рис.1), як частини первинної консультації, щоб допомогти виявити усі симптоми. Самозвіт слід застосовувати лише разом із клінічною оцінкою.
Якщо у пацієнта є когнітивні чи інші обмеження, що заважають надавати відповіді, то член сім’ї або доглядач може відповісти від імені пацієнта. Терміни проведення оцінки за шкалою PCFS визначаються категоріями пацієнтів, що підлягають реабілітації та є такими:
на першому прийомі в клініці після COVID;
через 4–8 тижнів після першого прийому в клініці;
через 6 місяців після першого прийому в клініці.
Табл.1. Анкета для самозвіту пацієнта за шкалою PCFS
| Наскільки наразі постраждало ваше повсякденне життя від COVID-19?
Будь ласка, вкажіть, яке з наведених тверджень стосується вас найбільше. Поставте голочку лише в одному полі |
Поле | Оцінка за PCFS |
| Я не маю обмежень у щоденному житті, а також симптомів, болю, депресії чи тривоги | 0 | |
| У щоденному житті я маю незначні обмеження, оскільки можу виконувати всі звичні обов’язки/діяльність, хоча все ще відзначаю постійні симптоми, біль, депресію або тривогу | 1 | |
| Я страждаю від обмежень у щоденному житті, оскільки час від часу мені потрібно уникати або зменшувати звичні обов’язки/діяльність або збільшувати («наздоганяти») їх із часом через симптоми, біль, депресію чи тривогу. Однак я можу виконувати всі дії без сторонньої допомоги | 2 | |
| Я страждаю від обмежень у щоденному житті, оскільки не можу виконувати всі звичні обов’язки/дії через симптоми, біль, депресію або тривогу. Однак я можу піклуватися про себе без сторонньої допомоги | 3 | |
| Я страждаю від серйозних обмежень у щоденному житті: я не у змозі піклуватися про себе, тому залежу від сторонньої допомоги через симптоми, біль, депресію чи тривогу | 4 |
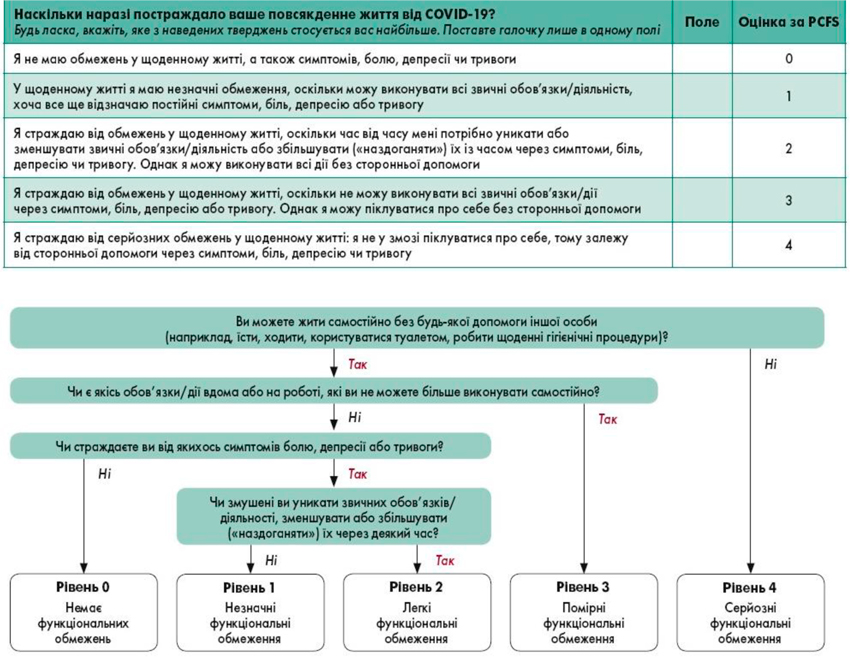
Рис. 1. Блок-схема для самозвіту пацієнта за шкалою функціонального стану Post-COVID-19
На основі первинних консультацій необхідно прийняти спільне рішення, щодо потреби в подальшому оцінюванні та засобах комунікації (по телефону, особисто, інше).
Підтримувати доступ до оцінювання та догляду за особами з новими або постійними симптомами після гострого COVID-19, особливо для тих пацієнтів, які відносяться до соціально вразливих груп та можуть мати труднощі у доступі до послуг. Має бути забезпечена рівність доступу до послуг з реабілітації для всіх осіб, які її потребують.
Забезпечити можливість подальшого спостереження на первинному рівні надання медичної допомоги або з боку громадських служб для осіб вразливих груп або груп ризику після підозри або підтвердження гострого захворювання на COVID-19.
Медичний працівник закладу охорони здоров’я (ЗОЗ), що надає вторинну медичну допомогу повинен запропонувати засоби комунікації (по телефону, особисто, інше).
Обстеження та направлення
Ця інформація призначена для медичних працівників, які проводять первинне обстеження у закладах первинної медичної допомоги у пацієнтів з новими або постійними симптомами через 4 тижні або більше з моменту підозри або підтвердження гострого COVID-19.
Необхідно направляти осіб з постійним симптоматичним COVID-19 або підозрою на nocT-COVID-19 синдром терміново до відповідних служб, за наявності загрожуючих життю пацієнта симптомів, які включають, але не обмежуються наступними:
важка гіпоксемія або зниження сатурації кисню під час фізичних вправ; ознаки важкого захворювання легень; болі у грудній клітці;
мультисистемний запальний синдром (у дітей).
Потрібно запропонувати тести та дослідження з урахуванням ознак та симптомів пацієнтів, для виключення гострих або загрожуючих життю ускладнень та з’ясувати, чи можуть симптоми бути спричинені постійним симптоматичним COVID-19, пост-СОУГО-19 синдромом або нові симптоми, не пов’язаними з цим захворюванням.
Якщо підозрюється інший діагноз, не пов’язаний із COVID-19, дослідження та направлення здійснюється у відповідності до національних або місцевих рекомендацій.
Запропонуйте аналізи, які можуть включати загальний аналіз крові, тести на виявлення порушень функції нирок та печінки, тест на С-реактивний білок, феритин, натрійуретичний пептид типу B (BNP) та функції щитовидної залози.
За необхідності, запропонуйте тест на толерантність до фізичних навантажень, що відповідає можливостям людини (наприклад, 1 -хвилинний тест з присіданням). Під час перевірки фіксуйте рівень задишки, частоту серцевих скорочень і сатурацію кисню. Дотримуйтесь відповідного протоколу для безпечного проведення тесту.
Для людей з постуральними симптомами, наприклад, серцебиття або запаморочення у положенні стоячи, проводять реєстрацію артеріального тиску та частоти серцевих скорочень у положенні лежачи та стоячи (3-хвилинна активна перевірка стоячи або 10 хвилинна, якщо ви підозрюєте синдром постуральної тахікардії або інші форми вегетативної дисфункції).
Необхідно направити пацієнта на рентгенографію грудної клітки до 12 тижнів після гострого захворювання COVID-19, якщо раніше дане дослідження не виконувалось, а у пацієнта зберігаються симптоми порушення дихання. Попередні результати рентгенографії грудної клітки не повинні визначати необхідність направлення на подальший огляд. Майте на увазі, що звичайної рентгенограми грудної клітки може бути недостатньо для виключення захворювань легень.
Осіб з постійним симптоматичним COVID-19 або підозрою на пост-COVID-19 синдром, якщо вони мають важкі психічні симптоми або ризикують заподіяти собі шкоду чи самогубство потрібно негайно скерувати на консультацію до психіатра.
Необхідно дотримуватись відповідних національних рекомендацій щодо направлення для людей, які мають тривогу, емоційні розлади або інші психічні симптоми. Розгляньте напрямок: психологічної терапії, якщо вони мають загальні симптоми легкої тривоги та легкої депресії або психіатричної служби, якщо вони мають більш складні потреби (особливо, якщо вони мають складні фізичні та психічні розлади здоров’я).
Після виключення гострих або небезпечних для життя ускладнень та альтернативних діагнозів, розгляньте можливість направлення людей до інтегрованої мультидисциплінарної реабілітаційної служби у будь-який термін починаючи з 4 тижнів після початку гострого COVID-19.
Відсутність позитивного тесту на SARS-CoV-2 (ПЛР, ІФА) не є приводом для відмови скерування особи для мультидисциплінарного оцінювання та реабілітації.
Ця інформація призначена для медичних працівників, які надають допомогу людям із постійним симптоматичним синдромом COVID-19 або пост-COVID-19 у ЗОЗ, що надають первинну медичну допомогу та в громадах, або в мультидисциплінарних службах оцінки та реабілітації.
Самодопомога та підтримка.
Давати поради та інформацію щодо самоконтролю людям із постійним симптоматичним синдромом COVID-19 або nocT-COVID-19, починаючи з їх первинної оцінки (додаток 3 до цього Протоколу).
Підтримка літніх людей та дітей:
розгляньте можливість додаткової підтримки для людей похилого віку з постійним симптоматичним синдромом COVID-19 або пост-СХ’)УП)-19, наприклад, короткострокові пакети допомоги, попереднє планування допомоги та підтримки при соціальній ізоляції, самотності та втраті, якщо це необхідно;
розгляньте можливість направлення з 4-х тижнів на консультацію фахівця для дітей із постійним симптоматичним синдромом COVID-19 або після COVID-19.
Подальші заходи та моніторинг
Ця інформація призначена для медичних працівників, які надають допомогу людям із постійним симптоматичним синдромом COVID-19 або пост-COVID-19 у будь-яких умовах, включаючи ЗОЗ, що надають первинну медичну допомогу та соціальні установи, ЗОЗ, що надають послуги вторинної медичної допомоги та реабілітації.
Погодьте між собою, як часто необхідні спостереження та моніторинг, і які фахівці будуть залучені в надання допомоги. Враховуйте рівень потреби людини та необхідні втручання.
За допомогою спільного прийняття рішень запропонуйте людям можливість моніторингу особисто або віддалено залежно від наявності, уподобань людини та того, чи є це клінічно придатним для них.
Пристосувати моніторинг до симптомів людей та обговорити будь-які зміни, включаючи нові або погіршення симптомів та їх вплив на життя та самопочуття людини.
Потрібно забезпечити підтримку самоконтролю вдома (контроль частоти серцевих скорочень, артеріального тиску та SpO2), якщо це узгоджується як частина оцінки пацієнта. Переконайтеся, що люди мають чіткі інструкції та параметри, коли слід звертатися за подальшою медичною та реабілітаційною допомогою.
Будьте обережні щодо розвитку симптомів, які можуть означати необхідність направлення або діагностики, дотримуючись рекомендацій у розділі щодо оцінки людей з новими або постійними симптомами після гострого COVID-19.
Телереабілітація.
Реабілітація вдома може бути надана засобами телереабілітації (зокрема Інтернет, телефон), яка передбачена статтею 19 Закону України «Про реабілітацію у сфері охорони здоров’я».
Телереабілітація також може бути хорошим вибором для пацієнтів, яких виписують із стаціонарної реабілітації, щоб продовжити реабілітацію та сприяти подальшому одужанню.
Телереабілітація має включати:
оцінювання пацієнта (за допомогою засобів телереабілітації) із застосуванням анкетування телефоном або фізичної оцінки за допомогою відео-конференції; призначення програми фізичних вправ для кожного пацієнта, для самостійного виконання та/або під контролем із застосуванням відео-конференції в режимі реального часу;
здійснення записів в медичній документації із інформацією про толерантність до фізичних навантажень (обмеження та симптоми під час вправ) для забезпечення безпеки;
перевірка простору та безпеки місця, де будуть виконуватися вправи;
терапевтичні аеробні вправи для нижніх кінцівок (наприклад, ходьба); терапевтичні вправи для зміцнення верхніх кінцівок (наприклад, із обтяжувачами з невеликою вагою, еластичними стрічками тощо);
терапевтичні вправи для зміцнення нижніх кінцівок (наприклад, присідання); частота: принаймні два рази на тиждень замінювати сеанси в амбулаторії, на додаток до домашньої програми вправ без нагляду щонайменше у два дні тижня (телемоніторинг);
втручання у сфері ерготерапії, ТММ, психологічне консультування, тощо з використанням засобів телереабілітації;
повторне оцінювання за допомогою засобів телереабілітації.
Можливі реабілітаційні потреби пацієнтів з COVID-19 в гострому, після— гострому та довготривалому періодах зазначені в додатку 5 до цього Протоколу.
Розділ 2. Організація роботи та склад мультидисциплінарної реабілітаційної команди, що забезпечує надання реабілітаційної допомоги пацієнтам з COVID-19
Обґрунтування: мультидисциплінарна реабілітаційна команда складається з фахівців з реабілітації, які мають різні компетенції та знання, що дозволяє забезпечити широкий спектр потреб, які можуть мати пацієнти з COVID-19.
Обов’язкові критерії якості:
Фахівці з реабілітації (лікар ФРМ, ФТ, ЕТ, ТММ, психологи, асистенти ФТ/ЕТ, протезисти-ортезисти, медичні сестри з реабілітації) сприяють ранній виписці, що особливо важливо у контексті дефіциту ліжок, забезпечують потреби у реабілітації людей з важкою формою COVID-19 в усіх періодах реабілітації, фахівці з реабілітації повинні працювати у відділеннях інтенсивної терапії, лікарняних палатах, інших закладах які надають допомогу пацієнтам з COVID— 19 в після-гострому періоді та громаді.
Реабілітаційна допомога пацієнтам з COVID-19 та реконвалесцентам надається фахівцями з реабілітації, які входять до складу мультидисциплінарної реабілітаційної команди, в стаціонарних та амбулаторних закладах у гострому, післягострому та довготривалому реабілітаційних періодах.
Мультидисциплінарну реабілітаційну команду очолює лікар фізичної та реабілітаційної медицини, який відповідає за організацію роботи команди, виконання індивідуального реабілітаційного плану та інших завдань, покладених на команду.
Професійний та кількісний склад команди залежить від особливостей обмеження повсякденного функціонування особи, яка потребує реабілітації, а також від специфіки реабілітаційного закладу, відділення, підрозділу.
Реабілітаційну допомогу пацієнтам з COVID-19 може надавати команда або окремі фахівці з реабілітації, які працюють в реабілітаційному закладі, відділенні, підрозділі, а також у інших відділеннях, підрозділах та інших закладах охорони здоров’я в мобільному режимі, а також в громадах, відповідно до мети та завдань, що зазначені в індивідуальному реабілітаційному плані.
Фахівці з реабілітації безпосередньо надають реабілітаційну допомогу особі, яка її потребує, мають відповідну освіту, володіють відповідними професійними знаннями та навичками.
До фахівців з реабілітації, які мають бути залучені до надання реабілітаційної допомоги пацієнтам з коронавірусною хворобою та реконвалесцентам відносяться:
лікарі фізичної та реабілітаційної медицини;
фізичні терапевти;
ерготерапевти;
терапевти мови і мовлення;
протезисти-ортезисти;
психологи, психотерапевти;
сестри медичні з реабілітації;
асистенти фізичних терапевтів та ерготерапевтів.
Лікар ФРМ за потреби залучає лікарів інших спеціальностей до роботи мультидисциплінарної реабілітаційної команди.
Розділ 3. Реабілітаційне оцінювання: вибір інструментів оцінювання на основі Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я (МКФ)
Обґрунтування: реабілітаційні потреби пацієнтів з коронавірусною хворобою та реконвалесцентів можуть стосуватись різних доменів Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я (МКФ) та змінюватись з часом.
Вихідною точкою науково обґрунтованого процесу реабілітації є оцінка функціонування на основі МКФ. В основі організації реабілітаційного процесу лежить стратегія реабілітаційного циклу, який складається з послідовних етапів: оцінювання, призначення, втручання, оцінка якості. Реабілітація розпочинається з проведення реабілітаційного обстеження, визначення наявності або ризику виникнення обмеження функціонування, кількісної їх оцінки та створення індивідуального реабілітаційного плану.
Обов’язкові критерії якості:
Вибір інструментів оцінювання здійснюють фахівці з реабілітації в межах своїх компетенції, відповідно до потреб пацієнта.
Опис функціонування та реабілітаційний діагноз формують в категоріях МКФ, використовуючи базові набори МКФ.
З метою оцінки ефективності реабілітаційних втручань фахівці з реабілітації здійснюють первинне, повторне та заключне реабілітаційне оцінювання. Документування реабілітаційного процесу здійснюється на основі офіційних форм документування на основі МКФ.
Кожен фахівець з реабілітації документує результати реабілітації відповідно до своїх компетенцій та посадових обов’язків.
Для повторного/заключного реабілітаційного оцінювання використовують інструменти на основі яких проводилось первинне оцінювання.
Інструменти оцінювання мають відображати зміни в доменах МКФ (порушення структур та функцій організму, діяльності та участі, факторів середовища). Реабілітаційне оцінювання може включати, але не обмежується переліком зазначеним в додатку 2 до цього Протоколу.
Розділ 4. Захист пацієнтів та фахівців з реабілітації
Обґрунтування: фахівці з реабілітації відносяться до сфери охорони здоров’я та надають допомогу працюючи в зоні пацієнта. Зоною пацієнта є зона в радіусі одного метру навколо пацієнта.
Обов’язкові критерії якості:
Фахівці з реабілітації, які перебувають в зоні пацієнта та/або контактують зі слизом з дихальних шляхів — наприклад, мокрота, бронхоальвеолярний лаваж, матеріал відібраний зі слизових носа, мають використовувати засоби індивідуального захисту (ЗІЗ), керуючись стандартами медичної допомоги «Коронавірусна хвороба (COVID-19)».
Розділ 5. Фізична терапія у пацієнтів з COVID-19 та реконвалесцентів
Обґрунтування: фізичні терапевти залучаються до реабілітації пацієнтів у гострому, післягострому та довготривалому періодах реабілітації. Стандарт розрахований на осіб із підтвердженим діагнозом COVID-19, що були госпіталізовані, мають клінічно стабільний перебіг та показання до фізичної терапії.
Обов’язкові критерії якості:
Рішення про застосування фізичної терапії, її особливості, обсяг та мета втручань повинно прийматися із врахуванням показань, протипоказань, безпеки пацієнтів та персоналу, доцільності, потреб пацієнта, наявності матеріальних та людських ресурсів.
Внаслідок тісної і, часто, тривалої роботи фізичного терапевта із хворим персонал, котрий перебуває у групі ризику щодо зараження й ускладненого перебігу захворювання не повинен потрапляти в зону ізоляції пацієнтів із COVID-19. До цієї групи належать:
вагітні;
особи із хронічними респіраторними захворюваннями;
особи із імунодепресивними станами;
вік > 60 років;
особи із важкими хронічними захворюваннями (зокрема, хвороби серця, діабет); особи з імунною недостатністю.
Фізичні терапевти повинні брати участь у визначенні доцільності втручань фізичної терапії для пацієнтів із COVID-19 відповідно до своєї кваліфікації й у межах професійних компетентностей.
Потрібно враховувати переваги та ризики для фахівців у кожному конкретному випадку та при можливості звести до мінімуму прямий контакт із пацієнтами із COVID-19. Якщо необхідний прямий (очний) контакт з пацієнтами з COVID-19, фізичні терапевти повинні бути забезпечені відповідними ЗІЗ (маски FFP3, маски для обличчя N95).
Фізичні терапевти, що працюють в лікарні, повинні мати достатні знання, навички та вміння, щоб працювати із пацієнтами зі складними проблемами дихання, низьким фізичним функціонуванням та зі складними гострими потребами в догляді. Слід оптимізувати розгортання реабілітаційної допомоги у палатах де знаходяться пацієнти з COVID-19 або у ВІТ/ПІТ фізичними терапевтами з достатніми навичками, знаннями, досвідом. Фахівцям, які мають такі навички та знання слід доручити підготовку колег, які не мають належного досвіду.
Слід запобігати переміщенню обладнання для фізичної терапії між відділенням, де перебувають хворі на COVID-19 та іншими відділеннями, з метою запобігання перехресного зараження.
Фізична терапія під час стаціонарного лікування осіб із тяжким перебігом COVID-19, що перебувають на інвазивній ШВЛ.
Обсяг програм фізичної терапії обирається відповідно до рівня свідомості та можливості пацієнта співпрацювати з фізичним терапевтом (ФТ).
Обов’язкові критерії якості надання допомоги для пацієнтів, які не здатні до активної співпраці із фізичним терапевтом:
фізична терапія протипоказана у разі гемодинамічної нестабільності пацієнта; перевіряти кожного пацієнта на наявність відносних протипоказань, щоб врахувати ризики та переваги до/під час кожного сеансу фізичної терапії (3ФТ). Ці критерії є відносними протипоказаннями до мобілізації поза ліжком та фізичних навантажень пацієнтів у відділенні інтенсивної терапії й враховуються для модифікації навантаження. Їх слід враховувати під час клінічного обґрунтування необхідності фізичної терапії. Потрібно проконсультуватися з лікуючим лікарем/лікарем ФРМ, якщо перед мобілізацією/фізичними навантаженнями у пацієнта виявляє один із станів наведених у додатку 3ФТ до цього Протоколу;
постійний моніторинг дихальних та гемодинамічних показників пацієнтів під час сеансу фізичної терапії має вирішальне значення для забезпечення безпеки пацієнтів та оцінювання навантаження на кардіореспіраторну систему; перелік показників та індикаторів для спостереження за безпекою пацієнта в ВІТ/ПІТ під час переміщення і активності пацієнта: клінічне спостереження, зміна рівня свідомості, запаморочення, головокружіння, пітливість, зміна кольору шкіри, біль, втома, вітальні показники (пульс, артеріальний тиск, сатурація, частота дихання);
фізична терапія розпочинається, коли пацієнт досяг мінімальної клінічної стабільності;
кожен пацієнт регулярно оцінюється на предмет наявності протипоказань з метою розуміння потенційних ризиків та переваг до/під час кожного сеансу фізичної терапії;
позиціювання пацієнта з метою оптимізації легеневої вентиляції, вентиляційно— перфузійного співвідношення та попередження виникнення ускладнень; позиціювання (лежачи на животі, сидячи, напівсидячи, тощо) з ретельним контролем показників відповідно до протоколів та рекомендацій; звичні респіраторні втручання фізичної терапії, спрямовані на зменшення задишки, очищення дихальних шляхів, тренування скелетних м’язів та підтримку/відновлення активності повсякденної життєдіяльності протипоказані, оскільки вони можуть призводити до подальшого навантаження дихальної системи;
фізичні терапевти мають відповідні знання та навички для роботи в реанімаційному відділенні.
Бажані критерії якості надання допомоги пацієнтам, які не здатні до активної співпраці із фізичним терапевтом:
виконання пасивних рухів у суглобах верхніх і нижніх кінцівок для попередження виникнення контрактур (пасивна мобілізація); пасивні вправи (пасивні рухи в сегментах верхніх і нижніх кінцівок) виконуються по 5 разів для кожного суглобу, 1 підхід, один раз на день;
Обов’язкові критерії якості надання допомоги пацієнтам, які здатні до активної співпраці із фізичним терапевтом:
фізична терапія протипоказана у разі гемодинамічної нестабільності пацієнта; постійний моніторинг дихальних та гемодинамічних показників пацієнтів під час сеансу фізичної терапії;
виконання пасивних рухів у тих сегментах верхніх і нижніх кінцівок у яких не вдається виконувати активні рухи;
розглянути можливість виконання активних фізичних вправ (активна мобілізація);
з часом розглядається можливість розширити активність в ліжку з положення лежачи на спині до положення сидячи;
наступні параметри мають використовуватись для контролю інтенсивності навантаження: рівень свідомості, пітливість, зміна кольору обличчя, біль, втома, ЧСС, АТ, SpO2, ЧДР, дихальний об’єм, частота сеансів/втручань, кількість повторень, кількість підходів, тривалість діяльності за добу, показники за шкалою Борга.
Фізична терапія під час стаціонарного лікування осіб із середньою тяжкістю і тяжким перебігом COVID-19 без інвазивної ШВЛ у гострому періоді.
Пацієнти, із середньою тяжкістю і тяжким перебігом COVID-19, що потребують госпіталізації, можуть мати такі ускладнення як пневмонія, гіпоксемічна дихальна недостатність, сепсис, кардіоміопатія та аритмія, гостру недостатність нирок та ускладнення від тривалої госпіталізації, включаючи вторинні бактеріальні інфекції. Оскільки наслідки інфекції впливають на дихальну систему, основною метою втручання фізичного терапевта є оптимізація дихальної функції. Тому, підтримка дихання спрямована на поліпшення контролю дихання, розширення грудної клітки та мобілізації/виведення мокротиння (секрету). Активна мобілізація (активні фізичні вправи) спрямована на підвищення (або підтримку) фізичного функціонування та незалежності активності повсякденної життєдіяльності. Фізична терапія впливає на:
зменшення залежності пацієнта від апарату штучної вентиляції легень та
поліпшення функції легень;
зниження смертності пацієнтів;
оптимізацію легеневої вентиляції та оксигенації;
зменшення тривалості госпіталізації пацієнта;
попередження ускладнень та підвищення якості життя.
Нижченаведені критерії застосовуються для пацієнтів, які одужують після критичного перебігу COVID-19 та перебували у ВІТ/ПІТ.
Обов’язкові критерії якості:
фізична терапія протипоказана у разі гемодинамічної нестабільності пацієнта; фізична терапія припиняється у разі: відчуття стискання в грудній клітці, блювання, запаморочення, головокружіння, появі головного болю, порушення зору, серцебиття, пітливості, запаморочення;
враховується, що зміна положення тіла може призвести до раптової зміни (поліпшення або погіршення) газообміну;
відповідно до реабілітаційного обстеження та завдань фізичної терапії, із врахуванням стану пацієнта та відносних протипоказань застосовуються втручання фізичної терапії, скеровані на зменшення наслідків перебування на інвазивній ШВЛ та/або зменшення наслідків захворювання, попередження розвитку ускладнень, оптимізацію дихальної функції, поліпшення можливості витримувати фізичне навантаження, підвищення (підтримку) рівня функціонування тощо;
позиціонування пацієнта має здійснюватися з метою оптимізації легеневої вентиляції, вентиляційно-перфузійного співвідношення та попередження виникнення ускладнень;
оптимізація функції дихання засобами фізичної терапії передбачає втручання скеровані на контроль дихання, збільшення дихальних екскурсій грудної клітки для збільшення життєвої ємності легень, очищення дихальних шляхів (за необхідності), збільшення сили дихальних м’язів;
вид вправ обирається відповідно до реабілітаційного обстеження та завдань фізичної терапії, із врахуванням стану пацієнта. Можуть застосовуватись активні фізичні вправи (активна мобілізація) для кінцівок (активні з допомогою, активні), тулуба, вправи для поліпшення повсякденної активності (зокрема в межах ліжка і поза ліжком), вправи для поліпшення рівноваги, ходьба тощо; контроль критеріїв безпеки пацієнта здійснюється протягом усього заняття та їх зміна враховується для прийняття рішення про припинення або модифікації навантаження та/або забезпечення респіраторної підтримки.
Фізична терапія під час стаціонарного лікування осіб із COVID-19 у післягострому реабілітаційному періоді.
Обов’язкові критерії якості:
час відновлення та тривалість фізичної терапії змінюється залежно від ступеня дихальної недостатності та пов’язаних з нею фізичних та емоційних порушень; симптоми та життєво важливі показники оцінюються щодня;
реабілітаційне обстеження проводиться для визначення: наявності обмеження рухів у суглобах, визначення сили м’язів та оцінювання рівноваги, визначення рівня фізичної витривалості та обмеження функціонування;
втручання скеровані на нормалізацію дихання мають бути спрямовані на збільшення сили дихальних м’язів, контрольоване дихання, збільшення екскурсії грудної клітки, очищення дихальних шляхів та інше.
слід оцінити потребу у забезпеченні респіраторної підтримки на занятті; заняття з фізичної терапії припиняється у разі розвитку надмірної втоми, виникнення болю в грудній клітці, сильного кашлю, порушення зору, появі головного болю, запаморочення, серцебиття, пітливості, втрати рівноваги. відповідно до реабілітаційного обстеження та завдань фізичної терапії, із врахуванням стану пацієнта продовжують застосовуватися активні фізичні вправи для кінцівок, тулуба, вправи для поліпшення активності повсякденної життєдіяльності, вправи для поліпшення рівноваги, вправи для відновлення фізичної витривалості.
слід зупинити заняття у разі збільшення задишки, зниження SaO2, АТ, ЧСС, температури, розвитку надмірної втоми, виникнення болю в грудній клітці, сильного кашлю, порушення зору, запаморочення, серцебиття, пітливості, втрати рівноваги.
відповідно до реабілітаційного обстеження та завдань фізичної терапії, із врахуванням стану пацієнта продовжують застосовуватися активні фізичні вправи для кінцівок, тулуба, вправи для поліпшення активності повсякденної життєдіяльності, вправи для поліпшення рівноваги й балансу, вправи для відновлення фізичної витривалості.
пацієнту має бути надана інформація та рекомендації щодо само-менеджменту у домашніх умовах;
перед випискою проводиться заключне оцінювання з визначенням потреби в продовженні фізичної терапії.
Фізична терапія у довготривалому періоді реабілітації у пацієнтів з COVID-19 та реконвалесцентів.
Не зважаючи на те, що стан більшості людей з постійними симптомами після COVID-19 буде поліпшуватися від 4 до 12 тижня, деякі особи потребують подальшого спостереження, обстеження та реабілітації.
Обов’язкові критерії якості допомоги для пацієнтів у перші 6 тижнів після виписки:
обов’язково проводити скринінг на наявність абсолютних протипоказань перед подальшим оцінюванням та початком фізичної терапії. За наявності деяких «червоних прапорів», оцінювання або фізична терапія повинні бути тимчасово припинені, ФТ повинен проконсультуватись з лікарем (додаток 4ФТ до цього Протоколу);
необхідно враховувати симптоми, які можуть вимагати залучення медичних працівників (додаток 4ФТ до цього Протоколу);
оцінювання має бути спрямоване на визначення: рівня функціонування, задишки та втоми за шкалою Борга, вітальних показників, рівня фізичної працездатності, сили м’язів;
необхідно надавати пацієнту інформацію щодо захворювання, очікуваних результатів, одужання та особливостей фізичної терапії; необхідно надавати поради та проводити навчання поступового відновлення особою рівня повсякденної активності;
у пацієнтів з низькою та дуже низькою толерантністю до фізичних навантажень рекомендується виконувати свою повсякденну діяльність та додаткові фізичні вправи низької та середньої інтенсивності з короткими інтервалами;
слід використовувати оцінку 4 (з 10) за шкалою задишки і втоми Борга як максимального порогу інтенсивності вправ. Основна мета фізичної терапії сприяти відновленню фізичного функціонування для поліпшення соціальної взаємодії та участі;
контроль сатурації та ЧСС у спокої, під час та після фізичної терапії;
нижній рівень сатурації у спокої 90%, а під час фізичних навантажень абсолютний мінімум — 85%. У випадку, якщо сатурація знижується під час вправ, важливо, щоб її рівень відновився до рівня стану спокою протягом двох хвилин;
слід оцінити потребу у забезпеченні респіраторної підтримки на занятті;
фізична терапія спрямована на поліпшення активності повсякденної діяльності, збільшення м’язової сили та рівноваги, фізичної витривалості та розслаблення; за необхідності фізична терапія також може бути спрямована на поліпшення функції дихання;
слід бути настороженими щодо ознак фізичного та/або психологічного перевантаження.
Обов’язкові критерії якості для пацієнтів через 6 тижнів після виписки:
визначено потребу у фізичній терапії відповідно до поточних потреб пацієнта та їх фактичного рівня фізичного функціонування;
визначено подальші мету та завдання фізичної терапії пов’язані з фізичною активністю та/або фізичними вправами, на основі тестувань;
фізична терапія спрямована на поліпшення активності повсякденної діяльності, збільшення м’язової сили та рівноваги, фізичної витривалості та розслаблення, також може бути спрямована на поліпшення функції дихання;
під час занять максимальний бал 6 (з 10) за шкалою задишки та втоми Борга та/або інтенсивність 60–80% від максимальної;
забезпечене поступове збільшення частоти тренувань, інтенсивності та часу/тривалості на основі потреб пацієнта, мети, завдань фізичної терапії та фізичних можливостей.
Деталізований перелік категорій пацієнтів, яким може надаватися фізична терапія та додаткові критерії залучення пацієнтів із COVID-19 до фізичної терапії наведено у додатках 1ФТ, 2ФТ до цього Протоколу.
Розділ 6. Реабілітаційні потреби та можливі втручання у сфері ерготерапії у пацієнтів COVID-19 та реконвалесцентів
Обґрунтування: основною метою ерготерапії є уможливити залучення пацієнта до виконання повсякденних занять, досягти максимально можливого рівня його незалежності та компетентності у його соціальних ролях. Ерготерапевти покращують якість життя пацієнтів шляхом відновлення або підтримки функціональних навичок, модифікації заняттєвої активності пацієнта або адаптації його середовища. Ерготерапія пропонує виключно індивідуальний підхід до вирішення проблем заняттєвої участі пацієнта. У реабілітації пацієнтів після COVID-19, ерготерапевти впливають на м’язово-скелетні, кардіо— респіраторні, комунікативні, неврологічні та психоемоційні порушення, які стосуються участі у повсякденному житті.
Обов’язкові критерії якості:
Ерготерапевт працює у мультидисциплінарній реабілітаційній команді, починаючи з гострого періоду захворювання (відділеннях інтенсивної терапії), продовжує надавати послуги у стаціонарних відділеннях, амбулаторних та на етапі реабілітації у громаді.
Можливі втручання ерготерапевта у відділеннях інтенсивної терапії для пацієнтів із COVID-19:
проведення скринінгу та обстеження пацієнта з метою визначення рівня фізичного, когнітивного та психо-емоційного функціонування, комунікації; попередження та менеджмент обмеження життєдіяльності, включаючи позиціонування, ортезування, мобільність у ліжку;
сприяння мобільності та функціонуванню;
залучення до виконання заняттєвої активності, зокрема активності повсякденного життя (особиста гігієна, прийом їжі, одягання), активності для дозвілля з метою сприяння фізичному, когнітивному та психоемоційному відновленню, підбір допоміжних технологій та компенсаторних технік для комунікації, прийому їжі, виконання інших занять;
менеджмент болю, втоми, відпочинку та сну.
Можливі втручання ерготерапевта у стаціонарних відділеннях для пацієнтів із COVID-19:
проведення скринінгу та обстеження пацієнта з метою виявлення обмежень заняттєвої участі, рівня фізичного, когнітивного та психоемоційного функціонування, комунікації, оцінка втоми, необхідності у допоміжних технологіях;
залучення до виконання заняттєвої активності: позиціонування, переміщення та мобільність, активність повсякденного життя, (особиста гігієна, прийом їжі, одягання), активності для дозвілля з метою сприяння фізичному, когнітивному та психоемоційному відновленню, когнітивна реабілітація та менеджмент делірію;
менеджмент болю, втоми, відпочинку та сну.
Можливі втручання ерготерапевта на амбулаторному етапі надання послуг та реабілітації у громаді для пацієнтів із COVID-19:
скринінг та обстеження когнітивних та фізичних обмежень під час виконання заняттєвої активності, зорових, сенсорних розладів, тривоги, втоми;
оцінювання та модифікація середовища проживання та/або праці;
навчання та консультування безпечного виконання заняттєвої активності, підбір допоміжних технологій;
когнітивна реабілітація у контексті заняттєвої активності (відновлення або компенсація щодо виконавчих навичок, пам’яті, уваги), психологічний добробут та повернення до соціального життя;
програми повернення до роботи;
менеджмент втоми, відпочинку та сну.
Розділ 7. Реабілітаційні потреби пацієнта та можливі втручання у сфері терапії мови та мовлення у пацієнтів COVID-19 та реконвалесцентів
Обґрунтування: пацієнти з COVID-19 та реконвалесценти з порушенням комунікації та ковтання потребують втручань в сфері терапії мови та мовлення. Фахівці, які надають послуги з ТММ працюють в тісному контакті з пацієнтами та мають бути належним чином забезпечені ЗІЗ.
Обов’язкові критерії якості:
запобіжні заходи щодо контакту при вході в палату до пацієнта з COVID-19, не проводити втручання, під час яких утворюється аерозоль. Це означає надягання рукавичок, халату з довгими рукавами, хірургічної маски та щитка для обличчя. У рідкісних випадках, коли терапевти мови та мовлення (ТММ) не мають доступу до відповідних ЗІЗ після проведення оцінки ризику надання медичної допомоги, вони повинні відстоювати забезпечення робочих місць відповідними ЗІЗ з урахуванням важливої ролі ТММ у мультидисциплінарній команді. За цих виняткових обставин ТММ також повинні мати можливість проведення непрямих методів оцінювання шляхом обговорення з медичною командою та/або за допомогою телереабілітації для оцінки, ведення та/або лікування пацієнта, щоб уникнути безпосереднього контакту з ним, що може бути небезпечно як для пацієнта, так і для клініциста;
ТММ та їх асистентам потрібно виконати оцінку ризику на місці, щоб визначити необхідні ЗІЗ для кожного втручання, яке вони будуть виконувати, ретельно переглядати політику та процедури окремих закладів та виступати для надання відповідних ЗІЗ, коли це необхідно.
Повітряно-запобіжні заходи слід застосовувати під час проведення втручань з утворенням аерозолю. Респіратор (маска N95 або FFP3 або респіратор для очищення повітря) та захист обличчя/очей повинні застосовуватися усіма працівниками, які перебувають у приміщенні, де проводиться втручання з утворенням аерозолю пацієнту з підозрою або підтвердженою інфекцією COVID-19. За можливості втручання з утворенням аерозолю слід виконувати в кімнаті з повітряною ізоляцією поширення інфекцій. У випадках, коли повітряна ізоляція поширення інфекцій в кімнаті недоступна, розглянути виконання втручання з утворенням аерозолю в іншій ізольованій кімнаті.
Втручання з утворенням аерозолю, в яких можуть брати участь ТММ, включають, але не обмежуються: втручання у пацієнтів з ларингектомією, втручання у пацієнтів з трахеостомами, втручання у пацієнтів, які використовують неінвазивні засоби і дихання з позитивним тиском, ведення пацієнтів, які використовують кисень із високою швидкістю потоку (наприклад, висока швидкість потоку для назального введення кисню), ведення пацієнтів з назогастральними зондами, ендоскопічна оцінка голосу та ковтання (наприклад, фіброоптична ендоскопічна оцінка ковтання, відеостробоскопія, манометрія);
Втручання з утворенням аерозолю, про які повинні знати ТММ, щоб забезпечити використання належних засобів ЗІЗ включають, але не обмежуються наступними:
санація дихальних шляхів, крім встановленого відсмоктувача;
відключення закритої системи механічної вентиляції: навмисне (наприклад, відкрита санація) або ненавмисне (наприклад, рух пацієнта, що призводить до відключення від ШВЛ);
небулайзер/лікування дихальних шляхів;
активний цикл дихальних технік;
серцево-легенева реанімація.
Діяльність ТММ, яка потенційно може бути процедурою з утворенням аерозолю внаслідок викликання кашльового рефлексу з утворенням мокротиння, включають (але не обмежуються ними):
- гігієна ротової порожнини,
- обстеження функціонування ротової порожнини,
- тестування блювотного рефлексу,
- тестування кашльового рефлексу,
- тестування з болюсом,
- інструментальна діагностика ковтання.
ТММ повинні модифікувати цілі та втручання за необхідності та дотримуватись клінічних маршрутів пацієнта щодо процедур з утворенням аерозолю;
За необхідності використовувати засоби телереабілітації для збору анамнезу та моніторингу стану;
Перш ніж безпосередньо взаємодіяти з пацієнтом, ТММ повинні переконатись, що вони визначили доцільність втручання та спланували, як мінімізувати контакт з пацієнтом;
Намагатися дотримуватись фізичного дистанціювання і працювати з найнеобхіднішим обладнанням чи допоміжними засобами, які легко очищувати для забезпечення безпеки пацієнта;
Співпрацювати з медичними працівниками та іншими фахівцями з реабілітації. Розглянути процедуру об’єднання та координації, яка вимагає убезпечення двох або більше людей ЗІЗ;
Будь-які зміни втручань ТММ мають бути задокументовані.
Додаток 1
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Алгоритм надання реабілітаційної допомоги пацієнтам з COVID-19
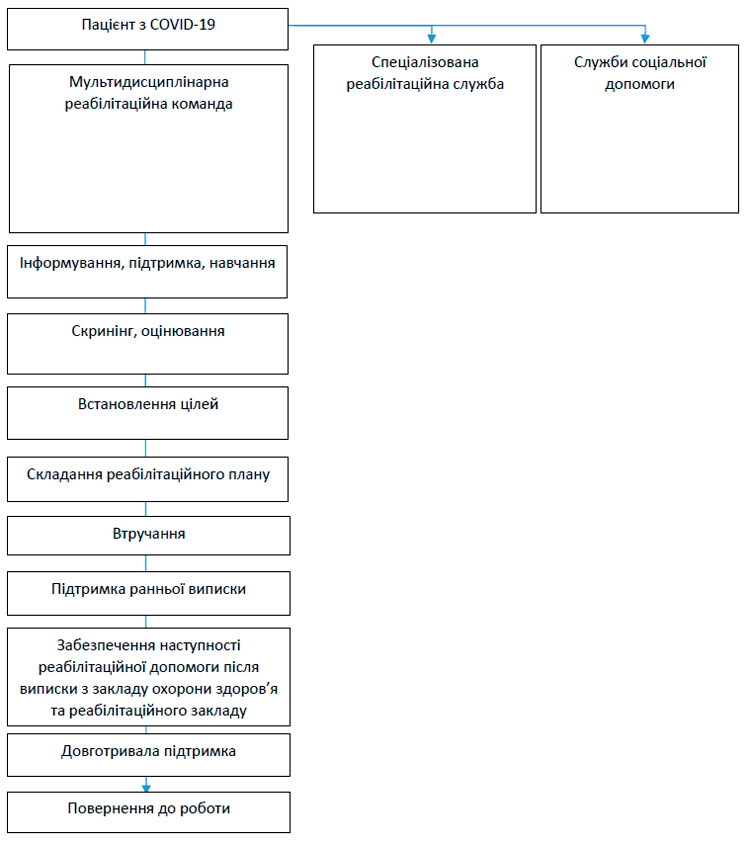
Додаток 2.
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Вибір інструментів оцінювання на основі Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я
| ДОМЕНИ | ІНСТРУМЕНТИ ОЦІНЮВАННЯ |
| b Функції організму | — Шкала ком Глазго
— Монреальська когнітивна оцінка (MoCA) — Когнітивна оцінка Аденбрука (тест чутливий до порушень мови) — Тест Альберта — Госпітальна шкала тривоги та депресії (HADS) — Скринінг дисфункції ковтання (проба з прийомом 3 ложки води, 50 мл води, інструментальна діагностика) — Інструмент оцінки прийому їжі — Опитувальник самооцінки голосу — Шкала Борга — Модифікована шкала задишки — 6-хвилинний тест ходьби — Тест «Встати та піти» (Up and Go Test) — Модифікована шкала Ашворта — Мануальне м’язове тестування — Візуально-аналогова шкала оцінки інтенсивності болю — Лідська шкала оцінки нейропатичного болю (LANSS)
− Індекс мобільності Рівермід − Тест балансу Берга − Шкала оцінки рівноваги та ходи Тінетті − Динамометрія, пінчметрія − Гоніометрія − Обхват гомілки, плеча, грудної клітки під час вдиху та видиху − АТ, ЧСС, сатурація кисню − Ортостатична проба − Кліностатична проба − Лабораторні дослідження: ЗАК, ЗАС, біохімічний аналіз крові, Д-димер, феритин, СРБ − Інструментальні дослідження: спірографія, ЕКГ, ЕхоКГ, рентгенографія, УЗД, МСКТ легень проби з дозованим фізичним навантаженням − Інші |
| Психічні функції;
Сенсорні функції та біль; Функції голосу та мовлення; Функції серцево-судинної; імунної, дихальної систем та системи крові; Функції травної системи, метаболізму та ендокринної системи; Урогенітальні та репродуктивні функції; Нервово-м’язові, кісткові та рухові функції; Функції шкіри та пов’язаних з нею структур. |
|
| s Структури організму | |
| Структури нервової системи;
Око, вухо та пов’язані з ними структури; Структури, що беруть участь у голосоутворенні та мовленні; Структури серцево-судинної, імунної та дихальної систем; Структури, пов’язані з травною системою, метаболізмом та ендокринною системою; Структури, пов’язані з урогенітальною та репродуктивною системами; Структури, пов’язані з рухом; Шкіра та пов’язані з нею структури. |
|
| d Активність та участь | − Канадська оцінка виконання заняттєвої активності (COMP)
− Індекс Бартел − Монреальська когнітивна оцінка (MoCA) − Скринінг дисфункції ковтання (проба з прийомом 3 ложки води, 50 мл води, інструментальна діагностика) − Інструмент оцінки прийому їжі − Когнітивна оцінка Аденбрука (тест чутливий до порушень мови) − Опитувальник самооцінки голосу − Шкала Борга − Модифікована шкала задишки − 6-хвилинний тест ходьби − Тест «Встати та піти» (Up and Go Test) − Індекс мобільності Рівермід − Тест балансу Берга − Шкала оцінки рівноваги та ходи Тінетті − Інші |
| Навчання та застосування знань
Загальні завдання та вимоги Комунікація Мобільність Самообслуговування Домашній побут Міжособистісні взаємодії та стосунки Основні сфери життя Громадське, соціальне та цивільне життя |
|
| e Фактори середовища | − Канадська оцінка виконання заняттєвої активності (COMP)
− Основна форма оцінки інвалідного візка − Оцінка домашньої безпеки та доступності (SAFER-HOME v3, I-HOPE) − Інші |
| Вироби та технології
Природнє середовище та спричинені людиною зміни в ньому Підтримка та стосунки Ставлення Служби, системи та політики |
|
| Особистісні фактори | − не кодуються,
− не потребують використання інструментів оцінювання, − зазначаються в довільній формі. |
Додаток 3.
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
«Підтримка для самостійної реабілітації після пов’язаних з COVID-19 захворювань», інформаційні матеріали ВООЗ ()
Додаток 4.
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Передбачувані реабілітаційні потреби у пацієнтів COVID-19 та реконвалесцентів
Потреби в реабілітації у пацієнтів з коронавірусною хворобою і реконвалесцентів поділяються на:
порушення комунікації;
порушення ковтання;
порушення функції легень;
фізичне виснаження та слабкість;
обмеження участі в повсякденній діяльності;
тривога та депресія;
делірій та інші когнітивні порушення.
Пацієнти з важким перебігом захворювання.
Можуть мати такі ускладнення, як декубітальні виразки, нетримання, полінейропатію, в також інші порушення з боку периферичної нервової системи, які обумовлюють потребу в реабілітаційних втручаннях.
Пацієнти з випадками легкої та середньої важкості.
У цих пацієнтів може спостерігатися період післяінфекційної втоми, який, як правило, самостійно проходить з часом та поступовим поверненням до повсякденної діяльності. Існують наукові докази, щодо позитивного впливу реабілітації на функціонування, зменшення симптомів та профілактику ускладнень у осіб, які перенесли коронавірусну хворобу легкого та середнього ступеню важкості.
Пацієнти з важкими критичними випадками, особливо ті, які потребують седації та вентиляційної підтримки.
Пацієнти цієї групи можуть мати порушення та обмеження, що вимагають мультидисциплінарної реабілітації.
Потенційні потреби у реабілітації пацієнтів, що виникають внаслідок перебування в відділенні/палаті інтенсивної терапії (тривала іммобілізація/пронаційне позиціонування) та побічні ефекти механічних дихальних втручань можуть включати:
постреанімаційний синдром;
дисфункція ковтання;
фізичні порушення:
загальне фізичне виснаження набуте у ВІТ;
загальна м’язова слабкість;
біль, зокрема нейропатичний;
виражена втома;
порушення толерантності до фізичних навантажень;
слабкість голосу;
порушення мобільності, балансу;
обмеження рухів в суглобах;
обмежена участі в повсякденній діяльності. Психічні або психологічні розлади: тривога;
депресія;
ПТСР;
стрес.
Когнітивні порушення:
порушення пам’яті;
порушення уваги;
порушення мови;
порушення виконавчих функцій;
порушення свідомості.
Делірій та інші.
Додаток 5.
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Реабілітаційні потреби пацієнтів з COVID-19 в гострому, післягострому та довготривалому періодах
| Період реабілітації | Потреби пацієнта та дії реабілітаційної команди | Місце надання допомоги |
| Гострий | З метою профілактики ускладнень та оптимізації функціонування фахівці з реабілітації долучаються до надання допомоги пацієнтами з важкою формою COVID-19, які отримують вентиляційну підтримку.
Завдання реабілітації в гострому періоді включають, але не обмежуються наступним: поліпшення оксигенації, секреції та санації дихальних шляхів, сприяти відлученню від інвазивної штучної вентиляції легень, потреби щодо харчування, профілактика аспіраційнійної пневмонії, профілактика іммобілізаційного синдрому, рання мобілізація, профілактика розвитку постреанімаційного синдрому. У ранньому періоді відновлення після переведення пацієнтів з ВІТ/ПІТ або для пацієнтів, які не перебували на лікуванні у відділенні інтенсивної терапії та які знаходяться на лікуванні в стаціонарі, реабілітаційні втручання можуть бути зосереджені на вирішенні проблем, що стосуються порушення мобільності, функцій дихання, ковтання, харчування та комунікації, когнітивних функцій. Фахівці з реабілітації також роблять свій внесок в підготовку та планування виписки, що може бути особливо корисно для літніх пацієнтів та хворих з коморбідною патологією. |
Відділення/пала ти інтенсивної та/або критичної допомоги, відділення високої залежності |
| Післягострий | Втручання в цей період мають на меті сприяти незалежності в повсякденному житті, забезпечити психосоціальну підтримку, сприяти збільшенню толерантності до фізичних навантажень, покращенню мобільності, функцій дихання, ковтання, харчування та комунікації, когнітивних функцій та забезпеченні будь-яких інших потреб в реабілітації. Переведення пацієнта в після— гострий період реабілітації передбачає відсутність протипоказань до збільшення інтенсивності реабілітаційних потреб. | Реабілітаційні заклади, відділення, підрозділи |
| Довготривалий | Після виписки фахівці з реабілітації можуть забезпечити поступове розширення фізичних навантажень, навчання з питань технік енергозбереження та модифікації поведінки та домашнього/робочого середовища, допоміжних засобів, та інші реабілітаційні втручання у відповідності до потреб пацієнта.
Під час довготривалого одужання після важкої форми COVID-19 пацієнти можуть приймати участь в структурованих програмах легеневої реабілітації, які спрямовані на фізичні та респіраторні порушення, та включають поєднання дозованих фізичних вправ, освіти, активностей повсякденного життя та психосоціальної підтримки. У багатьох контекстах обмеження, пов’язані з пандемією (фізичне дистанціювання, обмежені людські ресурси та громадський транспорт), а також ризики зараження визначають потребу в ранній виписці. Це обумовлює потребу в створенні сертифікованих дистанційних програм надання послуг (наприклад, «віртуальна група» навчання та тренування) із залученням реабілітаційних фахівців, які мають відповідну підготовку. Послуги з реабілітації, розташовані в громадах в більшості випадків найкраще підходять для надання довгострокової допомоги. |
Реабілітаційні заклади, відділення, підрозділи, домашня реабілітація, реабілітаційна допомога із застосуванням телереабілітації |
Додаток 1. ФТ
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Категорії пацієнтів, яким може надаватися фізична терапія
Захворювання COVID-19, здебільшого, пов’язане із сухим і непродуктивним кашлем. Ураження нижніх дихальних шляхів зазвичай характеризується пневмонітом, а не ексудативною консолідацію легень. У таких випадках фізична терапія не передбачена.
Респіраторна фізична терапія у відділеннях лікарні або відділеннях інтенсивної терапії можуть бути призначені пацієнтам із COVID-19 у яких є ексудативна консолідація та/або гіперсекреція слизової та/або труднощі з очищенням від мокротиння (секрету).
Фізичні терапевти долучаються до забезпечення таких втручань як мобілізація, терапевтичні вправи та функціональні тренування, зокрема у пацієнтів із супутніми захворюваннями, що спричиняють значне зниження функціональних можливостей та/або слабкістю набутою в реанімації.
Втручання з фізичної терапії слід проводити лише за наявності клінічних показань, щоб мінімізувати контакт персоналу з пацієнтами із COVID-19. Непотрібний огляд пацієнтів з COVID-19 також збільшуватиме витрату ЗІЗ.
Лікарі ФРМ разом з фізичними терапевтами регулярно визначають показання для проведення огляду фізичного терапевта у пацієнтів із підтвердженим COVID-19 або із підозрою на COVID-19.
Фізичні терапевти не повинні регулярно заходити в відділення та/або палати, де перебувають пацієнти з підтвердженим COVID-19 або підозрою COVID-19 лише для огляду та скерування на фізичну терапію.
Слід віддати перевагу попередньому оцінюванню без безпосереднього контакту з пацієнтами у тих випадках, коли це можливо.
Додаток 2. ФТ
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Критерії залучення пацієнтів із COVID-19 до фізичної терапії
| Характеристика пацієнта із підозрою або підтвердженим COVID-19 | Скерування на фізичну терапію | |
| Респіраторна фізична терапія | Легкі симптоми, наприклад, лихоманка, сухий кашель, відсутні зміни рентгенографії грудної клітки | Втручання фізичної терапії для очищення дихальних шляхів або взяття проб мокротиння не рекомендовані.
Фізична терапія не застосовується |
| Пневмонія з наступними проявами:
Низька потреба в кисні (споживання кисню <5 л/хв для SpO2 > 90%) Непродуктивний кашель; Пацієнт кашляє і здатний самостійно очищати дихальні шляхи від мокротиння |
Втручання фізичної терапії для очищення дихальних шляхів або взяття проб мокротиння не рекомендовані.
Фізична терапія не застосовується |
|
| Легкі симптоми та/або пневмонія і супутнє респіраторне або нервово-м’язове захворювання (наприклад, муковісцидоз, нервово-м’язова хвороба, травма спинного мозку, бронхоектатична хвороба, ХОЗЛ тощо) та наявні або очікувані труднощі з очищенням дихальних шляхів від секреції | Скерування на фізичну терапію для очищення дихальних шляхів.
Персонал дотримується запобіжних заходів. Пацієнти повинні носити хірургічну маску під час фізичної терапії |
|
| Легкі симптоми та/або пневмонія і наявність ексудату з утрудненням очищення або неможливістю самостійно очищати секрет (наприклад, слабкий, неефективний та вологий кашель, аускультативно вологі хрипи тощо) | Скерування на фізичну терапію для очищення дихальних шляхів.
Персонал дотримується запобіжних заходів. Пацієнти повинні носити хірургічну маску під час фізичної терапії |
|
| Важкі симптоми, що свідчать про пневмонію/інфекцію нижніх дихальних шляхів (наприклад, підвищення потреби в кисні, лихоманка, утруднене дихання, часті, сильні або продуктивні епізоди кашлю; рентгенографія грудної клітки/МСКТ/УЗД легень, що відповідає стадії консолідації) | Слід розглянути можливість скерування на фізичну терапію для очищення дихальних шляхів.
Фізична терапія може бути показана, особливо тим пацієнтам, які мають слабкий кашель, продуктивний та/або докази наявності пневмонії при візуалізації та/або затримки секреції. Персонал дотримується запобіжних заходів. Пацієнти повинні носити хірургічну маску під час фізичної терапії. Дострокова оптимізація догляду та залучення до відділення інтенсивної терапії |
|
| Мобілізація та фізичні вправи | Будь-який пацієнт, що має великий ризик розвитку або вже наявні значні функціональні обмеження, наприклад:
ослаблені пацієнти або ті, які мають численні коморбідні захворювання, що впливають на їх незалежність; мобілізація, фізичні вправи та реабілітація пацієнтів, які перебувають у стаціонарному відділенні, зі значним функціональним зниженням та/або ризиком розвитку синдрому м’язової слабкості у ВІТ/ПІТ |
Скерування на фізичну терапію.
Застосовуйте крапельні заходи безпеки. Використовуйте повітряні заходи безпеки, якщо потрібен тісний контакт або можливе продукування крапельного аерозолю. Якщо не застосовується вентиляція легень, пацієнти повинні носити хірургічну маску під час будь-якого сеансу фізичної терапії. |
Додаток 3. ФТ
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Відносні протипоказання до мобілізації/фізичних навантажень в ВІТ/ПІТ
ЧСС <40 і> 130 уд/хв
Середній АТ < 60 мм рт. ст. і > 110 мм рт. ст.
САТ <90 мм.рт.ст. та >180 мм.рт.ст.
SpO2 <90%
Концентрація кисню у вдихуваному повітрі (Fi02)> 0,6
Позитивний тиск на видиху (PEEP)> 10 см H20
ЧДР > 40 вдихів/хв
Шкала седації Річмонда (RASS) = -4, -5, 3, 4
Високі дози допаміну >10 мкг/кг/хв, норадреналін/адреналін >0,1 мкг/кг/хв.
Температура тіла >38,5 ° або <36 ° C
Нововиявлена аритмія та ішемія міокарда
Ознаки шоку за концентрації молочної кислоти ≥4 ммоль/л.
Нововиявлені тромбози глибоких вен Підозра на стеноз аорти.
Захворювання печінки та нирок в стадії декомпенсації, термінальній стадії. Відносні протипоказання:
Біль
Втома
Нестабільні переломи
Наявність ліній, які роблять мобілізацію небезпечною.
Неврологічна нестабільність: внутрішньочерепний тиск > 20 смН2О
Додаток 4. ФТ
до Протоколу надання реабілітаційної
допомоги пацієнтам з коронавірусною
хворобою (COVID-19) та реконвалесцентам
Показання для припинення обстеження/втручання, необхідності консультації лікаря («Червоні прапорці») та симптоми, які можуть вимагати залучення інших медичних працівників та фахівців з реабілітації («Жовті прапорці»).
«Червоні прапорці»:
Припиніть обстеження/втручання та зверніться до лікаря у разі:
ЧСС у спокої <40 або > 130 ударів на хвилину;
ЧД> 40 на хвилину;
Насичення киснем в спокої ≤ 90% та/або під час фізичних вправ/активності
<85%;
Аритмія неконтрольована
Набряк кінцівок (підозра на тромбоз глибоких вен)
Гостра задишка (підозра на ТЕЛА)
Біль за грудиною, в ділянці серця
Надмірне потовиділення, зміна кольору обличчя, занепокоєння/тривога
Припиніть обстеження/втручання та повторіть оцінювання пізніше у разі:
Температура тіла> 38,0°;
Виснаження (оцінка за шкалою Борга ≥ 5 з 10 в спокої);
Високий АТ в спокої (180/100 мм.рт.ст).
«Жовті прапорці»:
Патологічне (парадоксальне) дихання;
Делірій в анамнезі;
Страх перед фізичними навантаженнями/фізичними вправами;
Страх перед задишкою;
Проблеми зі сном;
Посттравматичний стресовий розлад;
Зовнішній локус контролю (схильність приписувати результати діяльності зовнішнім факторам);
Негативні переконання та/або стурбованість симптомами.
Індикатори якості реабілітаційної допомоги
Обґрунтування: перелік індикаторів якості реабілітаційної допомоги має бути визначений та використовуватись для моніторингу якості надання реабілітаційних послуг.
4.1. Перелік індикаторів якості медичної допомоги
4.1.1. Наявність у лікаря фізичної та реабілітаційної медицини клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID— 19) та реконвалесцентів.
4.1.2. Наявність у закладі охорони здоров’я, що надає спеціалізовану/високоспеціалізовану медичну допомогу клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів.
4.1.3. Наявність у лікаря загальної практики/сімейного лікаря клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID— 19) та реконвалесцентів.
4.1.4. Наявність у ВІТ/ПІТ, інших місцях надання допомоги пацієнтам з COVID— 19 в гострому періоді клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів.
4.1.5. Відсоток пацієнтів, яким було складено індивідуальний реабілітаційний план для надання реабілітаційної допомоги мультидисциплінарною реабілітаційною командою, з числа госпіталізованих до спеціалізованого стаціонару з діагнозом «U07.1 2019-nCoV — гостра респіраторна хвороба, що підтверджена лабораторним тестуванням незалежно від тяжкості клінічних ознак або симптомів (вірус ідентифікований)» або «U 07.2 — коронавірусна інфекція COVID-19, що діагностується клінічно або епідеміологічно, але лабораторні обстеження непереконливі чи недоступні (вірус не ідентифікований)».
4.2. Паспорти індикаторів якості медичної допомоги
4.2.1.
А) Наявність у лікаря фізичної та реабілітаційної медицини клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID— 19) та реконвалесцентів.
Б) Зв’язок індикатора із затвердженими настановами, стандартами медичної допомоги.
Індикатор ґрунтується на положеннях стандарту медичної допомоги «Реабілітація пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів» та клінічної настанови «Клінічне ведення пацієнтів з COVID-19».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів, а саме клінічного маршруту пацієнта (далі — КМП) з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів.
Бажаний рівень значення індикатора:
2021 рік — 90%;
2022 рік та подальший період — 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ, що надають реабілітаційну допомогу), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікарями фізичної та реабілітаційної медицини (ЗОЗ, що надають реабілітаційну допомогу), розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікарів фізичної та реабілітаційної медицини (ЗОЗ), зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість лікарів фізичної та реабілітаційної медицини (ЗОЗ, що надають реабілітаційну допомогу), зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів фізичної та реабілітаційної медицини, зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість лікарів фізичної та реабілітаційної медицини (ЗОЗ, що надають реабілітаційну допомогу), зареєстрованих на території обслуговування, для яких задокументований факт наявності клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів. Джерелом інформації є КМП, наданий лікарем фізичної та реабілітаційної медицини (ЗОЗ), зареєстрованих на території обслуговування).
е) Значення індикатора наводиться у відсотках.
4.2.2.
А) Наявність у закладі охорони здоров’я, що надає спеціалізовану/високоспеціалізовану медичну допомогу клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів.
Б) Зв’язок індикатора із затвердженими настановами, стандартами медичної допомоги.
Індикатор ґрунтується на положеннях стандарту медичної допомоги «Реабілітація пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів» та клінічної настанови «Клінічне ведення пацієнтів з COVID-19».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (КМП) в регіоні.
Бажаний рівень значення індикатора:
2021 рік — 90%;
2022 рік та подальший період — 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються ЗОЗ, що надають спеціалізовану/високоспеціалізовану медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх ЗОЗ, що надають спеціалізовану медичну допомогу, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість ЗОЗ, що надають спеціалізовану/високоспеціалізовану медичну допомогу, зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість ЗОЗ, що надають спеціалізовану медичну допомогу, зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість ЗОЗ, що надають спеціалізовану/високоспеціалізовану медичну допомогу, зареєстрованих на території обслуговування, для яких задокументований факт наявності КМП з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів. Джерелом інформації є КМП, наданий ЗОЗ, що надає спеціалізовану медичну допомогу.
е) Значення індикатора наводиться у відсотках.
4.2.3.
А) Наявність у лікаря загальної практики/сімейного лікаря клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та медичної допомоги.
Індикатор ґрунтується на положеннях стандарту медичної допомоги «Реабілітація пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів» та клінічної настанови «Клінічне ведення пацієнтів з COVID— 19».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (КМП) в регіоні.
Бажаний рівень значення індикатора:
2021 рік — 90%;
2022 рік та подальший період — 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікарями загальної практики-сімейними лікарями (АСМ, ЦПМСД), розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікарів загальної практики-сімейних лікарів (АСМ, ЦПМСД), зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість лікарів загальної практики/сімейних лікарів (АСМ, ЦПМСД), зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів загальної практики/сімейних лікарів (АСМ, ЦПМСД), зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість лікарів загальної практики/сімейних лікарів (АСМ, ЦПМСД), зареєстрованих на території обслуговування, для яких задокументований факт наявності клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID— 19) та реконвалесцентів. Джерелом інформації є КМП, наданий лікарем загальної практики-сімейним лікарем (АСМ, ЦПМСД).
е) Значення індикатора наводиться у відсотках.
4.2.4.
А) Наявність у ВІТ/ПІТ, інших місцях надання допомоги пацієнтам з COVID-19 в гострому періоді клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях стандарту медичної допомоги «Реабілітація пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів» та клінічної настанови «Клінічне ведення пацієнтів з COVID— 19».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (КМП) в регіоні.
Бажаний рівень значення індикатора:
2021 рік — 90%;
2022 рік та подальший період — 100%.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ, що надають допомогу пацієнтам з COVID-19 в гострому періоді), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікарями ВІТ/ПІТ (ЗОЗ, що надають допомогу пацієнтам з COVID-19 в гострому періоді), розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікарів ВІТ/ПІТ (ЗОЗ, що надають допомогу пацієнтам з COVID-19 в гострому періоді), зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість лікарів ВІТ/ПІТ (ЗОЗ, що надають допомогу пацієнтам з COVID-19 в гострому періоді), зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів ВІТ/ПІТ (ЗОЗ, що надають допомогу пацієнтам з COVID-19 в гострому періоді), зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість лікарів ВІТ/ПІТ (ЗОЗ, що надають допомогу пацієнтам з COVID-19 в гострому періоді), зареєстрованих на території обслуговування, для яких задокументований факт наявності клінічного маршруту пацієнта з реабілітації пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів. Джерелом інформації є КМП, наданий лікарем ВІТ/ПІТ (ЗОЗ, що надають допомогу пацієнтам з COVID-19 в гострому періоді).
е) Значення індикатора наводиться у відсотках.
4.2.5.
А) Відсоток пацієнтів, яким складено індивідуальний реабілітаційний план для надання реабілітаційної допомоги мультидисциплінарною реабілітаційною командою, з числа пацієнтів, які отримують спеціалізовану медичну допомогу з діагнозом «U07.1 2019-nCoV гостра респіраторна хвороба, що підтверджена лабораторним тестуванням незалежно від тяжкості клінічних ознак або симптомів (вірус ідентифікований)» або «U 07.2 — коронавірусна інфекція COVID-19, що діагностується клінічно або епідеміологічно, але лабораторні обстеження непереконливі чи недоступні (вірус не ідентифікований)».
Б) Зв’язок індикатора із затвердженими настановами, стандартами медичної допомоги.
Індикатор ґрунтується на положеннях стандарту медичної допомоги «Реабілітація пацієнтів з коронавірусною хворобою (COVID-19) та реконвалесцентів» та клінічної настанови «Клінічне ведення пацієнтів з COVID— 19».
В) Зауваження щодо інтерпретації та аналізу індикатора. Даний індикатор характеризує організаційний аспект запровадження сучасних медико— технологічних документів в регіоні.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ), яка має обчислювати індикатор: ЗОЗ, які надають спеціалізовану медичну допомогу пацієнтам з діагнозом «U07.1 2019-nCoV гостра респіраторна хвороба, що підтверджена лабораторним тестуванням незалежно від тяжкості клінічних ознак або симптомів (вірус ідентифікований)» або «U 07.2 — коронавірусна інфекція COVID-19, що діагностується клінічно або епідеміологічно, але лабораторні обстеження непереконливі чи недоступні (вірус не ідентифікований)»; структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються ЗОЗ, що надають спеціалізовану медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги в обсязі, що відповідає Медичній карті стаціонарного хворого (форма № 003/о), Медичній карті амбулаторного хворого (Форма № 025/о), Індивідуальному реабілітаційному плану — автоматизована обробка.
Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх ЗОЗ, які надають спеціалізовану стаціонарну медичну допомогу пацієнтам з діагнозом «U07.1 2019-nCoV гостра респіраторна хвороба, що підтверджена лабораторним тестуванням незалежно від тяжкості клінічних ознак або симптомів (вірус ідентифікований)» або «U 07.2 — коронавірусна інфекція COVID-19, що діагностується клінічно або епідеміологічно, але лабораторні обстеження непереконливі чи недоступні (вірус не ідентифікований)». Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
ґ) Знаменник індикатора складає загальна кількість пацієнтів, які отримують спеціалізовану медичну допомогу (стаціонарно, амбулаторно) з діагнозом з діагнозом «U07.1 2019-nCoV гостра респіраторна хвороба, що підтверджена лабораторним тестуванням незалежно від тяжкості клінічних ознак або симптомів (вірус ідентифікований)» або «U 07.2 — коронавірусна інфекція COVID-19, що діагностується клінічно або епідеміологічно, але лабораторні обстеження непереконливі чи недоступні (вірус не ідентифікований)». Джерелом інформації є:
Медична карта стаціонарного хворого (форма № 003/о);
Журнал обліку прийому хворих у стаціонар та відмов у госпіталізації (Форма № 001/о).
Медична карта амбулаторного хворого (Форма № 025/о);
Журнал реєстрації амбулаторних хворих (форма № 074/о);
д) Чисельник індикатора складає загальна кількість пацієнтів, яким було складено індивідуальний реабілітаційний план для надання реабілітаційної допомоги мультидисциплінарною реабілітаційною командою серед, пацієнтів які отримують спеціалізовану медичну допомогу з діагнозом «U07.1 2019-nCoV — гостра респіраторна хвороба, що підтверджена лабораторним тестуванням незалежно від тяжкості клінічних ознак або симптомів (вірус ідентифікований)» або «U 07.2 — коронавірусна інфекція COVID-19, що діагностується клінічно або епідеміологічно, але лабораторні обстеження непереконливі чи недоступні (вірус не ідентифікований)», для яких задокументований факт лабораторно підтвердженого діагнозу.
Джерелом інформації є:
Медична карта стаціонарного хворого (форма № 003/о);
Медична карта амбулаторного хворого (Форма № 025/о);
Індивідуальний реабілітаційний план.
е) Значення індикатора наводиться у відсотках.
Генеральний директор Директорату якості життя Андрій Гаврилюк
ПЕРЕЛІК ЛІТЕРАТУРНИХ ДЖЕРЕЛ
- Клінічне ведення пацієнтів з COVID-19 «жива» клінічна настанова МОЗ України, ДЕЦ МОЗ України, ДНУ «Науково-практичний Центр профілактичної і клінічної медицини» ДУС, 2021.
- Clinical management of COVID-19. Interim guidance 27 May 2020. WHO.
- COVID-19 rapid guideline: managing the long-term effects of COVID-19. NICE guideline Published: 18 December 2020
- Закон України «Про реабілітацію у сфері охорони здоров’я» від 03.12.2020.
- Розпорядження КМУ від 27 грудня 2017 р. № 1008-р «Про затвердження плану заходів із впровадження в Україні Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я та Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я дітей і підлітків».
- Наказ МОЗ України від 23.05.2018 № 981 «Про затвердження перекладу Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я та Міжнародної класифікації функціонування, обмежень життєдіяльності та здоров’я дітей і підлітків».
- Розпорядження КМУ від 9 вересня 2020 р. N 1133-р «Про затвердження плану пріоритетних дій Уряду на 2020 рік».
- Альянс Європейських органів Фізичної та Реабілітаційної Медицини. Біла Книга з Фізичної та Реабілітаційної Медицини (ФРМ) в Європі. Розділ 7. Сфера клінічних компетентностей: ФРМ на практиці. Український журнал фізичної та реабілітаційної медицини. 2018; 2(2): 113–144.
- Clinical management of patients with COVID-19 — Rehabilitation of patients with COVID-19». WHO, 2021 .
- WHO Rehabilitation Fact Sheet 26 October 2020 [].
- PAHO WHO Rehabilitation considerations during the COVID-19 outbreak [].
- WHO COVID-19 Recommended Interventions in Mental Health and Psychosocial Support (MHPSS) during the Pandemic, June 2020.
- ВООЗ «Підтримка для самостійної реабілітації після пов’язаних з COVID-19 захворювань» WHO/EURO:2020-855-40590-54654.
- Cochrane Special Collections «Coronavirus (COVID-19): evidence relevant to clinical rehabilitation» 6 January 2021.
- Martijn A. Spruit, Anne E. Holland, Sally J. Singh, Thomy Tonia, Kevin C. Wilson, Thierry Troosters COVID-19: Interim Guidance on Rehabilitation in the Hospital and Post-Hospital Phase from a European Respiratory Society and American Thoracic Society-coordinated International Task Force European Respiratory Journal 2020; DOI: 10.1183/13993003.02197-2020
- Paolo BOLDRINI, Andrea BERNETTI, Pietro FIORE Impact of COVID-19 outbreak on rehabilitation services and Physical and Rehabilitation Medicine (PRM) physicians’ activities in Italy. An official document of the Italian PRM Society (SIMFER)., European Journal of Physical and Rehabilitation Medicine DOI: 10.23736/S1973-9087.20.06256-5
- Grasselli G., Pesenti A., Cecconi M. Critical Care Utilization for the COVIDOutbreak in Lombardy, Italy: Early Experience and Forecast During an Emergency Response. JAMA. 2020 Mar. doi: 10.1001/jama.2020.4031.
- Remuzzi A., Remuzzi G. COVID-19 and Italy: what next? Lancet. 2020, March 12. doi: 10.1016/S0140-6736(20)30627-9
- Andrenelli E., Negrini F., De Sire A., Arienti C., Patrini M., Negrini S., et al; International Multiprofessional Steering Committee of Cochrane Rehabilitation REH-COVER action. Systematic rapid living review on rehabilitation needs due to Covid-19: update to May 31st 2020. Eur J Phys Rehabil Med 2020 Jun 16. DOI: 10.23736/S1973-9087.20.06435-7.
- ISPRM Webinar Series: Cardiopulmonary Rehabilitation and COVID-19 — Experiences from Taiwan and USA, June 26, 2020.
- Stam H., Stucki G., Birkenbacher J. Covid-19 and Post Intensive Care Syndrome: A Call for Action. J Rehabil Med 2020; 52: jrm00044.
- Khan F., Amatya B. Medical rehabilitation in pandemics: towards a new perspective. J Rehabil Med 2020; 52: jrm00043.
- Brugliera L., Spina A., Castellazzi P., Cimino P., Tettamanti A., Houdayer E., et al. Rehabilitation of COVID-19 patients. J Rehabil Med 2020; 52: jrm00046.
- Stam H., EARM video link. Available from: https://youtube/FiU2we_9f1 s.
- Abdullahi A. Safety and Efficacy of Chest Physiotherapy in Patients With COVID-19 : A Critical Review. 2020; 7: 1–6.
- Driehuis F., de Bie R.A., van der Schaaf M., et al. KNGF position statement: Recommendations for physiotherapy in patients with COVID-19 Development. 2020; 36.
- European Physical and Rehabilitation Medicine Bodies Alliance. White Book on Physical and Rehabilitation Medicine (PRM) in Europe. Chapter 7. The clinical field of competence: PRM in practice. Eur J Phys Rehabil Med. 2018 Apr;54(2):230–260
- Felten-Barentsz K.M., van Oorsouw R., Klooster E., et al. Recommendations for hospital-based physical therapists managing patients with COVID-19. Phys Ther 2021; 100: 1444–1457.
- Hodgson C.L., Stiller K., Needham D.M., et al. Expert consensus and recommendations on safety criteria for active mobilization of mechanically ventilated critically ill adults. Crit Care 2014; 18: 1–9.
- Santana A.V., Fontana A.D., Pitta F. Pulmonary rehabilitation after COVID-19. J Bras Pneumol 2021; 47: e20210034.
- Sheehy L.M. Considerations for postacute rehabilitation for survivors of COVID-19. JMIR Public Heal Surveill 2020; 6: 2020–2022.
- SIGN. Scottish Intercollegiate Guidelines Network (SIGN). Managing the longterm effects of COVID-19. Edinburgh: 2020; 36.
- Singh S.J., Steiner M.C. Pulmonary rehabilitation; what’s in a name? Thorax 2013; 68: 899–901.
- Sommers J., Engelbert RHH, Dettling-Ihnenfeldt D., et al. Physiotherapy in the intensive care unit: An evidence-based, expert driven, practical statement and rehabilitation recommendations. Clin Rehabil 2015; 29: 1051–1063.
- Spruit M.A., Holland A.E., Singh S.J., et al. COVID-19: Interim guidance on rehabilitation in the hospital and post-hospital phase from a European Respiratory Society — And American Thoracic Society-coordinated international task force. Eur Respir J; 56. Epub ahead of print 1 December 2020. DOI: 10.1183/13993003.02197-2020.
- Spruit M.A., Singh S.J., Garvey C., et al. An Official American Thoracic Society/European Respiratory Society Statement: Key Concepts and Advances in Pulmonary Rehabilitation. Am J Respir Crit Care Med 2013; 43: 1326–37.
- Spruit M.A., Pitta F., McAuley E., et al. Pulmonary Rehabilitation and Physical Activity in Patients with Chronic Obstructive Pulmonary Disease. Am J Respir Crit Care Med 2015; 192: 924–933.
- Thomas P., Baldwin C., Bissett B., et al. Physiotherapy management for COVID-19 in the acute hospital setting: Recommendations to guide clinical practice. Pneumon 2020; 33: 32-35.
- Thomas P., Baldwin C., Bissett B., et al. Physiotherapy management for COVID-19 in the acute hospital setting: clinical practice recommendations. J Physiother. Epub ahead of print 2020. DOI: 10.1016/j.jphys.2020.03.011.
- Tingbo L. Handbook of COVID-19 Prevention and Treatment. Handb Covid-19, Prev Treat 2020; 68.
- Vitacca M., Carone M., Clini E.M., et al. Joint Statement on the Role of Respiratory Rehabilitation in the COVID-19 Crisis: The Italian Position Paper. Respiration 2020; 99: 493–499.
- Physiotherapy Guidelines for Patients with COVID-19 in the Acute Hospital Setting. 2019; 15.
- Ashwini M. Namasivayam-MacDonald and Luis F. Riquelme Speech-Language Pathology Management for Adults With COVID-19 in the Acute Hospital Setting:
Initial Recommendations to Guide Clinical Practice/American Journal of Speech Language Pathology, 2020 — Vol. 29 — 1850–1865.
- A quick guide for occupational therapists: Rehabilitation for people recovering from COVID-19/Royal College of Occupational Therapist, 2020.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим