Рада Європи у своїй резолюції безпосередньо затвердила необхідність розвитку фармацевтичної допомоги (Resolution CM/Res(2020)3): «З огляду на появу все більшої кількості доказів того, що неналежне використання ліків призводить до неоптимальних результатів лікування та значної шкоди для здоров’я пацієнтів і що це знижує ефективність та дієвість систем охорони здоров’я, беручи до уваги те, що під час надання фармацевтичної допомоги фармацевти збільшуватимуть користь якісного використання ліків за допомогою відповідних порад, рекомендацій щодо запобігання захворюванням та зміцнення здоров’я пацієнта, урядам держав — учасниць Конвенції про розробку Європейської Фармакопеї рекомендовано вжити належних заходів для заохочення та впровадження фармацевтичної допомоги (pharmaceutical care) у своїх національних системах охорони здоров’я відповідно до визначення та елементів, описаних у додатку до цієї резолюції».
Міжнародна фармацевтична федерація (The International Pharmaceutical Federation — FIP), що постійно вдосконалює свій пакет практичних рекомендацій, наприкінці січня 2022 р. випустила оновлену версію практичної настанови з огляду використання лікарських засобів ((medicines use review — MUR), опублікованої в грудні, FIP, 2022). В оновленому виданні MUR описують як підтип фармацевтичного огляду (medicines review — MR), підкресливши концептуальну різницю між цими послугами. При цьому MR є підходом до оптимізації призначеної терапії з мінімізацією побічних ефектів, зниженням ризику взаємодій та підвищенням комплаєнтності, тоді як MUR описаний як партнерство між фармацевтом і пацієнтом, як правило таким, що отримує велику кількість ліків, з метою поліпшення фармакотерапії за допомогою навчання, ідентифікації переваг та зміцнення прихильності до лікування.
Синтетичний підхід FIP, безумовно, цікавий тим, що ввібрав у себе досвід різних країн, але практичні аспекти його використання краще відображені в методології організацій, які мають тривалий досвід у зазначеній сфері, наприклад, Королівського фармацевтичного товариства Великобританії (Royal Pharmaceutical Society of Great Britain). Серед них практичністю та цілісністю реалізованої концепції вирізняється підхід «7 кроків до прийнятної поліфармації» (Polypharmacy Guidance, 2018) (рис. 1).
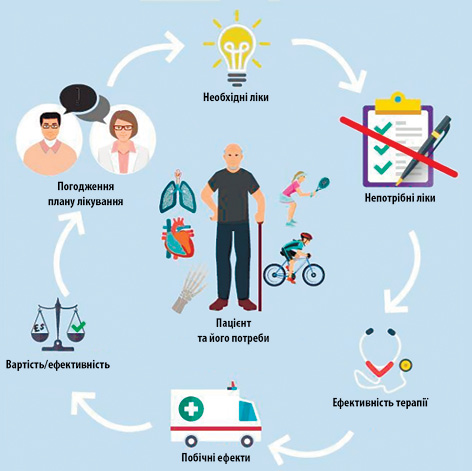
Національна служба охорони здоров’я (National Health Service — NHS) рекомендує його використання в рамках Структурованого огляду ліків (Structured medication reviews — SMRs), що виконується лікарями, фармацевтами та підготовленими медичними сестрами (табл. 1).
| Зміст та сенс | Запитання | Розшифровка |
| Цілі | 1. Що відбувається з пацієнтом? | Основні цілі терапії щодо наявних та майбутніх проблем |
| Потреби | 2. Які з ліків (табл. 2) дійсно потрібні? | Не можна скасовувати без поради спеціаліста:
|
| 3. Чи отримує пацієнт непотрібні ліки (див. табл. 2)? |
Оцінити необхідність продовження терапії:
|
|
| Ефективність | 4. Чи досягається терапевтична мета? |
Оцінити досягнення:
|
| Безпека | 5. Чи є у пацієнта побічні реакції (ПР)/ризик їх виникнення?
Чи поінформований пацієнт про заходи профілактики ПР під час інтеркурентних захворювань? |
Перевірити:
|
| Економічна ефективність | 6. Чи ефективне лікування з економічного погляду? | Розглянути альтернативи з урахуванням ефективності, безпеки та зручності застосування |
| Фокус на пацієнта | 7. Чи є у пацієнта бажання та можливість лікуватися так, як задумано? | Чи розуміє пацієнт цілі терапії? Чи відповідає вона його перевагам? Чи є у нього можливість лікуватися і яка потрібна допомога? Обговорити реалістичність досягнення цілей та умови завершення терапії |
| Есенціальна фармакотерапія — необхідна консультація фахівця перед … | ||
| …можливою відміною | …можливою корекцією режиму лікування | |
|
|
|
| Потенційно непотрібна фармакотерапія, перевірити: | ||
| чи зберігаються показання | адекватність показань | співвідношення користь/ризик |
|
|
|
| Ефективність | ||
| У разі недосягнення терапевтичних цілей — інтенсифікувати лікування | за наявності показань розглянути можливість призначення з урахуванням NNT (табл. 3), | |
|
|
|
| Безпека | Ситуації з підвищеним ризиком | |
Препарати, які погано переносяться при загальній слабкості:
|
|
|
| Економічна ефективність (розглянути доцільність) | ||
|
|
|
| Фокус на пацієнта (перевірити можливість використання) | ||
|
|
|
| Група | Кінцева точка | Термін спостереження | NNT | NNT у річному підрахунку | Коментарі |
| Пацієнти з артеріальною гіпертензією віком >80 років | Загальна смертність | 2 роки | 333 | 666 | Високий ризик: інсульт в анамнезі.
NB! NNT щодо смертності у віці >80 не є особливо обнадійливою |
| Смертність від серцево-судинних причин | 2 роки | 35 | 70 | ||
| Пацієнти з артеріальною гіпертензією і високим ризиком віком >80 років | Загальна смертність | 2 роки | 333 | 666 | |
| Смертність від серцево-судинних причин | 2 роки | 16 | 32 | ||
| Пацієнти з артеріальною гіпертензією віком >60 років | Загальна смертність | 4,5 року | 83 | 374 | |
| Смертність від серцево-судинних причин | 4,5 року | 23 | 104 | ||
| Пацієнти з артеріальною гіпертензією і високим ризиком віком >60 років | Загальна смертність | 4,5 року | 33 | 149 | |
| Смертність від серцево-судинних причин | 4,5 року | 9 | 41 |
З жовтня 2020 р. всі мережі первинної медико-санітарної допомоги (primary care networks — PCNs) повинні виявляти пацієнтів, яким будуть корисні SMR, зокрема:
- серед мешканців будинків для людей похилого віку;
- при складній та проблемній поліпрагмазії, особливо у разі прийому 10 і більше препаратів;
- при прийомі ліків, зазвичай пов’язаних з лікарськими помилками;
- у ослаблених хворих;
- у випадках з використанням препаратів, що потенційно викликають звикання.
Ефективність за результатами клінічних досліджень
Кількість пролікованих пацієнтів (number needed to treat — NNT), що припадає на одного, який отримав користь за результатами клінічного дослідження — це показник, що використовується для оцінки ефективності конкретного втручання. NNT — середня кількість пацієнтів з такими характеристиками, як у клінічному дослідженні, які мають лікуватися, щоб один з них отримав користь у вигляді досягнення однієї з кінцевих точок. Це може бути виражено як величина, обернена до абсолютного зниження ризику (рис. 2).

Опис випадку
Як приклад, нами відповідно до підходу «7 кроків…» проаналізовано реальний випадок, описаний фармацевтом у фінському фаховому виданні «APTEEKKARI» (табл. 4).
| Людина на фото не має відношення до випадку (джерело iStock)
Чоловік 59 років, що переніс 3 роки тому мозковий інсульт, який призвів до геміпарезу (одностороннього паралічу), формування невропатичного та соматичного больового синдромів, тривоги та депресії. Когнітивні функції збережені, надмірна маса тіла, кинув палити і не вживає алкоголю. До інсульту у чоловіка діагностовано артеріальну гіпертензію, з приводу якої розпочато лікування. |
|
| Важливі діагнози | |
|
|
| Основне у результатах лабораторного обстеження | |
|
|
| Призначене лікування | |
|
|
| Анамнез життя | |
| Чоловік живе вдома один і цілими днями дивиться телевізор. Домашній догляд надається чотири рази на день, служба харчування доставляє їжу. Регулярно проходить фізіотерапію. Нещодавно оглянутий новим лікарем, який має намір побудувати довірчі стосунки з пацієнтом і розробляє тривалу стратегію управління депресією та болем. | |
Новий лікар, який запросив фармацевта до співпраці, попросив подбати про виявлення та мінімізацію несприятливих симптомів та оптимізацію лікування хворого на цукровий діабет.
Можливе використання підходу «7 кроків…» може бути таким, як описано в табл. 5.
| 1. Що відбувається із пацієнтом?
Визначення терапевтичних цілей |
Незадовільний контроль цукрового діабету, антихолінергічне навантаження (сухість у роті, запори); непомірне вживання деяких продуктів харчування, апатія.
1. Контроль глікемії та маси тіла. |
| 2. Есенціальна фармакотерапія | 1. Інсулін гларгін. 2. Необхідна корекція доз препаратів:
|
| 3. Потенційно непотрібна фармакотерапія | Пізніше буде розглянуто питання щодо доцільності застосування таких препаратів:
|
| 4. Ефективність | 1. Інтенсифікація лікування:
2. Корекція доз:
|
| 5. Безпечність | Ситуація з підвищеним ризиком:
|
| 6. Економічна ефективність (розглянути доцільність) | Генерична заміна + відміна частини препаратів, що діють на нервову систему |
| 8. Фокус на пацієнта (перевірити можливість використання) | 1. Мотивований на використання семаглутиду (позитивний вплив на рівень глікемії та масу тіла). 2. Використання зволожувальних засобів для ротової порожнини зменшило вживання соків. 3. Пацієнт почав цікавитися своїм станом. |
Правило «для днів із нездужанням» є корисним для пацієнтів, опікунів та медичних працівників, оскільки воно підкреслює потенційну шкоду, яка може бути завдана, якщо пацієнти продовжують приймати певні ліки під час станів, за яких може виникнути зневоднення (табл. 6).
|
Якщо ви відмічаєте один із симптомів (за винятком легких):
|
Припиніть прийом:
|
| Відновіть прийом у разі покращенні (після 24–48 год нормального вживання їжі та питва). Якщо маєте сумніви, зверніться до лікаря, фармацевта або медсестри |
Описаний підхід, безумовно, належить до найвищих щаблів організації взаємодії у команді «фахівці охорони здоров’я — пацієнт», проте, як свідчить міжнародний досвід, його можна розкласти на декілька складових та впроваджувати поступово. Про це піде мова у наступних публікаціях.


Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим