МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
НАКАЗ
від 28.09.2012 р. № 751
Зареєстровано в Міністерстві
юстиції України
29 листопада 2012 р.
за № 2001/22313
Про створення та впровадження медико-технологічних документів зі стандартизації медичної допомоги в системі Міністерства охорони здоров’я України
Відповідно до пунктів 5.3, 5.4 Програми економічних реформ на 2010-2014 роки «Заможне суспільство, конкурентоспроможна економіка, ефективна держава», затвердженої Указом Президента України від 27 квітня 2011 року № 504, статті 14-1 Основ законодавства України про охорону здоров’я, пункту 4 Положення про Міністерство охорони здоров’я України, затвердженого Указом Президента України від 13 квітня 2011 року № 467, та з метою забезпечення єдиних, сучасних, науково обґрунтованих підходів до розробки медико – технологічних документів зі стандартизації медичної допомоги на засадах доказової медицини НАКАЗУЮ:
1. Затвердити:
1.1. Методику розробки та впровадження медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини, що додається.
1.2. Методику розробки системи індикаторів якості медичної допомоги, що додається.
1.3. Положення про мультидисциплінарну робочу групу з розробки медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини, що додається.
1.4. Положення про перелікреєстр медико-технологічних документів зі стандартизації медичної допомоги, що додається.
2. Контроль за визначенням тем медико-технологічних документів, формуванням мультидисциплінарних груп, розробкою та впровадженням медико-технологічних документів зі стандартизації медичної допомоги здійснюють Департамент реформ та розвитку медичної допомоги, Управління контролю якості медичних послуг Міністерства охорони здоров’я України, державне підприємство «Державний експертний центр Міністерства охорони здоров’я України».
3. Визначити відповідальним за ведення перелікуреєстру медико-технологічних документів, матеріально-технічне та організаційно-методичне забезпечення навчання членів мультидисциплінарних груп, інформаційний та методичний супровід розробки медико-технологічних документів зі стандартизації медичної допомоги на засадах доказової медицини державне підприємство «Державний експертний центр Міністерства охорони здоров’я України».
4. Контроль за впровадженням розроблених медико-технологічних документів здійснює Управління контролю якості медичних послуг Міністерства охорони здоров’я України за участю державного підприємства «Державний експертний центр Міністерства охорони здоров’я України».
5. Визначити відповідальним за здійснення моніторингу клінічних індикаторів якості медичної допомоги державне підприємство «Державний експертний центр Міністерства охорони здоров’я України».
6. Начальнику Управління контролю якості медичних послуг Міністерства охорони здоров’я України Донченко Т.М. забезпечити в установленому порядку державну реєстрацію цього наказу в Міністерстві юстиції України.
7. Визнати такими, що втратили чинність, пункт 3 наказу Міністерства охорони здоров’я України від 27 липня 1998 року № 226 «Про затвердження Тимчасових галузевих уніфікованих стандартів медичних технологій діагностично-лікувального процесу стаціонарної допомоги дорослому населенню в лікувально-профілактичних закладах України та Тимчасових стандартів обсягів діагностичних досліджень, лікувальних заходів та критерії якості лікування дітей» та наказ Міністерства охорони здоров’я України від 27 вересня 2010 року № 819 «Про розробку, апробацію та впровадження медико-технологічних стандартів та нормативів у галузі охорони здоров’я».
8. Контроль за виконанням цього наказу покласти на заступника Міністра О. Толстанова.
9. Цей наказ набирає чинності з дня його опублікування.
| В.о. Міністра | О. Толстанов |
ЗАТВЕРДЖЕНО
Наказ Міністерства
охорони здоров’я України
28.09.2012 № 751
Зареєстровано в Міністерстві
юстиції України
29 листопада 2012 р.
за № 2001/22313
МЕТОДИКА
розробки та впровадження медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини
I. Загальні положення
1.1. Ця Методика визначає механізм розробки та впровадження науково-обґрунтованих медичних стандартів та уніфікованих клінічних протоколів надання медичної допомоги на засадах доказової медицини з метою забезпечення якості, доступності та ефективності медичної допомоги на основі принципів наступництва та безперервності надання, упорядкування та виключення дублювання медичних втручань та процедур, застосування медичних технологій та лікарських засобів з науково доведеною ефективністю.
1.2. У цій Методиці терміни вживаються в таких значеннях:
- адаптація клінічної настанови – процес аналізу прототипів щодо їх відповідності вітчизняній ресурсній і нормативній базі, можливості реалізації в Україні та фінансового забезпечення, використаних термінів та лікарських спеціальностей, переліку дозволених до застосування в Україні лікарських засобів, інших медичних технологій та обладнання, який завершується обґрунтуванням заходів, необхідних для імплементації положень клінічних настанов з високим рівнем доведеності;
- доказова медицина – добросовісне, точне і свідоме використання кращих результатів клінічних досліджень для вибору лікування конкретного пацієнта;
- клiнiчний аудит – процес поліпшення якості медичної допомоги за допомогою систематичної перевірки наданої медичної допомоги з використанням чітко сформульованих критеріїв і з подальшим внесенням змін. На основі перевірки і ретроспективної оцінки елементів структури, процесу і результату медичної допомоги визначаються заходи, які необхідні для підвищення якості на індивідуальному, колективному або організаційному рівнях;
- клінічний індикатор якості медичної допомоги – кількісний або якісний показник, відносно якого існують докази чи консенсус щодо його безпосереднього впливу на якість медичної допомоги; визначається ретроспективно;
- клінічний маршрут пацієнта –частина локального протоколу медичної допомоги, алгоритм руху пацієнта структурними підрозділами закладу охорони здоров’я (далі – ЗОЗ) (або різних закладів охорони здоров’я), які залучені до надання допомоги при конкретному стані або захворюванні;
- клінічна настанова – документ, що містить систематизовані положення стосовно медичної та медико-соціальної допомоги, розроблені з використанням методології доказової медицини на основі підтвердження їх надійності та доведеності, і має на меті надання допомоги лікарю і пацієнту в прийнятті раціонального рішення в різних клінічних ситуаціях;
- критерій якості медичної допомоги – це визначений результат, цільовий рівень медичної допомоги;
- локальний протокол медичної допомоги – документ, спрямований на забезпечення надання безперервної, ефективної та економічно доцільної медичної допомоги при певних захворюваннях та інших патологічних станах відповідно до положень клінічної настанови, стандарту та уніфікованого клінічного протоколу, забезпечує координацію та упорядкування за часовим графіком технологій та методів надання медичної допомоги багато(між)- дисциплінарного змісту, регламентує ключові пункти реєстрації медичної інформації і ведення клінічного аудиту та затверджується керівником закладу охорони здоров’я;
- медико-технологічні документи – узагальнена назва клінічних настанов, стандартів медичної допомоги, уніфікованих клінічних протоколів медичної допомоги, нових клінічнихлокальних протоколів медичної допомоги;
- методологія розробки клінічних настанов з позиції доказової медицини – комплекс методичних, інформаційних та організаційних заходів, що ґрунтується на систематичному узагальненні наукових доказів, які отримані під час клінічних досліджень високої якості (зокрема рандомізованих контрольованих);
- моніторинг – періодичний або безперервний систематичний процес збору інформації щодо результативності клінічної або неклінічної діяльності, роботи чи систем;
- новий клінічний протокол медичної допомоги – клінічна настанова, обрана Міністерством охорони здоров’я України для її застосування на території України як клінічного протоколу без проходження процедури її адаптації; визначає процес надання медичної допомоги при певному захворюванні; затверджується Міністерством охорони здоров’я України як текст нового клінічного протоколу або посилання на джерело його розміщення чи публікації;
- оцінка – систематичне вивчення впливу на досліджуваний об’єкт/процес, а також дослідження процесу реалізації заходів або їх наслідків для розробки рекомендацій з подальшої оптимізації діяльності, підвищення її ефективності та результативності;
- систематичний огляд клінічних досліджень – ефективна наукова технологія виявлення і узагальнення даних про ефективність втручань, що дозволяє оцінити придатність до узагальнення і надійність результатів клінічних досліджень та виявити дані, які не узгоджуються;
- уніфікований клінічний протокол медичної допомоги – документ, що розробляється на основі клінічної настанови з урахуванням можливостей системи охорони здоров’я, за наявності стандарту медичної допомоги відповідно до нього; визначає процес надання медичної допомоги, обсяг та її результати при певному захворюванні та затверджується Міністерством охорони здоров’я України.
1.3. Медико-технологічні документи розробляються з дотриманням принципу багато(між)- дисциплінарного (далі – мультидисциплінарного) підходу на окрему тему – медичну проблему (захворювання або інший патологічний стан, дотримання здорового способу життя), а не за лікарською спеціальністю.
До комплекту медико-технологічних документів за визначеною темою входять:
- адаптована клінічна настанова (основа);
- стандарти медичної допомоги, які розробляються в обмеженій кількості відповідно до пріоритетів системи охорони здоров’я для найбільш актуальних медичних проблем;
- новий клінічний протокол медичної допомоги, який затверджується шляхом вибору клінічної настанови, що підлягає застосуванню на території України, її перекладу українською мовою або викладення англійською мовою чи мовою оригіналу;
- уніфікований клінічний протокол медичної допомоги розробляється на основі стандарту медичної допомоги (класичний спосіб) або на основі адаптованої клінічної настанови за відсутності стандарту медичної допомоги (прямий або скорочений спосіб).
- Наявність двох способів розробки уніфікованого клінічного протоколу обумовлена специфічними функціями стандарту медичної допомоги як організаційного документа, який містить критерії якості медичної допомоги.
Локальний протокол медичної допомоги розробляється безпосередньо в ЗОЗ для організації виконання стандарту медичної допомоги та уніфікованого клінічного протоколу, вирішення мультидисциплінарних завдань, налагодження ефективної взаємодії ЗОЗ, структурних підрозділів одного ЗОЗ, визначення клінічних маршрутів пацієнтів. За відсутності затверджених Міністерством охорони здоров’я України медико-технологічних документів з теми, яка є актуальною, керівництво ЗОЗ може прийняти рішення щодо самостійної розробки локального протоколу медичної допомоги та клінічного маршруту пацієнта.
1.4. Процес створення, застосування і оновлення медико-технологічних документів не має лінійної послідовності, представлений взаємопов’язаними та взаємозалежними циклами дій, які є складовими процесу впровадження результатів клінічних досліджень у практику, встановлення стандартів і моніторингу їх виконання, вдосконалення клінічної практики, відповідно до життєвого циклу медико-технологічних документів, наведеного в додатку 1 до цієї Методики.
1.5. Призначення медико-технологічних документів на державному та регіональному рівнях полягає в тому, що стандарт медичної допомоги містить критерії для контролю за діяльністю системи охорони здоров’я та акредитації ЗОЗ. Уніфікований клінічний протокол медичної допомоги та новий клінічний протокол медичної допомоги визначають вимоги до структури, процесу та результату медичної допомоги і містять індикатори для клінічного аудиту.
1.5. Призначення медико-технологічних документів на державному, регіональному, локальному рівнях полягає в тому, що стандарт медичної допомоги містить критерії для контролю за діяльністю системи охорони здоров’я та акредитації ЗОЗ. Уніфікований клінічний протокол медичної допомоги та локальний протокол медичної допомоги (клінічний маршрут пацієнта) визначають вимоги до структури, процесу та результату медичної допомоги і містять індикатори для клінічного аудиту.
ІІ. Основні етапи розробки медико-технологічних документів
2.1. Ініціація розробки
Медико-технологічні документи розробляються на підставі Заявки на адаптацію клінічних настанов, розроблених за принципами доказової медицини, та розробку медико-технологічних документів (далі – Заявка), форма якої наведена в додатку 2 до цієї Методики. Заявка подається до Міністерства охорони здоров’я України фізичною або юридичною особою незалежно від форми власності.
2.2. Експертиза Заявок
Міністерство охорони здоров’я України забезпечує узагальнення та експертизу Заявок щодо відповідності основним та додатковим критеріям вибору теми медико-технологічних документів. Теми, які визнані такими, що потребують опрацювання, затверджуються наказами Міністерства охорони здоров’я України.
2.2.1. Основні критерії вибору теми медико-технологічних документів передбачають:
- важливість проблеми для громадського здоров’я, її пріоритетність та відповідність стратегічній меті системи охорони здоров’я;
- важливість проблеми для практичного застосування в охороні здоров’я, що підтверджується аналізом наявної документації, впливом на медичну практику, оцінку стану справ в обраній сфері та заходів, що проводяться для вирішення проблеми або призводять до її поглиблення;
- наявність високоякісних доказових даних з проблеми, що підтверджується існуванням клінічних настанов, що відповідають вимогам доказової медицини та отримали високу оцінку за опитувальником AGREE;
- необхідність уніфікації підходів для вирішення проблеми;
- потенційну можливість досягнення клінічного та/або економічного ефекту прийнятними для України шляхами покращення медичної практики;
- наявність фінансових ресурсів для розробки медико-технологічних документів.
2.2.2. Додаткові критерії вибору теми медико-технологічних документів містять вимоги щодо:
- доступності даних клінічного аудиту для використання під час розробки теми;
- можливості впливу на високу вартість технологій медичної практики, що склалася, шляхом зниження вартості медичної допомоги або окремих її етапів без втрати якості;
- передбачуваного підвищення значення первинної медичної допомоги або іншої ланки медичної допомоги населенню внаслідок впровадження медико-технологічних документів.
2.3. Опрацювання медико-технологічних документів
Розпочинається після визначення теми Міністерством охорони здоров’я України та формування відповідної мультидисциплінарної робочої групи, яка діє відповідно до Положення про мультидисциплінарну робочу групу з розробки медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини, затвердженого наказом Міністерства охорони здоров’я від 28 вересня 2012 року № 751, проведення настановного тренінгу та затвердження плану діяльності робочої групи, який розробляється на основі Графіка навчання робочої групи та опрацювання медико-технологічних документів, наведеного в додатку 3 до цієї Методики. Здійснюється відповідно до розділу ІІІ цієї Методики.
2.4. Затвердження медико-технологічних документів
Нові клінічні протоколи медичної допомоги та стандарти медичної допомоги (уніфіковані клінічні протоколи медичної допомоги), розроблені на основі адаптованих клінічних настанов як джерела доказової інформації про найкращу медичну практику, затверджуються наказами Міністерства охорони здоров’я України та можуть також впроваджуватися шляхом розробки клінічних маршрутів пацієнта при наданні медичної допомоги пацієнтам.
2.4. Затвердження медико-технологічних документів
Стандарти медичної допомоги (уніфіковані клінічні протоколи медичної допомоги), розроблені на основі адаптованих клінічних настанов як джерела доказової інформації про найкращу медичну практику, затверджуються наказами Міністерства охорони здоров’я України, які передбачають їх впровадження шляхом розробки локальних протоколів медичної допомоги, моніторинг дотримання в ЗОЗ локальних протоколів, клінічних маршрутів пацієнта при наданні медичної допомоги пацієнтам.
ІІІ. Порядок опрацювання медико-технологічних документів
3.1. Порядок опрацювання медико-технологічних документів поширюється на мультидисциплінарну робочу групу з розробки медико-технологічних документів зі стандартизації медичної допомоги Міністерства охорони здоров’я України, визначає діяльність з адаптації клінічних настанов, розробки стандартів медичної допомоги (уніфікованих клінічних протоколів медичної допомоги) на засадах доказової медицини. Строк підготовки комплекту медико-технологічних документів за темою не може перевищувати одного року.
3.2. Міністерство охорони здоров’я України визначає вид робіт з клінічними настановами, зокрема адаптацію до системи охорони здоров’я клінічних настанов, розроблених міжнародними організаціями або в інших країнах, або повний перегляд раніше створених клінічних настанов, або оновлення (частковий перегляд) раніше створених клінічних настанов, або змінення часових обмежень (планового строку перегляду або оновлення), або визнання клінічних настанов такими, що втратили актуальність і підлягають скасуванню.
3.3. Адаптація клінічних настанов
3.3.1. Пошук клінічних настанов для адаптації здійснюють за допомогою паперових та електронних джерел інформації, які включають чинні національні клінічні настанови і нормативно-правові акти, керівні документи з найкращої клінічної практики і стандарти медичної допомоги, а також по міжнародних електронних базах клінічних настанов і стандартів медичної допомоги.
Клінічні настанови, що представлені на сайтах GIN, SIGN, NICE, NZGG, AHRQ та інших, ґрунтуються на систематичних оглядах та метааналізах результатів клінічних досліджень і відповідних доказах, зокрема згідно з Переліком баз клінічних настанов, наведеним у додатку 4 до цієї Методики.
Пошук за темою здійснюють у декількох базах з метою мінімізації систематичних помилок та забезпечення повного охоплення літературних джерел за темою, включно в загальних та специфічних для окремих ключових питань базах. Глибина пошуку залежить від природи ключових питань і визначається робочою групою.
Висока якість пошуку забезпечується формулюванням пошукових критеріїв включення/виключення інформаційних матеріалів, серед яких чітке визначення цільової популяції, визначення актуальних втручань (діагностичних, лікувальних тощо), критерії оцінки клінічних результатів, види застосовного моніторингу або контролю, ключові клінічні питання.
3.3.2. Оцінка методологічної якості відібраних у процесі пошуку клінічних настанов здійснюється згідно з міжнародним опитувальником AGREE (Appraisal Guidelines Research and Evaluation/Опитувальник з Експертизи і Атестації Керівництва) http://www.agreetrust.org/.
Застосування опитувальника AGREE забезпечує оцінку методологічної якості клінічних настанов відповідно до уніфікованих критеріїв, концентрацію уваги на питаннях методології і змісту клінічних настанов, виявлення одностайності/розбіжності думок експертів.
Зведення до мінімуму систематичних помилок, зумовлених суб’єктивністю оцінки методологічної якості, забезпечується залученням не менше ніж чотирьох членів робочої групи для попередньої оцінки кожного документа та обов’язковим обговоренням результатів оцінки за AGREE всією робочою групою. Окремі літературні джерела для клінічних настанов задля отримання додаткових критеріїв якості медичної допомоги переглядають фахівці, які не входять до групи розробників, з подальшим порівнянням висновків та підготовкою Звіту про систематичний огляд клінічних настанов та інших літературних джерел за формою, наведеною в додатку 5 до цієї Методики, для обґрунтування вибору прототипів.
За відсутності в клінічних настановах, обраних за прототипи, інформації з окремих важливих питань робоча група залучає матеріали систематичних оглядів, публікацій результатів окремих досліджень. При цьому встановлення рівнів доведеності і градація рекомендацій здійснюються за відсутності таких у похідних документах за участю всіх членів робочої групи згідно зі Шкалою градації доказів і сили рекомендацій (далі – Шкала), наведеною в додатку 6 до цієї Методики.
Результати опрацювання додатково залучених матеріалів оформляються у вигляді таблиць доказів, в яких наводиться інформація щодо кожного дослідження про:
- джерело посилання (бібліографічний опис);
- параметри дослідження (зокрема ключове клінічне питання, вид дослідження, часові рамки для збору даних, джерела даних, досліджуваний метод, кількість та характеристика досліджуваних об’єктів);
- цілі дослідження;
- результати дослідження (зокрема організаційні, клінічні, економічні);
- обмеження дослідження (критерії включення/виключення тощо).
3.3.3. Прозорість адаптації клінічних настанов забезпечується за допомогою зваженого рішення, яке містить думки членів робочої групи з приводу доказів щодо кожного ключового питання, як наведених у клінічних настановах, обраних за прототип, так і в додаткових інформаційних матеріалах. Зважене рішення відображує методологічну якість обраних в якості прототипів клінічних настанов, результати застосування міжнародного опитувальника AGREE; застосовність клінічних настанов до цільової популяції, особливостей менталітету та з урахуванням умов системи охорони здоров’я; очікуваний клінічний вплив. Для адаптації за однією темою може бути використано декілька клінічних настанов, при цьому в адаптовану клінічну настанову переносяться шкали градації доказів і сили рекомендацій з прототипів.
Зважене рішення оформлюється окремим документом або у вигляді коментарів робочої групи безпосередньо по тексту адаптованої клінічної настанови.
3.3.4. Вимоги до змісту адаптованих клінічних настанов
Клінічна настанова містить вступ, у якому роз’яснено необхідність створення документа і формування в подальшому стандарту і уніфікованого клінічного протоколу медичної допомоги, визначено сферу їх використання, у тому числі цільові групи пацієнтів, лікарів, іншого медичного персоналу, плановий строк оновлення.
Остаточний текст адаптованої клінічної настанови включає:
а) назву теми клінічної настанови (клінічного питання) на основі аналізу проблеми;
б) коротке викладення наявних варіантів медичної допомоги та формулювання ключових клінічних питань;
в) описання пошуку, систематичного огляду і аналізу знайдених клінічних настанов з оцінкою їх методологічної якості за AGREE, резюме висновків, отриманих внаслідок критичної оцінки даних з коментарями з приводу рівнів доказовості і основними посиланнями;
г) обговорення ефективних методів медичної допомоги, дієвість яких не підтверджена доказами (останнє повинно бути чітко констатовано та представлено як експертна думка щодо правильної практики і обґрунтовувати включення положень, позначених як рекомендована краща практика з клінічного досвіду розробників клінічних настанов);
ґ) текст адаптованої клінічної настанови з обов’язковим позначенням рівня доказовості відповідно до позначень прототипу; за відсутності – до Шкали;
д) коротке викладення важливих практичних аспектів (наприклад, для успішної реалізації положень клінічної настанови в ЗОЗ враховуються конкретні матеріальні або географічні умови);
е) текст версії клінічної настанови для пацієнтів, який розробляється у формі, що є доступною, зрозумілою і зручною для самостійного використання пацієнтами, викладений простою немедичною мовою і пояснює загальні аспекти медичної допомоги і попередження захворювань та/або станів.
3.3.5. Реферат клінічної настанови включає лаконічну інформацію щодо ключових рекомендацій, переважно у формі алгоритмів. Реферат публікується як у складі клінічної настанови, так і у вигляді окремої листівки.
Ключовими є рекомендації, що, на думку робочої групи, можуть справити найбільший вплив на значимі клінічні результати.
3.3.6. На прикінцевому етапі розробки/адаптації (або інших видів робіт) клінічної настанови робоча група повинна надати до загального протоколу діяльності: наказ Міністерства охорони здоров’я України про створення робочої групи; заяви про конфлікт інтересів; звіт про систематичний огляд клінічних настанов та інших літературних джерел; зважене рішення робочої групи; протоколи засідань та інших контактів робочої групи, які вплинули на формулювання положень адаптованої клінічної настанови.
3.3.7. Поширення адаптованих клінічних настанов здійснюється в повній версії тексту, а також у вигляді рефератів у друкованому вигляді в ЗОЗ державної та комунальної власності через структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
Електронна версія клінічної настанови розміщується для вільного доступу в Реєстрі медико-технологічних документів.
3.4. Розробка стандарту медичної допомоги
3.4.1. Загальні вимоги
Дотримання стандартів медичної допомоги ЗОЗ є гарантією того, що клінічні настанови і механізми управління ризиками запроваджені і підтримують надання безпечної, ефективної, орієнтованої на пацієнта медичної допомоги. Стандарти медичної допомоги є основою акредитації ЗОЗ та адміністративного контролю, оскільки містять критерії якості та індикатори якості медичної допомоги.
Процес розробки стандартів медичної допомоги є ключовим елементом забезпечення якості, прозорим, систематичним, що відбувається за участю представників громадськості і медичних працівників.
Стандарт медичної допомоги підтримується моніторингом надання медичної допомоги з урахуванням критеріїв якості медичної допомоги та індикаторів якості медичної допомоги, вимірюваність стандартів перевіряється шляхом проведення пілотних оглядів їх впровадження.
Розробка положень стандарту медичної допомоги розпочинається відразу після підготовки попереднього варіанта тексту клінічної настанови паралельно з процесом обговорення і рецензування. На основі адаптованої клінічної настанови (еталонної практики, що підкріплена науковими доказами) розробляються стандарти медичної допомоги (нормування реальної практики). Адаптація клінічної настанови та розробка проекту стандарту медичної допомоги здійснюються однією робочою групою за цією Методикою, що зумовлює наукову обґрунтованість, здійсненність на практиці, цілісність набору критеріїв стандарту медичної допомоги, а також індикаторів якості медичної допомоги.
3.4.2. Вимоги до змісту стандартів медичної допомоги
Стандарти повинні бути чіткими і вимірними, ґрунтуватися на доказах, бути написаними з урахуванням інших стандартів та клінічних настанов простою мовою, зосередженими на клінічних питаннях і містити організаційні фактори, які впливають на якість медичної допомоги, бути обговореними з громадськістю в процесі розробки, регулярно переглядатися і оновлюватися, актуальними, досяжними та такими, що створюють потенціал для розвитку.
Стандарт повинен містити:
- заголовок (коротко відображує сферу, на якій сфокусовано стандарт);
- положення стандарту (пояснюють рівень виконання медичної допомоги, який має бути досягнутий);
- обґрунтування (містить причини, через які стандарт є важливим з відповідним посиланням на адаптовану клінічну настанову та інші джерела);
- критерії якості медичної допомоги (містять роз’яснення, що саме має бути досягнуто, щоб стандарт був виконаний).
Критерії якості медичної допомоги є двох рівнів – обов’язкові та бажані. Обов’язковий критерій визначає цільовий рівень медичної допомоги, нижче за який медична допомога не повинна надаватися, має бути досяжним у ЗОЗ. Бажаний рівень – це рівень, до якого слід прагнути, оскільки він обґрунтований результатами найкращої медичної практики, але через об’єктивні причини в даний час не може бути досягнутий у всіх ЗОЗ, проте може виконуватись в окремих ЗОЗ. Бажаний рівень демонструє рівень якості, якого повинні прагнути досягти, оскільки це досягнення поліпшить якість медичної допомоги. Нумерація критеріїв у складі стандарту не відображає пріоритетність.
Стандарти медичної допомоги угруповуються за розділами, які відповідають етапам медичної допомоги.
3.4.3. Структура стандарту медичної допомоги
Загальна частина стандарту містить: назву діагнозу, шифр за МКХ-10, інформацію про розробників (прізвище, ім’я та по батькові, науковий ступінь, наукове звання, посада, місце роботи), інформацію про рецензентів (прізвище, ім’я та по батькові, науковий ступінь, наукове звання, посада, місце роботи), дату оновлення.
Текст стандартів медичної допомоги викладається в табличному або текстовому вигляді, містить всі або вибрані розділи залежно від наявної доказової бази відповідно до форми, наведеної у додатку 7 до цієї Методики.
Індикатори якості медичної допомоги, включені до стандарту медичної допомоги, призначені для моніторингу надання медичної допомоги, дотримання стандарту медичної допомоги, охоплюють структуру, процес і результати медичної допомоги. Розробляються відповідно до Методики розробки системи індикаторів якості медичної допомоги, затвердженої наказом Міністерства охорони здоров’я від 28 вересня 2012 року № 751.
Перелік літературних джерел, використаних при розробці стандарту медичної допомоги, містить перше джерело – адаптовану клінічну настанову, інші наукові джерела, використані при підготовці клінічної настанови, а також нормативно-правові акти.
3.5. Розробка уніфікованого клінічного протоколу медичної допомоги
3.5.1. Уніфіковані клінічні протоколи медичної допомоги розробляються для забезпечення реалізації положень адаптованої клінічної настанови та досягнення критеріїв якості, затверджених у стандарті медичної допомоги.
Розробка уніфікованого клінічного протоколу здійснюється впродовж 3-х місяців після затвердження стандарту медичної допомоги. Основною властивістю уніфікованого клінічного протоколу є урахування особливостей організації медичної допомоги, традицій клінічної практики та економічної ситуації в країні (ресурсного забезпечення тощо).
Затверджений уніфікований клінічний протокол є одним з основних документів для розробки локального протоколу медичної допомоги в ЗОЗ. Уніфікований клінічний протокол містить обов’язкові вимоги і рекомендації, що повинні бути включені до локального протоколу медичної допомоги.
3.5.2. Інформація в уніфікованому клінічному протоколі медичної допомоги повинна бути представлена лаконічно в табличному або текстовому вигляді за формою, наведеною у додатку 8 до цієї Методики, а також додатково за необхідності у вигляді таблиць, схем і графіків.
Уніфікований клінічний протокол містить такі основні розділи: паспортна частина, загальна частина, основна частина, опис етапів медичної допомоги, ресурсне забезпечення, індикатори якості медичної допомоги, перелік літературних джерел, використаних при розробці уніфікованого клінічного протоколу.
У паспортній частині зазначаються діагноз, коди класифікацій (МКХ-10 та інших), мета протоколу, для кого розроблений, дати розробки і перегляду, список розробників, рецензенти, перелік скорочень, стислі відомості про поширення патологічного стану.
У загальній частині зазначаються питання менеджменту стану здоров’я пацієнта з урахуванням критеріїв якості медичної допомоги та лаконічний опис особливостей процесу надання медичної допомоги. За потреби до загальної частини входить опис довготривалого і паліативного лікування, інших особливостей. В уніфікованих клінічних протоколах, що призначені для ведення невідкладних станів, необхідно зазначити обов’язкові етапи: невідкладна медична допомога, пункт невідкладної медичної допомоги; швидка медична допомога; екстрена госпіталізація; профіль відділення екстреної госпіталізації тощо.
Методи діагностики, лікування, реабілітації, профілактики, підготовка до виписки, медичний нагляд після виписки зі стаціонару розробляються у вигляді хронологічно упорядкованого переліку медичних процедур та втручань диференційовано для ЗОЗ відповідно до виду медичної допомоги. Етапи діагностики й лікування за необхідності пояснюються за допомогою схем, алгоритмів, таблиць, що містять інформацію про час виконання заходу або втручання, розробляються у довільній формі, зокрема: загальний алгоритм діагностики та диференційної діагностики, алгоритм лікування, схема медикаментозного лікування, алгоритм виписки зі стаціонару, алгоритм реабілітації, алгоритми первинної, вторинної, третинної профілактики тощо.
Розділ «V. Ресурсне забезпечення» уніфікованого клінічного протоколу містить переліки кадрових ресурсів, виробів медичного призначення та лікарських засобів. Назва обладнання, яке зазначається в протоколах медичної допомоги, повинна міститися у Державному реєстрі медичної техніки і виробів медичного призначення, затвердженому постановою Кабінету Міністрів України від 09 листопада 2004 року № 1497. Лікарські засоби, що зазначаються у протоколах медичної допомоги тільки за міжнародними непатентованими назвами, повинні міститися у чинному випуску Державного формуляра лікарських засобів, розробленого відповідно до Методики створення формулярів лікарських засобів, затвердженої наказом Міністерства охорони здоров’я України від 22 липня 2009 року № 529, зареєстрованої в Міністерстві юстиції України 29 жовтня 2009 року за № 1003/17019. За потреби окреслюються клінічні ситуації та умови, за яких призначаються лікарські засоби, що не включені до Державного формуляра, але наявні у Державному реєстрі лікарських засобів, затвердженому постановою Кабінету Міністрів України від 31 березня 2004 року № 411 (зі змінами).
Індикатори якості медичної допомоги зазначаються у протоколі для оцінки ефективності етапів лікувально-діагностичного процесу, структури, процесу і результату надання медичної допомоги в конкретному випадку. Зміст індикаторів відповідає адаптованій клінічній настанові та стандарту медичної допомоги.
Уніфікований клінічний протокол медичної допомоги, за потреби, може містити інформацію у вигляді додатків (наприклад, додаток 1 – Клінічна класифікація; додаток 2 – Визначення, які використовуються у протоколі; додаток 3 – Пам’ятка для пацієнтів;додаток 4 – Форми для контролю за впровадженням локальних протоколів у закладах охорони здоров’я; додаток 5 – Форма поінформованої згоди пацієнта на медичну допомогу; додаток 6, що може бути додатковою інформацією щодо надання медичної допомоги до форми первинної облікової документації № 025/о «Медична карта амбулаторного хворого № ____», форми первинної облікової документації № 003/о «Медична карта стаціонарного хворого № ____», затверджених наказом Міністерства охорони здоров’я України від 14 лютого 2012 року № 110, зареєстрованим у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974; інші додатки за необхідності).
3.6. Розробка та затвердження нового клінічного протоколу медичної допомоги
Нові клінічні протоколи медичної допомоги розробляються та затверджуються з метою пришвидшеного впровадження принципів доказової медицини в сучасну медичну практику та врахування світового досвіду у сфері охорони здоров’я.
Клінічні настанови для їх подальшого затвердження як нових клінічних протоколів обираються Міністерством охорони здоров’я України серед настанов, розміщених у джерелах, перелік яких наведено у додатку 4 до цієї Методики. Настанови, що обираються для затвердження як нові клінічні протоколи, мають бути:
розроблені національними та/або фаховими медичними асоціаціями країн-членів Європейського Союзу (членство визначається станом на 01 січня 2017 року), Сполучених Штатів Америки, Канади та Австралійського Союзу;
розроблені за існуючими методиками та базуватися на доказовій медицині;
викладені англійською та/або українською мовами.
Перевірка відповідності клінічної настанови вимогам, встановленим цим пунктом, здійснюється Міністерством охорони здоров’я України.
Новий клінічний протокол затверджується незалежно від наявності або відсутності уніфікованого клінічного протоколу медичної допомоги при такому самому захворюванні.
Новий клінічний протокол медичної допомоги є обов’язковим для застосування у випадку відсутності уніфікованого клінічного протоколу медичної допомоги при такому самому захворюванні за умови, що такий клінічний протокол перекладено українською мовою та затверджено Міністерством охорони здоров’я України.
У випадку, якщо новий клінічний протокол викладено лише англійською мовою, його вибір, переклад, застосування здійснюються відповідно до наказів закладів охорони здоров’я.
У випадку одночасної наявності уніфікованого клінічного протоколу та нового клінічного протоколу медичної допомоги при одному й тому самому захворюванні:
новий клінічний протокол може бути застосований за рішенням лікаря за наявності попередньої інформованої згоди пацієнта на його застосування (наданої за формою, наведеною у Додатку 9 до цієї Методики) та попереднього роз’яснення лікарем відмінностей між уніфікованим клінічним протоколом та новим клінічним протоколом;
застосування нового клінічного протоколу медичної допомоги виключає необхідність застосування уніфікованого клінічного протоколу медичної допомоги.
У випадку одночасної наявності кількох нових клінічних протоколів медичної допомоги при одному й тому самому захворюванні:
вибір одного з наявних нових клінічних протоколів медичної допомоги для застосування щодо конкретного пацієнта здійснюється лікарем (лікарями);
про вибір одного з кількох наявних нових клінічних протоколів медичної допомоги для застосування лікар повідомляє пацієнта; таке повідомлення надається в усній формі.
У разі якщо повне дотримання нового клінічного протоколу не є можливим через неможливість використання відповідних лікарських засобів або через відсутність необхідного обладнання/технологій, лікар:
повідомляє пацієнта про інші медичні установи, де медична допомога може бути надана у повній відповідності до нового клінічного протоколу (за наявності такої інформації);
обирає для надання медичної допомоги інший аналогічний лікарський засіб або обладнання/технології, які є доступними та можливими для використання (за попередньою інформованою згодою пацієнта);
письмово повідомляє структурний підрозділ з питань охорони здоров’я місцевої державної адміністрації про неможливість повного дотримання нового клінічного протоколу під час лікування певного захворювання та обрану альтернативу. Форма такого повідомлення є довільною.
3.76. Громадське обговорення та рецензування медико-технологічних документів
Проекти розроблених адаптованих клінічних настанов, стандартів медичної допомоги та уніфікованих клінічних протоколів медичної допомоги розміщуються на офіційному веб-сайті Міністерства охорони здоров’я України з метою громадського обговорення – електронних консультацій. Під час громадського обговорення медичні працівники та представники громадськості висловлюються з приводу чіткості, зрозумілості, корисності та можливості впровадження положень адаптованої клінічної настанови і стандарту медичної допомоги. Допускається публікація робочих версій в засобах масової інформації.
Міністерство охорони здоров’я України організовує внутрішнє та зовнішнє рецензування документів щодо якості їх розробки та можливості практичного застосування. У рецензіях відзначаються такі аспекти, зокрема: повнота, ретельність і точність інтерпретації адаптованої клінічної настанови, а також обґрунтованість критеріїв якості медичної допомоги, запропонованих для стандарту медичної допомоги на національному рівні.
3.87. Затвердження медико-технологічних документів
Після опрацювання та погодження членами робочої групи стандарти (уніфіковані клінічні протоколи) медичної допомоги, розроблені на основі адаптованої клінічної настанови як джерела доказової інформації про найкращу медичну практику, затверджуються відповідним наказом Міністерства охорони здоров’я України та розміщуються в Реєстрі медико-технологічних документів.
3.98. Апробація медико-технологічних документів здійснюється за наказом Міністерства охорони здоров’я України.
3.109. Впровадження затверджених медико-технологічних документів зі стандартизації медичної допомоги здійснюється шляхом розробки локальних протоколів ЗОЗ.
3.10. Розробка локального протоколу медичної допомоги та клінічного маршруту пацієнта
Локальний протокол розробляє група фахівців, яка призначається наказом керівника ЗОЗ, впродовж 3-х місяців від дати розміщення стандарту (уніфікованого клінічного протоколу) медичної допомоги в Реєстрі медико-технологічних документів.
Локальний протокол медичної допомоги повинен мати структуру, наведену в додатку 9 до цієї Методики, у якій описану медичну допомогу відповідно до стандарту (уніфікованого клінічного протоколу) адаптовано до можливостей ЗОЗ, внутрішні інструкції для медичного персоналу. Зміни у внутрішній структурі основних частин локального протоколу здійснюються, якщо метод лікування відрізняється від методу, який описаний в стандарті (уніфікованому клінічному протоколі), клінічні, клініко-економічні та інші аргументи щодо обґрунтування відмінностей наводяться в письмовому вигляді.
У локальному протоколі детально викладається інформація щодо виконання обов’язкових заходів із зазначенням відділення, посади лікаря або середнього медичного персоналу, відповідального за захід або який виконує втручання, контактна інформація для термінового зв’язку, клінічних індикаторів якості медичної допомоги. При розробці локального протоколу враховуються ресурсні можливості ЗОЗ. Локальний протокол медичної допомоги погоджується Міністерством охорони здоров’я Автономної Республіки Крим, управліннями (головними управліннями) охорони здоров’я обласних, міст Києва та Севастополя державних адміністрацій, які за потреби забезпечують взаємодію ЗОЗ для надання медичної допомоги в обсязі та строки, визначені у стандарті (уніфікованому клінічному протоколі).
Поточний контроль за повнотою та адекватністю відображення стандарту (уніфікованого клінічного протоколу) медичної допомоги в локальних протоколах здійснюється Міністерством охорони здоров’я Автономної Республіки Крим, управліннями (головними управліннями) охорони здоров’я обласних, міст Києва та Севастополя державних адміністрацій.
Локальний протокол медичної допомоги підлягає моніторингу щодо виконання, результативності, впливу на стан здоров’я пацієнтів, у тому числі з використанням інформаційних технологій.
Обробка персональних даних здійснюється відповідно до вимог Закону України «Про захист персональних даних».
Додатково до локального протоколу розробляється клінічний маршрут пацієнта, який містить алгоритм руху пацієнта по підрозділах ЗОЗ, пунктах контактів з лікарями та іншим медичним персоналом у процесі надання медичної допомоги, а також за потреби представляється взаємодія між ЗОЗ при наданні медичної допомоги з метою виконання вимог стандарту, уніфікованого клінічного протоколу медичної допомоги. Клінічний маршрут пацієнта розробляється в довільній формі і є специфічним для відповідного ЗОЗ.
3.10. Розробка клінічного маршруту пацієнта
Клінічний маршрут пацієнта містить алгоритм руху пацієнта по підрозділах ЗОЗ, пунктах контактів з лікарями та іншим медичним персоналом у процесі надання медичної допомоги, а також за потреби взаємодії між ЗОЗ при наданні медичної допомоги з метою виконання вимог стандарту, уніфікованого клінічного протоколу медичної допомоги та нового клінічного протоколу медичної допомоги. Клінічний маршрут пацієнта розробляється у довільній формі з урахуванням особливостей відповідного ЗОЗ. З метою розробки клінічного маршруту пацієнта відповідно до нового клінічного протоколу медичної допомоги ЗОЗ здійснює переклад такого протоколу українською мовою у випадку відсутності затвердженого Міністерством охорони здоров’я України тексту українською мовою.
| Начальник Управління контролю якості медичних послуг | Т. Донченко |
Додаток 1
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
«ЖИТТЄВИЙ ЦИКЛ»
медико – технологічних документів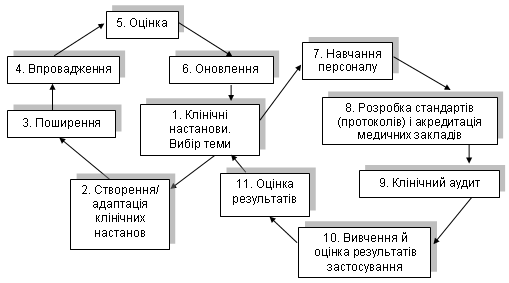
Додаток 2
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
ЗАЯВКА
на адаптацію клінічних настанов, розроблених за принципами доказової медицини, та розробку медико-технологічних документів
1. Контактна відповідальна особа: прізвище, ім’я, по батькові, науковий ступінь, вчене звання, місце проживання, телефон, факс, е-mail.
2. Назва теми.
3. Короткий опис проблеми. Актуальність для України.
4. Дані про групи, організації або установи, що підтримують пропозицію.
5. Короткий опис історії і стан питання, яке пропонується висвітлити в к лінічних настановах.
6. Докази того, що наявні підходи до медичної допомоги при цьому захворюванні або стані значно різняться.
7. Перелік переваг, що надасть розробка та впровадження клінічних настанов.
8. Характеристика цільової популяції, на яку спрямовані клінічні настанови, зокрема пацієнтів, медичних представників.
9. Перелік аспектів профілактики, діагностики, лікування зазначеного захворювання або стану, на які розраховані клінічні настанови, з указівкою відповідної медичної допомоги (первинної, вторинної, обох).
10. Перелік медичних спеціальностей, представники яких повинні взяти участь у розробці рекомендацій.
11. Приблизна оцінка кількості і якості доказів, накопичених за час формування заявки, що спроможні підкріпити клінічні настанови з відповідним бібліографічним списком.
12. Опис клінічних настанов, рекомендацій і систематичних оглядів, створених за цією і близькими темами.
13. Види медико-технологічних документів, які планується розробити, для яких видів медичної допомоги.
14. Дата подання заявки.
15. Підпис заявника.
Додаток 3
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
ГРАФІК
навчання робочих груп та опрацювання медико-технологічних документів
| № з/п | Строки | Зміст діяльності |
| 1 | 1-й тиждень | Формування робочої групи, проведення настановного тренінгу, організація ведення загального протоколу діяльності робочої групи |
| 2 | 2-3-й тижні | Інформаційний пошук джерел, оцінка клінічних настанов за допомогою AGREE, обґрунтований вибір прототипів для адаптації |
| 3 | 4-й тиждень | Проведення тренінгу для робочої групи з адаптації клінічних настанов і розробки стандартів медичної допомоги та уніфікованих клінічних протоколів медичної допомоги |
| 4 | 5-19-й тижні в т.ч. 5-11-й тижні 12-19-й тижні |
Розробка (адаптація клінічних настанов, розробка медичного стандарту – за потреби, розробка уніфікованого клінічного протоколу), у тому числі: складання проекту адаптованої клінічної настанови; створення проекту стандарту медичної допомоги (за потреби) та проекту уніфікованого клінічного протоколу |
| 5 | 20-22-й тижні | Представлення проектів адаптованих клінічних настанов, стандартів та уніфікованих клінічних протоколів медичної допомоги на зовнішнє рецензування |
| 6 | 23-27-й тижні | Відкрите загальнонаціональне громадське обговорення |
| 7 | 28-31-й тижні | Аналіз пропозицій та зауважень, які надійшли в процесі громадського обговорення, рецензування проектів документів. Опрацювання й остаточне погодження медико-технологічних документів членами робочої групи. Належне оформлення документів |
| 8 | 32-33-й тижні | Експертиза медико-технологічних документів |
| 9 | 34-й тиждень | Подання документів на затвердження до МОЗ України |
Додаток 4
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
ПЕРЕЛІК
джерел клінічних настанов
баз клінічних настанов та їх інтернет-адрес
|
Країна та назва бази Назва бази |
Інтернет-адреса |
|
Міжнародні бази Універсальні |
|
|
International Guideline Library Up To Date |
http://www.g-i-n.net/index.cfm?fuseaction=membersarea http://www.uptodate.com |
|
The Cochrane Collaboration The Cochrane Library BMJ Clinical Evidence |
http://www.cochrane.org/resources/training.htm http://www.thecochranelibrary.com http://clinicalevidence.bmj.com |
|
International Network of Agencies for Health Technology Assessment (INAHTA) Medscape from WebMD |
http://www.medscape.com |
|
Health Evidence Network (HEN), World Health Organisation (WHO) National Guideline Clearinghouse |
http://www.euro.who.int/hen https://www.guideline.gov/ |
|
WebMD Centers for Disease Control and Prevention (CDC) |
http://www.wbmd.com https://www.cdc.gov/ |
|
eMedicine from WebMD The Cochrane Collaboration The Cochrane Library |
http://emedicine.com http://www.cochrane.org/ |
|
Medscape from WebMD Clinical Knowledge Summaries (CKS) |
http://www.Medscape.com http://prodigy.clarity.co.uk/ |
|
World Health Organization(WHO) |
http://www.who.int |
| The European Committee on Antimicrobial Susceptibility Testing (EUCAST) | http://www.eucast.org/ |
| JointTraumaSystem (JTS) | https://jts.health.mil/ |
| Національні | |
|
The hearth.org from WebMD The Finnish Medical Society Duodecim |
http://www.theheart.org
|
|
MedicalMatrix The Association of the Scientific Medical Societies in Germany |
http://medmatrix.org/reg/login.asp http://www.awmf.org |
|
ScHARR Netting the Evidence The French National Authority for Health |
http://www.shef.ac.uk/scharr/ir/netting
http://www.has-sante .fr/ |
|
The Community Research and Development Information Service (CORDIS) National Institute for Health and Clinical Excellence (NICE) |
http://cordis.europa.eu/guidance https://www.nice.org.uk/ |
|
Global Index Medicus WHO Canadian Medical Association InfoBase (CMA InfoBase: Clinical Practice Guidelines (CPGs) |
http://www.who.int/ghl/medicus/en http://www.cma.ca/ |
|
Index Medicus – abbreviations of journals titles The National Health and Medical Research Council NHMRC |
http://www2.bg.am.poznan.pl/czasopisma/medicus.php?lang=eng http://www.nlm.nih.gov/pubs/techbull/mj04/mj04_im.html https://www.nhmrc.gov.au |
|
Велика Британія |
|
|
National Institute for Health and Clinical Excellence (NICE) Royal College of Physicians |
http://www.nice.org.uk https://www.rcplondon.ac.uk/ |
|
NHS Quality Improvement Scotland AMA (American Medical Association) |
http://www.nhshealthquality.org/nhsqis/CCC_FirstPage.jsp https://www.ama-assn.org/ |
|
eGuidelines American Academy of Family Physicians |
http://www.eguidelines.co.uk/index.php http://www.aafp.org/home.html |
|
National Library of Guidelines Specialist Library (NLH) American Academy of Pediatrics Policy (AAP Policy) Clinical Practice Guidelines |
http://www.library.nhs.uk/guidelinesfinder https://www.aap.org |
|
PRODIGY Knowledge European Pediatric Association, the Union of National European Pediatric Societies and Associations (EPA/UNEPSA) |
http://www.prodigy.nhs.uk/home http://www.epa-unepsa.org/ |
| Серцево-судинні захворювання | |
|
Scottish Intercollegiate Guidelines Network (SIGN) American College of Cardiology |
http://www.sign.ac.uk http://www.acc.org/ |
|
Core Library for Evidence-Based Practice American Heart Association |
http://www.shef.ac.uk/scharr/ir/core.html http://news.heart. org/ |
|
Royal College of Physicians (RCP) European Society of Cardiology |
http://www.rcplondon.ac.uk/college/ceeu/index.htm http://www.escardio.org/ |
| Травма | |
|
TRIP Database Brain Trauma Foundation (BTF) |
http://www.tripdatabase.com/index.html https://www.braintrauma.org/ http://www.trauma.org/ |
|
Bandolier is a website about the use of evidence in health, healthcare, and medicine. Eastern Association for the Surgery of Trauma |
http://www.jr2.ox.ac.uk/bandolier/index.html https://www.east. org/ |
|
Western Trauma Association |
|
|
Канада Онкозахворювання |
|
|
Canadian Medical Association InfoBase (CMA InfoBase: Clinical Practice Quidelines (CPGs) National Comprehensive Cancer Network |
http://www.cma.ca/index.cfm/ci_id/54316/la_id/1.htm https://www.nccn.org/ |
|
Health Canada The European Society for Medical Oncology |
http://www.hc-sc.gc.ca/index-eng.php http://www.esmo.org/ |
|
Невідкладна медична допомога |
|
|
Canada Task Force on Preventive Health Care (CTFPHC) American College of Emergency Physicians |
http://ctfphc.org/guide.htm https://www.acep.org/ |
|
Medical Services Plan of British Columbia / Guidelines & Protocols The National Association of Emergency Medical Technicians (NAEMT) |
http://www.health.gov.bc.ca/gpac http://www.naemt.org/ |
|
Health information Research Unit (HIRU) / McMaster University The National Association of State EMS Officials |
http://hiru.mcmaster.ca/hiru https://nasemso.org/ |
| Canadian Diabetes Association
The European Society for Emergency Medicine |
http://www.diabetes.ca/cpg2003/download.aspx http://eusem.org |
|
Австралія |
|
| Australian National Health and Medical Research Council (NHMRC) | http://www.nhmrc.gov.au/guidelines/health_guidelines.htm |
| eMJA/The Medical Journal of Australia | http://mja.com.au/public/guides/guides.html |
| Monash University/Medicine, Nursing and Health Sciences/Centre for Clinical Effectiveness | http://mihsr.monash.org/cce |
|
Нова Зеландія |
|
| New Zealand Guidelines Group (NZGG) | http://nzgg.org.nz |
|
Росія |
|
| Межрегиональное общество специалистов доказательной медицины (ОСДМ) | http://osdm.org |
|
Сполучені Штати Америки |
|
| US National Guideline Clearinghouse (NGC) | http://www.guideline.gov |
| Centers for Disease Control and Prevention (CDC) | http://www.cdc.gov |
| Agency for Healthcare Research and Quality (AHRQ) | http://www.ahrq.gov/clinic/cpgsix.htm |
| Health Services/Technology Assessment Text and National Library of Medicine (NLM) | http://www.ncbi.nlm.nih.gov/books/bv.fcgi?rid=hstat |
| AMA (American Medical Association) | http://www.ama-assn.org |
| American Society of Health-System Pharmacists (ASHP) | http://www.ashp.org/s_ashp/index.asp |
| Institute for Clinical Systems Improvement | http://www.icsi.org |
| U.S. Preventive Service Task Force (USPSTF) | http://www.ahrq.gov/clinic/Uspstfix.htm |
| Guide to Clinical Preventive Services | http://odphp.osophs.dhhs.gov/pubs/guidecps |
| American Academy of Pediatrics Policy (AAP Policy) Clinical Practice Guidelines | http://aappolicy.aappublications.org/practice_guidelines /index.dtl |
| Primary Care Clinical Practice Guidelines | http://medicine.ucsf.edu/resources/guidelines/guide.html |
| American Academy of Family Physicians | http://www.aafp.org/online/en/home.html |
| American College of Physicians (ACP) | http://www.acponline.org |
| National Institutes of Health (NIH) | http://www.nih.gov |
| NLM Health Services / Technology Assessment | http://www.ncbi.nlm.nih.gov/books/bv.fcgi?rid=hstat |
| AIHA Network | http://www.aiha.com/english/programs/guidelines/index.cfm |
| AIHA Multilingual Library | http://www.aiha.com/en/ResourceLibrary/Glossary/A.asp |
|
Німеччина |
|
| Leitlinien.de/German Guideline Information Service (GERGIS) | http://leitlinien.de/english/english/view |
|
Фінляндія |
|
| Evidence-Based Medicine Resource Centre | http://ebmny.org/cpg.html |
Додаток 5
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
ЗВІТ
про систематичний огляд клінічних настанов та інших літературних джерел
| № з/п | Назва етапу | Перелік дій | Необхідність розширення літературного пошуку | Перелік дій |
| 1 | Визначення ключових клінічних питань | Ключові клінічні питання формулюються з висвітленням параметрів: популяція – втручання – результат – контроль | ||
| 2 | Визначення стратегії пошуку клінічної настанови, зокрема критеріїв включення/ виключення | Здійснення пошуку в базах клінічних настанов, критична оцінка знайдених доказів | ||
| 3 | Первинний скринінг знайдених клінічних настанов | Первинний скринінг літературних джерел згідно із критеріями включення/ виключення | ||
| 4 | Оцінка якості клінічних настанов за методологічними критеріями | Вторинний скринінг клінічних настанов щодо їх сучасності, оцінка за AGREE, оцінка придатності до застосування в Україні | ||
| 5 | Визначення питань, які потребують додаткових доказів | Формування додаткових клінічних питань | Визначення стратегії пошуку та критеріїв відбору інформації | |
| 6 | Запобігання систематичним помилкам | Систематичний пошук доказів (систематичних оглядів, метааналізів, рандомізованих клінічних досліджень) | Пошук у спеціалізованих базах даних | |
| 7 | Критична оцінка знайдених доказів в додаткових літературних джерелах | Додержання методології оцінки якості (дизайну, вибірки, втручання, результату, ефекту) | ||
| 8 | Установлення рівня доведеності для положень додаткових літературних джерел | |||
| 9 | Складання звіту | Оцінка глибини, послідовності пошуку і узагальнення клінічних настанов, додаткових літературних джерел |
Додаток 6
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
ШКАЛА ГРАДАЦІЇ
доказів і сили рекомендацій
|
Рівні доведеності первинних даних |
||||
| 1++ | Високоякісний метааналіз, систематичний огляд рандомізованих клінічних досліджень або рандомізоване клінічне дослідження з дуже низьким ризиком систематичної помилки | |||
| 1+ | Добре проведений метааналіз, систематичний огляд рандомізованих клінічних досліджень або рандомізоване клінічне дослідження з низьким ризиком систематичної помилки | |||
| 1- | Метааналіз, систематичний огляд рандомізованих клінічних досліджень або рандомізоване клінічне дослідження з високим ризиком систематичної помилки | |||
| 2++ | Високоякісний систематичний огляд досліджень, що мають структуру випадок-контроль і когортних. Високоякісні дослідження, що мають структуру випадок-контроль або когортні з низьким ризиком похибки, систематичних помилок або спотворень і високою вірогідністю того, що зв’язки є причинними | |||
| 2+ | Добре проведені дослідження, що мають структуру випадок-контроль або когортні з низьким ризиком похибки, систематичних помилок або спотворень і допустимою вірогідністю того, що зв’язки є причинними | |||
| 2- | Дослідження, що мають структуру випадок-контроль або когортні з високим ризиком похибки, систематичних помилок або спотворень і значною вірогідністю того, що зв’язки не причинні | |||
| 3 | Неаналітичні дослідження, наприклад, повідомлення про випадок, ряд випадків | |||
| 4 | Думка експертів | |||
|
Градація сили рекомендацій |
||||
| А | Як мінімум один метааналіз, систематичний огляд або рандомізоване клінічне дослідження, оцінений як 1++ і застосовний до цільової популяції; або систематичний огляд рандомізованих клінічних досліджень або сукупність відомостей в основному з досліджень 1+, прямо застосовних до цільової популяції і які мають узгоджувані результати | |||
| В | Сукупність доказів включає 2++ дослідження, прямо застосовні до цільової популяції, мають узгоджувані результати або результати досліджень з 1++ або 1+, що екстраполюються на цільову популяцію | |||
| С | Сукупність доказів включає 2+ дослідження, застосовні до цільової популяції, мають узгоджувані результати; або екстрапольовані докази з 2++ дослідженнями | |||
| D | Докази 3 або 4 рівнів доведеності; або екстрапольовані дані з 2+ досліджень | |||
|
Експертна думка щодо правильної практики |
||||
| ♦ | Рекомендована краща практика з клінічного досвіду розробників клінічної настанови | |||
| __________Примітка. | У разі відсутності доказів щодо окремих важливих клінічних питань з приводу очевидних аспектів медичної допомоги, що не оскаржуються, але потребують висвітлення в клінічній настанові, такі положення позначають значкомяк «Рекомендована краща практика з клінічного досвіду розробників клінічної настанови». Подібні положення не є альтернативою клінічних настанов, що ґрунтуються на доказах, і можуть наводитися тільки у разі крайньої потреби. | |||
Додаток 7
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
СТРУКТУРА
стандарту медичної допомоги
| Положення стандарту медичної допомоги | Обґрунтування | Критерії якості медичної допомоги |
| Розділ 1. Організація надання медичної допомоги | ||
| Розділ 2. Діагностика | ||
| Розділ 3. Лікування | ||
| Розділ 4. Рекомендації при виписуванні зі стаціонару | ||
| Розділ 5. Реабілітація | ||
| Розділ 6. Профілактика |
Додаток 8
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
Зразок
СТРУКТУРА
уніфікованого клінічного протоколу медичної допомоги
ЗАТВЕРДЖЕНО
Наказ Міністерства охорони
здоров’я України
_________________ № ______
Вступ
Перелік скорочень, що використовуються в протоколі
І. Паспортна частина
1.1. Діагноз. Формулювання діагнозу (нозологія та/або синдром).
1.2. Коди стану або захворювання (МКХ-10 та інших класифікацій)
1.3. Протокол, призначений для користувачів.
1.4. Мета протоколу.
1.5. Дата складання протоколу.
1.6. Дата перегляду протоколу (пов’язана з переглядом клінічної настанови, стандарту медичної допомоги, зі змінами ресурсного забезпечення).
1.7. Список та контактна інформація осіб, які брали участь в розробці протоколу. Рецензенти.
1.8. Коротка епідеміологічна інформація – загальна поширеність патології, поширеність серед окремих груп населення (віково-статевих та ін., фактори ризику, прогноз).
1.9. Епідемічна інформація (стисло для інфекційного захворювання повинна надаватись інформація про джерела захворювання, його поширення, сезонність тощо).
ІІ. Загальна частина містить відомості щодо особливостей надання медичної допомоги при відповідному діагнозі, поширення захворювання тощо
ІІІ. В основній частині зазначаються окремо для кожного виду медичної допомоги переліки медичних втручань, методів діагностики, лікування, реабілітації, диспансерного спостереження, критерії госпіталізації, особливості підготовки до виписки, рекомендації щодо подальшого етапу медичної допомоги тощо відповідно до таблиці:
| Положення протоколу (перерахуйте всі вимоги до організації ведення відповідного захворювання в рамках стаціонарного лікування) | Обґрунтування (посилання на клінічну настанову і стандарт медичної допомоги, розроблені за темою) | Необхідні дії (зазначити організаційні вимоги щодо ведення відповідного стану, які висуваються до стаціонарних установ. Зазначити, чи є ці вимоги обов’язковими або бажаними. Вимоги не потрібно описувати детально, необхідно лише надати їх повний перелік з посиланням на таблицю, графік або схему) |
| 1. Профілактика | Необхідно стисло зазначити причину проведення втручання | Обов’язкові та бажані вимоги, методи |
| 2. Амбулаторне лікування, включаючи процес реабілітації та профілактики | Необхідно стисло зазначити обґрунтування проведення заходу/ втручання | Обов’язкові та бажані вимоги до амбулаторного лікування |
| 3. Догоспітальний етап | Необхідно стисло зазначити обґрунтування проведення заходу / втручання | Обов’язкові та бажані вимоги до ведення догоспітального етапу |
| 4. Госпіталізація | Критерії госпіталізації до лікарні, визначення профілю ліжок | |
| 5. Діагностика | Обов’язкові та бажані методи діагностики: особливості збору анамнезу, фізикальний огляд, лабораторні, інструментальні та функціональні методи дослідження, диференційна діагностика тощо | |
| 6. Лікування амбулаторне, у стаціонарі, немедикаментозне, медикаментозне тощо | Обов’язкові та бажані методи лікування | |
| 7. Виписка з рекомендаціями на післягоспітальний період | Обов’язкові та бажані заходи. Критерії виписки | |
| 8. Реабілітація | Обов’язкові та бажані втручання (лікувальні, профілактичні, включаючи рекомендації щодо харчування, режиму праці, фізичної активності та санаторно-курортного лікування) | |
| 9. Диспансерне спостереження, включаючи рекомендації щодо харчування, режиму праці, фізичної активності та санаторно-курортного лікування | Необхідно стисло зазначити причину проведення втручання з посиланням на клінічну настанову і стандарт медичної допомоги | Обов’язкові та бажані методи |
IV. Опис етапів медичної допомоги
Надається деталізована інформація у вигляді алгоритмів, схем, графіків, таблиць, тексту щодо профілактики, діагностики, лікування, реабілітації, диспансеризації, необхідна для виконання положень протоколу та дій лікаря.
V. Ресурсне забезпечення виконання протоколу
Надається інформація щодо кадрових ресурсів (перелік спеціальностей), оснащення та обладнання (перелік виробів медичного призначення), лікарських засобів (перелік міжнародних непатентованих назв), необхідних для дотримання протоколу; переліки нумеруються, порядок нумерації не визначає пріоритетності.
VI. Індикатори якості медичної допомоги розробляються відповідно до Методики розробки системи індикаторів якості медичної допомоги.
VII. Перелік літературних джерел, використаних при розробці уніфікованого клінічного протоколу медичної допомоги.
VIII. Додатки до уніфікованого клінічного протоколу медичної допомоги, зокрема пам’ятка для пацієнта, клінічна класифікація тощо.
Додаток 9
до Методики розробки
та впровадження медичних
стандартів (уніфікованих клінічних
протоколів) медичної допомоги
на засадах доказової медицини
СТРУКТУРА
локального протоколу медичної допомоги
| Положення локального протоколу медичної допомоги | Необхідні дії відповідно до стандарту (уніфікованого клінічного протоколу) | Строки виконання | Виконавці (ЗОЗ, структурний підрозділ закладу, посада, прізвище, ім’я та по батькові, телефон) | Індикатори якості медичної допомоги |
| Організація надання медичної допомоги | Організаційні вимоги щодо ведення пацієнта | Строк за цією нозологічною формою | ||
| Діагностика | 1. Обов’язкові методи.2. Додаткові (з обґрунтуванням). | Строк первинної діагностики та подальших контрольних досліджень | ||
| Лікування | 1. Обов’язкові методи.2. Додаткові (з обґрунтуванням). | Строк за цією нозологічною формою на основі доказової медицини на всіх етапах лікування | ||
| Рекомендації при виписці зі стаціонару (графи немає при амбулаторному лікуванні) | 1. Обов’язкові.2. Додаткові (з обґрунтуванням). | Строки подальшого лікування, діагностичного контролю, подальшого спостереження (диспансерного обліку) | ||
| Реабілітація | 1. Обов’язкові методи.2. Додаткові (з обґрунтуванням) | Строки подальшого лікування, диспансеризації, діагностичного контролю | ||
| Профілактика | Заходи відповідно до клінічної настанови | Строки здійснення заходів |
Форма інформованої згоди пацієнта на проведення діагностики та лікування згідно із новим клінічним протоколом
| Найменування міністерства, іншого органу виконавчої влади, підприємства, установи, організації, до сфери управління якого належить заклад охорони здоров’я_____________________________Найменування та місцезнаходження (повна поштова адреса) закладу охорони здоров’я, де заповнюється форма
_____________________________ Код за ЄДРПОУ _____________________________ |
МЕДИЧНА ДОКУМЕНТАЦІЯ ЗАТВЕРДЖЕНО Наказ МОЗ України _______________ № __________ |
ІНФОРМОВАНА ДОБРОВІЛЬНА ЗГОДА ПАЦІЄНТА
НА ПРОВЕДЕННЯ ДІАГНОСТИКИ, ЛІКУВАННЯ ЗГІДНО ІЗ НОВИМ КЛІНІЧНИМ ПРОТОКОЛОМ
Я,____________________________________________________________________, одержав(ла)
у __________________________________________________________________________________
(найменування закладу охорони здоров’я)
інформацію про характер мого (моєї дитини) захворювання, особливості його перебігу, діагностики та лікування.
Мені надано інформацію щодо можливості застосування нового клінічного протоколу для проведення діагностики та лікування мого (моєї дитини) захворювання та роз’яснено різницю між уніфікованим та новим клінічним протоколом.
Засвідчую свою згоду на застосування нового клінічного протоколу
___________________________________________________________________________
(назва нового клінічного протоколу)
Я ознайомлений(а) з планом обстеження і лікування. Отримав(ла) в повному обсязі роз’яснення про характер, мету, орієнтовну тривалість діагностично-лікувального процесу та про можливі несприятливі наслідки під час його проведення, про необхідність дотримання визначеного лікарем режиму в процесі лікування. Зобов’язуюсь негайно повідомляти лікуючого лікаря про будь-яке погіршення самопочуття (стан здоров’я дитини). Я проінформований(а), що недотримання рекомендацій лікуючого лікаря, режиму прийому призначених препаратів, безконтрольне самолікування можуть ускладнити лікувальний процес та негативно позначитися на стані здоров’я
Мені надали в доступній формі інформацію про ймовірний перебіг захворювання і наслідки у разі відмови від лікування.
Я мав(ла) можливість задавати будь-які питання, які мене цікавлять, стосовно стану здоров’я, перебігу захворювання і лікування та одержав(ла) на них відповіді.
Я погоджуюсь із використанням та обробкою моїх персональних даних за умови дотримання їх захисту відповідно до вимог Закону України “Про захист персональних даних”.
Інформацію надав лікар _________________ «___» ____________ 20__ року _____________
(П.І.Б.) (дата) (підпис)
Я, _____________________________________, згодний(а) із запропонованим планом лікування
|
__________________________
|
«____» ___________________20 року | |
| (підпис) | (дата) |
».
ЗАТВЕРДЖЕНО
Наказ Міністерства
охорони здоров’я України
від 28.09.2012 р. № 751
Зареєстровано в Міністерстві
юстиції України
29 листопада 2012 р.
за № 2002/22314
МЕТОДИКА
розробки системи індикаторів якості медичної допомоги
І. Загальні положення
1.1. Ця Методика визначає механізм створення клінічних індикаторів якості медичної допомоги з метою наукового обґрунтування та розробки системи моніторингу якості медичної допомоги, а саме її компонентів – структури, процесу, результату, при запровадженні медико-технологічних документів зі стандартизації медичної допомоги (клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, клінічних маршрутів пацієнтівлокальних протоколів медичної допомоги (клінічних маршрутів пацієнтів)), діяльності закладів охорони здоров’я (далі – ЗОЗ) тощо.
1.2. У цій Методиці терміни вживаються в таких значеннях:
- клінічна настанова – документ, що містить систематизовані положення стосовно медичної та медико-соціальної допомоги, розроблені з використанням методології доказової медицини на основі підтвердження їх надійності та доведеності, і має на меті надання допомоги лікарю і пацієнту в прийнятті раціонального рішення в різних клінічних ситуаціях;
- клінічний індикатор якості медичної допомоги – кількісний або якісний показник, відносно якого існують докази чи консенсус щодо його безпосереднього впливу на якість медичної допомоги; визначається ретроспективно;
- локальний протокол медичної допомоги – документ, спрямований на забезпечення надання безперервної, ефективної та економічно доцільної медичної допомоги при певних захворюваннях та інших патологічних станах, відповідно до положень клінічної настанови, стандарту та уніфікованого клінічного протоколу, забезпечує координацію та упорядкування за часовим графіком технологій та методів надання медичної допомоги багато(між)- дисциплінарного змісту, регламентує ключові пункти реєстрації медичної інформації і ведення клінічного аудиту; затверджується керівником закладу охорони здоров’я;
- медико-технологічні документи – узагальнена назва клінічних настанов, стандартів медичної допомоги, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги;
- моніторинг – систематичний процес збору інформації щодо результативності клінічної або неклінічної діяльності, роботи чи систем. Моніторинг може бути періодичним або безперервним;
- уніфікований клінічний протокол медичної допомоги – документ, що розробляється на основі клінічної настанови з урахуванням можливостей системи охорони здоров’я, за наявності стандарту медичної допомоги – відповідно до нього; визначає процес надання медичної допомоги, обсяг та її результати при певному захворюванні; затверджується Міністерством охорони здоров’я України.
1.3. Мета запровадження клінічних індикаторів якості медичної допомоги:
- безперервне поліпшення якості медичної допомоги, скорочення небажаних змін якості у сфері медичного обслуговування;
- допомога в прийнятті рішень з медичної практики;
- запобігання непотрібним клінічним заходам та непотрібним витратам;
- забезпечення об’єктивної і кількісної оцінки клінічної та медико-економічної ефективності медичної допомоги;
- обґрунтування ефективного використання ресурсів з урахуванням очікувань пацієнтів;
- сприяння внутрішньому управлінню якістю ЗОЗ та зовнішній гарантії якості управління охорони здоров’я;
- оцінка досягнення рівня медичної допомоги, визначеного стандартом, протоколом медичної допомоги.
1.4. Механізм індикації ключових точок процесу медичної допомоги сприяє виявленню відхилень та проведенню подальших організаційних заходів (корекції умов, ресурсного забезпечення, дій медичного персоналу та інших компонентів системи), спрямованих на поліпшення якості медичної допомоги. Для комплексного вимірювання якості медичної допомоги необхідна розробка набору індикаторів, які висвітлюють структуру, процес та результат надання медичної допомоги.
ІІ. Вимоги до клінічних індикаторів якості медичної допомоги
2.1. Вертикально інтегрована система індикаторів якості медичної допомоги охоплює всі рівні організації системи охорони здоров’я (державний, регіональний, ЗОЗ) клінічними індикаторами якості медичної допомоги (далі – Індикатор), які базуються на спільній системі понять та визначень і на первинній медичній інформації. Основним джерелом даних для отримання Індикаторів є первинні медичні документи, які містять інформацію про факти надання медичної допомоги, а також автоматизовані бази даних, створені на основі таких документів.
Індикатори розробляються відповідно до положень адаптованої клінічної настанови, стандарту медичної допомоги, уніфікованого клінічного протоколу медичної допомоги, які придатні для вимірювання, інших вимірюваних аспектів медичної допомоги для оцінки структури, процесу або результатів медичної допомоги при впровадженні та практичному використанні медико-технологічних документів, що розробляються.
Індикатори не є цільовою функцією системи охорони здоров’я, вони відображують стан медичної допомоги, її матеріально-технічного та кадрового забезпечення, і не використовуються для прямих та формальних порівнянь.
2.2. Джерела медичної інформації, які використовуються при розробці Індикаторів якості медичної допомоги, зокрема:
- форма первинної облікової документації № 025/о «Медична карта амбулаторного хворого № ____», затверджена наказом Міністерства охорони здоров’я України від 14 лютого 2012 року № 110, зареєстрованим у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974;
- форма облікової статистичної документації № 112/о «Історія розвитку дитини», затверджена наказом Міністерства охорони здоров’я України від 27 грудня 1999 року № 302;
- форма первинної облікової документації № 025-2/о «Талон для реєстрації заключних (уточнених) діагнозів», затверджена наказом Міністерства охорони здоров’я України від 14 лютого 2012 року № 110, зареєстрованим у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974;
- форма облікової статистичної документації № 025-4/о «Талон на прийом до лікаря», затверджена наказом Міністерства охорони здоров’я України від 27 грудня 1999 року № 302;
- форма облікової статистичної документації № 025-5/о «Талон амбулаторного пацієнта при наданні консультативної поліклінічної допомоги», затверджена наказом Міністерства охорони здоров’я України від 27 грудня 1999 року № 302;
- форма облікової статистичної документації № 025-6/о «Талон амбулаторного пацієнта», затверджена наказом Міністерства охорони здоров’я України від 27 грудня 1999 року № 302;
- форма первинної облікової документації № 003/о «Медична карта стаціонарного хворого № ____», затверджена наказом Міністерства охорони здоров’я України від 14 лютого 2012 року № 110, зареєстрованим у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974;
- форма первинної облікової документації № 066/о «Карта хворого, який вибув із стаціонару, № ___», затверджена наказом Міністерства охорони здоров’я України від 14 лютого 2012 року № 110, зареєстрованим у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974.
Джерелами інформації для поглибленого вивчення структури, процесу та результату медичної допомоги можуть бути тимчасові форми (наприклад, анкети, карти експертної оцінки тощо), що розробляються у ЗОЗ.
2.3. Система Індикаторів створюється шляхом організації однорідних та придатних для обробки даних у ЗОЗ, забезпечення якості та достовірності цієї інформації, процесів збору та обробки інформації, обчислення та застосування Індикаторів згідно із розділом ІІІ цієї Методики.
ІІІ. Порядок розробки і запровадження Індикаторів
3.1. Цей Порядок визначає вимоги до даних і процедур, які використовуються для обчислення Індикатора, етапи розробки та впровадження Індикатора.
3.2. Дані, які використовуються для обчислення Індикаторів, мають походити з джерел медичної інформації, зазначених у розділі ІІ цієї Методики.
3.3. Процедура обчислення Індикатора має забезпечити використання однакових джерел інформації та уникнення систематичних помилок.
Обчислення Індикатора здійснюють за допомогою паперових та електронних джерел інформації шляхом вибіркового або тотального опрацювання джерел медичної інформації відповідно до паспорта Індикатора, наведеного в підпункті 3.5.2 пункту 3.5 цього розділу.
3.4. Розробка Індикаторів здійснюється в процесі розробки стандартів, уніфікованих клінічних протоколів медичної допомоги.
3.5. Етапи розробки та впровадження Індикатора:
3.5.1. Планування Індикатора
Визначаються аспекти, які підлягають вимірюванню, та дані, які можуть забезпечити відповідні вимірювання, зв’язок Індикатора з медико-технологічними документами, джерела медичної інформації та процедура обчислення Індикатора.
Результатом виконання цього етапу є паспорт Індикатора та інструкція з обчислення Індикатора.
3.5.2. Розробка паспорта Індикатора
Паспорт клінічного Індикатора якості медичної допомоги містить такі розділи:
а) назва Індикатора (компактно та змістовно суть Індикатора);
б) зв’язок Індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги (посилання на адаптовану клінічну настанову, стандарт, уніфікований клінічний протокол медичної допомоги);
в) зауваження щодо інтерпретації та аналізу Індикатора (опис аспектів якості медичної допомоги, параметрів системи охорони здоров’я, ознак пацієнтів (стать, вік тощо), які аналізуються за допомогою Індикатора, застереження щодо хибної інтерпретації Індикатора, опис ситуації, коли аналіз не може бути здійснений, тощо);
г) інструкція з обчислення Індикатора наведена в підпункті 3.5.3 цього пункту.
3.5.3. Розробка Інструкції з обчислення Індикатора
Інструкція з обчислення Індикатора містить інформацію про:
а) ЗОЗ або установу, яка обчислює Індикатор (наприклад, структурні підрозділи Міністерства охорони здоров’я України, Міністерство охорони здоров‘я Автономної Республіки Крим, управління (головні управління) охорони здоров’я обласних, Київської та Севастопольської міських державних адміністрацій), посадових осіб, які здійснюють обчислення Індикатора;
б) ЗОЗ, який надає дані;
в) шляхи обміну даними між ЗОЗ та установами, визначеними в підпунктах «а», «б» цього підпункту;
г) метод обчислення Індикатора (підрахунок шляхом ручної, автоматизованої обробки, за потреби спеціальні методи (наприклад, співставлення інформації з різних джерел тощо)).
Викладається формула обчислення з метою забезпечення однозначного відтворення обчислення при автоматизованому або ручному опрацюванні в ЗОЗ та установах, визначених підпунктами «а», «б» цього підпункту;
ґ) знаменник Індикатора (джерело медичної інформації із зазначенням пунктів форм документації, які застосовуються для визначення об’єктів (популяція, випадки захворювання, факти надання медичної допомоги, коди класифікації захворювань, вікові групи тощо));
д) чисельник Індикатора (джерело медичної інформації із зазначенням пунктів форм документації, які застосовуються для визначення об’єктів (популяція, випадки захворювання, факти надання медичної допомоги тощо, які відповідають визначеним ознакам або властивостям та є предметом аналізу));
е) узгодження типів об’єктів у чисельнику та знаменнику Індикатора, які визначаються як частка та вимірюються як частина цілого або у відсотках.
3.5.4. Планування запровадження Індикатора якості медичної допомоги
Обґрунтовується ініціація змін/доповнень до медичної документації; визначаються дії, які необхідно включити до локальних протоколів медичної допомоги при запровадженні Індикатора, за потреби додаткові заходи зі збору та обробки інформації тощо із зазначенням термінів їх виконання та відповідальних за виконання.
3.5.5. Пробне запровадження Індикатора
Визначається установа, ЗОЗ, посадова особа, яка обчислює Індикатор на практиці.
Організаційно забезпечується доступність інформації та реалізація інструкцій з обчислення Індикатора.
Проводиться пробне обчислення Індикатора з метою виявлення бар’єрів при отриманні даних, реалізації формули обчислення, помилок при спробах обчислення та інтерпретації Індикатора.
Результатом виконання цього етапу є опрацювання практичного обчислення Індикатора.
3.5.6. Аналіз та корегування Індикатора
Наводяться застереження стосовно ситуацій, коли значення Індикатора не відтворюють реальні розбіжності якості медичної допомоги: статистичні помилки, неповнота або викривлення даних та шляхи, якими оцінюються ці фактори.
Обговорюються отримані на етапі пробного запровадження результати обчислення Індикатора, зауваження та побажання безпосередніх виконавців.
Вживаються заходи щодо удосконалення Індикатора, уточнення інструкції обчислення Індикатора з метою усунення виявлених бар’єрів та обмежень.
3.5.7. Запровадження Індикатора здійснюється наказом Міністерства охорони здоров’я України, яким затверджується стандарт, уніфікований клінічний протокол медичної допомоги, до якого входить Індикатор.
3.6. Моніторинг Індикатора
Здійснюється після затвердження стандартів медичної допомоги (уніфікованих клінічних протоколів медичної допомоги) наказом Міністерства охорони здоров’я України.
| Начальник Управління контролю якості медичних послуг | Т. Донченко |
ЗАТВЕРДЖЕНО
Наказ Міністерства
охорони здоров’я України
від 28.09.2012 р. № 751
Зареєстровано в Міністерстві
юстиції України
29 листопада 2012 р.
за № 2003/22315
ПОЛОЖЕННЯ
про мультидисциплінарну робочу групу з розробки медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини
І. Загальні положення
1.1. Мультидисциплінарна робоча група з розробки медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини (далі – Група) є тимчасовим робочим органом при Міністерстві охорони здоров’я України.
1.2. У цьому Положенні терміни вживаються в таких значеннях:
- адаптація клінічної настанови – процес аналізу прототипів з точки зору їх відповідності вітчизняній ресурсній і нормативній базі, можливості реалізації в Україні та фінансового забезпечення, вжитих термінів та лікарських спеціальностей, переліку дозволених до застосування в Україні лікарських засобів, інших медичних технологій та обладнання, який завершується обґрунтуванням заходів, необхідних для імплементації положень клінічних настанов з високим рівнем доведеності;
- доказова медицина – добросовісне, точне і свідоме використання кращих результатів клінічних досліджень для вибору лікування конкретного хворого;
- індикатор якості медичної допомоги – кількісний або якісний показник, відносно якого існують докази чи консенсус щодо його безпосереднього впливу на якість медичної допомоги; визначається ретроспективно;
- клінічна настанова – документ, що містить систематизовані положення стосовно медичної та медико-соціальної допомоги, розроблені з використанням методології доказової медицини на основі підтвердження їх надійності та доведеності, і має на меті надання допомоги лікарю і пацієнту в прийнятті раціонального рішення в різних клінічних ситуаціях;
- медико-технологічні документи – узагальнена назва клінічних настанов, стандартів медичної допомоги, уніфікованих клінічних протоколів медичної допомоги;
- систематичний огляд клінічних досліджень – ефективна наукова технологія виявлення і узагальнення даних про ефективність втручань, що дозволяє оцінити придатність до узагальнення та надійність результатів клінічних досліджень і виявити дані, які не узгоджуються;
- уніфікований клінічний протокол медичної допомоги – документ, що розробляється на основі клінічної настанови з урахуванням можливостей системи охорони здоров’я, за наявності стандарту медичної допомоги відповідно до нього; визначає процес надання медичної допомоги, обсяг та її результати при певному захворюванні і затверджується Міністерством охорони здоров’я України;
- хворий – особа, яка має захворювання, пов’язане з темою адаптованої клінічної настанови, або доглядає за хворим, або є співробітником, волонтером організації, що надає послуги пацієнтам із захворюванням.
ІІ. Основні завдання Групи
2.1. Розробка проектів медико-технологічних документів за темою, визначеною Міністерством охорони здоров’я України, у встановлені строки з дотриманням Методики розробки та впровадження медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини (далі – Методика) та Методики розробки системи індикаторів якості медичної допомоги, затверджених наказом Міністерства охорони здоров’я від 28 лютого 2012 року № 751.
2.2. Методична допомога розробникам локальних протоколів медичної допомоги.
2.23. Узагальнення та опрацювання зауважень та пропозицій щодо змісту медико-технологічних документів зі стандартизації.
ІІІ. Формування мультидисциплінарної робочої групи з розробки медико-технологічних документів медичної допомоги
3.1. Персональний склад Групи затверджується наказом Міністерства охорони здоров’я України.
3.2. До складу Групи входять: голова, заступник голови з клінічних питань (головний позаштатний спеціаліст Міністерства охорони здоров’я України), заступник голови з методологічного супроводу (співробітник ДП «Державний експертний центр Міністерства охорони здоров’я України»), члени групи (за згодою).
3.3. Група формується з представників Міністерства охорони здоров’я України, ДП «Державний експертний центр Міністерства охорони здоров’я України», Національної академії медичних наук України та закладів охорони здоров’я і хворих (за згодою).
3.4. До складу Групи повинні входити представники всіх медичних спеціальностей – потенційні користувачі клінічної настанови та представники різних адміністративно-територіальних одиниць України. Включення в Групу представників різних спеціальностей та адміністративно-територіальних одиниць забезпечує наявність експертів на всіх етапах медичної допомоги, виявлення і критичну оцінку всіх наукових доказів щодо теми, виявлення і розгляд проблем практичного застосування клінічної настанови, врахування максимально можливого діапазону поглядів, визнання клінічної настанови як надійної і співпрацю при застосуванні як основи стандарту і уніфікованого клінічного протоколу медичної допомоги.
До Групи залучаються фахівці, які володіють такими практичними навичками: клінічна експертна оцінка (наприклад, медична, хірургічна, сестринська тощо), інша спеціальна експертна оцінка (наприклад, економіка охорони здоров’я, медико-соціальна допомога), практичне розуміння проблем, з якими стикаються при наданні медичної допомоги, критична оцінка інформації.
3.5. До Групи входять щонайменше двоє хворих з метою урахування потреб пацієнтів та обґрунтованого прийняття рішень у процесі медичної допомоги.
До Групи залучаються хворі, які мають практичні навички, зокрема: здатність висловлювати погляди чітко, конструктивно і доступно, враховуючи обов’язки, погляди та досвід інших людей, досвід роботи у великих групах, бажання ознайомлюватись з медичними виразами та висловлюваннями, комунікативні навички, вміння слухати та працювати в команді, ентузіазм і активність, здатність дотримуватись конфіденційності за потреби, мають час для роботи у Групі (наприклад, відвідування зустрічей, додаткове читання, коментування проекту адаптованої клінічної настанови).
Хворі в складі Групи повинні:
а) брати участь у засіданнях Групи;
б) діяти відповідно до Методики;
в) чітко усвідомлювати медичні та психосоціальні проблеми пацієнтів, потреби різних груп хворих (наприклад, за статевими, віковими, етнічними особливостями, здатність пересуватися, щоб отримати послуги) і розповідати про ці проблеми іншим членам Групи;
г) надавати інформацію про цінності, очікування хворих, переваги вибору, види лікування, які вони отримують при певному захворюванні, про зміни, яких, з їхньої точки зору, потребує система надання медичної допомоги;
ґ) допомагати у написанні розділів медико-технологічних документів, що стосуються інформації для хворих;
д) пропагувати адаптовані клінічні настанови серед інших пацієнтів, громадських організацій.
Якщо інтереси хворих не можуть бути враховані у клінічній настанові, виходять за межі теми або відсутні докази з проблеми, про це має бути зазначено.
ІV. Порядок роботи Групи
4.1. Перед початком роботи члени Групи проходять анкетування з метою виявлення рівня володіння сучасною методологією доказової медицини та адаптації клінічних настанов. За результатами анкетування члени Групи проходять тренінг; тренінги розраховані на 2 рівні – базовий і поліпшений для уникнення непотрібних повторів.
Перелік тем для тренінгу: а) введення в доказову медицину: зв’язок доказів і клінічної практики; б) формулювання клінічних питань і побудова стратегій пошуку; в) навички критичного читання; г) навички інформаційного пошуку в електронних базах; ґ) систематичні огляди та інтерпретація їх результатів; д) методологія адаптації клінічних настанов, розробка стандарту медичної допомоги, створення уніфікованого клінічного протоколута локального протоколу медичної допомоги; е) пілотне впровадження медико-технологічних документів.
4.2. Проекти медико-технологічних документів, розроблених Групою, направляються на громадське обговорення та зовнішнє рецензування.
4.3. Аналіз пропозицій та зауважень, які надійшли в процесі громадського обговорення, рецензування проектів документів
Зауваження і пропозиції всіх учасників процесу оцінки приймаються у письмовій формі шляхом поштового зв’язку, у тому числі електронною поштою, систематизуються і обговорюються на спеціальному засіданні робочої групи. Кожна пропозиція повинна бути розглянута, з висвітленням змін, внесених до адаптованої клінічної настанови за результатами обговорення, або причин, за яких було відмовлено у внесенні виправлень.
Результати громадського обговорення та рецензії проектів медико-технологічних документів надсилаються до голів мультидисциплінарних робочих груп, які забезпечують аналіз пропозицій та зауважень на засіданні робочої групи, відповідне опрацювання адаптованих клінічних настанов, стандартів медичної допомоги та уніфікованих клінічних протоколів медичної допомоги.
4.4. Опрацювання і остаточне погодження медико-технологічних документів членами робочої групи та належне оформлення документів
Погоджені остаточні версії адаптованих клінічних настанов, стандартів медичної допомоги та уніфікованих клінічних протоколів медичної допомоги піддаються експертизі щодо дотримання Методики та Методики розробки системи індикаторів якості медичної допомоги, затверджених наказом Міністерства охорони здоров’я від 28 лютого 2012 року № 751 а також відповідності Державному реєстру лікарських засобів, затвердженому постановою Кабінету Міністрів України від 31 березня 2004 року № 411 (зі змінами), Державному реєстру медичної техніки і виробів медичного призначення, затвердженому постановою Кабінету Міністрів України від 09 листопада 2004 року № 1497, Державному формуляру лікарських засобів, розробленому відповідно до Методики створення формулярів лікарських засобів, затвердженої наказом Міністерства охорони здоров’я України від 22 липня 2009 року № 529, зареєстрованої в Міністерстві юстиції України 29 жовтня 2009 року за № 1003/17019.
4.5. Остаточна версія медико-технологічних документів перед наданням на затвердження погоджується кожним членом Групи. Згода щодо остаточної версії документів надається у письмовій формі.
4.6. Засідання Групи відбуваються згідно з Графіком навчання робочих груп та опрацювання медико-технологічних документів, розробленим за формою, наведеною в додатку 3 до Методики.
4.7. До розгляду окремих питань на засідання можуть запрошуватися фахівці, які не є членами Групи.
4.8. Рішення на засіданнях Групи приймаються простою більшістю голосів членів Групи. Рішення вважаються правомочними, якщо в засіданні брали участь більше ніж дві третини членів. Окремі думки членів Групи, що суперечать прийнятим рішенням, документуються.
4.9. Діяльність Групи ретельно документується з метою забезпечення публічності та відкритості процесів адаптації, перегляду клінічних настанов, розробки медичних стандартів (уніфікованих клінічних протоколів) надання медичної допомоги на засадах доказової медицини.
4.10. Голова Групи організовує скликання засідань, залучення до роботи за потреби спеціалістів та представників інших міністерств, установ та громадських організацій, підписує Звіт про систематичний огляд клінічних настанов та інших літературних джерел, який складається за формою, наведеною в додатку 5 до Методики, та загальний протокол діяльності Групи, який складається в довільній формі.
4.11. Члени Групи
4.11.1. Надають Заяву про конфлікт інтересів за формою, наведеною у додатку до цього Положення.
4.11.2. Беруть участь у засіданнях Групи з правом голосу.
4.11.3. Здійснюють пошук, оцінку та відбір доказів та іншої інформації при підготовці адаптованих клінічних настанов.
4.11.4. Установлюють градацію доказів та силу рекомендацій при відсутності їх в оригінальних документах згідно зі Шкалою градації доказів і сили рекомендацій, наведеною в додатку 6 до Методики.
4.11.5. Надають пропозиції щодо змісту адаптованої клінічної настанови, стандарту і уніфікованого клінічного протоколу медичної допомоги, індикаторів якості медичної допомоги.
| Начальник Управління контролю якості медичних послуг | Т. Донченко |
Зареєстровано в Міністерстві
юстиції України
29 листопада 2012 р.
за № 2004/22316
ЗАТВЕРДЖЕНО
Наказ Міністерства
охорони здоров’я України
28.09.2012 р. № 751
ПОЛОЖЕННЯ
про перелікреєстр медико-технологічних документів зі стандартизації медичної допомоги
1. Це Положення визначає зміст, форму ведення та внесення змін до ПерелікуРеєстру медико-технологічних документів зі стандартизації медичної допомоги (далі – ПерелікРеєстр).
2. У цьому Положенні терміни вживаються в таких значеннях:
- клінічна настанова – документ, що містить систематизовані положення стосовно медичної та медико-соціальної допомоги, розроблені з використанням методології доказової медицини на основі підтвердження їх надійності та доведеності, і має на меті надання допомоги лікарю і пацієнту в прийнятті раціонального рішення в різних клінічних ситуаціях;
- локальний протокол медичної допомоги – документ, що спрямований на забезпечення надання безперервної, ефективної та економічно доцільної медичної допомоги при певних захворюваннях та інших патологічних станах, відповідно до положень клінічної настанови, стандарту та уніфікованого клінічного протоколу, який забезпечує координацію та впорядкування за часовим графіком технологій та методів надання медичної допомоги багато(між)дисциплінарного змісту, регламентує ключові пункти реєстрації медичної інформації і ведення клінічного аудиту та затверджується керівником закладу охорони здоров’я;
- медико-технологічні документи – узагальнена назва клінічних настанов, стандартів медичної допомоги, уніфікованих клінічних протоколів медичної допомоги, нових клінічнихлокальних протоколів медичної допомоги;
- новий клінічний протокол медичної допомоги – клінічна настанова, обрана Міністерством охорони здоров’я України для її застосування на території України як клінічного протоколу без проходження процедури її адаптації; визначає процес надання медичної допомоги при певному захворюванні; затверджується Міністерством охорони здоров’я України як текст нового клінічного протоколу або посилання на джерело його розміщення чи публікації.
- уніфікований клінічний протокол медичної допомоги – документ, що розробляється на основі клінічної настанови з урахуванням можливостей системи охорони здоров’я, за наявності стандарту медичної допомоги – відповідно до нього; визначає процес надання медичної допомоги, обсяг та її результати при певному захворюванні; затверджується Міністерством охорони здоров’я України.
3. ПерелікРеєстр ведеться з метою забезпечення розробки та впровадження медико-технологічних документів зі стандартизації медичної допомоги, прозорості процесу їх розробки та затвердження, а також підтримки єдиного інформаційного середовища для членів мультидисциплінарних робочих груп з розробки медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини, дотримання ними Методики розробки та впровадження медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини, затвердженої наказом Міністерства охорони здоров’я від 28 вересня 2012 року № 751 (далі – Методика); узгодження на єдиних методичних засадах медико-технологічних документів, розроблених за однією темою;інформаційно-методичного забезпечення локальних медико-технологічних документів; загального доступу до медико-технологічних документів для користувачів, зокремарозробників локальних медико-технологічних документів, працівників системи охорони здоров’я, пацієнтів.
4. До ПерелікуРеєстру належать відомості про:
4.1. Медико-технологічні документи, розроблені відповідно до Методики, зокрема реєстровий номер медико-технологічного документа, тему, за якою розроблений медико-технологічний документ, назву медико-технологічного документа, реквізити наказу Міністерства охорони здоров’я України, що містить медико-технологічний документ, строки перегляду медико-технологічного документа тощо.
4.2. Заявки на адаптацію клінічних настанов, розроблених на принципах доказової медицини, та розробку медико-технологічних документів, заповнених за формою, наведеною в додатку 2 до Методики.
4.3. Теми медико-технологічних документів, які перебувають на етапах розробки, дати та місця проведення засідань мультидисциплінарних робочих груп з розробки медичних стандартів (уніфікованих клінічних протоколів).
5. ПерелікРеєстр ведеться в електронному вигляді. Доступ до інформації, що міститься у ПерелікуРеєстрі, здійснюється через веб-портал в мережі Інтернет. Для захисту інформації, що міститься у ПерелікуРеєстрі, створюється комплексна система захисту інформації з підтвердженою відповідністю.
6. Надання інформації щодо документів зі стандартизації медичної допомоги, розроблених згідно з Методикою, здійснюється відповідно до вимог законодавства України.
7. Внесення медико-технологічних документів до ПерелікуРеєстру здійснюється на підставі наказу Міністерства охорони здоров’я України, який містить медико-технологічні документи.
8. Підтримання в контрольному стані, наповнення та внесення змін до ПерелікуРеєстру покладаються на державне підприємство «Державний експертний центр Міністерства охорони здоров’я України».
9. Інформація Переліку повинна бути доступною для осіб з інвалідністю згідно з вимогами ДСТУ EN 301 549:2022 (EN 301 549 V3.2.1 (2021-03), IDT) «Інформаційні технології. Вимоги щодо доступності продуктів та послуг ІКТ», прийнятого наказом державного підприємства «Український науково-дослідний і навчальний центр проблем стандартизації, сертифікації та якості» від 05 травня 2022 року № 68.
| Начальник Управління контролю якості медичних послуг | Т. Донченко |

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим