МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
НАКАЗ
від 11.09.2012 р. № 713
Про затвердження методичних рекомендацій МОЗ України щодо регіональних планів модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу
З метою модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу, на виконання пункту 32.1 Національного плану дій на 2012 рік щодо впровадження Програми економічних реформ на 2010 2014 роки «Заможне суспільство, конкурентоспроможна економіка, ефективна держава», затвердженого Указом Президента України від 12 березня 2012 року № 187,
НАКАЗУЮ:
1. Затвердити методичні рекомендації МОЗ України щодо регіональних планів модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу, що додаються.
2. Рекомендувати Міністру охорони здоров’я Автономної Республіки Крим, начальникам управлінь (головних управлінь) охорони здоров’я обласних, Київської та Севастопольської міських державних адміністрацій при проведенні модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу, застосовувати методичні рекомендації МОЗ України щодо регіональних планів модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу
3. Контроль за виконанням цього наказу покласти на заступника Міністра О. Толстанова.
| В.о. Міністра | О. Толстанов |
ЗАТВЕРДЖЕНО
Наказ Міністерства охорони здоров’я України
від 13.09.2012 № 713
МЕТОДИЧНІ РЕКОМЕНДАЦІЇ
Модернізація мережі закладів охорони здоров’я, що надають первинну медичну допомогу
І. Визначення термінів
Первинна медична допомога (далі – ПМД) вид медичної допомоги, що надається в амбулаторних умовах або за місцем проживання (перебування) пацієнта лікарем загальної практики – сімейним лікарем (далі – ЛЗП-СЛ) і передбачає надання консультації, проведення діагностики та лікування найбільш поширених хвороб, травм, отруєнь, патологічних, фізіологічних (під час вагітності) станів, здійснення профілактичних заходів; направлення відповідно до медичних показань пацієнта, який не потребує екстреної медичної допомоги, для надання йому вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги; надання невідкладної медичної допомоги в разі гострого розладу фізичного чи психічного здоров’я пацієнта, який не потребує екстреної, вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги.
Амбулаторія – заклад охорони здоров’я (далі – ЗОЗ), структурний підрозділ центру первинної медичної (медико-санітарної) допомоги, в якому медичну допомогу надають лікарі таких спеціальностей: ЛЗП-СЛ, лікарі-терапевти дільничні, лікарі-педіатри дільничні, а також інші спеціалісти, які працюють під керівництвом ЛЗП-СЛ.
Лікуючим лікарем з надання ПМД пацієнтові є ЛЗП-СЛ центр первинної медичної (медико-санітарної) допомоги або ЛЗП-СЛ, що здійснює господарську діяльність з медичної практики як фізична особа-підприємець та може перебувати з ЦПМСД у цивільно-правових відносинах.
Лікуючий лікар з надання ПМД обирається пацієнтом у порядку, встановленому Міністерством охорони здоров’я України (далі – МОЗ України) ПМД надається безоплатно в ЗОЗ, із якими головний розпорядник бюджетних коштів уклав договір про медичне обслуговування населення.
Порядок надання ПМД визначається МОЗ України.
Фельдшерсько-акушерський пункт/фельдшерський пункт ( далі -ФАП/ФП) – структурний підрозділ амбулаторії, який здійснює початковий (долікарський) етап надання медичної допомоги.
Центр первинної медичної (медико-санітарної) допомоги ( далі – ЦМПСД) – ЗОЗ, що забезпечує надання первинної медичної (медико-санітарної) допомоги населенню. ЦПМСД діє на підставі Положення про ЦПМСД та положень про його підрозділи, відповідно до наказу МОЗ України від 23 лютого 2012 р. № 131 «Про затвердження Примірного положення про центр первинної медичної (медико-санітарної) допомоги та примірних положень про його підрозділи».
ІІ. Основні засади модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу у сільській місцевості
1. ЦПМСД у сільській місцевості, як правило, охоплюють обслуговуванням населення однієї адміністративно-територіальної одиниці (у сільських районах, прилеглих до міст обласного значення, може створюватись один ЦПМСД).
2. Розрахунок потреби населення у ПМД здійснюється відповідно до нормативів передбачених наказом МОЗ України від 15 липня 2011 р. № 420 (диференційований коефіцієнт потреби надання ПМД, який розраховується за даними офіційної статистики на кінець попереднього року, є основою для диференціації кадрових потреб у лікарях в межах адміністративної території).
3. Амбулаторії, що входять до складу ЦПМСД, можуть обслуговувати декілька сіл таким чином, щоб лікарською ПМД було охоплено все населення.
4. ФАП/ФП може бути реорганізованим у Амбулаторію у разі обслуговування ним населення кількістю понад 1000 жителів.
ІІІ. Основні засади модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу у містах
1. ЦПМСД у містах створюються у кожному місті з населенням до 100 тисяч жителів. В малих містах (до 15 тисяч жителів) можуть створюватися ЦПМСД які обслуговують населення декількох міст (районних центрів та/чи міст обласного підпорядкування) та/або міста і прилеглих сільських районів.
2. У великих містах та мегаполісах ЦПМСД створюються на кожні 100-150 тисяч жителів (залежно від характеру забудови мікрорайону та щільності населення).
3. Амбулаторії у містах створюються з метою забезпечення рівної територіальної доступності ПМД для населення у мікрорайонах, віддалених поселеннях для надання лікарської ПМД населенню за їх місцем проживання (у таких Амбулаторіях працюють від одного до кількох, переважно 4-8, лікарів, залежно від характеру забудови мікрорайону та щільності населення).
ІV. Послідовність проведення модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу
Перед початком модернізації мережі закладів охорони здоров’я, що надають ПМД необхідно:
1. Провести аналіз:
- демографічних показників території обслуговування (чисельність, щільність розселення та віково-статева структура населення);
- стану здоров’я населення території обслуговування (показники народжуваності, захворюваності, смертності та інвалідності);
- потреб прикріпленого населення в ПМД;
- ресурсного (кадрового, фінансового, матеріально-технічного) забезпечення та організаційно-функціональної структури первинної ланки охорони здоров’я відповідної адміністративно-територіальної одиниці;
- порядку надання спеціалізованої медичної допомоги у ЗОЗ відповідної адміністративно-територіальної одиниці (самостійне звернення, кероване направлення лікарем ПМД, наявність регламентованого переліку показань для направлення хворого на консультування та лікування до лікарів-спеціалістів);
- розподілу обсягів надання медичної допомоги між лікарями ПМД та лікарями-спеціалістами;
- обґрунтованості звернення хворих до лікарів-спеціалістів;
- основних показників діяльності ЗОЗ відповідної адміністративно-територіальної одиниці (кількість відвідувань, у тому числі до лікарів-спеціалістів, рівень госпіталізації, показники лікування хворих у умовах цілодобових, денних стаціонарів та стаціонарах вдома, ліжко-днів перебування хворого у стаціонарах, проведених операцій, у тому числі у рамках хірургії «одного дня», кількість викликів швидкої медичної допомоги тощо).
2. Провести оцінку можливостей та порядку взаємодії закладів ПМД з закладами спеціалізованої медичної допомоги та медико-соціальної допомоги на території обслуговування.
3. Вивчити позиції та готовності медичних працівників до структурно-функціональної реорганізації системи медичного обслуговування населення відповідної адміністративно-територіальної одиниці на принципах розмежування первинного та вторинного рівнів надання медичної допомоги.
4. Вивчити позиції населення щодо зміни порядку надання медичної допомоги з подальшим формуванням позитивного ставлення до цих системних перетворень шляхом проведення відповідної роз’яснювальної роботи з залученням засобів масової інформації.
5. Визначити фактичні потреби у кадрових, фінансових та матеріально-технічних ресурсах для укріплення системи ПМД.
6. Підготувати організаційний проект та план реорганізації ПМД.
У подальшому проводиться:
- Створення ЦПМСД як юридичних осіб;
- Формування оптимальної мережі закладів/підрозділів ПМД.
- Впровадження фінансування закладів первинного рівня надання медичної допомоги за коригованим подушним нормативом.
Заключною стадією модернізації мережі закладів охорони здоров’я, що надають ПМД є:
1. Завершення формування матеріально-технічної бази ЦПМСД у відповідності до табелів оснащення.
2. Впровадження договірних відносин між ЦПМСД та головними розпорядниками коштів.
3. Впровадження механізму реалізації права пацієнтів вільно обирати лікаря ПМД та/або змінювати його у порядку визначеному законодавством.
4. Впровадження механізмів забезпечення організації доступу пацієнтів до спеціалізованої допомоги шляхом направлення лікаря ПМД у порядку, встановленому законодавством.
5. Створення раціонального медичного маршруту пацієнта для надання медичної допомоги на інших рівнях.
6. Запровадження системи індикаторів якості медичних послуг, що надаються на первинному рівні медичної допомоги.
V. Рекомендації щодо структурної одиниці мережі, яка надає первинну медичну допомогу та її модернізації
1. Кількість лікарів терапевтів, педіатрів та інших спеціальностей що підлягають перепідготовці зі спеціальності Загальна практика-сімейна медицина (далі – ЗП-СМ) та видатки на перепідготовку.
2. Кількість молодших спеціалістів з медичною освітою, що підлягають перепідготовці зі спеціальності ЗП-СМ та видатки на перепідготовку.
3. Оснащення адміністративної частини/управління та господарської частини обладнанням та інвентарем і видатки необхідні на їх придбання, зокрема щодо:
- оснащення комп’ютерною технікою та спеціалізованим програмним забезпеченням зокрема щодо створення та функціонування електронного реєстру пацієнтів;
- створення та розвитку матеріально-технічної бази для безперервного професійного розвитку.
4. Кількість підрозділів лікувально-профілактичної служби (амбулаторій, медичних пунктів), у яких передбачається здійснити ремонт/реконструкцію та необхідні для цього кошти.
5. Кількість підрозділів лікувально-профілактичної служби (амбулаторій), яку передбачається створити, у тому числі структурних і відокремлених структурних підрозділів, та кошти необхідні для придбання приміщень або ремонту/реконструкції чи будівництва.
6. Стан оснащеності підрозділів лікувально-профілактичної служби (амбулаторій, медичних пунктів), якого передбачається досягти (% амбулаторій, оснащених відповідно до табеля оснащення) та потреба у дооснащенні у натуральному (кількість) та грошовому еквіваленті, зокрема:
- медичне обладнання, вироби медичного призначення;
- комп’ютери та спеціалізоване програмне забезпечення;
- засоби зв’язку.
| Директор Департаменту реформ та розвитку медичної допомоги |
М. Хобзей |
Додаток до методичних
рекомендацій стосовно модернізації
мережі закладів охорони здоров’я,
що надають первинну медичну допомоги
Перелік наказів МОЗ, які необхідно використовувати при модернізації мережі закладів, що надають первинну медичну допомогу
1. Від 20 травня 2011 року № 304 «Про затвердження Тимчасових методичних рекомендацій з визначення обсягів фінансування закладів охорони здоров’я за видами надання медичної допомоги у пілотних регіонах».
2. Від 08 червня 2011 року № 346 «Про затвердження Тимчасових методичних рекомендацій щодо запровадження програмно-цільового методу складання та виконання місцевих бюджетів в системі охорони здоров’я у пілотних регіонах».
3. Від 29 червня 2011 року № 384 «Про затвердження Примірного статуту Центру первинної медико-санітарної допомоги».
5. Від 11 березня 2011 року № 141* «Про затвердження Методичних рекомендацій «Уніфікована методика розробки індикаторів якості медичної допомоги».
6. Від 04 листопада 2011 року № 756* «Про Порядок вибору лікаря, що надає первинну медичну допомогу».
7. Від 05 жовтня 2011 року № 646* «Про затвердження нормативно-правових актів Міністерства охорони здоров’я України щодо реалізації Закону України «Про порядок проведення реформування системи охорони здоров’я у Вінницькій, Дніпропетровській, Донецькій областях та місті Києві (Порядок планування та прогнозування розвитку мережі комунальних закладів охорони здоров’я у пілотних регіонах; Порядок медичного обслуговування громадян центрами первинної медичної (медико-санітарної) допомоги; Порядок організації медичного обслуговування та направлення пацієнтів до закладів охорони здоров’я, що надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу; Порядок розміщення та розрахунок кількості бригад швидкої медичної допомоги».
8. Від 02 листопада 2011 року № 743* «Про затвердження Індикаторів якості медичної допомоги» (зареєстрований Міністерством юстиції 22 листопада 2011 року № 1328/20066).
9. Від 23 лютого 2012 року № 131 «Про затвердження Примірного положення про центр первинної медичної (медико-санітарної) допомоги та примірних положень про його підрозділи».
10. Від 23 лютого 2012 року № 129 «Про затвердження Примірних штатних нормативів центру первинної медичної (медико-санітарної) допомоги».
11. Від 23 лютого 2012 року № 132 «Про затвердження Примірного табеля оснащення лікувально-профілактичних підрозділів закладів охорони здоров’я, що надають первинну медичну (медико-санітарну) допомогу».
ПРИМІТКА
*зазначені накази призначені для застосування у Вінницькій, Дніпропетровській, Донецькій областях та місті Києві (пілотних регіонах), однак можуть застосовуватись як орієнтир для опрацювання та затвердження тимчасових місцевих нормативних документів.
| Директор Департаменту реформ та розвитку медичної допомоги |
М. Хобзей |
МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
МОДЕРНІЗАЦІЯ МЕРЕЖІ ЗАКЛАДІВ ОХОРОНИ ЗДОРОВ’Я, ЩО НАДАЮТЬ ПЕРВИННУ МЕДИЧНУ ДОПОМОГУ
(методичні рекомендації)
ВСТУП
Програмою економічних реформ на 2010-2014 роки «Заможне суспільство, конкурентоспроможна економіка, ефективна держава» передбачено, що для підвищення доступності медичної допомоги населенню необхідно провести реформування галузі шляхом чіткого структурного розмежування первинного, вторинного і третинного рівнів медичної допомоги та створення центрів первинної медичної (медико-санітарної) допомоги, госпітальних округів, високоспеціалізованих центрів, університетських клінік та їхнього ресурсного забезпечення; подальшого розвитку інституту сімейної медицини на основі зміцнення ролі первинної медичної допомоги.
Сучасною законодавчою базою визначено, що первинна медична допомога (далі — ПМД)— медична допомога, що надається в амбулаторних умовах або за місцем проживання (перебування) пацієнта лікарем загальної практики – сімейним лікарем і передбачає надання консультації, проведення діагностики та лікування найбільш поширених хвороб, травм, отруєнь, патологічних, фізіологічних (під час вагітності) станів, здійснення профілактичних заходів; направлення відповідно до медичних показань пацієнта, який не потребує екстреної медичної допомоги, для надання йому вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги; надання невідкладної медичної допомоги в разі гострого розладу фізичного чи психічного здоров’я пацієнта, який не потребує екстреної, вторинної (спеціалізованої) або третинної (високоспеціалізованої) медичної допомоги (ст. 35-1 розділу V Закону України «Про внесення змін до Основ законодавства України про охорону здоров’я щодо удосконалення надання медичної допомоги» від 7 липня 2011 р. № 3611-VI; далі — Закон № 3611-УІ).
Лікуючим лікарем з надання ПМД пацієнтові є лікар загальної практики – сімейний лікар центру первинної медичної (медико-санітарної) допомоги або лікар загальної практики – сімейний лікар, що провадить господарську діяльність з медичної практики як фізична особа – підприємець та може перебувати у цивільно-правових відносинах із таким центром.
Лікуючий лікар з надання ПМД обирається пацієнтом у порядку, встановленому центральним органом виконавчої влади у сфері охорони здоров’я (ст. 35-1 розділу V Закону № 3611-VІ).
Прикінцевими положеннями Закону №3611-УІ визначено, що до 31 грудня 2019 р. ПМД надають лікарі загальної практики – сімейні лікарі (далі — лікарі ЗП-СЛ) та інші медичні працівники, які працюють під керівництвом таких лікарів, а також лікарі-терапевти дільничні, лікарі-педіатри дільничні та інші медичні працівники, які працюють під керівництвом лікарів-терапевтів дільничних і лікарів-педіатрів дільничних.
Впровадження надання ПМД на засадах сімейної медицини в Україні триває вже понад півтора десятиріччя. Відбувається дооснащення медичних закладів обладнанням та автотранспортом, а також навчання сімейних лікарів.
Підставою для проведення модернізації мережі закладів охорони здоров’я, що надають ПМД є нинішній стан справ у сфері – це низька якість медичних послуг та нерівний доступ до медичних послуг.
До числа основних цілей модернізації мережі закладів охорони здоров’я, що надають ПМД належать :
- забезпечення рівного і справедливого доступу наших громадян до медичного обслуговування, яке має бути високої якості і відповідати потребам суспільства;
- поліпшення здоров’я населення;
- підвищення ефективності використання ресурсів галузі охорони здоров’я;
- впровадження мотивації медичних працівників до ефективної праці.
Враховуючи соціальне значення модернізації охорони здоров’я, визначені найважливіші принципи її проведення:
- при трансформації медичних установ має бути збережено або збільшено рівень доходів працівників, що беруть участь у наданні ТТМД;
- жоден із реально функціонуючих закладів охорони здоров’я медичних установ не має бути закритим, допустима лише реорганізація та/або перепрофілювання з урахуванням потреб населення ;
- медичний та допоміжний персонал повинен бути забезпечений робочими місцями.
- Методичні рекомендації розроблено для керівних працівників місцевих органів влади та органів управління охорони здоров’я, керівних працівників лікарень, що мають у своєму складі підрозділи з надання ПМД, поліклінік та центрів первинної медичної (медико-санітарної) допомоги.
Завдання модернізацій охорони здоров’я
Цілі проекту Модернізації охорони здоров’я визначені у Програмі реформ Президента України. Модернізація галузі передбачає вирішення таких завдань:
1. Поліпшення якості медичних послуг – це, насамперед, створення ефективної системи екстреної медичної допомоги, формування розвиненої системи сімейної медицини та багатопрофільних лікарень інтенсивної допомоги. Найважливішим елементом процесу модернізації охорони здоров’я є зміна системи оплати медпрацівників – перехід на постійну та змінну частини оплати праці, коли обсяг заробітної плати залежить від обсягу та складності та якості медичної допомоги.
2. Збільшення доступності медичних послуг, за рахунок розмежування медичної допомоги за її видами та формування мережі лікувально – профілактичних підрозділів ПМД наближених до місць проживання населення .
3. Підвищення ефективності використання ресурсів.
4. Створення умов для регулярного проходження медичних профілактичних оглядів громадянами та диспансеризації.
Завданнями оптимізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу є:
- проведення чіткого розмежування первинної та вторинної медичної допомоги;
- створення Центрів первинної медико-санітарної допомоги з мережею лікувально – профілактичних підрозділів;
- розділення функцій швидкої та невідкладної медичної допомоги і часткова передача невідкладної допомоги як функції на первинний рівень (з 8:00 до 20:00);
- створення умов для збереження і розвитку кадрового і матеріального потенціалу закладів охорони здоров’я;
- поліпшення системи моніторингу і контролю за результатами діяльності ТТМД з боку місцевих органів влади, у веденні яких вони знаходяться;
- підвищення якості надання медичної допомоги і ефективності використання бюджетних асигнувань на охорону здоров’я за рахунок економії бюджетних коштів, внаслідок усунення дублювання медичної допомоги.
Складові модернізації мережі закладів охорони здоров’я, що надають первинну медичну допомогу:
- забезпечення формування центрів ПМСД у сільській місцевості і у містах.
- забезпечення належної та рівної територіальної доступності ТТМД для населення шляхом формування мережі лікувально-профілактичних підрозділів ЦПМСД у містах і сільській місцевості;
- кадрове забезпечення центрів ПМСД;
- планомірне впровадження надання ПМД на засадах сімейної медицини,
- забезпечення закладів/підрозділів ПМД необхідними приміщеннями, автотранспортом, обладнанням; засобами медичного призначення;
- запровадження системи фінансування ПМД з розрахунку на одного жителя на договірній основі;
- створення реєстру пацієнтів центрів ПМСД;
- забезпечення вільного вибору населенням лікаря, що надає ПМД;
- запровадження системи обґрунтованого скерування пацієнтів на вищі рівні медичної допомоги сімейним лікарем;
- запровадження стаціонарозамінних форм лікування пацієнтів;
Загальні етапи модернізації мережі закладів ПМСД
Модернізація мережі закладів ПМД проводиться поетапно.
І. На першому етапі оптимізації необхідно:
1.1. Проведення ретельного аналізу:
- демографічних показників території обслуговування (чисельність, щільність розселення, віково-статева структура населення);
- стану здоров’я населення території обслуговування (показники народжуваності, захворюваності, поширеності, смертності та інвалідності);
- потреб прикріпленого населення в ПМД;
- ресурсного (кадрового, фінансового, матеріально-технічного) забезпечення та організаційно-функціональної структури первинної ланки охорони здоров’я відповідної адміністративної території;
- порядку надання спеціалізованої медичної допомоги у закладах охорони здоров’я відповідної адміністративної території (самостійне звернення, кероване направлення лікарем ПМД, наявність регламентованого переліку показань для направлення хворого на консультування та лікування до лікарів – спеціалістів);
- розподілу обсягів надання медичної допомоги між лікарями ПМД та лікарями – спеціалістами;
- обґрунтованості звернення хворих до лікарів-спеціалістів;
- основних показників діяльності закладів охорони здоров’я відповідної адміністративної території (кількість відвідувань, у тому числі до лікарів «вузьких» спеціальностей, рівень госпіталізації, показники лікування хворих в умовах цілодобових, денних стаціонарів та стаціонарах вдома, ліжко – днів перебування хворого у стаціонарах, проведених операцій, у тому числі у рамках хірургії «одного дня», кількість викликів швидкої медичної допомоги, тощо).
1.2. Оцінка можливостей та порядку взаємодії закладів ТТМД із закладами спеціалізованої медичної допомоги та медико-соціальної допомоги на території обслуговування.
1.3. Вивчення позиції та готовності медичних працівників до структурно-функціональної реорганізації системи медичного обслуговування населення відповідної адміністративної території на принципах розмежування первинного та вторинного рівнів надання медичної допомоги.
1.4. Вивчення позиції населення щодо зміни порядку надання медичної допомоги з подальшим формуванням позитивного ставлення до цих системних перетворень шляхом проведення відповідної роз’яснювальної роботи з залученням засобів масової інформації.
1.5. Визначення реальних потреб у кадрових (насамперед у лікарях ТТМД та молодших спеціалістах з медичною освітою), фінансових та матеріально-технічних ресурсах для укріплення системи ТТМД.
1.6. Підготовка організаційного проекту та плану реорганізації ПМД.
ІІ. На другому етапі:
2.1. Створення Центрів ПМСД як юридичних осіб;
2.2. Визначення амбулаторій і ФАП/ФП структурними підрозділами цпмсд;
2.3. Формування оптимальної мережі закладів/підрозділів ПМД (з вирішенням питання щодо реорганізації у амбулаторії ФАПів (ФПів), що обслуговують понад 1000 населення, дільничних лікарень у амбулаторії (з можливою передачею стаціонарів дільничних лікарень до соціальної служби та організації на їх базі територіальних центрів соціальної допомоги) тощо.
2.4. Впровадження фінансування закладів первинного рівня надання медичної допомоги за корегованим подушним нормативом;
IV. На третьому етапі:
3.1. Завершення формування матеріально-технічної бази закладів/підрозділів ПМД у відповідності до табелів оснащення;
3.2. Впровадження договірних відносин між закладами первинного рівня (Центрами первинної медико-санітарної допомоги) та головними розпорядниками коштів;
3.3. Впровадження механізму реалізації права пацієнтів вільно обирати лікаря ПМД або у визначеному порядку його змінювати;
3.4. Впровадження механізмів забезпечення організації доступу пацієнтів до спеціалізованої допомоги через направлення лікаря ПМД за винятком випадків, що потребують подання екстреної спеціалізованої медичної допомоги та інших визначених Законом випадків.
3.5. Створення раціонального медичного маршруту пацієнта для надання медичної допомоги на інших рівнях.
3.6. Запровадження системи індикаторів якості медичних послуг, що надаються на первинному рівні медичної допомоги.
Центри ПМСД
Центри ПМСД (далі — ЦПМСД) є закладами охорони здоров’я, що забезпечують надання первинної медичної (медико-санітарної) допомоги населенню.
ЦПМСД у сільській місцевості створюються за рішенням районних рад у кожній адміністративно-територіальній одиниці шляхом реорганізації центральної районної лікарні та виділення підрозділів з надання ПМД і відповідної частини адміністративно-управлінських і господарських підрозділів з наданням статусу юридичної особи ЦПМСД та приєднання мережі амбулаторій, зокрема сільських лікарських амбулаторій та амбулаторій загальної практики-сімейної медицини, МП, зокрема фельдшерсько-акушерських пунктів, фельдшерських пунктів, після прийняття відповідного рішення органами, у підпорядкуванні яких ці амбулаторії та МП перебувають.
У разі якщо на території, де проживає прикріплене до амбулаторії населення, розташовані МП, такі МП мають статус структурних підрозділів амбулаторії. У випадках, якщо МП обслуговує понад 1000 осіб населення, такий МП може бути реорганізованим в амбулаторію за наявності позитивної динаміки населення.
Амбулаторії можуть обслуговувати декілька населених пунктів та забезпечують вимогу охоплення всього населення.
В амбулаторіях створюються умови для продовження функціонування існуючих стоматологічних кабінетів, що мають увійти до складу закладів/підрозділів з надання стоматологічної допомоги населенню району.
В амбулаторіях створюються умови для продовження функціонування існуючих атестованих лабораторій, що мають увійти як структурні підрозділи до складу лікарень або поліклінік.
ЦПМСД у сільській місцевості як правило охоплюють обслуговуванням населення однієї адміністративно-територіальної одиниці. Може створюватись один ЦПМСД для міста обласного значення та прилеглого сільського району.
ЦПМСД у містах обласного значення створюються за рішенням міських рад шляхом реорганізації частини закладів, що надають амбулаторно-поліклінічну допомогу, виділення з їх структури підрозділів з надання ПМД і відповідної частини адміністративно-управлінських і господарських підрозділів з наданням статусу юридичної особи, реорганізації решти закладів, що надають амбулаторно – поліклінічну допомогу, виділення з структури підрозділів з надання ПМД і відповідної частини адміністративно-управлінських підрозділів та їх приєднання до утворених ЦПМСД. В умовах обмеженості ресурсів, що не дозволяють в містах створити мережу самостійних амбулаторій, забезпечується децентралізація їх функціонування: наявність окремого входу, реєстратури, приміщення для забору біологічного матеріалу (крові, сечі) з доставкою медичним персоналом амбулаторії в лабораторію установи, що надає спеціалізовану допомогу
До функції Центру входить: укладання договорів із замовником на надання первинної медичної допомоги, планування, координація діяльності лікувально-профілактичних підрозділів що входять до складу Центру, забезпечення якості медичної допомоги, облік та звітність, фінансовий менеджмент, визначення і розподіл стимулюючих виплат для працівників.
ЦПМСД у містах обласного значення створюються на кожне місто з населенням до 100 тисяч жителів. У містах обласного значення з населенням до 50 тисяч можуть створюватися ЦПМСД, які обслуговують населення міста і найближчого сільського району. У містах обласного значення з населенням понад 100 тисяч ЦПМСД створюються на кожні 100-150 тисяч населення.
Амбулаторії зі статусом відокремлених структурних підрозділів у містах створюються з метою забезпечення рівної територіальної доступності ПМСД для населення у мікрорайонах, віддалених поселеннях для надання лікарської ПМД населенню за їх місцем проживання (перебування). В амбулаторіях у містах працюють від 1-го до декількох лікарів залежно від характеру забудови.
В амбулаторіях створюються умови для продовження функціонування існуючих стоматологічних кабінетів, що мають увійти до складу закладів/підрозділів з надання стоматологічної допомоги населенню.
В амбулаторіях створюються умови для продовження функціонування існуючих атестованих лабораторій, що мають увійти як структурні підрозділи до складу лікарень або поліклінік.
Доцільно передбачати виділення приміщень для організації амбулаторій на першому поверсі в новобудовах.
Структура ЦПМСД складається з:
а) адміністративної частини/управління та господарської частини;
б) лікувально-профілактичної служби.
Лікувально-профілактична служба складається з амбулаторій, які мають статус структурних або відокремлених структурних підрозділів ЦПМСД. Статус відокремлених структурних підрозділів ЦПМСД мають амбулаторії, розташовані за іншою адресою ніж адміністративна частина ЦПМСД. Такі підрозділи мають свій штамп і печатку.
У сільській місцевості та в окремих випадках у містах до структури ЦПМСД можуть входити медичні пункти з надання долікарської допомоги, фельдшерсько-акушерські/фельдшерські пункти (далі — ФАП/ФП). ФАП/ФП функціонують у складі амбулаторіїй. .
З метою збільшення доступності ПМСД для населення віддалених від місця розташування амбулаторій та ФАП/ФП населених пунктів за ініціативою органу місцевого самоврядування, керівництва підприємства, установи або організації за погодженням з головним лікарем можуть організовуватись медичні пункти тимчасового базування.
Обласні тренінгові центри з безперервної підготовки медичних працівників ПМСД
З метою забезпечення безперервної професійної підготовки медичних працівників первинної ланки створюється обласний тренінговий або навчально – практичний центр. Раціональним є створення такого центру на базі зразкової амбулаторії. В даному центрі за графіком проводяться короткотривалі практичні заняття (тренінги) для лікарів та медичних сестер первинної ланки у відповідності до визначених ними проблемних питань та компетенцій. Даними тренінгами мають бути охоплені всі медичні працівники первинної ланки медичної допомоги. За можливості навчально-практичні центри створюються також у районних центрах та містах обласного підпорядкування. Завданням таких центрів є сприяння організації проведення короткотривалих тематичних курсів для медичних працівників ЦПМСД без відриву від виробництва шляхом надання приміщень та матеріально-технічних засобів, необхідних для здійснення навчального процесу навчальним закладом або організації дистанційних форм навчання.
Організація надання ПМД сільському населенню.
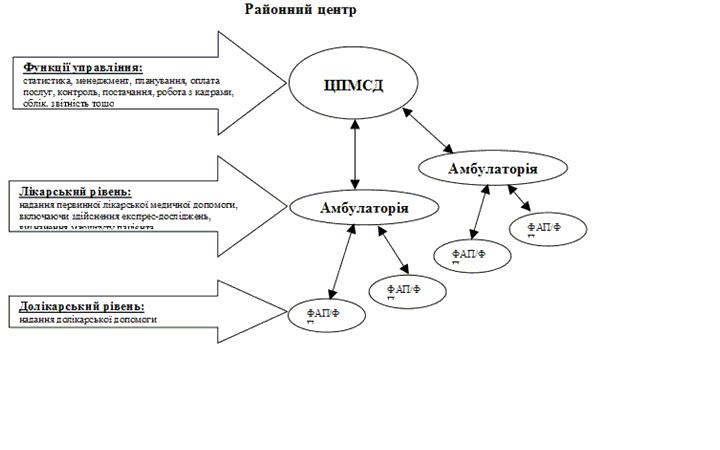 Рис. 1. Типова організація первинної медико-санітарної допомоги в сільській місцевості
Рис. 1. Типова організація первинної медико-санітарної допомоги в сільській місцевості
Особливостями організації ПМД у сільській місцевості є:
а) наявність дворівневості (долікарський і лікарський рівні);
б) значне число амбулаторій, у яких працює 1 лікар (моно-практика).
Медичні працівники ФАП/ФП (долікарський рівень) працюють під
керівництвом лікаря амбулаторії, до якого прикріплене населення, що обслуговується ФАПом/ФП. У ФАП/ФП надається медична допомога при зверненні пацієнта та профілактична робота. За необхідності огляду пацієнта лікарем здійснюється запис його на прийом до лікаря. Огляд пацієнтів лікарем проводиться при плановому відвідуванні лікарем ФАП/ФП або у амбулаторії. У разі необхідності у екстреній медичній допомозі здійснюється виклик бригади швидкої медичної допомоги, у такому випадку медичний працівник ФАП/ФП не має права покинути пацієнта до прибуття бригади ТТТМД.
Лікарі ЦПМСД надають медичну допомогу населенню як в амбулаторії, так і шляхом планових виїздів до ФАПів, медичних пунктів, що організовані відповідно до наказу МОЗ України від 23.02.2012 № 131 «Про затвердження Примірного положення про центр первинної медичної (медико-санітарної) допомоги та примірних положень про його підрозділи» (http://www.moz.gov.ua/ua/portal/dn 20120223 131.html)
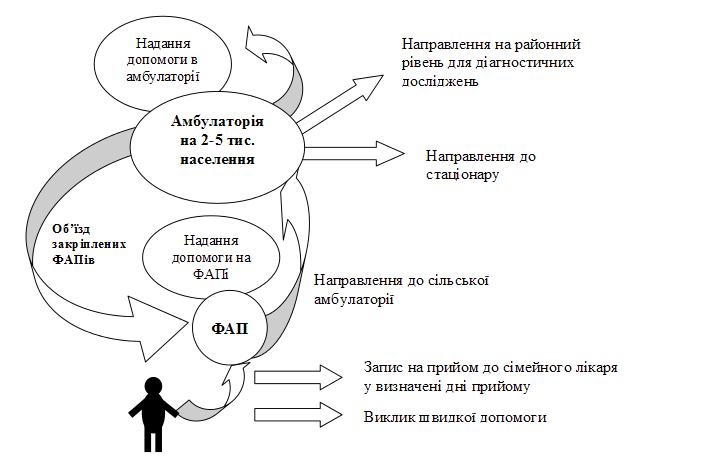
За результатами прийому пацієнтів вони, відповідно до стану здоров’я пацієнтів, призначають лікування , включаючи стаціонарозамінні форми, або скеровують на вищі рівні надання медичної допомоги (рис. 2). До 25-30% обсягу роботи сімейного лікаря мають складати профілактичні заходи.
Рис. 2. Схема роботи з пацієнтом на первинному рівні надання медичної допомоги в сільській місцевості
Особливості організації надання первинної медичної допомоги міському населенню описані у методичних рекомендаціях МОЗ України «Модель надання первинної медичної допомоги міському населенню», затверджених 23.02.2012 року.
У амбулаторіях розташованих у містах і у сільській місцевості мають бути наявні кабінети та оснащення відповідно до наказу МОЗ України від 23.02.2012 № 132 «Про затвердження Примірного табеля оснащення лікувально-профілактичних підрозділів закладів охорони здоров’я, що надають первинну медичну (медико-санітарну) допомогу» (http://www.moz.gov.ua/ua/portal/dn_20120223_132.html)
Організація надання невідкладної медичної допомоги у центрі первинної медико-санітарної допомоги у сільській місцевості і у містах описана у відповідних методичних рекомендаціях МОЗ України, затверджених 29.03.2012 року.
Алгоритм дій з модернізації ПМСД
Системний (проектний), прозорий підхід до модернізації системи охорони здоров’я забезпечується наступним.
Наявність:
- Відповідної структури, яка мала б повноваження приймати рішення – Керуючий комітет чи робоча група ОДА з реформування системи охорони здоров’я;
- експертної групи (провідні експерти сфери охорони здоров’я, науковці, органи державної влади та місцеве самоврядування, представники громад);
- робочої групи, яка виїздить на місця, працює з різними зацікавленими сторонами, контролює, проводить аудит тощо, консультантів проекту.
- затвердження Плану-графіку модернізації ПМД;
- розробка паспортів модернізації медичних закладів, на основі такого паспорту проводити усі зміни у структурі та функції медичного закладу; робочою групою (Керуючим комітетом):
- прийняття рішення щодо створення ЦПМСД;
- затвердження паспортів модернізації ЦПМСД;
- заходів для створення ЦПМСД.
Відповідно до затверджених заходів міськими і районними радами здійснюється:
- оприлюднення проектів рішення сесії відповідної ради згідно з Законом України „Про доступ до публічної інформації” (не пізніше, ніж за 20 робочих днів до дати їх розгляду);
- прийняття рішень сесій місцевих рад одночасно про:
- створення ЦПМСД, як юридичних осіб, зі структурними підрозділами:
- ЛА ЗПСМ – у містах;
- ЛА ЗПСМ та ФАП, ФП, МП – в районах;
- затвердження структури ЦПМСД;
- затвердження Статуту;
- призначення керівників ЦПМСД на контрактній основі;
- передача майна (рухомого та нерухомого) створеним ЦПМСД;
- проведення розрахунків в коштах на виплату компенсацій заробітної плати немедичним працівникам, які будуть вивільнені (з досвіду це мало місце при реорганізації дільничних лікарень);
- консультації з професійними спілками щодо дотримання прав працівників при реорганізації закладів;
- надання в оренду приміщень на базі ЦПМСД (їх структурних підрозділів) для розміщення пунктів базування виїзних бригад екстреної медичної допомоги, продовження функціонування стоматологічних кабінетів та підрозділів атестованих лабораторій вартістю 1 грн;
- призначені керівники центрів ПМСД здійснюють заходи щодо:
- державної реєстрації юридичної особи; виготовлення штампів, печаток;
- реєстрації ЦПМСД в усіх фондах, органах податкової служби тощо;
- відкриття рахунків в органах державного казначейства України;
- оформлення ліцензій та дозвільних документів;
- розробки та подання на затвердження штатного розпису ЦПМСД головному розпоряднику коштів (РДА, міськвиконкоми, органи охорони здоров’я);
- положень, посадових інструкцій тощо;
- прийняття працівників в центр ПМСД за переведенням з відповідних лікувально-профілактичних закладів;
- приведення у відповідність кадрової документації, внесення відповідних записів до трудових книжок працівників згідно з нормою трудового Законодавства України;
- Важливими є питання інформаційно-роз’яснювальної роботи з населенням області, медичними працівниками, депутатами, представниками громадських організацій щодо проведення заходів з реформування, які повинні випереджати безпосереднє здійснення заходів з модернізації медичної галузі.
Критерії модернізації
1. Кількість та %
1.1. Створених Центрів ПМСД у відповідності до плану;
– створених амбулаторій у відповідності до плану;
1.2. Населення, що охоплено наданням ПМД лікарями загальної практики-сімейними лікарями;
1.3. ЦПМСД у яких усі лікарські посади (крім лікарських посад адміністративної частини) зайняті лікарями загальної практики-сімейними лікарями;
1.4. Центрів ПМСД з якими укладені договори на надання ПМД;
1.5. Центрів ПМСД до прицівників яких затосовані місцеві стимули до закріплення кадрів ПМД та ефективної праці працівників ПМД;
1.6. Медичних працівників ЦПМСД що отримали професійну підготовку впродовж року;
2. Кількість та % закладів/підрозділів ПМД, які:
2.1. Оснащені обладнанням та виробами медичного призначення відповідно до табеля оснащення;
2.2. Оснащенні автотранспортом відповідно до табеля оснащення;
2.3. Оснащені засобами звязку відповідно до табеля оснащення;
2.4. Мають набір приміщень відповідно до табеля оснащення, що відповідають санітарним нормам;
2.5. Мають штатний розклад відповідно до нармативів;
2.6. Кількість і % ЦПМСД у яких середнє навантаження на 1-го лікаря ПМД становить не більше 1800 сільського населення і 2250 міського населення;
2.7. Кількість і % ЦПМСД у яких середнє навантаження на 1-го молодшого спеціалісті з медичною освітою, що надає ПМД становить становить не більше 900 сільського населення і 1125 міського населення;
2.8. кількість і % ЦПМСД де створений комп’ютеризований реєстр пацієнтів
2.9. Кількість і % ЦПМСД де на усіх робочих місцях:
- статистиків
- економістів та бухгалтерів;
- лікарів ПМД;
- встановлені АРМи (автоматизовані робочі місця)
- 3.0. % працівників ЦПМСД за категоріями: керівний склад лікарі, молодші спеціалісти з медичною освітою, забезпечених житлом.
4. Здійснюється моніторинг громадської думки щодо модернізації ПМД;
5. Затверджено та виконується план інформаційно-розяснювальних заходів щодо модернізації закладів ПМД.
Перелік наказів МОЗ які необхідно використовувати в ході модернізації ПМСД
1. Від 20.05.2011 № 304 «Про затвердження Тимчасових методичних рекомендацій з визначення обсягів фінансування закладів охорони здоров’я за видами надання медичної допомоги у пілотних регіонах»
2. Від 08.06.2011 №346 «Про затвердження Тимчасових методичних рекомендацій щодо запровадження програмно-цільового методу складання та виконання місцевих бюджетів в системі охорони здоров’я у пілотних регіонах»
3. Від 29.06.2011 № 384 «Про затвердження Примірного статуту Центру первинної медико-санітарної допомоги».
4. Від 15.07.2011 №420 «Про затвердження Методичних рекомендацій щодо розрахунку потреби населення у медичній допомозі»
5. Від 11.03.2011 № 141* «Про затвердження Методичних рекомендацій «Уніфікована методика розробки індикаторів якості медичної допомоги».
6. Від 04.11.2011 № 756* Про Порядок вибору лікаря, що надає первинну медичну допомогу
7. Від 05.10.2011 №646* «Про затвердження нормативно-правових актів Міністерства охорони здоров’я України щодо реалізації Закону України «Про порядок проведення реформування системи охорони здоров’я у Вінницькій, Дніпропетровській, Донецькій областях та місті Києві (Порядок планування та прогнозування розвитку мережі комунальних закладів охорони здоров’я у пілотних регіонах; Порядок медичного обслуговування громадян центрами первинної медичної (медико-санітарної) допомоги; Порядок організації медичного обслуговування та направлення пацієнтів до закладів охорони здоров’я, що надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу; Порядок розміщення та розрахунок кількості бригад швидкої медичної допомоги».
8. Від 02.11.2011 № 743* «Про затвердження Індикаторів якості медичної допомоги» (зареєстрований Міністерством юстиції 22.11.2011 за № 1328/20066)
9. Від 23.02.2012 № 131 «Про затвердження Примірного положення про центр первинної медичної (медико-санітарної) допомоги та примірних положень про його підрозділи»
10. Від 23.02.2012 № 129 «Про затвердження Примірних штатних нормативів центру первинної медичної (медико-санітарної) допомоги»
11. Від 23.02.2012 № 132 «Про затвердження Примірного табеля оснащення лікувально-профілактичних підрозділів закладів охорони здоров’я, що надають первинну медичну (медико-санітарну) допомогу»
* зазначені накази призначені для застосування у Вінницькій, Дніпропетровській, Донецькій областях та місті Києві (пілотних регіонах), однак можуть застосовуватись як орієнтир для опрацювання та затвердження тимчасових місцевих нормативних документів.
Рекомендована література
1. Запобіжна госпіталізація в практиці лікаря-педіатра / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; уклад.: Г. О. Слабкий, О. Б. Олексюк, М. Г. Телешевська [та ін.]. – К., 2010.
2. Методичні рекомендації щодо планування видатків та використання бюджетних коштів для надання медичної допомоги закладами охорони здоров’я / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; уклад.: Г. О. Слабкий, Ю. Б. Ященко, М. В. Шевченко [та ін.]. – К., 2010.-29 с.
3. Модель наступності медичної допомоги сільському населенню в умовах впровадження сімейної медицини : метод, рекомендації / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; уклад.:В. Л. Весельський, В. Г. Слабкий, Ю. Б. Ященко [та ін.]. – К., 2010. – 19 с.
4. Науково обґрунтовані підходи до кваліфікаційної характеристики лікаря загальної практики – сімейного лікаря з позиції компетентнісного підходу : метод, рекомендації / НМАПО ім. П. Л. Шупика, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; уклад. : Л. Ф. Матюха, Н. Г. Гойда, В. Г. Слабкий, М. В. Олійник. – К., 2010. – 27 с.
5. Оптимізація первинної медико-санітарної допомоги населенню України : метод, рекомендації / ДУ «Укр. ін-т стратегічних досліджень МОЗ України», НМАПО ім. П. Л. Шупика; уклад. : Н. Г. Гойда, Л. Ф. Матюха, В. Г. Слабкий, Л. В. Полікова. – К., 2010. – 25 с.
6. Порядок направлення пацієнтів до закладів охорони здоров’я різних рівнів надання медичної допомоги/ МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; Г. О. Слабкий, В.П.Лисак, Ю.Б.Ященко [та ін.]. -К., 2010- 24 с.
7. Скринінгові дослідження в практиці сімейного лікаря: виявлення захворювань щитовидної залози та глаукоми / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
8. Скринінгові дослідження в практиці сімейного лікаря: виявлення раку молочної залози та раку прямої кишки / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
9. Скринінгові дослідження в практиці сімейного лікаря: виявлення ураження коронарних артерій та ураження судин мозку / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
11. Скринінгові дослідження в практиці сімейного лікаря: обстеження на виявлення цукрового діабету та анемії / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
12. Скринінгові дослідження в практиці сімейного лікаря: обстеження на виявлення раку передміхурової залози та гепатиту В / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
13. Скринінгові дослідження в практиці сімейного лікаря: обстеження на схильність до самогубства та виявлення депресії / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
14. Скринінгові дослідження в практиці сімейного лікаря: обстеження на виявлення раку легень та туберкульозу / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
13. Скринінгові дослідження в практиці сімейного лікаря: скинінг на виявлення гіпертонії / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; за ред. Г. О. Слабкого. – К., 2010.
15. Функціонально-організаційна модель профілактики порушень психіки і поведінки у сільського населення та надання медичної допомоги пацієнтам при впровадженні сімейної медицини : метод, рекомендації / МОЗ України, ДУ «Укр. ін-т стратегічних досліджень МОЗ України»; уклад. : Ю. Б. Ященко, Н. П. Кризина, С. М. Загородній [та ін.]. – К., 2010. – 17
16. Оцінка ефективності організації та надання первинної медико-санітарної допомоги / Л. Ф. Матюха, Н. Г. Гойда, Г. О. Слабкий [та ін.]. – К. : МОЗ, ДУ «УІСД МОЗ України», НМАПО ім. ПЛ. Шупика, Міжнар. наук.-навч. центр інформтехнології та систем НАН України і МОН України, Укр. мед. стомат. академія, 2011. – 47 с.
16. Порядок організації надання медичної допомоги та забезпечення маршрутів пацієнта лікарем загальної практики-сімейним лікарем при різних клінічних станах та захворюваннях : метод, рекомендації / Л. Ф. Матюха, В. М. Лехан, Н. Г. Гойда [та ін.]. -К. : МОЗ, УІСД, 2011.-43 с.
17. Деякі питання організації первинної медико-санітарної допомоги у період реформи / К. О. Надутий. — Управління закладом охорони здоров’я №8 2011 — 23 с.
18. Методичні рекомендації МОЗ України «Модель надання первинної медичної допомоги міському населенню», затверджені 23.02.2012р.
19. Методичні рекомендації МОЗ України «Організація надання невідкладної медичної допомоги у центрі первинної медико-санітарної допомоги» затверджені 29.03.2012 р.
ПЕРЕЛІК УМОВНИХ СКОРОЧЕНЬ
ПМД – первинна медична допомога
ВМД – вторинна медична допомога
ТМД – третинна медична допомога
Лікар ЗП/СМ – лікар загальної практики/сімейної медицини

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим