«Многие жизни можно было бы спасти, увеличив наши усилия по пропаганде здорового образа жизни и устранению таких факторов риска, как табакокурение или отсутствие физической активности. Недопустимо, что каждый год в ЕС мы теряем более 1,2 млн человек преждевременно, когда этого можно избежать путем улучшения профилактики заболеваний и более эффективных вмешательств в области здравоохранения», — отметил Витянис Андрюкайтис (Vytenis Andriukaitis), уполномоченный по вопросам здравоохранения и безопасности пищевых продуктов Европейской комиссии.
Данные из разных стран свидетельствуют, сообщается в отчете, что до 20% расходов на здравоохранение можно перераспределить для лучшего использования. К примеру, оценивая соотношение цены и качества при выборе технологий здравоохранения и лекарственных средств для возмещения их стоимости. Кроме того, некоторые страны (Болгария, Румыния) отличаются высокой частотой такого явления, как потенциально избегаемые госпитализации при хронических заболеваниях (8,5 и 8,6% соответственно), тогда как средняя частота по ЕС-25 составляет 5,5%. Эти страны, а также Польша отличаются и повышенной частотой проведения кесарева сечения, которая за десятилетие до 2016 г. повышалась там опережающими темпами.
Уменьшению затрат, связанных с длительным пребыванием на больничной койке, способствует выполнение малых хирургических вмешательств в режиме дневного стационара (day surgery). Особых успехов в этом направлении достигли страны Северной Европы. Такой подход, в частности, применяют практически при всех операциях по поводу катаракты в Дании, Норвегии, Швеции и Великобритании. То же касается более 70% вмешательств при паховой грыже и 50% тонзилэктомий. Холецистэктомию также все чаще выполняют с помощью лапароскопического доступа и на условиях дневного стационара: 30% в Швеции и более 50% — в Дании. Заинтересованность плательщиков в отказе от ненужных госпитализаций поддерживают ценовой политикой: так, поскольку желаемая цель относительно лечения катаракты уже достигнута, оптимальные тарифы за вмешательство во время госпитализации и на дневном стационаре уже сравнялись (902 евро), тогда как относительно холецистэктомии разница еще существенная: 2214 и 2002 евро соответственно (таблица).
| Хирургическое вмешательство | С госпитализацией | На дневном стационаре |
| Катаракта | 902 | 902 |
| Паховая грыжа | 1424 | 1581 |
| Тонзиллэктомия (дети) | 1146 | 1269 |
| Тонзиллэктомия (взрослые) | 1157 | 1257 |
| Лапароскопическая холецистэктомия | 2002 | 2214 |
После стационарной и амбулаторной медицинской помощи 3-е место по величине затрат на общественное здравоохранение занимают лекарственные средства со среднем показателем по ЕС — 17% (исключая госпитальный рынок). Однако в Болгарии доля лекарственных средств превышает 40%, в Румынии — 30%, Латвии, Литве, Греции, Венгрии, Хорватии и Словакии — 25%.
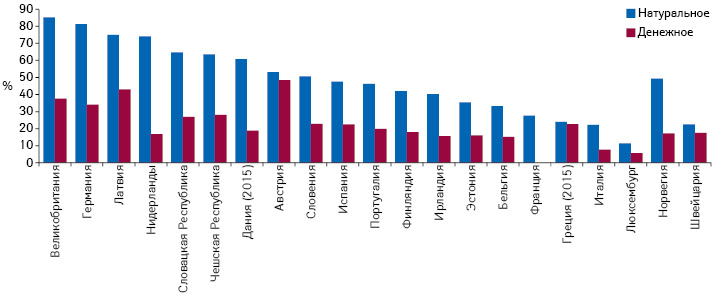
Страны — лидеры по применению генерических лекарственных средств — Нидерланды, Дания и Испания (рис. 1). В Нидерландах конкуренцию с генериками поощряют посредством «политики предпочтения» (preference policy), в соответствии с которой страховщик возмещает стоимость только самого дешевого из генериков (Zuidberg C., 2010). Дания, добившаяся успехов в контроле цен и продвижении генериков, увеличила их присутствие на рынке с 40% в 2007 г. до более 60% в 2015 г. Испания применила ряд мер, ускоряющих выход генериков на рынок и обязательную аптечную замену самыми дешевыми из них (с 2006 г.), их доля на рынке увеличилась с 14% в 2005 г. до 47,5% рынка возмещаемых лекарственных средств в 2016 г.
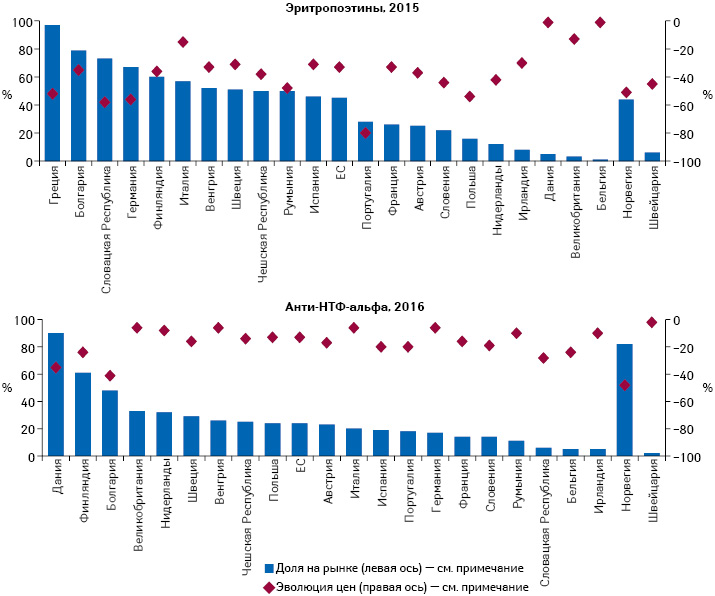
По оценкам, выполненным в 2016 г., биоаналогичные препараты к 2020 г. обеспечат экономию в размере 100 млрд евро для 5 крупнейших стран ЕС (Германия, Франция, Италия, Испания и Великобритания), а также США. При этом уровень экономии (60%), достигаемый за счет биоаналогов, не такой высокий, как в случае с генериками (рис. 2).
Предотвращение чрезмерного применения антибактериальных средств — еще один источник экономии. Первичная помощь аккумулирует около 80–90% всех назначений антибактериальных средств в Европе, преимущественно в связи лечением инфекций дыхательных путей (van der Velden et al., 2013).Однако при том что заболеваемость этой патологией в странах ЕС примерно одинаковая, потребление препаратов данной группы существенно отличается. В 2016 г. средневзвешенный популяционный уровень потребления антибактериальных средств для системного применения составлял 22 установленные суточные дозы (defined daily dose — DDD) на 1000 человек в сутки — от 10 (Нидерланды) до 36 DDD на 1000 человек в сутки (Греция), разница — почти в 3,5 раза. Наблюдаемое различие обусловлено многими факторами, включая культурные, социально-экономические, в том числе влияние фармацевтической отрасли и отношение пациентов (Llor and Bjerrum, 2014).
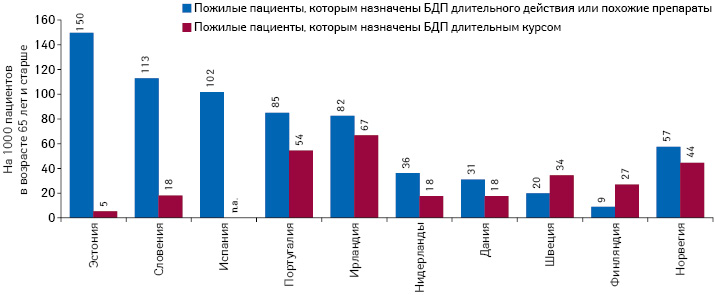
Еще одной общественной проблемой является высокий уровень назначений снотворных средств и анксиолитиков, особенно лицам пожилого возраста. Бензодиазепины и другие подобные лекарственные средства часто назначают при повышенной тревожности и нарушениях сна, несмотря на хорошо известные риски побочных эффектов, в том числе усталость, головокружение и спутанность сознания. Кроме проблем, связанных с длительным применением, обеспокоенность также вызывает назначение бензодиазепинов длительного действия. Препараты этой группы (диазепам, флуразепам, медазепам, клоназепам и т.д.) из-за особенностей фармакокинетики вообще не рекомендуют назначать пациентам пожилого возраста. По имеющимся данным, охватывающим, однако, не все страны, наблюдают большую вариабельность в уровне назначений. Этот показатель,применительно к лицам в возрасте старше 65 лет в Эстонии почти в 17 раз выше, чем в Финляндии. Напротив, в Эстонии в 13 раз реже отмечают назначение бензодиазепинов длительными курсами (рис. 3).
Таким образом, движение по пути более рационального использования ресурсов в здравоохранении — это не только способ повышения качества медицинской помощи, но и перераспределения средств на удовлетворение нереализованных потребностей. Фокусирование на главных проблемных зонах — больницы и лекарственные средства — предоставляет массу возможностей для повышения эффективности и уменьшения лишних затрат.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим