ПОВІДОМЛЕННЯ
про оприлюднення проекту постанови Кабінету Міністрів України «Деякі питання проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області»
Міністерство охорони здоров’я України пропонує для публічного обговорення проект постанови Кабінету Міністрів України «Деякі питання проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області» (далі — проект).
Проект розроблено на виконання постанови пункту 3 розділу IV «Прикінцеві та перехідні положення» Закону України «Про державні фінансові гарантії медичного обслуговування населення» з метою відпрацювання нових механізмів оплати наданих пацієнтам послуг амбулаторно-поліклінічної та стаціонарної вторинної (спеціалізованої) медичної допомоги комунальними закладам охорони здоров’я у Полтавській області.
Проект та пояснювальна записка до проекту оприлюднені шляхом розміщення на офіційному веб-сайті Міністерства охорони здоров’я України в мережі Інтернет.
Пропозиції та зауваження до проекту просимо надсилати до Міністерства охорони здоров’я України протягом місяця у письмовому та/або електронному вигляді за адресою:
Експертна група з питань реформування системи охорони здоров’я Директорату медичних послуг: вул. Грушевського, 7, м. Київ, 01601, тел.: (044) 254-06-52, e-mail: [email protected].
Контактна особа: керівник експертної групи з питань реформування системи охорони здоров’я Директорату медичних послуг Орабіна Тетяна Миколаївна, тел.: (044) 254-06-52.
ПОЯСНЮВАЛЬНА ЗАПИСКА
до проекту постанови Кабінету Міністрів України «Деякі питання проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області»
Мета: відпрацювання нових механізмів оплати наданих пацієнтам послуг амбулаторно-поліклінічної та стаціонарної вторинної (спеціалізованої) медичної допомоги комунальними закладам охорони здоров’я у Полтавській області
1. Підстава розроблення проекту акта
Пункту 3 розділу IV «Прикінцеві та перехідні положення» Закону України «Про державні фінансові гарантії медичного обслуговування населення».
2. Обґрунтування необхідності прийняття акта
Існуюча на сьогодні система фінансування вторинної ланки системи охорони здоров’я не є ефективною. Фінансування закладів охорони здоров’я здійснюється за жорстким постатейним кошторисом на основі застарілих нормативів, розрахованих відповідно до їх існуючої інфраструктури (кількості ліжок, персоналу тощо). Це позбавляє керівників закладів охорони здоров’я управлінської гнучкості та не сприяє мотивації до покращення медичного обслуговування населення.
Згідно із вищевказаним Законом держава гарантує фінансування надання необхідних пацієнтам медичних послуг та лікарських засобів належної якості за рахунок коштів Державного бюджету України за програмою медичних гарантій. Цей Закон закладає новий принцип фінансування медичних послуг в Україні «гроші ходять за пацієнтом», а не за інфраструктурою закладів охорони здоров’я. Відповідно, у разі запровадження фінансування за таким принципом, надавачі медичних послуг отримуватиму оплату залежно від кількості та відповідно до вартості їх надання, згідно із установлених для всієї території України єдиними тарифами.
До 2020 року Закон України «Про державні фінансові гарантії медичного обслуговування населення» передбачає перехід на фінансування медичного обслуговування населення за на рівні всіх видів медичної допомоги шляхом оплати послуг Національною службою здоров’я України за відповідними договорами про медичне обслуговування.
З огляду на загальну мету реформування сектору охорони здоров’я на період до 2020 року, важливо, щоб Національна служба здоров’я України використовувала найкращі сучасні світові практики та доказову базу протягом перехідного періоду 2018–2019 років для розробки, тестування та оцінки різноманітних механізмів укладення договорів про медичне обслуговування населення та оплати послуг.
За даними 2017 року у 56 закладах охорони здоров’я Полтавської області був проведений аналіз витрат на медичне обслуговування в цих закладах відповідно до Методики розрахунку вартості послуги з медичного обслуговування, затвердженої поставою Кабінету Міністрів України від 27 грудня 2017 р. № 1075. Результати аналізу даних щодо втрат, необхідних для лікування одних і тих же випадків різними закладами охорони здоров’я, а також стосовно кількості та структури пролікованих випадків свідчать про те, що фінансування за медичною субвенцією відповідно до кошторисів:
- абсолютно не враховує кількість пацієнтів, яким надана медична допомога кожним закладом;
- у стаціонарних умовах лікуються нозології за якими у всьому світі проводять лікування в амбулаторних умовах, що сприяє неефективному використанню ліжкового фонду стаціонарів;
- призводить до недофінансування закладів охорони здоров’я, які надають велику кількість медичних послуг;
- сприяє неефективному витрачанню бюджетних коштів на утримання закладів, що не надають необхідного обсягу послуг на ті кошти, що отримують.
Для оцінки ефективності лікування випадків у стаціонарі використані дані про кількість та структуру пролікованих випадків закладами охорони здоров’я у Полтавській області за 2017–2018 роки, надані учасниками пілотного проекту. Для аналізу можливості уникнення неефективних госпіталізацій використовувався відповідний звіт Всесвітньої організації охорони здоров’я. Для моделювання структури коригувальних коефіцієнтів, які застосовуються до пролікованих випадків за діагностично-спорідненими групами використовувались рекомендації Світового банку щодо розробки та імплементації системи оплати медичних послуг.
Враховуючи дані зазначеного аналізу витрат на надання послуг вторинної (спеціалізованої) допомоги та той факт, що у 2018 році розпочалось успішне запровадження нових механізмів фінансування надання медичних послуг первинної медичної допомоги, відповідно до Порядку реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для первинної медичної допомоги на 2018 рік, затвердженого постановою Кабінету Міністрів України від 25 квітня 2018 р. № 407. Станом на грудень 2018 року вже 22,4 мільйона українців подали декларації про вибір лікаря, який надає первинну медичну допомогу, 623 лікарні та лікарів, які є фізичними особами–підприємцями, та уклали договори із Національною службою здоров’я України, з яких 85 приватних закладів, 789 закладів охорони здоров’я пройшли процедуру автономізації і 200 закладів наразі її проходять.
Пунктом 3 розділу IV «Прикінцеві та перехідні положення» Закону «Про державні фінансові гарантії медичного обслуговування населення» передбачено що протягом 2018 — 2019 років реалізація державних гарантій медичного обслуговування населення за програмою медичних гарантій поступово запроваджується для інших видів медичної допомоги, зокрема шляхом реалізації пілотних проектів для відповідних видів медичних послуг, окремих закладів охорони здоров’я, населених пунктів чи регіонів. Порядок реалізації таких проектів, перелік медичних послуг та лікарських засобів, що оплачуються за рахунок коштів Державного бюджету України, тарифи та коригувальні коефіцієнти встановлюються Кабінетом Міністрів України.
У зв’язку з вищевказаними на основі переговорів із власниками відповідних комунальних закладів охорони здоров’я у Полтавській області прийнято рішення про запровадження пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги.
Відповідно до Закону України «Про Державний бюджет України на 2019 рік» через Національну службу здоров’я України у порядку, визначеному Кабінетом Міністрів України, здійснюється пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області, для реалізації проекту виділено 966 758,8 тис. грн.
Майже всі комунальні заклади охорони здоров’я, які надають амбулаторно-поліклінічну та стаціонарну вторинну (спеціалізовану) медичну допомогу в Полтавській області стануть учасникам пілотного проекту (56 комунальних закладів охорони здоров’я).
Цей проект постанови розроблений з метою:
- відпрацювання нових механізмів оплати вторинної (спеціалізованої) медичної допомоги у Полтавській області шляхом оплати за надання медичних послуг із застосування коригувальних коефіцієнтів до тарифів на послуги стаціонарної допомоги, що враховуватимуть рівень стаціонару та складність пролікованих випадків;
- збору даних щодо кількості та структури пролікованих в умовах стаціонару та наданих амбулаторно-поліклінічних послуг, а також витрат закладів охорони здоров’я на медичне обслуговування населення за договором з Національною службою здоров’я України;
- вивчення впливу від запровадження нових методів фінансування на поведінку закладів охорони здоров’я та пацієнтів;
- створення конкуренції між надавачами медичних послуг.
- збір та аналіз інформації щодо ефективності функціонування мережі закладів охорони здоров’я у Полтавській області;
- підвищення рівня прозорості та цільового витрачання бюджетних коштів на медичне обслуговування населення;
- запровадження та відпрацювання нових методів перевірки Національною службою здоров’я України дотримання виконання умов договору про надання послуг спеціалізованої допомоги.
3. Суть проекту акта
Проектом постанови пропонується затвердити Порядок проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області (далі — пілотний проект), який визначає умови проведення пілотного проекту, комунальні заклади охорони здоров’я, на базі яких реалізується пілотний проект, застосовні тарифи та коригувальні коефіцієнти, а також порядок використання коштів за відповідною програмою.
Строк реалізації пілотного проекта: з 1 квітня 2019 року по 31 грудня 2019 року.
Договір про медичне обслуговування буде укладатись з учасниками пілотного проекту в електронній формі, але за межами електронної системи охорони здоров’я (далі — система) у зв’язку із перебуванням у стадії розробки відповідного функціоналу для договорів із закупівлі послуг спеціалізованої допомоги.
У рамках пілотного проекту Національна служба здоров’я України буде оплачувати медичні послуги амбулаторно-поліклінічної допомоги (в тому числі послуги в денному стаціонарі) за тарифом у вигляді глобальної ставки за медичне обслуговування пацієнтів. Така ставка розрахована для кожного медичного закладу окремо, враховуючи історичні дані попередніх років діяльності та суми фінансування за медичною субвенцією того чи іншого медичного закладу.
Для оплати медичних послуг стаціонарної допомоги пропонується використовувати комбінацію тарифів у вигляді глобальної ставки та ставки на пролікований випадок. Такий підхід дозволить зробити перехід на нову систему фінансування більш м’яким та уникнути значного недо- або перефінансування надавачів медичних послуг.
Для фінансування стаціонарної медичної допомоги за ставками на пролікований випадок вперше в Україні запроваджується система діагностично-споріднених груп, яка широко застосовується у більшості розвинутих країн світу для оплати стаціонарної медичної допомоги.
Ця система передбачає об’єднання клінічних випадків, що характеризуються схожими (пов’язаними за діагнозами) клінічними станами та подібною інтенсивністю використання ресурсів для діагностики і лікування в умовах стаціонару, в групи та розрахунок для кожної з таких груп вагового коефіцієнта діагностично-спорідненої групи (коригувальний коефіцієнт, що враховує характеристики складності клінічних випадків та інтенсивність використання ресурсів для діагностики і лікування в рамках однієї ДСГ відносно до загальної середньої вартості діагностики та лікування клінічного випадку в умовах стаціонару).
Відповідно вартість кожного пролікованого випадку в межах діагностично-спорідненої групи буде визначатись як добуток базової ставки помноженої на ваговий коефіцієнт діагностично-спорідненої групи та інші коригувальні коефіцієнти (коефіцієнти рівня стаціонару, коефіцієнт збалансованості бюджету) та відповідно оплачуватись Національна служба здоров’я України.
Базовий розмір ставки за пролікований випадок буде складати 1 623,00 гривень. Вагові коефіцієнти діагностично-спорідненої групи будуть дорівнювати від 0,263 до 6,117 залежно від тяжкості випадків та ресурсів лікування захворювань відповідних діагностично-споріднених груп (трудових витрат, лікарських засобів та медичних виробів, обладнання).
Проект постанови передбачає, що Національна служба здоров’я України буде здійснювати оплату послуг вторинної (спеціалізованої) медичної допомоги за договорами про медичне обслуговування населення на підставі звітів, що подаватимуть надавачі медичних послуг в електронній формі. Також надавачі надаватимуть Національній службі здоров’я України інформацію про витрати, які вони здійснюють на медичне обслуговування населення.
Також проектом постанови пропонується затвердити порядок використання бюджетних коштів за програмою «пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області», передбачену Державним бюджетом України на 2019 рік.
4. Правові аспекти
Правовідносини у цій сфері регулюються Основами законодавства України про охорону здоров’я, Законами України «Про державні фінансові гарантії медичного обслуговування населення» та «Про електронні довірчі послуги»; постановами Кабінету Міністрів України від 27 грудня 2017 року № 1101 «Про утворення Національної служби здоров’я України» та від 25 квітня 2018 року № 411 «Деякі питання електронної системи охорони здоров’я», іншими нормативно-правовими актами.
5. Фінансово-економічне обґрунтування
Видатки на реалізацію проекту постанови передбачені в Державному бюджеті України на 2019 рік за програмою «Пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області».
Фінансово-економічне обґрунтування до проекту постанови додається.
6. Прогноз впливу
Очікуваний вплив реалізації акта на ринкове середовище, забезпечення прав та інтересів суб’єктів господарювання, громадян і держави
Проект постанови не є регуляторним актом оскільки поширюється тільки на комунальні заклади охорони здоров’я.
Очікуваний вплив реалізації акта на розвиток регіонів
Проект позитивно вплине на розвиток системи закладів охорони здоров’я Полтавської області, сприятиме оптимізації мережі таких закладів та спрямовуватиме її на задоволення реальних потреб населення в медичній допомозі. Проект постанови обговорювався із представниками Полтавського департаменту охорони здоров’я та представниками закладів охорони здоров’я області.
Очікуваний вплив реалізації акта на ринок праці
У проекті постанови відсутні правила і процедури, які можуть прямо впливати на ринок праці.
В той же час очікуваними результатами реалізації положень проекту постанови мають стати, зокрема, створення умов для появи конкуренції та покращення умов оплати праці медичним працівникам.
Очікуваний вплив реалізації акта на громадське здоров’я
Внаслідок прийняття проекту постанови буде покращено стан громадського здоров’я населення Полтавської області шляхом підвищення доступності та якості медичного обслуговування на рівні вторинної (спеціалізованої) медичної допомоги.
Очікуваний вплив реалізації акта на екологію та навколишнє природне середовище
Проект постанови не матиме вливу на екологію та навколишнє природне середовище.
7. Позиція заінтересованих сторін
Проект постанови не стосується соціально-трудової сфери та не стосується прав осіб з інвалідністю.
Проект постанови не стосується сфери наукової та науково-технічної діяльності, тому не потребує погодження з Науковим комітетом Національної ради з питань розвитку науки і технологій.
Проект постанови не стосується питань розвитку адміністративно-територіальних одиниць та не вирішує концептуальні проблеми розвитку регіонів, а тому не потребує погодження з місцевими органами виконавчої влади та органами місцевого самоврядування.
8. Громадське обговорення
Проект постанови обговорено з представниками Департаменту охорони здоров’я Полтавської обласної державної адміністрації та представниками закладів охорони здоров’я області. Проект постанови підлягає розміщенню на офіційному веб-сайті МОЗ.
У разі необхідності МОЗ надаватиме зацікавленим сторонам відповідні консультації.
9. Позиція заінтересованих органів
Проект постанови потребує погодження з Мінфіном, Мінекономрозвитку, Державною аудиторською службою України, Державною казначейською службою України, Державною регуляторною службою України.
10. Правова експертиза
Проект постанови потребує проведення правової експертизи у Мін’юсті.
11. Запобігання дискримінації
Проект постанови не містить положень, які мають ознаки дискримінації.
Громадська антидискримінаційна експертиза не проводилась.
12. Запобігання корупції
Проект постанови не містить положень, які містять ознаки корупційних ризиків.
Громадська антикорупційна експертиза не проводилась.
13. Прогноз результатів
Очікувані результати від впровадження проекту постанови:
підвищення доступності та якості послуг амбулаторно-поліклінічної та стаціонарної вторинної (спеціалізованої) медичної допомоги для пацієнтів в Полтавській області;
зменшення ризиків катастрофічних фінансових витрат для пацієнтів у зв’язку з необхідністю отримання послуг вторинної (спеціалізованої) медичної допомоги для пацієнтів;
скорочення неофіційних платежів за медичні послуги;
розбудова організаційно-технічної спроможності Національної служби здоров’я України керувати орієнтованою на ефективність, цілеспрямованою та раціональною системою закупівлі послуг медичної допомоги;
збір інформації щодо пролікованих в стаціонарі випадків та наданих амбулаторно-поліклінічних послуг для більш точного та ефективного прогнозування потреби в медичних послугах у майбутніх періодах, зокрема, для розробки програми медичних гарантій на 2020 рік;
тестування та удосконалення електронної системи охорони здоров’я в частині роботи на рівні спеціалізованої допомоги та збору інформації про надані послуги та нові механізми їх оплати;
збір інформації про маршрут руху пацієнтів та модель надання послуг для оптимізації цих процесів у майбутньому;
вивчення поведінки надавачів медичної допомоги при запровадженні нового механізму оплати послуг;
поява конкуренції між комунальними надавачами медичних послуг;
збір інформації для приведення мережі комунальних закладів охорони здоров’я у відповідність з реальними потребами населення у медичних послугах;
підвищення рівня прозорості та цільового використання бюджетних коштів на медичне обслуговування населення.
В.о. Міністра охорони здоров’я України У. Супрун
Додаток 1
до Пояснювальної записки до проекту Постанови Кабінету Міністрів України
«Деякі питання проведення пілотного проекту з реалізації
державних гарантій медичного обслуговування населення
за програмою медичних гарантій для вторинної (спеціалізованої)
медичної допомоги у Полтавській області»
ФІНАНСОВО-ЕКОНОМІЧНІ РОЗРАХУНКИ ДО ПРОЕКТУ
Постанови Кабінету Міністрів України «Деякі питання проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області»
Рівень бюджету
Державний Бюджет України
Початок реалізації проекту, період, необхідний для його реалізації
01.04.2019 — 31.12.2019
Аналіз проблеми
Нинішній підхід фінансування закладів охорони здоров’я є застарілим. Для досягнення змін в системі надання та якості допомоги методи фінансування закладів мають Бути змінені. Даний пілотний проект є першою спробою запровадження фінансування стаціонарних послуг за діагностично-спорідненими групами.
Шляхи реалізації проекту акта та очікувані результати реалізації проекту
Розрахунки проводились на основі фактичних витрат у 2017–2018 рр. закладів охорони здоров’я Полтавської області, які надають послуги амбулаторно-поліклінічної та стаціонарної допомоги.
Цільовою аудиторію є пацієнти, які будуть отримувати послуги амбулаторно- поліклінічної та стаціонарної допомоги у Полтавській області та заклади охорони здоров’я Полтавської області, які надають послуги амбулаторно-поліклінічної та стаціонарної допомоги.
Реалізація проекту акта не потребує відкриття нової Бюджетної програми, оскільки Законом про Державний Бюджет України на 2019 рік передбачені видатки для проведення пілотного проекту у розмірі 966 785,8 тис. грн. (КПКВК 2308030 «Пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області»).
Зведені фінансово-економічні розрахунки
(тис. грн)
| Показники | 2019 рік | ||
|---|---|---|---|
| загальнийфонд | спеціальнийфонд | усього | |
| 1. Витрати бюджету згідно з проектом акта, усього (підпункт 1.1 + підпункт 1.2) | – | – | – |
| у тому числі: | |||
| 1.1. Збільшення витрат (+), усього | – | – | – |
| з них: за бюджетними програмами (КПКВК або ТПКВКМБ/ТКВБМС) та напрямами використання | – | – | – |
| …………… | |||
| 1.2. Зменшення витрат (-), усього | – | – | – |
| з них: за бюджетними програмами (КПКВК або ТПКВКМБ/ТКВБМС) та напрямами використання | – | – | – |
| 2. Надходження до бюджету згідно з проектомакта, усього (підпункт 2.1 + підпункт 2.2) | – | – | – |
| у тому числі: | – | – | – |
| 2.1. Збільшення надходжень (+), усього | – | – | – |
| 2.2. Зменшення надходжень (-), усього | – | – | – |
| 3. Витрати бюджету згідно з проектом акта, які враховані у бюджеті, усього | 966 758,8 | 966 758,8 | |
| з них:КПКВК 2308030 «Пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області» | 966 758,8 | 966 758,8 | |
| 4. Надходження бюджету згідно з проектом акта, які враховані у бюджеті, усього | – | – | – |
| 5. Загальна сума додаткових бюджетних коштів, необхідна згідно з проектом акта (пункт 1 — пункт 2 — пункт 3 — пункт 4) | – | – | – |
| 6. Джерела покриття загальної суми додаткових бюджетних коштів (пункт 5), необхідних згідно з проектом акта, усього (підпункт 6.1 + підпункт 6.2) | – | – | – |
| у тому числі за рахунок: | – | – | – |
| 6.1. Зменшення витрат бюджету (-), усього | – | – | – |
| з них: за бюджетними програмами (КПКВК або ТПКВКМБ/ТКВКБМС) та напрямами використання…………… | – | – | – |
| Збільшення надходжень бюджету (+), усього | – | – | – |
Заступник директора Департаменту — начальник відділу
фінансового забезпечення закладів та установ Департаменту
з фінансово-економічних питань, бухгалтерського обліку
та фінансової звітності П.В. Ємець
ПРОГНОЗ ВПЛИВУ
реалізації акта на ключові інтереси заінтересованих сторін
1. Суть проекту акта. Прийняття проекту акта дозволить застосувати нові механізми оплати медичних послуг амбулаторно-поліклінічної та стаціонарної вторинної (спеціалізованої) медичної допомоги в комунальних закладах охорони здоров’я Полтавської області, та зібрати дані для подальшого моделювання програми медичних гарантій на 2020 рік.
2. Вплив на ключові інтереси усіх заінтересованих сторін
| Заінтересована сторона | Ключовий інтерес | Очікуваний вплив на ключовий інтерес із зазначенням передбачуваної динаміки змін основних показників | Пояснення (чому саме реалізація акта призведе до очікуваного впливу) | |
|---|---|---|---|---|
| Короткостроко-вий вплив | Середньостроко-вий вплив | |||
| Національна служба здоров’я України | Закупівля послуг вторинної (спеціалізованої) медичної) допомоги та цільове і прозоре витрачання бюджетних коштів, перевірка механізму оплати різних видів медичних послуг | – | + | В короткостроковій перспективі очікується негативний вплив через необхідність навчання працівників та витрачання багато часу на збір на аналіз інформації про ефективність фінансування медичного обслуговування за новим методом. У середньостроковій перспективі очікується позитивний вплив через отримання можливості здійснювати цільове та прозоре використання бюджетних коштів на покриття реальних потреб населення у відповідних медичних послугах |
| Комунальні заклади охорони здоров’я у Полтавській області | Отримання оплати за послуги, які надаються закладом | – | + | В короткостроковій перспективі очікується негативний вплив через необхідність навчання працівників здійснювати облік та звітувати про надання медичних послуг в електронній формі. У середньостроковій перспективі очікується позитивний вплив через отримання оплати за всі надані медичні послуги згідно з договором з НСЗУ |
| Пацієнти | Підвищення доступності та якості медичних послуг, зменшення витрат з кишені пацієнта | + | + | В короткостроковій та середньостроковій перспективах очікується позитивний вплив через можливість отримати якісні медичні послуги без необхідності доплачувати з власної кишені у надавачів медичних послуг незалежно від місця проживання |
Проект
оприлюднений на сайті МОЗ України
18.12.2018 р.
КАБІНЕТ МІНІСТРІВ УКРАЇНИ
ПОСТАНОВА
Деякі питання проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області
Відповідно до пункту 3 розділу IV «Прикінцеві та перехідні положення» Закону України «Про державні фінансові гарантії медичного обслуговування населення» Кабінет Міністрів України постановляє:
1. Запровадити з 1 квітня 2019 р. по 31 грудня 2019 р. пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області (далі — пілотний проект).
2. Затвердити такі, що додаються:
Порядок проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області;
Порядок використання коштів, передбачених у державному бюджеті для пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області.
3. Установити, що
1) на період дії пілотного проекту абзац третій пункту 2 постанови Кабінету Міністрів України від 25 квітня 2018 р. № 410 «Деякі питання щодо договорів про медичне обслуговування населення за програмою медичних гарантій» (Офіційний вісник України, 2018 р., № 45, ст. 1570) до договорів про медичне обслуговування населення за пілотним проекту не застосовується;
2) на період дії пілотного проекту пункти 7, 11 та 12 Порядку укладення, зміни та припинення договору про медичне обслуговування населення за програмою медичних гарантій, затвердженого постановою Кабінету Міністрів України від 25 квітня 2018 р. № 410 «Деякі питання щодо договорів про медичне обслуговування населення за програмою медичних гарантій» (Офіційний вісник України, 2018 р., № 45, ст. 1570) до договорів про медичне обслуговування населення за пілотним проектом не застосовується;
3) договори про медичне обслуговування населення за пілотним проектом укладаються в електронній формі з дотриманням законодавства про електронний документообіг до 1 березня 2019 р. на строк з 1 квітня 2019 р. по 31 грудня 2019 р.
4. Ця постанова набирає чинності з дня її опублікування та діє до 31 грудня 2019 р. включно.
Прем’єр-міністр України В. Гройсман
ЗАТВЕРДЖЕНО
постановою Кабінету Міністрів України
ПОРЯДОК
проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області
1. Цей Порядок визначає умови проведення пілотного проекту, який фінансується за бюджетною програмою «Пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області» (далі — пілотний проект), застосовні тарифи і коригувальні коефіцієнти.
2. Дія цього Порядку поширюється на заклади охорони здоров’я, на базі яких реалізується пілотний проект, що зазначені в додатку 1 до цього Порядку, або їх правонаступників.
3. У цьому Порядку терміни вживаються у такому значенні:
1) денний стаціонар — спосіб організації надання медичних послуг шляхом госпіталізації пацієнтів на денний час за умови відсутності показань до цілодобового лікарського нагляду;
2) діагностично-споріднена група (далі — ДСГ) — група клінічних випадків, що характеризуються схожими (пов’язаними за діагнозами) клінічними станами та подібною інтенсивністю використання ресурсів для діагностики і лікування в умовах стаціонару;
3) ваговий коефіцієнт ДСГ — коригувальний коефіцієнт, що враховує характеристики складності клінічних випадків та інтенсивність використання ресурсів для діагностики і лікування в рамках однієї ДСГ відносно до загальної середньої вартості діагностики та лікування клінічного випадку в умовах стаціонару;
4) пролікований випадок — комплекс наданих медичних послуг пацієнту, пов’язаних з лікуванням клінічного випадку в умовах стаціонару, що завершується вибуттям пацієнта зі стаціонару;
5) середній індекс структури випадків — це середнє значення усіх коефіцієнтів ДСГ за пролікованими випадками у стаціонарних умовах в заданому періоді.
4. Інші терміни вживаються у значенні, наведеному в Основах законодавства України про охорону здоров’я, Законі України «Про державні фінансові гарантії медичного обслуговування населення» (далі — Закон) та інших законодавчих актах.
5. У пілотному проекті мають право брати участь комунальні заклади охорони здоров’я, зазначені в додатку 1 до цього Порядку, або їх правонаступники, за умови, що вони відповідають Вимогам до надавача послуг з медичного обслуговування населення, з яким головними розпорядниками бюджетних коштів укладаються договори про медичне обслуговування населення, затвердженим постановою Кабінету Міністрів України від 28 березня 2018 р. № 391 (Офіційний вісник України, 2018 р., № 43, ст. 1528) (далі — учасники пілотного проекту).
6. У межах пілотного проекту НСЗУ укладає з учасниками пілотного проекту договори про медичне обслуговування населення на надання медичних послуг амбулаторно-поліклінічної та стаціонарної допомоги, крім послуг, включених до Переліку платних послуг, які надаються в державних і комунальних закладах охорони здоров’я та вищих медичних навчальних закладах, затвердженого постановою Кабінету Міністрів України від 17 вересня 1996 р. № 1138 (ЗП України, 1996 р., № 18, ст. 501) (далі — договір).
7. Загальна орієнтовна ціна договору розраховується як сума глобальних ставок на медичні послуги амбулаторно-поліклінічної допомоги (у разі надання таких послуг за договором) і медичні послуги стаціонарної допомоги, а також добутку запланованої кількості медичних послуг стаціонарної допомоги, ставки на пролікований випадок і запланованого середнього індексу структури випадків відповідного учасника пілотного проекту, виходячи з даних за попередні періоди.
8. Для оплати медичних послуг амбулаторно-поліклінічної допомоги, у тому числі послуг, що надаються в умовах денного стаціонару, використовується тариф у вигляді глобальної ставки за медичне обслуговування пацієнтів за період з 1 квітня до 31 грудня 2019 року. Розмір глобальної ставки на медичні послуги амбулаторно-поліклінічної допомоги для учасників пілотного проекту встановлений у додатку 1 до цього Порядку.
9. Для оплати медичних послуг стаціонарної допомоги використовується комбінація тарифів у вигляді глобальної ставки за медичне обслуговування пацієнтів за період з 1 квітня до 31 грудня 2019 року та ставки на пролікований випадок. Розмір глобальної ставки на медичні послуги стаціонарної допомоги для учасників пілотного проекту встановлений у додатку 1 до цього Порядку. Розмір ставки на пролікований випадок становить 1 623,00 гривень (далі — базова ставка).
10. До базової ставки застосовуються такі коригувальні коефіцієнти:
1) вагові коефіцієнти ДСГ, що зазначені у додатку 2 до цього Порядку;
2) коефіцієнти рівня стаціонару, що становлять:
для медичних послуг, які надаються учасниками пілотного проекту,
що перебувають в управлінні обласної ради, — 1,3;
для медичних послуг, які надаються учасниками пілотного проекту, що перебувають в управлінні міської ради, — 1,0;
для медичних послуг, які надаються учасниками пілотного проекту, що перебувають в управлінні районної ради, — 0,8;
3) коефіцієнт збалансованості бюджету, що розраховується за формулою, наведеною в додатку 3 до цього Порядку, не рідше одного разу на квартал.
11. Інші коригувальні коефіцієнти, що застосовуються до тарифів, передбачених цим Порядком, затверджуються МОЗ відповідно до закону.
12. Вартість медичних послуг амбулаторно-поліклінічної допомоги за місяць розраховується як 1/9 розміру глобальної ставки на медичні послуги амбулаторно-поліклінічної допомоги.
13. Вартість медичних послуг стаціонарної допомоги за місяць визначається як сума 1/9 розміру глобальної ставки на медичні послуги стаціонарної допомоги та добутку загальної кількості всіх пролікованих випадків за кожною ДСГ, про які подана інформація надавачем медичних послуг та до відповідного звіту НСЗУ не було подано заперечень чи зауважень, базової ставки та застосовних коригувальних коефіцієнтів.
Визначення ДСГ, до якої відноситься пролікований випадок, здійснюється НСЗУ за основним діагнозом з урахуванням проведених медичних процедур або хірургічних операцій, зазначених в карті пацієнта, який вибув зі стаціонару (далі — форма № 066/о), відповідно до затвердженої МОЗ таблиці співставлення кодів ДСГ з кодами Міжнародної статистичної класифікації хвороб Десятого перегляду (МКХ-10) і Тимчасовим галузевим класифікатором медичних процедур (послуг) та хірургічних операцій, затвердженим МОЗ.
14. Надавачі медичних послуг зобов’язані подавати НСЗУ таку інформацію:
не рідше ніж раз на тиждень зведену відомість про кількість пролікованих випадків за попередній тиждень, визначену, виходячи з кількості пацієнтів, які вибули зі стаціонару, що підтверджується складеними в установленому законодавством порядку формами № 066/о, за формою, узгодженою між сторонами договору;
звіт в установленому договором порядку;
не рідше ніж раз на квартал до 20 числа місяця, наступного за звітним періодом, звіт про доходи та витрати закладу охорони здоров’я, що повинен містити інформацію, передбачену договором.
15. НСЗУ оплачує вартість наданих медичних послуг на підставі звітів надавачів медичних послуг відповідно до договору, в межах помісячних обсягів асигнувань на відповідний період.
16. У випадку перевищення вартості наданих медичних послуг за місяць над граничною сумою оплати за всіма договорам, неоплачений залишок підлягає сплаті НСЗУ у подальших звітних періодах в межах загальної суми помісячного обсягу асигнувань на відповідний період в частині, пропорційній до сум таких залишків за всіма договорами. При цьому, до тарифу для оплати неоплаченого залишку вартості послуг застосовуються коригувальні коефіцієнти, що підлягали застосуванню за період надання відповідних послуг.
17. У разі, якщо медичні послуги стаціонарної допомоги повністю або частково оплачуються за рахунок страхових виплат, інших бюджетних програм, розпорядником коштів за якими не є НСЗУ, або інших джерел, не заборонених законодавством, такі послуги оплачуються НСЗУ в частині, непокритій відповідними платежами. У такому разі надавач медичних послуг зобов’язаний надати НСЗУ разом зі звітом розрахунок частини вартості послуг, яка підлягає оплаті за договором, а також інформацію і документи щодо джерел та суми оплати наданих пацієнтам медичних послуг.
18. Надавачі медичних послуг за пілотним проектом мають право брати участь в інших пілотних проектах у встановленому законодавством порядку.
19. Витрати, пов’язані з відпуском лікарських засобів безоплатно і на пільгових умовах згідно з постановою Кабінету Міністрів України від 17 серпня 1998 р. № 1303 «Про впорядкування безоплатного та пільгового відпуску лікарських засобів за рецептами лікарів у разі амбулаторного лікування окремих груп населення за певними категоріями захворювань» (Офіційний вісник України, 1998 р., № 33, ст. 1241) та постановою Кабінету Міністрів України від 3 грудня 2009 р. № 1301 «Про затвердження порядку забезпечення інвалідів і дітей-інвалідів технічними та іншими засобами»(Офіційний вісник України 2009 р., № 94, ст. 3210) провадяться за рахунок відповідних асигнувань, що передбачаються державним та місцевими бюджетами на охорону здоров’я.
20. НСЗУ для визначення загальних орієнтовних цін договорів та замовлення послуг за договорами та розрахунку коригувальних коефіцієнтів згідно з цим Порядком використовуються дані щодо обсягів фінансування учасників пілотного проекту за рахунок коштів медичної субвенції, кількості та структури пролікованих ними випадків за попередні два роки згідно з інформацією, наданою учасниками пілотного проекту, департаментами охорони здоров’я та МОЗ, а також інформація стосовно ефективності лікування випадків в умовах стаціонару за даними Всесвітньої організації охорони здоров’я.
Додаток 1
до Порядку
Заклади охорони здоров’я, на базі яких реалізується пілотний проект, розмір глобальних ставок
| № | Найменування комунального закладу охорони здоров’я | Код ЄДРПОУ | Глобальна ставка на медичні послуги амбулаторно- поліклінічної допомоги, тис. грн. | Глобальна ставка на медичні послуги стаціонарної допомоги, тис. грн. |
|---|---|---|---|---|
| 1. | 1-а міська клінічна лікарня | 01999655 | 9 262 | 10 335 |
| 2. | 2-а міська клінічна лікарня м. Полтави | 01999721 | 3 166 | 6 768 |
| 3. | Комунальний заклад «3-я міська клінічна лікарня м. Полтави» Полтавської міської ради | 01111581 | 1 912 | 4 591 |
| 4. | 4-а міська клінічна лікарня м. Полтави | 01999678 | 15 210 | 2 659 |
| 5. | 5-а міська клінічна лікарня | 01204377 | – | 3 852 |
| 6. | Дитяча міська клінічна лікарня м. Полтави | 01999684 | 12 889 | 13 565 |
| 7. | Міський клінічний пологовий будинок | 01999690 | 1 063 | 9 233 |
| 8. | КНМП «Кременчуцька перша міська лікарня ім. О.Т. Богаєвського» | 01999613 | 3 262 | 11 220 |
| 9. | КНМП «Кременчуцька міська лікарня «Правобережна» | 01204294 | 4 078 | 9 189 |
| 10. | КНМП «Лікарня інтенсивного лікування «Кременчуцька» | 41318879 | 5 301 | 247 |
| 11. | КНМП «Лікарня відновного лікування» | 01204147 | 122 | 3 982 |
| 12. | КНМП «Кременчуцька міська дитяча лікарня» | 05385571 | 8 156 | 12 097 |
| 13. | КНМП «Кременчуцький перинатальний центр ІІ рівня» | 01999632 | 3 878 | 9 162 |
| 14. | КМП «Лікарня Придніпровська» | 01111598 | 245 | 193 |
| 15. | Горішньоплавнівська міська лікарня | 01999626 | 5 004 | 11 350 |
| 16. | Комунальна Лубенська центральна міська лікарня | 01999388 | 10 458 | 13 479 |
| 17. | Великобагачанська центральна районна лікарня | 01999201 | 3 046 | 4 816 |
| 18. | КНП «Гадяцька ЦРЛ» | 01999218 | 9 520 | 9 240 |
| 19. | Глобинська центральна районна лікарня | 01999224 | 7 532 | 7 453 |
| 20. | Гребінківська центральна районна лікарня | 01999253 | 1 978 | 4 974 |
| 21. | Диканська центральна районна лікарня | 01999265 | 4 130 | 2 555 |
| 22. | Зіньківська центральна районна лікарня Полтавської області | 01999276 | 5 297 | 6 102 |
| 23. | КНП Карлівська ЦРЛ ім. Л.В. Радевича | 01999299 | 5 796 | 5 657 |
| 24. | Кобеляцька центральна районна лікарня | 01999307 | 5 568 | 7 921 |
| 25. | Козельщинська центральна районна лікарня | 01999320 | 3 864 | 2 768 |
| 26. | Котелевська центральна районна лікарня | 01999336 | 3 051 | 3 398 |
| 27. | Кременчуцька ЦРЛ | 01999342 | 7 302 | 6 934 |
| 28. | Лохвицька центральна районна лікарня | 01999359 | 7 442 | 7 155 |
| 29. | КНП «Машівська ЦРЛ» МРР ПО | 01999394 | 3 410 | 3 062 |
| 30. | Миргородська центральна районна лікарня | 01999402 | 7 150 | 16 243 |
| 31. | КНП «Новосанжарська ЦРЛ» | 01999425 | 5 865 | 5 538 |
| 32. | Оржицька центральна районна лікарня | 01999448 | 4427 | 3853 |
| 33. | Пирятинська центральна районна лікарня | 01999460 | 3368 | 6571 |
| 34. | Полтавська центральна районна клінічна лікарня | 01999477 | 10 417 | 11 585 |
| 35. | Решетилівська ЦРЛ Полтавської області | 01999483 | 4412 | 3934 |
| 36. | Семенівська центральна районна лікарня | 01999494 | 4028 | 4480 |
| 37. | Хорольська центральна районна лікарня | 01999514 | 4036 | 4651 |
| 38. | Комунальний заклад «Чорнухинська центральна районна лікарня» | 01999520 | 2317 | 1467 |
| 39. | КНП «Чутівська ЦРЛ» | 01999537 | 4378 | 3463 |
| 40. | Шишацька центральна районна лікарня | 01999543 | 1983 | 4183 |
| 41. | Полтавська обласна клінічна лікарня ім. М.В. Скліфосовського | 01999106 | 7367 | 68 584 |
| 42. | Полтавська обласна дитяча клінічна лікарня | 01204348 | 5233 | 13 220 |
| 43. | Обласна клінічна лікарня відновного лікування та діагностики з обласними центрами планування сім’ї та репродукції людини, медичної генетики | 01999112 | 8140 | 6283 |
| 44. | Полтавський обласний клінічний шкірно-венерологічний диспансер | 02008968 | 3823 | 1713 |
| 45. | Полтавська обласна клінічна інфекційна лікарня | 01999661 | – | 8029 |
| 46. | Полтавський обласний наркологічний диспансер | 01984151 | 8882 | – |
| 47. | Кременчуцький обласний наркологічний диспансер | 13961403 | 4683 | – |
| 48. | Лубенський обласний наркологічний диспансер | 26435008 | 1673 | – |
| 49. | 3-а міська клінічна поліклініка м. Полтави | 01999595 | 8102 | – |
| 50. | Міська дитяча клінічна стоматологічна поліклініка | 01204394 | 3812 | – |
| 51. | КНП «Міська дитяча стоматологічна поліклініка» | 01204236 | 2854 | – |
| 52. | Лубенська міська комунальна стоматологічна поліклініка | 05506589 | 4116 | – |
| 53. | Горішньоплавнівська міська стоматологічна поліклініка | 24832478 | 2589 | – |
| 54. | Кременчуцький обласний шкірно-венерологічний диспансер | 01204207 | 3068 | – |
| 55. | Лубенський обласний шкірно-венерологічний диспансер | 26434977 | 1383 | – |
| 56. | КНМП «Кременчуцький міський стоматологічний центр» | 42631629 | 4495 | – |
Додаток 2
до Порядку
Вагові коефіцієнти ДСГ
| Код ДСГ | Назва ДСГ | Ваговийкоефіцієнт ДСГ |
|---|---|---|
| 1 | Інфекції та їх наслідки | 0,980 |
| 2.1 | Злоякісні або неуточнені новоутворення | 1,135 |
| 2.2 | Новоутворення in situ | 0,965 |
| 2.3 | Доброякісні новоутворення | 0,795 |
| 3.1 | Хвороби крові і кровотворних органів | 2,007 |
| 3.2 | Аліментарні анемії | 0,795 |
| 4.1 | Хвороби ендокринної системи | 0,681 |
| 5.1 | Розлади психіки та поведінки | 0,263 |
| 6.1 | Хвороби нервової системи | 1,330 |
| 7.1 | Очні хвороби | 0,568 |
| 7.2 | Хвороби вуха, горла, носа та верхніх дихальних шляхів | 0,568 |
| 9.1 | Хвороби судин | 0,908 |
| 9.2 | Хвороби системи кровообігу | 0,898 |
| 10.1 | Хвороби органів дихання | 0,681 |
| 11.1 | Хвороби органів травлення | 0,681 |
| 11.2 | Хвороби гепатобіліарної системи та підшлункової залози | 0,681 |
| 12.1 | Хвороби шкіри, підшкірної клітковини та молочної залози | 0,341 |
| 13.1 | Хвороби кістково-м’язової системи | 1,022 |
| 14.1 | Хвороби сечової системи | 1,223 |
| 14.2 | Чоловічі хвороби | 0,681 |
| 14.3 | Жіночі хвороби | 1,247 |
| 15.1 | Вагітність з розродженням | 1,703 |
| 15.2 | Вагітність з абортивним наслідком | 0,613 |
| 15.3 | Вагітність без розродження | 1,511 |
| 16.1 | Стани перинатального періоду | 3,368 |
| 17.1 | Вроджені аномалії (вади розвитку) | 1,135 |
| 18.1 | Симптоми, не класифіковані в інших | 0,385 |
| 19.1 | Травми та їх ускладнення | 0,985 |
| 19.2 | Опіки/відмороження | 1,239 |
| 19.3 | Отруєння | 0,477 |
| 20.1 | Зовнішні причини захворюваності та смертності | 0,396 |
| 21.1 | Фактори, що впливають на стан здоров’я населення | 0,415 |
| 7А.1 | Операції на нервовій системі | 2,565 |
| 7В.1 | Операції на ендокринній системі | 1,374 |
| 7С.1 | Очні операції | 0,738 |
| 7D.1 | Отоларингологічні операції | 0,965 |
| 7Е.1 | Операції на голові, верхній та нижній щелепах | 1,162 |
| 7F.1 | Операції на серці та грудному відділі аорти | 6,117 |
| 7G.1 | Операції на органах грудної клітки | 2,631 |
| 7H.1 | Операції на грудній залозі | 1,745 |
| 7J.1 | Операції на травній системі | 1,438 |
| 7J.2 | Операції на гепатобіліарній системі та підшлунковій залозі | 1,464 |
| 7К.1 | Операції на органах сечовидільної системи | 1,599 |
| 7К.2 | Операції на чоловічих статевих органах | 1,097 |
| 7L.1 | Гінекологічні операції | 1,828 |
| 7N.1 | Операції на кістково-м’язовій системі | 1,986 |
| 7Р.1 | Операції на артеріальних судинах, 1 | 2,127 |
| 7Р.2 | Операції на венозних судинах та лімфатичній системі, 2 | 1,067 |
| 7S.1 | Операції на шкірі та підшкірній клітковині | 0,795 |
| 7Z.1 | Операції на черевній стінці, порожнині очеревинного простору, заочеревинному просторі та промежині | 1,444 |
Додаток 3
до Порядку
Формула розрахунку коефіцієнта збалансованості бюджету
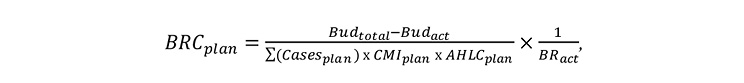
де
ВRС plan — коефіцієнт збалансованості бюджету для поточного звітного періоду;
Вud total — добуток запланованої кількості медичних послуг
стаціонарної допомоги за всіма договорами протягом всього строку дії договорів, базової ставки і застосовних коригувальних коефіцієнтів;
Виd act — добуток кількості наданих медичних послуг стаціонарної допомоги за всіма договорами у попередніх звітних періодах, базової ставки і застосовних коригувальних коефіцієнтів;
Cases plan — запланована кількість медичних послуг стаціонарної допомоги у поточному та подальших звітних періодах за всіма договорами;
CMI plan — запланований середній індекс структури випадків;
AHLC plan — запланований середній коефіцієнт рівня стаціонару;
BR act — добуток базової ставки та застосовного коефіцієнта збалансованості бюджету у попередньому звітному періоді.
При цьому:
1) добуток кількості наданих медичних послуг стаціонарної допомоги за всіма договорами у попередніх звітних періодах, базової ставки і застосовних коригувальних коефіцієнтів розраховується за формулою:
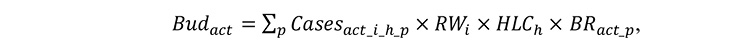
де
Виd act — добуток кількості наданих медичних послуг стаціонарної допомоги за всіма договорами у попередніх зв ітних періодах, базової ставки і застосовних коригувальних коефіцієнтів;
Саses act_i_h_p — кількість пролікованих випадків за ДСГ і надавачем рівня стаціонару h за всіма договорами у звітному періоді р;
RW i — застосовний ваговий коефіцієнт ДСГ і для кожного пролікованого випадку;
HLC h — застосовний коефіцієнт рівня стаціонару h для кожного пролікованого випадку за ДСГ і;
Br act_p — добуток базової ставки та застосовного коефіцієнта збалансованості бюджету у відповідному звітному періоді р;
2) запланована кількість медичних послуг стаціонарної допомоги у поточному та подальших звітних періодах за всіма договорами розраховується за формулою:
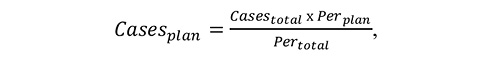
де
Саsesplan — запланована кількість медичних послуг стаціонарної допомоги у поточному та подальших звітних періодах за всіма договорами;
Casestotal — запланована кількість медичних послуг стаціонарної допомоги за всіма договорами протягом усього строку договорів;
Perplan — кількість місяців в поточному та подальших звітних періодах до кінця строку договорів;
Pertotal — загальна кількість місяців строку договорів;
3) запланований середній індекс структури випадків розраховується за формулою:
де
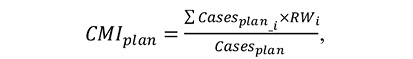
СМІ рlan — запланований середній індекс структури випадків;
Саses plan _ і — запланована кількість медичних послуг стаціонарної допомоги, визначена в договорі і для поточного та подальших періодів;
RW i — запланований середній індекс структури випадків, визначений в договорі і;
Саses plап — запланована кількість медичних послуг стаціонарної допомоги у поточному та подальших звітних періодах за всіма договорами;
4) запланований середній коефіцієнт рівня стаціонару розраховується за формулою:
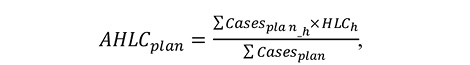
де
AHLC plan — запланований середній коефіцієнт рівня стаціонару;
Cases plan_h — запланована кількість медичних послуг стаціонарної допомоги у поточному та подальших звітних періодах за всіма договорами відповідно до рівня стаціонару h;
HLC h — запланований коефіцієнт рівня стаціонару h для відповідної запланованої кількості медичних послуг стаціонарної допомоги у всіх договорах відповідно до рівня стаціонару h;
Casesplan — запланована кількість медичних послуг стаціонарної допомоги у поточному та подальших звітних періодах за всіма договорами.
ЗАТВЕРДЖЕНО
постановою Кабінету Міністрів України
ПОРЯДОК
використання коштів, передбачених у державному бюджеті для проведення пілотного проекту з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області
1. Цей Порядок визначає механізм використання коштів, передбачених у державному бюджеті за бюджетною програмою «Пілотний проект з реалізації державних гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області» (далі — бюджетні кошти).
2. Бюджетні кошти використовуються з метою оплати надання пацієнтам медичних послуг, пов’язаних із вторинною (спеціалізованою) медичною допомогою (далі — медичні послуги), згідно з Порядком проведення пілотного проекту з реалізації держав них гарантій медичного обслуговування населення за програмою медичних гарантій для вторинної (спеціалізованої) медичної допомоги у Полтавській області (далі — Порядок).
3. Головним розпорядником бюджетних коштів є МОЗ.
4. Розпорядником бюджетних коштів нижчого рівня та відповідальним виконавцем бюджетної програми є НСЗУ.
5. Бюджетні кошти спрямовуються на оплату медичних послуг, визначених в Порядку, відповідно до договору про медичне обслуговування населення за програмою медичних гарантій, укладеного з НСЗУ (далі — договір).
6. Оплата медичних послуг за договором здійснюється на рахунки надавачів медичних послуг на підставі звітів. Порядок та строки подання звітів, інформація, що включається до них, визначається договором.
7. Оплата медичних послуг здійснюється за тарифом із застосуванням коригувальних коефіцієнтів відповідно до Порядку та договору.
8. Розпорядник бюджетних коштів на підставі договорів може здійснювати попередню оплату за медичні послуги відповідно до законодавства.
9. Ведення бухгалтерського обліку, відкриття рахунків, реєстрація, облік бюджетних зобов’язань в органах Казначейства та проведення операцій, пов’язаних з використанням бюджетних коштів, здійснюються НСЗУ в установленому законодавством порядку.
10. Складання та подання фінансової і бюджетної звітності про використання бюджетних коштів, а також контроль за їх цільовим витрачанням здійснюються в установленому законодавством порядку.

Коментарі