Інновації у сфері організації медичної допомоги
 Уже певний час традиційна модель надання медичних послуг піддається суттєвому тиску, пов’язаному з усе більш нагальною необхідністю впровадження змін, щоб стати ініціативнішою, більш прогнозованою та зосередженою на добробуті пацієнта. Цей тиск походить з різних джерел, включаючи зміну ставлення та поведінки самих споживачів медичних послуг (пацієнтів), що готові або навіть прагнуть більшого залучення та розширення своїх можливостей. Споживачі, які вже не є пасивними, потребують прозорості, зручності, доступності та більшої персоналізації продуктів та послуг, які вони отримують, незалежно від того, якого аспекту їх життя вони стосуються. Таким чином, ці погляди розповсюджуються і на сферу охорони здоров’я. Завдяки можливості візуалізації та моніторингу власної інформації щодо здоров’я та наявності відповідних цифрових інструментів, пристосованих до цілей забезпечення доброго стану здоров’я, у тому числі на певному життєвому етапі та з урахуванням способу життя, зростає кількість споживачів, що активно керують своїм здоров’ям та благополуччям своїх сімей. Які елементи досвіду споживачів щодо сучасної екосистеми охорони здоров’я мають найбільше значення для них? Проблеми споживчих пріоритетів було досліджено компанією Deloitte у 2016 р. в опитуванні щодо охорони здоров’я, у якому намагалися знайти відповідь на це питання. Ось що було виявлено.
Уже певний час традиційна модель надання медичних послуг піддається суттєвому тиску, пов’язаному з усе більш нагальною необхідністю впровадження змін, щоб стати ініціативнішою, більш прогнозованою та зосередженою на добробуті пацієнта. Цей тиск походить з різних джерел, включаючи зміну ставлення та поведінки самих споживачів медичних послуг (пацієнтів), що готові або навіть прагнуть більшого залучення та розширення своїх можливостей. Споживачі, які вже не є пасивними, потребують прозорості, зручності, доступності та більшої персоналізації продуктів та послуг, які вони отримують, незалежно від того, якого аспекту їх життя вони стосуються. Таким чином, ці погляди розповсюджуються і на сферу охорони здоров’я. Завдяки можливості візуалізації та моніторингу власної інформації щодо здоров’я та наявності відповідних цифрових інструментів, пристосованих до цілей забезпечення доброго стану здоров’я, у тому числі на певному життєвому етапі та з урахуванням способу життя, зростає кількість споживачів, що активно керують своїм здоров’ям та благополуччям своїх сімей. Які елементи досвіду споживачів щодо сучасної екосистеми охорони здоров’я мають найбільше значення для них? Проблеми споживчих пріоритетів було досліджено компанією Deloitte у 2016 р. в опитуванні щодо охорони здоров’я, у якому намагалися знайти відповідь на це питання. Ось що було виявлено.
- Споживачі хочуть, щоб постачальники мали достатньо інформації про них та вичерпне розуміння їх потреб з метою забезпечення персоналізованого підходу у сфері охорони здоров’я, саме такі постачальники медичних послуг оцінюються споживачами (пацієнтами) як найкращі.
- Споживачі хочуть доступного медичного догляду без сюрпризів — це впливає на вибір покриття та інші рішення, пов’язані із здоров’ям.
- Споживачі хочуть отримати доступ до медичних послуг тоді й там, де якомога краще для них; зручність диктує поведінку споживачів.
- Споживачі шукають інструменти, які допоможуть управляти медичними послугами, що вони отримують. Цифрові інструменти все частіше роблять це можливим, але вони повинні стати простішими у використанні та краще інтегрованими, щоб мати справді значний вплив.
Інше опитування «Deloitte’s 2019 Survey of Global Health Care Consumers» показало, що, незважаючи на деякі відмінності, багато споживачів у 8 країнах (Австралія, Канада, Данія, Німеччина, Нідерланди, Сінгапур, Великобританія та США) зацікавлені взаємодіяти із системами охорони здоров’я по-новому:
- споживачі в цілому швидше схожі, ніж різні, хоча можуть бути певні відмінності залежно від рівня «зрілості» їхнього конс’юмеризму;
- споживачі охоче діляться особистою та медичною інформацією, особливо зі своїм лікарем. Довіра є критичною;
- більшість споживачів вважають, що вони повинні мати свої особисті записи щодо стану здоров’я (мається на увазі доступ до медичної інформації не тільки медичного персоналу, а й безпосередньо пацієнта);
- споживачі мають доступ до інструментів, які підтримують їх здоров’я (та використовують їх);
- споживачі вже не пасивні; вони вимагають прозорості, зручності та доступності медичних послуг. Вони також готові не погоджуватися зі своїми лікарями, частіше вдаються до профілактичних заходів, ніж раніше, наприклад, виконують персоналізовані комплекси фізичних вправ та використовують індивідуальний підхід до харчування;
- споживачі, використовуючи різні цифрові інструменти та іншим чином, беруть на себе відповідальність за своє здоров’я;
- споживачі мають подібні больові точки, але вираженість проблем відрізняється залежно від країни.
Як цей тренд буде впливати на систему у 2020 р.?
Очікується, що спроби організувати інноваційну модель надання медичних послуг будуть робити вже протягом 2020 р. Використовуючи сучасні технології, що дозволяють полегшити доступ споживачів до медичних послуг, фокусуючись на покращенні ранньої діагностики та застосуванні поведінкової економіки для мотивації підвищення залученості пацієнтів, у нових та еволюціонуючих моделях медичного догляду більше зосереджують свою увагу на профілактиці та благополуччі пацієнтів, ніж безпосередньо на лікуванні. Наприклад, у деяких моделях роблять акцент на ключових соціально-економічних умовах, які є визначальними для стану здоров’я. Безпосереднє лікування пацієнта часто не стосується багатьох соціальних та контекстуальних факторів, які могли викликати хворобу. Тому поліпшення здоров’я населення, імовірно, потребує залучення широкого кола гравців системи охорони здоров’я — постачальників послуг, страхових компаній, некомерційних організацій у сфері охорони здоров’я та державних платників, які б об’єдналися навколо розробки ефективних стратегій та інвестування в нові моделі догляду, а також технології, що стосуються покращення стану здоров’я, діагностики та моніторингу результатів лікування. Зокрема, зацікавленим сторонам доцільно шукати можливості співпраці для виявлення потреб споживачів та визначення того, де інвестиції можуть мати найбільший вплив. Наприклад, надавачі послуг у сфері охорони здоров’я, які конкурують за пацієнтів у регіоні, можуть знайти спосіб співпрацювати, щоб зберегти здоров’я членів громади та не допускати збільшення кількості пацієнтів, що потребують медичної допомоги безпосередньо в лікарні. Керівники лікарень можуть більше інвестувати в технології віртуальної медичної допомоги чи існуючі заклади, а не розширювати лікарні. Страхові компанії можуть розробити нові моделі покриття, що приділяли би більше уваги здоров’ю та добробуту пацієнтів, а не мережі постачальників медичних послуг. Деякі страхові компанії у сфері охорони здоров’я можуть створювати громадські організації для задоволення соціальних потреб споживачів. Ці узгоджені підходи здатні допомогти досягти значущих, стійких змін.
Так, зацікавлені сторони системи охорони здоров’я в Нідерландах співпрацюють для надання «правильної допомоги в потрібному місці». Академічні лікарні в першу чергу лікують складні випадки, а «потік» інших пацієнтів спрямовується до провідних клінічних лікарень, регіональних/базових лікарень та незалежних лікувальних центрів (ортопедія, офтальмологія тощо) відповідно до обраного комплексу послуг та групи пацієнтів. Лікарні також співпрацюють з іншими операторами сфери охорони здоров’я; наприклад, щодо переведення пацієнтів літнього віку з лікарняних ліжок у систему тривалої допомоги та спрямування хронічних пацієнтів у ланку первинної та домашньої медичної допомоги. 4 головних медичних страховики країни також відіграють певну роль у впровадженні цієї ініціативи, спрямованої на зменшення зайвих витрат на догляд, зокрема включивши в довгострокові лікарняні договори компоненти компенсації на основі цінності.
В іншому прикладі системи охорони здоров’я в декількох містах США, включаючи Денвер, штат Колорадо, використовують переваги останніх змін у федеральній політиці, які спонукають лікарні в партнерстві із державними установами виділяти благодійні кошти на житло, щоб допомогти безпритульним пацієнтам знайти дім після виписки з лікарні. Це, у свою чергу, значно скорочує термін перебування таких пацієнтів у лікарні та, відповідно, пов’язані із цим витрати, а також має ряд очевидних соціальних переваг.
Враховуючи типові обмеження часового горизонту — і без чіткого розуміння рентабельності інвестицій (return on investment — ROI) — залучення інвестицій для подолання чинників, що негативно впливають на здоров’я населення, може бути складним завданням. Може знадобитися більше часу, щоб досягти певної рентабельності інвестицій порівняно з більш цілеспрямованими впливами, наприклад, такими, як забезпечення транспортування для пацієнтів з групи ризику. Однак у системах охорони здоров’я врахування цінності швидко робить фінансово вигідним запобігання розвитку захворювань та підтримання добробуту населення. У цьому разі всі зацікавлені сторони мають як медичний, так і фінансовий обов’язок інвестувати у фактори, що сприяють покращанню здоров’я населення.
Інноваційні моделі медичного догляду, які вирішують проблему нерівного доступу, пропускної потужності, матеріальної бази та доступності медичних послуг, важливі для просування на новому шляху охорони здоров’я до профілактики та добробуту населення.
Системи охорони здоров’я використовують різноманітні підходи, щоб забезпечити більш ранній і простий доступ до медичної допомоги. Однією з моделей, яка вже демонструє позитивні результати, є переміщення надання медичних послуг на територію громади. Традиційно лікарні служать центром тяжіння для системи охорони здоров’я. Однак це змінюється в міру того, як системи охорони здоров’я переводять з лікарень певні стаціонарні процедури, які завдяки розвитку технологій стали безпечнішими та простішими, в амбулаторні заклади: амбулаторії, мережеві клініки, громадські оздоровчі центри і навіть додому до пацієнтів.
В Австралії розроблена урядова програма HealthLinks, яка має на меті визначити, чи може дозволити гнучкість фінансування медичним службам розробляти та впроваджувати альтернативні моделі стаціонарної невідкладної допомоги, які забезпечують кращий досвід та результати лікування для пацієнтів із хронічними станами за рівних чи менших витрат. Фінансування постійних відвідувачів лікарні забезпечує уряд на основі активності — кількості відвідувань. HealthLinks дозволяє лікарням — постачальникам медичних послуг, отримувати це фінансування та використовувати його для інших заходів, які б допомагали цим «частим відвідувачам» залишатися у власних будинках та громадах, а не перебиратися в лікарняні палати. Наприклад, Western HealthLinks — це партнерство між Western Health, системою, що надає послуги в західному регіоні Мельбурна, та Silver Chain, неприбутковою організацією, що надає послуги у сфері охорони здоров’я та догляду за особами літнього віку по всій Австралії. Ключовою особливістю програми є оцінка пріоритетності реагування — початкова клінічна оцінка медсестрою по телефону (на противагу відвідуванню пацієнтом відділення екстреної допомоги) з подальшими оцінкою та втручанням протягом 4 год після направлення (із 7:00 до 23:00, 7 днів на тиждень). У рамках надання допомоги черговий лікар загальної практики проконсультується з лікуючою групою Western HealthLinks, а лікар, що веде пацієнта на постійній основі, буде поінформований щодо результатів оцінки. У 2018 р. у Western HealthLinks було понад 3 тис. активних пацієнтів, з них 86% після оцінки пріоритетності реагування залишалися вдома чи поза лікарнею. Найголовніший виклик для Western HealthLinks полягає в тому, що 75% заходів, необхідних для уникнення відвідування лікарні, не пов’язані зі здоров’ям. Зазвичай це «соціальні детермінанти», що стосуються таких сфер, як наявність соціального піклування та заходи щодо уникнення ізоляції чи забезпеченість належними житловими умовами. Важливість цих соціальних детермінант підкреслюється дослідженнями та іншими ініціативами в США.
На фоні постійно зростаючих витрат на систему охорони здоров’я Японія переходить від стаціонарної до медичної допомоги на базі громади та вдома. До 2025 р. Японія має на меті прискорити розвиток інтегрованих систем медичної допомоги на базі громади, у рамках яких люди можуть підтримувати звичний спосіб життя у своїй місцевості навіть тоді, коли їм потрібна медична допомога та/або щоденна підтримка. Розвиток цих систем догляду вважається надзвичайно важливим, враховуючи зростаючу поширеність деменції в країні. Нові технології тестуються та впроваджуються для сприяння ранньому виявленню, лікуванню та догляду за хворими на деменцію. Ці технології включають аналіз певних патернів для розуміння процесу прогресування хвороби та засновану на штучному інтелекті систему сповіщень/комунікації для тих, хто піклується про цих пацієнтів, та членів їх сімей.
Даний тренд також активно розвивається в Індії (проєкт ReMiND), де використання базового mHealth застосунку дозволило підвищити продуктивність роботи медичних працівників у громаді та сприяло значному покращенню результатів здоров’я матерів та немовлят у сільських громадах Індії. Аналогічно поєднання віддаленого моніторингу та штучного інтелекту, контролю відхилень поведінки, рекомендацій щодо харчування та психологічної підтримки поліпшило якість життя пацієнтів із хронічними хворобами в Чилі.
Також в Індії такі компанії, як ReMeDi (Remote Medical Diagnostics, дистанційна медична діагностика), Karma Healthcare та інші використовують комплекс технологій, таких як е-консультації лікаря та ін. для обслуговування пацієнтів у сільській та заміській місцевості.
Міністерство охорони здоров’я Німеччини нещодавно запустило в Берліні Центр інновацій у галузі охорони здоров’я (Health Innovation Hub — HIH), який описується як «фабрика ідей» для цифрових рішень у галузі медицини для поліпшення догляду за пацієнтами. HIH має на меті підтримати розширення надання медичної допомоги поза лікарнями шляхом впровадження правової та економічної бази для розвитку цифрової галузі охорони здоров’я.
Таїланд запровадив програми для телеконсультування, тестування на дому, доставки лікарських засобів та додатки на базі штучного інтелекту для перевірки на наявність захворювань очей, пов’язаних із цукровим діабетом.
Оскільки пацієнти стають усе більш зайнятими, поінформованими, активніше залучаються до прийняття рішень щодо свого здоров’я та вимагають кращого, швидшого доступу до медичної допомоги в режимі реального часу, використання цифрових технологій у сфері охорони здоров’я — методів надання медичної допомоги за допомогою цифрових та телекомунікаційних технологій — імовірно, відіграватиме важливу роль у задоволенні потреб споживачів.
Наразі системи охорони здоров’я в багатьох країнах вивчають практику використання цифрових технологій у сфері охорони здоров’я як альтернативну модель надання медичних послуг, яка може потенційно знизити витрати. Цифрові технології мають велике значення для впровадження інноваційних моделей надання медичних послуг завдяки їх здатності долати час та відстань, навчати та розширювати можливості споживачів та зміцнювати відносини з надавачами догляду. Але вони є лише частиною інноваційних заходів, що їх потребує система охорони здоров’я. Моделі медичного догляду, орієнтовані на майбутнє, швидше за все, використовуватимуть людей, процеси та технології для впровадження змін відповідно до індивідуальних та групових потреб населення, що стосуються їх здоров’я.
Дефіцит та зміна ролі медичного персоналу
Трансформація роботи працівників медичної сфери під впливом інноваційних технологій, нових моделей надання медичної допомоги та створення нових робочих місць є зростаючим імперативом. Наразі нова модель надання медичної допомоги, що тільки розвивається, уже розмиває традиційні межі системи охорони здоров’я, відкриваючи двері для нетрадиційних гравців та створюючи нові способи вирішення класичних завдань щодо надання допомоги та підтримання добробуту, що необхідно виконати.
Крім того, старіння населення та дефіцит кваліфікованих лікарів підвищують важливість пошуку, найму, навчання та утримання кваліфікованих працівників. Однак сказати це простіше, ніж зробити. Зростаючий розрив між попитом та пропозицією кваліфікованих фахівців уже зараз створює проблеми для державних та приватних систем охорони здоров’я. Так, в Індії відмічається брак кваліфікованих медичних працівників у менших містах та сільських регіонах, де проживає 71% її населення. Низька заробітна плата призвела до еміграції професіоналів сфери охорони здоров’я з Філіппін, що зумовило дефіцит медичних працівників у країні. Прогнозується, що до 2030 р. Німеччина стикнеться з дефіцитом медичних працівників у 1,3 млн осіб. У Великій Британії спостерігається скорочення ключових груп персоналу, включаючи лікарів загальної практики, працівників екстреної допомоги, медичних сестер, а також працівників сфери психічного здоров’я. Очікується, що Brexit тільки поглибить проблему нестачі медичних працівників у Великій Британії. Без вчасного та продуманого реагування проблема дефіциту кадрів може мати довгострокові, згубні наслідки для стаціонарної/амбулаторної допомоги, догляду за особами літнього віку, надання медичної допомоги вдома та у віддалених місцевостях. Приватні лікарні також постраждають через значне ускладнення процесів управління персоналом та нарахування заробітної плати; управління фінансами та дохідним циклом. Особливо гостро нестача кадрів відчувається щодо двох ключових медичних професій: лікарі та медсестри. Багато лікарів відчувають вигорання та зниження продуктивності, врешті-решт змінюючи роботу (рисунок).
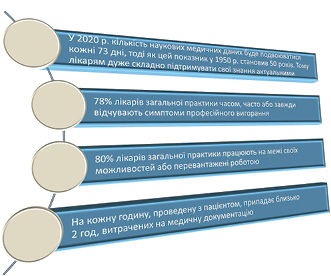
Деякі медики настільки незадоволені своєю роботою, що планують достроково вийти на пенсію або змінити сферу діяльності. Відповідно до опитування медиків у США у 2018 р., 46% респондентів планують кар’єрні зміни. Крім того, 17% збираються вийти на пенсію, а 12% хочуть знайти роботу, на якій їм не доведеться мати справу з пацієнтами. Ці дії можуть потенційно посилити проблему, що насувається: попит на лікарів продовжує випереджати пропозицію. У США прогнозується дефіцит лікарів на рівні 124 тис. до 2025 р. Найбільша частка цього дефіциту припадає на фахівців первинної допомоги — 37%.
Численні системи охорони здоров’я повідомляють про проблеми з найманням та утриманням кваліфікованих медсестер. У США загальний обсяг плину кадрів палатних медсестер зріс до 17,2%, при цьому середня вартість такого плину кадрів у розрахунку на одну медсестру становить близько 52 тис. дол. США.
Нідерланди, які вже стикнулися з такими проблемами у своєму секторі довгострокової медичної допомоги, відмічають дефіцит кадрів і в інших сферах, включаючи операційних медсестер. Brexit створює нові виклики перед Національною службою охорони здоров’я Великобританії (NHS), пов’язаною з імміграцією кваліфікованих лікарів та особливо медсестер. Уперше NHS відмічає негативні показники припливу проти відтоку кадрів. У Німеччині зміни в законодавстві, які запроваджують різні обмеження для певних медичних спеціальностей, та зміна компенсації в оплаті праці медичних сестер стимулюють конкуренцію за кадри.
Яке ж майбутнє чекає кадрову політику у сфері охорони здоров’я? Керівники в цій сфері вдаються до різних заходів для вирішення проблеми дефіциту кадрів: це і покращення умов праці, альтернативні моделі зайнятості (наприклад віртуальна) та впровадження інноваційних технологій з метою підтримки нового покоління рентабельних моделей залучення кадрів. Наприклад, система охорони здоров’я Японії не може розраховувати на іноземних працівників для вирішення проблеми дефіциту лікарів — великої проблеми для сільської місцевості, — оскільки для надання медичної допомоги необхідна ліцензія японського лікаря. Натомість уряд розглядає різні ініціативи щодо утримання лікарів у країні та у професії, включаючи введення верхньої межі їх робочого часу. Закон про покращення позицій медсестер Німеччини (Nursing Staff Strengthening Act), який набув чинності в січні 2019 р., має програми підтримки, щоб полегшити навантаження медсестер шляхом кращої кадрової політики та забезпечення належних умов праці на робочому місці.
Інвестиції та ініціативи щодо трансформації технологій надходять до сфери охорони здоров’я і ззовні. Успіхи в галузі штучного інтелекту, автоматизація та аналітика прискорюють прийняття рішень та полегшують або усувають звичайні адміністративні завдання, дозволяючи медичним працівникам зосереджувати свою увагу та час на пацієнтах. Наприклад, вчені з Індії розробили високочутливий алгоритм на базі штучного інтелекту та машинного навчання для автоматизованої класифікації рентгенівських знімків грудної клітки в контексті норма/патологія.
Незважаючи на те що технології, орієнтовані на полегшення роботи медичних працівників, впроваджуються з дедалі більшою частотою, вони не можуть бути повноцінно використані в разі, якщо працівники системи охорони здоров’я не оснащені відповідним чином для використання цих технологій найбільш ефективним способом. Крім того, медичний персонал, імовірно, повинен розуміти і мати можливість донести до пацієнтів переваги, які цифрові технології можуть принести, маючи впевненість, що технологія відповідає необхідним регуляторним стандартам та стандартам захисту даних. Тому тут на перший план виходить необхідність додаткового навчання медичного персоналу.
У 2018 р. NHS Великої Британії замовила незалежний огляд готовності своїх працівників до впровадження цифрових технологій майбутнього. Звіт визнає, що цифрова медицина (цифрові технології та продукти, що безпосередньо впливають на діагностику, профілактику, моніторинг та лікування захворювання, стану чи синдрому) уже чинить позитивний, хоча і нерівномірний вплив на охорону здоров’я. Він демонструє потенціал телемедицини, відеоконсультацій, додатків та застосунків для смартфонів, а також підкреслює, що стосунки пацієнт — лікар мають важливе значення для прийняття цих технологій, а технології повинні бути інтуїтивно зрозумілими. Однак у звіті також зазначається, що існує «розрив досвіду та навичок» у здатності нинішнього персоналу NHS усвідомити потенціал штучного інтелекту в галузі охорони здоров’я, і що для усунення цього розриву NHS необхідне подальше навчання персоналу.
Багато країн намагаються компенсувати дефіцит медичного персоналу, надаючи стимули для залучення іноземних фахівців або заохочуючи медичних працівників працювати у віддалених регіонах. Уряд Філіппін розробив програму «Лікарі в села» та підвищив зарплату лікарів — учасників програми для їх заохочення. Крім того, уряд надає безкоштовну освіту студентам, які навчаються в державних медичних школах, за умови, що вони працюватимуть у Філіппінах протягом декількох років після закінчення навчання. Уряд Малайзії запровадив програму, метою якої є повернення своїх висококваліфікованих фахівців-експатріантів до Малайзії за допомогою таких стимулів, як стабільна 15% ставка податку на прибуток протягом 5 років.
Як цей тренд впливатиме на систему у 2020 р.?
Таким чином, зростаючий попит на медичний персонал буде й надалі породжувати зростаючий дефіцит кадрів у сфері охорони здоров’я та стане одним із ключових викликів для управлінців у цій галузі. Рішенням може стати перехід від традиційних кадрових політик до таких, що більше орієнтовані на майбутнє. Наприклад, розширення та підвищення значущості ролі медичних сестер може підвищити їх задоволеність роботою. Крім того, дані свідчать, що в майбутньому інноваційні технології можуть значно змінити роль лікарів загальної практики, розширивши можливості надання медичної допомоги та її інфраструктуру. І цей процес уже йде. Очікується, що впровадження нових технологій пришвидшиться протягом наступних 5–10 років.
З метою полегшення переходу лікарів на інноваційні моделі надання медичної допомоги та покращення умов їх праці системи охорони здоров’я можуть вдатися до трикомпонентного підходу:
1. Створення медичної організації, яка дасть змогу лікарям приділяти максимум свого робочого часу саме пацієнтам, допоможе прийняти зміни в системі надання медичної допомоги, знизити вплив факторів, що призводять до вигорання на робочому місці, та зробить лікарів швидше партнерами медичних систем, ніж просто найманими працівниками.
2. Управління змінами, з якими стикаються лікарі, та допомога в їх прийнятті: навчання, оснащення. Це необхідно, щоб медична громадськість не протистояла змінам та впровадженню інноваційних технологій.
3. Інвестування в робочу силу та технології з розумом, спираючись на майбутнє, а не на минуле. Технології мають потенціал для того, щоб лікарі могли покращити результати лікування; однак часто впровадження інноваційних технологій викликає незадоволення для деяких лікарів. Тому при розробленні критеріїв для конкретних інвестицій у технології слід враховувати час лікаря та робочий процес на додаток до бізнесової цінності. Необхідно розглянути можливість інвестувати кошти в засоби навчання, які можуть допомогти лікарям впевнено почуватися в новій ролі.
Таким чином, виходить не надто оптимістична картина — населення старішає, відповідно, стрімко зростає кількість пацієнтів із хронічними захворюваннями, а на перший план виходить довгострокова медична допомога. У той же час робота лікарів та медичних сестер чим далі стає складнішою, створюючи як локальний, так і глобальний дефіцит кваліфікованих фахівців у сфері охорони здоров’я. Наразі складно сказати, чи є реальні перспективи зниження навантаження на медичний персонал, окрім подальшого впровадження інноваційних технологій, у тому числі на базі штучного інтелекту та машинного навчання. І можливо, той день, коли звичайного лікаря замінить алгоритм, не так вже і далеко. Втім, кажуть, що медицина — це гармонійне поєднання науки та мистецтва, тож варто не забувати про другу складову. Натомість у наступній статті поговоримо про останні досягнення в царині цифрових технологій і як вони можуть допомогти покращити результати лікування, здешевити та зробити доступнішою медичну допомогу і, звичайно, знизити навантаження на медичний персонал.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим