МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ’Я УКРАЇНИ
НАКАЗ
від 05.05.2021 р. № 870
Про затвердження Уніфікованого клінічного протоколу вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Ентеральне харчування недоношених немовлят»
Відповідно до статті 14¹ Закону України «Основи законодавства України про охорону здоров’я», пунктів 2.4 розділу ІІ та 3.5 розділу ІІІ Методики розробки та впровадження медичних стандартів медичної допомоги на засадах доказової медицини, затвердженої наказом Міністерства охорони здоров’я України від 28 вересня 2012 року № 751, зареєстрованого в Міністерстві юстиції України 29 листопада 2012 року за № 2001/22313, абзацу п’ятнадцятого підпункту 10 пункту 4 та пункту 8 Положення про Міністерство охорони здоров’я України, затвердженого постановою Кабінету Міністрів України від 25 березня 2015 року № 267 (в редакції постанови Кабінету Міністрів України від 24 січня 2020 року № 90)
НАКАЗУЮ:
- Затвердити Уніфікований клінічний протокол вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Ентеральне харчування недоношених немовлят», що додається.
- Державному підприємству «Державний експертний центр Міністерства охорони здоров’я України» (Бабенко М.М.) забезпечити внесення Уніфікованого клінічного протоколу вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Ентеральне харчування недоношених немовлят» до Реєстру медико-технологічних документів зі стандартизації медичної допомоги.
- Контроль за виконанням цього наказу покласти на першого заступника Міністра Садов’як І.Д.
МіністрМаксим Степанов
ЗАТВЕРДЖЕНО
Наказ Міністерства охорони
здоров’я України
УНІФІКОВАНИЙ КЛІНІЧНИЙ ПРОТОКОЛ ВТОРИННОЇ (СПЕЦІАЛІЗОВАНОЇ) ТА ТРЕТИННОЇ (ВИСОКОСПЕЦІАЛІЗОВАНОЇ) МЕДИЧНОЇ ДОПОМОГИ
ЕНТЕРАЛЬНЕ ХАРЧУВАННЯ НЕДОНОШЕНИХ НЕМОВЛЯТ
ВСТУП
Адекватне харчування недоношених немовлят (термін гестації <37 тижнів) не лише в неонатальний період, а і протягом першого року життя є важливою передумовою їх подальшого нормального росту і розвитку, а отже — досягнення оптимальних показників здоров’я та якості життя. Саме тому рекомендації щодо харчування цієї категорії немовлят, які мають специфічні нутритивні потреби у поєднанні з численними анатомо-фізіологічними і клінічними особливостями, не можуть обмежуватись неонатальним періодом.
Хоча протягом останніх десятиліть досягнуто значного прогресу в розробці сучасної теоретичної концепції харчування передчасно народжених дітей, чимало практичних аспектів забезпечення їх харчових потреб залишаються суперечливими, з чим пов’язані суттєві відмінності клінічної практики в різних неонатальних відділеннях. Водночас останніми роками в Україні стали доступними найсучасніші спеціальні продукти ентерального харчування для недоношених немовлят, знання і належне використання яких медичними працівниками є необхідною умовою покращення показників здоров’я та розвитку передчасно народжених дітей. З огляду на це, розробка відповідного уніфікованого клінічного протоколу вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги є надзвичайно актуальною.
Уніфікований клінічний протокол вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Ентеральне харчування недоношених немовлят» за своєю формою, структурою та методичними підходами щодо використання вимог доказової медицини розроблений відповідно до наказу Міністерства охорони здоров’я України від 28 вересня 2012 року № 751 «Про створення та впровадження медико-технологічних документів зі стандартизації медичної допомоги в системі Міністерства охорони здоров’я України», зареєстрованого в Міністерстві юстиції України 29 листопада 2012 року за № 2001/22313.
Цей уніфікований клінічний протокол вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги розроблений на основі клінічної настанови «Ентеральне харчування недоношених немовлят», в якій наведено найкращу практику ентерального харчування цієї категорії новонароджених. У свою чергу, згадана клінічна настанова адаптована з оригінальних відповідних документів: 1) Enteral nutrient supply for preterm infants: commentary from the European Society for Paediatric Gastroenterology, Hepatology, and Nutrition Committee on Nutrition/C. Agostoni, G. Buonocore, V.P. Carnielli [et al.] (2010); 2) Guidelines on optimal feeding of low birth-weight infants in low- and middle-income countries. World Health Organization (2011); 3) A.S.P.E.N. clinical guidelines: nutrition support of neonatal patients at risk for necrotizing enterocolitis/E.M. Fallon, D. Nehra, A.K. Potemkin [et al.]; American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.) Board of Directors (2012); 4) Guidelines for feeding very low birthweight infants/S. Dutta, B. Singh, L. Chessell [et al.] (McMaster University, Canada, 2015); 5) Feeding of low birth weight infants/M.J. Sankar, R. Agarwal, S. Mishra [et al.] (AIIMS- NICU protocols. New Delhi, 2008); 6) Minimal enteral nutrition/S. Mishra, R. Agarwal, M. Deorari, V.K. Paul. (AIIMS-NICU protocols. New Delhi, 2008); 7) Feeding preterm infants after hospital discharge: a commentary by the ESPGHAN Committee on Nutrition/P.J. Aggett, C. Agostoni, I. Axelsson [et al.] (2006).
Цей уніфікований клінічний протокол вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги представляє сучасні підходи до розуміння та вирішення проблеми ентерального харчування передчасно народжених дітей, включаючи можливі коротко- і довгострокові наслідки неадекватного харчування, оцінку харчових потреб, що забезпечують недоношеним новонародженим внутрішньоутробні темпи росту, практичні аспекти ентерального харчування, а також характеристики спеціальних продуктів харчування.
Остаточне рішення щодо вибору плану ентерального харчування мають ухвалювати відповідні працівники охорони здоров’я з урахуванням клінічних даних, отриманих у конкретної дитини, результатів діагностики і методів лікування, що застосовуються.
ПЕРЕЛІК СКОРОЧЕНЬ, ЩО ВИКОРИСТОВУЮТЬСЯ В ПРОТОКОЛІ
| ААП
АГ АЛФ БЛД ВООЗ ГВ ГМ ДР ЗГМ ЗПФР ЕН ЕХ КМП МЕХ МСХ НЕК ПЕХ ПМВ ПФР СВ СРБ ФР ХВ ЧСС ESPGHAN IQ |
— Американська Академія Педіатрії
— артеріальна гіпертензія — активність лужної фосфатази — бронхолегенева дисплазія — Всесвітня організація охорони здоров’я — грудне вигодовування — грудне молоко — дихальні розлади — зціджене грудне молоко — затримка постнатального фізичного розвитку — еквівалент ніацину — ентеральне харчування — клінічний маршрут пацієнта — мінімальне ентеральне харчування — метаболічний синдром Х — некротизуючий ентероколіт — парентеральне харчування — постменструальний вік — постнатальний фізичний розвиток — скоригований вік — С-реактивний білок — фізичний розвиток — хронологічний вік — частота серцевих скорочень — Європейське наукове товариство дитячої гастроентерології, гепатології і нутриціології — коефіцієнт інтелекту |
I. ПАСПОРТНА ЧАСТИНА
1.1. Діагноз: Даний протокол не стосується якоїсь специфічної нозологічної форми, а представляє сучасні рекомендації щодо ентерального харчування недоношених немовлят.
1.2. Код за МКХ-10: —
1.3. Протокол призначений для: лікарів-педіатрів-неонатологів, лікарів-педіатрів, лікарів-акушерів-гінекологів, лікарів, що провадять господарську діяльність з медичної практики як фізичні особи-підприємці, середнього медичного персоналу, інших медичних працівників, які беруть участь у наданні медичної допомоги недоношеним новонародженим, керівників закладів охорони здоров’я різних форм власності та підпорядкування.
1.4. Мета протоколу: організація надання медичної допомоги та покращення результатів виходжування недоношених немовлят шляхом оптимізації їх ентерального харчування.
1.5. Дата складання протоколу: 2021 рік.
1.6. Дата перегляду протоколу: 2024 рік.
1.7. Список та контактна інформація осіб, які брали участь в розробці протоколу:
| Садов’як Ірина Дмитрівна | Перший заступник Міністра охорони здоров’я України, голова робочої групи |
| Ідоятова Євгенія Жумагаліївна | в.о. генерального директора Директорату медичного забезпечення |
| Авраменко Тетяна Василівна | завідувач відділення акушерської ендокринології та патології плода Державної установи «Інститут педіатрії, акушерства і гінекології імені академіка О.М. Лук’янової Національної академії медичних наук України» (за згодою) |
| Аряєв Микола Леонідович | завідувач кафедри педіатрії № 1, неонатології та біоетики Одеського національного медичного університету, член- кор. Національної академії медичних наук України, д.м.н., професор |
| Бакаєва Олена Миколаївна | Завідувач неонатологічним центром Національної спеціалізованої дитячої лікарні «Охматдит» Міністерства охорони здоров’я України |
| Батман Юрій Анастасович | провідний науковий співробітник відділення неонатології Державної установи «Інститут педіатрії, акушерства та гінекології Національної академії медичних наук України», д.м.н., професор (за згодою) |
| Воробйова Ольга Володимирівна | провідний науковий співробітник відділення неонатології державної установи «Інститут педіатрії, акушерства та гінекології імені академіка О.М. Лук’янової Національної академії медичних наук України», д.м.н. (за згодою) |
| Годованець Юлія Дмитрівна | професор кафедри педіатрії, неонатології та перинатальної медицини Вищого державного навчального закладу України «Буковинський державний медичний університет», д.м.н., професор (за згодою) |
| Горбатюк Ольга Михайлівна | професор кафедри дитячої хірургії Національного університету охорони здоров’я України імені П.Л. Шупика, заслужений лікар України, д.м.н., професор |
| Добрянський Дмитро Олександрович | професор кафедри педіатрії Львівського національного медичного університету імені Данила Галицького, д.м.н., професор, експерт Міністерства охорони здоров’я з неонатології (за згодою) |
| Знаменська Тетяна Костянтинівна | заступник директора з перинатальної медицини, керівник відділення неонатології Державної установи «Інститут педіатрії, акушерства та гінекології Національної академії медичних наук України», президент Асоціації неонатологів України, заступник голови з клінічних питань (за згодою) |
| Клименко Тетяна Михайлівна | завідувач кафедри неонатології Харківської медичної академії післядипломної освіти, д.м.н., професор (за згодою) |
| Ковальова Олена Михайлівна | головний спеціаліст відділу розрахунку вартості медичного обслуговування Департаменту замовлення медичних послуг та лікарських засобів Національної служби здоров’я України, д.м.н., професор (за згодою) |
| Кондратова Ірина Юріївна | Керівник Харківського Регіонального перинатального центру (за згодою) |
| Мавропуло Тетяна Карлівна | професор кафедри госпітальної педіатрії № 2 та неонатології державного закладу «Дніпропетровська медична академія Міністерства охорони здоров’я України» д.м.н., професор |
| Македонський Ігор Олександрович | головний лікар Дніпропетровської дитячої міської клінічної лікарні № 3 імені М.Ф. Руднєва, заслужений лікар України, д.м.н., професор (за згодою) |
| Нікуліна Людмила Іванівна | головний науковий співробітник відділення неонатології Державної установи «Інститут педіатрії, акушерства та гінекології Національної академії медичних наук України», д.м.н. (за згодою) |
| Орлова Тетяна Олександрівна | завідувач відділення інтенсивної терапії значно недоношених дітей Національної дитячої спеціалізованої лікарні «ОХМАТДИТ» Міністерства охорони здоров’я України, експерт Міністерства охорони здоров’я України з неонатології |
| Павлишин Галина Андріївна | завідувач кафедри педіатрії № 2 Державного вищого навчального закладу «Тернопільський державний медичний університет імені І.Я. Горбачевського Міністерства охорони здоров’я України», д.м.н., професор |
| Похилько Валерій Іванович | проректор з науково-педагогічної та виховної роботи Вищого державного навчального закладу «Українська медична стоматологічна академія», д.м.н., професор (за згодою) |
| Починок Тетяна Вікторівна | професор кафедри педіатрії № 1 Національного медичного університету імені О.О. Богомольця, д.м.н., професор |
| Редько Ірина Іванівна | професор кафедри педіатрії та неонатології з курсом амбулаторної педіатрії державного закладу «Запорізька медична академія післядипломної освіти Міністерства охорони здоров’я України», д.м.н., професор |
| Ріга Олена Олександрівна | професор кафедри педіатрії № 1 та неонатології Харківського національного медичного університету, д.м.н. (за згодою) |
| Яблонь Ольга Степанівна | завідувач кафедри педіатрії № 1 Вінницького національного медичного університету ім. Н.І. Пирогова, д.м.н., професор (за згодою) |
| Методологічний супровід та інформаційне забезпечення | |
| Гуленко Оксана Іванівна | начальник відділу стандартизації медичної допомоги Департаменту оцінки медичних технологій, адміністрування державних реєстрів та моніторингу цін Державного підприємства «Державний експертний центр Міністерства охорони здоров’я України» |
Електронну версію документу можна завантажити на офіційному сайті Міністерства охорони здоров’я України: http://www.moz.gov.ua та в Реєстрі медико-технологічних документів: https://www.dec.gov.ua/
Рецензенти:
| Шадрін Олег Геннадійович | Керівник відділення проблем харчування та соматичних захворювань у дітей раннього віку Державної установи «Інститут педіатрії, акушерства та гінекології НАМН України», д.м.н., професор. |
1.8. Коротка епідеміологічна інформація
З покращенням показників виживання недоношених новонароджених все важливішою стає проблема зменшення їх хронічної захворюваності. Загальновизнаним є той факт, що забезпечення відповідного потребам адекватного харчування цієї групи немовлят у неонатальний період є однією з необхідних умов досягнення оптимальних результатів їх виходжування. Водночас, незважаючи на існування достатньо широкого консенсусу щодо загальної мети адекватного харчування недоношених новонароджених, — забезпечити темпи внутрішньоутробного розвитку і реалізацію генетичного потенціалу росту, — методи і шляхи досягнення цієї мети залишаються недостатньо визначеними й опрацьованими.
Сучасна концепція адекватного харчування недоношених немовлят передбачає не просто забезпечення певних показників соматичного росту, але і формування тканин дитини, які б відповідали за структурою фетальному розвитку (так званої «пісної» маси тіла без надлишку жиру); профілактику основних ускладнень, пов’язаних з передчасним народженням НЕК, БЛД, інфекції тощо; а також оптимізацію віддаленого психомоторного розвитку і профілактику захворювань дорослого віку шляхом харчового «програмування». Особливе значення це має для значно недоношених немовлят, народжених при терміні гестації менше 32 тижнів, більшість з яких мають масу тіла менше 1500 г.
Завдяки удосконаленню методів ПЕХ протягом останніх років вдалося істотно збільшити споживання харчових речовин та компенсувати енергетичні потреби таким новонародженим в перші дні життя. Раннє призначення ПЕХ стало однаково безпечним й ефективним. З кожним роком в Україні зменшується середня тривалість періоду повного ПЕХ, з перших годин або днів життя більшості таких немовлят призначають мінімальне (трофічне) ЕХ, а також широко використовують спеціальні харчові продукти (збагачувачі грудного молока, спеціальні суміші, окремі харчові додатки тощо), щоб найоптимальніше забезпечити специфічні харчові потреби.
Однак, незважаючи на це, сучасна клінічна практика у світі все ще не забезпечує харчових потреб цієї категорії немовлят, а темпи їх ПФР продовжують значно поступатися еталонним показникам внутрішньоутробного росту плодів того ж гестаційного віку. Це відставання зберігається не лише протягом усього періоду первинної госпіталізації, а і після виписки дитини додому. Хоча теоретично інші нехарчові чинники можуть бути пов’язані з недостатніми темпами росту і розвитку значно недоношених немовлят, реальне споживання харчових речовин та енергії ними є дійсно недостатнім, пояснюючи виникнення дефіциту відповідних показників росту, розвитку і неврологічних функцій.
II. ЗАГАЛЬНА ЧАСТИНА
Ранніми наслідками неадекватного харчування недоношеної дитини в неонатальний період вважають значну постнатальну втрату маси, підвищену інфекційну захворюваність, формування хронічної патології, в патогенезі якої важливу роль відіграє вільнорадикальне ураження тканин (насамперед, БЛД), необхідність інтенсивнішої і/або тривалішої штучної дихальної підтримки, а також затримку ПФР. Близько 90% дітей з дуже малою масою при народженні (<1500 г) в розвинених країнах мають затримку постнатального розвитку на момент досягнення СВ 36–38 тижнів, що пов’язано з підвищеними харчовими потребами, особливостями метаболізму, зниженою толерантністю до ЕХ, високою захворюваністю, дією ліків, неадекватним харчуванням тощо.
Однак, незбалансоване харчування цієї категорії немовлят в перші місяці життя не обмежується переліченими проблемами. Доведено, що наслідками, які діагностуються в більш старшому віці, можуть бути стійкий неврологічний дефіцит і затримка психомоторного розвитку, метаболічний імпринтинг (порушений ріст клітин, формування серцево-судинної патології, цукрового діабету, патології нирок тощо), а також прискорений відновний ріст, з яким можуть бути пов’язані виникнення АГ і/або МСХ в дорослому віці.
Водночас сучасні дані свідчать, що швидкий фізичний ріст значно недоношеної дитини у період до досягнення СВ 40 тижнів і/або 12–18 місяців не збільшує ризику виникнення у неї АГ або МСХ в дорослому віці, натомість, затримка ПФР в перші 4 місяці життя істотно погіршує подальший неврологічний прогноз. Доведений вплив якості раннього харчування на величини загального IQ й вербального IQ є істотним (відмінності можуть досягати 6–15 балів), а також клінічно і популяційно значущим.
ІІІ. ОСНОВНА ЧАСТИНА
Вторинна (спеціалізована) та третинна (високоспеціалізована) медичні допомоги
3.1. ЕХ у стаціонарі
Визначення можливості розпочати ЕХ
МЕХ можна призначати дітям з низькою оцінкою за Апґар, за наявності функціонуючих катетерів у судинах пуповини, на тлі використання ібупрофену (індометацину), допаміну тощо.
Протипоказаннями до початку ЕХ, включаючи МЕХ, є:
1) рефрактерні до лікувальних заходів стійкі гіпоксемія (SpO2 <88% або РаО2 <45 мм рт.ст.) і/або порушення кровообігу (середній артеріальний тиск <гестаційного віку у тижнях, тривалість наповнення капілярів довше 3 секунд, стійкі бради- або тахікардія);
2) підозра або встановлена наявність хірургічної патології, що пов’язана з ризиком ЕХ, зокрема, НЕК ІІ-ІІІ стадії.
Необхідні дії
Обов’язкові
Оцінити: антропометричні показники і гестаційний вік дитини при народженні; потребу й обсяг реанімаційної допомоги дитині після народження, результати оцінювання за Апґар; важкість загального стану дитини; наявність ознак гіпоксично-ішемічної енцефалопатії 2–3 стадії (середньої важкості або важкої); наявність і важкість дихальних розладів, рівень насичення гемоглобіну киснем (SpO2); стан гемодинаміки (ЧСС, артеріальний тиск, тривалість наповнення капілярів — симптом «білої плями»).
За відсутності протипоказань призначити ЕХ.
Призначення МЕХ
«Мінімальним» або «трофічним» називають харчування, добовий об’єм якого не перевищує 24 мл/кг. МЕХ призначають всім недоношеним новонародженим з терміном гестації < 32 тижнів і/або масою тіла менше 1500 г за відсутності протипоказань.
Необхідні дії
Обов’язкові
МЕХ призначають на тлі повноцінного ПЕХ, яке розпочинають відразу після переведення дитини у відділення (палату) інтенсивної терапії.
За відсутності протипоказань МЕХ розпочинають протягом перших 48 годин життя залежно від стану дитини і наявності материнського молока.
Для МЕХ використовують молоко матері: якщо молоко матері недоступно до початку другої доби життя дитини, призначають спеціальну суміш для недоношених немовлят; починають годувати материнським молоком, як тільки з’являється така можливість; зціджене грудне молоко (ЗГМ) зберігають, розморожують, ідентифікують і використовують відповідно до вимог алгоритму (див. пункт 4.4).
Розпочинають МЕХ, призначаючи 1–2 мл молока (суміші), кожні 4–6 годин через ротошлунковий зонд (див. пункт 4.1).
Оцінюють толерантність до призначеної кількості молока (суміші) в динаміці (див. пункт 4.3).
За наявності прийнятної толерантності до МЕХ і стабільного стану дитини збільшують добовий об’єм харчування на 5–10 мл/кг/добу.
У разі зниженої (відсутньої) толерантності до ЕХ діють відповідно до вимог алгоритму (див. пункт 4.3).
Тривалість МЕХ залежить від гестаційної зрілості, загального стану, наявної патології та толерантності до збільшення об’єму ЕХ у новонародженого. Однак, відсутні дані, які б доводили переваги тривалого (5–7 днів) періоду МЕХ порівняно з коротшим періодом.
Призначення ЕХ у зростаючому об’ємі
Раннє призначення новонародженим з терміном гестації < 35 тижнів і/або масою тіла менше 2000 г ЕХ у зростаючому об’ємі до 4 доби життя, порівняно з пізнішим призначенням, забезпечує, вірогідно, скоріше досягнення повного добового об’єму харчування. Для досягнення оптимальних показників фізичного розвитку важливо використовувати продукти харчування, склад яких відповідає потребам. Грудне молоко є пріоритетним продуктом харчування недоношених немовлят, проте, щоб забезпечити харчові потреби значно недоношених немовлят (термін гестації 32 тижні), його потрібно збагачувати.
Необхідні дії
Обов’язкові
Термін гестації менше 32 тижнів
Після закінчення періоду МЕХ у дитини з терміном гестації < 32 тижнів і/або масою тіла менше 1500 г добовий об’єм харчування збільшують на 10–20 мл/кг/добу (діти масою до 1000 г) або на 20–30 мл/кг/добу (діти масою ≥1000 г) до досягнення 160–200 мл/кг/добу.
Після досягнення добового об’єму ЕХ 50 мл/кг починають збагачувати грудне молоко, додаючи багатокомпонентний збагачувач або білкову добавку (див. підпункт 1 пункту 4.7; додаток 4). Адекватність збагачення білком оцінюють за вмістом сечовини у сироватці крові (див. додаток 4). Збагачене молоко використовують до виписки дитини з лікарні.
У разі відсутності материнського молока або за наявності протипоказань до його використання до виписки з лікарні, дитині призначають спеціальну суміш для недоношених немовлят (див. додаток 3).
До досягнення дитиною постменструального (скоригованого) віку (ПМВ) 32 тижнів її годують через шлунковий зонд, надаючи перевагу періодичним годуванням через кожні 2–3 години (див. пункт 4.2; додаток 5).
Систематично оцінюють готовність і готують дитину до годування через рот, зокрема, використовуючи нехарчове ссання (див. пункт 4.9). Після досягнення ПМВ 32 тижнів пробують прикладати немовля до грудей і/або догодовують (годують) з пляшечки, чашки або через зонд кожні 3 години (див. пункт 4.2). Активно застосовують виходжування за методом Кенгуру.
Після досягнення ПМВ 34 тижнів дитину годують грудьми або з пляшечки щонайменше 8 разів на добу, заохочуючи годування на вимогу.
Термін гестації 32–34 тижні
ЕХ недоношеної дитини, яка народилась з терміном гестації 32–34 тижні і масою тіла 1500–1750 г, розпочинають за допомогою альтернативного методу (з пляшечки, чашки або через зонд; див. пункт 4.2) зцідженим грудним молоком або спеціальною молочною сумішшю для недоношених немовлят (див. додаток 5) відповідно до рекомендацій Протоколу медичного догляду за новонародженою дитиною з малою масою тіла при народженні (затвердженого наказом Міністерства охорони здоров’я України № 584 від 29 серпня 2006 року «Про затвердження Протоколу медичного догляду за новонародженою дитиною з малою масою тіла при народженні»).
Недоношеним немовлятам з терміном гестації ≥32 тижнів і масою тіла >1500 г, яких годують альтернативним методом, за відсутності протипоказань відразу призначають ЕХ у зростаючому об’ємі відповідно до добової потреби у рідині, розпочинаючи з 60 мл/кг/добу в перший день життя (див. додаток 5).
Термін гестації >34 тижнів
У разі повернення щойно народженої недоношеної дитини з терміном гестації ≥34 тижнів і масою тіла >1750 г на грудну клітку матері для завершення адаптації розпочинають грудне вигодовування, прикладаючи немовля до грудей протягом 2 годин після народження: подальше грудне вигодовування здійснюють відповідно до вимог Протоколу медичного догляду за новонародженою дитиною з малою масою тіла при народженні (затвердженого наказом Міністерства охорони здоров’я України № 584 від 29 серпня 2006 року «Про затвердження Протоколу медичного догляду за новонародженою дитиною з малою масою тіла при народженні»); якщо з будь-якої причини ефективне грудне вигодовування неможливе, додатково використовують альтернативний метод годування ЗГМ (див. додаток 5).
У разі відсутності материнського молока або за наявності протипоказань до його використання до виписки з лікарні дітям цієї вагової категорії призначають стандартну адаптовану молочну суміш для немовлят.
Незалежно від терміну гестації
Забезпечують ранню інтенсивну підтримку лактації у матерів за участі кваліфікованого консультанта з лактації.
ЗГМ зберігають, розморожують, ідентифікують і використовують відповідно до вимог алгоритму (див. пункт 4.4).
Суміш призначають лише у разі відсутності (недостатньої кількості) грудного молока у матері або наявності протипоказань до годування грудним молоком.
Оцінюють толерантність до призначеної кількості молока (суміші) в динаміці (див. пункт 4.3).
За наявності прийнятної толерантності до ЕХ і стабільного стану дитини збільшують добовий об’єм ЕХ на 10–30 мл/кг/добу до досягнення 160–200 мл/кг.
У разі зниженої (відсутньої) толерантності до ЕХ діють відповідно до вимог алгоритму (див. пункт 4.3).
Моніторинг толерантності до ЕХ
Знижену толерантність до ЕХ визначають за нездатністю новонародженої дитини перетравлювати молоко (суміш), що виявляється збільшенням обводу живота (≥2 см) і/або блювотою перетравленим молоком, а також шлунковим залишком >50% від попереднього об’єму харчування. Оскільки ефективне збільшення добового об’єму ЕХ можливе лише за умови задовільної толерантності, діагностика і моніторинг цього стану є надзвичайно важливими.
Необхідні дії
Обов’язкові
Оцінити толерантність до ЕХ перед кожним годуванням (через кожні 2–3 години):
оцінити наявність зригувань/блювоти після попереднього годування; оцінити кількість, колір й інші особливості блювотних мас;
оцінити наявність видимих петель кишок, пастозності (набряку) підшкірно-жирової основи в ділянці живота, а також колір шкіри передньої черевної стінки; виміряти обвід живота;
важливо зазначати і використовувати постійну ділянку вимірювання (на рівні пупка, вище пупка або нижче пупка);
аускультативно оцінити наявність перистальтичних шумів у всіх квадрантах живота;
перевірити місцезнаходження кінчика зонда у шлунку та оцінити можливий вплив положення дитини на звільнення останнього; перевірити час попереднього годування;
оцінити наявність, колір і консистенцію випорожнень протягом останньої доби.
На підставі одержаних даних, вирішити, чи дитина толерує призначений об’єм ЕХ.
Дії у разі підозри на знижену толерантніcть до ЕХ
Підозра на знижену толерантність до ЕХ має виникати у разі збільшення обводу живота у дитини на ≥2 см і/або блювоти перетравленим молоком (особливо, повторної).
Рекомендований алгоритм дії (див. пункт 4.3).
Необхідні дії
Обов’язкові
Аспірувати вміст шлунку та оцінити кількість й особливості шлункового аспірату.
Записати результат оцінювання (кількість і наявність патологічних домішок) у карту спостереження за новонародженою дитиною.
Негайно інформувати відповідального(чергового) лікаря про встановлення зниженої толерантності до ЕХ.
Діяти відповідно до вимог алгоритму (див. пункт 4.3).
Додаткові призначення
Препарати заліза та холекальциферол
Недоношені діти характеризуються підвищеним ризиком залізодефіциту. Теоретична потреба в залізі для дитини з масою тіла при народженні 1 кг протягом першого року життя становить 1,4–2 мг/кг/добу (без урахування крововтрати і можливих гемотрансфузій).
Вітамін D відіграє важливу роль в організмі новонародженої дитини, беручи участь у регуляції численних фізіологічних процесів, зокрема нервово-м’язових функцій і мінералізації кісткової тканини. Його дефіцит призводить до метаболічних порушень, що можуть реалізуватися у специфічне захворювання — остеопенію недоношених немовлят.
Необхідні дії
Обов’язкові
У разі споживання 180 мл/кг/добу збагаченого грудного молока (мультикомпонентний збагачувач, що містить залізо) або спеціальної молочної суміші для недоношених немовлят додаткове призначення мінералів і вітамінів (за винятком холекальциферолу) недоношеній новонародженій дитині є непотрібним.
Рекомендований загальний рівень профілактичного споживання заліза становить 2–3 мг/кг/добу для дітей з масою тіла при народженні <1500 г, і 2 мг/кг/добу для немовлят з масою тіла при народженні 1500–2499 г. Недоношеним дітям, яких годують грудним молоком, призначати препарат заліза для немовлят, починаючи з 2–6 тижня життя (2–4 тиждень в екстремально недоношених немовлят) за умови досягнення повного добового об’єму ЕХ (щонайменше 160 мл/кг/добу); призначаючи додатково залізо, враховувати його вміст у суміші або збагаченому грудному молоці; немовлята, які отримують еритропоетин або мали значну некомпенсовану крововтрату, спочатку можуть потребувати більше заліза, а отже, додаткового призначення препарату заліза, незважаючи на вигодовування спеціальною сумішшю; не перевищувати дозу 5 мг/кг/добу; продовжувати профілактичне призначення препарату заліза у зазначеній вище дозі до моменту виписки дитини зі стаціонару; дітям, яким принаймні двічі переливали еритромасу, не призначати додатково препаратів заліза без визначення вмісту феритину у сироватці крові; препарати заліза в такому випадку можуть призначатися профілактично, якщо рівень феритину нижче верхньої границі норми для новонароджених.
Забезпечувати загальне добове споживання 400–1000 МО холекальциферолу на добу, призначаючи за потреби холекальциферол для немовлят, починаючи з 3 тижня життя за умови досягнення повного добового об’єму ЕХ (щонайменше 160 мл/кг/добу). Враховувати кількість холекальциферолу, отриману із сумішшю (грудне молоко містить ≈3,5 МО холекальциферол/100 мл); продовжувати профілактичне призначення холекальциферолу у тій самій добовій дозі до моменту виписки дитини зі стаціонару; не перевищувати загальну дозу 1000 МО/добу.
Моніторинг якості харчування і харчового статусу недоношених немовлят у стаціонарі
Оцінювання якості харчування і харчового статусу недоношених немовлят в динаміці передбачає моніторинг реального рівня споживання нутрієнтів, а також певних антропометричних і лабораторних даних.
Антропометричні дані
Затримку постнатального фізичного розвитку (ЗПФР) визначають як будь-який антропометричний показник менше 10 перцентилів від середнього очікуваного показника у певному віці.
Ознакою сповільненого росту є горизонтальна або низхідна траєкторія антропометричного показника дитини (побудована лінія перетинає нормативні криві діаграми зверху вниз).
Про прискорений ріст свідчить висхідна траєкторія антропометричного показника дитини (побудована лінія перетинає нормативні криві діаграми знизу вверх).
У випадку нормального росту дитини (у середньому 16–17 г/кг/добу і/або 0,9 см/тиждень для довжини тіла) антропометричний показник перебуває у зоні 10–90 перцентилів, а нахил лінії його динаміки наближається до нахилу стандартних кривих діаграми фізичного розвитку (ФР).
Лабораторні дані
Оцінка білкового статусу. Лише сироваткові концентрації азоту сечовини і ретинолзв’язувального білка відображають зміни у рівні споживання білка у недоношених немовлят.
Оцінка кісткового мінерального статусу. Рутинне оцінювання кісткового мінерального статусу показано лише дітям з масою тіла при народженні менше 1500 г і передбачає визначення активності лужної фосфатази (АЛФ) у хронологічному віці (ХВ) 4–5 тижнів. АЛФ >800–1000 МО/л або клінічні ознаки переломів кісток є показанням до рентгенологічного дослідження структури трубчастих кісток, щоб виключити рахіт, і додаткового контролю (корекції) рівня споживання кальцію і фосфору. Якщо АЛФ <800 МО/л і дитина отримує повний об’єм ЕХ збагаченим грудним молоком (ГМ) або спеціальною сумішшю, подальші визначення АЛФ у стаціонарі не проводять.
Оцінка депо заліза у недоношених немовлят, яким повторно переливали еритромасу. Визначення вмісту феритину у сироватці крові показано всім недоношеним немовлятам для вирішення питання щодо призначення додатково препаратів заліза. Підвищений вміст феритину може бути пов’язаним із запальним процесом, а тому рекомендується паралельно оцінювати концентрацію С-реактивного білка (СРБ) у крові дитини.
Необхідні дії
Обов’язкові
Моніторинг споживання основних нутрієнтів і ФР
До досягнення об’єму ЕХ 160 мл/кг/добу щоденно розраховувати та оцінювати призначений об’єм ЕХ і забезпечувати основні харчові потреби недоношеної дитини (енергія, білки, жири, вуглеводи): результати розрахунків записувати в карту розвитку новонародженого або карту стаціонарного хворого; у разі необхідності коригувати план харчування і використовувати спеціальні продукти харчування, збагачувати ГМ або суміші, щоб забезпечити відповідні харчові потреби (див. додаток 1).
Після досягнення об’єму ЕХ 160 мл/кг/добу забезпечення основних харчових потреб (енергія, білки, жири, вуглеводи) розраховувати та оцінювати за показаннями, зокрема, у разі встановлення недостатнього (надмірного) збільшення антропометричних показників.
За відсутності протипоказань щоденно вимірювати масу тіла недоношених немовлят; довжину тіла й обвід голови визначати 1 раз в тиждень. Вимірювання має виконувати навчений медичний персонал за стандартними протоколами; вимірювання довжини тіла й обводу голови здійснювати в той самий день тижня; визначені показники записувати в історію розвитку новонародженого або карту стаціонарного хворого і/або відмічати на стандартних діаграмах ФР (див. додаток 6) і будувати відповідні криві.
Щотижня оцінювати динаміку антропометричних показників (втрата маси, сповільнений ріст, ЗПФР, нормальний ріст, прискорений ріст) і записувати відповідний висновок в карту розвитку новонародженого або карту стаціонарного хворого.
У разі встановлення показників росту, відмінних від норми, коригувати харчові призначення (збільшення добового об’єму харчування, призначення спеціальних продуктів харчування тощо).
Біохімічний моніторинг
Визначення вмісту сечовини у сироватці крові:
Показання: збагачення ГМ або суміші
Перше визначення: перед початком збагачення
Повторні визначення: 1 раз на тиждень до отримання 2 послідовних показників у межах 3,21–5,0 ммоль/л.
Визначення АЛФ у сироватці крові:
Показання: маса тіла при народженні менше 1500 г Перше визначення: хронологічний вік 4–6 тижнів
Повторні визначення: 1 раз на 2 тижні до нормалізації показника (< 800 МО/л).
Визначення вмісту феритину і СРБ у сироватці крові:
Показання: повторні переливання еритромаси в анамнезі і ХВ 4 тижні Перше визначення: хронологічний вік 4 тижні
Повторні визначення: у разі підвищення рівня СРБ, після закінчення лікування інфекційно-запального процесу (оскільки запальний процес підвищує вміст феритину в крові).
3.2. Харчування передчасно народженої дитини після виписки зі стаціонару
Вибір основного молочного продукту харчування
Існує загальний консенсус щодо потреби надавати перевагу грудному молоку й існування певних груп ризику щодо порушеного харчового статусу після виписки, які насамперед і потребують спеціального «підсиленого» харчування. Рекомендується також індивідуальний підхід до організації і забезпечення харчування після виписки в кожному конкретному випадку з урахуванням показників ФР.
Рекомендується збагачувати грудне молоко або призначати виписну (збагачену) суміш недоношеним дітям, які мають дефіцит маси для віку (затримку постнатального ФР) на момент виписки з лікарні, до досягнення ПМВ 40–52 тижнів (СВ — 3 міс).
Після корекції дефіциту слід припинити використання спеціальних продуктів харчування; уникати «перегодовування» і стимуляції постнатального росту, показники якого перевищують норму для віку.
Необхідні дії
Обов’язкові
Оцінити ФР дитини на момент виписки, використовуючи відповідний стандарт (див. додаток 6).
Визначити потребу збагачувати ГМ, використовувати спеціальну або виписну (збагачену) суміш відповідно до рекомендацій алгоритму (див. пункт 4.5).
Оцінювати ФР дитини в динаміці, використовуючи стандарти ФР ВООЗ (2006) після досягнення ПМВ (СВ) 40 тижнів.
Використовувати додаткові харчові втручання, якщо виникає затримка ПФР або динаміка антропометричних показників не покращується (див. пункт 4.5).
Додаткові призначення
Препарати заліза та холекальциферол
Відповідно до рекомендацій ESPGHAN (2010) препарати заліза потрібно призначати до ХВ 6–12 міс залежно від особливостей харчового раціону дитини. Оновлені рекомендації ВООЗ (2011) визначають потребу призначати препарат заліза, починаючи із ХВ 2 тижні протягом перших 6 міс життя. Згідно з рекомендаціями ААП (2010) препарати заліза потрібно призначати всім недоношеним дітям на грудному вигодовуванні до моменту переводу на годування спеціальною (збагаченою) молочною сумішшю або введення продуктів прикорму, що забезпечуватимуть добове споживання щонайменше 2 мг/кг елементного заліза.
Експерти ВООЗ підкреслюють, що стандартною практикою багатьох розвинених країн є призначення немовлятам з малою масою при народженні, яких годують незбагаченим грудним молоком, щонайменше 400 МО холекальциферолу на добу до досягнення ХВ 6 міс.
Необхідні дії
Обов’язкові
У разі вигодовування збагаченим грудним молоком (мультикомпонентний збагачувач, що містить залізо) або виписною (збагаченою) молочною сумішшю для недоношених немовлят, додаткове призначення мінералів і вітамінів (за винятком холекальциферолу) недоношеній дитині є непотрібним.
Рекомендований рівень споживання заліза становить 2–3 мг/кг/добу для дітей з масою тіла при народженні <1500 г, і 2 мг/кг/добу для немовлят з масою тіла при народженні 1500–2499 г. Препарат заліза для немовлят призначати недоношеним дітям, яких годують незбагаченим ГМ або у разі використання збагачувача, що не містить заліза; призначаючи додаткове залізо, враховувати його вміст у суміші або збагаченому ГМ; продовжувати призначення препаратів заліза у зазначеній вище дозі до кінця 6 міс життя або до моменту переводу дитини на годування сумішшю, яка містить щонайменше 12 мг Fe/л, або початку споживання продуктів прикорму, збагачених залізом.
Рекомендована загальна профілактична доза холекальциферолу для недоношених немовлят становить 400–1000 МО/добу. Враховувати кількість холекальциферолу, отриману із сумішшю (грудне молоко містить лише ≈3,5 МО холекальциферолу/100 мл); продовжувати профілактичне призначення холекальциферолу у зазначеній вище дозі протягом першого року життя; не перевищувати загальну профілактичну дозу 1000 МО/добу.
Призначення продуктів прикорму
Існуючі рекомендації та настанови щодо призначення продуктів прикорму доношеним немовлятам не повинні автоматично застосовуватись для недоношених немовлят.
Психомоторний розвиток — важливий чинник, що впливає на можливість споживання твердої їжі недоношеною дитиною. Контроль положення голови є важливим з міркувань безпеки харчування. Уведення прикорму загалом рекомендують розпочинати, якщо у дитини зникає або зменшується рефлекс висування язика (стимулюється натисканням на язик ложкою), вона може стабільно сидіти з підтримкою, добре тримати голову, відкривати рот і нахиляється вперед до ложки.
Основні принципи, умови і техніка призначення прикорму відповідають викладеним у Клінічному протоколі медичного догляду за здоровою дитиною віком до 3 років.
Необхідні дії
Обов’язкові
Оцінювати психомоторну готовність дитини до призначення продуктів прикорму (твердої їжі).
Призначати першу страву прикорму (каша або овочеве пюре) після досягнення дитиною СВ 3 місяців (13 тижнів) або ХВ 5 місяців за наявності ознак психомоторної готовності до прийому твердої їжі.
Надавати перевагу спеціально збагаченим продуктам прикорму промислового виробництва.
Моніторинг якості харчування і харчового статусу недоношених немовлят після виписки зі стаціонару
Антропометричні дані
Забезпечення адекватного рівня споживання основних нутрієнтів, мінералів, вітамінів й енергії, а також достатнє збільшення основних антропометричних показників (маса і довжина тіла, обвід голови для віку, а також індекси пропорційності) в динаміці є найважливішими показниками, які дозволяють оцінити харчовий статус недоношеної дитини після виписки із лікарні.
Важливим є моніторинг індексів пропорційності (зокрема, індексу маси тіла і маси залежно від довжини тіла), оскільки оцінювання лише динаміки маси тіла залежно від віку може призводити до неправильних висновків щодо адекватності харчування.
Найважливіші групи ризику, які потребують особливо ретельного моніторингу у цей період: будь-які недоношені діти із встановленою затримкою ПФР (будь-який антропометричний показник у зоні нижче 10 перцентилів або 2 стандартних відхилень (SD) на діаграмі ФР); екстремально недоношені та немовлята з екстремально малою масою тіла (<28 тижнів і/або <1000 г); будь- які значно недоношені діти (ГВ <32 тижнів), які перебувають на переважно грудному вигодовуванні; недоношені немовлята з хронічними/рекурентними захворюваннями (насамперед, БЛД і значною затримкою розвитку); діти, яким щойно змінили основний продукт, тип або метод харчування; недоношені діти з утрудненим ентеральним годуванням внаслідок будь-яких причин.
Лабораторні дані
Лабораторні дані в окремих ситуаціях допомагають визначити чи потрібні додаткові профілактичні або лікувальні втручання.
Окремі лабораторні показники (вміст сечовини, феритину, СРБ, 25(ОН)D або АЛФ у сироватці крові тощо) можуть бути корисними для визначення певних харчових дефіцитів, однак, мають використовуватись за індивідуальними показаннями. Зокрема, у значно недоношених немовлят (ГВ <32 тижнів), які перебувають на виключно ГВ, доцільно передбачити потребу визначення активності сироваткової лужної фосфатази через 2–4 тижні після виписки.
Рекомендується здійснювати універсальне рутинне скринінгове обстеження немовлят на анемію (загальний аналіз крові) лише у віці 12 міс. Водночас, таке дослідження має проводитись за індивідуальними показаннями незалежно від віку дитини у разі підозри на виникнення або зростання важкості анемії.
Необхідні дії
Обов’язкові
Оцінити наявність позитивної динаміки маси у немовлят, яких годують грудьми, через 48–72 години після виписки, а дітей на штучному вигодовуванні через 1 тиждень після виписки.
Вимірювати й оцінювати антропометричні показники у СВ 40 тижнів (якщо дитину виписано раніше) і пізніше, через кожні 2–4 тижні, поки всі показники ФР досягнуть лінії -2SD. Вимірювання має виконувати навчений медичний персонал за стандартними протоколами; визначені показники записувати в ІКР дитини і/або відмічати на стандартних діаграмах ФР ВООЗ і будувати відповідні криві; моментом народження на діаграмах ФР ВООЗ вважати день досягнення дитиною СВ 40 тижнів; отже, на діаграми наносять відповідні початкові антропометричні показники, виміряні у СВ 40 тижнів; в динаміці оцінювати не лише відповідність антропометричних показників віку дитини, а і відповідність маси довжині тіла, а також індекс маси тіла, використовуючи відповідні діаграми, наведені у наказі Міністерства охорони здоров’я України від 20.03.2008 h/ № 149 «Про затвердження Клінічного протоколу медичного догляду за здоровою дитиною віком до 3 років».
Бажані
Визначити АЛФ у сироватці крові значно недоношених немовлят (ГВ <32 тижнів), які перебувають на виключно ГВ, через 2–4 тижні після виписки.
IV. ОПИС ЕТАПІВ МЕДИЧНОЇ ДОПОМОГИ
4.1. Алгоритм призначення ЕХ значно недоношеним новонародженим у стаціонарі
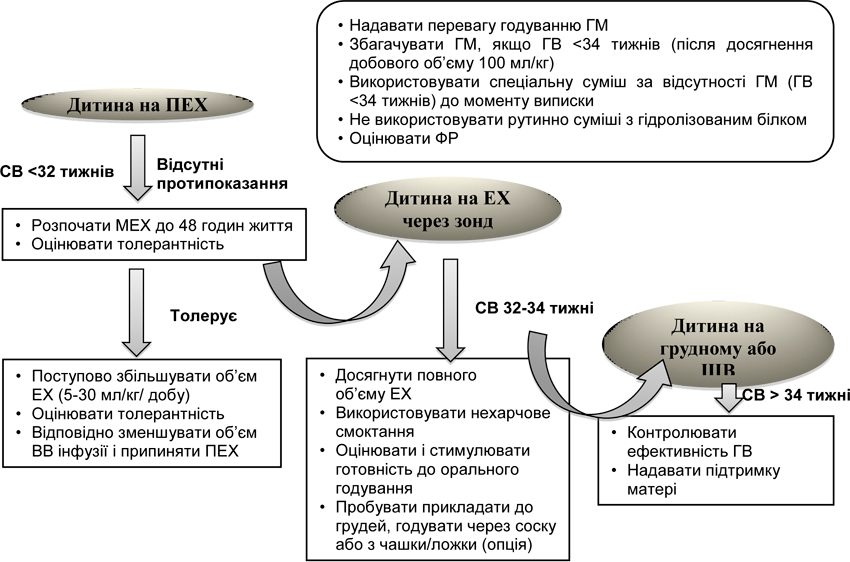
Примітки: Зазначено орієнтовний скоригований вік (СВ) дитини; ГМ — грудне молоко; ГВ — гестаційний вік; ПЕХ — парентеральне харчування; МЕХ — мінімальне ентеральне харчування; ЕХ — ентеральне харчування; ВВ — внутрішньовенний; ШВ — штучне вигодовування.
4.2. Вибір початкового методу годування залежно від гестаційного віку дитини
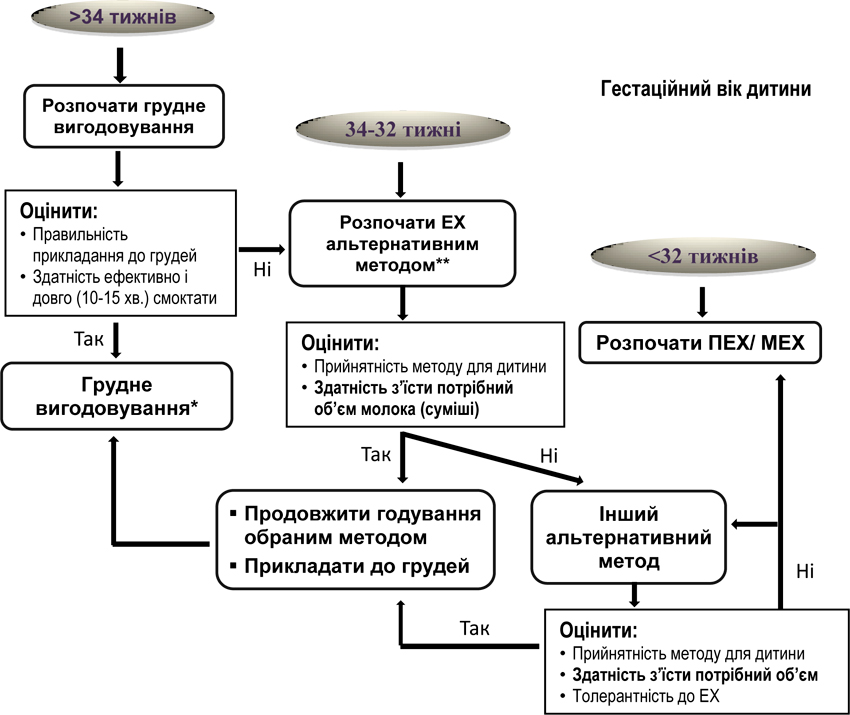
Примітки: *Стандартна адаптована суміш за показаннями
**Годування з пляшечки, чашки або через зонд
ЕХ — ентеральне харчування; ПЕХ — парентеральне харчування; МЕХ — мінімальне ентеральне харчування.
4.3. Алгоритм надання допомоги дитини зі зниженою толерантністю до ЕХ
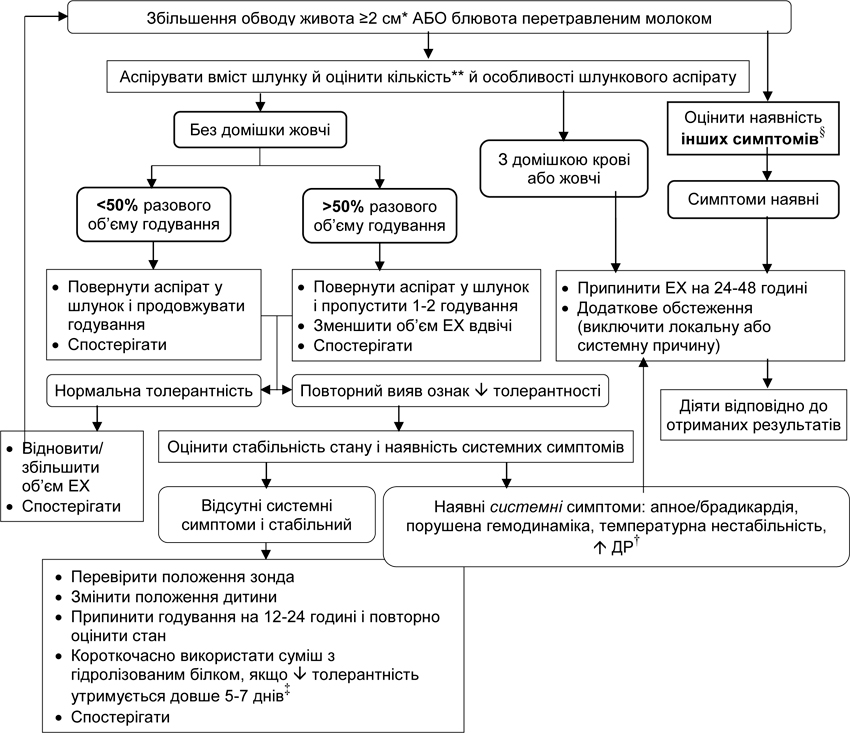
Примітки: * — у дітей на неінвазивній дихальній підтримці збільшення обводу живота може не бути об’єктивною ознакою зниженої толерантності; ** — об’єм шлункового аспірату до 2 мл на етапі мінімального і початкового ЕХ у зростаючому об’ємі не вважається «залишком» і є НОРМАЛЬНИМ незалежно від маси тіла і терміну гестації дитини; ненормальним уважається залишок >5 мл/кг або >50% від об’єму попереднього годування (який з них буде більшим); § — інші симптоми: зміна кольору/напруження/болючість передньої черевної стінки, ілеус, кров у випорожненнях, відсутня перистальтика ± системні симптоми; † — поява або підсилення дихальних розладів (ДР); ‡ — у випадках значного і тривалого зниження толерантності до ЕХ незважаючи на всі зазначені заходи, рекомендується використання амінокислотної суміші з повним гідролізом білка; ЕХ — ентеральне харчування.
4.4. Алгоритм зберігання, розморожування, верифікації і використання ЗГМ

4.5. Алгоритм призначення харчування недоношеним новонародженим з терміном гестації менше 34 тижнів після виписки зі стаціонару
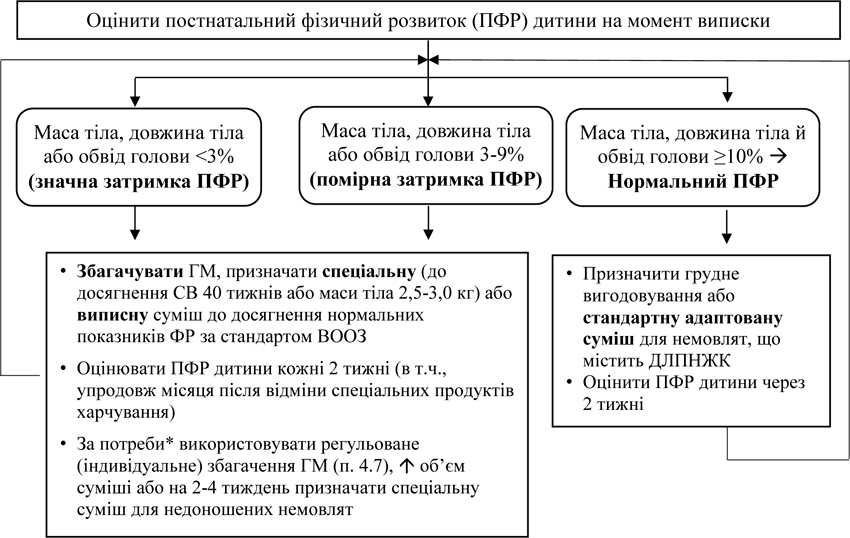
Примітки: * — знижений рівень сечовини у крові (див. додаток 4), відсутність або недостатня позитивна динаміка маси. ДЛПНЖК — довголанцюгові поліненасичені жирні кислоти.
4.6. Харчові потреби значно недоношених новонароджених
Харчові потреби передчасно народжених немовлят розраховують, беручи до уваги результати визначення відповідних показників у плодів різного терміну гестації, а також особливостей кишкової абсорбції основних нутрієнтів (див. додаток 1).
Потреби у рідині є важливим показником, від якого залежить повний добовий об’єм харчування недоношеної дитини. 135 мл/кг визначають мінімальну добову потребу немовляти, яке перебуває на ЕХ; а 200 мл/кг відповідають верхній межі. У разі вигодовування ЗГМ або стандартною адаптованою сумішшю для немовлят рекомендований добовий об’єм харчування становить 150–180 мл/кг. Використання спеціальної суміші для передчасно народжених немовлят дозволяє забезпечувати підвищені харчові потреби за умови споживання мінімального об’єму рідини ентерально.
Забезпечення енергією. Мінімальна потреба дитини з дуже малою масою в енергії протягом першого тижня життя становить 70–80 ккал/кг/добу. Цей показник збільшується до 110–135 ккал/кг/добу у період досягнення СВ 38 тижнів або маси тіла 2000 г (період стабілізації), після чого зменшується до 100–120 ккал/кг/добу. Немовлята, замалі до терміну гестації, потребують більше енергії (у межах зазначеного діапазону), ніж діти з нормальним внутрішньоутробним розвитком. За умови досягнення величини співвідношення між білками і калоріями >3–3,6 г білка/100 ккал для фізіологічного збільшення «пісної» маси тіла дитини може бути достатнім споживання >100 ккал/добу. Щоденне споживання приблизно 120–140 ккал/кг вважається ідеальним для задоволення метаболічних потреб здорових недоношених немовлят і забезпечення темпів росту, що відповідають внутрішньоутробним. Споживання будь-якою передчасно народженою дитиною >140 ккал/добу може спричинювати утворення надлишкової жирової тканини, а тому не рекомендується.
Забезпечення білками. Емпіричні дані свідчать, що досягнути внутрішньоутробних темпів росту можна за умови споживання щонайменше 3 г/кг/добу білків, причому, збільшення маси дитини продовжує прямо пропорційно залежати від рівня споживання білків до досягнення показника 4,5 г/кг. Збільшення маси тіла за рахунок підвищеного забезпечення калоріями (рівень споживання білків < 3–3,5 г/кг/добу) супроводжується патологічним формуванням жирової тканини, чого не буває під час внутрішньоутробного розвитку. Враховуючи наявність дефіциту білків практично у всіх найменших недоношених немовлят на момент досягнення повного об’єму ЕХ, відповідні потреби можуть становити 4–4,5 г/кг/добу (див. додаток 1). Після досягнення дитиною СВ 38 тижнів або маси тіла 2000 г потреба в білках зменшується приблизно до 2 г/кг/добу.
Забезпечення жирами. Мінімальне харчове забезпечення жирами рекомендується на рівні 4,8 г/кг/добу. Верхня межа споживання жирів — на рівні 6,0 г/100 ккал (54% енергії) і 5,7 г/100 ккал (51% енергії), які є подібними до максимального рівня споживання у разі вигодовування грудним молоком. Хоча деяким немовлятам з обмеженим споживанням рідини та їжі для забезпечення потреб в енергії може бути необхідним споживання більшої кількості жиру, для більшості недоношених немовлят відповідна норма споживання жирів становить від 4,8 до 6,6 г/кг/добу або від 4,4 до 6,0 г/100 ккал (40–55% енергії). Вміст середньоланцюгових тригліцеридів в молочних сумішах для недоношених немовлят, якщо вони додаються, має становити до 40% від загального вмісту жиру.
Забезпечення вуглеводами. Рекомендований максимальний вміст вуглеводів у суміші для недоношених немовлят (глюкоза або еквівалентні в харчовому значенні ди-, оліго- і полісахариди) становить 12,0 г/100 ккал. Мінімальну норму споживання вуглеводів визначають з урахуванням енергетичних потреб мозку й інших глюкозо-залежних органів, а також необхідності звести до мінімуму незворотні втрати білка й азоту шляхом обмеження глюконеогенезу і запобігання кетозу. Мінімальний рекомендований вміст вуглеводів у молочних сумішах для недоношених немовлят становить 10,5 г/100 ккал (глюкоза або еквівалентні в харчовому значенні ди-, оліго- або полісахариди).
4.7. Продукти ЕХ значно недоношених немовлят
1. Зціджене грудне молоко
Усіх матерів, які народили передчасно, потрібно консультувати і підтримувати у бажанні і зусиллях зціджувати власне молоко, щоби годувати свою дитину. Допомогти вирішити це завдання може консультант з грудного вигодовування. Зціджування слід розпочинати якомога скоріше після пологів, щоб забезпечити можливість почати годування немовляти молозивом. Пізніше зціджувати молоко потрібно кожні 2–3 години, що дозволить годувати дитину виключно грудним молоком і сприятиме підтриманню лактації.
Зціджування молока потрібно здійснювати відповідно до рекомендацій, викладених у Протоколі медичного догляду за здоровою дитиною віком до 3 років. Сучасні вимоги до зберігання і використання зцідженого грудного молока представлено в алгоритмі (див. пункт 4.4).
Замороження зменшує кількість вірусів у ГМ, проте не знищує їх повністю. Знезараження ГМ за допомогою тривалої (62,5°С протягом 30 хв) або короткочасної (72°С протягом 5–10 с) пастеризації, знищує віруси, проте також руйнує біологічно активні речовини і нутрієнти, наявні в молоці.
Для рутинного харчування всіх недоношених немовлят потрібно надавати перевагу нативному материнському молоку.
2. Спеціальні суміші для недоношених (маловагових) немовлят (див. додаток 3)
Грудне молоко є пріоритетним продуктом харчування для передчасно народжених дітей, однак, якщо грудного молока не вистачає або його використання є неможливим з будь-яких причин, призначення значно недоношеній дитині (термін гестації менше 34 тижнів і/або маса тіла при народженні менше 1750 г) спеціальної суміші для недоношених (маловагових) немовлят є єдиною належною опцією харчування у стаціонарі.
Спеціальні суміші для недоношених (маловагових) немовлят за своїм складом відповідають харчовим потребам, насамперед, значно недоношених немовлят, містять більше калорій, білка, мінералів і вітамінів порівняно з грудним молоком або стандартною адаптованою сумішшю для немовлят, а також збагачені додатковими біологічно активними компонентами (див. додаток 3).
Можливим є використання білкового збагачувача, щоб збільшити вміст білка у суміші і забезпечити відповідні потреби дитини.
Спеціальні суміші для недоношених (маловагових) немовлят використовують переважно у стаціонарі. У харчуванні недоношених і маловагових немовлят у стаціонарі з міркувань мікробіологічної безпеки пріоритет потрібно надавати стерильним рідким і готовим до використання сумішам промислового виробництва. Вдома використовують порошкові суміші із суворим дотриманням необхідних вимог їх приготування.
Показанням для призначення порошкової суміші такого типу після виписки дитини додому може бути затримка ПФР, яка не коригується іншими харчовими втручаннями (див. пункт 4.5). За наявності показань (стійка значна затримка ПФР, незважаючи на годування виписною сумішшю (див. підпункт 3 пункту 4.7), годування сумішшю такого типу може продовжуватись після виписки значно недоношеної дитини додому до досягнення нею СВ 40 тижнів або маси тіла 2,5–3,0 кг.
3. Виписні (збагачені) суміші для недоношених (маловагових) немовлят (див. додаток 3)
Виписні (збагачені) суміші призначені для штучного харчування недоношених (маловагових) немовлят з підвищеними харчовими потребами (насамперед, значно недоношених немовлят із затримкою ПФР) після виписки зі стаціонару (див. пункт 4.5). Водночас, вищі, ніж у доношених немовлят, харчові потреби зберігаються після виписки зі стаціонару у більшості передчасно народжених дітей (див. додаток 1).
Виписні (збагачені) суміші переважно використовують в амбулаторних умовах для вигодовування недоношених (маловагових) немовлят із затримкою ПФР (див. пункт 4.5). Проте, за наявності показань (забезпечення індивідуальних харчових потреб, затримка ПФР) їх можна призначати і в стаціонарі. Зокрема, якщо є потреба використати таку суміш після виписки дитини додому, доцільно розпочати її призначення в стаціонарі.
4. Елементні суміші з повним гідролізом білка
Елементна суміш не має алергенних властивостей оскільки містить 100% вільних замінних і незамінних амінокислот. До її складу також входять жири, які легко засвоюються, вуглеводи, вітаміни і мінерали. У суміші немає білків коров’ячого молока, глютену, лактози, фруктози, сахарози. Вона є лікувальним продуктом харчування з доведеною ефективністю у терапії важких форм алергії у немовлят. Однак, доказів ефективності і безпечності цього типу сумішей для значно недоношених немовлят зі зниженою толерантністю до ЕХ недостатньо.
Потребу використати цей продукт харчування слід мати на увазі в нестандартних ситуаціях тривало зниженої толерантності до ЕХ (див. пункт 4.3). Елементна суміш має важливі обмеження стосовно забезпечення підвищених харчових потреб значно недоношених новонароджених, особливо в білках, натрію і кальцію. У разі тривалого (довше 1–2 тижнів) використання виключно цього продукту харчування у дітей, народжених з терміном гестації менше 34 тижнів і масою тіла менше 1750 г, слід додатково призначати щонайменше 2 ммоль/кг/добу натрію, 1,5 ммоль/кг/добу кальцію, 1 ммоль/кг/добу фосфату та залізо.
4.8. Збагачення грудного молока
Рекомендується збагачувати ГМ для всіх немовлят, які народились при терміні гестації менше 32 тижнів, і за додатковими показаннями — для дітей з терміном гестації 32–36 тижнів. Збагачення здійснюють, додаючи до ГМ спеціальний збагачувач, білкову добавку або порошок спеціальної суміші для недоношених немовлят.
Доведено ефективність і безпеку використання у недоношених немовлят і стандартного мультикомпонентного збагачувача (забезпечує додаткове споживання енергії, білка, мінералів, вітамінів тощо), і білкової добавки (містить переважно білок), за допомогою якої за потреби можна додатково підвищити вміст білка у вже збагаченому стандартним чином молоці або спеціальній суміші (див. додаток 3). Необхідність додаткового збагачення молока або суміші білком визначається високою харчовою потребою екстремально недоношених немовлят в білках (див. додаток 1).
Збагачення ГМ додаванням порошку спеціальної суміші для недоношених немовлят передбачає проведення додаткових розрахунків кінцевого вмісту основних нутрієнтів у збагаченому ГМ з використанням даних, наведених у додатках 1–3. Стандартно додають 4 г суміші на 100 мл молока. Враховуючи незбалансованість і невідповідність складу суміші для збагачення ГМ, застосування цього методу за наявності спеціальних збагачувачів ГМ не рекомендується. Альтернативою може бути заміна 1–2 годувань ГМ на годування спеціальною сумішшю.
Додавання до грудного молока стандартної рекомендованої кількості мультикомпонентного збагачувача збільшує вміст білка, у середньому, на 0,9–1,1 г/100 мл молока залежновід збагачувача, який використовується (див. додаток 3). Проте, цієї кількості білка, як правило, недостатньо, щоб забезпечити потреби значно недоношених немовлят після 1–2 тижнів лактації. З «фізіологічним» зменшенням концентрації білка у ГМ протягом лактації споживання білка зі стандартно збагаченим ГМ стає все більш неадекватним, що вважають однією з основних причин затримки ПФР. Забезпечення потреби в білках ускладняється не лише непостійністю, але й відмінностями складу грудного молока у різних жінок.
Необхідного рівня споживання білка значно недоношеною дитиною можна досягнути, визначивши і відповідно скоригувавши його вміст у ГМ, так зване, «цільове збагачення», яке є ефективним, щоб забезпечити адекватне споживання й уникнути введення надмірних нутрієнтів, але є непрактичним, оскільки вимагає наявності спеціального обладнання, що суттєво обмежує його використання.
Іншим методом досягнення потрібного рівня споживання білка є «регульоване збагачення» ГМ. Суть цього методу полягає у покроковому додаванні до стандартно збагаченого ГМ білкового або мультикомпонентного збагачувача з моніторингом концентрації азоту сечовини у крові, щоб уникнути надмірного споживання білка. 0,5 г білкової добавки або додатковий пакетик збагачувача призначають, якщо рівень сечовини в крові є менше, ніж 3,21 ммоль/л. Регульоване збагачення ГМ з використанням білкової добавки є оптимальним, оскільки дозволяє уникнути надмірного споживання інших нутрієнтів. Регульоване збагачення також є ефективним у підвищенні рівня споживання білка і забезпеченні кращого ФР значно недоношених немовлят.
Білкову добавку рекомендується застосовувати, починаючи з 3 тижня життя.
Теоретична небезпека, пов’язана з використанням збагачувачів, — зниження толерантності до збагаченого продукту, підвищення його осмоляльності, а відповідно і підвищення ризику НЕК, хоча останнє не доведено. Саме тому збагачення здійснюють поступово (див. додаток 4).
Існують теоретичні рекомендації застосовувати збагачувачі до досягнення добового об’єму харчування 100 мл, однак, більше досліджень потрібно, щоб підтвердити безпеку такої клінічної практики. Сучасні рекомендації передбачають початок збагачення після досягнення добового об’єму ЕХ 50 мл/кг. Технічні вимоги до збагачення грудного молока (див. додаток 4).
4.9. Оптимізація переходу до годування через рот
Щоб полегшити перехід від годування через зонд до орального годування в оптимальні терміни, доцільно постійно оцінювати відповідну готовність дитини, використовуючи нехарчове смоктання (див. підпункт 1 пункту 4.9).
Можливість переходу до годування через рот ґрунтується також на стані здоров’я недоношеної дитини і рівня фізіологічної зрілості. Різні методи можуть полегшити цей процес (див. табл. 4.1). Перехід потрібно здійснювати, орієнтуючись, насамперед, на фізіологічну спроможність дитини їсти через рот незалежно від маси тіла та віку. Якщо стан дитини є стабільним, на що вказує відсутність ознак стійкої фізіологічної декомпенсації (наприклад, брадикардії або десатурації під час маніпуляцій, догляду тощо), вона здатна самостійно підтримувати прохідність дихальних шляхів, не маючи надлишку секрету, і демонструє здатність смоктати, її прикладання до грудей до початку годування з пляшечки може допомогти досягнути успіху з грудним вигодовуванням. Не потрібно перевіряти здатність такої недоношеної дитини смоктати з пляшечки перед прикладанням до грудей — грудне годування, насправді, може допомогти підтримати кращу стабільність показників оксигенації дитини завдяки меншій кількості апное під час годування. Однак, потрібно враховувати, що під час грудного годування немовля з’їсть менший об’єм молока за одиницю часу.
1. Нехарчове смоктання
Термін «нехарчове смоктання» означає наявність у немовляти специфічної смоктальної активності, яка не супроводжується надходженням потрібної (звичайної) кількості молока у травний канал і відповідною реалізацією харчової функції. «Нехарчове» смоктання відрізняється від «харчового» за зовнішніми ознаками і функціонально. В контексті недоношених немовлят цей термін частіше використовують, щоб описати смоктальні «вправи», переважно за допомогою соски, у дитини, яка не може самостійно харчуватися через рот.
Нехарчове грудне вигодовування (яке також називають «сухим» або «рекреаційним» грудним годуванням) дозволяє матері і дитині практикувати прикладання до грудей до початку дійсного грудного вигодовування. Перше ніж прикласти немовля, мати зціджує груди. У деяких випадках дитину, прикладену до грудей, одночасно годують через зонд. Поступово мати зціджує менше молока, отже немовля починає отримувати його під час ссання грудей і відповідно пристосовується до більшого потоку молока. Нехарчове грудне вигодовування може бути альтернативою фактичному грудному вигодовуванню у початковий період адаптації в немовлят з дуже малою масою тіла при народженні, які можуть недостатньо збільшувати або втрачати масу, якщо розпочати дійне грудне вигодовування перш, ніж вони будуть повністю готові до цього.
Таблиця 4.1. Стратегії вирішення проблем під час переходу до орального годування недоношених немовлят
| Проблема | Втручання або стратегія вирішення проблеми |
| Клінічна нестабільність стану під час годування | Індивідуальний підхід до годування з урахуванням реакції дитини
Використання соски з мінімальним отвором (сповільнення потоку молока) Штучні перерви під час годування |
| Утруднені фіксація або підтримання герметичного контакту із соском | Використання накладок для сосків
Належна підтримка голови і забезпечення правильного положення дитини під час годування |
| Дезорганізація ссання, ковтання і дихання | Індивідуальний підхід до годування з урахуванням реакції дитини
Сповивання немовляти у правильному положенні (незначне згинання тулуба з приведенням рук під підборіддя), щоб сприяти координації ссання-ковтання-дихання Штучні перерви під час годування |
| Недостатня фіксація соска, відсутнє або слабке ссання в недоношеної дитини із затримкою сихомоторного розвитку | Підтримка підборіддя Підтримка щоки
Використання спеціальних систем для годування дітей з дефектом піднебіння |
| Недостатня «витримка» дитини під час годування | Дотримання режиму годувань з обмеженням тривалості годування
Обмеження стимуляції, маніпуляцій з догляду у перервах між годуваннями Годування «на вимогу» (з догодовуванням за потребою) Сповивання немовляти у правильному положенні (незначне згинання тулуба з приведенням рук під підборіддя), щоби сприяти зосередженню уваги дитини на годуванні Індивідуальний підхід до годування з урахуванням реакції дитини Штучні перерви під час годування |
Нехарчове грудне вигодовування може також стимулювати лактацію і допомагати матері підтримувати емоційну стабільність. Нехарчове смоктання в поєднанні з додатковою оральною стимуляцією сприяє кращому формуванню відповідних навичок у дитини і зменшує тривалість госпіталізації. В одному з досліджень, в якому застосовували сенсорно-моторно-оральну стимуляцію і нехарчове смоктання, немовлят на 8 днів раніше починали годувати через рот, а також на 10 днів скоріше виписували з лікарні.
Смоктання пустушки може також поліпшувати фізіологічну стабільність і харчування недоношених новонароджених. Смоктання пустушки під час годування через зонд може заохочувати дитину розвивати «смоктальну» поведінку і бути заспокійливим. Застосування нехарчового смоктання перед початком годування через соску може також сприяти позитивній зміні «харчової поведінки» дитини і кращій стабільності фізіологічних функцій під час годування. Спостереження за нехарчовим смоктанням дитини можна також використовувати для оцінки її готовності до годування через рот. З поліпшенням якості нехарчового смоктання його епізоди стають регулярнішими і тривалішими з кращою координацією смоктальних рухів. Нехарчове смоктання також може допомогти визначити немовлят з потенційними проблемами переходу на харчування через рот, однак, є лише частиною комплексу оцінювальних методів і зусиль, спрямованих на підвищення стабільності стану дитини і переходу до ефективного годування її через рот.
2. Полегшення прикладання до грудей
Процес переходу від годування через зонд до годування через рот може бути проблемою для матерів та їх немовлят, особливо з точки зору ефективного прикладання дитини до грудей. У деяких випадках грудне вигодовування не є проблемою, тому що грудні соски можуть «адаптуватися» до розміру рота кожної дитини. Тим не менше, для багатьох недоношених немовлят висмоктування грудей може бути складним завданням, оскільки вимагає більшої координації роботи щік і губ, ніж штучне годування. З точки зору оральної моторної кінетики грудне вигодовування є значно активнішим процесом, ніж годування із пляшечки, тому що дитина повинна захоплювати сосок і стискати певні ділянки грудної залози, щоб забезпечити відтік молока.
Неможливість підтримувати ефективне захоплення соска може свідчити про створення недостатнього від’ємного тиску смоктання. Одним з можливих вирішень цієї проблеми є використання спеціальних накладок для сосків. В результаті ефективніше створюється від’ємний смоктальний тиск і підвищується доступність молока в накладці. Накладки допомагають немовляті підтримати потрібний тиск смоктання, поки воно не з’їсть адекватну кількість молока. Таким чином вони ефективно збільшують надходження молока і подовжують тривалість грудного вигодовування. Особливо ефективними уважають нові надтонкі силіконові накладки. Після формування навичок смоктання використання цих засобів поступово припиняють.
З точки зору пошуку оптимального положення для ефективного грудного вигодовування недоношеної дитини особливо важливою є підтримка голови. У традиційно рекомендованих положеннях дитині може бути складно утримувати сосок через слабкість мускулатури шиї. Спеціальні положення, в яких мати тримає голову немовляти своєю рукою близько до грудей, можуть допомогти забезпечити ефективне грудне вигодовування.
3. Використання спеціальних додаткових методів годування
Немовлят, які мають особливі потреби, можна годувати, використовуючи спеціальні методи. Для деяких матерів і немовлят це може полегшити перехід від годування через зонд до орального харчування. Один з таких методів передбачає годування дитини через трубку, прикріплену до грудної залози так, щоб її кінчик закінчувався біля соска. Хоча системи такого типу допомагають немовляті опановувати техніку смоктання, можуть виникати проблеми з їх використанням й обробкою. Пальцеве годування або годування дитини невеликою кількістю молока через маленьку трубку, зафіксовану на пальці матері або медичної сестри, також може допомогти перейти до годування дуже маленьких або вразливих дітей через рот. Може вимагати корекції швидкість потоку молока (суміші), щоб захистити дихальні шляхи дитини під час годування. Цього можна досягнути, використовуючи соску з малим отвором або періодичне годування. Стратегії періодичного годування можуть поліпшити безпеку використання пляшки, коли потік молока занадто великий. Тимчасово припинити годування можна, видаливши або нахиливши пляшку, щоб блокувати потік молока після певної кількості смоктальних рухів або у відповідь на зміни поведінки немовляти.
Використання сосок з малим отвором може сприяти виникненню пауз під час смоктання немовляти, але також може призводити до швидкої втоми і зменшення кількості спожитого молока (суміші). Щоб поліпшити координацію смоктання-ковтання-дихання під час годування грудьми, матері можуть періодично видаляти сосок з рота немовляти, щоб забезпечити останньому можливість вільно дихати. Щоб збільшити потік молока до рота немовляти, часто використовують також підтримку щоки і щелепи, проте, це треба робити обережно, тому що дитина може бути надто незрілою, щоби проковтнути більшу кількість молока. Як правило, підтримувати щоку і щелепу слід тільки тоді, коли немовля інакше нездатне самостійно висмоктати адекватну кількість молока, як це роблять, наприклад, за наявності «вовчої пащі» або значної м’язової гіпотонії. Сповивання на час годування підтримує загальну фізичну організацію, зменшуючи зовнішні рухи і концентруючи увагу дитини на годуванні. Режим годування недоношених немовлят має бути індивідуальним і залежати від поведінки і реакції дитини на годування. Зокрема, потрібно уважно стежити за появою явних або прихованих ознак стресу та відповідно коригувати або зупиняти годування.
V. РЕСУРСНЕ ЗАБЕЗПЕЧЕННЯ ВИКОНАННЯ ПРОТОКОЛУ
На момент затвердження цього уніфікованого клінічного протоколу вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги (УКПМД) засоби матеріально-технічного забезпечення дозволені до застосування в Україні. При розробці та застосуванні клінічних маршрутів пацієнтів (КМП) необхідно перевірити реєстрацію в Україні засобів матеріально-технічного забезпечення, які включаються до КМП, та відповідність призначення лікарських засобів Інструкції для медичного застосування лікарського засобу, затвердженій Міністерством охорони здоров’я України. Державний реєстр лікарських засобів України знаходиться за посиланням http://www.drlz.com.ua/.
1. Вимоги для установ, які надають вторинну (спеціалізовану) медичну допомогу (стаціонарну перинатальну допомогу І рівня)
1.1. Кадрові ресурси
Лікар-педіатр-неонатолог, який має сертифікат і пройшов післядипломну підготовку з неонатології відповідно до чинних вимог або лікар-педіатр, який має сертифікат і пройшов післядипломну підготовку відповідно до чинних вимог.
Медична сестра відділення новонароджених.
1.2. Матеріально-технічне забезпечення
Оснащення
Ваги електронні медичні для немовлят, ростомір для немовлят, сантиметрові стрічки.
Молоковідсмоктувач.
Пляшечки, чашки (ложки), соски індивідуального використання. Неонатальний стетофонендоскоп.
Пульсоксиметр з набором неонатальних датчиків. Одноразові стерильні шлункові зонди 6–8F. Шприци об’ємом 2–5–10 мл.
Продукти дитячого харчування
Стандартна адаптована молочна суміш для немовлят.
Спеціальна молочна суміш для недоношених (маловагових) немовлят.
2. Вимоги для установ, які надають вторинну (спеціалізовану) медичну допомогу (стаціонарну перинатальну допомогу ІІ рівня)
2.1. Кадрові ресурси
Лікар-педіатр-неонатолог, який має сертифікат і пройшов післядипломну підготовку з неонатології відповідно до чинних вимог.
Медична сестра відділення інтенсивної терапії новонароджених або неонатального відділення.
2.2. Матеріально-технічне забезпечення
Оснащення
Ваги електронні медичні та ростомір для немовлят, сантиметрові стрічки. Молоковідсмоктувач
Пляшечки, чашки (ложки), соски індивідуального використання.
Ваги електронні лабораторні для зважування порошку збагачувача.
Неонатальний стетофонендоскоп.
Пульсоксиметр з набором неонатальних датчиків.
Електронний тонометр з набором манжет для новонароджених. Одноразові стерильні шлункові зонди 6–8F.
Шприци об’ємом 2–5–10 мл.
Інфузійна помпа з набором одноразових стерильних інфузійних трубок.
Продукти дитячого харчування
Спеціальна молочна суміш для недоношених (маловагових) немовлят. Стандартна адаптована молочна суміш для немовлят.
Мультикомпонентний збагачувач грудного молока. Білкова добавка.
Виписна (збагачена) суміш для недоношених (маловагових) немовлят.
Лікарські засоби
Препарат заліза для немовлят для внутрішнього прийому (рідка форма). Розчин холекальциферолу для немовлят для внутрішнього прийому.
3. Вимоги для установ, які надають вторинну (спеціалізовану) медичну допомогу
3.1. Кадрові ресурси
Лікар-педіатр-неонатолог катамнестичного кабінету, який має сертифікат і пройшов післядипломну підготовку відповідно до чинних вимог (для всіх дітей з терміном гестації менше 32 тижнів).
Лікар-педіатр, який має сертифікат і пройшов післядипломну підготовку відповідно до чинних вимог.
Логопед (для всіх дітей з терміном гестації менше 32 тижнів). Медична сестра дитячого відділення.
3.2. Матеріально-технічне забезпечення
Оснащення
Ваги медичні та ростомір для немовлят, сантиметрові стрічки.
Педіатричний стетофонендоскоп.
Продукти дитячого харчування
Стандартна адаптована молочна суміш для немовлят. Мультикомпонентний збагачувач грудного молока.
Білкова добавка.
Виписна (збагачена) суміш для недоношених (маловагових) немовлят.
Лікарські засоби
Препарат заліза для немовлят для внутрішнього прийому (рідка форма). Розчин холекальциферолу для немовлят для внутрішнього прийому.
4. Вимоги для установ, які надають третинну (високоспеціалізовану) медичну допомогу (стаціонарну перинатальну допомогу ІІІ рівня)
4.1. Кадрові ресурси
Лікар-педіатр-неонатолог, який має сертифікат і пройшов післядипломну підготовку з неонатології відповідно до чинних вимог.
Медична сестра відділення інтенсивної терапії новонароджених і відділення виходжування (патології) недоношених новонароджених.
Консультант з лактації. Психолог.
4.2. Матеріально-технічне забезпечення
Оснащення
Ваги електронні медичні для немовлят, ростомір для немовлят, сантиметрові стрічки.
Молоковідсмоктувач(і).
Пляшечки, чашки (ложки), соски індивідуального використання, спеціальні соски, накладки для сосків.
Ваги електронні лабораторні для зважування порошку збагачувача.
Неонатальний стетофонендоскоп.
Пульсоксиметр з набором неонатальних датчиків.
Електронний тонометр з набором манжет для новонароджених. Одноразові стерильні шлункові зонди 6–8F.
Шприци об’ємом 2–5–10 мл.
Інфузійна помпа з набором одноразових стерильних інфузійних трубок. Лабораторне обладнання (визначення вмісту сечовини, феритину, активності лужної фосфатази у сироватці крові тощо).
Продукти дитячого харчування
Спеціальна молочна суміш для недоношених (маловагових) немовлят. Мультикомпонентний збагачувач грудного молока.
Білкова добавка.
Виписна (збагачена) суміш для недоношених (маловагових) немовлят. Елементна (амінокислотна) суміш для немовлят (бажано).
Стандартна адаптована молочна суміш для немовлят.
Лікарські засоби
Препарат заліза для немовлят для внутрішнього прийому (рідка форма).
Розчин холекальциферолу для немовлят для внутрішнього прийому.
VI. ІНДИКАТОРИ ЯКОСТІ МЕДИЧНОЇ ДОПОМОГИ
Джерела медичної інформації, які використовуються для обчислення індикаторів якості:
Форма 097/о — Медична карта новонародженого (Форма 097/о), затверджена наказом Міністерства охорони здоров’я України від 14 лютого 2012 № 110 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я незалежно від форми власності та підпорядкування», зареєстрованим у Міністерстві юстиції України 28 квітня 2012 р. за № 661/20974.
Форма 003/о — Медична карта стаціонарного хворого (Форма 003/о), затверджена наказом Міністерства охорони здоров’я України від 14 лютого 2012 року № 110 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я незалежно від форми власності та підпорядкування», зареєстрованим у Міністерстві юстиції України 28 квітня 2012 року за № 661/20974.
Форма 112/о — Історія розвитку дитини (Форма 112/о), затверджена наказом Міністерства охорони здоров’я України від 28 липня 2014 року № 527 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я, які надають амбулаторно-поліклінічну допомогу населенню, незалежно від підпорядкування та форми власності», зареєстрованим у Міністерстві юстиції України 13 серпня 2014 року за № 959/25736.
6.1. Перелік індикаторів якості медичної допомоги
- Наявність клінічного маршруту пацієнта ЕХ недоношених немовлят в закладі охорони здоров’я.
- Відсоток недоношених немовлят масою <1500 г та/або терміном гестації <32 тижнів, МЕХ яких розпочато не пізніше 2 доби життя.
- Відсоток недоношених немовлят, які отримали своєчасне призначення препаратів заліза та/або холекальциферолу.
- Відсоток немовлят з масою тіла при народженні менше 1500 г та/або терміном гестації <32 тижнів, які пройшли належний моніторинг ФР.
- Відсоток передчасно народжених дітей, які отримували грудне вигодовування на момент виписки і в скоригованому віці 3 і 6 міс.
- Відсоток дітей зі встановленою затримкою постнатального ФР, яким призначалися спеціальні продукти харчування до та після виписки зі стаціонару.
6.2. Паспорти індикаторів якості медичної допомоги
- Наявність клінічного маршруту пацієнта ЕХ недоношених немовлят в закладі охорони здоров’я.
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях УКПМД «Ентеральне харчування недоношених немовлят».
Зауваження щодо інтерпретації й аналізу індикатора
Даний індикатор характеризує організаційний аспект запровадження КМП у регіоні. Якість проведення ЕХ пацієнтам, відповідність надання медичної допомоги недоношеним новонародженим вимогам КМП, відповідність КМП чинному УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження КМП в закладах охорони здоров’я.
Бажаний рівень значення індикатора:
2021 рік — 90%;
2022 рік та подальший період — 100%.
Інструкція з обчислення індикатора організація, яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій;
дані надаються керівниками закладів охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій;
дані надсилаються поштою, в тому числі електронною поштою;
метод обчислення індикатора: підрахунок шляхом ручної обробки;
Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від керівників закладів охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій. Значення індикатора обчислюється як відношення чисельника до знаменника;
чисельник індикатора складає загальну кількість закладів охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим, підлеглих структурним підрозділам з питань охорони здоров’я місцевих державних адміністрацій, для яких задокументований факт наявності КМП ЕХ недоношених новонароджених (наданий примірник КМП).
Джерелом інформації є КМП, наданий закладом;
знаменник індикатора складає загальну кількість закладів охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим, підлеглих структурним підрозділам з питань охорони здоров’я місцевих державних адміністрацій; джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість закладів охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим;
значення індикатора наводять у відсотках.
- Відсоток недоношених немовлят масою <1500 г та/або терміном гестації < 32 тижнів, МЕХ яких розпочато не пізніше 2 доби життя.
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях УКПМД «Ентеральне харчування недоношених немовлят».
Зауваження щодо інтерпретації й аналізу індикатора
Даний індикатор характеризує організаційний аспект проведення своєчасного початку ентерального годування та якість надання медичної допомоги недоношеним новонародженим з масою <1500 г (<32 тижнів) у закладах охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим. Якість виконання посадових інструкцій працівниками, відповідність проведення технік ЕХ згідно вимогам КМП у кожному індивідуальному випадку, відповідність КМП чинному УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження КМП в закладах охорони здоров’я. Аналіз індикатора дозволить виявити проблеми, пов’язані з недоліками акушерської допомоги, якості навчання медичного персоналу (правильна оцінка стану новонародженого, ефективна початкова допомога) та дотримання вимог КМП; моніторинг.
Бажаний рівень значення індикатора:
2021 рік — ≥70%;
2022 рік та подальший період — ≥90%.
Інструкція з обчислення індикатора
організація, яка має обчислювати індикатор: заклад охорони здоров’я;
керівник отримує дані від завідувачів відповідних неонатальних підрозділів даного закладу охорони здоров’я;
дані надаються усно/письмово, в тому числі електронною поштою; метод обчислення індикатора: підрахунок шляхом ручної обробки;
Індикатор обчислюється керівниками закладів охорони здоров’я після надходження інформації від усіх завідувачів неонатальних відділень. Значення індикатора обчислюють як відношення чисельника до знаменника.
Чисельник індикатора складає кількість новонароджених масою <1500 г (<32 тижнів), яких почали годувати в перші 2 доби життя.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
Знаменник індикатора складає загальна кількість новонароджених масою <1500 г і/або <32 тижнів, які прожили довше 2 днів життя.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о; Значення індикатора наводять у відсотках.
- Відсоток недоношених немовлят, які отримали своєчасне призначення препаратів заліза та/або холекальциферолу.
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях УКПМД «Ентеральне харчування недоношених немовлят».
Зауваження щодо інтерпретації й аналізу індикатора
Даний індикатор характеризує організаційний аспект надання медичної допомоги недоношеним новонародженим. Аналіз індикатора дозволить виявити проблеми, пов’язані з несвоєчасною профілактикою дефіциту заліза та/або холекальциферолу, недоліки навчання медичного персоналу, консультування батьків, недотримання вимог КМП на підставі УПМД; моніторинг.
Бажаний рівень значення індикатора:
2021 рік — 100%;
2022 рік та подальший період — 100%.
Інструкція з обчислення індикатора
організація, яка має обчислювати індикатор: заклад охорони здоров’я;
керівник отримує дані від завідувачів відповідних неонатальних та амбулаторних підрозділів даного закладу охорони здоров’я;
дані надаються усно/письмово, в тому числі електронною поштою; метод обчислення індикатора: підрахунок шляхом ручної обробки;
Індикатор обчислюється керівниками закладів охорони здоров’я після надходження інформації від усіх завідувачів. Значення індикатора обчислюють як відношення чисельника до знаменника.
Чисельник індикатора складає кількість недоношених немовлят, яким своєчасно призначали препарати заліза і холекальциферол відповідно до рекомендацій цього протоколу.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
Знаменник індикатора складає загальна кількість недоношених немовлят, які потребували призначення препаратів заліза та/або холекальциферол.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
Значення індикатора наводять у відсотках.
- Відсоток немовлят з масою тіла при народженні менше 1500 г та/або терміном гестації <32 тижнів, які пройшли належний моніторинг фізичного розвитку.
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях УКПМД «Ентеральне харчування недоношених немовлят».
Зауваження щодо інтерпретації й аналізу індикатора
Даний індикатор характеризує організаційний аспект надання медичної допомоги недоношеним новонародженим. Аналіз індикатора дозволить виявити якість забезпечення діаграмами ФР, провести моніторинг їх використання, недоліки навчання медичного персоналу, недотримання вимог КМП на підставі УПМД.
Бажаний рівень значення індикатора:
2021 рік — 100%;
2022 рік та подальший період — 100%.
Інструкція з обчислення індикатора
організація, яка має обчислювати індикатор: заклад охорони здоров’я;
керівник отримує дані від завідувачів відповідних неонатальних та амбулаторних підрозділів даного закладу охорони здоров’я;
дані надаються усно/письмово, в тому числі електронною поштою; метод обчислення індикатора: підрахунок шляхом ручної обробки;
Індикатор обчислюється керівниками закладів охорони здоров’я після надходження інформації від усіх завідувачів. Значення індикатора обчислюють як відношення чисельника до знаменника.
Чисельник індикатора складає кількість значно недоношених немовлят масою при народженні <1500 г (<32 тижнів) із заповненою діаграмою ФР і належним висновком про особливості постнатального ФР на момент виписки зі стаціонару, у скоригованому віці 3 і 6 міс.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
д) Знаменник індикатора складає загальна значно недоношених немовлят, виписаних зі стаціонару, а також під спостереженням у скоригованому віці 3 і 6 міс.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
Значення індикатора наводять у відсотках.
- Відсоток передчасно народжених дітей, які отримували грудне вигодовування на момент виписки і в скоригованому віці 3 і 6 міс.
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях УКПМД «Ентеральне харчування недоношених немовлят».
Зауваження щодо інтерпретації й аналізу індикатора
Даний індикатор характеризує організаційний аспект забезпечення грудного вигодовування недоношених немовлят на момент виписки зі стаціонару, а також у скоригованому віці 3 і 6 міс. Аналіз індикатора дозволить виявити якість забезпечення й охоплення грудним вигодовуванням недоношених новонароджених, консультування і навчання матерів; недоліків навчання медичного персоналу, професійний рівень консультантів з грудного вигодовування, недотримання вимог КМП на підставі УПМД.
Бажаний рівень значення індикатора:
2021 рік — ≥ 70% (виписка)/60% (СВ 3 міс)/50% (СВ 6 міс);
2022 рік та подальший період — ≥ 70% (виписка)/60% (СВ 3 міс)/50% (СВ 6 міс).
Інструкція з обчислення індикатора організація, яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій;
дані надаються керівниками закладів охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій;
дані надаються усно/письмово, в тому числі електронною поштою;
метод обчислення індикатора: підрахунок шляхом ручної обробки;
Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від керівників закладів охорони здоров’я, які надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу новонародженим, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій. Значення індикатора обчислюється як відношення чисельника до знаменника;
Чисельник індикатора складає кількість недоношених немовлят на ГВ на момент виписки, у скоригованому віці 3 і 6 міс.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
Знаменник індикатора складає загальна кількість виписаних недоношених немовлят, а також кількість передчасно народжених дітей під спостереженням у скоригованому віці 3 і 6 міс.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
Значення індикатора наводять у відсотках.
- Відсоток дітей зі встановленою затримкою постнатального фізичного розвитку, яким призначалися спеціальні продукти харчування до та після виписки зі стаціонару.
Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях УКПМД «Ентеральне харчування недоношених немовлят».
Зауваження щодо інтерпретації й аналізу індикатора
Даний індикатор характеризує організаційний аспект надання медичної допомоги недоношеним новонародженим та забезпечення спеціальними продуктами харчування дітей зі встановленою затримкою постнатального ФР до та після виписки зі стаціонару. Аналіз індикатора дозволить виявити якість забезпечення спеціальними продуктами харчування, провести моніторинг їх використання, недоліки навчання медичного персоналу, недотримання вимог КМП на підставі УПМД.
Бажаний рівень значення індикатора: 2021 рік — 100%;
2022 рік та подальший період — 100%.
Інструкція з обчислення індикатора організація, яка має обчислювати індикатор: заклад охорони здоров’я;
керівник отримує заявки на забезпечення та звіти на використання спеціальних продуктів харчування дітьми зі встановленою затримкою постнатального ФР від завідувачів відповідних неонатальних та амбулаторних підрозділів даного закладу охорони здоров’я;
дані надаються письмово, в тому числі електронною поштою;
метод обчислення індикатора: підрахунок шляхом ручної обробки;
Індикатор обчислюється керівниками закладів охорони здоров’я після надходження інформації від усіх завідувачів. Значення індикатора обчислюють як відношення чисельника до знаменника. Чисельник індикатора складає кількість недоношених немовлят зі встановленим діагнозом затримки постнатального ФР, яким призначали спеціальні продукти харчування до виписки, й у скоригованому віці 3 і 6 міс.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
Знаменник індикатора складає загальна кількість недоношених немовлят із затримкою постнатального ФР на момент виписки й у скоригованому віці 3 і 6 міс.
Джерелом інформації є:
форми первинної облікової документації № 097/о; № 003/о;
форма облікової статистичної документації № 112/о.
Значення індикатора наводять у відсотках.
VІІ. ПЕРЕЛІК ЛІТЕРАТУРНИХ ДЖЕРЕЛ, ВИКОРИСТАНИХ ПРИ РОЗРОБЦІ УНІФІКОВАНОГО КЛІНІЧНОГО ПРОТОКОЛУ МЕДИЧНОЇ ДОПОМОГИ
- Електронний документ: «Клінічна настанова, заснована на доказах «Ентеральне харчування недоношених немовлят», 2021.
- Наказ Міністерства охорони здоров’я України від 29 серпня 2006 року № 584 «Про затвердження Протоколу медичного догляду за новонародженою дитиною з малою масою тіла при народженні».
- Наказ Міністерства охорони здоров’я України від 20 березня 2008 року № 149 «Про затвердження Клінічного протоколу медичного догляду за здоровою дитиною віком до 3 років».
- Наказ Міністерства охорони здоров’я України від 28 вересня 2012 року № 751 «Про створення та впровадження медико-технологічних документів зі стандартизації медичної допомоги в системі Міністерства охорони здоров’я України», зареєстрований в Міністерстві юстиції України 29 листопада 2012 року за № 2001/22313.
В.о. Генерального директора Директорату медичного забезпеченняЄвгенія Ідоятова
VIII. ДОДАТКИ ДО УНІФІКОВАНОГО КЛІНІЧНОГО ПРОТОКОЛУ МЕДИЧНОЇ ДОПОМОГИ
Додаток 1
до Уніфікованого клінічного протоколу
вторинної (спеціалізованої) та третинної
(високоспеціалізованої) медичної
допомоги «Ентеральне харчування
недоношених немовлят»
(пункт 3.1 розділу ІІІ)
Харчові потреби недоношених немовлят
Рекомендоване споживання енергії і найважливіших нутрієнтів для недоношених немовлят
| Інгредієнт | Діти у стабільному стані масою до 1800 г (Комітет з харчування ESPGHAN, 2010) | Діти від СВ 40 тижнів до закінчення 1 року життя (ВООЗ, 2006)§ (на 1 кг маси/добу) | |
| На 1 кг маси/добу | На 100 ккал | ||
| Рідина, мл | 135–200 | – | 150–200 |
| Енергія, ккал | 110–135 | – | 100–120 |
| Білки, г | 2,2 | ||
| маса <1 кг | 4,0–4,5 | 3,6–4,1 | |
| маса 1–1,8 кг | 3,5–4,0 | 3,2–3,6 | |
| Жири, г (з них СЛТ < 40 %) | 4,8–6,6 | 4,4–6,0 | 4,4–7,3 |
| Лінолева кислота, мг* | 385–1540 | 350–1400 | |
| а-ліноленова кислота, мг | >55 (0,9% жирних кислот) | >50 | |
| Докозогексаєнова кислота, мг | 12–30
18–42 |
11–27
16–39 |
|
| Арахідонова кислота, мг* | 11,6–13,2 | 10,5–12 | |
| Вуглеводи, г | 69–115 | 63–105 | 7,5–15,5 |
| Натрій, мг | 66–132 | 60–120 | 46–69 |
| Калій, мг | 105–177 | 95–161 | 97,5–136,5 |
| Хлор, мг | 120–140 | 110–130 | 70–105 |
| Кальцій, мг | – | – | 252** мг/добу |
| Штучне вигодовування | 60–90 | 55–80 | 377 мг/добу |
| Фосфати, мг | – | – | 105** мг/добу |
| Штучне вигодовування | 273 мг/добу | ||
| Магній, мг | 8–15 | 7,5–13,6 | 4,8–14,4 |
| Залізо, мг | 2–3 | 1,8–2,7 | 2–3 |
| Цинк, мг* | 1,1–2,0 | 1,0–1,8 | s 0,975 |
| Мідь, мкг | 100–132 | 90–120 | 70,4–121,6 |
| Селен, мкг | 5–10 | 4,5–9 | 3,16–4,74 |
| Марганець, мкг | <27,5 | 6,3–25 | 0,55–1,1 |
| Фтор, мкг | 1,5–60 | 1,4–55 | – |
| Йод, мкг | 11–55 | 10–50 | 31,75–63,5 |
| Хром, нг | 30–1230 | 27–1120 | 52–98,8 |
| Молібден, мкг | 0,3–5 | 0,27–4,5 | 0,19–0,38 |
| Тіамін (В1), мкг | 140–300 | 125–275 | 50 |
| Рибофлавін (В2), мкг | 200–400 | 180–365 | 50 |
| Ніацин (В3), мкг | 380–5500 | 345–5000 | 8,6 ЕН**/5000 Од |
| Пантотенова кислота (В5), мг | 0,33–2,1 | 0,3–1,9 | 0,8–1,3 |
| Піридоксин (В6), мкг | 45–300 | 41–273 | 15 |
| Кобаламін (В12), мкг | 0,1–0,77 | 0,08–0,7 | 0,15 |
| Фолієва кислота, мкг | 35–100 | 32–90 | 25 мкг/добу |
| L-аскорбінова кислота, мг | 11–46 | 10–42 | – |
| Біотин, мкг | 1,7–16,5 | 1,5–15 | 1,5 |
| Вітамін А, мг RE (1 мг « 3,33 МО) | 400–1000 | 360–740 | 180–420 |
| Вітамін D, МО/добу | 800–1000 | – | 400 |
| Вітамін E, мг (еквівалент а-токоферолу) | 2,2–11 | 2–10 | 9–13 |
| Вітамін K1, мкг | 4,4–28 | 4–25 | 8–10 |
| Нуклеотиди, мг | < 5 | – | |
| Холін, мг | 8–55 | 7–50 | – |
| Інозитол, мг | 4,4–53 | 4–48 | – |
Примітки: СЛТ — середньоланцюгові тригліцериди; RE — ретинол; МО — міжнародні одиниці; * — співвідношення між лінолевою й α-ліноленовою кислотами має бути у межах від 5 до 15:1 (масова частка/масова частка); † — співвідношення між арахідоновою і докозогексаєнова кислотами (ДГК) має бути у межах 1,0–2,0 до 1 (масова частка/масова частка), а споживання ейкозопентаєнова кислоти (20:5n-3) не має перевищувати 30% споживання ДГК; ‡ — молярне співвідношення між цинком і міддю у молочних сумішах не має перевищувати 20; ** — грудне вигодовування; †† — еквівалентів ніацину; СВ — скоригований вік; § — потреби недоношеної дитини з масою тіла при народженні > 1000 г, яка не має затримки постнатального ФР.
Основні харчові потреби недоношених дітей залежно від гестаційного віку
(Комітет експертів, 2013)
| Показник (кг/добу) | Гестаційний вік, тижні | |||||
| < 28 | 28–31 | 32–33 | 34–36 | 37–38 | 39–41 | |
| Ріст плода
Збільшення маси, г Збільшення «пісної» маси, г Засвоєння білка, г Потреби Енергія, ккал Білок, г Кальцій, мг Фосфор, мг |
20 17,8 2,1
125 4 120–140 60–90 |
17,5 14,4 2,0
125 3,9 120–140 60–90 |
15 12,1 1,9
130 3,5 120–140 60–90 |
13 10,5 1,6
127 3,1 120–140 60–90 |
11 7,2 1,3
115 2,5 70–120 35–75 |
10 6,6 1,2
110 2 70–120 35–75 |
Примітки: Зазначено величини збільшення загальної/«пісної» маси тіла і засвоєння білка протягом останнього триместру вагітності, а також теоретичні потреби в енергії і білках під час ЕХ залежно від гестаційної зрілості дитини (ці показники можуть бути використані за умови досягнення дитиною відповідного рівня зрілості). До досягнення гестаційного віку 39 тижнів потреби ґрунтуються на показниках фетального росту, засвоєння нутрієнтів і кишкової абсорбції. Після 40 тижнів — на особливостях складу грудного молока. Величини, представлені у табл. для кожної з груп, є теоретичними. Вони свідчать про те, що не лише незначно недоношені діти з терміном гестації 34–36 тижнів, а і доношені немовлята з терміном гестації 37–38 тижнів мають харчові потреби, які відрізняються від потреб у віці 39–41 тиждень. Представлені показники не враховують харчового забезпечення, потрібного для компенсації будь-якого дефіциту, а тому не мають використовуватись для значно недоношених немовлят на момент або після виписки з лікарні.
Додаток 2
до Уніфікованого клінічного протоколу
вторинної (спеціалізованої) та третинної
(високоспеціалізованої) медичної
допомоги «Ентеральне харчування
недоношених немовлят»
(пункт 4.8 розділу IV)
Порівняльний склад грудного молока у жінок, які народили передчасно, залежно від тривалості лактації
| Компонент (на 100 мл) | Транзиторне молоко (передчасні пологи, 6–10 днів) | Зріле молоко (передчасні пологи, 22–30 днів) | Зріле молоко (передчасні пологи, >30 днів) |
| Енергія, ккал Макронутрієнти
Білок, г Жири, г Вуглеводи, г |
66±6
1,9±0,05 3,4±0,6 6,3±0,5 |
69±5
1,5±0,1 3,6±0,4 6,7±0,4 |
64±8
1,2±0,15 3,4±0,4 6,7±0,5 |
| Мінерали
Натрій, ммоль Калій, ммоль Хлориди, ммоль Кальцій, ммоль Фосфор, ммоль Магній, ммоль |
1,16±0,6 1,35±0,22 2,13±0,22 0,8±0,18 0,49±0,14 0,11±0,02 |
0,88±0,2 1,25±0,32 1,48±0,21 0,72±0,13 0,3±0,08 0,1±0,03 |
0,9±0,41 1,3±0,2 1,28±0,15 0,65±0,15 0,48±0,08 0,13±0,03 |
| Мікроелементи Залізо, мг
Цинк, мкмоль Мідь, мкмоль Марганець, нмоль Йод, мкмоль |
0,04 5,8±1,3 0,92±0,21 0,6±0,89 – |
0,04 3,3±1,4 0,8±0,31 0,73±0,66 0,13 |
0,04 1,5–4,6 0,32–0,63 0,3–0,6 – |
| Вітаміни
Вітамін А, МО Вітамін D, МО α-Токоферол, мг Вітамін K, мкг Фолати, мг |
50–400 4 0,29–1,45 0,07–0,53 3,3 |
50–400 4 0,29–1,45 0,07–0,53 3,3 |
60–200 – 0,2–0,3 0,12–0,92 0,018 |
Додаток 3
до Уніфікованого клінічного протоколу вторинної
(спеціалізованої) та третинної (високоспеціалізованої)
медичної допомоги «Ентеральне харчування недоношених
немовлят»
(пункт 3.1 розділу ІІІ)
Склад спеціальних харчових продуктів для недоношених немовлят
Порівняльний склад спеціальних сумішей для недоношених немовлят
| Компонент | Рекомендації ESPGHAN (2010): потреба на кг/добу | Nutrilon Передчасний догляд | Nutrilon Передчасний догляд (рідка) | PreNAN (рідка) | PreNAN | Humana 0–HP-1 (рідка) | Humana 0 | Humana 0–HP-2 (рідка) | Сімілак Особлива Турбота Протеїн Плюс (рідка) | Сімілак Особлива Турбота (рідка) | Фрісопре | ||||||||||
| Рідина, мл | 135–200 | 100 | 160 | 100 | 160 | 100 | 160 | 100 | 160 | 100 | 160 | 100 | 160 | 100 | 160 | 100 | 160 | 100 | 160 | 100 | 160 |
| Енергія, ккал | 110–135 | 80 | 128 | 79 | 126 | 80 | 128 | 80 | 128 | 83 | 132,8 | 77 | 123,2 | 77 | 123,2 | 82 | 131,2 | 83 | 132,8 | 80 | 128 |
| Білки, г
Казеїн/сироватковий білок, % |
3,5–4,5 | 2,7 | 4,32 | 2,7 | 4,32 | 2,9 | 4,64 | 2,3 | 3,68 | 3,0 | 4,8 | 2,1 | 3,36 | 2,1 | 3,36 | 2,67 | 4,27 | 2,2 | 3,52 | 2,2 | 3,52 |
| – | 40:60 | 40:60 | 0:100 | 30:70 | 0:100 | 30:70 | 0:100 | 40:60 | 40:60 | 40:60 | |||||||||||
| Вуглеводи, г | 11,6–13,2 | 8,4 | 13,4 | 8,3 | 13,3 | 8,1 | 13,8 | 8,6 | 13,8 | 8,8 | 14,1 | 7,8 | 12,48 | 7,8 | 12,48 | 8,1 | 12,96 | 8,61 | 13,78 | 8,2 | 13,12 |
| Лактоза, г | – | 5,09 | 8,14 | 5,09 | 8,14 | 3,7 | 5,92 | 5,6 | 8,96 | 2,7 | 4,32 | 4,9 | 7,84 | 5,0 | 8,0 | 4,16 | 6,66 | 4,4 | 7,04 | 5,9 | 9,44 |
| Мальтодекстрин, г | – | – | – | – | – | 4,4 | 7,04 | 3 | 4,8 | 5,6 | 8,96 | 2,6 | 4,16 | 2,5 | 4,0 | – | – | 4,2 | 6,72 | 1,4 | 2,24 |
| Жири, г | 4,8–6,6 | 3,9 | 6,24 | 3,9 | 6,24 | 4,0 | 6,4 | 4,2 | 6,3 | 3,9 | 6,24 | 4,0 | 6,4 | 4,0 | 6,40 | 4,35 | 6,96 | 4,41 | 7,06 | 4,2 | 6,72 |
| СЛТ, г | – | 0,3 | 1,48 | 0,34 | 0,54 | 1,9 | 3,04 | 1,4 | 2,24 | 0,6 | 0,96 | 0,6 | 0,96 | 0,6 | 0,96 | – | – | – | – | 0,42 | 0,67 |
| Лінолева кислота, мг | 385–1540 | 479 | 766 | 470 | 752 | 620 | 992 | 539 | 862,4 | 635 | 1016 | 680 | 1088 | 567 | 907,2 | 620 | 992 | 490 | 784 | ||
| а-ліноленова | >55 | 71,5 | 114,4 | 70 | 112 | 66 | 105,6 | 69 | 110,4 | 69 | 110,4 | 107 | 171,2 | 68 | 108,8 | 90 | 144 | 69 | 110 | ||
| кислота, мг | |||||||||||||||||||||
| Докозогексаєнова | 12–30 | 20 | 32 | 20 | 32 | 10 | 16 | 0,31% | 0,31% | 21,5 | 34,4 | 17,5 | 28 | 17,6 | 28,16 | 8,9 | 14,24 | 12 | 19,2 | 20 | 32 |
| кислота, мг | |||||||||||||||||||||
| Арахідонова | 18–42 | 20 | 32 | 20 | 32 | 10 | 16 | 0,11% | 0,11% | 21,5 | 34,4 | 17,5 | 28 | 17,6 | 28,16 | 14 | 22,4 | 18 | 28,8 | 20 | 32 |
| кислота, мг | |||||||||||||||||||||
| Харчові волокна (олігосахариди), г | – | 0,8 | 1,28 | 0,8 | 1,28 | – | – | – | – | 0,5 | 0,8 | 0,5 | 0,8 | 0,5 | 0,8 | – | – | – | – | 0,088 | 0,14 |
| Натрій, мг | 69–115 | 69,6 | 111 | 70 | 112 | 51,1 | 81,76 | 34 | 54,4 | 53 | 84,8 | 32 | 51,2 | 32 | 51,2 | 35 | 56,0 | 37 | 59,20 | 31 | 49,6 |
| Калій, мг | 66–132 | 81 | 130 | 81 | 130 | 120 | 192 | 96 | 153,6 | 96 | 153,6 | 75 | 120 | 75 | 120 | 104 | 166,4 | 125 | 200 | 81 | 129,6 |
| Хлориди, мг | 105–177 | 88 | 136 | 86 | 138 | 75,9 | 121,4 | 51 | 81,6 | 80 | 128 | 60 | 96 | 60 | 96 | 66 | 105,6 | 66 | 105,6 | 51 | 81,6 |
| Кальцій, мг | 120–140 | 104 | 141 | 101 | 162 | 116 | 4 | 99 | 158,4 | 105 | 168 | 100 | 160 | 100 | 160 | 146 | 233,6 | 146 | 233,6 | 100 | 160 |
| Фосфор, мг | 60–90 | 62 | 99,2 | 63 | 101 | 77 | 185,6 | 54 | 86,4 | 61 | 97,6 | 60 | 96 | 60 | 96 | 81 | 129,6 | 73 | 116,8 | 55 | 88 |
| Магній, мг | 8–15 | 7,9 | 12,6 | 7,4 | 11,8 | 8,32 | 123,2 | 8,3 | 13,3 | 8,2 | 13,12 | 8,9 | 14,24 | 8,9 | 14,24 | 7,7 | 12,32 | 10,6 | 16,96 | 7,8 | 12,5 |
| Залізо, мг | 2–3 | 1,6 | 2,56 | 1,6 | 2,56 | 1,8 | 13,31 | 1,2 | 1,92 | 1,8 | 2,88 | 1,3 | 2,08 | 1,8 | 2,88 | 1,46 | 2,34 | 1,5 | 2,4 | 0,78 | 1,25 |
| Цинк, мг | 1,1–2,0 | 1,1 | 1,76 | 1,1 | 1,76 | 1,2 | 2,88 | 1,0 | 1,6 | 1,1 | 1,76 | 1,0 | 1,6 | 1,0 | 1,6 | 0,89 | 1,42 | 1,2 | 1,92 | 0,78 | 1,25 |
| Мідь, мкг | 100–132 | 80 | 128 | 80 | 128 | 83 | 1,92 | 80 | 128 | 80 | 128 | 69 | 110,4 | 70 | 112 | 87 | 139,2 | 110 | 176 | 75 | 120 |
| Селен, мкг | 5–10 | 4,5 | 7,2 | 4,5 | 7,2 | 4,8 | 132,8 | 1,6 | 2,56 | 5,4 | 8,64 | 2,3 | 3,68 | 2,3 | 3,68 | 4,9 | 7,84 | 1,8 | 2,88 | 1,6 | 2,56 |
| Марганець, мкг | <27,5 | 6 | 9,6 | 6 | 9,6 | 12 | 7,68 | 6 | 9,6 | 20 | 32 | 15 | 24 | 20 | 32 | 5 | 8 | 14 | 22,4 | 40 | 64 |
| Йод, мкг | 11–55 | 27 | 43,2 | 27 | 43,2 | 28,1 | 19,2
44,96 |
20 | 32 | 25 | 40 | 26 | 41,6 | 26 | 41,6 | 9 | 14,4 | 17 | 27,2 | 26 | 41,6 |
| Вітамін А, мкг RE | 400–1000 | 366 | 586 | 366 | 586 | 370 | 592 | 84 | 134,4 | 385 | 616 | 151 | 241,6 | 150 | 240 | 167 | 267,2 | 165,6 | 264,9 | 235 | 376 |
| Вітамін D, МО | 800–1000 | 124 | 198 | 124 | 198 | 148 | 236,8 | 80 | 120 | 160 | 256 | 124 | 198,4 | 120 | 192 | 124 | 198,4 | 122 | 6 | 100 | 160 |
| а-Токоферол, мг | 2,2–11 | 6 | 9,6 | 6 | 9,6 | 3,7 | 5,92 | 1,3 | 2,08 | 3 | 4,8 | 4 | 6,4 | 4 | 6,4 | 2,5 | 4 | 2,2 | 195,2 | 4,1 | 6,56 |
| Вітамін K1, мкг | 4,4–28 | 6,7 | 10,7 | 6,7 | 10,7 | 6,4 | 10,24 | 6,4 | 10,24 | 6,5 | 10,4 | 10 | 16,0 | 10 | 16,0 | 10 | 16 | 9,7 | 3,52 | 7,8 | 12,48 |
| Тіамін (B1), мкг | 140–300 | 140 | 224 | 140 | 224 | 140 | 224 | 56 | 89,6 | 140 | 224 | 130 | 224,0 | 130 | 208 | 111 | 177,6 | 200 | 15,52 | 120 | 192 |
| Рибофлавін (B2), мкг | 200–400 | 200 | 320 | 200 | 320 | 200 | 320 | 120 | 192 | 200 | 320 | 175 | 208,0 | 200 | 320 | 156 | 249,6 | 500 | 320 | 175 | 280 |
| Ніацин (В3), мг ЕН | 0,38–5,5 | 3,2 | 5,12 | 3,2 | 5,12 | 1,6 | 2,56 | 0,8 | 1,28 | 3,2 | 5,12 | 2,5 | 3,94 | 2,6 | 4,16 | 0,65 | 1,04 | 4,06 | 800 | 3 | 4,8 |
| Пантотенова кислота | 0,33–2,1 | 0,84 | 1,34 | 0,84 | 1,34 | 0,8 | 1,28 | 0,36 | 0,58 | 1,31 | 2,1 | 0,9 | 1,44 | 1,2 | 1,92 | 0,73 | 1,17 | 1,54 | 6,5 | 0,8 | 1,28 |
| (В5), мг Піридоксин (В6), мкг | 45–300 | 120 | 192 | 120 | 192 | 94 | 150,4 | 60 | 96 | 160 | 256 | 120 | 192 | 120 | 192 | 93,2 | 149,12 | 200 | 2,46 | 120 | 192 |
| Фолієва кислота, мкг | 35–100 | 58,3 | 93,3 | 58 | 92,8 | 40,6 | 64,96 | 56 | 89,6 | 45 | 72 | 30 | 48 | 33 | 52,8 | 26 | 41,6 | 30 | 320 | 48 | 76,8 |
| Кобаломін, мкг | 0,1–0,77 | 0,20 | 0,32 | 0,20 | 0,32 | 0,23 | 0,37 | 0,24 | 0,38 | 0,3 | 0,48 | 0,3 | 0,48 | 0,3 | 0,48 | 0,19 | 0,30 | 0,45 | 48 | 0,28 | 0,45 |
| Біотин, мкг | 1,7–16,5 | 3,6 | 5,76 | 3,6 | 5,76 | 4,0 | 6,4 | 1,8 | 2,88 | 3 | 4,8 | 5,1 | 8,16 | 5,1 | 8,16 | 2,3 | 3,68 | 30 | 0,72 | 3,3 | 5,28 |
| Аскорбінова кислота, мг | 11–46 | 18 | 28,8 | 18 | 28,8 | 21 | 33,6 | 13 | 20,8 | 30 | 48 | 19 | 30,4 | 25 | 40 | 11,3 | 18,08 | 11,3 | 48
18,08 |
19 | 30,4 |
| Нуклеотиди, мг | < 5 на 100 ккал | 3,4 | 5,44 | 3,4 | 5,44 | 2,4 | 3,84 | – | – | 2,0 | 3,2 | 3,3 | 5,28 | 3,3 | 5,28 | 1,8 | 2,88 | 7,2 | 11,52 | 3,84 | 6,14 |
| L-карнітин, мг | – | 2,1 | 3,36 | 2,1 | 3,36 | 3,1 | 4,96 | 1,7 | 2,72 | 2,7 | 4,32 | 3,2 | 5,12 | 2,8 | 4,48 | 4,5 | 7,2 | 3,4 | 5,44 | 3 | 4,8 |
| Холін, мг | 8–55 | 26 | 41,6 | 26 | 41,6 | 20 | 32 | 12 | 19,2 | 32,0 | 51,2 | 20,0 | 32,0 | 36 | 57,6 | 8,1 | 12,96 | 8,1 | 12,96 | 14 | 22,4 |
| Інозитол, мг | 4,4–53 | 24 | 38,4 | 24 | 38,4 | 20 | 32 | 5,2 | 8,32 | 10,0 | 16,0 | 25,0 | 40,0 | 20,0 | 32,0 | 11,7 | 18,72 | 4,5 | 7,20 | 36 | 57,6 |
| Таурин, мг | – | 5,5 | 8,8 | 5,5 | 8,8 | 6,3 | 10,08 | 6,4 | 10,24 | 5,0 | 8,0 | 5,9 | 9,44 | 4,9 | 7,84 | 5 | 8 | 5,3 | 8,48 | 5,9 | 9,44 |
Склад збагачувачів грудного молока (на 100 мл грудного молока)
| Компонент | PreNAN
FM 85 (5 г) |
Nutrilon
Білкова добавка (1 г) |
| Ккал
Білки, г Вуглеводи, г Жири, г Натрій, мг Калій, мг Хлориди, мг Кальцій, мг Фосфор, мг Магній, мг Залізо, мг Цинк, мг Мідь, мкг Селен, мкг Марганець, мкг Йод, мкг |
17
1,0 3,3 – 26 66 23 75 45 4,0 1,7 0,9 0,05 2,5 6,3 13 |
3,4
0,82 0,022 0,001 7,76 12,26 0,66 5,24 5,16 0,46 – – – 0,27 2,1 – |
| Вітамін А, мкг
RE Вітамін D, МО α-Токоферол, мг Вітамін K1, мкг Тіамін, мкг Рибофлавін, мкг Ніацин, мг Пантотенова кислота, мкг Піридоксин, мкг Фолієва кислота, мкг Кобаламін, мкг Біотин, мкг Аскорбінова кислота, мг |
355
150 4 8 150 200 1,5 700 150 40 0,1 3,5 17,5 |
–
– – – – – – – – – – – – |
Порівняльний склад виписних (збагачених) сумішей для недоношених немовлят
| Показник | Добова потреба* (кг/добу) (ВООЗ, 2006) | Nutrilon Передчасний догляд вдома | Сімілак Неошур | Грудне молоко
** |
||||
| 100
мл/кг |
150
мл/кг |
200
мл/кг |
100
мл/кг |
150
мл/кг |
200
мл/кг |
200
мл/кг |
||
| Енергія, ккал/кг | 100–120 | 72 | 108 | 144 | 74 | 111 | 148 | 128 |
| Білок, г/кг | 2,2 | 2,0 | 3,0 | 4,0 | 1,9 | 2,9 | 3,8 | 2,4 |
| Жири, г/кг | 4,4–7,3 | 3,8 | 5,7 | 7,6 | 4,1 | 6,2 | 8,2 | 6,8 |
| Лінолева кислота, мг | 473 | 709,5 | 946 | 558 | 837 | 1116 | ||
| α-ліноленова кислота, мг | 72,2 | 108,3 | 144,4 | 74 | 111 | 148 | ||
| Докозогексаєнова кислота, мг | 18 | 27 | 36 | |||||
| Арахідонова кислота, мг | 18 | 27 | 36 | |||||
| Вуглеводи, г/кг | 7,2 | 10,8 | 14,4 | 7,7 | 11,6 | 15,4 | 13,4 | |
| Лактоза, г | 7,5–15,5 | 5,66 | 8,49 | 11,3 | 3,7 | 5,6 | 7,4 | |
| Олігосахариди, г | 0,8 | 1,2 | 1,6 | – | – | – | ||
| Кальцій §, мг | 252
мг/добу† 377 мг/добу‡ |
83
мг/кг |
124,5
мг/кг |
166
мг/кг |
78
мг/кг |
117
мг/кг |
156
мг/кг |
52
мг/кг |
| Фосфор §, мг | 105
мг/добу† 273 мг/добу‡ |
48
мг/кг |
72
мг/кг |
96
мг/кг |
46
мг/кг |
69
мг/кг |
92
мг/кг |
30
мг/кг |
| Магній, мг/кг | 4,8–14,4 | 7,2 | 10,8 | 14,4 | 6,7 | 10,1 | 13,4 | 6,2 |
| Натрій §, мг/кг | 46–69 | 26,5 | 39,75 | 53 | 25 | 37,5 | 50 | 42 |
| Хлориди, мг/кг | 70–105 | 57 | 85,5 | 114 | 56 | 84 | 112 | 91 |
| Калій, мг/кг | 97,5–136,5 | 75 | 112,5 | 150 | 106 | 159 | 212 | 102 |
| Залізо §, мг/кг | 2–3 | 1,2 | 1,8 | 2,4 | 1,3 | 2,0 | 2,6 | 0,1 |
| Цинк §, мг/кг | ≈0,975 | 0,9 | 1,4 | 1,8 | 0,9 | 1,4 | 1,8 | 0,3 |
| Мідь, мкг/кг | 70,4–121,6 | 60 | 90 | 120 | 89 | 58 | 133,5 | 178 |
| Селен §, мкг/кг | 3,16–4,74 | 3,2 | 4,8 | 6,4 | 1,6 | 2,4 | 3,2 | – |
| Хром, нг/кг | 52–98,8 | – | – | – | – | – | – | – |
| Марганець §, мкг/кг | 0,55–1,11 | 5 | 7,5 | 10 | 7 | 10,5 | 14,0 | 0,05 |
| Молібден, нг/кг | 192–384 | – | – | – | – | – | – | – |
| Йод §, мкг/кг | 31,75–63,5 | 22 | 33 | 44 | 11,2 | 16,8 | 22,4 | – |
| Вітамін А §, МО/кг | 600–1400 | 100 | 150 | 300 | 103 | 154,5 | 206 | 100 |
| Вітамін Е §, МО/кг | 6–12 | 2,1 | 3,15 | 4,2 | 2,7 | 4,1 | 5,4 | 0,33 |
| Вітамін К §, мкг/кг | 8–10 | 5,9 | 8,9 | 11,8 | 8,2 | 12,3 | 16,4 | 0,6 |
| Вітамін D §, МО | 400 | 72 | 108 | 144 | 52 | 78 | 104 | 8 |
| Вітамін С, мг/кг | 20 | 12 | 18 | 24 | 11,2 | 16,8 | 22,4 | 20 |
| Вітамін В1 §, мкг/кг | 50 | 90 | 135 | 180 | 164 | 246 | 328 | 0 |
| Вітамін В2 §, мкг/кг | 50 | 160 | 240 | 320 | 112 | 168 | 224 | 0,2 |
| Вітамін В6 §, мкг/кг | 15 | 80 | 120 | 160 | 74 | 111 | 148 | 0 |
| Вітамін В12, мкг/кг | 0,15 | 0,2 | 0,3 | 0,4 | 0,3 | 0,5 | 0,6 | 0,2 |
| Ніацин, ЕН/5000 Од | 8,6 | 1,8 | 2,7 | 3,6 | 1,5 | 2,2 | 2,9 | 0,6 |
| Фолати, мкг | 25
мкг/добу |
52,8
мкг/кг |
79,2
мкг/кг |
105,6
мкг/кг |
19
мкг/кг |
29
мкг/кг |
38
мкг/кг |
36
мкг/кг |
| Біотин §, мкг/кг | 1,5 | 3,1 | 4,65 | 6,2 | 6,7 | 10,1 | 13,4 | 1,2 |
| Пантотенова кислота §, мг/кг | 0,8–1,3 | 0,6 | 0,9 | 1,2 | 0,4 | 0,6 | 0,8 | 0,4 |
Примітки: * — потреби недоношеної дитини з масою тіла при народженні > 1000 г, яка не має затримки постнатального ФР, від СВ 40 тижнів до досягнення першого року життя; ** — передчасні пологи, зріле молоко, > 30 днів; §
– потреба у нутрієнті не забезпечуються за умови споживання 200 мл/кг грудного молока; †
– грудне вигодовування; ‡
– штучне вигодовування; ЕН — еквівалентів ніацину.
Додаток 4
до Уніфікованого клінічного протоколу
вторинної (спеціалізованої) та третинної
(високоспеціалізованої) медичної
допомоги «Ентеральне харчування
недоношених немовлят»
(пункт 3.1 розділу ІІІ)
Техніка збагачення зцідженого грудного молока
Збагачувати ГМ розпочинають за наявності показань після досягнення добового об’єму ЕХ 50 мл/кг.
спочатку упродовж 3 днів використовують половину від рекомендованої виробником кількості мультикомпонентного збагачувача (наприклад, 1 пакетик замість 2 або половину пакетика замість одного з розрахунку на 100 мл грудного молока) й оцінюють толерантність до збагаченого ГМ;
за умови доброї толерантності протягом 3 днів подвоюють кількість збагачувача, досягаючи рекомендованої дози (стандартний рівень збагачення), після чого продовжують збільшувати добовий об’єм харчування і спостерігати за толерантністю до збагаченого ГМ.
Збагачувачі ГМ використовують відповідно до рекомендацій і вимог компанії-виробника.
Збагачувач додають до ЗГМ безпосередньо перед годуванням дитини.
Процедуру виконує спеціально підготовлена медична сестра або навчена мати дитини (під контролем медичного персоналу).
Процедуру здійснюють, дотримуючись вимог асептики, у спеціальному чистому приміщенні відділення, призначеному для приготування продуктів дитячого харчування.
Перед збагаченням молока важливо переконатись, що: молоко призначено відповідній дитині;
молоко розморожене належним чином.
Після додавання призначеної кількості збагачувача до певної кількості молока енергійно струшують пляшечку протягом 30–60 с.
Потрібно розпочати годування протягом 10 хв після збагачення молока.
Якщо з будь-якої причини збагачене молоко не використано, пляшечку закривають, підписують і поміщають у холодильник, призначений для зберігання молока (дитячого харчування). Таке молоко потрібно використати протягом 6 годин.
Будь-який надлишок розмороженого ГМ, яке не було збагаченим, потрібно знищити, якщо воно не було використано протягом 24 годин.
Техніка регульованого збагачення ЗГМ перед початком збагачення ГМ визначають вміст сечовини у сироватці крові дитини;
повторно визначають вміст сечовини у крові через тиждень після першого призначення збагачувача:
якщо концентрація сечовини в крові менше 3,21 ммоль/л, додають половину вмісту пакетика білкової добавки (0,5 г) або 1 пакетик збагачувача з розрахунку на 100 мл ЗГМ (1+ рівень збагачення ГМ);
якщо концентрація сечовини у крові становить 3,21–5,0 ммоль/л, продовжують додавати до ГМ ту саму кількість збагачувача;
якщо концентрація сечовини у крові перевищує 5,0 ммоль/л, зменшують рівень збагачення і продовжують моніторинг;
якщо концентрація сечовини у крові перевищує 7,14 ммоль/л, відміняють додатковий білок на тиждень, після чого знову визначають вміст сечовини у сироватці крові і вирішують, що робити далі;
вміст сечовини визначають у крові щотижня і діють відповідно до рекомендацій попереднього пункту: якщо потрібне збагачення додатково до 1+ рівня), використовують лише білкову добавку (2+ рівень — додають 0,5 г білкової добавки; 3+ рівень — додають ще 0,5 г білкової добавки); рівень збагачення 3+ є максимальним; за потреби зменшують і стандартну кількість збагачувача;
після одержання 2 результатів вмісту сечовини у сироватці крові у межах 3,21–5,0 ммоль/л рутинний моніторинг показника припиняють.
Додаток 5
до Уніфікованого клінічного протоколу
вторинної (спеціалізованої) та третинної
(високоспеціалізованої) медичної
допомоги «Ентеральне харчування
недоношених немовлят»
(пункт 3.1 розділу ІІІ)
Орієнтовний план харчування недоношеної дитини у стаціонарі залежно від маси тіла при народженні
| Маса при народженні | Чим годувати | Схема годування | Початковий об’єм харчування | Збільшення об’єму харчування | Мінімальний повний об’єм, харчування |
| <750 г
750–1000 г
1001–1250 г
1251–1500 г
1501–2499 г |
Зціджене грудне молоко* і/або спеціальна суміш
Зціджене грудне молоко* і/або спеціальна суміш
Зціджене грудне молоко* і/або спеціальна суміш
Зціджене грудне молоко* і/або спеціальна суміш
Зціджене грудне молоко*, годування грудьми і/або спеціальна або стандартна адаптована суміш |
Безперервно або періодично, кожні 2–3 години через зонд
Безперервно або періодично, кожні 2–3 години через зонд Безперервно або періодично, кожні 2–3 години через зонд Кожні 3 години через зонд/із пляшечки, прикладати до грудей Кожні 3 години грудьми/із пляшечки |
≤10 мл/кг/добу, 1–2 мл кожні 3–6 годин, протягом 2–3 днів
10 мл/кг/добу, 1–2 мл кожні 3–6 годин, протягом 1–3 днів
10 мл/кг/добу, 2– 3 мл кожні 3–6 годин, протягом 1–2 днів
20 мл/кг/добу, 2–3 мл кожні 3 години, протягом 1–2 днів
60 мл/кг/добу, 15–20 мл кожні 3 години, перша доба |
10–15 мл/кг/добу
15–20 мл/кг/добу
20–30 мл/кг/добу
20–30 мл/кг/добу
20 мл/кг/добу |
160 мл/кг/добу
160 мл/кг/добу
160 мл/кг/добу
160 мл/кг/добу
180 мл/кг/добу |
Примітки: * — початок збагачення ГМ після досягнення добового об’єму 50 мл/кг, якщо маса тіла дитини при народженні менше 1750 г.
Додаток 6
до Уніфікованого клінічного протоколу
вторинної (спеціалізованої) та третинної
(високоспеціалізованої) медичної допомоги
«Ентеральне харчування недоношених немовлят»
(пункт 3.1 та пункт 3.2 розділу ІІІ)
Діаграми нормативного фізичного розвитку недоношених немовлят
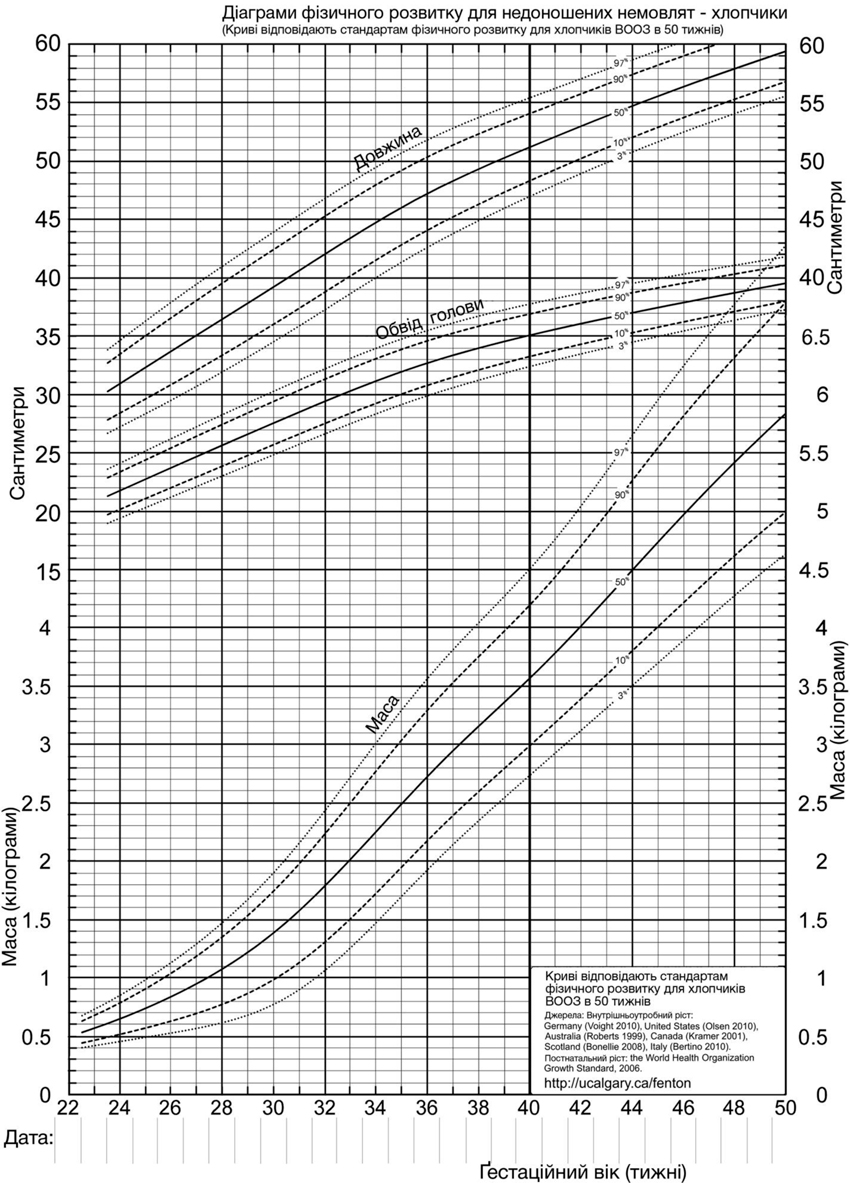
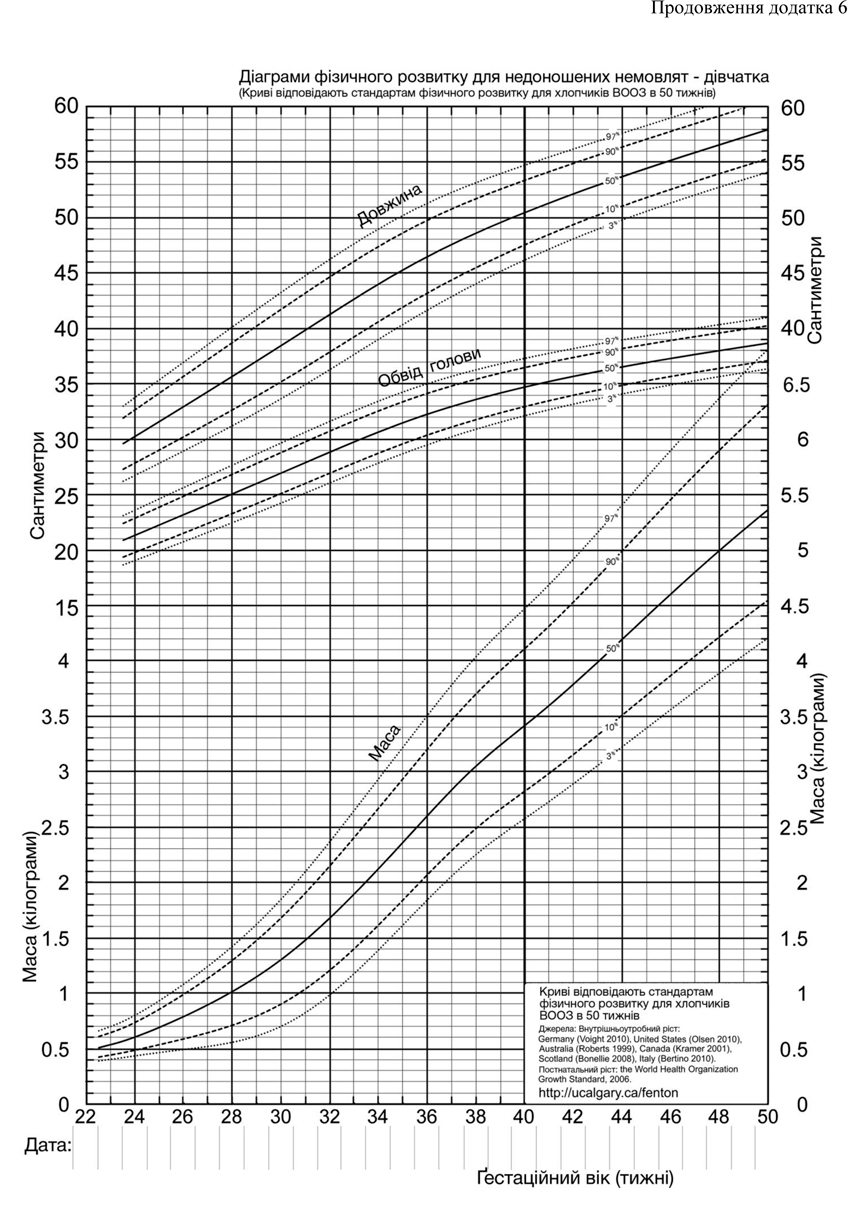

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим