 |
| Золтан Кало |
Тренінг розпочав Золтан Кало, розповівши про значення та важливість оцінки медичних технологій у сучасному світі. Витрати на систему охорони здоров’я в розвинених країнах як частка від ВВП невпинно зростають протягом останніх 50 років. Основними драйверами підвищення витрат на дану систему є фактори, пов’язані з попитом та постачанням медичних послуг. Так, відбувається підвищення попиту на цей вид послуг, що зумовлено зростанням рівня добробуту (відображається у збільшенні ВВП), старінням населення, спрощенням доступу до медичних послуг та розширенням покриття системи медичного страхування, а також поява нових захворювань та зміна структури захворюваності (на користь хронічної патології). Також на підвищення витрат у сфері охорони здоров’я впливають фактори, пов’язані з постачанням медичних послуг, а саме: покращуються медичні технології — краща діагностика призводить до виявлення більшої кількості захворювань. При цьому підвищення рівня технологій далеко не завжди призводить до зниження витрат на трудові ресурси, і лише інколи дозволяє зекономити. Крім того, спостерігається збільшення кількості медичного персоналу, задіяного у процесі лікування, розширюється інфраструктура. Також слід враховувати, що інфляція у сфері охорони здоров’я є вищою за середню.
 |
| Марсель Ксанаді |
Зазвичай в умовах ринку ціна регулюється за рахунок конкуренції. Умовами для ідеальної конкуренції є розрахований/спрогнозований попит, вільний вхід/вихід з ринку, неконтрольована конкуренція, коли багато малих постачальників не можуть кожен окремо впливати на умови ринку (ціна визначається ринком, а не компанією, компанія приймає ціну ринку), однакова інформація для споживачів та постачальників, незалежні попит та пропозиція, ціна є визначальним фактором під час укладання договорів на ринку, відсутність зовнішніх чинників (угода між 2 учасниками ринку не впливає на ринковий потенціал 3-го).
Чи можлива ідеальна конкуренція в сфері охорони здоров’я? На жаль, ринок медичних послуг значно відрізняється від такого інших послуг та/або товарів. Так, наявна невизначеність попиту через неможливість розрахувати кількість випадків тих чи інших захворювань для кожного пацієнта. Вихід на ринок обмежено наявністю медичної освіти, отримання якої займає багато часу. Локальні провайдери медичних послуг (лікувально-профілактичні заклади) мають монополістичне положення на ринку і можуть встановлювати ціну. Спостерігається асиметричність надання інформації у зв’язці лікар — пацієнт та провайдер медичного страхування — особа, що бажає бути застрахованою. Лікарі, які є постачальниками послуг, можуть впливати на попит з боку хворих. З іншого боку, для застрахованих пацієнтів ціна послуги вже не є ключовим фактором під час вибору медичної послуги. На роботу ринку можуть впливати зовнішні чинники (наприклад вакцинація).
У теорії ринок продукує товари та послуги, яких потребують споживачі, у правильних кількостях та за найнижчою можливою ціною. Однак у реальному світі ринок не завжди працює згідно з цією теорією. Таким чином, вільний ринок може бути неефективним в умовах конкуренції — відбувається порушення ринкових механізмів, що виявляється в неефективному розподілі товарів та послуг.
Таке порушення ринкових механізмів має місце в разі медичного страхування і пов’язане з моральним ризиком. У цьому випадку моральним ризиком для споживачів є зниження прагнення до здорового життя та профілактики захворювань. У свою чергу, моральним ризиком для провайдерів медичних послуг є конкуренція, що не базується на показнику ціни. Таким чином, повне страхове покриття призводить до підвищення споживання медичних послуг за вищою ціною.
До яких же заходів вдаються уряди та громадськість з метою нівелювання зростання витрат на охорону здоров’я? Існує 5 основних типів реакції на підвищення видатків у даній сфері: інформування, регулювання, видання обов’язкових до виконання наказів, фінансування системи охорони здоров’я та забезпечення послугами в даній сфері.
У цьому контексті З. Кало відзначив наступні глобальні тренди в сфері охорони здоров’я:
- підвищення частки громадських ресурсів у фінансуванні охорони здоров’я;
- глобальна економічна рецесія;
- ініціативи зі скорочення громадських видатків.
Стримування витрат у сфері охорони здоров’я. При цьому увага фокусується на технологічних лікарських засобах та медичному устаткуванні. З метою контролю витрат розробляється політика щодо генеричних препаратів, контролюється ціноутворення на нові технології, впроваджується науково обґрунтоване ціноутворення та реімбурсація нових технологій.
Належна практика ціноутворення та реімбурсації медичних технологій є надійною, прогнозованою, точною, послідовною, транспарентною (сприяє зниженню рівня корупції), чесною та гідною довіри, довгостроковою, недискримінуючою, має забезпечувати справедливість, сприяти макроекономічному балансу, а також бути зрозумілою для громадськості. При цьому слід брати до уваги думку пацієнтів та потреби їх малих груп. Усе це покликано забезпечити стійкість даної практики.
Яким чином оцінка медичних технологій може допомогти країнам центральної та східної Європи?
Оцінка медичних технологій є комплексним підходом, спрямованим на покращення політики прийняття рішень, заснованої на доведених даних. Таким чином, імплементація оцінки медичних технологій може знизити вплив моральної та економічної кризи в сфері охорони здоров’я. Оцінка медичних технологій допомагає регуляторним органам отримати об’єктивні критерії для прийняття рішень. У свою чергу, громадськість та пацієнти знають, що кошти використовуються розумно — меншу кількість ресурсів витрачено на невідповідні медичні послуги та технології. Виробники товарів та послуг у сфері охорони здоров’я знають, які критерії будуть братися до уваги під час прийняття рішення про реімбурсацію та закупівлі.
З. Кало відмітив, що у країнах Центральної та Східної Європи є досить обмежений досвід застосування транспарентної, об’єктивної та такої, що можна перевірити, політики прийняття рішень. При цьому порівняно з країнами Західної Європи населення має в середньому гірший стан здоров’я, ресурси сфери охорони здоров’я є дуже обмеженими, а стратегічне ціноутворення на нові технології в даній сфері прив’язане до великих ринків. Також важливим фактором, що впливає на впровадження оцінки медичних технологій у країнах Центральної та Східної Європи, є мала кількість економістів що спеціалізуються у сфері охорони здоров’я, а також обмежений бюджет на її впровадження. У результаті країни з середнім та низьким рівнями доходу на душу населення мають навіть більші фінансові втрати, пов’язані з неналежною політикою у сфері охорони здоров’я та прийняттям рішень щодо реімбурсації, порівняно з країнам з високим доходом на душу населення. Виходячи з обмеженості ресурсів, країнам з низьким та середнім рівнем доходу на душу населення необхідно проявити більше креативності під час імплементації оцінки медичних технологій та фармакоекономіки.
Компоненти оцінки медичних технологій
Оцінка медичних технологій здійснюється з різних точок зору (клінічної, економічної, організаційної, етичної) для отримання інформації з метою формування політики у сфері охорони здоров’я. У свою чергу, економічна оцінка (оцінка економічної доцільності) — це оцінка переваг медичних технологій з точки зору витрат та переваг, як правило, є основою оцінки медичних технологій.
Враховуючи бюджетні обмеження, ми маємо обирати з наявних технологій (під технологією тут і далі розуміють будь-яке медичне втручання або лікарський засіб). Якими критеріями слід керуватися під час здійснення вибору? У ході проведення оцінки медичних технологій для прийняття рішення щодо нової медичної технології слід відповісти на 3 питання: якою буде користь для здоров’я пацієнтів? Чи дасть це більше переваг для здоров’я пацієнтів, ніж наявний золотий стандарт лікування? Чи відповідає це збільшення кількості переваг для здоров’я підвищенню витрат на нову технологію? Для розрахунку переваг для здоров’я рекомендується використовувати показники, що мають значення для самих хворих, наприклад, тривалість, якість життя або їх комбінація.
Також може бути поставлено додаткові питання, такі як: чи є суспільна необхідність відшкодовувати певний вид медичних послуг? Чи маємо ми достатньо ресурсів для реімбурсації нової технології? Чи є альтернатива цій технології? Чи маємо ми ресурси (персонал, інфраструктура), щоб забезпечити надання цієї послуги? Чи можемо ми гарантувати рівний доступ?
Таким чином, процес оцінки медичних технологій включає наступні кроки:
1) вибір тем для оцінки;
2) визначення завдання, що потребує вирішення;
3) пошук фактів;
4) систематизований огляд фактів;
5) економічна оцінка;
6) визначення соціальних, законодавчих та етичних наслідків;
7) формулювання рекомендацій та імплементація політики;
8) моніторинг впливу.
Отримання даних та їх синтез у рамках оцінки медичних технологій
У якості джерел інформації для здійснення оцінки медичних технологій можуть бути використані дані (за спаданням надійності даних) метааналізів рандомізованих контрольованих досліджень (РКД), систематизовані огляди РКД, окремі РКД, обсерваційні та когортні дослідження, неконтрольовані дослідження, фундаментальні дослідження, клінічний досвід та думки експертів. При цьому можуть розглядатися різні види рандомізованих досліджень: відкриті, сліпі, подвійні сліпі та ін.
Під час оцінки медичних технологій можуть використовуватися дані доклінічних та клінічних досліджень І–ІV фаз, а також неінтервенційні/обсерваційні та дослідження біоеквівалентності.
На жаль, не завжди є можливість провести оцінку 2 технологій, використовуючи дані досліджень, у яких проводилося їх безпосереднє порівняння. У цьому випадку вдаються до непрямого порівняння 2 технологій. Найпростішим варіантом при цьому буде скористатися даними РКД бажано з однією і тією ж технологією порівняння, схожим дизайном дослідження, показниками ефективності та популяцією пацієнтів.
Під час оцінки різних технологій важливо мати на увазі, що ефективність у ході клінічних досліджень та ефективність у реальних умовах рутинної медичної практики відрізняються. Так, наприклад, у рутинній практиці можуть бути виявлені нові, хоч і дуже рідкісні, але значущі побічні ефекти, або необхідність доплати за ліки спричиняє меншу тривалість їх застосування і, як наслідок, іншу ефективність, також на ефективність впливає комплаєнс та прихильність пацієнтів до лікування. Таким чином, ефективність нової технології можна оцінити за допомогою даних обсерваційних досліджень, реєстрів хворих та ін.
Так, клінічні дослідження надають інформацію щодо короткострокової ефективності, підтверджують особливості профілю безпеки, знижують ризик необ’єктивності шляхом рандомізації та збору проспективних даних, але вони не здатні виявити різницю в довгострокових ефектах та рідкісні побічні ефекти. З іншого боку, дані з рутинної медичної практики завдяки охопленню великої популяції хворих дозволяють виявити різницю у виживаності, довготривале використання технології дозволяє відслідковувати довгострокові ефекти, але відсутність можливості рандомізації пацієнтів підвищує ризик необ’єктивності. Таким чином, висновки клінічних досліджень та інформація з реальної медичної практики є взаємодоповнювальними.
Також дані з реєстрів хворих будуть корисними у випадку недостатньої статистичної надійності клінічних досліджень, для усунення необ’єктивності щодо нового лікарського засобу, проведення економічної оцінки в реальних умовах, оцінки відносного ризику розвитку побічних ефектів, оптимізації клінічного менеджменту.
Локальні дані з рутинної медичної практики можуть використовуватися для оцінки епідеміології захворювання (поширеність хвороби), ефективності технології (ефекти та побічні реакції), прихильності до терапії, використання ресурсів та витрат. Прихильність до терапії може значно впливати на результати лікування. Вона може визначатися як те, наскільки чітко пацієнт дотримується рекомендацій лікаря, і оцінюватися як частка доз, прийнятих, як було призначено, або як регулярність/постійність щодо рекомендованої терапії, що оцінюється в кількості днів прийому препарату.
Синтез даних
Огляд узагальнює дані великої кількості окремих досліджень, присвячених певній темі. Він вважається систематизованим, якщо базується на чітко сформульованому питанні, об’єднує релевантні роботи, оцінює їх якість та узагальнює факти, використовуючи певну методологію. Структурованість, транспарентність та недвозначність відрізняє систематизовані огляди від традиційних.
Таким чином, для створення систематизованого огляду необхідно:
1) сконструювати пошукове питання для огляду;
2) здійснити пошук літератури/даних;
3) виявити релевантні публікації, базуючись на назві/резюме роботи;
4) вивчити повний текст релевантних публікацій: отримання та очистка даних;
5) оцінка якості робіт;
6) синтез даних;
7) інтерпретація отриманих результатів та висновки.
З метою формулювання питання для пошуку необхідно ознайомитися з темою, наприклад, прочитавши декілька статей, поспілкуватися з експертами та зібрати потенційні ключові слова для пошуку. Поставлене питання для пошуку має бути зрозумілим, точним, добре структурованим та узгодженим протягом проведення роботи, дослідження та оцінки. Так, наприклад, таке питання для аналізу може звучати наступним чином: якою є клінічна ефективність та економічна доцільність застосування пегінтерферону альфа-2a та пегінтерферону альфа-2b в комбінації з рибавірином за їх затвердженими показаннями порівняно з найкращою підтримувальною терапією (без активного лікування) для лікування хронічного гепатиту С у дітей та підлітків віком 3–17 років?
Для пошуку літератури рекомендується використовувати одразу декілька баз даних. Так, важливими базами даних для здійснення такого пошуку є Кокранівська бібліотека, Реєстр аналізу економічної доцільності, PubMed, MEDLINE, Scopus, EMBASE, журнал «Health Technology Assessment» та ін. Під час пошуку треба намагатися дотримуватися балансу між вашими можливостями (наявними ресурсами для пошуку) та чутливістю пошуку. Кожен етап пошукового процесу має бути добре задокументовано: які слова та бази даних використовувалися для пошуку, коли він проводився, які періоди охоплював, пошукові стратегії, що застосовувалися, а також загальна кількість результатів, усунення повторів. Процес пошуку має бути прозорим та повторюваним.
Відбір релевантних робіт має відбуватися на основі певних визначених критеріїв включення/виключення. Ці критерії мають бути однаково інтерпретовані всіма учасниками пошуку. Далі дані з релевантних робіт збираються та стандартизуються таким чином, щоб їх можна було інтерпретувати без додаткової інформації.

Оцінка якості робіт проводиться у зв’язку з тим, що дані з досліджень вищої якості будуть кращими, ніж із робіт, проведених за нижчими стандартами. Для оцінки якості дослідження можна використовувати загальні оціночні настанови та оціночні листи щодо якості, наприклад, оціночний лист STROBE, шкала Jadad та настанова CASP.
Одним з інструментів, що дозволяє узагальнити зібрані дані, є метааналіз — це статистичний аналіз, який узагальнює або агрегує дані кількох незалежних досліджень, які визначаються як такі, що можливо об’єднати. Це своєрідне дослідження досліджень, у ході якого зазвичай використовуються опубліковані результати. Метааналіз найбільш часто використовується для отримання інформації щодо переваг ефективності певної технології в сфері охорони здоров’я, а також для того, щоб оцінити середню ефективність, підвищити точність результатів внаслідок використання більшої вибірки та ін. Добре зроблений метааналіз дозволяє зробити більш об’єктивну оцінку фактів та знизити вірогідність хибнонегативних результатів (попередити відмову від ефективних методів лікування в клінічній практиці). Далі на основі отриманих даних робляться висновки та рекомендації.
Основні підходи оцінки медичних технологій:
повний економічний аналіз
З. Кало підкреслив, що оцінка переваг для здоров’я не є достатньою, щоб прийняти обґрунтоване рішення щодо реімбурсації тих чи інших ліків чи медичних послуг. Оцінка вартості та/або впливу на бюджет без економічної оцінки може призвести до хибних висновків. Це підкреслює важливість повного економічного аналізу для оцінки співвідношення ціни та якості медичних послуг. Під час економічної оцінки враховуються заощадження ресурсів системи охорони здоров’я, збільшення тривалості/підвищення якості життя, підвищення продуктивності та особливості застосування нової терапії порівняно з тією, що використовується наразі. У разі економічної оцінки медичних технологій застосовують 4 основні підходи (таблиця), що використовуються для порівняння 2 або більше методів лікування.
| Таблиця | Підходи, що застосовуються для повної економічної оцінки (Drummond M.F. et al., 1987) |
| Тип аналізу | Скорочення | Одиниці вимірювання витрат | Одиниці вимірювання результатів (наслідків) |
| Мінімізація витрат (Cost-minimization) |
CMA | Кошти | Ідентичні |
| Аналіз економічної доцільності (Cost-effectiveness) |
CEA | Кошти | Натуральні одиниці (наприклад мм рт. ст., роки життя) |
| Аналіз корисності витрат (Cost-utility) |
CUA | Кошти | Збережений рік якісного життя (наприклад збережені роки якісного життя (quality-adjusted life year or quality-adjusted life-year — QALY)) |
| Аналіз вигідності витрат (Cost-benefit) |
CBA | Кошти | Кошти |
Аналіз, спрямований на мінімізацію витрат, застосовується у випадку, якщо користь порівнюваних медичних технологій є однаковою. У цьому випадку прийняття рішення базується на різниці у витратах. У разі, якщо медичні результати (користь) відрізняються, застосовують 3 інші типи аналізу: аналіз економічної доцільності, аналіз корисності витрат або аналіз вигідності витрат. З. Кало наголосив на ризиках, які може нести врахування лише економії витрат без переваг для здоров’я пацієнтів.
Доповідач звернув увагу присутніх на те, що ми не завжди отримуємо економію бюджету там, де цього очікуємо. Так, тренер навів цікаву інформацію щодо вартості для бюджету медичного обслуговування різних категорій пацієнтів. Зокрема, згідно з даними досліджень van Baal та співавторів (2008), пацієнти, що ведуть здоровий спосіб життя, обходяться системі охорони здоров’я дорожче, ніж хворі на ожиріння або курці. Це пов’язано перш за все із в середньому більшою тривалістю життя пацієнтів, що ведуть здоровий спосіб життя (на 7 років порівняно з курцями і на 4,5 роки порівняно з пацієнтами з ожирінням). Таким чином, не слід ставити знак рівності між економічною доцільністю та економією. Так, наприклад, економічно доцільно буде інвестувати в нові машини швидкої допомоги, а зекономити дозволить продаж усіх машин швидкої допомоги. Або інший приклад: економічно доцільним буде організувати діагностику на ранній стадії раку, а зекономити кошти дозволить діагностування захворювання на термінальній стадії.
Прийняття рішення під час оцінки медичних технологій має базуватися на правилі прийняття рішення — інкрементальному коефіцієнті економічної доцільності (рисунок).
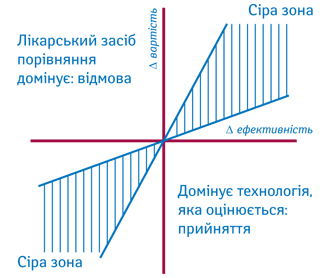
Так, якщо нова технологія в ході аналізу виявилася менш вартісною та більш ефективною, ніж базова, то приймається рішення на її користь. Якщо нова технологія більш вартісна та менш ефективна — то відмовляються від її застосування. Складніше прийняти рішення, коли нова технологія більш вартісна та більш ефективна або, навпаки, менш вартісна та дещо менш ефективна. У цьому випадку зазвичай застосовують інкрементальний коефіцієнт економічної доцільності:
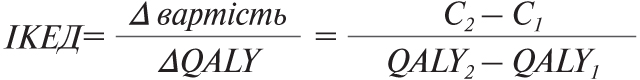
Для його використання необхідно визначити граничний допустимий показник для співвідношення витрат до переваг лікування, що, наприклад, розраховуються у QALY. Значення такого граничного показника може бути прив’язане до ВПП країни, визначено шляхом опитування платників податків, аналізу попередніх рішень або з використовуванням певних маркерів (наприклад вартості діалізу). Необхідно враховувати, що немає явного граничного показника під час аналізу економічної доцільності. Під час визначення такого граничного показника для України треба мати на увазі економічні труднощі, з якими зіткнулася країна.
Складові процесу оцінки медичних технологій:
- важливість захворювання/невдоволені медичні потреби;
- потреби суспільства у сфері охорони здоров’я;
- підгрупа пацієнтів;
- клінічні результати (ефективність);
- вплив на здоров’я в умовах рутинної медичної практики;
- економічна доцільність;
- вплив на бюджет/альтернативні витрати (вартість);
- ризик використання не за призначенням;
- справедливість оцінки;
- законодавчі аспекти;
- соціальні аспекти;
- інфраструктура/потреба в інвестиціях/організаційні аспекти.
Економічна оцінка
Необхідність повного економічного аналізу заснована на тому, що оцінки переваг для здоров’я недостатньо для прийняття обґрунтованих рішень щодо відшкодування. У свою чергу, оцінка вартості та/або впливу на бюджет без економічної оцінки може призвести до хибних висновків.
Оцінка економічної доцільності проводиться для визначення співвідношення ціни та якості різних технологій. Це порівняльна технологія, що відповідає галузевим стандартам. Вона застосовується у випадку, коли необхідно визначити: якщо нова технологія призводить до такого ж покращення здоров’я, чи дешевша вона, або якщо нова технологія підвищує рівень покращення здоров’я, чи інкрементальне покращення досягається за розумною інкрементальною вартістю?
Нагадаємо, що повна економічна оцінка включає такі методи, як мінімізація витрат, аналіз економічної доцільності, аналіз корисності витрат та аналіз вигідності витрат.
Під час здійснення аналізу мінімізації витрат витрати та економія оцінюються в грошових одиницях. При цьому переваги для здоров’я, які забезпечуються порівнюваними втручаннями, однакові (обов’язкова передумова для здійснення аналізу мінімізації витрат). Рішення приймається на основі різниці у видатках. Якщо результати лікування відрізняються, проводять аналіз економічної доцільності, корисності витрат або вигідності витрат.
Аналіз економічної доцільності — це особливий вид повної економічної оцінки, у якому результати вимірюються в одному вимірі в натуральних одиницях. Економічно доцільною є технологія, за якої одна одиниця інкрементального покращення здоров’я може бути досягнута за прийнятною інкрементальною вартістю технології з альтернативою порівняння. Витрати та економія коштів оцінюються в грошових одиницях. У свою чергу, результати лікування виражаються в натуральних одиницях як для проміжних (мм рт. ст. для артеріального тиску і т.д.), так і для кінцевих результатів (додані роки життя, дні здорового життя, випадки, які підлягали скринінгу). При цьому переваги для здоров’я стосуються лише одного кінцевого показника, а рішення приймається на основі співвідношення ІКЕД = Δ Вартість / Δ Результативність.
Аналіз економічної доцільності має деякі проблемні питання, серед яких: отримання проміжного очікуваного результату, а не чіткого очікуваного результату, що може бути вирішено шляхом підтвердження проміжного очікуваного результату у надійних проспективних когортах клінічних випробувань (наприклад розподіл ризиків на основі результатів). Інше важливе питання полягає в тому, як зафіксувати зміни в інших медичних характеристиках (наприклад небажані явища)? Рішенням цієї проблеми є врахування небажаних явищ у вартості технології.
Таким чином аналіз економічної доцільності дозволяє досягнути ефективного розподілу витрат (з обмеженнями), порівняти 2 альтернативні медичні технології, якщо результати лікування можуть вимірюватися однаковою величиною стану здоров’я та не є однаковими. Цей тип аналізу може застосовуватися для прийняття рішень щодо відшкодування.
Чи можна під час аналізу економічної доцільності об’єднати показники виживаності та якості життя? Ми можемо об’єднати зміни різних показників, що відображають рівень здоров’я, в один показник, з метою визначити, чи позитивний ефект є більш значним, ніж побічні ефекти, чи технологія призводить до покращення здоров’я, чи покращення здоров’я є клінічно значущим? Показник «Збережені роки якісного життя» (QALY) найчастіше використовується для вимірювання об’єднаних змін у різних вимірах стану здоров’я в єдиний показник, а також для порівняння відносного покращення здоров’я внаслідок застосування різноманітних технологій охорони здоров’я.
Актуальність використання такого показника, як QALY, базується на тому, що він дозволяє порівнювати покращення здоров’я, адже основні показники ефективності можуть відрізнятися для медичних технологій, які оцінюються, тому зробити порівняння досить складно. Крім того, QALY застосовують для об’єднання та кількісного вимірювання покращення здоров’я. Так, результати застосування окремої медичної технології можуть бути різними, тому для проведення загальної оцінки покращення здоров’я необхідно агрегувати такі показники, як збереження років життя, довгострокова перевага з точки зору якості життя, серйозні небажані явища, короткострокові небажані явища, короткострокова перевага з точки зору якості життя.
Аналіз корисності витрат застосовують для підвищення ефективності розподілу витрат у фінансуванні охорони здоров’я. Він дозволяє порівнювати будь-які альтернативи медичних технологій з різноманітними показниками покращення здоров’я, навіть якщо результати лікування вимірюються різними показниками.
Аналіз вигідності витрат дозволяє порівнювати всі медичні втручання. Витрати та економія коштів, а також переваги для здоров’я в цьому випадку оцінюються в грошових одиницях. Прийняття рішень відбувається на основі різниці:
![]()
Слід зазначити, що трансформація переваг для здоров’я в грошові показники все ще не є загальноприйнятою серед медичних працівників та спеціалістів, що приймають рішення. Виникає питання, яким же чином можна перевести такі переваги для здоров’я, як збережені роки життя та здобуте здоров’я, у грошові показники. Для цього можна застосовувати декілька типів підходів: підхід з точки зору трудового капіталу (неотримання доходів, припинення споживання у майбутньому), судові рішення (наприклад рішення щодо недобросовісної медичної практики), на основі рішень, які приймаються в державному секторі (наприклад вартість порятунку лижників), рішень фонду медичного страхування (наприклад вартість проведення діалізу протягом 1 року) та ін.
У наступних статтях ми продовжимо знайомити наших читачів з базовими засадами оцінки медичних технологій та практичними підходами щодо її застосування.
фото Сергія Бека

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим