Повідомлення про оприлюднення проекту
Концепції професійного ліцензування лікарів
Міністерство охорони здоров’я України пропонує для публічного обговорення проект Концепції професійного ліцензування лікарів.
Проект розроблено відповідно до Регламенту Кабінету Міністрів України, затвердженого постановою Кабінету Міністрів України від 18 липня 2007 року № 950, Положення про Міністерство охорони здоров’я України, затвердженого постановою Кабінету Міністрів України від 25 березня 2015 року № 267, Національної стратегії реформування системи охорони здоров’я в Україні на період 2015-2020 років, що є складовою Національного плану дій з реформування, проголошеного Указом Президента України від 12 січня 2015 року №5/2015 «Про Стратегію сталого розвитку «Україна – 2020» та урядом України (програма діяльності Кабінету Міністрів України, схвалена постановою Верховної ради України від 11 грудня 2014 року № 26-VIII) з метою підвищення якості надання медичної допомоги шляхом створення ефективного та прозорого механізму допуску до професії лікаря.
Проект Концепції оприлюднений шляхом розміщення на офіційному веб-сайті Міністерства охорони здоров’я України в мережі Інтернет www.moz.gov.ua
Пропозиції та зауваження до проекту Концепції просимо надсилати до МОЗ України за адресою 01601, м. Київ,вул. Грушевського, 7 або на електронну адресу [email protected]
Проект
оприлюднений на сайті МОЗ
12.06.2018 р.
Концепція
професійного ліцензування лікарів
Зміст
| Абревіатури і скорочення | 3 | |
| 1 | Низька якість медичної допомоги в Україні | 4 |
| 1.1 | Низька якість медичної допомоги в Україні | 5 |
| 1.2 | Зв’язок причин смертності із якістю медичної допомоги | 6 |
| 2 | Причини низької якості медичної допомоги, пов’язані з медичним персоналом | 8 |
| 2.1 | Низька мотивація медичного персоналу надавати якісні медичні послуги | 8 |
| 2.2 | Низький професійний рівень певної частини медичного персоналу | 8 |
| 2.3 | Безвідповідальність непрофесійного медичного персоналу за завдану шкоду внаслідок надання неякісної медичної допомоги | 9 |
| 3 | Цілі політики | 9 |
| 4 | Регулювання лікарської професії | 9 |
| 4.1 | Лікарська практика в Україні | 9 |
| 4.2 | Кваліфікаційні вимоги до лікарів | 10 |
| 4.3 | Ліцензійні іспити | 10 |
| 4.4 | Атестація | 11 |
| 4.4.1 | Атестація з присвоєнням (підтвердженням) звання «лікар-спеціаліст» | 12 |
| 4.4.2 | Атестація на присвоєння кваліфікаційної категорії | 16 |
| 4.4.3 | Атестація на підтвердження кваліфікаційної категорії | 20 |
| 4.5 | Варіанти здійснення лікарської діяльності | 22 |
| 5 | Контроль якості медичної допомоги | 22 |
| 5.1 | Клініко-експертна оцінка якості наданої медичної допомоги | 24 |
| 6 | Відповідальність лікаря | 26 |
| 6.1.1 | Дисциплінарна | 26 |
| 6.1.2 | Адміністративна | 27 |
| 6.1.3 | Кримінальна | 27 |
| 7 | Нова модель – ліцензування лікарів | 30 |
| 7.1 | Чому «ліцензування»? | 31 |
| 7.2 | Новий алгоритм доступу до професії | 32 |
| 7.2.1 | Навчання до отримання ліцензії | 32 |
| 7.2.1.1 | Вищий навчальний заклад та інтернатура | 32 |
| 7.2.1.2 | Резидентура | 32 |
| 7.2.2 | Безперервний професійний розвиток | 33 |
| 7.2.3. | Ліцензії | 33 |
| 7.2.3.1 | Обмежена ліцензія | 33 |
| 7.2.3.2 | Повна ліцензія | 34 |
| 7.2.3.3 | Використання ліцензій, виданих закордоном | 34 |
| 7.3 | Відповідальність лікарів | 35 |
| 7.4 | Організаційне забезпечення ліцензування. | 35 |
| 7.4.1 | Роль Ліцензійної ради | 35 |
| 7.4.2 | Роль МОЗ | 37 |
| 7.4.3 | Перехід до саморегулювання | 37 |
| 7.5. | Перехід лікарів на нову модель регулювання | 37 |
| 7.6 | «Дорожня карта» впровадження реформи | 39 |
| 7.7 | Рівень регуляторного втручання | 40 |
| Додаток 1. Експертиза якості медичних послуг, що здійснюють КЕК МОЗ | 41 | |
| Додаток 2. Модель США: Лікарська ліцензія | 47 | |
| Додаток 3. Приклад призначення Ліцензійної ради | 51 | |
| Додаток 4. Орієнтовний план реалізації реформи | 52 | |
Абревіатури і скорочення
| ЄДРСР | Єдиний державний реєстр судових рішень |
| ЗОЗ | Заклад охорони здоров’я |
| КЕК | Клініко-експертна комісія |
| КЗпП | Кодекс законів про працю |
| КМУ | Кабінет Міністрів України |
| КУпАП | Кодекс України про адміністративні правопорушення |
| ККУ | Кримінальний кодекс України |
| МОЗ | Міністерство охорони здоров’я України |
| ПКУ | Податковий кодекс України |
- Низька якість медичної допомоги в Україні
Серед визначальних цінностей, що спрямовують діяльність держави, є життя і здоров’я її громадян. Тобто, однією з цілей існування держави є створення таких умов, за яких цим цінностям – життю та здоров’ю кожної людини – загрожуватиме якомога менше ризиків. Створення та адміністрування державою системи охорони здоров’я є важливим шляхом для досягнення цієї цілі, зокрема створення державою умов для ефективного та доступного медичного обслуговування1.
Однак, в Україні якість медичних послуг не задовольняє її споживачів (принаймні повністю).
Згідно із проведеними в 2016 році соціологічним дослідженням стану медичної сфери в Україні, «майже 70% опитаних не задоволені державними медичними послугами, які вони отримували за останні п’ять років» 2 Ще третина – 24 % респондентів – задоволені якістю державних медичних послуг лише частково. Для переважної більшості українців медична допомога обходиться дуже дорого: 92 % населення боїться потрапити у фінансову скруту у випадку хвороби.
Чому ж так відбувається? У якості гіпотези, серед причин низької якості медичної допомоги в Україні можна виділити:
- погане технічне оснащення закладів охорони здоров’я;
- недостатній рівень доступності лікарської допомоги;
- недостатній рівень доступності медикаментів;
- низька мотивація медичного персоналу надавати якісні медичні послуги;
- низький професійний рівень певної частини медичного персоналу;
- безвідповідальність непрофесійного медичного персоналу за завдану шкоду внаслідок надання неякісної медичної допомоги.
Для цілей цієї Концепції, розглянемо останні три причини, які безпосередньо пов’язані з «людським фактором», а саме з «якістю» медичного персоналу. Розглянемо далі, чи існує безпосередній причинно-наслідковий зв’язок між неякісною медичною допомогою, зокрема низькою кваліфікацією деякої частини лікарів, і основними причинами смертності в Україні (дані за 2016 рік3).
___________
1 Стаття 49 Конституції України.
2 Дані соціологічної групи «Рейтинг»: http://ratinggroup.ua/research/ukraine/sostoyanie_medicinskoy_sfery_v_ukraine.html
3 За даними ДЗ «Центр медичної статистики МОЗ України».
1.1 Причини смертності в Україні
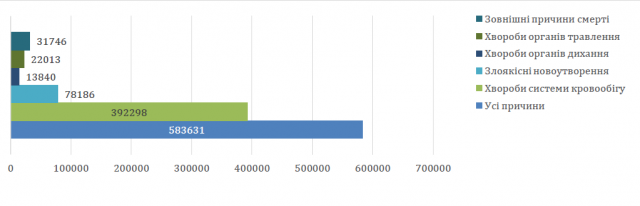
Як демонструють дані, левову частку (86,8%) від усіх причин смертності становлять хвороби. Тобто, ті негативні явища, для попередження і лікування яких створена система охорони здоров’я.
Однак, більш показовими показники смертності в Україні є в порівнянні з показниками ЄС, зокрема за стандартизованим коефіцієнтом смертності (СКС), що використовує ВООЗ.
| Показник | Україна | ЄС |
| Оцінка материнської смертності на 100000 живонароджених4 | 24 (2015) | 8 (2015) |
| Оцінка вірогідності померти до 5-річного віку, на 1000 живонароджених5 | 9 (2016) | 4 (2015) |
| СКС (стандартизований коефіцієнт смертності), рак шийки матки на 100000 жінок6 | 6,9 (2015) | 3 (2015) |
| СКС, всі причини смерті, в будь-якому віці, на 100000 населення7 | 1004 (2015) | 558 (2015) |
| СКС, всі причини смерті, 0-64 років, на 100000 населення8 | 426 (2015) | 181(2014) |
| СКС, травми і отруєння, в будь-якому віці, на 100000 населення 9 | 74 (2015) | 33 (2015) |
| СКС, туберкульоз, в будь-якому віці, на 100000 населення 10 | 9,9 (2015) | 0,6 (2015) |
Як демонструють дані, смертність українців працездатного віку є в 2,3 рази більшою, ніж в ЄС. Смертність малюків — вдвічі вищою за ЄС, а материнська смертність – втричі вища. Смертність від туберкульозу в 16 разів вища, ніж в Європі.
Разом з тим, на настання хвороб та смерті від них, крім суто біологічних факторів, також впливає комплекс різноманітних зовнішніх чинників, таких як, наприклад, нездоровий спосіб життя (поширеність шкідливих звичок), низька якість життя та забруднення довкілля.
З цього комплексу можливих причин не можна виокремити ті випадки, де низька якість медичної допомоги, зокрема низька кваліфікація медичного персоналу, була одним із або визначальним фактором настання смерті (що в тому числі пояснюється низьким рівнем контролю за якістю медичної допомоги та недостатньою статистикою з цього питання – див. Розділ 4 Концепції).
Для виявлення цього зв’язку слід порівняти показники системи охорони здоров’я України з іншими країнами.
_____________
4 https://gateway.euro.who.int/ru/indicators/hfa_97-1220-estimated-maternal-mortality-per-100-000-live-births-whounicefunfpa-estimates/
5 https://gateway.euro.who.int/ru/indicators/hfa_64-1073-estimated-probability-of-dying-before-age-5-per- 1000-live-births-world-health-report/
6 https://gateway.euro.who.int/ru/indicators/hfa_144-1560-sdr-cancer-of-the-cervix-uteri-all-ages-per-100- 000/
7 https://gateway.euro.who.int/ru/indicators/hfa_194-1810-sdr-all-causes-all-ages-per-100-000/
8 https://gateway.euro.who.int/ru/indicators/hfa_197-1813-sdr-all-causes-0-64-per-100-000/
9 https://gateway.euro.who.int/ru/indicators/hfa_158-1720-sdr-external-causes-of-injury-and-poisoning-all-ages-per-100-000/
10 https://gateway.euro.who.int/ru/indicators/hfa_284-1930-sdr-tuberculosis-all-ages-per-100-000/
1.2 Зв’язок причин смертності із якістю медичної допомоги
Україна не поступається більш заможним країнам, наприклад, таким як Польща та Франція, за кількістю лікарів на 100 тис. населення, а за кількістю лікарняних ліжок навіть значно їх перевищує (див. Таблицю 1).
Таблиця 1. Порівняння показників систем охорони здоров’я (на 2014 рік)
| Країна | Ризик смерті від неінфекційних хвороб (30-70 років) | Кількість лікарів на 100 тис. населення11 | Кількість смертей при пологах (на 100 тис. населення) | Присутність кваліфікованого медичного персоналу при пологах, % | Кількість ліжок на 100 000 населення |
| Україна | 28% | 315 | 23 | 99 | 784 |
| Польща | 20% | 231 | 3 | 100 | 663 |
| Німеччина | 12% | 411 | 7 | 98 | 823 |
| Франція | 11% | 323 | 8 | 97 | 641 |
| Сполучені
Штати Америки |
14% | — | 28 | 99 | -— |
Як демонструє Таблиця 1, показовим є співвідношення кількості смертей при пологах, що відбуваються за участю кваліфікованого персоналу (23 смерті з 99 -відсотковою присутністю кваліфікованого персоналу під час пологів в Україні проти 8 смертей з 97- відсотковою присутністю у Франції). Подібна статистика закономірно ставить питання щодо кваліфікації відповідного персоналу.
Показовим є той факт, що в Україні ризик смерті для вікової групи 30-70 років від одного з чотирьох неінфекційних захворювань (рак, серцево-судинні захворювання (які є основною причиною смерті), діабет або хронічні респіраторні захворювання) 12
становить 28%12, в той час як у Польщі13 цей показник становить 20%, в Сполучених Штатах Америки – 14%14, в Німеччині – 12 %15, у Франції – всього лише 11%16
Також, хвороби системи кровообігу (з 583631 усіх випадків на цю причину смерті припадає 392298)17 є однією з основних причин лікарняної летальності (на рівні з онкологічними захворюваннями та деякими інфекційними та паразитарними захворюваннями). При цьому, в Україні кількість кардіологів не поступається показниками Нідерландів та Польщі (55,5 лікарів на 1 млн населення станом на 2011 рік)18, проте, згідно з проведеними дослідженнями19 в Україні не діагностується третина випадків гострого інфаркту міокарда (в середньому 1716 в Європі та лише 1136 в Україні), який при вчасному правильному діагностуванні значно підвищує шанси пацієнта на одужання.
Яка кількість з цих летальних випадків в Україні настала у зв’язку з недостатньою кваліфікацією лікаря – невідомо. Є лише поодинокі спеціалізовані дослідження, присвячені лікарським помилкам (наприклад, зі 112 досліджуваних випадків надання медичної допомоги в Тернопільській області у 92 випадках були виявлені медичні помилки (82,1 %)20. Натомість, в країнах ЄС статистика свідчить, що у 8-12% випадках госпіталізацій ставалися лікарські помилки та виникали негативні наслідки, спричинені наданою медичною допомогою.
При цьому 23% громадян ЄС стверджують, що їм було завдано шкоди внаслідок медичної помилки, з них 18% – серйозної медичної помилки, та 11% було призначене неправильне лікування. Статистична інформація щодо медичних помилок свідчить про те, що від 50% до 70,2% таких помилок можна було б уникнути21.
Питання про те, скільки українців вважає, що вони постраждали від лікарської помилки чи недостатньої кваліфікації лікаря, в Україні практично не досліджувалося. Разом з тим, українська система атестації, метою якої є відстеження і покращення кваліфікації лікарів, демонструє високі показники проходження лікарями атестації – 91 % у 2017 році. При цьому 9% відсотків лікарів було не атестовано в основному з підстав, які не мають жодного зв’язку з їх професійними навичками (термін дії кваліфікації закінчився менше 1 року, декретні відпустки тощо).
Питання, чи дійсно дані системи атестації свідчать про те, що фактично всі лікарі в Україні мають достатньо високу кваліфікацію, щоб практикувати, і, відповідно, чи проходження лікарем атестації гарантує пацієнту якісну медичну допомогу, розглянемо в наступних розділах.
Як було описано вище, неякісна медична допомога – це системна проблема з багатьма невідомими, однак можна зробити висновок, що серед них є причини, пов’язані з медичним персоналом, які будуть описані нижче.
______________
11 Дані з WHO Regional Office for Europe (розділ Data & Statistics в профайлі відповідної країни) та Panamerican Health Organisation
12 WHO_Noncommunicable diseases (Ukraine)
13 WHO_Noncommunicable diseases (Poland)
14 WHO_Noncommunicable diseases (US)
15 WHO_Noncommunicable diseases (Germany)
16 WHO_Noncommuncable diseases (France)
17 Дані ДЗ «Центр медичної статистики МОЗ України».
18 Див. Reperfusion therapy for ST elevation acute myocardial infarction 2010/2011: current status in 37 ESC countries, European Heart Journal Advance Access published January 12, 2014.
19 (Widimsky P, Wijns W, Fajadet J et al. Reperfusion therapy for ST elevation acute myocardial infarction in Europe: description of the current situation in 30 countries. Eur Heart J 2010;31:943–957.).
20 V. V. Franchuk. Medical errors in clinical practice of physicians in Ternopil region (Ukraine). International Journal of Medicine and Medical Research 2016, Volume 2, Issue 2, p. 34–36.
21 http://www.euro.who.int/en/health-topics/Health-systems/patient-safety/data-and-statistics
2 Причини низької якості медичної допомоги, пов’язані з медичним персоналом
2.1 Низька мотивація медичного персоналу надавати якісні медичні послуги
Ця причина низької якості медичної допомоги згадана в Концепції управління якістю медичної допомоги у галузі охорони здоров’я в Україні на період до 2020 року22, а саме йдеться про відсутність економічної мотивації у медичного персоналу підвищити якість медичного обслуговування.
Однак, це не єдина причина, яка негативно впливає на мотивацію – до таких причин належать також: занадто тривале навчання, понаднормові та занадто тривалі години роботи, професійне вигорання тощо23.
Разом з тим, для лікарів одним з основних мотивуючих чинників є визнання їх професіоналізму24. Наявна на сьогодні система атестації не забезпечує цього, оскільки орієнтована не на визнання професіоналізму, а на підтвердження стажу роботи.
2.2 Низький професійний рівень певної частини медичного персоналу
У 2017 році за даними опитувань «Індекс здоров’я. Україна-2017» , більшість українців були задоволені лікарями: «найбільше задоволені педіатрами (цілком та скоріше задоволені) — 74,8% опитаних, стоматологами — 74%, дільничними терапевтами чи сімейними лікарями — 72,7%. Менше задоволені допомогою, наданою у стаціонарах, — 57,2%, у пологових будинках — 60,5%, вузькими спеціалістами в поліклініці — 69,9%.» Тут слід зауважити, що цілком задоволених лікарями осіб набагато менше (від 11,8% до 2з,5% опитаних).
При цьому довіра до медичних працівників залишається на невисокому рівні: лише 50% опитаних довіряють своєму лікарю, не довіряють – 19%. Ще 31% респондентів не змогли визначитися з відповіддю. Згідно з даними «Індекс здоров’я. Україна-2017» 11.2% опитаних осіб не звернулися за медичною допомогою у разі хвороби чи травми через недовіру до лікарів (середній показник по Україні, з найвищим 36.3% у Миколаївській області, найнижчим – 0% недовіри у Кіровоградській області). Також частина опитаних не звертається до лікарів у разі травми чи хвороби через погане ставлення персоналу (3,7% середнє по Україні).
При цьому, основним очікуванням суспільства від медичної реформи25 є правильне діагностування та призначення лікування (47,6%), тоді як зменшення витрат пацієнта на медичну допомогу займає лише друге місце серед очікувань від медичної реформи з наполовину меншим результатом (17%). Таким чином у суспільства існує запит на забезпечення високого професійного рівня лікарів.
__________
22 Наказ МОЗ Концепціії НАКАЗ від 1 серпня 2011 року № 454
23 Ratanawongsa, N., Howell, E.E. & Wright, S.M. Compr Ther (2006) 32: 210. https://doi.org/10.1007/BF02698065
24 Т.А.Вежновець. Особливості мотивації медичних працівників. https://www.slideshare.net/managementnmu/2015-47105659
25 http://health-index.com.ua/upload/files/+Report%20Health%20Index%202017_web.pdf784933025.pd
2.3 Безвідповідальність непрофесійного медичного персоналу за завдану шкоду внаслідок надання неякісної медичної допомоги
Безвідповідальність непрофесійного медичного персоналу можна описати такими факторами:
- недосконалість законодавства, що регулює лікарську професію;
- відсутність ефективного механізму виведення некомпетентного персоналу з ринку медичних послуг;
- відсутність незалежного органу, який може оцінити питання компетентності лікаря.
3 Цілі політики
Цілями політики є усунення причин низької якості медичної допомоги, пов’язані з медичним персоналом, а саме:
- Підвищення мотивації лікаря:
- Забезпечення достойної винагороди лікаря, що підтвердив свою кваліфікацію;
- Визнання його професіоналізму незалежно від стажу роботи.
- Підвищення професійного рівня:
- Забезпечення постійного навчання лікаря;
- Залежність права практикувати від такого постійного навчання.
- Відповідальність лікаря:
- Створення механізму виведення некомпетентних лікарів з професії незалежним органом.
4 Регулювання лікарської професії
4.1 Лікарська практика в Україні
Станом на 2016 рік в Україні працювало 187 тис. лікарів (44 лікаря на 10 000 населення)26, що включає в тому числі осіб, які здійснюють приватну практику, але і тих осіб, які мають медичну освіту і не практикують.
Важливо зауважити, що згідно з даними Автоматизованої бази даних медичних, фармацевтичних та науково-педагогічних працівників станом на 31.12.2017 в Україні кількість лікарів становить 151956 лікарів (включно з лікарями-інтернами), що працюють в закладах, які належать до сфери управління МОЗ. При цьому в Автоматизованій базі даних відсутня інформація щодо кількості лікарів, які є працівниками виключно приватних закладів27.
Незважаючи на те, що переважна більшість лікарів працює в закладах охорони здоров’я (далі – ЗОЗ) системи МОЗ або поєднує роботу в приватному закладі з роботою в державному або комунальному ЗОЗ, інформація про загальну кількість лікарів, що працюють в приватних закладах та стан їх атестації – невідома.
Тобто, держава наразі не має повної та точної інформації (а) про загальну кількість лікарів в країні, які практикують (як в державних, так і приватних ЗОЗ, при цьому йдеться про як мінімум кілька тисяч лікарів); і, відповідно, (б) про стан атестації лікарів28.
4.2 Кваліфікаційні вимоги до лікарів
Лікарем може бути особа, яка відповідає кваліфікаційним вимогам, встановленим МОЗ29:
- повна вища освіта (спеціаліст на напрямом підготовки «Медицина» або магістр за спеціальностями «Медицина», «Педіатрія», «Стоматологія», «Медична психологія», «Технології медичної діагностики та лікування»);
- спеціалізація за певною лікарською спеціальністю (інтернатура, курси спеціалізації);
- наявність сертифіката лікаря-спеціаліста.
Отримання сертифіката лікаря-спеціаліста наразі не передбачає необхідності мати певний стаж роботи. Вимога щодо стажу роботу з’являється аж на етапі, коли лікар – спеціаліст має намір отримати або підвищити кваліфікаційну категорію.
Відповідність лікаря кваліфікаційним вимогам перевіряється в рамках системи атестації (детально описана нижче).
Щоб отримати допуск до процедури атестації і, в разі її успішного проходження, мати можливість практикувати, майбутній лікар повинен скласти кілька послідовних ліцензійних іспитів.
____________
26 Дані Державної служби статистики України (Розділ «Охорона здоров’я» – «Медичні кадри») згідно з даними МОЗ, без врахування АР Крим та окупованих територій Донецької та Луганської областей та без урахування зубних лікарів.
27 Лист ДП «Реєстр медичних, фармацевтичних та науково-педагогічних працівників системи МОЗ України» від 23 лютого 2018 року № 50.
28 В цій ситуації пацієнту потрібно покладатися на те, що ліцензіат дотримується кадрових вимог ліцензійних умов Постанови КМУ від 2 березня 2016 р. № 285 «Про затвердження Ліцензійних умов провадження господарської діяльності з медичної практики» (далі – Постанова № 285).
29 Див. Довідник кваліфікаційних характеристик професій працівників, Випуск 78 «Охорона здоров’я», затвердженому Наказом МОЗ від 29 березня 2002 р. № 117 (далі – Довідник).
4.3 Ліцензійні іспити
Станом на сьогодні для допуску до медичної професії існує система ліцензійних інтегрованих іспитів «Крок» (один, два або три – залежно від медичної спеціальності)30.
Для того, щоб стати лікарем-спеціалістом, необхідно в процесі навчання послідовно скласти три іспити «Крок», останній з яких, «Крок 3», відбувається під час проходження інтернатури.
За результатами успішного складання кожного з цих трьох іспитів, студент або інтерн отримує сертифікат про результати складання тестового екзамену31. Ці сертифікати є додатками до дипломів32 та фактично є необхідними для виконання першої кваліфікаційної вимоги, описаної вище, – отримання повної вищої освіти за напрямом підготовки «Медицина».
Наявність сертифіката про успішне складення іспиту «Крок 3» є умовою допуску інтерна до атестації для отримання сертифіката лікаря-спеціаліста (без якого лікар-інтерн, який успішно склав «Крок 3», ще не може самостійно практикувати).
4.4 Атестація33
Атестація є механізмом перевірки відповідності лікаря кваліфікаційним вимогам та проводиться атестаційними комісіями.
Є кілька видів атестації:
- атестація на визначення знань і практичних навиків з присвоєнням (підтвердженням) звання «лікар-спеціаліст»;
- атестація на присвоєння кваліфікаційної категорії;
- атестація на підтвердження кваліфікаційної категорії34.
Від виду атестації залежить, яка атестаційна комісія її проводитиме.
Що дає лікареві проходження атестації?
- Можливість працювати на посаді лікаря-спеціаліста в ЗОЗ;
- Можливість кар’єрного зростання (наприклад, головним лікарем лікарні або його заступником може бути особа, яка має вищу кваліфікаційну категорію35);
- Отримання кваліфікаційної категорії підвищує розмір заробітної плати36;
- Лікарю, який отримав будь-яку кваліфікаційну категорію та періодично підтверджує її, не можуть заборонити займатися лікарською діяльністю за спеціальністю (крім як на підставі обвинувального вироку суду з позбавленням права займатися лікарською діяльністю або обіймати посади в закладах охорони здоров’я).
Згідно з даними Автоматизованої бази даних кількість лікарів37 в Україні атестації підлягає 95% лікарів від їх загальної кількості (яка включає лікарів-інтернів). Рівень проходження лікарями атестації достатньо високий і становить 90-91% (Див. Стан атестації в 2015-2017 роках).
Таким чином, атестація наразі охоплює практично всіх лікарів – тоді чому цей механізм оцінки професійних якостей лікаря не забезпечує високої якості надання медичної допомоги? Розглянемо процедуру атестації детальніше.

_____________
30 Наказ МОЗ України від 14.08.1998 № 251 «Про затвердження Положення про систему ліцензійних інтегрованих іспитів фахівців з вищою освітою напрямів «Медицина» і «Фармація»« (далі – Наказ № 251).
31 Форма цього сертифіката затверджена Наказом МОЗ України № 7 від 15.01.99 «Про заходи щодо виконання наказу МОЗ України від 14.08.98 N 251 «Про затвердження Положення про систему ліцензійних інтегрованих іспитів фахівців з вищою освітою напрямів «Медицина» і «Фармація».
32 Див. п.14 Наказу №251.
33 Наказ МОЗ України від 19.12.1997 № 359 «Про подальше удосконалення атестації лікарів» (далі – Наказ № 359
34 Див. п. 3 Розділу І Наказу № 359.
35 Див. Довідник.
36 Див. Постанову КМУ від 30 серпня 2002 р. № 1298 «Про оплату праці працівників на основі Єдиної тарифної сітки розрядів і коефіцієнтів з оплати праці працівників установ, закладів та організацій окремих галузей бюджетної сфери»
37 Тут і далі дані Автоматизованої бази даних стосуються лише закладів, що належать до сфери управління МОЗ (без приватних закладів).
4.4.1 Атестація з присвоєнням (підтвердженням) звання «лікар- спеціаліст»
Присвоєння звання «лікар-спеціаліст».
Ця атестація є першим етапом в системі атестації та передує зайняттю особою лікарської посади в закладах охорони здоров’я, що відповідає певній спеціальності, або здійсненню медичної практики за певною спеціальністю38. У результаті її успішного проходження лікареві видається сертифікат лікаря-спеціаліста (одна з наведених вище кваліфікаційних вимог).
Кількість лікарів, що мають звання лікаря-спеціаліста
За даними Автоматизованої бази даних, кількість лікарів, що мають звання лікаря- спеціаліста без кваліфікаційної категорії, не є значною, порівняно з кількістю лікарів, що мають будь-яку з кваліфікаційних категорій:
| Рік | Кількість лікарів- спеціалістів | % від загальної кількості лікарів, що підлягають атестації |
| 2015 | 28326 | 19% |
| 2016 | 26788 | 18% |
| 2017 | 25207 | 17% |
Хто має право проходити атестацію для присвоєння звання «лікаря- спеціаліста» ?
- особи, які закінчують навчання в інтернатурі;
- особи, які у порядку, передбаченому наказом МОЗ України від 25 грудня 1992 року № 195 «Про затвердження Переліку вищих і середніх спеціальних навчальних закладів, підготовка і отримання звання в яких дають право займатися медичною і фармацевтичною діяльністю», допущені до лікарської діяльності та пройшли курси спеціалізації або стажування39.
Які атестаційні комісії присвоюють звання «лікаря-спеціаліста»?
- комісії, створені при вищих навчальних закладах;
- комісії, створені при закладах післядипломної освіти40.
Склад цих комісій затверджується наказом ректора такого закладу вищої освіти41.
Процедура проведення цієї атестації наразі детально не врегульована. Чинне законодавство коротко описує лише окремі аспекти відповідного процесу. Зокрема, визначено перелік документів, які особа має подати до атестаційної комісії для присвоєння звання лікаря-спеціаліста, та порядок прийняття відповідних рішень. Так, атестаційна комісія приймає рішення більшістю голосів її присутніх членів на засіданнях, що проводяться не рідше одного разу на квартал. При рівному розподілі голосів вирішальним є голос голови атестаційної комісії. Рішення атестаційної комісії доводиться до відома атестованого лікаря одразу після закінчення засідання комісії42.
Які рішення може прийняти атестаційна комісія?
- Присвоїти звання «лікаря-спеціаліста».
У такому разі лікар отримує сертифікат лікаря-спеціаліста, що фактично означає можливість працювати на посаді лікаря в закладі охорони здоров’я.
- Відмовити у присвоєнні звання «лікаря-спеціаліста».
Підставою для такої відмови є:
низький рівень необхідної за програмою теоретичної та практичної підготовки за своєю спеціальністю;
низький рівень володіння сучасними методами профілактики, діагностики і лікування хворих в області надання медичної допомоги, що може призвести до погіршення стану пацієнта або його смерті.43
Таким чином, підстави для відмови у присвоєнні звання «лікаря-спеціаліста» сформульовані, з одного боку, досить дискреційно. З іншого боку, виглядає так, що низький рівень володіння сучасними методами профілактики, діагностики і лікування хворих, який не може призвести до погіршення стану пацієнта або його смерті, але який водночас жодним чином не покращує стан пацієнта, з формальної точки зору, не є підставою для відповідної відмови.
Особа, якій відмовлено в присвоєнні звання «лікаря-спеціаліста» може оскаржити рішення атестаційної комісії у встановленому законодавством порядку.
Після присвоєння звання «лікаря-спеціаліста» наступні атестації залежатимуть від наміру лікаря підвищувати свою кваліфікаційну категорію чи ні. Якщо лікар вирішив не підвищувати свою кваліфікаційну категорію, він може практикувати, але повинен періодично підтверджувати своє звання.
______________
38 Див. п.1 Розділу ІІ Наказу № 359.
39 Там само.
40 Див. п.4 Розділу І Наказу № 359.
41 Детальніше про це в п. 2 Розділу ІІ Наказу № 359: Голова комісії призначається наказом ректора вищого медичного навчального закладу із числа його заступників. До складу атестаційної комісії на правах членів входять: проректор з лікувальної роботи вищого медичного навчального закладу (закладу післядипломної освіти), декан відповідного факультету або його заступник, завідувачі кафедр, професори або доценти профільних кафедр, спеціалісти органів (закладів) охорони здоров’я, професори і доценти інших вищих медичних навчальних закладів, працівники науково-дослідних інститутів, представники соціальних партнерів, організацій роботодавців та профспілок (за їх згодою).
42 Див. п. 5 Розділу ІІ Наказу № 359.
43 Там само.
Підтвердження звання «лікаря-спеціаліста»
Атестація з підтвердження звання «лікаря-спеціаліста» є обов’язковою у таких випадках44:
- Лікар не працював за конкретною спеціальністю більше трьох років;
- Лікар своєчасно не пройшов атестацію на кваліфікаційну категорію (який протягом року після закінчення 5-річного строку з дати попередньої атестації не виявив бажання і не подав документи на чергову атестацію)45;
- Лікар проходив атестацію на присвоєння другої кваліфікаційної категорії, але йому було відмовлено в її присвоєнні.
Такі особи не можуть займатися лікарською діяльністю за своєю спеціальністю без попереднього проходження стажування46. Тобто, спочатку лікар повинен пройти стажування, а вже потім відбувається атестація.
Є три винятки, коли проходження цієї атестації відстрочується:
- для працівників, які відпрацювали на відповідній посаді менше одного року;
- одинокі матері або одинокі батьки, які мають дітей віком до чотирнадцяти років;
- вагітні жінки та особи, що перебувають у відпустці для догляду за дитиною або дитиною-інвалідом, інвалідом дитинства.
Стажування
Слід зазначити, що наказ МОЗ № 4847 (остання редакція – 2011 року), який регулює питання стажування, не приведено у відповідність із Наказом МОЗ № 359, який регулює питання атестації (остання редакція – 2016 року). Так, наказ № 48 стосується лише стажування у випадках відсутності практики за спеціальністю протягом трьох років (про інші випадки в ньому не йдеться).
Також наказ №48 регулює ті самі питання, що й наказ №359, наприклад, що відбувається, якщо лікар проходить або не проходить атестацію після стажування. Крім того, наказ № 48 встановлює процедуру оскарження рішення про відмову у присвоєнні звання лікаря-спеціаліста: протягом 14 календарних днів після затвердження рішення наказом ректора навчального закладу шляхом подання скарги до МОЗ.
Стажування відбувається в інститутах удосконалення лікарів або на факультетах удосконалення лікарів при медичних інститутах та університетах.
Направлення лікарів на стажування здійснюється відділом охорони здоров’я Ради Міністрів Республіки Крим, управліннями охорони здоров’я обласних і Севастопольської міської державних адміністрацій, департаментом медицини та соціального захисту Київської міської державної адміністрації.
Строк стажування від одного до шести місяців визначається окремо щодо кожного лікаря органом охорони здоров’я, що направляє його на стажування.
Перед направленням лікар на час стажування зараховується органом охорони здоров’я на посаду лікаря-стажиста в установу охорони здоров’я48.
Які атестаційні комісії підтверджують звання «лікаря-спеціаліста»?
Ті самі, що й у випадку присвоєння звання – атестаційні комісії, створені при вищих навчальних закладах та при закладах післядипломної освіти.
Які рішення може прийняти атестаційна комісія?
Підтвердження звання «лікаря-спеціаліста».
У такому разі особа отримує сертифікат лікаря-спеціаліста.
Відмова у підтвердженні звання «лікар-спеціаліст» з конкретної лікарської спеціальності.
Підстави для відмови є тими самими, що і у випадку з присвоєнням звання «лікаря-спеціаліста». Відповідне рішення може бути оскаржено у встановленому законодавством порядку.
Як бути, якщо атестація з присвоєнням (підтвердженням) звання «лікар- спеціаліст» не пройдена?
Особа, яка не пройшла цю атестацію, говорячи мовою офіційного документа «може бути використана»49 (cit!) на посадах молодшого спеціаліста з медичною освітою.
Варто зауважити, що з точки зору продуманої державної політики, важко зрозуміти логіку надання такій особі можливості обіймати посаду молодшого спеціаліста (наприклад, фельдшера), враховуючи, що однією з підстав для відмови в атестації може бути низький рівень володіння методами діагностики, що може привести до погіршення стану пацієнта або його смерті (!).
Більше того, відсутні будь-які дані щодо того, скільки осіб, які не пройшли цей вид атестації, були залучені до роботи на посади молодшого спеціаліста, ані в закладах, що знаходяться в управлінні МОЗ, ані в приватних закладах.
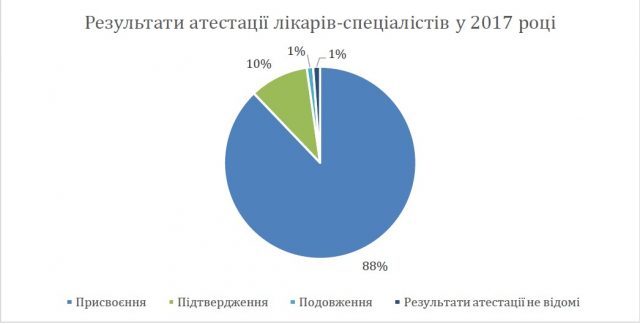
Замість висновку: атестація на присвоєння (підтвердження) звання лікаря- спеціаліста у 2017 році
Станом на 31.12.2017, згідно з даними Автоматизованої бази даних, атестації на присвоєння звання «лікаря-спеціаліста» підлягало 6963 лікарів (4,8% від усіх лікарів, що підлягали атестації), з них атестацію пройшли 6881 (Див. діаграму нижче). Яка ситуація з іще 82 лікарями, не відомо: можливо, вони не пройшли атестацію, і працюють на посадах молодших спеціалістів в ЗОЗ? Система на сьогодні не дає можливості відслідкувати таких медичних працівників, для того, щоб спостерігати за їх професійним розвитком.
____________
44 Див. п.1 Розділу ІІ Наказу № 359.
45 Див. п.10 Розділу І Наказу № 359.
46 Див. п.1 Розділу ІІ Наказу № 359.
47 Наказ МОЗ N 48 від 17.03.93 «Про порядок направлення на стажування лікарів і їх наступного допуску до лікарської діяльності». (далі – Наказ МОЗ №48).
48 Див. п. 3 Наказу МОЗ № 48.
49 Див. п. 9 Розділу ІІ Наказу № 359.
4.4.2 Атестація на присвоєння кваліфікаційної категорії
Атестація на присвоєння кваліфікаційної категорії відбувається за бажанням лікаря. Є три кваліфікаційних категорії: друга, перша, вища.
| ІІ категорія | І категорія | Вища |
| • Стаж > 5 років (для деяких спеціальностей – стаж роботи > 3 років);
• Необхідна за програмою теоретична та практична підготовка за своєю спеціальністю; • Володіння сучасними методами профілактики, діагностики і лікування хворих. |
• Стаж > 7 років (для деяких спеціальностей – стаж роботи > 5 років);
• Необхідна за програмою теоретична та практична підготовка за своєю та суміжними спеціальностями; • Володіння сучасними методами профілактики, діагностики і лікування хворих. |
• Стаж > 10 років (для деяких спеціальностей – стаж роботи > 7 років);
• Висока теоретична та практична професійна підготовка, • володіння сучасними методами профілактики, діагностики і лікування хворих за своєю та суміжними спеціальностями. |
Рекомендовано присвоювати кваліфікаційні категорії послідовно (тобто, першу після другої, вищу після першої). Однак, якщо лікар має відповідний стаж роботи і належний рівень знань, атестаційна комісія може присвоїти йому більш високу категорію50.
______________
50 Див.п.8 Розділу ІІІ Наказ №359.
Кількість лікарів, що мають кваліфікаційну категорію
Кваліфікаційні категорії лікарів, 2015-2017 роки
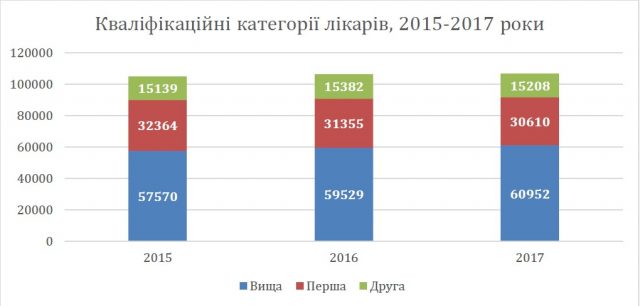
Згідно з даними Автоматизованої бази даних, станом на кінець 2017 року котрусь із трьох кваліфікаційних категорій має 74% лікарів, які підлягають атестації (106770 із 144977 лікарів). При цьому левову частку серед лікарів, яким присвоєно кваліфікаційну категорію (57%), становить вища категорія.
Як показує приклад останніх трьох років, це тенденція до зростання – тобто в Україні за останні три роки формально збільшилася кількість лікарів, які мають найвищу кваліфікацію. Разом з тим, за наявних даних не можна сказати, що це якось загалом вплинуло на покращення якості медичної допомоги (Див. Додаток 1): в різних регіонах України відбуваються абсолютно різні процеси – в деяких областях кількість виявлених порушень зростає, в деяких вона, навпаки, знижується.
Це наштовхує на висновок, що кваліфікаційні категорії і якість медичної допомоги не обов’язково корелюють між собою. Велика кількість лікарів вищої категорії радше свідчить не про високий професійний рівень, а про кількість лікарів, стаж роботи яких більший 10 років. Аналогічний висновок можна зробити і про інші дві категорії.
Загальні вимоги для проходження атестації
- Працювати за сертифікатом лікаря-спеціаліста;
- Закінчити протягом року перед атестацією передатестаційний цикл в закладі післядипломної освіти або на факультеті післядипломної освіти.
Що таке передатестаційний цикл?
Фактично, передатестаційний цикл є додатковим навчанням зі спеціальності.
Для проходження цього циклу або лікар звертається особисто із заявою до закладу післядипломної освіти (факультету післядипломної освіти), або орган охорони здоров’я надає відповідне подання.
Заклад післядипломної освіти або факультет післядипломної освіти видають лікареві путівку на проходження передатестаційного циклу51.
Передатестаційний цикл завершується складанням передатестаційного іспиту.
Від проходження передатестаційного циклу звільняються: (а) науково-педагогічні працівники кафедр вищих медичних закладів освіти, закладів і факультетів післядипломної освіти, якщо вони атестуються за профілем кафедр; (б) лікарі – спеціалісти, які закінчили навчання в клінічній ординатурі чи аспірантурі, і мають необхідний стаж роботи за спеціальністю52. Ці категорії осіб мають право одразу скласти передатестаційний іспит53.
У разі успішного складання передатестаційного іспиту вищий навчальний заклад видає лікарю свідоцтво про складання іспиту зі спеціальності з рекомендацією про присвоєння відповідної кваліфікаційної категорії. Це один з тих документів, які лікар подає на розгляд атестаційної комісії.
Лікар, який не склав іспит, допускається до повторного іспиту лише після проходження нового передатестаційного циклу.
Подача документів до атестаційної комісії’
Не пізніше як за два місяці до початку роботи атестаційної комісії, лікар подає пакет документів, одним з яких є звіт лікаря про професійну діяльність за останні три роки, затверджений керівником закладу, де він працює (якщо він працював на різних місцях роботи – необхідно надати такий звіт від кожного закладу)54.
Таким чином, існуючий механізм атестації ставить лікаря в залежність від лояльності керівника закладу охорони здоров’я, в якому він працює.
Лікар-ФОП, що має ліцензію на провадження діяльності з медичної практики, особисто затверджує такий звіт55.
Які атестаційні комісії присвоюють кваліфікаційні категорії?
Кваліфікаційні категорії, на відміну від атестації на присвоєння (підтвердження) звання лікаря-спеціаліста, присвоюють інші атестаційні комісії, а саме:
(1) Атестаційна комісія, створена при МОЗ (Центральна атестаційна комісія).
Атестує: (1) керівників, їх заступників, штатних та позаштатних головних спеціалістів МОЗ; (2) керівників, їх заступників, штатних та позаштатних головних спеціалістів МОЗ АР Крим і структурних підрозділів з питань охорони здоров’я обласних, Київської та Севастопольської міських державних адміністрацій; (3) керівників, їх заступників закладів та установ медико-профілактичного профілю; (4) керівників, їх заступників, спеціалістів закладів охорони здоров’я, підпорядкованих МОЗ; (5) керівників, їх заступників центрів (бюро) медико-соціальної експертизи; (6) лікарів медико-соціальних експертних комісій; (7) лікарів підприємств, установ, організацій усіх форм власності; (8) наукових та науково-педагогічних працівників вищих медичних навчальних закладів, закладів післядипломної освіти, науково-дослідних медичних установ, які в установленому законодавством порядку допущені до лікарської діяльності56, а також (9) лікарів, які працюють у закладах охорони здоров’я, підпорядкованих суб’єктам, що не мають своїх атестаційних комісій57.
(2) Атестаційні комісії, створені при Міністерстві охорони здоров’я Автономної Республіки Крим, структурних підрозділах з питань охорони здоров’я обласних, Київської та Севастопольської міських державних адміністрацій.
Атестують: (1) лікарів безпосередньо підпорядкованих закладів охорони здоров’я; (2) фізичних осіб – підприємців, які одержали ліцензію на провадження господарської діяльності з медичної практики та ліцензії на діяльність банків пуповинної крові інших тканин і клітин людини, (3) лікарів, які працюють за наймом у суб’єктів господарювання, що зареєстровані в установленому порядку як юридичні особи, (4) лікарів медико- профілактичного профілю та лікарів установ соціального захисту населення на відповідній території58.
Хто входить до складу атестаційних комісій?
Наказом №359 встановлено загальне правило, що до атестаційної комісії входять на добровільних засадах:
- працівники МОЗ,
- працівники Міністерства охорони здоров’я Автономної Республіки Крим, структурних підрозділів з питань охорони здоров’я обласних (міських) державних адміністрацій,
- представники соціальних партнерів,
- представники організацій роботодавців та профспілок,
- керівники закладів охорони здоров’я,
- науково-педагогічні працівники вищих медичних навчальних закладів, науково- дослідних інститутів тощо59.
Як проходить атестація?
Атестаційна комісія виносить своє рішення на підставі розгляду документів, наданих лікарем, а також за результатом співбесіди, яку проводять з ним члени комісії60.
_______________
51 Див. п.2 Наказу № 359.
52 Див. п.1 Наказу № 359.
53 Проведення передатестаційного іспиту врегульоване Наказом МОЗ України № 73 від 18.05.94 «Про затвердження Положення про проведення іспитів на передатестаційних циклах».
54 Див. п.4 Наказу № 359.
55 Див. п.1 Розділу ІІІ Наказу 359.
56 Див. пп.1 п. 7 Розділу І Наказу № 359.
57 Див. п.6 Розділу І Наказу № 359.
58 Див. п.6 Розділу І Наказу № 359.
59 Див. п. 8 Розділу І Наказу № 359.
60 Див. п. 6 Розділу ІІІ Наказу № 359.
Яке рішення може винести атестаційна комісія?
- присвоїти кваліфікаційну категорію.
У такому разі лікареві видають посвідчення про наявність кваліфікаційної категорії.
- відмовити у присвоєнні кваліфікаційної категорії.
Підстави для відмови ті ж самі, що і у випадку присвоєння (підтвердження) звання лікаря-спеціаліста: низький рівень необхідної за програмою теоретичної та практичної підготовки за своєю спеціальністю; низький рівень володіння сучасними методами профілактики, діагностики і лікування хворих в області надання медичної допомоги, які можуть призвести до погіршення стану пацієнта або його смерті.
У разі відмови у присвоєнні кваліфікаційної категорії можливі такі сценарії:
- підтвердження раніше присвоєної категорії;
- пониження категорії (вочевидь, це не стосується лікарів другої кваліфікаційної категорії);
- підтвердження свого звання лікарем-спеціалістом, який безуспішно подавався на другу категорію.
Отже, для особи, яка вже отримала кваліфікаційну категорію, у більшості випадків найбільш негативним наслідком може бути пониження кваліфікаційної категорії, що впливає на можливість займати вищі посади в закладах охорони здоров’я, але не зупиняє лікарську практику. При цьому слід ще раз нагадати, що підставою для відмови в присвоєнні кваліфікаційної категорії може бути низький рівень володіння навичками надання медичної допомоги, що може призвести до погіршення стану хворого або його смерті (!).
Отже, отримання кваліфікаційної категорії є фактично «знаком якості», якого практично неможливо позбавити, за умови постійного підтвердження кваліфікаційної категорії. Лікаря, який формально проходить атестації, не можна відсторонити від лікарської діяльності.
Ситуація ускладнюється тим, що відповідна інформація не перебуває у публічному доступі і, отже, у більшості випадків не може бути взята до уваги пацієнтами (наказ МОЗ № 359 не містить положень щодо оприлюднення відомостей про випадки пониження кваліфікаційної категорії).
4.4.3 Атестація на підтвердження кваліфікаційної категорії
Лікар, якому присвоєно кваліфікаційну категорію, проходить атестацію на її підтвердження не рідше одного разу на п’ять років61.
Перед проведенням цієї атестації, лікар повинен пройти курси підвищення кваліфікації або передатестаційні цикли (зі складанням передатестаційних іспитів).
Так само, як і в попередньому випадку, лікар подає до атестаційної комісії пакет документів, включно зі звітом (який так само потребує затвердження керівником закладу охорони здоров’я).
Які атестаційні комісії проводять атестацію на підтвердження кваліфікації?
Ті ж самі, що і у випадку атестації на присвоєння кваліфікаційної категорії – Центральна атестаційна комісія при МОЗ або атестаційні комісії при МОЗ АР Крим, обласних державних адміністраціях та Київській і Севастопольській міських державних адміністраціях.
Цю атестацію проводять без співбесіди з лікарем.
Яке рішення може прийняти атестаційна комісія?
Рішення про підтвердження або відмову у підтвердженні кваліфікаційної категорії62.
__________________
61 Див. п.10 Розділу IV Наказу № 359.
62 Див. п. 5 Розділу IV Наказу № 359.Ф б
Case study 1: присвоєння та підтвердження кваліфікаційних категорій у 2017 році
Згідно з даними, отриманими з Автоматичної бази даних у 2017 було атестовано 23492 лікарі, з них присвоєна кваліфікаційна категорія 43% атестованих, для 51% категорія була підтверджена, для 6% – подовжена дія категорії.
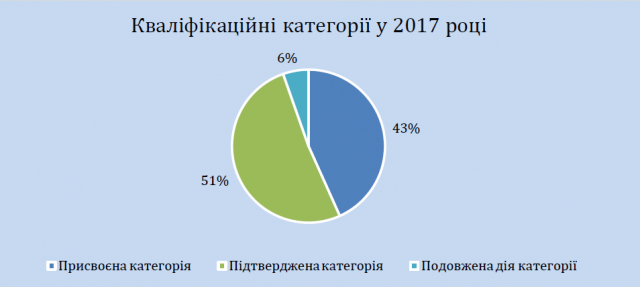
Проблема, яку демонструють ці дані, полягає в тому, що не можна сказати, яка частина з 51% лікарів, яким у 2017 році підтвердили категорію:
(а) підтвердила свою кваліфікацію без наміру отримувати наступну категорію («позитивне» рішення атестаційної комісії),
(б) а якій частині лікарів відмовили в присвоєнні кваліфікаційної категорії і просто підтвердили наявну («негативне» рішення атестаційної комісії).
Чому це важливо: нагадаємо, що відмова в присвоєнні кваліфікаційної категорії видається у разі, якщо лікар має низький рівень знань, які можуть поставити під загрозу стан здоров’я пацієнта.
Тобто, підтвердження наявної категорії може бути наслідком різних результатів проходження атестації і не обов’язково є ознакою високих професійних якостей, а якраз навпаки.
Окремо викликає питання щодо «подовженої дії» категорії та як вона співвідноситься із підтвердженням кваліфікаційної категорії. В будь-якому випадку, цю атестацію пройшли 100% лікарів. Тобто, нікому, очевидно, не понизили кваліфікаційну категорію.
Case study 2: Неатестовані лікарі, які підлягають атестації
Як було зазначено вище в розділі 3.3, у 2017 році із 144977 лікарів, які підлягають атестації, атестовано було 91%, а саме 131 977 лікарів. Відповідно, не атестованими лишаються 13 000 лікарів (!), що є працівниками ЗОЗ у сфері управління МОЗ.
Причини названі такі:
– у 4231 лікарів кваліфікаційна категорія відсутня менше року після закінчення терміну її дії;
- 1806 лікарів тимчасово відсутні (декретні відпустки тощо);
- 811 лікарів перебувало на посадах лікарів -стажерів.
Разом це становить 6848 лікарів.
Чому не атестовані ще 6152 працівники ЗОЗ, які знаходяться у сфері управління МОЗ, невідомо. Так само не відомо, чи ці особи фактично працюють та мають доступ до пацієнтів.
Що приводить до висновку, що якби система атестації на практиці становила ефективний механізм перевірки кваліфікаційних здібностей лікарів, такі «прогалини» щодо кількох тисяч неатестованих лікарів, які є працівниками ЗОЗ у сфері управління МОЗ, були б не припустимими.
Атестація, як бачимо, є системою з багатьма «білими плямами», яка налаштована на приховання некомпетентності, що робить її зручним засобом для корупції.
4.5 Варіанти здійснення лікарської діяльності
- Працевлаштування (укладення трудового договору із ЗОЗ або ФОП, що отримав ліцензію на провадження господарської діяльності з медичної практики).
- Отримання ліцензії на провадження господарської діяльності з медичної практики (лікар-ФОП);
Ліцензування медичної практики, яке існує в Україні, не вирішує проблеми некомпетентності лікарів. Ліцензію отримує або юридична особа, або фізична особа-підприємець, яка необов’язково має бути лікарем.
Основна кадрова вимога до ліцензіатів – це відповідність медичних працівників, з якими вони укладають трудові договори63, кваліфікаційним вимогам (фактично, мова іде про наявність у таких медичних працівників сертифіката лікаря – спеціаліста).
- Лікар, що здійснює незалежну професійну діяльність64.
У ПКУ визначено, що діяльність лікарів є незалежною професійною діяльністю за умови, що така особа не є працівником або фізичною особою-підприємцем та використовує найману працю не більш як чотирьох фізичних осіб. Ліцензію на медичну практику лікарі, які здійснюють незалежну медичну діяльність, не можуть отримати – їм потрібно реєструвати юридичну особу або працювати як ФОП65. Статистика щодо кількості лікарів, які здійснюють незалежну професійну діяльність, відсутня.
_____________
63 Див. п. 32 Постанови КМУ від 2 березня 2016 р. № 285 «Про затвердження Ліцензійних умов провадження господарської діяльності з медичної практики» (далі – Постанова № 285).
64 Див. ст. 14.1.226 ПКУ.
65 Див. п. 2 Постанови КМУ № 285.
5 Контроль якості медичної допомоги
Як уже було показано раніше, існуюча система атестації не реагує на скарги від пацієнтів щодо некомпетентності лікарів. Натомість, українське законодавство передбачає контроль якості медичної допомоги, одна з варіацій якого – клініко- експертна оцінка якості наданої медичної допомоги – може бути здійснена на основі скарги пацієнта66.
Що таке якість медичної допомоги?
У спрощеному вигляді – це відповідність медичної допомоги стандартам у сфері охорони здоров’я. Оцінка якості медичної допомоги – це визначення ступеня відповідності наданої медичної допомоги стандартам у сфері охорони здоров’я67.
Як здійснюється контроль якості медичної допомоги?
Чинне законодавство пропонує такі шляхи здійснення контролю якості медичної допомоги:
- застосування методів зовнішнього та внутрішнього контролю якості медичної допомоги (розглянемо нижче);
- самооцінка медичних працівників;
- експертна оцінка;
- клінічний аудит;
- моніторинг системи індикаторів якості;
- атестації/сертифікації відповідно до вимог чинного законодавства України та законодавства Європейського Союзу68.
Що таке внутрішній контроль якості медичної допомоги і хто його здійснює?
Цей вид контролю здійснює керівництво закладів охорони здоров’я та/або медичні ради закладів охорони здоров’я. Є окремий наказ, який регулює діяльність медичних рад (до них входять працівники закладу охорони здоров’я, яких керівник призначає на власний розсуд своїм наказом )69.
До внутрішнього контролю належить:
- контроль за кваліфікацією лікарів;
- контроль самооцінки медичних працівників;
- контроль організації надання медичної допомоги у закладі охорони здоров’я;
- моніторинг реалізації управлінських рішень;
- моніторинг дотримання структурними підрозділами закладу охорони здоров’я стандартів у сфері охорони здоров’я, клінічних протоколів;
- моніторинг системи індикаторів якості медичної допомоги;
- вивчення думки пацієнтів щодо наданої медичної допомоги.
Загальний характер відповідних формулювань, відсутність реальних засобів їх імплементації зумовлюють декларативність зазначених інструментів внутрішнього контролю.
___________
66 Наказ МОЗ від 28.09.2012 № 752 «Про порядок контролю якості медичної допомоги» (далі – Наказ МОЗ № 752).
67 Див. п. 3 Наказу МОЗ № 752.
68 Див. п. 4 Наказу МОЗ № 752;
69 Положення про медичну раду закладу охорони здоров’я», затверджене Наказом МОЗ 05.02.2016 № 69 « (далі – Положення про медичну раду ЗОЗ).
Що таке зовнішній контроль і хто його здійснює?
Здійснюють органи виконавчої влади (МОЗ і управління охорони здоров’я обласних державних адміністрацій).
Шляхи здійснення зовнішнього контролю такі70:
- контроль за ліцензійними умовами провадження господарської діяльності з медичної практики;
- проведення акредитації закладів охорони здоров’я;
- атестація лікарів;
- проведення клініко-експертної оцінки якості та обсягів медичної допомоги (це той вид контролю, який може бути здійснений за скаргою пацієнта, тому для нас він є предметом особливої уваги).
5.1 Клініко-експертна оцінка якості наданої медичної допомоги
Хто здійснює клініко-експертну оцінку?
- Клініко-експертні комісії (КЕК) МОЗ (мають статус консультаційно-дорадчого органу, створюються наказом МОЗ, бувають постійними (не виїжджають на місця, запитують документацію і досліджують її) і тимчасові (ad hoc, з виїздом на місця);
- КЕК управлінь охорони здоров’я обласних державних адміністрацій (створюються/ліквідуються наказом відповідного управління, бувають постійними і тимчасовими);
- Медичні ради ЗОЗ71.
Кого перевіряють?
- Заклад охорони здоров’я;
- ФОП, що провадить господарську діяльність.
У яких випадках проводиться клініко-експертна оцінка якості та обсягів медичної допомоги?
- смерть пацієнтів;
- розбіжності встановлених діагнозів;
- недотримання закладами охорони здоров’я стандартів медичної допомоги (медичних стандартів), клінічних протоколів, табелів матеріально-технічного оснащення;
- скарги пацієнтів та/або близьких осіб, які доглядають за пацієнтами72.
На яких підставах?
- Звернення фізичних та юридичних осіб, правоохоронних органів. У такому випадку клініко-експертну оцінку проводитиме КЕК обласного рівня. Строк проведення оцінки – протягом 30 днів з дня надходження відповідного звернення. Якщо цього часу не достатньо для прийняття рішення, строк продовжують на 15 днів.
- З ініціативи МОЗ (в двох випадках: (1) скарга КЕК обласного рівня; (2) незгода заявника з висновком КЕК обласного рівня73.
_____________
70 Див. п. 6 Наказу МОЗ № 752.
71 Див. п. 8 Наказу МОЗ № 752.
72 Див. п. 8 Наказу МОЗ № 752.
73 Див. п. 8 Наказу МОЗ № 752.
Що є результатом клініко-експертної оцінки?
Складання висновку. У висновку зазначаються (1) виявлені недоліки (відхилення), (2) необхідні заходи з усунення недоліків (у тому числі дисциплінарного впливу) з
боку МОЗ / управління охорони здоров’я / ЗОЗ або ФОП, та (3) строк виконання заходів з усунення недоліків74.
Копії висновку КЕО направляються для виконання до ЗОЗ або ФОП, щодо яких проводилася клініко-експертна оцінка якості надання медичної допомоги та медичного обслуговування, структурного підрозділу МОЗ, який є відповідальним за організацію та координацію діяльності КЕК, а також видаються заявникам на їх вимогу.
їх виконання контролює Управління ліцензування та якості медичної допомоги МОЗ України.
Яка можлива відповідальність лікаря?
КЕК має право інформувати МОЗ, Міністерство охорони здоров’я Автономної Республіки Крим, структурні підрозділи з питань охорони здоров’я обласних, Київської та Севастопольської міських державних адміністрацій щодо кваліфікації спеціалістів, які надавали медичну допомогу та медичне обслуговування, для вжиття відповідних заходів реагування у разі виявлення порушень75.
Про які заходи реагування йдеться?
Таким заходом реагування є позачергова атестація (Див. Додаток 1).
Чи ефективний цей механізм?
За період 2015-201776 р.р. КЕК МОЗ розглянула 180 звернень щодо неналежної медичної допомоги, провела 29 клініко-експертних оцінок. При цьому КЕК МОЗ виявила 36 випадків порушення медичних стандартів. В результаті КЕК МОЗ винесла рішення щодо 7 позачергових акредитацій і 3 позапланових перевірок дотримання ліцензійних умов (рішення про позачергову атестацію лікарів відсутні).
Щодо результатів діяльності КЕК обласного рівня, то за 2015-2017 роки 14 (чотирнадцять) КЕК обласного рівня77 розглянули 3437 звернень, при цьому виявили 309 порушень медичних стандартів.
Результатом клініко-експертних оцінок є 67 рішень про направлення до МОЗ листів про призначення позачергової атестації (які повністю припадають всього на шість областей: Вінницьку (28) і Дніпропетровську (21), Львівську (6), Донецьку (5), Івано- Франківську і Тернопільську (3), Рівненську (1), по інших восьми областях – 0 рішень).
________________
74 Див. Додаток до Наказу МОЗ № 752
75 Див. абзац третій Розділу ІІІ Положення про КЕК МОЗ;
76 Точний період статистики: 01.01.2015-20.02.2017.
77 М. Київ, Львівська, Івано-Франківська, Миколаївська, Запорізька, Луганська, Рівненська, Тернопільська, Чернігівська, Вінницька, Полтавська, Черкаська, Миколаївська, Донецька, Дніпропетровська, Запорізька області.
Проблема
Дані щодо проведення клініко-експертної оцінки за останні три роки не дозволяють стверджувати, що КЕК є достатнім способом реагування на порушення, пов’язані з якістю медичної допомоги, наданої лікарями.
Дані із чотирнадцяти областей демонструють, що атестація лікаря є вибірковим способом реакції на виявлені в процесі клініко -експертної оцінки порушення, яка не гарантує припинення практики некомпетентним лікарем.
Відсутні дані також про те, чи:
(а) були насправді застосовані дисциплінарні стягнення до некомпетентних лікарів або ж пройдена рекомендована в результаті КЕК позачергова атестація;
(б) якщо були застосовані такі стягнення, то який їх результат – якщо лікар був звільнений, то чи він продовжує працювати в іншому ЗОЗ; якщо проведена позачергова атестація, то чи лікар її успішно пройшов.
Це ще раз свідчить про те, що атестація не є насправді інструментом покращення професійної кваліфікації лікаря: її винятково нечасто рекомендують провести внаслідок КЕК, а якщо і проводять – її результати не доводяться до відома МОЗ.
- Відповідальність лікаря
6.1.1 Дисциплінарна
Для лікарів наразі не передбачений спеціальний порядок дисциплінарної відповідальності.
Для лікарів, які працюють за трудовим договором в ЗОЗ, дисциплінарні стягнення накладаються в загальному порядку, передбаченому Кодексом законів про працю України (догана, звільнення)78, які може застосовувати керівництво закладу.
Варто зазначити, що однією з підстав для звільнення працівника з ініціативи роботодавця є виявлена невідповідність працівника займаній посаді або виконуваній роботі внаслідок недостатньої кваліфікації79. Вочевидь, ця підстава застосовується у випадку, якщо лікар не пройшов атестацію. Однак, звільнення з цієї підстави допускається, якщо неможливо перевести працівника, за його згодою, на іншу роботу. Тобто, навіть у разі виявлення некомпетентності лікаря, він може продовжувати працювати в ЗОЗ, скажімо, на посаді молодшого спеціаліста.
___________________
78 Ст. 147 КЗпП.
79 Пп. 2 ст. 40 КЗпП.
Проблема
Схема дисциплінарної відповідальності лікаря у разі надання неякісної медичної допомоги виглядає так:
- КЕК (рівня МОЗ або обласного рівня) проводить клініко -експертну оцінку і повідомляє керівництво ЗОЗ про необхідність проведення позачергової атестації конкретного лікаря;
- керівництво ЗОЗ направляє лікаря на позачергову атестацію;
- Лікар не проходить позачергову атестацію;
- Лікаря звільняють у зв’язку з недостатньою кваліфікацією, якщо не можуть його залишити на іншій посаді в ЗОЗ.
Слід звернути увагу, що в чинному законодавстві питання проведення позачергової атестації належним чином не врегульовано. При цьому єдиним видом атестації, де прямо йдеться про неможливість займатися лікарською практикою та обіймати посаду лікаря-спеціаліста у разі її непроходження – це атестація на підтвердження звання лікаря-спеціаліста. Цей вид атестації
стосується дуже обмеженого кола випадків (зокрема, лікарів, що не своєчасно подалися на отримання кваліфікаційної категорії).
6.1.2 Адміністративна
В окремих випадках можливе притягнення медичних працівників до адміністративної відповідальності. Зокрема Кодекс України про адміністративні правопорушення (КУпАП) передбачає такі склади правопорушень:
Стаття 44-2. Порушення обмежень, встановлених для медичних і фармацевтичних працівників під час здійснення ними професійної діяльності.
Стаття 45-1. Порушення встановленого порядку взяття, переробки, зберігання, реалізації і застосування донорської крові та (або) її компонентів і препаратів.
Санкція за ці порушення – штраф. Адміністративні справи за цими статями уповноважена розглядати Державна служба України з лікарських засобів та контролю за наркотиками80
6.1.3 Кримінальна
На сьогодні це єдиний вид відповідальності, який може передбачати тимчасове відсторонення лікаря від професії у вигляді позбавлення права обіймати певні посади або займатися певною діяльністю (максимум до трьох років як додаткове покарання і до п’яти як основне)81.
У Кримінальному кодексі України (ККУ) виділяють т.зв. «медичні» (або «лікарські») склади злочинів82 зі спеціальним суб’єктом – медичним працівником (зокрема лікарем).
Єдиний державний реєстр судових рішень (ЄДРСР) містить дуже незначну кількість вироків, що стосуються «медичних» складів злочину83 (див. Таблицю 2).
У 36 вироках суд призначив покарання також у вигляді позбавлення права займатися лікарською (медичною, лікарсько-оздоровчою) діяльністю та/або позбавлення права обіймати посади в ЗОЗ. У більшості випадків строк позбавлення права був коротший, ніж три роки (Див. Гістограму) (тобто, особа, яку позбавили права, навіть не матиме необхідності пройти атестацію на підтвердження звання лікаря-спеціаліста, яку проходять у разі відсутності практики за спеціальністю протягом трьох років).
Для країни, де працює 187 тисяч лікарів, відсоток тих, хто тимчасово відсторонений від професії, становить лише 0,019 %.
________________
80 Ст. 2448 КУпАП.
81 Ст. 55 Кримінального кодексу України (ККУ).
82 Ця категорія складів злочинів виділяється лише в науковій літературі, тому різні автори перераховують різні склади злочинів як потенційно «медичні». Для цілей цього дослідження використані лише «медичні» склади злочину з Розділу ІІ «Злочини проти життя і здоров’я особи» Особливої частини ККУ.
83 Пошук в ЄДРСР проводився станом на 17/01/2018, без обмеження часу винесення вироку.
Таблиця 2. Кримінальна відповідальність медичних працівників за даними ЄДРСР
| Стаття Кримінального кодексу України | Загальна кількість вироків84 в ЄДРСР | З них обвинувальні щодо лікарів (медичних працівників) | Позбавлення права займатися лікарською діяльністю / обіймати посади в закладах охорони здоров’я |
| Стаття 132. Розголошення відомостей про проведення медичного огляду на виявлення зараження вірусом імунодефіциту людини чи іншої невиліковної інфекційної хвороби | 0 | 0 | 0 |
| Стаття 134. Незаконне проведення аборту | 1 | 1 | 0 |
| Стаття 137. Неналежне виконання обов’язків щодо охорони життя та здоров’я дітей | 42 | 4 | 1 |
| Стаття 138. Незаконна лікувальна діяльність | 4 | 2 | 0 |
| Стаття 139. Ненадання допомоги хворому медичним працівником | 5 | 5 | 1 |
| Стаття 140. Неналежне виконання професійних обов’язків медичним або фармацевтичним працівником | 60 | 51 | 34 |
| Стаття 141. Порушення прав пацієнта | 0 | 0 | 0 |
| Стаття 142. Незаконне проведення дослідів над людиною | 0 | 0 | 0 |
| Стаття 143. Порушення встановленого законом порядку трансплантації органів або тканин людини | 1 | 0 | 0 |
| Стаття 144. Насильницьке донорство | 0 | 0 | 0 |
| Стаття 145. Незаконне розголошення лікарської таємниці | 0 | 0 | 0 |
| Всього | 113 | 63 | 36 |
Позбавлення права займатися лікарською діяльністю, кількість вироків
Позбавлення права займатися лікарською діяльністю, кількість вироків

_______________
84 За винятком судових рішень, які очевидно були неправильно класифіковані відповідальними особами при завантаженні до ЄДРСР: (1) знайдені процесуальні ухвали в категорії вироків; (2) вироки з інших, ніж «медичні» склади злочинів, помилково зазначені як медичні; (3) вироки, в яких співпадає номер статті, але інша редакція Кримінального кодексу (1960, 1992 років).
З огляду на викладене вище, основними недоліками системи охорони здоров’я, що зумовлюють низьку кваліфікацію лікарів є:
| Причина | Недолік чинної системи | Пропоноване рішення |
| Низький професійний рівень певної частини медичного персоналу | Оцінка кваліфікації лікарів
дуже суб’єктивна і передбачає значну дискрецію, та дозволяє некваліфікованим лікарям продовжувати |
Замість системи атестації впровадити систему ліцензування лікарів, яка ґрунтуватиметься на безперервному професійному розвитку. |
| Низька мотивація медичного персоналу надавати якісні медичні послуги | Офіційний дохід лікаря не залежить від якості його роботи (оцінки такої якості пацієнтом). | Внаслідок запровадження принципу «гроші йдуть за пацієнтом», лікар буде мотивований надавати якісну медичну допомогу кожному пацієнту.
Однак для того, щоб пацієнт міг зробити поінформований вибір на користь висококваліфікованого лікаря, разом із ліцензуванням слід запровадити портал з інформацією про актуальний стан кваліфікації лікарів. |
| Безвідповідальність медичного персоналу за завдану шкоду внаслідок надання неякісної медичної допомоги | Немає ефективного механізму реагування на
випадки некомпетентності лікаря. Рішення щодо притягнення до відповідальності приймають свої . |
В рамках системи ліцензування запровадити механізми «виведення з ринку» медичних послуг некомпетентних лікарів шляхом зупинення дії або позбавлення їх ліцензії.
Запровадити систему незалежної оцінки діяльності лікарів. |
Детальніше опис запропонованих змін знайдете в наступному розділі.
7 Нова модель – ліцензування лікарів
Система атестації не є і не може стати ефективним механізмом підтвердження компетенції лікаря. Точкові зміни до наказів МОЗ не приведуть до кардинальних перетворень цієї системи, що ґрунтується на домовленостях, формальному проходженні передатестаційних циклів, залежності від рішень головного лікаря та від лояльності місцевих чиновників управлінь охорони здоров’я.
Система атестації повинна залишитися в минулому. На її місці з’явиться прозора, чітка, незалежна система ліцензування, максимально доступна для пацієнта, яка реагуватиме на некомпетентність лікарів.
Що ця нова модель принесе для зацікавлених сторін?
| Сторона | Очікувані зміни |
| Лікарі | • Незалежність від керівництва ЗОЗ та волі місцевих чиновників в питаннях оцінки та напрямку свого професійного розвитку;
• Економія часу, зусиль і коштів (електронна подача документів на продовження ліцензії та автоматичне її продовження); • Прозора система зарахування балів безперервного професійного розвитку (балів БПР) для продовження ліцензії; • Зростання доходів завдяки новому принципу фінансування системи охорони здоров’я «гроші йдуть за пацієнтом» – пацієнти будуть звертатися до лікаря, який насправді слідкує за своїм професійним розвитком, а не просто має формальний стаж (і йому притаманну кваліфікаційну категорію). • Зростання довіри та поваги до лікарів, а також престижності лікарської професії |
| Саморегулівні
організації лікарів |
• Дієвий вплив на регулювання професії:
(1) на початковому етапі – асоціації лікарів братимуть участь у розробленні критеріїв та вимог до членів Ліцензійної ради МОЗ; (2) після створення єдиної саморегулівної організації лікарів – Ліцензійна рада стає органом цієї саморегулівної організації. |
| Пацієнти | • Отримають безкоштовний електронний доступ до інформації про реальний стан професійної кваліфікації лікаря, зокрема, про дію ліцензії, наявність дисциплінарних проваджень, випадки зупинення ліцензії тощо – зможуть прийняти обґрунтоване рішення щодо того, чи звертатися до конкретного спеціаліста;
• Якість медичної допомоги зросте, а ризик завдання шкоди життю та здоров’ю пацієнта значно знизиться завдяки виведенню з ринку медичних послуг некомпетентних лікарів. |
| Держава | • Поліпшення стану медицини в країні в цілому, а також:
(1) «інвентаризація» лікарських кадрів системи охорони здоров’я за допомогою видачі і відстеження дії ліцензій; (2) «очищення» системи охорони здоров’я від некомпетентних лікарів, що ставлять під загрозу життя та здоров’я пацієнтів; (3) відповідно, підвищення якості прогнозування і планування забезпечення країни медичними кадрами; (4) суттєва економія та раціональне використання бюджетних коштів – замість утримування громіздкої системи атестації з «екосистемою» добровільно-примусових поїздок на передатестаційні цикли, держава може інтегрувати систему ліцензування у вже наявну систему еНеаІШ, профіль в якій матиме кожен ліцензований лікар |
безвідносно місця його роботи.
7.1 Чому «ліцензування»?
Нова модель регулювання доступу до професії лікаря базуватиметься на зміні принципових підходів до державного регулювання цієї сфери та матиме за мету кардинальне підвищення ефективності держаного втручання. Реформа у жодному випадку не обмежуватиметься косметичними змінами існуючої системи атестації. Для належного відображення незворотності та кардинальності змін нова модель потребуватиме нової назви.
Такою новою назвою обрано «ліцензування» (та, відповідно, «ліцензію» як документ, що підтверджуватиме право на професійну діяльність) з огляду на те, що саме цей термін є найбільш поширеним у світовій практиці.
При цьому чинна система ліцензування медичної практики відповідно до Закону України «Про ліцензування видів господарської діяльності» залишатиметься загалом незмінною. Співвідношення ліцензування медичної практики та ліцензування як процедури доступу до професії лікаря відображено у Таблиці 3 нижче.
Таблиця 3. Ліцензування професії лікаря vs Ліцензування медичної практики
| Критерії розмежування | Ліцензування професії лікаря | Ліцензування медичної практики |
| Яка мета ліцензування? | Забезпечити належну кваліфікацію та етику лікарів | Забезпечити, що фізична особа-підприємець або юридична особа (заклад охорони здоров’я) відповідають організаційним та кадровим вимогам, а також мають належне матеріально-технічне забезпечення для здійснення ними (їх працівниками) медичної практики |
| Які права надає ліцензія? | Безпосередньо працювати лікарем (як найманий працівник закладу охорони здоров’я або фізична особа- підприємець) | Здійснювати медичну практику як юридична особа або фізична особа- підприємець та виступати стороною господарських відносин |
| Хто одержуватиме ліцензію? | Будь-яка особа, яка бажає працювати лікарем та відповідає критеріям | Юридичні особи та фізичні особи-підприємці |
| Які наслідки припинення дії ліцензії? | Особа втратить право безпосередньо займатися медичною практикою як найманий працівник або як самостійно практикуючий лікар (втрата права на професію). Для першої категорії – найманих працівників – їх роботодавець буде вимушений найняти іншого лікаря з чинною ліцензією. | Юридична особа або ФОП втратять право здійснювати господарську діяльність з медичної практики, проте їх працівники матимуть змогу працевлаштуватися у іншого роботодавця і продовжувати працювати лікарями |
| Чим регулюватиметься ліцензування? | Закон України «Про професійне ліцензування лікарів» | Закон України «Про ліцензування видів господарської діяльності» |
7.2. Новий алгоритм доступу до професії
Новий алгоритм доступу до професії передбачатиме не лише отримання ліцензії після закінчення навчання, але й зміни в медичній освіті як такій, а також безперервний професійний розвиток, що отримав ліцензію.
7.2.1 Навчання до отримання ліцензії
7.2.1.1 Вищий навчальний заклад та інтернатура
Складання іспитів «Крок 1» та «Крок 2», які відповідають кращим міжнародним стандартам, в рамках реформування медичної освіти будуть інкорпоровані в єдиний державний кваліфікаційний іспит. «Крок 3» і надалі завершуватиме навчання в інтернатурі.
7.2.1.2 Резидентура
Лікарська резидентура уже передбачена чинним Законом України «Про освіту». Вона є формою післядипломної освіти, яка передбачає спеціалізацію лікарів- спеціалістів за певними лікарськими спеціальностями для отримання кваліфікації лікаря-спеціаліста згідно з переліком лікарських спеціальностей. Лікарська резидентура проводиться в університетах, академіях, інститутах, наукових установах, закладах охорони здоров’я, визнаних центральним органом виконавчої влади у сфері охорони здоров’я як бази лікарської резидентури85. Резидентура – частина навчання для отримання спеціалізації, яка, як і у випадку інтернатури, водночас передбачає доступ до пацієнтів. Тому для безпеки і гарантій прав пацієнтів конкретний ЗОЗ та лікар, що має повну ліцензію (тобто, лікар, який самостійно практикує) несе відповідальність за правильність прийняття рішень лікарем-резидентом та за його підготовку до отримання повної ліцензії.
Лікарська резидентура стане обов’язковим етапом для отримання повної ліцензії лікаря після закінчення інтернатури (первинної спеціалізації) та складання іспиту «Крок 3».
Не всі ЗОЗ зможуть організовувати у себе лікарську резидентуру, а лише ті, які мають можливість ознайомити лікаря з усіма необхідними напрямками роботи. МОЗ буде встановлювати вимоги, яким повинні відповідати ЗОЗ, щоб організовувати лікарську резидентуру. ЗОЗ, які індивідуально (кожен окремо) таким вимогам не відповідають, зможуть об’єднуватися у консорціуми для того, щоб спільно забезпечувати відповідність кваліфікаційним вимогам (наприклад, в одному ЗОЗ є лікарі тих спеціальностей, яких в іншому ЗОЗ немає, і навпаки).
Строк резидентури визначатиме МОЗ.
За результатами резидентури керівник бази лікарської резидентури ЗОЗ/консорціуму ЗОЗ має підписати документ з описом того, як практикував і з чим ознайомився лікар, а також про успішність/неуспішність резидентури.
______________
85 cт. 18 Закону України «Про освіту»
7.2.2 Безперервний професійний розвиток
Нова модель регулювання доступу до професії лікаря вимагатиме здійснення лікарем безперервного професійного розвитку. За участь у освітніх заходах (семінарах, тренінгах, конференціях тощо) лікарю нараховуватимуться бали безперервного професійного розвитку. Лікар матиме можливість формувати власну індивідуальну освітню траєкторію. Мінімальна кількість балів, яка має бути отримана лікарем, буде встановлюватися МОЗ.
Протягом першого етапу реформи безперервний професійний розвиток здійснюватиметься в рамках системи атестації. Процес запровадження безперервного професійного розвитку розпочався з прийняттям Прийняття Постанови КМУ «Про затвердження Порядку здійснення єдиного державного кваліфікаційного іспиту для здобувачів освітнього ступеня магістра за спеціальностями галузі знань «Охорона здоров’я».
Після переходу до системи ліцензування, поновлення дії ліцензії на новий трирічний строк буде можливим лише за умови набрання лікарем балів БПР, кількість яких буде не меншою за встановлений мінімум.
7.2.3 Ліцензії
7.2.3.1 Обмежена ліцензія
Після складання «Кроку 3» та на час обов’язкової резидентури лікарю видаватиметься «обмежена ліцензія», яка дозволятиме практикувати виключно в місці проходження резидентури. Всі документи, видані таким лікарем, будуть супроводжуватися дублюючим підписом лікаря з повною ліцензією.
Обмежена ліцензія видаватиметься МОЗ.
Чим відрізняється обмежена ліцензія від повної ліцензії?
| Обмежена ліцензія | Повна ліцензія |
| Лікар виконує лише ті процедури і обов’язки, які передбачені програмою резидентури. | Самостійно приймає рішення щодо процедур та методів лікування. |
| Практикує під наглядом супроводжуючого лікаря. | Практикує самостійно. |
| Документи, видані лікарем з обмеженою ліцензією, недійсні без дублюючого підпису лікаря з повною ліцензією. | Документи не потребують підтвердження. |
| Не перепродовжується. | Перепродовжується кожні 3 роки. |
| Видається МОЗ після здачі іспиту «Крок 3». | Видається МОЗ після завершення резидентури. |
| Позбавляється Ліцензійною Радою | Позбавляється Ліцензійною радою |
7.2.3.2 Повна ліцензія
Після успішного закінчення лікарської резидентури лікар отримуватиме повну ліцензію.
Під час видачі ліцензії незалежний орган розглядатиме документ щодо проходження клінічної резидентури, а також перевірятиме наявність у лікаря диплома, судимостей, скарг на його діяльність під час проходження лікарської резидентури, рекомендацій керівника бази клінічної резидентури тощо.
Повна професійна ліцензія дозволить лікареві займатися лікарською практикою та обіймати відповідні посади в ЗОЗ.
Строк дії ліцензії становитиме 3 роки. Після його спливу ліцензію необхідно буде продовжувати на кожні наступні 3 роки. Процедура продовження дії ліцензії відбуватиметься онлайн – лікар подаватиме підтвердження відповідності вимогам для продовження ліцензії в електронному форматі.
Основною вимогою для продовження ліцензії буде наявність достатньої кількості балів БПР. Окрім балів БПР, під час продовження ліцензії Ліцензійна рада перевірятиме також історію медичної практики та репутацію лікаря (в тому числі результати розгляду скарг на лікаря).
За відсутності проблемних ситуацій у практиці та достатньої кількості балів БПР ліцензія лікареві продовжуватиметься автоматично.
Недостатня кількість балів БПР (в тому числі не набрання мінімальної кількості балів БПР протягом кожного року) призводитиме до зупинення дії ліцензії (до набрання необхідної кількості балів БПР). Лікар не матиме права займатися лікарською діяльністю протягом зупинення дії його ліцензії.
Якщо історія медичної практики та репутація лікаря свідчать про наявність проблем і ризиків, питання про продовження ліцензії вирішуватиметься Ліцензійною радою.
За рішенням Ліцензійної ради умовою продовження дії ліцензії може бути визначено проходження спеціального тренінгу або навчання.
7.2.3.3 Використання ліцензій, виданих закордоном
Одним із додаткових аспектів реформи стане можливість практикувати в Україні для лікарів, які отримали ліцензію закордоном, без проходження додаткових бюрократичних процедур для її визнання. При цьому, до країн, ліцензії яких визнаватимуться, належатимуть лише ті країни, де існують високі стандарти для її отримання: країни ЄС, США, Канада, Японія, Ізраїль. Таким чином, іноземним лікарям не доведеться проводити операції під виглядом «майстер-класів», за результат яких відповідальність несе український лікар.
Разом з тим, Ліцензійна рада матиме змогу призупинити або заборонити здійснювати лікарську практику на території України таким лікарям у разі надання ними неякісної медичної допомоги.
7.3 Відповідальність лікарів
Ліцензійна рада розглядатиме скарги на лікарів та прийматиме рішення про застосування санкцій у якості вищої ланки: зупинення дії або позбавлення ліцензії. Процедура розгляду скарг буде прозорою – лікар також матиме гарантоване право на належний та справедливий розгляд його справи, зокрема на представлення своєї позиції, залучення свідків.
Інформація про дійсність ліцензії, наявні скарги та результати їх розгляду Ліцензійною радою будуть доступними для громадськості в онлайн-режимі.
Окрім відповідальності у межах ліцензування, буде також вдосконалено механізм позбавлення права займатися лікарською діяльністю як виду кримінального покарання (у межах кримінального провадження) та уточнення підстав для звільнення лікаря із ЗОЗ внаслідок позбавлення ліцензії.
7.4 Організаційне забезпечення ліцензування.
7.4.1 Роль Ліцензійної ради
Головним органом у сфері ліцензування лікарів буде Ліцензійна рада, яка складатиметься з 30 членів – лікарів, які обиратимуться відповідно до жорстких критеріїв.
Саме до компетенції Ліцензійної ради входитиме продовження дії ліцензії на новий строк та застосування санкцій (позбавлення або зупинення дії ліцензії).
В світовій практиці є різні моделі формування аналогів таких ліцензійних рад:
| Франція | Виборний саморегулівний орган |
| Німеччина | Виборний саморегулівний орган |
| Польща | Виборний саморегулівний орган |
| США | Призначення (Техас – Див. Додаток 3) |
Зазначена обставина дозволить зменшити адміністративну залежність лікарів від адміністрації ЗОЗ та державних чиновників.
Рішення, дії та бездіяльність Ліцензійної ради підлягатимуть судовому оскарженню.
Гарантії незалежності Ліцензійної ради
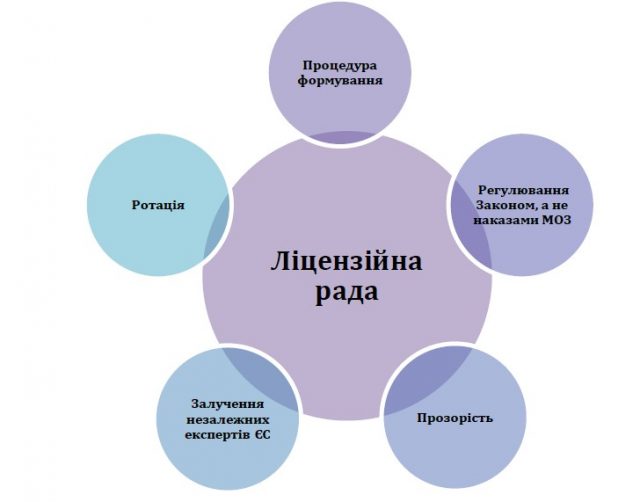
- Регулювання Законом, а не наказами МОЗ
Змінити Закон без публічного розголосу, на відміну від підзаконних нормативних актів, набагато складніше.
В досліджуваних нами країнах – США, Франції, Німеччині, Польщі – статус органів, що ліцензують лікарів, визначений на рівні законів.
Так само в Україні, є законодавча практика визначати правовий статус органів, що надають доступ до деяких професій, саме законами (наприклад, Аудиторська Палата України, Кваліфікаційна комісія приватних виконавців, Рада адвокатів України тощо).
- Процедура формування. Залучення незалежних експертів ЄС
Для визначення критеріїв та вимог до членів Ліцензійної ради будуть залучені асоціації лікарів, а також запрошені іноземні експерти (наприклад, Європейська медична асоціація), які можуть бути членами конкурсних комісій (до прикладу, при відборі директора НАБУ таким членом конкурсної комісії був голова Європейського управління боротьби з шахрайством Джованні Кеслер).
Також розглядається варіант можливості залучення до Ліцензійної ради іноземних експертів у якості членів або незалежних консультантів.
Склад Ліцензійної ради затверджуватиметься наказом МОЗ та включатиме 30 членів.
- Ротація
Ротація розглядатиметься в двох аспектах:
- періодичне переобрання членів Ліцензійної ради (пропонуємо кожні п’ять років);
- розгляд справ щодо конкретних лікарів комісією з 7-10 членів Ліцензійної ради, склад якої не буде наперед відомий для такого лікаря.
- Прозорість
Процедури Ліцензійної ради буде чітко регламентована, а прийняті нею рішення будуть опубліковані (з дотриманням прав пацієнтів на лікарську таємницю).
7.4.2 Роль МОЗ
Вплив МОЗ на дію системи ліцензування буде обмеженим організаційними заходами. МОЗ обиратиме членів Ліцензійної ради, забезпечуватиме роботу онлайн-систем (ліцензування, скарг та інформації про лікарів), акредитацію навчальних закладів для проведення ними безперервного навчання і присвоєння балів БПР.
7.4.3 Перехід до саморегулювання
В перспективі Ліцензійна рада повинна стати органом єдиної саморегулівної організації лікарів.
Але для цього така саморегулівна організація повинна об’єднувати всіх лікарів, що мають ліцензії, і членство в такій організації повинне бути умовою здійснення лікарської практики в Україні.
Оскільки наразі в Україні такої загальної організації немає, як і немає розуміння скільки загалом лікарів практикує і чи достатня їх кваліфікація для лікарської практики, перехід до саморегулювання повинен відбутися після повного запровадження системи ліцензування (коли усі лікарі, які підтвердять свою професійну кваліфікацію, отримають ліцензії) – орієнтовно з 2024 року.
Без виведення з системи охорони здоров’я некомпетентних лікарів, передача функцій ліцензування єдиній саморегулівній організації не є доцільним.
7.5 Перехід лікарів на нову модель регулювання
Оскільки зайняття лікарською професією за відсутності ліцензії буде заборонено, новий закон повинен врегулювати те, яким чином ліцензії зможуть отримати уже практикуючі (атестовані) лікарі.
Серед можливих варіантів врегулювання ситуації є:
- автоматичне надання ліцензій усім атестованим лікарям;
- надання ліцензії за умови проходження іспиту (наприклад, «Кроку 3»)
Перша з описаних опцій не є оптимальним варіантом вирішення проблеми з огляду на те, що чинна на сьогодні система атестації лікарів не виконує своєї функції забезпечення належної кваліфікації лікарів. Тому допуск до подальшої практики усіх практикуючих лікарів не дозволить досягти належного рівня якості медичної практики у коротко- та середньостроковій перспективі.
З іншого боку, другий з наведених вище варіантів (обов’язковість проходження комплексного та складного іспиту на зразок «Кроку 3») може виявитись невиконуваним завданням для лікарів, які уже тривалий час не проходили навчання. Позбавлення більшості лікарів можливості практикувати може призвести до невиправданих ризиків руйнування системи охорони здоров’я.
Тому оптимальним варіантом врегулювання ситуації вбачається встановлення для практикуючих лікарів обов’язку складення іспиту, рівень складності якого є меншим, аніж «Крок 3». При цьому лікарям буде надано п’ятирічний період для підготовки і складання іспиту та три спроби складання такого іспиту протягом цього періоду. У випадку нескладення іспиту протягом перехідного періоду, практикуючий лікар буде позбавлений права на медичну практику і для його відновлення повинен буде пройти повторне навчання в інтернатурі і скласти «Крок 3» у загальному порядку.
Щоб зацікавити лікарів швидше переходити на нову модель ліцензування протягом перехідного періоду, слід провести комунікаційну кампанію для пацієнтів, що інформуватиме про ліцензію як підтвердження професійної кваліфікації лікаря, і спонукатиме звертатися до ліцензованих лікарів за якісною медичною допомогою.
Окрім електронного порталу, де пацієнти зможуть знайти інформацію про те, чи лікар вже отримав ліцензій, для цілей комунікаційної кампанії планується розробка айдентики та візуалізації в різних форматах (нашивки, наліпки тощо), яку лікар зможе за бажанням використати для інформування пацієнта про наявність в нього ліцензії.
| Наявна модель | Нова модель |
| «Крок» 1, «Крок 2» | Залишається |
| Інтернатура | Залишається |
| «Крок 3» | Залишається |
| Лікарська резидентура | |
| Атестація для присвоєння звання лікаря- спеціаліста | Відсутня |
| Сертифікат лікаря-спеціаліста (повне право займатися лікарською діяльністю за відповідною спеціальністю) | Обмежена ліцензія |
| Відсутнє | Успішне проходження резидентури |
| Відсутнє | Повна ліцензія |
| Стажування | Здобуття балів БПР |
| Передатестаційний цикл / іспит | |
| Атестація для підтвердження звання лікаря-спеціаліста | Автоматичне продовження повної ліцензії незалежним органом кожні 3 роки (за наявності балів БПР) |
| Атестація для присвоєння кваліфікаційної категорії | |
| Атестація для підтвердження кваліфікаційної категорії | |
| Клініко-експертна оцінка КЕК | Залишиться як одне з джерел інформації для незалежного органу |
| Відсутнє | Зупинення (непродовження) дії ліцензії |
| Відсутнє | Розгляд скарг незалежним органом |
| Відсутнє | Позбавлення (анулювання) ліцензії |
7.6. «Дорожня карта» впровадження реформи
Зважаючи на обсяг докорінних системних змін, які необхідно здійснити, для того, щоб замінити атестацію на ліцензування, реформа складатиметься з двох основних етапів:
Етап 1: Впровадження безперервного професійного розвитку лікарів
Основні характеристики цього етапу:
- Розрахований на два роки (2018-2019),
- Для випускників медичних навчальних закладів – впроваджується єдиний кваліфікаційний іспит;
- Для лікарів – система атестації продовжує існувати як платформа для встановлення кваліфікаційних категорій (зокрема для визначення розміру заробітної плати);
- Передатестаційні цикли припиняють бути способом проходження атестації;
- Бали, отримані в процесі безперервного професійного розвитку, будуть враховуватися при атестації;
- Бали безперервного професійного розвитку будуть нараховуватися не лише за формальну освіту, але й за інформальну освіту (самоосвіту) та за неформальну освіту (навчання за освітніми програмами без присудження освітніх кваліфікацій);
- Лікар отримує право самостійно формувати свою індивідуальну освітню траєкторію, результати якої будуть відображені в його особистому освітньому портфоліо.
Фактично, протягом першого етапу реформи створюються передумови для переходу від системи атестації до системи ліцензування, де визначальними підставами для продовження ліцензії будуть бали безперервного професійного розвитку.
Протягом цього етапу зберігається система атестації. Це зумовлено, зокрема, необхідністю повної реалізації принципу «гроші йдуть за пацієнтом», за якого заробітна плата лікаря залежатиме не від його категорії, але від кількості пацієнтів (а отже, від його фактичної компетентності). До цього моменту дохід лікаря продовжуватиме визначатися за кваліфікаційною категорією, встановлення якої здійснює система атестації.
Перший етап вже частково реалізований (див. Додаток 4).
Етап 2: Перехід до системи ліцензування
Основні характеристики цього етапу:
- Розрахований на два підперіоди: (1) ІІ півріччя 2018 – 2019 рік – розробка та прийняття необхідної нормативно-правої бази; (2) 2020-2024 – перехідний період, протягом якого лікарям необхідно буде здати іспит для отримання ліцензії.
- Завершиться повним переходом до системи ліцензування.
Лікарі, що не пройдуть іспит протягом перехідного періоду, втратять право практикувати.
7.7 Рівень регуляторного втручання
Українська правова система врегульовує доступ до окремих професій на різних рівнях ієрархії законодавства. Деякі професії врегульовані на рівні закону (аудитори, нотаріуси, адвокати, оцінщики, арбітражні керуючі тощо), а деякі – лише на рівні підзаконних нормативно-правових актів (електрики, зварювальники тощо).
Відповідно до частини другої статті 19 Конституції України органи державної влади та органи місцевого самоврядування, їх посадові особи зобов’язані діяти лише на підставі, в межах повноважень та у спосіб, що передбачені Конституцією та законами України. Відповідно до частини другої статті 5 Закону України «Про адміністративні послуги» адміністративні послуги визначаються виключно законом.
З огляду на зміст наведених статей, оптимальним підходом є врегулювання доступу до професії лікаря саме на рівні закону з перенесенням на підзаконний рівень лише окремих положень технічного та процедурного характеру.
Окрім затвердження нового закону, впровадження нової моделі регулювання доступу до професії лікаря потребуватиме істотних змін у чинному законодавстві.
Скасуванню підлягатимуть (в результаті запровадження Етапу ІІ):
Наказ МОЗ України від 19.12.1997 № 359 «Про подальше удосконалення атестації лікарів»
Наказ МОЗ № 48 від 17.03.93 «Про порядок направлення на стажування лікарів і їх наступного допуску до лікарської діяльності»
Наказ МОЗ України № 73 від 18.05.94 «Про затвердження Положення про проведення іспитів на передатестаційних циклах»
Наведені нижче нормативно-правові акти потребуватимуть істотних змін:
Постанова КМУ від 2 березня 2016 р. № 285 «Про затвердження Ліцензійних умов провадження господарської діяльності з медичної практики»
Постанова КМУ від 30 серпня 2002 р. № 1298 «Про оплату праці працівників на основі Єдиної тарифної сітки розрядів і коефіцієнтів з оплати праці працівників установ, закладів та організацій окремих галузей бюджетної сфери»
Наказ МОЗ від 28.09.2012 № 752 «Про порядок контролю якості медичної допомоги»
Довідник кваліфікаційних характеристик професій працівників, Випуск 78 «Охорона здоров’я», затверджений наказом МОЗ від 29 березня 2002 р. № 117.
Додаток 1. Експертиза якості медичних послуг, що здійснюють КЕК МОЗ
Інформація щодо проведення КЕО клініко-експертними комісіями КЕК МОЗ з 01.01.2015-20.12.2017 років
| Загальна кількість проведени х КЕК МОЗ | Загальна кількість розглянутих звернень щодо якості надання медичної допомоги | Загальна кількість розглянут их скарг | Наявні порушення надання медичної допомоги/недотримання стандартів | Відсутні порушення надання медичної допомоги/недотримання стандартів | Розгляд перенесено | Кількість рішень стосовно: | ||
| проведення позачергової атестації | проведення позачергової акредитації | проведення позапланово ї перевірки додержання ліцензійних умов | ||||||
| 23 | 180 | 72 | 36 | 34 | 56 | 7 | 3 | |
Інформація щодо проведення КЕО клініко-експертними комісіями ДОЗ та КЕК МОЗ
| Регіон | Роки | Загальна кількість розглянути х звернень щодо неякісного надання медичної допомоги | Загальна кількість проведених КЕО | Наявні порушення надання медичної допомоги/недотриман ня стандартів | Відсутні порушення надання медичної допомоги/ недотримання стандартів | Кількість рішень про направлення до МОЗ України листів стосовно: | |||
| Первинне звернення я | За доручення м МОЗ | Проведення позачергової атестації | Проведення позачергової акредитації | Проведення позапланової перевірки додержання ліцензійних умов | |||||
| Вінницька | 2015 | 122 | 23 | 1 | 10 | 11 | 4 | 0 | 0 |
| 2016 | 125 | 41 | 14 | 24 | 31 | 10 | 0 | 0 | |
| 2017 | 73 | 29 | 4 | 8 | 22 | 14 | 0 | 0 | |
| Полтавська | 2015 | 13 | 13 | 0 | 12 | 1 | 0 | 0 | 0 |
| 2016 | 10 | 9 | 1 | 8 | 2 | 0 | 0 | 0 | |
| 2017 | 5 | 3 | 2 | 4 | 1 | 0 | 0 | 0 | |
| Черкаська | – | 29 | 23 | 6 | 2 | 27 | 0 | 0 | 1 |
| Миколаївська | – | 50 | 35 | 15 | 36 | 14 | 0 | 0 | 0 |
| Донецька | 2015 | 18 | 12 | 3 | 11 | 4 | 1 | 0 | 0 |
| 2016 | 52 | 43 | 6 | 31 | 18 | 3 | 0 | 0 | |
| 2017 | 23 | 16 | 4 | 13 | 7 | 1 | 0 | 0 | |
| Дніпропетровська | 2015 | 141 | 67 | 12 | 17 | 62 | 11 | 0 | 0 |
| 2016 | 214 | 79 | 23 | 28 | 74 | 10 | 0 | 0 | |
| 2017 | 379 | 80 | 27 | 29 | 78 | 0 | 0 | 0 | |
| Запорізька | 2015 | 440 | 51 | 2 | 44 | 9 | 0 | 0 | 0 |
| 2016 | 349 | 63 | 2 | 24 | 41 | 0 | 0 | 0 | |
| 2017 | 354 | 73 | 6 | 11 | 68 | 0 | 0 | 0 | |
| Луганська | 2015 | 41 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2016 | 40 | 3 | 0 | 2 | 0 | 0 | 0 | 0 | |
| 2017 | 26 | 2 | 0 | 2 | 0 | 0 | 0 | 0 | |
| Рівненська | 2015 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| 2016 | 1 | 1 | 0 | 1 | 0 | 1 | 0 | 0 | |
| 2017 | 3 | 0 | 3 | 0 | 3 | 0 | 0 | 0 | |
| Тернопільська | 2015 | 2 | 1 | 1 | 1 | 1 | 1 | 0 | 0 |
| 2016 | 2 | 2 | 0 | 1 | 1 | 1 | 0 | 0 | |
| 2017 | 7 | 2 | 5 | 5 | 2 | 1 | 0 | 0 | |
| Чернігівська | 2015 | 153 | 153 | 1 | 7 | 146 | 0 | 0 | 0 |
| 2016 | 132 | 132 | 0 | 5 | 127 | 0 | 0 | 0 | |
| 2017 | 117 | 117 | 2 | 5 | 112 | 0 | 0 | 0 | |
| Івано-Франківська | 2015 | 24 | 16 | 2 | 18 | 5 | 3 | 0 | 0 |
| 2016 | 20 | 14 | 1 | 15 | 0 | 0 | 0 | 0 | |
| 2017 | 27 | 19 | 2 | 19 | 2 | 0 | 0 | 0 | |
| Львівська | 2015 | 23 | 23 | 0 | 7 | 16 | 6 | 0 | 3 |
| 2016 | 29 | 29 | 0 | 14 | 15 | 0 | 0 | 0 | |
| 2017 | 34 | 32 | 2 | 26 | 8 | 0 | 0 | 0 | |
| м. Київ | 2015 | 87 | 16 | 22 | 26 | 12 | 0 | 1 | 2 |
| 2016 | 150 | 52 | 80 | 92 | 40 | 0 | 2 | 3 | |
| 2017 | 93 | 20 | 28 | 33 | 15 | 0 | 1 | 2 | |
| Черкаська | 29 | 23 | 6 | 2 | 27 | 0 | 0 | 1 | |
| Всього | 3437 | 1317 | 283 | 593 | 1002 | 67 | 4 | 12 | |
Інформація щодо проведення КЕО клініко-експертними комісіями КЕК МОЗ з 01.01.2015 -20.12.2017 років
| Роки | Загальна кількість проведени х КЕК МОЗ | Загальна кількість розглянути х звернень щодо якості надання медичної допомоги | Загальна кількість розглянути х скарг | Наявні порушення надання медичної допомоги/недотриманн я стандартів | Відсутні порушення надання медичної допомоги/недотримання стандартів | Розгляд перенесено | Кількість рішень стосовно: | ||
| Проведення позачергової атестації | Проведення позачергової акредитації | Проведення позапланової перевірки додержання ліцензій них умов | |||||||
| 2015 | 9 | 58 | |||||||
| 2016 | 11 | 66 | 42 | 16 | 26 | 28 | 1 | 1 | |
| 2017 | 9 | 56 | 30 | 18 | 12 | 28 | 6 | 2 | |
| Всього | 29 | 180 | 72 | 34 | 38 | 56 | 7 | 3 | |
Додаток 2. Модель США: Лікарська ліцензія86
- Після отримання ліцензії лікар щороку / що два роки повинен проходити перереєстрацію в ліцензійному органі (Медичний борд), який створюється в кожному штаті відповідно до прийнятого в цьому штаті Акту про медичну практику (Medical Practice Act).
- Також до повноважень ліцензійного органу належать:
(а) розгляд і розслідування скарг та/або звітів, отриманих від пацієнтів, ліцензійних органів інших штатів, спеціалістів у сфері охорони здоров’я, державних органів та недержавних організацій щодо можливої некомпентентності або непрофесійності лікаря;
(б) проведення слухання (кожен лікар має гарантоване право на належний та справедливий розгляд його справи);
(в) застосування заходу реагування до лікаря, який порушив закон, що може включати зупинення ліцензії, «випробувальний строк» або обмеження ліцензії, відкликання ліцензії, публічну догану або штрафи.
Якщо проблема, через яку варто зупинити або відкликати ліцензію, може бути вирішена шляхом проходження лікарем додаткового навчання або практики, ліцензію обмежують або встановлюють випробувальний строк, доки лікар проходить призначене спеціальне навчання або практику.
- Що вважається непрофесійною поведінкою? Визначається в кожному штаті окремо. Є кілька загальних прикладів:
Зловживання алкоголем або наркотичними/токсичними речовинами Сексуальні домагання Зневага до пацієнта
Нездатність дотримуватися визначених у штаті стандартів щодо охорони здоров’я
Призначення ліків з перевищенням або без належної підстави
Засудження у скоєнні злочину
Шахрайство
Делегування медичної практики особі, що не має ліцензії Неналежне ведення медичної документації
Порушення вимог щодо регулярного професійного навчання (підтримання кваліфікації)
- Діє принцип презумпції невинуватості, при проведенні слухань забезпечується право на справедливий процес. У випадках, коли пацієнтам загрожує безпосередня небезпека (домагання, вживання алкоголю чи наркотичних речовин) може бути застосовано термінове зупинення дії ліцензії до завершення розслідування.
- Інформація про ліцензування та дисциплінарні провадження збирається в Базі даних про лікарів (FSMB Physician Data Center). Ця система інформує про розпочаті дисциплінарні провадження у всіх штатах, в яких лікар отримав ліцензію.
- Медичні «борди» (ліцензійні органи) виконують функцію репозиторію наявної інформації про лікарів, і надають відповідні інформаційні послуги споживачам, які шукають спеціаліста. Зокрема, вони розкривають інформацію щодо статусу ліцензії, чи були накладені які-небудь дисциплінарні стягнення, та чи існують дисциплінарні провадження щодо конкретного лікаря. Також публічною є інформація щодо обвинувальних вироків у кримінальних справах, санкціях, накладених лікарнями, а також рішення у справах щодо непрофесійної діяльності.
_______________
86 U.S. Medical Regulatory Trends and Actions Report
Процес розгляду скарги на дії лікаря
- Розглядають всі скарги, але ті, які можуть спричинити негайну шкоду пацієнту розглядаються у пріоритетному порядку (т.зв. справи «високого пріоритету» – зловживання алкоголем, сексуальні домагання, надання допомоги низької якості).
- Найбільш часто трапляються випадки відхилення лікаря від медичних стандартів, прийнятих у конкретному штаті, які включають:
Призначення надмірної кількості ліків або призначення невідповідних ліків
Недіагностування медичної проблеми, що була виявлена пізніше
Неможливість вчасного надання пацієнту результати тестів, що могло
призвести до заподіяння йому шкоди
Нездатність надати належну постопераційну допомогу
Ненадання відповіді на дзвінок з лікарні щоб допомогти пацієнту у
травматичній ситуації
Етапи дисциплінарного провадження
Після того, як медичний ліцензійний орган отримав скаргу, розгляд складається з таких етапів:
- Оцінка юрисдикційної належності скарги
Перший крок – визначити, чи скарга знаходиться в компетенції ліцензійного органу. Якщо так – крок 2.
Якщо ні – скарга скеровується до органу, який має юрисдикцію. Якщо це не можливо, скаржнику надають відповідь, в якій зазначають про відсутність юрисдикції в ліцензійного органу.
- Визначення пріоритетності справи та початок розслідування
Перед вжиттям будь-яких заходів ліцензійний орган визначає, наскільки серйозна небезпека існує для громадського здоров’я. Якщо вона наявна, борд має повноваження негайно зупинити ліцензію лікаря та зобов’язати лікаря припинити прийом пацієнтів.
- Початок розслідування, інформування всіх залучених сторін
Після визначення пріоритетності, борд починає детальне розслідування, визначаючи та залучаючи до участі в справі всіх осіб, які володіють релевантною інформацією.
- Лікар та скаржник отримують офіційні повідомлення (повістки)
На цьому етапі лікарю надсилається повідомлення, в якому описуються претензії та міститься прохання надати наявні записи, що стосуються відповідної ситуації.
- Справа підлягає медичному аналізу
На цьому етапі спеціаліст тієї ж самої спеціальності, що і лікар, на дії якого скаржаться, може надати свою експертну думку про надану медичну допомогу.
- Ліцензійний орган вирішує, який захід впливу застосовувати
Є значний обсяг дисциплінарних заходів, які можуть застосовувати: від відкликання або встановлення обмежень на ліцензію лікаря, до встановлення штрафів. Для найбільш серйозних справ, особливо тих, що впливають на безпеку пацієнта, ліцензійний орган може подати офіційну скаргу на лікаря, яка може привести до призупинення або відкликання ліцензії. Для менш серйозних порушень може бути застосовано лист-попередження, виклик до ліцензійного органу, або вимога щодо оцінки фізичного, медичного чи психіатричного стану лікаря.
У випадку серйозних порушень – крок 7.
Для незначних порушень або випадків: ліцензійний орган може вирішити впровадити заходи нижчого рівня або закрити справу без ініціювання формальної процедури.
- Призначення слухання
У випадку серйозних порушень ліцензійні органи призначають слухання – формальний розгляд справи, протягом якого лікарі мають додаткову можливість дати відповідь на скаргу. Деякі справи можуть бути завершені мировою угодою, яка має бути затверджена ліцензійним органом.
Якщо справа не врегульована – Див. крок 8.
Якщо врегульована – ліцензійний орган закриває справу.
- Винесення рішення.
Неврегульовані справи розглядаються повністю, подібно до судового засідання. Є формальна процедура, з наданням доказів, у т.ч. заслуховуванням свідків. Ліцензійний орган аналізує отримані відомості та встановлює наявність або відсутність порушень Акта про медичну практику. У випадку виявлення порушень щодо лікаря застосовуються дисциплінарні стягнення (догана, обмеження дії ліцензії, її зупинення або відкликання).
- Доведення до відома громадськості.
Інформація про виявлення ліцензійним органом порушення Акта про медичну практику та застосування дисциплінарного стягнення оприлюднюється і знаходиться перебуває у публічному доступі. Вона стає частиною професійного профайлу лікаря, повідомляється ліцензійним органам інших штатів, а також доступна пацієнтам.
Додаток 3. Приклад призначення Ліцензійної ради
Техас1
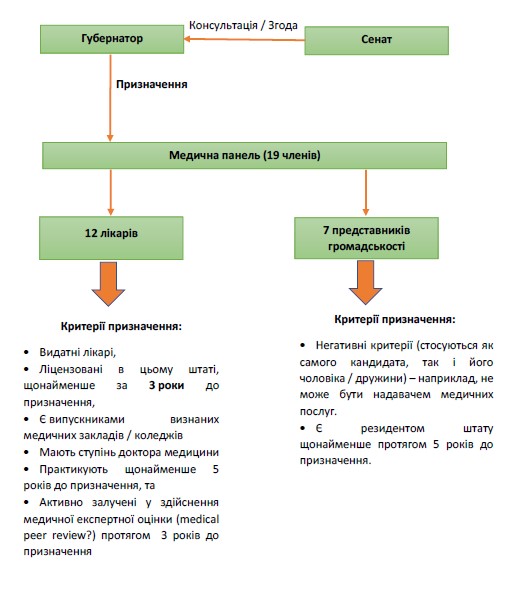
___________
1 Texas Medical Act – Chapter 152 (Organization of Board)
Додаток 4. Орієнтовний план реалізації реформи
| Етап | Найменування завдання | Тип заходу | Назва заходу | Індикатори виконання | Виконавці | Строки | Статус | |
| І | 1) Запровадження єдиного кваліфікаційного іспиту (ЄДКІ) для випускників медичних навчальних закладів | Нормотворчий | 1 | Постанова КМУ «Про затвердження Порядку здійснення єдиного державного кваліфікаційного іспиту для здобувачів освітнього ступеня магістра за спеціальностями галузі знань «Охорона здоров’я» | Набрання чинності | КМУ, МОЗ | І квартал 2018 року | Прийнято |
| Нормотворчий | 2 | Розробка нових наказів МОЗ на виконання Постанови | Державна реєстрація наказів | МОЗ | ІІІ-IV квартали 2018 | В процесі | ||
| Організаційний | 3 | Розробка завдань для ЄДКІ:
• Практичний іспит, • Міжнародний іспит з основ медицини; • Англійська мова медичного спрямування |
Готові
завдання |
Центр тестування МОЗ, медичні навчальні заклади | IV квартал І квартал 2019 | |||
| Організаційний | 4 | Навчання екзаменаторів щодо проведення ЄДКІ | Проведені навчання | Центр тестуван ня МОЗ, медичні навчальні заклади | І-ІІ квартал 2019 | |||
| Ресурсний | 5 | Передбачити в проекті Державного бюджеті на 2019 рік витрати на:
• Розробку завдань для ЄДКІ; • Навчання екзаменаторів; • Підготовку, видрук матеріалів іспитів; • Комунікаційних заходів |
[сума] грн на витрати прийняті ВРУ | МОЗ, КМУ | ІІІ- IV квартал 2018 | |||
| • Оцінку якості процедури проведення ЄДКІ | ||||||||
| Комунікаційний | 6 | Проведення інформаційної кампанії про правила складання ЄДКІ, зокрема для:
• студентів, що будуть вперше здавати ЄДКІ; • викладачам, що будуть готувати або приймати здачу ЄДКІ; • громадськості |
95% обізнаність осіб, що складатимуть іспит, щодо правил його проведення | МОЗ | N квартал 2019 | |||
| Нормотворчий | 7 | Скасування Наказу МОЗ N 251 від 14.08.98 «Про затвердження Положення про систему ліцензійних інтегрованих іспитів фахівців з вищою освітою напрямів Медицина і Фармація» | Державна реєстрація наказу про скасування | МОЗ | 2021 | |||
| І | 2) Запровадження безперервного професійного розвитку медичних працівників | Нормотворчий | 1 | Постанова КМУ «Про затвердження Положення про систему безперервного розвитку фахівців у сфері охорони здоров’я» | Набрання чинності | КМУ, МОЗ | ІІ квартал 2018 року | Прийнято |
| Нормотворчий | 2 | Внесення змін до наказів МОЗ для запровадження безперервного професійного розвитку:
• Наказ МОЗ України від 19.12.1997 № 359 «Про подальше удосконалення атестації лікарів» • Наказ МОЗ № 48 від 17.03.93 «Про порядок направлення на стажування лікарів і їх наступного допуску до лікарської діяльності» |
Державна реєстрація змін до наказів | МОЗ | ІІІ-ІV квартали 2018 | В процесі | ||
| • Наказ МОЗ України № 73 від 18.05.94 «Про затвердження Положення про проведення іспитів на передатестаційних циклах» | ||||||||
| Нормотворчий | 3 | Розробка нових наказів МОЗ на виконання Постанови | Державна реєстрація наказів | МОЗ | ІІІ-IV квартали 2018 | В процесі | ||
| Організаційний | 4 | Організація заходів інформальної освіти та допомога в організації заходів інформальної освіти | Наявність заходів інформальної освіти для отримання БПР з 2019 року | МОЗ | IV квартали 2018 | В процесі | ||
| Організаційний | 5 | Створення на базі державних установ, підпорядкованих МОЗ, установи, що здійснюватиме акредитацію організаторів і заходів інформальної освіти | Створена акредитаційна установа | МОЗ | 2019 | |||
| Ресурсний | 6 | Передбачити в проекті Державного бюджеті на 2019 рік витрати на:
• проведення комунікаційних заходів, • навчання членів атестаційних комісій, • діяльність установу, що здійснюватиме акредитацію організаторів і заходів інформальної освіти |
[сума] грн на витрати прийняті ВРУ | МОЗ, КМУ | ІІІ-IV квартал 2018 | |||
| Комунікаційний | 7 | Проведення інформаційної кампанії про бали безперервного навчання та особисте освітнє портфоліо для: | Проведення атестації у 2019 році на основі балів | МОЗ | 2019 | |||
| • лікарів,
• членів атестаційних комісій, • громадськості. |
БПР | |||||||
| ІІ | 1) Створення бази для переходу до системи ліцензування | Комунікаційний | 1 | Проведення публічного обговорення проекту Концепції з:
• Лікарями, • Пацієнтськими організаціями, • Професійними об’єднаннями лікарів • Центральними органами виконавчої влади |
Отримані коментарі до Концепції | МОЗ | ІІІ-ІV квартали 2018 | |
| Нормотворчий | 2 | Прийняття Постанови КМУ «Про затвердження Концепції реформування доступу до лікарської професії» | Набрання чинності | МОЗ,КМУ | ІІІ-ІV квартали 2018 | В процесі | ||
| Нормотворчий | 4 | Розробка проекта Закону України «Про ліцензування лікарської професії в Україні» та його супроводження | Прийняття та набрання чинності Законом | МОЗ, КМУ | ІІІ-ІV квартали 2018 | |||
| Комунікаційний | 5 | Проведення інформаційної кампанії щодо сутності реформи професійного ліцензування лікарів і змін, які чекають на пацієнтів. | Більш ніж 50% підтримка основних положень реформи | МОЗ | 2018 | |||
| Нормотворчий | 6 | Розробка підзаконних нормативно-правових актів до Закону | Набрання чинності / Державна реєстрація | КМУ, МОЗ | 2019 | |||
| Організаційний | 7 | Створення Ліцензійної ради | Сформована Ліцензійна рада | МОЗ | 2019 | |||
| Ресурсний | 8 | Передбачити в проекті Державного бюджеті на 2020 рік витрати на:
• Винагорода членам |
[сума] грн на витрати прийняті ВРУ | МОЗ, КМУ | ІІІ-ІV квартал 2019 | |||
| Ліцензійної ради;
• Забезпечення діяльності Ліцензійної ради (приміщення, комунальні послуги, адміністративний персонал) • Створення електронного порталу для особистих кабінетів ліцензованих лікарів, що забезпечуватиме можливість автоматичного продовження ліцензії; • Розробку завдань для ліцензійного іспиту для лікарів, що практикують. |
||||||||
| ІІ | 2) Перехідний період до системи ліцензування | Організаційний | 1 | Розробка завдань для ліцензійного іспиту для лікарів, що практикують | Розроблені завдання | МОЗ | І півріччя 2020 | |
| Організаційний | 2 | Проведення іспитів для лікарів, що практикують, для переходу до системи ліцензування | Отримання лікарями ліцензій | МОЗ | 2020-2024 | |||
| Організаційний | 3 | Створення електронного порталу для особистих кабінетів ліцензованих лікарів. | Портал у відкритому доступі в мережі Інтернет | МОЗ | 2020 | |||
| Організаційний | 4 | Організація стажування, для лікарів, що не пройшли ліцензійних іспитів | Організовані стажування | МОЗ, Навчальні заклади, ЗОЗ | 2021-2024 | |||
| Організаційний | 5 | Поступова ліквідація системи атестації (залежно від динаміки переходу лікарів на систему ліцензування) | Система атестації ліквідована повністю | МОЗ | до 1 січня 2025 року | |||

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим