![]()
На сьогодні система забезпечення населення України лікарськими засобами не витримує жодної критики. Однією з головних причин її кричущого стану є відсутність ефективної системи відшкодування вартості ліків з боку держави (реімбурсація), яка існує в ЄС. На думку експертів, саме з вирішення питання економічної доступності ліків для населення необхідно починати запровадження страхової медицини. Реімбурсація є втіленням лікарського страхування у рамках медичного. За рахунок коштів, спрямованих державою на реімбурсацію, частково (або повністю) відшкодовується вартість ліків, які споживаються населенням в амбулаторному сегменті. Експерти Асоціації виробників інноваційних ліків «АПРАД» підготували проект Концепції реформування системи забезпечення населення України лікарськими засобами та виробами медичного призначення як універсальну модель відшкодування вартості ліків з боку держави в амбулаторному сегменті та висловили бажання опублікувати його на сторінках нашого видання для широкого обговорення всіма зацікавленими сторонами.
Концепція реформування системи забезпечення населення України лікарськими засобами та виробами медичного призначення
Проект
v.1.0-0614, червень 2014 р.
Вступ
За період існування незалежної України забезпечення населення лікарськими засобами та виробами медичного призначення не стало ефективним. Були відсутні системні підходи з урахуванням європейського та світового досвіду, а частка медикаментів, що оплачується державою, є надзвичайно незначною щодо їх загального споживання та не перевищує рівня 15–20%. В останні роки були спроби реформувати систему забезпечення ліками шляхом впровадження пілотних проектів реімбурсації, зокрема щодо гіпертензивних препаратів, але назвати такі кроки системними та продуманими досить важко, і в 2014 р. цей проект було фактично згорнуто. Відсутність системного підходу відображалася в розробці та впровадженні непов’язаних один з одним пілотних проектів за різними нозологіями, які створювалися на старій регуляторній базі з відсутністю дієвого контролю за функціонуванням системи з точки зору ефективності та підвищення доступності препаратів для населення. Фактично в Україні забезпечення пацієнтів лікарськими засобами та виробами медичного призначення вже давно перетворилося на контроль за фінансовими потоками як на загальнодержавному, так і на регіональному та місцевому рівнях із значними корупційними ризиками.
Таку систему дуже дієво підтримувала необхідність проведення тендерних процедур у рамках чинного законодавства для закупівлі лікарських засобів та виробів медичного призначення. Враховуючи, що при проведенні тендерів прийняття рішень щодо специфікації, постачальника та оплати знаходилося в одному центрі впливу, система забезпечення препаратами та виробами медичного призначення містила в собі значні корупційні ризики. Така процедура трималася також на твердженні, що закупівля великими партіями знижує ціну та економить бюджетні кошти. У більшості випадків це не відповідало дійсності і часто призводило до гучних скандалів. Серед основних недоліків діючої системи забезпечення населення лікарськими засобами та виробами медичного призначення є:
- наявність одного центру прийняття рішень щодо предмету закупівлі, вибору учасника, розподілу та оплати, що несе високі корупційні ризики;
- невідповідність специфікацій закупівлі та кількостей реальним потребам на місцях, що в цілому ряді випадків призводило до списання протермінованого товару;
- заморожування бюджетних коштів шляхом створення значних складських залишків в усіх регіонах України. Більшість таких надлишків не споживається протягом одного бюджетного року, і не завжди є можливість дотримуватися умов зберігання відповідно до параметрів вологості та температури;
- чинне тендерне законодавство передбачає можливість оскаржувати процедуру торгів навіть компаніями, які не є їх учасниками. Цим користуються недобросовісні конкуренти для досягнення певних комерційних інтересів. У той же час такі дії ставлять під загрозу своєчасне забезпечення пацієнтів, особливо з хронічними діагнозами. Крім того, затримки з початком тендерних процедур як на рівні МОЗ, так і в регіонах час від часу створюють напруженість у доступності лікарських засобів та виробів медичного призначення для населення;
- розподіл закуплених медикаментів у багатьох випадках відбувається без залучення спеціального транспорту й часто застосовується самовивіз доступним транспортом. Це ставить під загрозу якість медикаментів, адже майже в усіх регіонах України можливі критичні значення температур як влітку, так і зимою. До розповсюдження та обліку лікарських засобів, закуплених за тендерами, залучаються звичайні лікарі, що відволікає їх від безпосередньо робочого процесу;
Таким чином, враховуючи вищенаведене, Україна нагально потребує реформи процедури забезпечення населення лікарськими засобами та виробами медичного призначення. Реімбурсація є найбільш оптимальною системою для цього. Вона використовується в більшості країн світу як при страховій, так і при бюджетній медицині. Система реімбурсації значно підвищує доступність для населення лікарських засобів та виробів медичного призначення та створює прозорі механізми забезпечення ними, значно знижує корупційні ризики за рахунок розподілу центрів впливу.
Фактично впровадження системи реімбурсації для забезпечення населення ліками кардинально змінює роль МОЗ України — від куратора закупівель до органу влади, що формує політику у сфері забезпечення населення медикаментами з максимально прозорими механізмами, що відповідають загальноприйнятій світовій практиці.
Шляхи реформування системи забезпечення лікарськими засобами та виробами медичного призначення
Для стабільного та своєчасного забезпечення населення лікарськими засобами та виробами медичного призначення з 01.01.2015 р. в Україні необхідно провести реформу та запровадити систему реімбурсації на максимальну кількість медикаментів, що зараз закуповуються за тендерними процедурами. Така система реімбурсації має бути універсальною для всіх нозологій захворювань з одночасним впровадженням референтного ціноутворення за загальним затвердженим кошиком референтних країн. Необхідно визначити основні компоненти реформи та етапи її впровадження, адже ефективність нової системи буде залежати від продуманості та своєчасного втілення всіх складових реімбурсації.
Впровадження сучасних інформаційних технологій
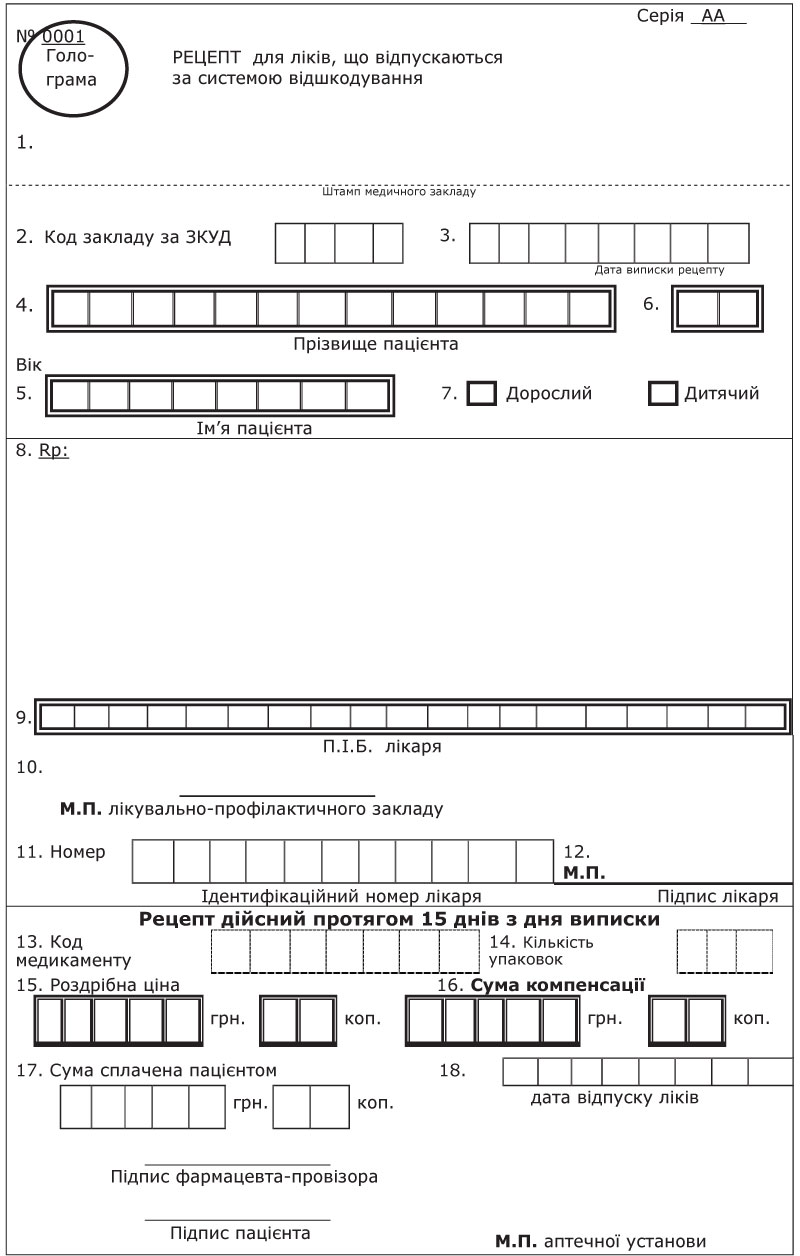
Впровадження реімбурсації без розробки рішень для її впровадження на основі сучасних інформаційних технологій буде вкрай неефективним. За їх допомогою необхідно налагодити процес обліку, звіту та фінансування всієї системи. На перспективу цю систему можна об’єднати з електронною карткою хворого та втілити управління цілими нозологіями з оцінкою ефективності лікувального процесу. Одночасно впровадження сучасних інформаційних технологій в системі реімбурсації буде одним з підготовчих етапів для переходу на страхову медицину. Паралельно з розробкою програмного забезпечення необхідно провести кодифікацію лікарів, аби кожен спеціаліст, який має право на виписку пільгових рецептів, отримав ідентифікаційний номер (прим. — пропозиції щодо форми рецепта для відшкодування див. у додатку). Це дозволить налагодити контроль за випискою пільгових рецептів та запобігти зловживанням.
Розробка програмного забезпечення для функціонування системи реімбурсації може бути здійснена за рахунок грантів, що в даний час виділяються Європейським Союзом на проведення реформ. Воно має замкнути весь ланцюг відпуску, оплати та обліку лікарських засобів та виробів медичного призначення в системі реімбурсації. У подальшому аптеки, які будуть брати участь у відпуску пільгових рецептів, купуватимуть ліцензію на відповідне програмне забезпечення, встановлюватимуть його та підключатимуться до центрального серверу. Необхідно буде встановити щорічну плату для аптек за поновлення ліцензії. Схема обігу лікарських засобів та медичних виробів в системі реімбурсації представлена на рисунку.
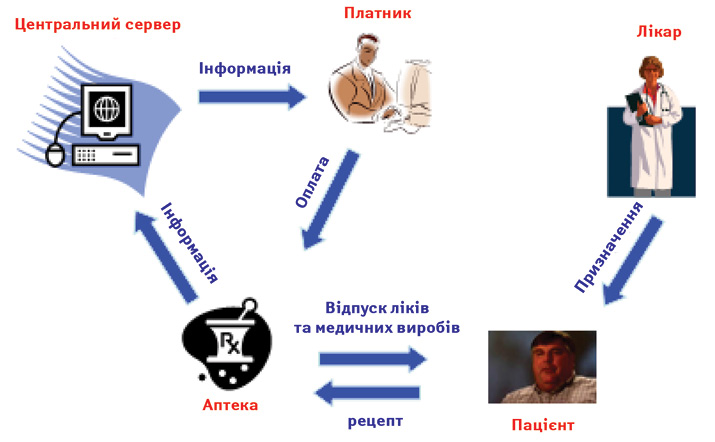
Функціонування аптечної мережі
В Україні існує доволі розгалужена аптечна мережа з більше як 5000 аптеками, що, безумовно, є достатнім ресурсом для функціонування реімбурсації. Думка, що аптеки мають бути обов’язково чи комунальними, чи мережевими є хибною. У європейських країнах, і навіть у найближчих сусідів в Молдові, в системі реімбурсації беруть участь як мережеві аптеки, так і окремі приватні, а комунальних або державних взагалі не існує. Участь цих закладів має здійснюватися на добровільній основі. Відповідна аптека заключає договір з платником на відпуск лікарських засобів за пільговими рецептами з подальшою компенсацією їх вартості. Враховуючи високу соціальну значимість реформи лікарського забезпечення населення через впровадження системи реімбурсації та забезпечення високої якості препаратів на всьому ланцюгу розповсюдження, необхідно розробити чіткі якісні критерії щодо відбору аптек для обслуговування відпуску ліків. Необхідно встановити вимоги щодо площ аптек залежно від кількості населення адміністративної територіальної одиниці, об’ємів холодильних камер для термолабільних препаратів, іншого технологічного обладнання та потужностей для обслуговування відповідного об’єму лікарських засобів та виробів медичного призначення. З метою підвищення привабливості роботи аптечних закладів у системі реімбурсації необхідно впровадити для них спеціальний статус, наприклад «соціальна аптека» з розробкою та розміщенням відповідного логотипу на фасаді, що, у свою чергу, сприятиме збільшенню обсягів реалізації як ліків за пільговими рецептами, так і інших груп медикаментів. Важливо також змінити форму та вигляд рецепта для лікарських засобів, що відшкодовуються. Форма рецепту № 1 фактично відтворює ту, якою користувалися ще за часів існування Радянського Союзу. Вона не відповідає вимогам часу і її неможливо інтегрувати в систему сучасних інформаційних технологій, без чого ефективне функціонування системи реімбурсації неможливе. Варіант форми нового рецепта наведено в додатку. При цьому його структура має буди максимально наближеною до структури інтерфейсу комп’ютерної програми, що функціонуватиме в аптечних закладах у рамках системи реімбурсації. Як варіант, такі рецепти можуть мати дублікат у вигляді сторінок, що самокопіюються для додаткового контролю на рівні лікувальних закладів. МОЗ України необхідно буде оновити наказ № 360 від 19.07.2005 р. або затвердити новий відносно обігу та обліку рецептурних бланків у системі реімбурсації.
Ціноутворення та рівні відшкодування в системі реімбурсації
Необхідною умовою запровадження системи реімбурсації є запровадження референтного ціноутворення. В Україні вже були такі спроби, зокрема для проекту відшкодування препаратів гіпертензивної групи та інсулінів. Станом на травень 2014 р. є проекти рішень Уряду щодо подальшого вдосконалення системи референтних цін.
Основними принципами впровадження референтного ціноутворення мають бути:
- універсальний кошик референтних країн для препаратів усіх терапевтичних груп та умови для внутрішньої референції в разі необхідності її запровадження;
- чіткі та прозорі джерела референтної інформації та можливість подання заяв на обґрунтування корекції ціни виробником лікарського засобу;
- прозора формула підрахунку референтної ціни, періодичності та умов її зміни.
Під час впровадження референтного ціноутворення необхідно виділити дві групи лікарських засобів: 1) оригінальні препарати під патентним захистом і ліки біологічного походження та 2) генеричні. Першу групу необхідно реферувати за торговою назвою, а другу — за міжнародною непатентованою. При цьому база даних системи реімбурсації має містити всі лікарські засоби та їх точне дозування з відповідним рівнем відшкодування за цілу упаковку та кодом кожного препарату, який може бути ідентичним номеру реєстрації.
Наступним важливим моментом у системі реімбурсації є встановлення рівня відшкодування та визначення розміру солідарної доплати. До недавнього часу в Україні з держаного бюджету через тендерні закупівлі оплачувалося або 100% вартості того чи іншого препарату, або 0%. Таким чином, якийсь лікарський засіб не підходив хворому з певних причин, пацієнт купував його за власний рахунок або ж за рахунок благодійних фондів. Таке забезпечення препаратами навряд чи можна назвати оптимальним. У більшості країн світу існує солідарна оплата певної групи, усіх ліків або фіксована оплата кожного рецепта пацієнтом під час відпуску. Солідарна оплата препаратів підвищує їх доступність, адже за обмежені кошти бюджету можна забезпечити набагато більше пацієнтів. Підходи до солідарної системи в ході реімбурсації можуть бути як запозичені з досвіду інших країн, так і спеціально розроблені для України.
Можливі два підходи:
- встановлення фіксованого відсотка відшкодування від рівня роздрібної відпускної ціни з солідарною доплатою до повної вартості;
- встановлення рівня відшкодування в номінальній сумі при відпуску препарату в аптеці з доплатою до повної вартості.
Встановлення рівня відшкодування має проходити за прозорою процедурою та брати до уваги тяжкість нозології, її хронічний статус, поточні фінансові можливості держави. На певному етапі (за умов набуття відповідної експертної бази) є доцільним впровадження оцінки технологій в охороні здоров’я для більш виваженого та раціонального визначення рівня відшкодування того чи іншого препарату або певної терапевтичної групи.
Включення препаратів в систему реімбурсації та визначення рівня відшкодування
На першому етапі необхідно опрацювати терапевтичні групи та препарати, які будуть включені в систему реімбурсації. За основу можна взяти ті, які на даний час закуповуються за тендерними процедурами для забезпечення потреб амбулаторних хворих, але диференціювати їх за рівнем відшкодування, щоб охопити максимальну кількість пацієнтів в умовах обмеженого бюджету. Включення до списку реімбурсації, визначення рівнів відшкодування має відбуватися на регулярній основі. Тому необхідно при МОЗ створити постійно діючі експертні комісії, до яких мають увійти провідні спеціалісти, економісти та фінансисти. При цьому частина комісії може бути універсальною для всіх нозологій, а частина — змінною і складатиметься з експертів тієї чи іншої терапевтичної групи. Її робота має бути прозорою, з залученням громадськості, рішення слід приймати шляхом голосування (як варіант — таємного). Має бути встановлено періодичність перегляду списків препаратів для відшкодування (може бути поквартально) та рівнів відшкодування (наприклад раз на рік).
Важливим етапом розвитку системи реімбурсації та відбору ефективних і безпечних препаратів до списку відшкодування та визначення рівня відшкодування є впровадження оцінки технологій в охороні здоров’я. В Україні існують тільки перші спроби розвинути таку оцінку, але в більшості країн Європи вона активно застосовується. Втілення системи оцінки технологій в охороні здоров’я може стати новим кроком у виборі якісних та ефективних препаратів для цілого ряду нозологій.
Дорожня карта впровадження системи реімбурсації в Україні
Необхідно чітко розуміти, що для впровадження системи реімбурсації необхідні час та інтенсивний підготовчий період. Якщо серед цілей МОЗ України декларується впровадження реформ та, зокрема, системи реімбурсації, то цю роботу необхідно починати якнайшвидше за умови дати старту з 01.01.2015 р. Впровадження системи реімбурсації з нового фіскального року є найбільш доцільним, адже в інших випадках виникнуть проблеми з статтями фінансування, фактом проведення тендерів на початку року тощо.
На першому етапі слід провести ревізію організаційних ресурсів та визначити відповідальні сторони за кожним напрямком впровадження системи реімбурсації. Можливо, необхідною буде реорганізація старих підрозділів у системі охорони здоров’я або створення нових. Далі важливо визначити чіткий план дій та граничні терміни кожного з етапів. Більшість етапів впровадження можуть запроваджуватися паралельно.
| Таблиця | План дій та орієнтовні терміни |
| Етап впровадження | Термін виконання | Відповідальні | Примітки | |
| 1. | Доопрацювання та затвердження концепції впровадження системи реімбурсації | 01.08.2014 | МОЗ разом з Мінекономрозвитку та Мінфіном | |
| 2. | Визначення відповідальних за кожний напрямок впровадження системи реімбурсації, в разі необхідності проведення структурних реформ існуючих або створення нових підрозділів | 15.08.2014 | ||
| 3. | Розробка технічного завдання, вибір постачальника, визначення джерел фінансування та підрозділу — власника програмного забезпечення, його розробка | 15.10.2014 | ||
| 4. | Приведення законодавчої та нормативної бази у відповідність з функціонуванням системи реімбурсації | 15.11.2014 | ||
| 5. | Створення/зміни регуляторної бази для функціонування аптек у системі реімбурсації, розробка технічних вимог до аптек та отримання статусу «соціальна аптека» | 15.11.2014 | ||
| 6. | Створення фахових комісій для затвердження списку препаратів у системі реімбурсації та рівнів відшкодування | 01.10.2014 | ||
| 7. | Розробка відповідної регуляторної бази та запровадження референтного ціноутворення | 20.10.2014 | ||
| 8. | Реалізація програмного забезпечення аптечним закладам, налагодження зв’язку з сервером, підготовка аптечних закладів до функціонування в системі реімбурсації та отримання статусу «соціальна аптека» | 01.11.2014 – 15.12.2014 | ||
| 9. | Кодифікація лікарів | 01.11.2014 | ||
| 10. | Затвердження форми рецепта, друк та розповсюдження нових бланків | 15.11.2014 |

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим