Пиминов Александр Фомич — доктор фармацевтических наук, профессор, заведующий кафедрой общей фармации и безопасности лекарств Института повышения квалификации специалистов фармации, Национальный фармацевтический университет, Харьков
Снегирёв Филипп Гелиевич — врач анестезиолог высшей категории, врач психиатр специалист, заведующий редакцией «Еженедельника АПТЕКА»
Так не плачь обо мне, когда я уйду
Стучаться в двери травы
Б. Гребенщиков, 1986
Явления, с которым провизору приходится ежечасно и повсеместно сталкиваться в повседневной профессиональной деятельности, — причем, как в контексте жалоб пациентов, так и в самóм поведенческом стереотипе многих посетителей аптеки, — это эмоциональные нарушения: психические расстройства, характеризующиеся неадекватностью эмоционального реагирования на внешние события и (или) патологией настроения. Пациенты, обращающиеся в аптеку с целью приобретения безрецептурных препаратов для симптоматического лечения повышенной эмоциональной возбудимости, тревожности и других нарушений со стороны центральной нервной системы (ЦНС), нуждаются в особенно внимательном, деликатном отношении работника аптечного учреждения. При этом
- важно помнить: взвешенная тональность и правильные рекомендации провизора в рамках фармацевтической опеки по отношению именно к этой категории посетителей аптеки могут значительно улучшить самочувствие пациентов, повысить их качество жизни;
- никогда не следует забывать: указанные симптомы могут быть обусловлены наличием органических или функциональных заболеваний нервной системы, связанных с поражением психической сферы, что требует обращения к врачу.
Наиболее распространенными видами нарушения эмоционального реагирования являются повышенная возбудимость и эмоциональная лабильность. Повышенная возбудимость проявляется склонностью к бурным реакциям, гневом, агрессией по незначительным поводам. Эмоциональная лабильность — быстрая и частая смена полярности эмоций, возникающих без достаточного основания. Эти эмоциональные нарушения обычно кратковременны. Расстройства настроения — гипертимия, гипотимия, тревога, дисфория, эйфория — относятся к устойчивым эмоциональным нарушениям. Под гипертимией понимают повышенное настроение с притоком сил, переоценкой собственных возможностей, она характерна для маниакального синдрома. Гипотимия, или пониженное настроение, характеризуется безысходными переживаниями с фиксацией внимания на отрицательных событиях, является признаком депрессивного синдрома. Тревога — это переживание внутреннего беспокойства, ожидание несчастья, которое может сопровождаться нервными движениями, вегетативными реакциями и перерастать в панику. Дисфория выражается тоскливо-злобным настроением, недовольством собой и окружением, часто сопровождается агрессией и даже суицидальными попытками. Эмоциональные нарушения чаще отмечают при неврозах, в период менопаузы, при травматических и инфекционных поражениях головного мозга, хронических соматических заболеваниях, в том числе эндокринных, шизофрении, маниакально-депрессивном психозе. Следует помнить, что больные с эмоциональными нарушениями (гипотимия, дисфория) могут накапливать назначенные им лекарственные препараты, чтобы использовать с целью самоубийства.
Помимо эмоциональных нарушений, часто пациенты обращаются в аптеки с такими жалобами, как тревога и беспокойство, раздражительность, ощущение внутреннего напряжения, нарушения сна. Темпы современной жизни, бурное развитие информационных технологий, зачастую неблагоприятная социальная ситуация оказывают сильное воздействие на нервную систему человека, его психическое здоровье. В условиях повышенного нервного напряжения работают преподаватели и менеджеры, врачи и провизоры, работники сферы обслуживания и др. Стресс, невроз — эти диагнозы отмечают в наши дни все чаще. По данным ВОЗ, стрессу подвергаются не менее 10–35% жителей различных стран мира. Стресс неизбежно приводит к снижению работоспособности, ухудшению качества жизни, социальной дезадаптации. Одними из характерных проявлений воздействия стресса на человека являются беспричинное беспокойство, волнение, тревожное состояние — навязчивое ощущение ожидания чего-либо неприятного, неопределенной угрозы, надвигающейся опасности. В отличие от страха, тревога не имеет определенного источника, это «боязнь неизвестно чего». Психологи различают тревогу как состояние и тревожность как черту личности.
Тревога как состояние присуща всем нам и является физиологическим (нормальным) ответом организма на угрожающее или стрессовое воздействие. Определенный уровень тревоги необходим для мобилизации эмоциональных, интеллектуальных и волевых ресурсов человека. Этот оптимум тревоги у каждого свой, зависит от индивидуальных свойств человека. Обычно симптомы тревоги хорошо поддаются контролю и поэтому быстро проходят. Длительно сохраняющееся тревожное состояние сопровождается подавленностью настроения, потерей интереса к любимому роду занятий, агрессивностью по отношению к окружающим. Частым спутником тревожных состояний являются головная боль, учащенное сердцебиение, ухудшение аппетита, щемящая тоска, неизбывный пессимизм, суицидальные настроения, расстройства сна, которые существенно влияют на качество жизни. В течение жизни около 70% людей ощущают отдельные из этих симптомов и более 30% страдают длительными тревожными расстройствами.
В целом проявления тревоги подразделяют на психологические и разнообразные физиологические (соматические) симптомы, большинство из которых обусловлено активацией вегетативной нервной системы (таблица).
| Таблица | Симптомы тревоги |
| Психические | Соматические |
| • Ощущение беспокойства• Раздражительность• Возбуждение, внутреннее напряжение
• Нетерпеливость • Тревожные мысли, страх и мрачные предчувствия • Снижение концентрации внимания • Нарушения сна, ночные кошмары • Быстрая утомляемость • Повышенная чувствительность к соматическим ощущениям |
• Учащенное сердцебиение• Приступы жара и озноба• Повышенное потоотделение, холодные и влажные ладони
• Сухость во рту • Ощущение кома в горле и «стеснение» в груди, нехватки воздуха • Трудности глотания • Боль в животе, диарея • Учащенное мочеиспускание • Головокружение, предобморочное состояние • Тремор, мышечные подергивания, вздрагивания • Мышечное напряжение • Снижение сексуального интереса • Онемение и/или парестезии в конечностях, носогубном треугольнике • Слабость |
Проявления разнообразны, поэтому идентификация тревожных расстройств затруднительна, их диагностируют только у 50% пациентов с очевидными симптомами. В дальнейшем приблизительно половина из них получают какое-либо лечение и только около 30% — адекватную терапию. При этом в большинстве случаев мягкие и субпороговые тревожные расстройства, которые в соответствии с МКБ-10 выделяются в рамках неспецифической тревоги, вообще не рассматриваются как мишень для лечения.
Установлено, что имеется четкая взаимосвязь между тревожными расстройствами и сердечно-сосудистыми заболеваниями — в 2 раза повышается риск развития ишемической болезни сердца и в 6 раз — инфаркта миокарда и сердечно-сосудистой смерти. При этом тревожные расстройства являются одними из наиболее распространенных психопатологических состояний у пациентов с кардиологической патологией. Невротические проявления часто дублируют или увеличивают выраженность симптоматики кардиологического заболевания. Кроме того, эти симптомы часто скрываются за признаками основного кардиологического расстройства, поэтому часто остаются недиагностированными и нелеченными.
Без соответствующей адекватной медикаментозной и/или немедикаментозной коррекции тревожные состояния (в том числе упомянутые мягкие и субпороговые расстройства) могут стать первым предвестником невроза и других значимых психопатологических нарушений, поэтому следует использовать все имеющиеся возможности для их лечения.
Чаще всего эмоциональные нарушения и тревожные состояния сопутствуют именно неврозам — обратимым пограничным психическим расстройствам, обусловленным воздействием психотравмирующих факторов. Их течение характеризуется осознанием больным факта своей болезни, не сопровождается нарушением восприятия реального мира и проявляется в основном эмоциональными и соматовегетативными расстройствами. Органические изменения головного мозга при неврозах, как правило, отсутствуют. В отечественной психиатрии выделяют 3 основных (общих) вида неврозов: неврастения, истерический невроз, невроз навязчивых состояний. В последнее время стали также выделять депрессивный невроз. Неврастения характеризуется повышенной эмоциональной возбудимостью, лабильностью, утомляемостью, вегетативными нарушениями (колебания артериального давления, учащенное сердцебиение, головокружение, дисфункция желудочно-кишечного тракта), повышением чувствительности к различным раздражителям, нарушением внимания, памяти. Истерический невроз часто маскируется под другие различные заболевания и может имитировать: паралич; расстройства речи, болевой чувствительности, координации движений; вегетативные расстройства (обморок, учащенное сердцебиение, головокружение, тошнота, рвота, спазмы желудка). Отмечаются также лабильность эмоций, склонность к бурным реакциям со слезами, рыданиями. Невроз навязчивых состояний характеризуется возникновением различных навязчивых страхов (фобий), навязчивых действий, повышенной тревоги, подавленного настроения в сопровождении вегетативных расстройств. Депрессивный невроз — легкая форма депрессии с преобладанием грустного настроения, адинамии, нередко с навязчивыми идеями и ипохондрическими мыслями, нарушением сна, соматовегетативными расстройствами. Проявления неврозов у детей имеют возрастные особенности: для них более типичны моносимптомные неврозы, такие как заикание, тик, энурез, энкопрез и др. С 10–12-летнего возраста могут возникать и вышеупомянутые виды общего невроза. В подростковом возрасте тревога часто сочетается с невротическими моторными и вокальными тиками, вторичным ночным энурезом, истерическими реакциями, депрессивными расстройствами и фобиями. При этом симптомы тревоги имеют динамичный характер, они трансформируются во времени и не дают четкой устойчивости клинического симптомокомплекса, поэтому их диагностика затруднена. В отличие от взрослых, у подростков тревожные расстройства имеют характер значимой медико-социальной проблемы, поскольку нарушают семейные и школьные отношения, отрицательно сказываются на успеваемости и могут приводить к дезадаптации детей среди сверстников.
Наиболее распространенные причины неврозов и тревожных состояний. Повышенная возбудимость, эмоциональная лабильность, тревожность, быстрая утомляемость, снижение умственной работоспособности, головная боль — среди причин возникновения всех этих проявлений, ставших уже привычными спутниками современного человека, имеют значение и бурное развитие информационных технологий, и неблагоприятная социальная ситуация, и условия повышенного нервного напряжения на работе у лиц самых различных профессий, и тяжелые переживания, связанные с трагическими событиями, и многое другое. Чаще всего в основе этих расстройств лежит стресс — производственные или бытовые проблемы, вселяющие тревогу или сопровождающиеся неопределенностью: состояние здоровья родных и близких; неприятности на работе или в семье, ожидание решения жизненно важных проблем, ожидание важных событий (экзамены, изменение семейного статуса, перемена места работы и др.).
Повышенная тревожность может быть симптомом серьезного психического заболевания — шизофрении, маниакально-депрессивного психоза. В ряде случаев состояние повышенной тревожности является проявлением одного из соматических заболеваний, среди которых чаще всего отмечаются:
- повышенная активность щитовидной железы (тиреотоксикоз);
- стенокардия (нарушение кровообращения в коронарных сосудах);
- снижение уровня глюкозы в крови (гипогликемия);
- избыток гормонов, вырабатываемых надпочечниками;
- синдром абстиненции — воздержание от никотина, алкоголя, снотворных препаратов, наркотических средств;
- побочное действие лекарственных препаратов.
Лекарственные средства, прием которых наиболее часто может сопровождаться повышенной тревожностью, эмоциональной возбудимостью :
- симпатомиметики (в том числе препараты для лечения бронхиальной астмы, сосудосуживающие препараты для лечения ринита, комплексные средства для купирования симптомов простуды);
- препараты гормонов щитовидной железы;
- кортикостероиды;
- антигипертензивные препараты;
- общетонизирующие средства (настойка женьшеня, лимонника и др.) — при передозировке;
- препараты, содержащие кофеин, при длительном приеме или приеме в высоких дозах.
Тревожные симптомы приобретают особо важное значение в случаях, когда:
- выраженность симптомов достигает тяжелой степени;
- пролонгируется длительность симптомов;
- симптомы развиваются при отсутствии стрессорных факторов;
- симптомы нарушают физическое, социальное или профессиональное функционирование индивидуума.
Настораживающие симптомы на фоне повышенной тревожности, эмоциональных нарушений, перенесенной психотравмы. При возникновении повышенной тревожности на фоне какой-либо сложной жизненной ситуации очень важно не пропустить серьезное заболевание, которое может сопровождаться симптомом тревоги. Признаки такого заболевания — индикаторы необходимости немедленного обращения к врачу, следующие:
- боль в груди, которая отдает в руку, шею, челюсть (особенно в левую половину тела);
- неравномерное или учащенное сердцебиение;
- одышка, учащенное или затрудненное дыхание;
- высокое артериальное давление;
- тревога сопровождается тошнотой, рвотой, расстройствами стула, потерей массы тела;
- тревога сопровождается ощущением жара, повышенным потоотделением, сухостью во рту;
- тревога возникает натощак или после физической нагрузки (нередко отмечается при сахарном диабете);
- тревога появляется на фоне приема какого-либо лекарственного препарата или его отмены;
- тревога сопровождается паническими настроениями, страхами, фобиями, депрессией;
- при диарее, возникшей в ответ на стресс, отмечаются кровяные прожилки в кале;
- в ответ на стресс отмечается значительное (>38 °С) повышение температуры тела;
- реакция на стресс сопровождается сильной головной болью с внезапным развитием неврологических симптомов (нарушения речи, движений, дрожание конечностей и др.) или нарушением сознания;
- период беременности.
Направления лечения пациентов с симптомом повышенной тревожности и эмоциональными нарушениями. Постоянная тревожность и связанные с ней отрицательные эмоции могут в значительной мере отражаться на здоровье. Лечение тревожного симптома сочетает воздействие на физическое, умственное и эмоциональное состояние. В первую очередь пациенту следует проанализировать сложившуюся ситуацию и найти источник тревоги. Чрезвычайно полезно обучение простым методам расслабления (релаксации), одним из простейших является глубокое спокойное дыхание. Важное значение имеют сбалансированное регулярное питание и полноценный сон 7–8 ч в сутки. При проявлении тревожности у ребенка следует повышать его самооценку, хвалить как можно чаще, не скупиться на проявления любви, предоставить ему полную свободу для инициативы. В большинстве случаев указанных мер в сочетании с применением безрецептурных препаратов седативного действия оказывается достаточно. В более сложных случаях необходимо обращаться к врачу.
Лекарственные препараты, используемые при повышенной тревожности, и условия их рационального применения. Анализ подходов к лечению эмоциональных и тревожных расстройств показал, что выбор алгоритма терапии определяется видом расстройства и степенью тяжестью тревоги — при легкой форме возможно применение только психотерапии, для пациентов с длительным анамнезом и острым формами заболевания необходимо выбирать фармакотерапию после консультации специалиста — психиатра или психоневролога. Базовым методом лечения неврозов является психофармакологический, а именно комбинация фармакотерапии (чаще всего седативных и ноотропных средств, транквилизаторов, антидепрессантов, витаминов; в ряде случаев нейролептиков, — см. ниже) с различными видами психотерапии, аутогенной тренировки, физиотерапии.
Алгоритм фармацевтической опеки при стрессе
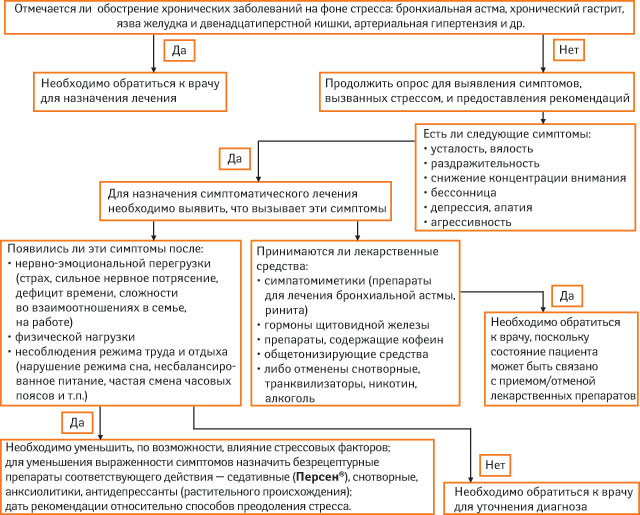
Современная концепция формирования тревоги подразумевает наличие нарушений баланса некоторых медиаторов нервной системы — серотонина, норадреналина и гамма-аминомасляной кислоты (ГАМК). Соответственно существует широкий выбор противотревожных препаратов, которые влияют не только на психические, но и на соматические симптомы тревоги. Эти препараты оказывают свой противотревожный эффект путем воздействия на указанные нейромедиаторные системы. Среди них бромиды, гомеопатические средства, транквилизаторы и антидепрессанты, препараты растительного происхождения.
Транквилизаторы, или анксиолитики, оказывают более выраженное действие на ЦНС, чем растительные препараты и бромиды. Они уменьшают внутреннее напряжение, устраняют ощущение беспокойства, тревоги, страха. Уменьшая эмоциональное напряжение, способствуют наступлению сна. Для купирования выраженных тревожных расстройств широко используют производные бензодиазепина (диазепам, нитразепам, тазепам и др.), которые являются наиболее ГАМК-ергическими в группе анксиолитиков. Трициклические антидепрессанты и селективные ингибиторы обратного захвата серотонина оказывают влияние на норадренергические и серотонинергические системы. Однако прием препаратов всех указанных групп сопровождается выраженными побочными явлениями, такими как дневная сонливость, заторможенность мыслительных процессов, формирование лекарственной зависимости, угнетение общего состояния. Эти побочные эффекты в некоторых ситуациях нивелируют ожидаемый от приема препаратов позитивный клинический эффект, что требует прекращения курса лечения. Поэтому такие активные лекарственные препараты стараются рекомендовать пациентам с клинически очерченными признаками тревожных расстройств. В связи с тем, что при приеме данных препаратов возможно привыкание, развитие психической зависимости, они назначаются врачом и отпускаются строго по рецептам, подлежащим предметно-количественному учету.
В качестве средств альтернативной эффективной терапии при мягких и нерезко выраженных симптомах тревожных расстройствах и эмоциональных нарушениях рассматриваются препараты растительного происхождения, которые вызывают менее выраженные побочные эффекты. Многие лица с указанными проявлениями отдают предпочтение именно растительным препаратам, что может быть вполне оправданно. Существует мнение, что комплекс активных веществ растений, сформировавшийся в живой клетке, имеет большее сродство к человеческому организму, чем изолированное химически чистое действующее вещество, легче ассимилируется и вызывает меньше побочных эффектов.
С другой стороны, определенная сложность в применении фитопрепаратов заключается в том, что в каждом из растений содержится целый ряд биологически активных веществ, обладающих разносторонней активностью. В связи с этим достаточно большое значение приобретают правильный выбор и применение как отдельных лекарственных растений, так и специальных лекарственных сборов, содержащих в ряде случаев до 15–20 лекарственных растений. Особенно важен строгий учет возможных побочных эффектов, которые могут вызывать растительные препараты так же часто, как и синтетические вещества.
У пациентов с кратковременным субсиндромальным или соматизированным тревожным расстройством традиционно применяют растительные успокаивающие сборы или препараты на их основе. К препаратам растительного происхождения, обладающим седативными свойствами и применяемым для лечения и профилактики последствий стресса, можно отнести валериану, пустырник, боярышник, мяту, мелиссу, пион, пассифлору, хмель, вереск, душицу.
Наиболее проверенной как историческим опытом, так и клинико-экспериментальными исследованиями, является комбинация валерианы и мяты или мелиссы. Поэтому среди фитопрепаратов, используемых для лечения тревожных расстройств и эмоциональных нарушений, широкое распространение получил комбинированный препарат Персен® — старожил группы N05C M50 на украинском фармацевтическом рынке. Его баталии в своей рыночной нише можно с интересом проследить на фоне инвестиций в его рекламу на ТВ, где он фигурировал в числе лидеров еще добрый десяток лет назад (см. «Еженедельник АПТЕКА» № 42 (363) от 28.10.2002 г.).
Персен® содержит экстракт валерианы (50 мг), экстракт мяты перечной (25 мг) и экстракт мелиссы (25 мг). Наряду с таблетированной формой препарат выпускается в капсулах (Персен® форте), содержащих 125 мг экстракта валерианы. Все активные вещества препарата усиливают и дополняют действие друг друга.
Валериана лекарственная (Valeriana officinalis L.). Препараты на ее основе (настои, настойки, экстракты, а также микстуры в комбинации с другими комплексными средствами) уменьшают возбудимость ЦНС, вследствие чего их широко используют в качестве седативных средств. Корневища и корни валерианы содержат 0,5–2% эфирного масла, состоящего из сложного эфира борнеола и изовалериановой кислоты, камфена, пинена и других терпенов борнеола. Кроме того, в корнях валерианы содержатся свободная валериановая кислота, алкалоиды валерин и хатинин, летучие основания, дубильные вещества, органические кислоты и сахара. Результаты клинических и экспериментальных исследований подтверждают, что механизм действия валерианы заключается в способности стимулировать бензодиазепиновые и А1-аденозиновые рецепторы, а также потенцировать ГАМК-ергическую систему преимущественно за счет ингибирования обратного захвата ГАМК. Выявлен также парциальный агонизм к серотониновым 5-НТ5a-рецепторам. Валериану используют в качестве нейропротективного, анксиолитического, седативного средства, поскольку комплекс содержащихся в ней действующих веществ уменьшает возбудимость ЦНС и обладает спазмолитическими свойствами, способствует уменьшению рефлекторной возбудимости, усилению тормозных процессов в нейронах корковых и подкорковых структур ЦНС. В Германии по результатам проведенного анализа более 300 исследований валериана была включена в число 10 фитопрепаратов, использование которых достаточно обоснованно. Настой корня валерианы — традиционное средство в лечении инсомнии у детей грудного, раннего, дошкольного и школьного возраста.
Мята перечная (Mentha piperita L.) содержит эфирное масло, состоящее из ментола и эфиров изовалериановой и уксусной кислот, медь, марганец и другие микроэлементы, а также каротин, бетаин, флавоноиды, гесперидин, дубильные и прочие вещества. Спектр показаний к применению мяты перечной связан со спазмолитическим и успокаивающим эффектами, а также обезболивающим и коронарорасширяющим действием. Последнее обусловлено ментолом, который рефлекторно расширяет сосуды сердца и головного мозга. Доказано, что эфирное масло мяты перечной оказывает общее тонизирующее и антидепрессивное действие.
Мелисса лекарственная, или мята лимонная (Melissa оfficinalis), известна благодаря своим тонизирующим свойствам и способности повышать чувствительность. Авиценна применял мелиссу лекарственную как противотревожное и снотворное средство. Основные действующие вещества мелиссы лекарственной представлены компонентами эфирного масла (0,06–1%); цитралью, цитронеллалью, мирценом, гераниолом, линалоолом, нералью, кариофилленом, терпеноидами, глюкозидами эвгенола, бензиловым спиртом, фенолкарбоновыми кислотами, тиамином (витамин B1), рибофлавином (витамин B2), аскорбиновой кислотой (витамин С) и комплексом микроэлементов, включающим калий, и др. Фармакологические эффекты мелиссы сходны с таковыми мяты перечной: седативный, спазмолитический, а также противосудорожный и выраженный антигипоксический, антиоксидантный, иммуностимулирующий эффект.
Экспериментально доказано, что использующаяся в Персене комбинация фитосредств успешнее купирует симптомы лабораторно-индуцированного стресса, чем каждое средство в отдельности, и в равной степени подавляет как психические, так и соматические (вегетативные) симптомы тревоги. Отсутствие в составе Персена этанола и веществ, являющихся продуктами химического синтеза, определяет основные преимущества препарата при его применении у широкого круга пациентов как детского, так и старшего возраста. Кроме того, он практически не влияет на метаболизм других веществ (несмотря на то что экстракт валерианы метаболизируется системой цитохрома Р450), поэтому Персен® может включаться в комбинированную политерапию у пациентов с хроническими заболеваниями. Одним из преимуществ Персена перед другими фитопрепаратами является отсутствие влияния на структуру сна и дневной седации. Это позволяет широко применять Персен® у лиц, ведущих активный образ жизни, в том числе выполняющих оперативную работу, управляющих транспортными средствами. Безопасность Персена делает его препаратом выбора в купировании субсиндромальной тревоги у подростков и лиц пожилого возраста.
Персен® показан при повышенной ситуационной тревоге, высокой личностной тревожности при ожидании и в текущих стрессовых ситуациях, для лечения хронических тревожных расстройств субсиндромального уровня, отдельных тревожных симптомов (в том числе маскированных вегетативной дисфункцией), для купирования вторичных симптомов тревоги и бессонницы у соматических больных в амбулаторных и стационарных условиях, при астении, противопоказаниях к назначению бензодиазепинов, а также при отмене бензодиазепинов. Некоторые авторы рекомендуют применение Персена в комплексной терапии (наряду с антидепрессантами, антипсихотиками, нормотимиками, ноотропами) маскированных (соматизированных) депрессий и хронических тревожных расстройств. Эффективность Персена при указанных состояниях проверена как в клинической практике, так и в многочисленных клинико-экспериментальных работах.
Таким образом, Персен® является препаратом выбора для коррекции тревожных расстройств и эмоциональных нарушений, субсиндромальной тревоги. Кроме того, препарат можно назначать здоровым людям в качестве профилактического средства.
В заключение обратимся к официальным алгоритмам фармацевтической опеки при стрессе (протокол 1.9) и бессоннице (протокол 1.17), — утвержденным приказом МЗ Украины от 16.05.2011 г. № 284. Цель протоколов — информационное обеспечение отпуска провизором готовых лекарственных средств безрецептурной формы отпуска при обращении пациента без рецепта. Следует отметить, что в разработке данного нормативного акта и утвержденных им протоколов принял деятельное участие коллектив ученых нашего университета в следующем составе: ректор НФаУ, член-корреспондент НАН Украины, профессор В.П. Черных, профессоры И.А. Зупанец, Н.В. Бездетко, доцент В.В. Прописнова.
Протокол деятельности провизора (фармацевта). Выяснение и оценка потребностей пациента при обращении за помощью:
- у кого возникла проблема (сам пациент, член семьи, знакомый — взрослый, ребенок);
- сколько времени длится недомогание;
- какие меры приняты до обращения в аптеку;
- какие лекарства уже приняты для облегчения состояния.
Перечень безрецептурных лекарственных средств для симптоматического лечения стресса, утвержденный приказом МЗ Украины от 16.05.2011 г. № 284:
1. Аминокислоты (глицин)
2. Транквилизаторы (мебикар)
3. Антидепрессанты растительного происхождения (гиперицин)
4. Гомеопатические лекарственные средства
5. Снотворные и седативные средства растительного происхождения:
- валериана;
- пустырник;
- ментол + красавка + ландыш + валериана;
- ментол + красавка + ландыш + валериана + натрия бромид;
- гвайфенезин + валериана лекарственная + мелисса лекарственная + зверобой + боярышник + пассифлора + хмель + бузина черная;
- валериана + мелисса + мята перечная (Персен®);
- валериана + боярышник + зверобой + мята перечная + шишки хмеля + пиридоксина гидрохлорид + никотинамид;
- пассифлора.
Отметим также, что строгое выполнение протокола провизоров в условиях современной украинской аптеки — задача сложная, особенно с учетом очереди в торговом зале и такой щепетильной тематики, как предмет настоящей лекции, — весьма интимная для каждого человека сфера его психоэмоциональных переживаний. Но, как бы там ни было де-факто, — существующие требования де-юре практикующие специалисты должны и обязаны знать и выполнять.
Информация для медицинских и фармацевтических специалистов
ПЕРСЕН® (PERSEN®). Р.с. № UA/9536/01/01 от 05.03.2010 до 05.03.2015 г. Код АТС: N05C M50**. Состав и форма выпуска: табл. п/о, № 40, 1 таблетка содержит нативного экстракта корней валерианы 35 мг, нативного экстракта листьев мелиссы 17,5 мг, нативного экстракта листьев мяты перечной 17,5 мг. Показания: неврозы, сопровождающиеся нервным возбуждением, беспокойством, снижением концентрации внимания, расстройствами сна. Побочные эффекты. Препарат в целом переносится хорошо, но возможно возникновение побочных реакций. Для получения подробной информации см. инструкцию для медицинского применения.
Список использованной литературы
1. Компендиум — лекарственные препараты (справочник). / Под ред. акад. НАМН Украины, проф. В.Н. Коваленко, проф. А.П. Викторова — К., 2011.
2. Фармацевтична енциклопедія / Голова ред. ради та автор передмови чл.-кор. НАН України, проф. В.П. Черних. — 2-ге вид., переробл. і доповн. — К., 2010.
3. Фармацевтическая опека: курс лекций для провизоров и семейных врачей (учебное пособие). / Под ред. чл.-кор. НАН Украины В.П. Черных, проф. И.А. Зупанца — Х., 2006.
4. Наказ МОЗ України від 16.05.2011 р. № 284 «Про затвердження протоколів провізора (фармацевта)».
5. Лікарські рослини: Енциклопедичний довідник / Відп. ред. А.М. Гродзінський. — К., 1992.
6. Носов А.М. Лекарственные растения. — М., 2004;
7. Смик Г.К. Кориснi та рiдкiснi рослини України: Словник-довiдник народних назв. — К., 1991.
8. Энциклопедический словарь лекарственных растений и продуктов животного происхождения / Под ред. Г.П. Яковлева, К.Ф. Блиновой. — СПб, 2002.
9. Растительные ресурсы СССР: Цветковые растения, их химический состав, использование. — Л., 1990.
10. Светличная Е.И., Толок И.А. Этимологический словарь латинских ботанических названий лекарственных растений. — Х., 2003.
11. Либус О.К., Работягов В.Д., Кутько С.П. и др. Эфиромасличные и пряно-ароматические растения. Фито- и ароматерапия. — Херсон, 2004.
12. Шретер А.И., Муравьева Д.А., Пакалн Д.А. и др. Лекарственная флора Кавказа. — М., 1979.13. Корнієвська В.Г., Лесик І.П. Ефірна олія валеріани лікарської // Фармац. журн. — 2000. — № 3.
14. Фурса Н.С., Зотов А.А., Дмитрук С.Е. Валериана в фитотерапии. — Томск, 1998;
15. Фурса Н.С., Корниевский Ю.И., Мазур И.А. Валериана — корень жизни. — Запорожье, 1996.
16. Коркина М.В., Лакосина Н.Д., Личко А.Е. и др. Психиатрия. — М., 2002.
17. Морозов Г.В., Шумский Н.Г. Введение в клиническую психиатрию (пропедевтика в психиатрии). — Нижний Новгород, 1998.
18. Махринский Т.В. Рынок рекламы ЛС продолжает расти — «Еженедельник АПТЕКА» № 42 (363) от 28.10.2002 г.
19. WHO guidelines on good agricultural and collection practices (GACP) for medicinal plants. World Health Organization, Geneva, 2003 — Настанова ВООЗ з належної практики вирощування та збору лікарських рослин. / Український переклад за ред. проф. С.В. Сура — «Щотижневик АПТЕКА» — К., 2011.
20. Who monographs on selected medicinal plants. — Wold Health Organization — Geneva, 1999.
21. WHO Traditional Medicines Strategy: 2002–2005. — Geneva, World Health Organization, 2002 (документ WHO/EDM/TRM/2002.1).
22. Good Manufacturing Practices for pharmaceutical products: main principles. Опубліковано в: WHO Expert Committee on Specifications for Pharmaceutical Preparations. Thirty-seventh report. — Geneva, World Health Organization, 2003, Annex 4 (WHO Technical Report Series, No. 908).
23. Good manufacturing practices: supplementary guidelines for manufacture of herbal medicinal products. In: WHO Expert Committee on Specifications for Pharmaceutical Preparations. Thirty-fourth report. — Geneva, World Health Organization, 1996, Annex 8 (WHO Technical Report Series, No. 863) (Також опубліковано в: Quality Assurance of Pharmaceuticals: A compendium of guidelines and related materials, Vol. 2: Good manufacturing practices and inspection. — Geneva, World Health Organization, 1999.).
24. Quality control methods for medicinal plant materials. — Geneva, World Health Organization, 1998.
25. Guide to good storage practices for pharmaceuticals. (Опубліковано в: WHO Expert Committee on Specifications for Pharmaceutical Preparations. Thirty-seventh report. — Geneva, World Health Organization, 2003, Annex 9 (WHO Technical Report Series, No. 908)).
26. Mimica-Dukic N., Bozin B., Sokovic M. et al. Antimicrobial and Antioxidant Activities of Melissa officinalis L. (Lamiaceae) Essential Oil // J. Agric. Food. Chem. — 2004. — 52(9).
27. Patora J., Klimek B. Flavonoids from lemon balm (Melissa officinalis L., Lamiaceae) // Acta Pol. Pharm. — 2002. — Mar.-Apr.; 59(2).
Фитотерапия стресса и его последствий
Коментарі