|
В поездке, начавшейся в Брюсселе знакомством с различными институциями Евросоюза и завершившейся посещением научно-исследовательского центра компании «Pfizer» в Сэндвиче (Великобритания), приняли участие журналисты как из Западной (Португалии, Австрии), так и Восточной Европы (Болгарии, Словении), а также Турции и даже Саудовской Аравии (см. «Еженедельник АПТЕКА» № 24 (545) от 19 июня 2006 г.). Не удивительно, что в количественном отношении представители «новообращенных» стран — членов ЕС и государств-кандидатов значительно преобладали. Но, думается, большая информационная насыщенность мероприятия наряду с хорошими возможностями для отдыха, обеспеченными организаторами, оказались полезными для всех.
 Йохан Хьертквист (Johan Hjertqvist), основатель и президент «Инициативной группы по потребительскому здоровью» («Health Consumer Powerhouse»), рассказал о деятельности этой независимой аналитической организации, являющейся одним из ведущих провайдеров информации о здравоохранении для пациентов. Инициативная группа, объединяющая несколько более мелких организаций, сегодня имеет подразделения в Стокгольме, Брюсселе, начинает работать в Канаде. Ее продукты — различные отчеты, рейтинги, индексы, аналитические статьи в печатных и интернет-изданиях. Термином, имеющим более широкое значение, чем «пациент», обозначающим всех, кто когда бы то ни было получал или будет получать медицинскую помощь, является «потребитель» («consumer»), отметил Й. Хьертквист. Свою миссию возглавляемая им организация видит в донесении до всех этих людей информации о свободном перемещении благ в Евросоюзе, о пользе и рисках, связанных с этим явлением. «Мы верим в силу потребителя, — подчеркнул Й. Хьертквист. — Реализация его знаний, возможностей и стремлений — основная наша задача». Основополагающим моментом в этой работе является сравнение различных систем здравоохранения, поиск их сильных и слабых сторон, а также изучение подходов к оказанию медицинской помощи, ее качества и результатов. Потребитель должен иметь возможность на основании имеющейся информации выбирать, где, как и у кого лечиться. Для этого ему нужно становиться более влиятельным и ответственным, что в большей степени проявляется при финансировании здравоохранения из разных источников, как в США. В Европе сложилась странная ситуация с оказанием медицинской помощи: потребитель в очень небольшой степени может реализовать свое право выбора, тогда как при покупке мобильного телефона или продуктов питания ему предлагают массу вариантов с разными сравнительными характеристиками. Повышение прозрачности функционирования системы здравоохранения, повышение значимости роли потребителя в ее развитии — та стратегия, в реализации которой сегодня нуждаются все развитые страны, убежден Й. Хьертквист.
Йохан Хьертквист (Johan Hjertqvist), основатель и президент «Инициативной группы по потребительскому здоровью» («Health Consumer Powerhouse»), рассказал о деятельности этой независимой аналитической организации, являющейся одним из ведущих провайдеров информации о здравоохранении для пациентов. Инициативная группа, объединяющая несколько более мелких организаций, сегодня имеет подразделения в Стокгольме, Брюсселе, начинает работать в Канаде. Ее продукты — различные отчеты, рейтинги, индексы, аналитические статьи в печатных и интернет-изданиях. Термином, имеющим более широкое значение, чем «пациент», обозначающим всех, кто когда бы то ни было получал или будет получать медицинскую помощь, является «потребитель» («consumer»), отметил Й. Хьертквист. Свою миссию возглавляемая им организация видит в донесении до всех этих людей информации о свободном перемещении благ в Евросоюзе, о пользе и рисках, связанных с этим явлением. «Мы верим в силу потребителя, — подчеркнул Й. Хьертквист. — Реализация его знаний, возможностей и стремлений — основная наша задача». Основополагающим моментом в этой работе является сравнение различных систем здравоохранения, поиск их сильных и слабых сторон, а также изучение подходов к оказанию медицинской помощи, ее качества и результатов. Потребитель должен иметь возможность на основании имеющейся информации выбирать, где, как и у кого лечиться. Для этого ему нужно становиться более влиятельным и ответственным, что в большей степени проявляется при финансировании здравоохранения из разных источников, как в США. В Европе сложилась странная ситуация с оказанием медицинской помощи: потребитель в очень небольшой степени может реализовать свое право выбора, тогда как при покупке мобильного телефона или продуктов питания ему предлагают массу вариантов с разными сравнительными характеристиками. Повышение прозрачности функционирования системы здравоохранения, повышение значимости роли потребителя в ее развитии — та стратегия, в реализации которой сегодня нуждаются все развитые страны, убежден Й. Хьертквист.
 До Второй мировой войны, отметила Кайса Вилхельмссон, директор «Health Consumer Powerhouse» по странам Европы, люди в основном прибегали к медицинской помощи, попадая в трудноразрешимые ситуации со здоровьем, то есть чувствуя себя жертвами каких-то неблагоприятных событий. В послевоенные годы услугами здравоохранения стали пользоваться, стремясь сохранить свое благополучие, почувствовав себя пациентами. К 2020 г. люди будут болеть гораздо меньше, а средствами повседневного спроса для здоровья (consumer health care) будут пользоваться регулярно, так же как сейчас употребляют пищевые продукты. Странам Евросоюза принадлежит важная роль в развитии такого отношения к здравоохранению, подчеркнула К. Вилхельмссон.
До Второй мировой войны, отметила Кайса Вилхельмссон, директор «Health Consumer Powerhouse» по странам Европы, люди в основном прибегали к медицинской помощи, попадая в трудноразрешимые ситуации со здоровьем, то есть чувствуя себя жертвами каких-то неблагоприятных событий. В послевоенные годы услугами здравоохранения стали пользоваться, стремясь сохранить свое благополучие, почувствовав себя пациентами. К 2020 г. люди будут болеть гораздо меньше, а средствами повседневного спроса для здоровья (consumer health care) будут пользоваться регулярно, так же как сейчас употребляют пищевые продукты. Странам Евросоюза принадлежит важная роль в развитии такого отношения к здравоохранению, подчеркнула К. Вилхельмссон.
В Европе довольно активно принимают меры по защите прав пациентов: обеспечению доступа к информации, получению медицинской помощи за пределами своей страны, предупреждению обращения фальсифицированных лекарственных средств. Совсем недавно, 16 мая 2006 г., Европейский суд (European Court of Justice) постановил, что Национальная служба здравоохранения (National Health Service) (Великобритания) не должна отказывать пациентам в возмещении стоимости медицинской помощи, полученной за границей, если отсрочка ее предоставления не допустима с медицинской точки зрения. Это решение Европейского суда является очередным среди аналогичных, согласно которым граждане Великобритании, Нидерландов, Испании, Люксембурга и других стран — членов ЕС имеют право лечиться за рубежом, и получать при этом возмещение его стоимости в соответствующих органах своей страны.
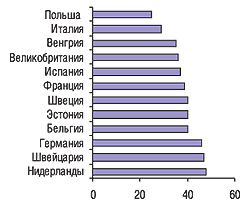
С целью провести сравнительную оценку того, насколько полно реализуются права пациентов, «Health Consumer Powerhouse» в 2005 г. представила рейтинг 12 стран — членов ЕС, в котором нашли отражение характеристики функционирования систем здравоохранения, важные для пациента (рис. 1). Его результаты побуждают к принятию срочных мер, потому что в условиях двух из трех национальных систем пациент не имеет возможности:
- в течение 3 нед. начать лечение онкологического заболевания;
- получать адекватную медикаментозную терапию, поскольку органы власти систематически задерживают включение новых лекарственных средств в систему возмещения стоимости;
- быть уверенным в направлении к специалисту в случае необходимости; узнать альтернативное мнение;
- иметь доступ к собственной медицинской документации.
|
Деятельность «Health Consumer Powerhouse», отметила К. Вилхельмссон, способствует повышению прозрачности деятельности систем здравоохранения разных стран. Сегодня уже ясно, сказала она, что Европейская комиссия учитывает подобные рейтинги в своей работе, стимулируя принятие решений Европейским парламентом. Примечательно, что термин «потребители услуг здравоохранения» («health consumers»), малоиспользуемый пару лет тому назад, сегодня прижился и даже упоминается в 7-й Рамочной исследовательской программе (7th Research Framework Programme) Европейской комиссии. Рождение отрасли нового качества — не только относительно фармации, но и здравоохранения в целом — вот великая смена парадигм нашего времени, подчеркнула К. Вилхельмссон.
«Великая смена парадигм в здравоохранении — построение крупнейшей отрасли обслуживания в обществе» — так называется отчет «Health Consumer Powerhouse», изданный в ноябре 2005 г.* Эта работа интересна тем, что в ней довольно четко очерчена концепция, предпосылки которой были изложены в ходе семинара. Самое главное — отчет предлагает решение центральной проблемы постиндустриального общества: противоречия между необходимостью обеспечить достаточный уровень прибыльности для собственников капитала (конкурентоспособность с точки зрения привлечения инвестиций) с одной стороны, и высокий уровень социальных гарантий — с другой.
Во-первых, общество испытывает растущую потребность в медицинской помощи в силу постарения населения. В некоторых регионах Европы люди старше 65 лет составляют более четверти населения. С представителями этой части европейской популяции мы знакомы по гостиницам, аэропортам и прочим местам скопления туристов. Действительно, они много путешествуют, ведут активный образ жизни, в том числе, занимаясь горными лыжами, гольфом, велосипедными или пешими прогулками. В отличие от них, их деды проводили отрезок жизни между выходом на пенсию и смертью, посиживая на лавочке или у камина.
Много ли пользы приносит обществу современное здравоохранение? Да, очень, подчеркивается в отчете. За последние 20 лет в оказании медицинской помощи произошли потрясающие изменения. Вот только некоторые из них:
- совершенствование анестезиологического обеспечения хирургических вмешательств, сделавшее их более безопасными у пациентов пожилого и старческого возраста;
- новые методы выхаживания экстремально недоношенных детей позволяют им выжить и в дальнейшем вести нормальную жизнь;
- трансплантация костного мозга и эффективные (но дорогие) лекарственные средства во многих случаях обеспечивают достижение полной ремиссии у детей с острым лейкозом;
- развитие трансплантологии позволяет продлевать жизнь при многих заболеваниях, ранее считавшихся неизлечимыми;
- достижения фармакологии обеспечивают возможность успешной профилактики и терапии при сердечно-сосудистых, воспалительных, неврологических, психиатрических и других заболеваниях.
Лечебно-диагностические подходы, которые только находятся в разработке, сулят вообще невиданные возможности. Например:
- выращивание in vitro органов трансгенных свиней — неистощимого запаса «запасных частей» для восстановительно-реконструктивной хирургии;
- вакцинация против сахарного диабета, наркомании, курения и т.д.;
- изменение/восстановление функций клеток организма;
- персонализированная терапия;
- протеомика.
Одной из основных проблем на пути к свободному пользованию людей этими благами является финансовая. Хорошо известно, как растут расходы на здравоохранение развитых стран и какие меры принимаются для их сдерживания. Несмотря на различия в применении препаратов между группами населения разного возраста, демографический фактор играет небольшую роль в повышении расходов на здравоохранение. Так, указывается в отчете, их доля в государственном бюджете Швеции за последние 25 лет удвоилась с 8 до 16%. За год, с 1998 по 1999 г., государственные затраты на приобретение лекарственных средств увеличились на 12%, а постарением населения обусловлено только 0,3% этого изменения! Если этот демографический фактор является причиной только 0,3% роста, то откуда взялись остальные 11,7%? «Apoteket AB», шведская национальная аптечная корпорация, выделяет три причины повышения затрат на лекарственные средства:
- рост цен (инфляция);
- увеличение объемов закупок вследствие увеличения количества препаратов на одного пациента одного возраста с одним и тем же заболеванием;
- развитие медицины и фармации (появление новых препаратов). Этот фактор является причиной половины 12% увеличения.
Вместе с тем появление более дорогих препаратов является оправданным, исходя из интересов пациента. В отчете приводится любопытный факт — если бы в 2005 г. в здравоохранении осуществляли только вмешательства, применявшиеся в 1985 г., но с использованием современных технологий, то расходы снизились бы на 30–40%! Объяснением этого является то, что разработанные за последние 20 лет лечебно-диагностические подходы обеспечивают огромную экономию средств. Вот несколько примеров таких нововведений:
- дневные стационары во многих случаях заменили дорогое стационарное лечение;
- различные методы малоинвазивных хирургических вмешательств позволили снизить количество осложнений и уменьшить время пребывания на больничной койке;
- чрескожная транслюминальная коронарная ангиопластика заменила аортокоронарное шунтирование;
- современные схемы лечения язвенной болезни более эффективны и безопасны, чем оперативные вмешательства;
- возможность избегать длительного стационарного лечения больных с психическими заболеваниями благодаря современным лекарственным средствам;
- ранние вмешательства при инфаркте миокарда и инсульте снизили общую стоимость лечения и улучшили качество жизни.
Между тем, подчеркивается в отчете, и об этом шла речь в ходе семинара, деятельность системы здравоохранения продолжают оценивать по «вложениям», а не по «отдаче». Одним из примеров этого является статистический сборник за 2005 г. «Eurostat», где деятельность по оказанию медицинской помощи характеризуют в основном по количеству койко-мест, то есть по затраченным ресурсам. На деле же снижение этого показателя нередко означает сокращение сроков госпитализации вследствие улучшения оказания медицинской помощи. «Редкий владелец автомобиля готов платить автомеханику, исходя из количества дней, которые машина находилась в ремонте!» При этом с продуктивностью у европейского здравоохранения все в порядке. По оценкам, приведенным в отчете, продуктивность здравоохранения к 2020 г. увеличится на 200% за счет повышения производительности труда (персонал выполняет те же операции в течение меньшего периода времени), более рационального использования оборудования (например, увеличения количества диагностических процедур, приходящихся на один аппарат), а также более качественного оказания медицинской помощи (уменьшение потребности в повторных курсах лечения, диагностики и т.п.).
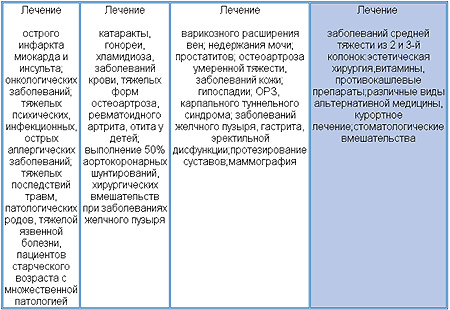
В условиях централизованного финансирования здравоохранения (из одного источника, как при обязательном медицинском страховании) возможности развития методов, подходов и направлений в медицине, которые не финансируются государством, очень ограничены. В таких случаях не охваченными медицинской помощью часто остаются менее тяжелые проявления тех же заболеваний, лечение которых покрывается средствами государственного бюджета. На рис. 2 приведены примеры вмешательств, стоимость которых возмещается (слева) и не возмещается (справа) национальной системой здравоохранения в Швеции. С улучшением благосостояния нации и развитием медицины граница постепенно смещается вправо.
Сейчас в Лондоне, Париже или Барселоне большинство людей не представляют, сколько стоят препараты. Но у них нет и возможности выбора где, как и когда лечиться. Иная ситуация в США, где здравоохранение куда более ориентировано на потребности пациента и, как отмечено в отчете, является крупной отраслью сферы услуг. В США на здравоохранение тратят 14% валового национального продукта, в Швеции — 8,5%, Великобритании — 7,5%. Но у американской модели существует оборотная сторона: около 15% населения, а это около 50 млн людей, не охвачены в адекватной степени медицинской помощью. По мнению составителей отчета, в странах — членах ЕС потенциал роста здравоохранения как отрасли не реализуется, поскольку его рассматривают как обременительную ношу для общества, а не сферу услуг, функционирование которой может приносить прибыль. Авторы отчета подчеркивают, что они не призывают копировать американскую модель здравоохранения, а надеются, что свободные рыночные отношения в этой сфере можно будет реализовать, не лишившись при этом всеобщего охвата высококачественными медицинскими услугами. Станут ли европейцы раскошеливаться на собственное здоровье? В отчете отмечается, что структура расходов среднего жителя Европы, хотя и редко, но становилась объектом революционных изменений. Теперь в Швеции и Финляндии, например, тратят в среднем 300 евро в год на мобильные телефоны и услуги мобильной связи (это 25% государственных расходов на здравоохранение на одного гражданина), хотя еще 10 лет тому назад подобной статьи расходов не существовало вовсе. Эти и ряд других аргументов представителей «Health Consumer Powerhouse» довольно убедительно, на наш взгляд, доказывают, что здравоохранение из «общественной обузы» может превратиться в самую прибыльную часть сферы обслуживания на Земле.
|
Продолжение — в следующих номерах
Дарья Полякова, фото предоставлены компанией «Pfizer»

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим