
 Мы продолжаем цикл публикаций, посвященный современным трендам аптечного рынка в глобальном масштабе. В предыдущих публикациях мы рассмотрели инфраструктуру аптечного рынка, а также системы вознаграждения розничных аптек. В данной статье читатели «Еженедельника АПТЕКА» могут ознакомиться с функционированием госпитальных аптек. При подготовке публикаций использованы данные исследований Международной фармацевтической федерации (International Pharmaceutical Federation — FIP), которые редакции любезно предоставил член FIP — ОО «Всеукраинская фармацевтическая палата».
Мы продолжаем цикл публикаций, посвященный современным трендам аптечного рынка в глобальном масштабе. В предыдущих публикациях мы рассмотрели инфраструктуру аптечного рынка, а также системы вознаграждения розничных аптек. В данной статье читатели «Еженедельника АПТЕКА» могут ознакомиться с функционированием госпитальных аптек. При подготовке публикаций использованы данные исследований Международной фармацевтической федерации (International Pharmaceutical Federation — FIP), которые редакции любезно предоставил член FIP — ОО «Всеукраинская фармацевтическая палата».Зачастую госпитальная аптека рассматривается как учреждение здравоохранения, в котором закупаются, готовятся, хранятся, комбинируются и отпускаются лекарственные средства для пациентов, получающих лечение в госпитальном учреждении. В некоторых случаях госпитальные аптеки могут также предоставлять услуги пациентам, не находящимся на стационарном лечении.
В разрезе исследованных стран количество госпиталей и, соответственно, госпитальных аптек, существенно варьирует. Например, в Японии самое большое количество госпитальных учреждений — 6,7 на 100 тыс. населения, а Австрии и Финляндии — 5,7 и 5,5 соответственно. В ряде стран, преимущественно с низким уровнем ВВП, на 100 тыс. населения приходится менее 1 госпиталя (Нигерия, Зимбабве и др.).
Необходимо обратить внимание, что на такой показатель, как количество госпитальных аптек на 100 тыс. населения, влияет развитие первичного звена здравоохранения. В системах здравоохранения с развитым первичным звеном оказания медицинской помощи большая доля пациентов проходят лечение в амбулаторном режиме, поэтому количество госпиталей и, соответственно, госпитальных аптек может быть относительно небольшим.
В большинстве исследованных стран при каждом госпитале функционирует госпитальная аптека. Таких стран, по данным исследования, — 60% (рис. 1).
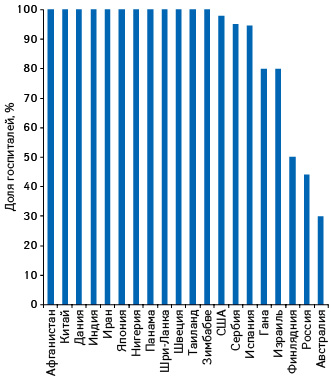
В России и Финляндии в менее чем половине больниц функционируют госпитальные аптеки. В Австралии это связано с особенностями инфраструктуры системы здравоохранения. На зеленом континенте плотность населенности неравномерна, поэтому в стране функционирует большое количество относительно маленьких больниц. Открывать при каждой маленькой больнице госпитальную аптеку — нецелесообразно по экономическим причинам. По этой причине такие госпитали заключают специальные договоры с розничными аптеками, которые выполняют функции госпитальных.
В 27% стран госпитальные аптеки представляют собой отдельное предприятие, функционирование которого строго привязано к одной больнице. В 8% исследованных стран одна госпитальная аптека сотрудничает с несколькими госпиталями. В 42% стран существуют обе схемы.
В 54% стран поставки продукции в госпитальные аптеки осуществляются оптовыми поставщиками и производителями. Только в 2 странах (Швейцария и Португалия) поставки в госпитальные аптеки осуществляются только производителями. В 38% стран в цепочке могут присутствовать дополнительные игроки (помимо производителя и оптового поставщика).
Вознаграждение госпитальных аптек
Рассматривая этот вопрос, необходимо помнить, что во многих странах существуют системы возмещения (реимбурсации) стоимости лекарственных средств. Поэтому вопрос вознаграждения (по сути — финансирования) госпитальных аптек, которые реализовывают преимущественно реимбурсируемые препараты, является актуальным.
Для начала остановимся на финансировании самих госпиталей. По данным исследования, в большинстве стран госпитали финансируются за счет комбинации: оплаты в расчете на душу населения, оплаты за услуги и принципа диагностически связанных групп (Diagnosis Related Groups — DRG) (рис. 2).
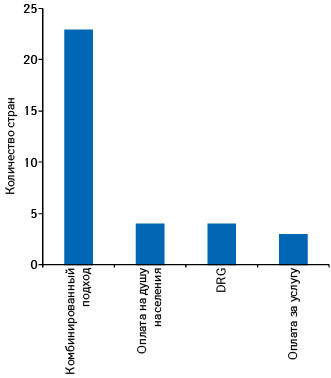
В зависимости от того, каким образом госпиталь управляет финансами (распределение расходов и прибыли), финансируются госпитальные аптеки. В большинстве стран используется модель, основанная на стоимости продукта (услуг здравоохранения и лекарственных средств). В ряде стран (11%) госпитальные аптеки финансируются комбинированным путем: используется модель, основанная на стоимости продукта и системе платы за услуги (fee-for-service). В Танзании, Непале и Израиле госпитальные аптеки получают финансирование только за счет платежей, основанных на системе платы за услуги.
Интересный подход используется во Франции. Существует перечень (регулярно обновляемый) из особых реимбурсируемых препаратов (инновационные, высокостоимостные), за отпуск которых госпитальная аптека получает отдельную плату. Другими словами, во Франции функционирует система финансирования, основанная на DRG, однако некоторые препараты в нее не включены — их стоимость вместе с оплатой их отпуска из аптеки возмещается в рамках особой схемы.
Что в большинстве случаев подразумевается под моделью, основанной на стоимости продукта? Зачастую такой подход означает, что госпитальные аптеки получают прибыль в виде некого процента бюджета госпиталя, при котором они функционируют. Это характерно для большинства исследованных стран (80%). В некоторых странах внедрены особые подходы.
Рассмотрим пример США. Специфика системы финансирования базируется на том, что в стране есть несколько так называемых третьих плательщиков (страховых фондов) — федеральные плательщики (Medicare и Medicaid) и частные страховые компании. В связи с этим разработана (и функционирует) модель, позволяющая привести работу к единому знаменателю. Финансирование госпиталей осуществляется на основании модели DRG.
DRG — система ценообразования в здравоохранении, основанная на оценке стоимости лечения диагностически связанных групп (клинико-статистических групп). Для каждой группы (DRG) рассчитывается ее стоимость. Госпиталь получает фиксированную сумму за оказание медицинских услуг в рамках каждой DRG-группы.
Система разработана для того, чтобы стимулировать госпитали эффективно расходовать средства. Так, если госпиталь тратит на лечение 1 пациента больше средств, чем положено в соответствии с диагнозом (DRG-группой), то больница теряет свой доход.
Если же в больнице удается потратить меньше денег на 1 пациента, она повышает свой доход. Несомненно, при такой системе существуют риски. Например, выписывание пациента из больницы до его окончательного выздоровления может сократить расходы, но негативно отразиться на его здоровье. Для минимизации таких рисков в системе здравоохранения существует еще одно звено — аудиторы, которые на основании жалоб и обращений пациентов могут проводить проверки в госпиталях и принимать меры наказания.
Госпитальные аптеки в такой системе также работают на основании фиксированной оплаты, поскольку стоимость работы аптек (в том числе и фармацевтических услуг) заложена в стоимость DRG. В такой системе госпитальным аптекам отведена важная роль в сборе данных для оценки стоимости DRG-групп.
Финансирование госпиталей и госпитальных аптек в развитых странах рассматривается сквозь призму поощрения экономии средств.
Довольно интересная система функционирует во Франции. В каждом регионе страны, помимо общегосударственного уровня, существуют группы обеспечения страхованием (Purchasing groups), которые позволяют госпиталям, а, следовательно, и системе социальной безопасности (Social Security system), экономить средства. Эти группы выполняют 2 функции — проводят обучающие мероприятия в госпиталях (на тему экономии средств) и содействуют проведению переговоров между госпиталями и производителями лекарственных средств (для инновационных высокостоимостных препаратов разработана другая схема). По данным исследования, по результатам переговоров производители могут поставлять в госпитали препараты со скидкой до 50%.
Один из мощных механизмов, стимулирующих больницы достигать определенных результатов деятельности (целей), используется системой социальной безопасности и связан с реимбурсацией высокостоимостных инновационных препаратов. Такие цели утверждаются региональным агентством здравоохранения (Regional Health Agency) один раз в установленный период (варьирует от 3 до 5 лет) в рамках договора об ответственном применении лекарственных средств и медицинских изделий.
Этот договор охватывает широкий спектр вопросов, начиная с компьютеризации документооборота, оценки правильности составления рецепта (осуществляется фармацевтом), развития системы обеспечения качества и заканчивая отпуском препаратов в аптеках. Ежегодно каждая больница отправляет отчет в региональное агентство здравоохранения, которое следит за тем, как она продвигается в направлении реализации поставленных целей.
Если установленные договором цели не реализуются, уровень реимбурсации высокостоимостных инновационных препаратов может снизиться до 70%. В результате либо больница будет возмещать стоимость этих средств за счет своего бюджета, либо это будет делать пациент (в случае, если он не предпочтет проходить лечение в больнице, где он может получить необходимые препараты бесплатно).
На доход госпитальной аптеки могут влиять клинические исследования, проводимые в больнице, при которой она функционирует. В частности, на базе госпитальных аптек могут храниться исследуемые препараты, провизоры могут участвовать в распределении терапевтических доз, растворении препаратов, нанесении маркировок, ослеплении, рандомизации и многое другое.
Следующий аспект, который следует рассмотреть, — вознаграждение (оплата) за обслуживание амбулаторных пациентов.
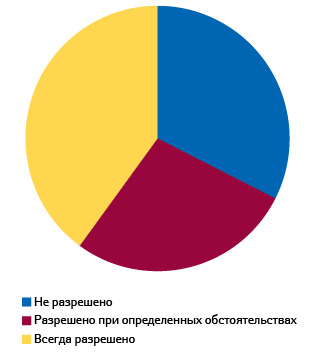
Как показывает исследование, в большинстве стран госпитальные аптеки могут оказывать услуги амбулаторным пациентам (рис. 3). В странах, где госпитальные аптеки могут обслуживать амбулаторных пациентов при определенных обстоятельствах, подразумеваются либо специфические препараты (утвержденные компетентным органом), либо первый отпуск лекарственного средства (хронические больные или паллиативное лечение).
Например, во Франции перечень лекарственных средств, которые могут отпускаться амбулаторным больным в госпитальной аптеке, утверждается Национальным агентством здравоохранения и связан с вопросами безопасности применения. Перечень пересматривается и обновляется на регулярной основе. В настоящее время в этот перечень включены факторы коагуляции, иммуноглобулины, антиретровирусные препараты, лекарственные средства для применения в онкологии, специфические антибиотики и антимикотики.
Эти лекарственные средства можно приобрести только в госпитальной аптеке — они не реализуются в розничных аптеках. Однако и здесь есть исключения — некоторые препараты (лекарственные средства против гепатита В и С) доступны как в госпитальных, так и в розничных аптеках. В таблице представлены типы подходов к вознаграждению госпитальных аптек при обслуживании амбулаторных пациентов.
| Таблица | Тип вознаграждения госпитальной аптеки за обслуживание амбулаторного пациента |
| Вознаграждение за обслуживание амбулаторных пациентов такое же как и при: | Система вознаграждения одинакова для всех | |
| обслуживании стационарных пациентов | обслуживании в розничной аптеке | |
| Финляндия | Австралия | Китай |
| Гана | Канада | Танзания |
| Македония | Венгрия | Уганда |
| Нигерия | Индия | |
| Португалия | Иран | |
| Сингапур | Ирландия | |
| Испания | Парагвай | |
| Шри-Ланка | ЮАР | |
| Таиланд | ||
| Турция | ||
| Уругвай | ||
В большинстве стран используется одна схема вознаграждения — как за обслуживание стационарных, так и амбулаторных больных.
По данным исследования, во многих странах доход госпитальной аптеки за обслуживание амбулаторных пациентов основан на стоимости продукта. Примечательно, что только в двух странах (Панама и Танзания) этот доход базируется исключительно на наценке на препарат (марже). В ряде стран в отпускную цену препарата (для пациента или плательщика — третьей стороны) вложен добавленный сбор (за отпуск препарата). В некоторых странах используется комбинация из наценки (маржи) и добавленного сбора.
В подавляющем большинстве примеров модели вознаграждения (финансирования) госпитальных аптек не стимулируют фармацевтов предоставлять дополнительные услуги пациентам. Исключение составляют лишь две страны — Израиль и Китай.
Послесловие
Госпитальные аптеки в первую очередь рассматриваются как учреждения здравоохранения, в которых осуществляется отпуск лекарственных средств для пациентов, получающих стационарное лечение. В ряде стран госпитальные аптеки имеют возможность реализовывать препараты амбулаторным пациентам. В таком случае принцип получения дохода госпитальной аптеки может отличаться (по сравнению с обслуживанием стационарных больных) — к стоимости лекарственных средств могут быть добавлены наценка (маржа) или дополнительный сбор.
В большинстве случаев госпитальная аптека занимается отпуском реимбурсируемых препаратов и поэтому финансируется из общего бюджета госпитального учреждения.
В дальнейших публикациях мы продолжим рассматривать тенденции глобального аптечного рынка.
В ближайшее время мы представим исследование по теме надлежащей аптечной практики (Good Pharmacy Practice).
по материалам исследований FIP,
предоставленных ОО «Всеукраинская
фармацевтическая палата»

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим