Любой, кто еще не в курсе, немедленно заинтересуется, из-за чего весь этот шум? Оказывается, «примером таких угроз является информация, которая подвергает сомнению роль холестерина в патогенезе атеросклероза, …распространенная недавно в СМИ…».
Чтобы не блуждать вместе с читателем по дебрям опубликованных исследований (а недобросовестные спекулятивные публикации обсуждать нет смысла), перейдем сразу к кумулятивному практическому источнику — новому Многоотраслевому руководству по управлению холестеринемией (Multisociety Guideline on the Management of Blood Cholesterol) Американского колледжа кардиологии (American College of Cardiology — ACС) и Американского общества кардиологов (American Heart Association — AHA) (Scott M. et al., 2018). На первый взгляд, РТК действительно есть о чем беспокоиться: флагман и правда не то чтобы корректирует курс, но дает новые вводные наставления, призывая быть менее категоричными и больше думать.
Итак, готовившееся 18 мес и опубликованное в конце ноября 2018 г. новое 121-страничное руководство включает 72 рекомендации, в том числе 29 — со степенью доказательности класса I.
Стратификация рисков, персонализированный подход и «образ жизни для здорового сердца»
Следует сразу предостеречь читателя от поспешных выводов: в руководстве не идет речь о том, что липидоснижающая терапия не является важной частью профилактики, но предписывается более индивидуализированный подход. «Могут меняться методы лечения отдельных пациентов, — отметил Ричард Ковеч (Richard Kovacs), вице-президент АСА. — Это происходит по мере того, как мы приближаемся к эпохе, когда уход персонализирован». То есть нет команды сверху, чтобы снижать холестеринемию поголовно всем до заданного уровня, хотя, конечно, «высокий уровень холестерина часто предотвратим и в высшей степени поддается лечению».
В руководстве 2018 г., существенно пересмотренном по сравнению с таковым 5-летней давности, подчеркивают, что повышенный уровень холестерина «в любом возрасте» существенно повышает риск развития сердечно-сосудистых заболеваний, и рекомендуют раннюю оценку риска (онлайн-инструмент, см. tools.acc.org) даже среди детей и молодых взрослых. Однако, как выразился Айвор Бенджамин (Ivor Benjamin), президент АНА, хотя нет целевых, для общей популяции, идеальных (значений) холестерина липопротеидов низкой плотности (ЛПНП), руководящие принципы указывают, в принципе, что более низкий уровень — лучше» (O’Riordan M., 2018). В первом приближении можно считать, что снижение уровня холестерина ЛПНП на 1% дает 1% снижение риска клинического атеросклеротического сердечно-сосудистого заболевания (АССЗ) в большей или меньшей степени, в зависимости от исходного уровня гиперлипидемии.
В такой свободной трактовке, конечно, можно усмотреть мотив экономии на первичной профилактике, а можно — освобождение от догм и излишнего упования на механистические подходы. Во всяком случае Нейл Стоун (Neil Stone), вице-президент редакционного комитета ACC/AHA, отметил, что в заботе о пациентах произошел качественный сдвиг с того момента, когда считалось достаточным просто знать уровень своего холестерина. «Сейчас мы персонализируем (ваш) риск, — подчеркнул он. — Это эволюция, приносящая большие перемены», основанная на стратификации риска и внедрении принципов «образа жизни для здорового сердца» (heart–healthy lifestyle).
Установлен порог начала интенсивной терапии
Во вторичной профилактике рекомендацией класса I считается снижение уровня холестерина ЛПНП на 50% и более при помощи высокоинтенсивной терапии статинами у всех пациентов ≤75-летнего возраста с АССЗ** (таблица).
Таблица. Принципы липидоснижающей терапии разной интенсивности при помощи ингибиторов ГМГ-КоА-редуктазы (статинов) (Grundy S.M. et al., 2018)
| Высокоинтенсивная | Умеренной интенсивности | Низкоинтенсивная | |
| Величина снижения холестерина ЛПНП | ≥50% | 30–49% | <30% |
| Статины | Аторвастатин — 40–80 мг Розувастатин — 20–40 мг |
Аторвастатин — 10 (20) мг Розувастатин — (5) 10 мг Симвастатин — 20–40 мг |
Симвастатин — 10 мг |
| — | Правастатин — 40 (80 мг) Ловастатин — 40 (80 мг) |
Правастатин — 10–20 мг Ловастатин — 20 мг Флувастатин — 20–40 мг |
Пациентам с АССЗ и очень высоким риском*** при уровне холестерина ЛПНП ≥70 мг/дл (более 1,8 ммоль/л), — рекомендуют к максимально переносимой дозе статина добавлять эзетимиб (класс IIa) (рисунок). Если холестерин ЛПНП остается ≥70 мг/дл, к терапии подключают ингибитор PCSK9, например, алирокумаб или эволокумаб (класс IIa), хотя в руководстве утверждается, что долговременная безопасность этих препаратов неизвестна.
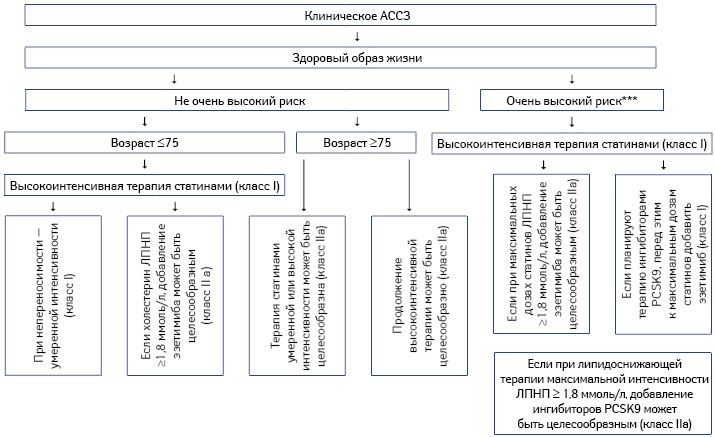
«Настоящими руководящими принципами устанавливают порог, начиная с которого используют терапию нестатинами при наличии высокого риска, — отметил Н. Стоун. — Другими словами, наиболее интенсивная липидоснижающая терапия зарезервирована для пациентов с наибольшим риском. Это очень важная концепция». Хотя, конечно, в ее формировании не обошлось без анализа стоимости/эффективности, который пока свидетельствует о недостаточной экономической пользе этих препаратов.
Когда нет альтернативы высокоинтенсивной терапии?
У пациентов с первичной гиперхолестеринемией при уровне холестерина ЛПНП ≥190 мг/дл (≥4,9 ммоль/л) необходимо начинать высокоинтенсивную терапию статинами без определения 10-летнего риска АССЗ (класс I). Если не удается добиться уменьшения <100 мг/дл (2,6 ммоль/л), добавляют эзетимиб (класс IIa). В случае, когда не помогает и это, и у пациента с первичной гиперхолестеринемией уровень холестерина ЛПНП ≥100 мг/дл (2,6 ммоль/л) добавляют ингибитор PCSK9.
У пациентов с сахарным диабетом (СД) в возрасте 40–75 лет также рекомендуют начинать терапию статинами умеренной интенсивности без оценки 10-летнего риска АССЗ (класс I) и высокой интенсивности — возрасте 50–75 лет и при наличии множественных факторов риска (класс IIa).
Эксперты отмечают прогресс в понимании рисков и подчеркивают, что не всегда задачи по вторичной профилактике одинаковы. Например, пациент с ишемической болезнью сердца (ИБС) со стабильным в течение ряда лет состоянием точно отличается от диабетика со множественными сердечно-сосудистыми событиями в личном и семейном анамнезе.
Кардиолог Амит Хера (Amit Khera) из Далласа привел такой пример. «Если у пациента, который 20 лет живет с ИБС, уровень холестерина ЛППН составляет 72 мг/дл (1,9 ммоль/л), то вряд ли я стану сильно беспокоиться. А вот если у другого — с рецидивирующими сердечно-сосудистыми событиями, многими метаболическими проблемами, отягощенным семейным анамнезом уровень холестерина ЛППН тоже 72 мг/дл, — у него не будет все ОК. Это — не аналогичные случаи».
Лечение, начиная с порогового значения, а не заканчивая им
Один из членов редколлегии руководства признался, что пришлось «долго и тяжело» работать, прежде чем было установлено пороговое значение холестерина ЛПНП, начиная с которого пациент нуждается в подключении к терапии статинами дополнительно эзетимиба и ингибиторов PCSK9. Их используют, если с помощью статинов не удалось снизить уровень холестерина ЛПНП на 50% и больше или достичь уровня 70 мг/дл (1,8 ммоль/л). Последнему, видимо, придают большее значение, поскольку значительную клиническую пользу в MPROVE–IT и исследованиях ингибиторов PCSK9 продемонстрировали как раз при достижении показателей ниже этого порогового уровня. Напротив, отмечает тот же эксперт, «нет отправной точки, чтобы утверждать, будто при уровне холестерина ЛПНП 51 мг/дл и его снижении, к примеру, до 28 мг/дл, можно ожидать лучших результатов».
Акцент на агрессивной липидоснижающей терапии у пациентов с уровнем холестерина ЛПНП ≥70 мг/дл (более 1,8 ммоль/л) позитивно воспринимается и другими кардиологами. В новом руководстве также отошли от критикуемой в прошлом концепции «назначил статин и уходи». Так, теперь приверженность к изменениям в образе жизни и эффекты липидоснижающей терапии следует оценить через 4–12 нед после начала лечения и затем делать это регулярно, каждые 3–12 мес (класс I).
Когда все-таки начинать первичную профилактику?
Этот вопрос надо обсудить с пациентом. Хотя, наверное, кто-то предпочел бы, чтобы было сказано определенно и четко: начинать тогда-то. Но коль речь идет о первичной профилактике, подобных установок нет. Как и в предшествующем руководстве, все «за» и «против» рекомендуют обсуждать с пациентом, принимая во внимание крупные факторы риска — курение, уровень артериального давления, холестеринемию, 10-летний риск АССЗ, рассмотреть изменение образа жизни, потенциал межлекарственных взаимодействий, экономические соображения. В эту модель принятия решений должны быть встроены также предпочтения и ожидания пациента.
Взрослые в возрасте 40–75 лет без СД с уровнем холестерина ЛПНП ≥70 мг/дл (более 1,8 ммоль/л) и 10-летним риском АССЗ 7,5% или более при обсуждении вариантов лечения могут отдавать предпочтение терапии статинами умеренной интенсивности (класс I). Целью при этом является снижение уровня холестерина ЛПНП на 30% или более, а если 10-летний риск АССЗ превышает 20% — на 50% или более.
Если риск АССЗ оценивается как средний или пограничный, Н. Стоун считает, что решить трудный вопрос о начале терапии, «ослабить галстук», по его образному выражению, может помочь скрининг относительно кальциноза коронарных артерий (coronary artery calcification — САС).
Настоящее руководство наконец-то открыло дорогу этому диагностическому тесту для решения вопроса о первичной профилактике (класс IIa). При наличии среднего риска (7,5–19,9%) и нулевом показателе САС лечение статинами может быть отложено, если только пациент не курит, у него нет СД или отягощенного семейного анамнеза (класс IIa). Напротив, повышенное значение этого показателя (от 1 до 100) смещает баланс в пользу начала терапии статинами (класс IIa).
Отмечено, что клинические исследования продемонстрировали клиническую пользу первичной профилактики статинами у пациентов со средним риском АССЗ. В то же время некоторые обсервационные исследования, в том числе MESA, BioImage и др., свидетельствуют, что нулевые значения по шкале САС сигнализируют о таком низком 10-летнем риске АССЗ, что при этом можно эффективно избежать терапии статинами.
Тут, естественно, тоже требуется определенное клиническое мастерство: если вы проверили САС через 5 лет и выявили быстрое повышение его значения, или изменилась клиническая ситуация, появились новые факторы риска, статины назначать нужно. Потому-то все рекомендации относительно скрининга САС имеют невысокий уровень доказательности: к ним нужно критически отнестись с клинической точки зрения.
Отклоняя обвинения в том, что скрининг САС оставит многих пациентов без липидоснижающей терапии, авторы руководства отвергают его обязательный характер для всех пациентов с умеренным или пограничным риском. Этот метод следует применять только при возникновении нерешительности в неопределенной клинической ситуации.
В то же время они настаивают на постепенной смене статуса определения САС с необязательного скринингового метода на инструмент для принятия решений. Нельзя в его применении ограничиваться только теми, кто может его себе позволить, следует распространять его на тех, кто в нем нуждается, — отмечают они, имея в виду принятие решений о возмещении.
С другой стороны, эксперты предостерегают от принятия очередной панацеи — теста САС. Уже приходилось сталкиваться, отмечают они, с рекламой этого метода как подарка пожилым маме и папе на день рождения. Нельзя этого делать! Пациенты принимают решение о пожизненной фармакотерапии. Оцените риски, взвесьте все и, если потребуется, проверьте САС. Никаких общих стандартных решений, подход должен быть индивидуальным, — подчеркивают эксперты.
по материалам www.acc.org; www.cardiovascularbusiness.com;
www.tctmd.com; healthmetrics.heart.org

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим