 Тільки уявіть: принаймні третину робочого часу∗, виділеного на одного хворого, лікар первинки витрачає на звітування до Національної служби здоров’я України (НСЗУ) про епізод медичної допомоги. За браком часу у медиків немає можливості вести суто медичну документацію (що потрібна не тільки «для прокурора», а насамперед — для попередження медичних помилок і дублювання лабораторних і інструментальних досліджень). У результаті від лікаря вторинної ланки хворий повертається із кодом замість клінічного діагнозу, а медики дедалі більше відчувають себе автоматами, бо логіка системи не передбачає проникнення в суть клінічної проблеми: тільки найпростіші рефлекторні відповіді: нервуєтеся — візьміть заспокійливе, турбують вени — венотонік, болить спина — запишіться на масаж і т.д. Між тим, сама Міжнародна класифікація первинної медичної допомоги (International Classification for Primary Care — ІСРС) — не така примітивна, як окремі ії втілення у практику. Є в ній і глибина, і змістовність…
Тільки уявіть: принаймні третину робочого часу∗, виділеного на одного хворого, лікар первинки витрачає на звітування до Національної служби здоров’я України (НСЗУ) про епізод медичної допомоги. За браком часу у медиків немає можливості вести суто медичну документацію (що потрібна не тільки «для прокурора», а насамперед — для попередження медичних помилок і дублювання лабораторних і інструментальних досліджень). У результаті від лікаря вторинної ланки хворий повертається із кодом замість клінічного діагнозу, а медики дедалі більше відчувають себе автоматами, бо логіка системи не передбачає проникнення в суть клінічної проблеми: тільки найпростіші рефлекторні відповіді: нервуєтеся — візьміть заспокійливе, турбують вени — венотонік, болить спина — запишіться на масаж і т.д. Між тим, сама Міжнародна класифікація первинної медичної допомоги (International Classification for Primary Care — ІСРС) — не така примітивна, як окремі ії втілення у практику. Є в ній і глибина, і змістовність…Які спостереження виникли при спілкуванні з кількома лікарями й медсестрами, які працюють у сімейній медицині та педіатрії? По-перше, використання ICPC почалося і триває в рамках впровадження цифрових технологій. Можливість скорочення рутинної паперової роботи сприймається медиками з великим ентузіазмом. Поява в цій ситуації програмних продуктів, що дозволяють лікарям швидше й простіше справлятися з документуванням, є закономірним і необхідним явищем. Але! Вимоги до використання ICPC при звітуванні до НСЗУ чомусь призводить до майже суцільної підміни документування кодуванням — дуже нерівноцінна заміна, чи не так?
Дозволимо собі нагадати 3 основних призначення медичної документації (Maibaum T. et al., 2011):
- як нагадування лікареві;
- для спілкування з колегами;
- як правовий захист медиків.
Крім цього, виходячи на рівень узагальнень, документація потребує класифікації та кодифікації, щоб служити цілям планування, обліку й контролю:
- обґрунтування щодо платників;
- допомога у розподілі страхових коштів;
- управління якістю;
- науковий аналіз.
З цілком зрозумілих причин медики не хочуть відкрито ділитися подібними проблемами, але з особистих бесід стало відомо наступне: цифрове середовище, не маючи поки всіх необхідних для цього можливостей і забираючи багато часу, прагне повністю витіснити звичайний документообіг. Що залишається за бортом? Та дуже багато. Аж до того, що в деяких підприємствах первинної ланки весь документальний слід візиту пацієнта зводиться до звітування в НСЗУ! Доходить до повного абсурду: терапевт направляє пацієнта до лікаря-фахівця з головним болем, щоб розібратися в його причинах, залишаючи для цього в системі напрямок встановленого зразка, з кодом діагнозу за ICPС (N01). Очевидно, виконавши свою частину роботи, невролог залишає в системі запис про візит, у якій немає нічого істотного, крім того ж коду! Час, природно, при цьому економлять, але результат? Чи є необхідність вкотре наводити зарубіжну статистику медичних помилок, одна з провідних причин яких — саме недосконалість документації та комунікацій між медиками?
Проте відсутність зручних сучасних рішень щодо збору і зберігання результатів додаткових досліджень, консультативних висновків і т.ін. дуже турбує медиків. Так, важкі «томи» карт амбулаторного хворого сьогодні неактуальні, а самі пацієнти, які роблять аналізи і проходять консультації «тут і там», час від часу, звісно, не вважають за свій обов’язок збирати й систематизувати відповідні документи.
Виходить, що довгоочікуване впровадження електронних технологій у практичну охорону здоров’я відбувається не шляхом еквівалентного обміну — цифровий компонент замість традиційного, а за характерною схемою, що починається з руйнування дощенту старого порядку. Такому підходу властива дуже серйозна небезпека, добре помітна якраз на прикладі впровадження ICPC: у системи із структурованим підходом до документування нова класифікація додає свій смисловий акцент щодо причини звернення й епізоду допомоги, а також вбудовує звичні діагнози в зручні для аналізу групи. Але якщо кодування — це єдиний документальний слід, то таким чином редукуються цілі пласти інтелектуально-аналітичної роботи медичної служби.
«Сказали користуватися класифікацією ICPC!» — і, маючи бажання направити до лікаря-фахівця дитину з певним клінічним діагнозом, наприклад, синдром дефіциту уваги з гіперактивністю, медики шукають еквівалент за ICPC, що більш-менш підходить, а дійсний клінічний діагноз у направленні не вказують! Важко судити про те, припускали міжнародні розробники такий результат чи ні, але для сформованих, розвинених систем надання допомоги ICPC може ставати просто ще однією точкою фокусування, що не скасовує всю складність панорами, що відкривається, а для таких «штучно збіднених», як наша, — «дуже самотнім півнем» на картині Карлсона.
Дуже шкода, тому що відсутність хижацької системи виставляння рахунків могло б стати нашою перевагою на етапі впровадження. Власне, ICPC і створювали на противагу постійному наростанню обсягу, складності та вартості втручань, які здійснюються на первинній ланці. Якщо хтось хоче оцінити це на власні очі — будь ласка, можна поглянути на Загальну класифікацію медичних актів (Classification Commune des Actes Médicaux — CCAM), необхідну для виставлення рахунків Національному фонду медичного страхування (Caisse Nationale de l’Assurance Maladie — ) Франції. Нею і користуються лікарі первинної та вторинної ланок, у той час як зовсім недавно Аньєс Бузін (Agnès Buzyn) під час перебування на посаді міністра охорони здоров’я закликала: «Мета полягає в тому, щоб споживати менше. Медичну консультацію можна завершити і без рецепта!».
І тут ми підходимо до однієї з двох відправних точок ICPC. Одна з них це, звичайно, — необхідність зменшення кількості рубрик для кодування, а друга — менш очевидна, що позначається як «парадокс первинної медичної допомоги» (Stange K.C., Ferrer R.L., 2009), — набагато складніша для розуміння. Вона повертає цінність первинки як такої, без її уподібнення до більш вузькоспрямованих втручань. Отже, у порівнянні зі спеціалізованою або системами, в яких остання переважає, первинна медична допомога:
1) характеризується явно більш низькою якістю лікувально-діагностичної тактики при тих чи інших захворюваннях;
2) забезпечує при цьому аналогічний функціональний стан здоров’я пацієнтів із хронічними захворюваннями за порівняно низьких витрат;
3) за рівнем здоров’я і задоволеності окремих людей і популяції в цілому дає кращі результати поряд з більшою справедливістю в доступі і більш низькими витратами.
Парадокс викликаний і обмеженістю спеціальних знань, і незвідністю існування людини до функціонування її органів і систем, і особистими мотивами самого пацієнта. Насправді, ситуація, коли людина не хоче або не може, наразі або взагалі, контролювати своє захворювання — не така вже й рідкісна і вимагає хоча б визнання. Від такої правдивої констатації потім можна відштовхуватися у пошуку компромісних рішень. Пацієнт може приходити до лікаря загальної практики просто за направленням, рецептом або довідкою в школу. Тобто ініціатива йде від пацієнта, і це теж краще фіксувати, аніж вважати себе таким собі гуру, який вказує шлях до індивідуального здоров’я.
У сучасних умовах, коли основне фінансове навантаження лягає на пацієнта, теж не можна не визнати, що саме він багато в чому вирішує порядок і ступінь вирішення своїх проблем зі здоров’ям. Більшість лікарів загальної практики так і роблять: прийшов пацієнт з болем у спині, відрижкою, закладеністю вуха або запамороченням, йому і пропонують рішення саме цієї проблеми. Добре, якщо при цьому нагадають про необхідність контролювати цукровий діабет або артеріальну гіпертензію. Тобто ICPC — правильний, чесний підхід до кодування того, що дійсно відображає суть і процеси первинної допомоги. Лікарі так і кажуть: є причини звернень (закладеність вуха, відрижка, запаморочення) — є прості рішення (вушний гігієнічний розчин, омепразол, бетагістин). При цьому для відображення суті первинної допомоги ICPC робить набагато більше, ніж будь-яка інша класифікація: вона фіксує індивідуальний контекст, у якому ця допомога надається: бідність, проблеми з партнером, тривога, всілякі страхи і побоювання.
Так, і ICPC — трохи складніша і глибша організаційно, ніж зазвичай вважають. Звернення до цих її особливостей допомагає розкривати переваги первинної медичної допомоги, що краще відповідає на запити людей з мультиморбідністю, соціальною депривацією, погано визначеними або ще не діагностованими захворюваннями або ситуаціями, в яких важливим є особистий контекст (Mainous A.G., еt al., 2004; McWhinney I.R., 1989; Nutting P.A., Thomas P., 2006). Так, у рамках одного епізоду допомоги можна зафіксувати кілька звернень з різних причин (рисунок). Таким чином краще відображається складність і багатокомпонентність залученості медиків у зв’язку з багатьма контактами за допомогою різних засобів (візит, телефон, месенджер) з приводу різних скарг і ситуацій, що належать до однієї проблеми.
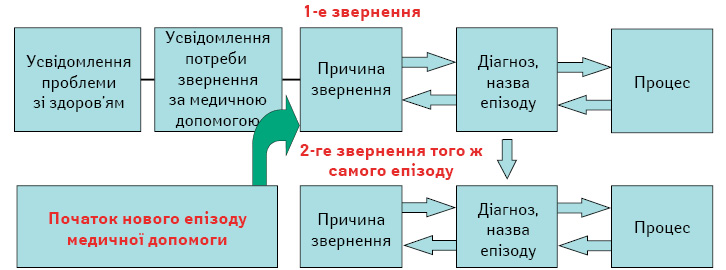
На завершення необхідно навести невичерпний перелік переваг і недоліків ICPC, причому перші носять концептуальний характер, а другі пов’язані з недостатністю досвіду та локальними проблемами (таблиця).
| Плюси | Мінуси |
| № 1: можливість кодування будь-яких причин звернення (ситуацій, суб’єктивних симптомів, соціальних передумов) | № 1: через специфічні місцеві умови актуальність рубрик може залишати бажати кращого |
| № 2: кодування різних причин звернення в рамках одного епізоду медичної допомоги, який може тривати роками | № 2: небезпека «йти на поводі» суб’єктивних, малозначущих спонукань пацієнта |
| № 3: обмежене коло рубрик з високою частотою виявлення | № 3: потрібні тезауруси для адекватного перекладу скарг і діагнозів зі звичних термінів у коди |
| № 4: кодування звернень за адміністративними послугами | № 4: підходи до раціонального використання ще не сформовані |
| № 5: облік очікувань пацієнтів | № 5: не вистачає рубрик для кодування |
| № 6: для кодування епізоду досить позначити стан або проблему | № 6: трансформація проблем і діагнозів у коди вимагає спеціальних тезаурусів |
| № 7: використання не забирає багато часу | № 7: потрібна стандартизація для уніфікованого кодування та переходу між ICD-10 і Міжнародною статистичною класифікацією хвороб і споріднених проблем охорони здоров’я 10-го перегляду (далі — МКХ-10) |
| № 8: цінність для аналізу на різних рівнях | № 8: брак досвіду веде до невикористання всіх можливостей ICPC-2 |
Отже, позитивні моменти.
№ 1: ніяка інша форма кодування не може бути використана для обліку всіх причин звернення, особливо на рівні симптомів, станів і соціальних передумов. Оскільки кодування ICPC також включає спеціальні діагнози в розділі симптомів (зелена зона) у кожному розділі, вони також можуть бути використані для будь-яких проблем, які виникають у пацієнта. Щоб зберегти цю функцію, необхідно підвищувати якість діагностики та оптимізувати її за необхідності.
№ 2: особлива перевага щодо структури ICPC — це можливість кодувати епізоди лікування. Як би довго не тривала хвороба/проблема, епізод буде вважатися відкритим, поки лікування не буде завершено. Перш за все це забезпечує ясність щодо анамнезу, тому що лікар з першого погляду бачить ретроспективну інформацію. Це не тільки полегшує його роботу, але й може сприяти підвищенню якості лікування. Ризики пропуску важливої інформації, діагнозів, результатів аналізів, різних втручань і т. ін. у разі правильного впровадження зведені до мінімуму.
№ 3: усі коди ICPC (близько 300 діагнозів і 100 симптомів) можна представити на 2 сторінках формату А4. Структура і кольорове маркування відповідно до глав і рубрик роблять її зрозумілішою. На думку розробників, подібна лаконічність, що обмежує коло рубрик до найбільш важливих і поширених, забезпечує зручність використання класифікації в повсякденній клінічній практиці.
№ 4: пацієнтам часто потрібні тільки адміністративні послуги.
№ 5: пацієнт має погодитися з кодом, обраним для позначення причини звернення. Так формується уявлення про запити до первинної ланки;
№ 6: клінічний діагноз не включають в обов’язковому порядку в кодування епізоду; багато з них роками можуть розгортатися, будучи позначеними як суб’єктивна проблема, а не патофізіологічний стан.
№ 7: опитування експертів свідчить, що середній час, необхідний для кодування за допомогою ICPC, не набагато більший, ніж у разі використання інших систем. У міру більш ґрунтовного входження ICPC в ужиток, полегшується знаходження навіть порівняно рідко використовуваних кодів.
№ 8: на основі зібраних кодів ICPC можна зробити безліч спостережень, наприклад, оцінити, якими є найбільш поширені причини консультування, як вони змінюються з часом. Крім того, може бути проведено загальнонаціональний аналітичний аналіз.
Слабкі сторони
№ 1: каталог ICPC у його поточній версії недостатньо пристосований для повсякденного клінічного використання; можуть знадобитися дослідження того, щодо яких діагнозів і особливо процедур він має бути розширений.
№ 2: ICPC залишає місце для «ремісництва»: запит-рішення, слабке залучення клінічної думки.
№ 3: звичні лікарям формулювання діагнозів зазвичай відрізняються від таких у ICPC-2; альтернативні діагностичні тексти доводиться зберігати у вигляді тезаурусів.
№ 4: на даний час зберігається велика невизначеність щодо правильного застосування ICPC; немає єдиних правил або інструкцій з кодування; впровадження кодування за ICPC є тривалим і складним процесом. Кожен провайдер повинен знайти власне рішення щодо того, як ICPC-2 може відповідати побажанням замовника. Єдиний гід і рекомендації стосовно того, як це можна реалізувати, полегшили б цю роботу. Ще одна перевага, крім спрощення роботи і економії часу та коштів, полягає в тому, що впровадження цієї класифікації стане ще одним кроком до уніфікації.
№ 5: лікарям в ICPC не вистачає кодів для діагнозів. Кодування — занадто загальне і поверхневе, щоб на його підставі робити далекосяжні висновки. Хоча розширення ICPC не зовсім виправдано з методологічної точки зору.
№ 6: ICPC іноді буває важко поєднати з іншими формами кодування, наприклад, МКХ-10; потрібна стандартизація для уніфікованого кодування та переходу між МКХ-10 і ICPC.
№7: кодування тільки причин звернення і діагнозів обмежує функціональність ICPC; обмін досвідом у спеціально створених робочих групах дозволить знайти підходи до кодування процесів.
№ 8: брак досвіду веде до невикористання всіх можливостей ICPC.
Таким чином, як і будь-який інший інструмент, система кодування потребує чіткого позиціонування — де, для чого і як. Потрібні в наданні первинної допомоги акценти, розставити які допомагає ICPC, не варто недооцінювати, але відвести системі належне їй місце — привласнення специфічних кодів ПІСЛЯ того, як зроблено документування, — все-таки потрібно.
Дар’я Полякова

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим