Вітчизняні медики масово ознайомилися з Міжнародною класифікацією первинної медичної допомоги (ICPC) порівняно недавно — трохи більше 2 років тому, з появою відповідного наказу МОЗ України. При цьому найбільш фундаментальна класифікація — МКХ, широко використовується в країні вже не один десяток років, у тому числі в первинній ланці.
Однак в Європі, зокрема Німеччині, в співтоваристві лікарів загальної практики спочатку виникло гостре неприйняття МКХ, в той час — її 9-ї версії. Так, рішення про правове зобов’язання лікаря первинної ланки при виставленні рахунків за свої послуги використовувати 4-значний код МКХ-9 було прийнято ще в 1993 р. (Kühlein Т. et al., 2011). Після появи МКХ-10 в 1994 р. і перекладу її німецькою мовою була встановлена конкретна дата посилання — 1 січня 1996 р., після якої відшкодування компаніями медичного страхування вартості послуг лікарів первинної ланки за відсутності закодованих діагнозів заборонялося. Однак до кінця 1995 р. в лікарському середовищі сформувалася широка опозиція проти нових правил, і була ініційована «Загальнонаціональна медична ініціатива проти МКХ» (Bundesweite Ärzteinitiative gegen die ICD). «Чому ми повинні працювати безкоштовно для лікарняних кас?», «Здрастуй, 24-годинний робочий день і прощавай, сімейне життя», — цитати з листівок, які тоді розсилала ініціативна група (Meyer R.L., 2005).
«Я проти введення МКХ-10 з наступних причин:
- поява «скляного (прозорого) пацієнта»*;
- великі проблеми з конфіденційністю;
- додаткове навантаження на лікаря і персонал;
- сумнівні переваги МКХ».
Лікарів, які зібрали 30 тис. підписів за скасування нововведення, турбувала необхідність потрійної роботи (діагноз для лікарні за МКХ‑9, для страхової компанії — за МКХ-10 і в звичних клініцистам формулюваннях — для колег), а також те, що медичні проблеми, з якими вони стикаються у своїй роботі з пацієнтами, неможливо точно передати за допомогою рубрик МКХ, адже в первинній ланці вони особливі.
Потім на вищому офіційному рівні було визнано, що запропонований підхід має проблеми із захистом даних, пілотний проєкт в Нижній Саксонії та Саксонії-Ангальт (1997 г.) дозволив більшості лікарів оцінити процедуру кодування за МКХ-10 як суто бюрократичну і таку, що не має клінічної цінності. Незважаючи на те що вона забирала багато часу, третина діагнозів не піддавалася коректному шифруванню. При цьому тестуванню піддавали спеціально розроблену «мінімалізовану» версію, з 3 тис. рубрик та додатковими позначеннями підтверджених, ймовірних і колишніх (в анамнезі) нозологій.
Проміжний етап
Владі доводилося роз’яснювати, що шифрування не забезпечує клінічної користі і служить тільки медичним страховим компаніям для спрощеного адміністрування даних пацієнтів. Виникла необхідність також у розробці заходів із захисту даних, щоб страховим компаніям передавали анонімні профілі здоров’я, за якими не можна було ідентифікувати конкретно застрахованого. Не обійшлося і без Федерального конституційного суду (Bundesverfassungsgericht), який роз’яснив, що нововведення мають високий пріоритет, оскільки їх мета — збереження фінансово-правової стабільності обов’язкового медичного страхування, звідси втручання в свободу медичної професії є пропорційним.
Зобов’язання кодувати за МКХ-10 все ж було введено для лікарів первинної ланки в 2000 р. Німецьким інститутом медичної документації та інформації (Deutschen Institut fur Medizinische Dokumentation und Information) розроблений тезаурус (словник) — «місток» між клінічними діагнозами і кодами МКХ-10. І все ж головна міжнародна медична класифікація не задовольняла повною мірою потреб первинної ланки. ВООЗ, з одного боку, підтримувала експертів у створенні спеціальної системи для лікарів загальної практики, з іншого — ревниво ставилася до ініціатив, які виходять з-під її крила, і що загрожує стати «конкурентами» її головному продукту на терені кодування (Kühlein T. et al., 2018).
Проблеми, пов’язані із застосуванням МКХ-10 в первинній ланці (за Smith B. et al., 2018):
- занадто високий рівень деталізації;
- відсутні коди для причин звернення;
- не вистачає узагальнених кодів.
Створені, щоб доповнити одна одну
Зародившись «під крильцем» у ВООЗ, ICPC перший період свого існування проводила в атмосфері недовіри: чи не зашкодить вона положенню «гегемона» — МКХ? Автори-розробники ICPC, «схопивши за хвіст» оригінальну ідею, відчували це майже фізично: «Темні хмари збиралися над Женевським озером і слідували за нами, коли ми повернулися в приміщення ВООЗ» (Lamberts H., Wood M., 2002). Серендіпіті (англ. Serendipity) — інстинктивна (інтуїтивна) прозорливість, що наздогнала розробників, полягала в тому, що документування причин звернення пацієнтів до лікарів загальної практики неминуче супроводжується спотвореннями, пов’язаними з тим, що медики на свій розсуд інтерпретують потреби пацієнтів, а справжня картина суб’єктивних мотивів залишається недоступною для аналізу.
До цього автори кілька років за завданням ВООЗ працювали над класифікацією причин звернення (Reason for Encounter). Робота велася наприкінці 1970-х — початку 1980-х років, коли багатьом здавалося, що система охорони здоров’я прагнутиме провести кожного пацієнта через глибокий діагностичний пошук, який неодмінно повинен увінчатися успіхом — формулюванням діагнозу, який покриває всі індивідуальні проблеми зі здоров’ям. Підхід, що запанував після довгих дебатів і польових випробувань на рівні ВООЗ, був іншим з етичної й епідеміологічної точок зору: реєстрацію причин звернення і запитів пацієнта треба проводити, користуючись його мовою і поняттями: не потрібно інтерпретувати (код K01 (біль стосується серця), навіть якщо лікарю зрозуміло, що він має м’язово-скелетне походження) або поправляти сказане пацієнтом (прийшов з приводу розладів функції шлунка (D87), навіть якщо з усією очевидністю зрозуміло, що мова йде про холецистит (D98).
Переваги ICPC для первинної ланки (за Smith B. et al., 2018):
- ступінь деталізації низький (кодування зазвичай не помилкове, воно просто узагальнене);
- створена спеціально для первинної ланки;
- є коди для причин звернення, процесів і діагнозів;
- дозволяє вийти на значущі коди МКХ‑10 більш високого рівня через картування (рис. 1).
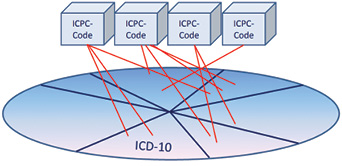
Невдоволення апологетів МКХ зменшенням її ролі було зрозумілим, але, найімовірніше, ще образливішими були звинувачення в «професійній єресі» з боку практикуючих колег: «Я вважаю небажаним з особистої точки зору запитувати пацієнта, чому він прийшов до мене, а потім діагностувати його проблему в формі констатації симптомів, — цитують розробники одного з них. — Я не для того провів більшу частину свого дорослого життя в медицині, щоб умалитися таким чином. Я можу діагностувати будь-який симптом або скаргу моїх пацієнтів в термінах, що маркують ту чи іншу хворобу».
Непростий шлях ICPC в практичну медицину був організований Міжнародною організацією сімейних лікарів (World Organization of Family Doctors — WONCA) з публікацією в 1987 р. видавництвом Оксфордського університету (Lamberts H., Wood M., 1987). У 1-му виданні не було вступного слова ВООЗ, замість нього — «Історична передмова» Керра Уайта (Kerr White), заступника директора Фонду Рокфеллера. Розробники не вважали нову класифікацію самодостатньою, і при всій затребуваності ICPC завжди стояло питання про інтеграцію її з МКХ-10 (Claus C. et al., 2011). Власне, це і було зроблено. Проблеми виникали тільки на рівні реалізації цієї ідеї, що тепер, мабуть, буде значною мірою подолано через створення зв’язків ICPC-3 (розробляється)/МКХ-11 (2019 р.) завдяки вдосконаленню систем пошуку і відображення інформації, а також запозиченню концепції систематизованої медичної номенклатури — Клінічні терміни (SNOMED-CT), що є найбільш повною та детальною системою медичної термінології в світі (Smith B.H. et al., 2019).
Для чого потрібні класифікації та кодування?
Для клінічної допомоги окремим пацієнтам кодування як таке не потрібно. У той же час медичні класифікації необхідні для статистичного опису груп пацієнтів в бюрократичних, організаційних чи наукових цілях. Однак рівень деталізації класифікацій не відповідає вимогам для документування догляду за окремими пацієнтами. Класифікація, як і кодування (генерування даних, що зчитуються машиною) — це неминуче скорочення інформації. Код може бути отриманий з результатів, але результат не може бути точно отриманий з коду (Wood M. et al., 1992). Тільки документація в ширшому сенсі здатна безпосередньо допомогти клінічній роботі. У цьому контексті у неї є три основних призначення (Maibaum T. et al., 2011):
- як нагадування лікареві,
- для спілкування з колегами і
- як правовий захист медиків.
Однак виходячи на рівень узагальнень, документація потребує класифікації та кодифікації, щоб служити цілям планування, обліку і контролю:
- обґрунтування по відношенню до платників,
- допомога в розподілі страхових коштів,
- управління якістю та
- науковий аналіз.
Класифікації повинні бути специфічними для галузі, яка буде описана з їх допомогою, і для мети, якій вони служать. У разі з МКХ-10 ні те, ні інше не відноситься до її застосування в первинній ланці (Maibaum T. et al., 2011). Для ICPC справедливим є перше твердження, а питання з другим індивідуально вирішується в кожній системі. У будь-якому випадку кодування ICPC дає специфічну і мало деталізовану картинку; саме таку мету і ставили перед собою розробники. А з МКХ-10 хоча і можна точково навести фокус, але «схопити суть» не виходить через недостатню специфічність для проблем первинної ланки (рис. 2).

Проблеми переходу
Для того щоб встановити зв’язок між термінологічними одиницями з різних систем, існують тезауруси (технічні словники на основі семантичного аналізу). Для того щоб лікар міг кодувати клінічні діагнози за МКХ, існують тезауруси різними європейськими мовами (рис. 3, стрілочка «1»). Є також офіційні таблиці, що встановлюють зв’язок між кодами ICPС і МКХ-10 (див. рис. 3 стрілочка «2»). При цьому, як правило, одному коду з першої класифікації відповідає кілька з другої. Проте цей другий шлях, оскільки при трансформації втрачається зв’язок зі звичайною клінічної термінологією, є неоптимальним. Найбільш практичними і точними є тезауруси, що дозволяють здійснювати перехід від індивідуального результату консультації одразу до обох класифікацій — і МКХ, і ICPС (див. рис. 3 стрілочки «3»). Можливий не тільки паралельний, але й послідовний перехід: через ICPС — до МКХ. Його зараз намагається реалізувати нідерландська мережа «TransHIS» (www.transhis.nl).
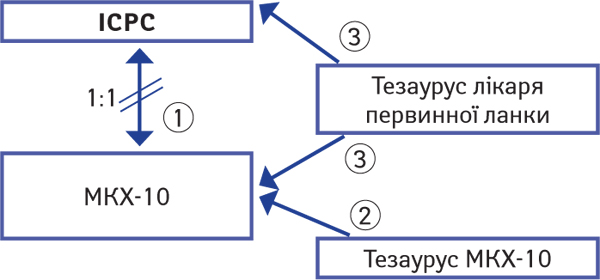
МКХ-11 — багаторівневу цифрову систему, пов’язують з ICPC-3 (ICD-11 Joint Linearization for Mortality and Morbidity Statistics), що знаходиться зараз в процесі розробки. Аналогічна робота ведеться з метою зіставлення МКХ‑11 і SNOMED-CT (Mamou M. et al., 2016). Останній віддають перевагу в Великобританії, де вона замінила місцеву систему «червоних кодів» (Read Codes) 1 квітня 2018 р. (Smith B.H. et al., 2019).
Для чого потрібно кодувати?
Слід розшифрувати один пункт з вищезазначеного — розподіл страхових коштів. Таким чином для врівноваження структури ризиків (Risikostrukturausgleichs — RSA) використовують кодування в Німеччині, де страхові компанії отримують і розподіляють кошти залежно від характеристик популяції, яка обслуговується. Крім того, подібну інформацію використовують у системі договорів про винагороди медиків (Vertragsärztliche Vergütung) і для оцінки якості медичних послуг. З таким підходом зазвичай пов’язана проблема «переписування діагнозів» з метою підвищення оцінок ризиків (Kühlein Т. et al., 2011).
ICD-11 Joint Linearization for Mortality and Morbidity Statistics (www.who.int) — аналітичні продукти, що допомагають розподіляти фінансові кошти залежно від показників захворюваності, — пропонує й Університет Джонса Хопкінса (Johns Hopkins University) (www.hopkinsacg.org/applications).
Вітчизняні перспективи
Використання ICPC-2 для статистичного обліку, інтеграції в програмні рішення, бази даних і т. ін. в нашій країні ще тільки починається. Поява ICPC-3, ймовірно, дасть новий поштовх роботі подібного роду. У будь-якому разі наші медики не розпещені і з готовністю приймають будь-які нововведення. Як і зарубіжні колеги, вони відчувають потребу в допоміжних матеріалах для швидкої конвертації клінічних діагнозів у діагностичні коди і користуються для цього як офіційними, так і авторськими джерелами, а то й зовсім саморобними списками — шпаргалками (Cheat sheet, англ.). Судячи з коментарів, які лунали в особистих бесідах, медики первинної ланки терпляче переживають період «обкатки й шліфування» нових для нас технологій, іноді скаржаться на брак рубрик, особливо для педіатричної практики. Звісно ж, найбільш продуктивно процес адаптації міжнародних класифікацій у первинній ланці відбуватиметься, коли на них ляже реальне навантаження з планування, фінансових розрахунків, контролю якості тощо. Результат буде досягнутий, якщо слідом за автором однієї зі статей можна буде зробити висновок, що класифікації та коди зайняли своє місце в первинній практиці, дозволяючи як узагальнювати, так і, навпаки, повертати на цій підставі найкращі рішення для конкретних клінічних випадків (White K.L., 1985). Зрештою, і облік причин смерті (первісне призначення МКХ) задумували як допомогу в повсякденному вирішенні проблем зі здоров’ям — те, до чого покликана первинна практика.
Список використаної літератури
- 1. Claus C., Chenot J.-F., Popert U. (2011) Diagnosen-Kodierung in der hausärztlichen Praxis — Ergebnisse einer Befragung auf der Practica. Z. Allg. Med. 87: 84–88
- 2. Kühlein Т. et al. (2011) Dokumentation und Kodierung in der Hausarztpraxis — ein Lösungsvorschlag nach Wegfall der neuen Kodierrichtlinien. Deutscher Ärzte-Verlag. ZFA. Z. Allg. Med.; 87 (10): 400–408.
- 3. Kühlein T., Virtanen M., Claus C., Popert U., van Boven K. (2018) Codieren in der Hausarztpraxis –Wird die ICD-11 ein Fortschritt sein? Bundesgesundheitsbl; 61: 828–835.
- 4. Lamberts H., Wood M. (eds) (1987) ICPC. International Classification of Primary Care. Oxford: Oxford University Press.
- 5. Lamberts H., Wood M. (2002) The birth of the International Classification of Primary Care (ICPC). Serendipity at the border of Lac Léman. Family Practice; 19: 433–435.
- 6. Maibaum T., Tauscher M., Gensichen J., Engeser P. (2011) Dokumentation und Kodierung in der Hausarztpraxis — ein Lösungsvorschlag nach Wegfall der neuen Kodierrichtlinien. Deutscher Ärzte-Verlag. ZFA. Z. Allg. Med.; 87 (10): 400–406.
- 7. Mamou M., Rector A., Schulz S. et al. (2016) ICD-11 (JLMMS) and SCT Inter-Operation. Studies in Health Technology and Informatics; 223: 267–272.
- 8. Meyer R.L. (2005) Die ICD-10 und die deutsche Ärzteschaft — eine Komödie, ein Trauerspiel oder ein Lehrstück? Primary Care; 5; Nr. 12–13: 296–302.
- 9. Smith B., Fors E., Korwisi B.et al. (2018) The IASP classification of chronic pain for ICD-11: applicability in primary care. Pain. 160: 83–87. 10.1097/j.pain.0000000000001360.
- 10. Smith B.H., Fors E.A., Korwisi B.et al. (2019) IASP Taskforce for the Classification of Chronic Pain. The IASP classification of chronic pain for ICD-11: applicability in primary care. Pain. Jan.; 160 (1): 83–87.
- 11. White K.L. (1985) Reconstructing the International Classification of Diseases: need for a new paradigm. J. Fam. Pract.; 21: 17–20.
- 12. Wood M., Lamberts H., Meijer J.S., Hofmans-Okkes I.M. (1992) The conversion between ICPC and ICD-10. Requirements for a family of classification systems in the next decade. Fam. Pract.; 9: 340–348.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим