 Фармацевт — специалист здравоохранения, член местной команды первичного звена оказания медицинской помощи, вознаграждение которого все в меньшей степени зависит от продаж и в большей — от объема оказанных услуг. Утопия? Для нас — да, в то время как Великобритания, Швейцария, Канада, Австралия и другие страны внедряют соответствующие схемы. Например, на сегодня восемь из десяти канадских провинций разрешили фармацевтам выписывать рецепты при легких недугах (Nakhla N., Shiamptanis A., 2021). Предпосылка — наличие организованных плательщиков, социально ответственных и заинтересованных в эффективности и результативности системы. Нужно ли нам знакомиться с этим опытом? Скорее всего — да, потому что он находит живой отклик у профессионалов, готовых ТАК работать, но не имеющих ПОКА возможности для этого…
Фармацевт — специалист здравоохранения, член местной команды первичного звена оказания медицинской помощи, вознаграждение которого все в меньшей степени зависит от продаж и в большей — от объема оказанных услуг. Утопия? Для нас — да, в то время как Великобритания, Швейцария, Канада, Австралия и другие страны внедряют соответствующие схемы. Например, на сегодня восемь из десяти канадских провинций разрешили фармацевтам выписывать рецепты при легких недугах (Nakhla N., Shiamptanis A., 2021). Предпосылка — наличие организованных плательщиков, социально ответственных и заинтересованных в эффективности и результативности системы. Нужно ли нам знакомиться с этим опытом? Скорее всего — да, потому что он находит живой отклик у профессионалов, готовых ТАК работать, но не имеющих ПОКА возможности для этого…Нам действительно трудно себе это представить: фармацевты, желающие помочь пациенту, но не могущие отпустить противогрибковый крем или средство экстренной контрацепции… Подобные затруднения описаны как стимулы для инициатив «снизу» по расширению профессиональных компетенций (Nazar H. et al., 2020; Taylor J.G., Joubert R., 2016). С другой стороны, плательщик стоит перед дилеммой: расширять предложение врачебной помощи (привлекать больше врачей) или позволить другим специалистам (медсестрам, фармацевтам, оптометристам, массажистам, парамедикам) расширить свою квалификацию, включив в нее ограниченные обязанности по самостоятельному оказанию медицинской помощи, включая назначение лекарств (Dineen-Griffin S. et al., 2021).
Великобритания и командная работа в «первичке»
В Великобритании фармацевт выступает в качестве участника многопрофильных команд (multidisciplinary team — MDT) специалистов, привлеченных к выполнению определенных функций местными организаторами здравоохранения. Помимо участия в решении специфических вопросов, связанных с фармакотерапией (выбор доз, взаимодействие лекарств, побочные действия и т.п.), он может оказывать помощь при небольших отклонениях в состоянии здоровья. На них, согласно исследованию ассоциации, представляющей интересы производителей безрецептурных препаратов и пищевых добавок (Proprietary Association of Great Britain — PAGB), приходится до 18–37% из 57 млн консультаций врачей общей практики, что обходится Национальной службе здравоохранения (National Health Service — NHS) Англии в 2 млрд фунтов ежегодно (Benzaken T. et al., 2021). Такими же по своей сути являются еще 5% обращений в отделения неотложной помощи, и их тоже потенциально могут обслужить фармацевты (там же). Освободить медиков для решения более сложных и специфических проблем — очевидное и естественное призвание аптек, услуги которых обходятся в 2–6 раз дешевле (Dineen-Griffin S. et al., 2020). На пути этих инициатив стоит только одно фундаментальное этическое правило: назначение лекарств не может быть финансово cвязано с их отпуском. Поэтому полноценное развитие фармацевтической опеки возможно, пожалуй, только в тех системах, где возмещают стоимость препаратов для лечения нетяжелых заболеваний. В Англии, Шотландии, Уэльсе и Северной Ирландии подобные схемы действуют, причем в Англии аптечные работники в наибольшей степени являются полноценными членами первичного звена, так как попасть к ним «на прием» можно не иначе как по направлению (см. ниже). Это действительно очень ново с точки зрения статуса услуги, поскольку переводит ее из одного разряда — участия в самолечении, в другой — профессиональной медицинской помощи.
Согласно официальным данным, предоставленным изданию «The Pharmaceutical Journal» (2021) по его запросу, количество фармацевтов, назначающих лекарства (independent prescriber), в Англии с 2016 г. увеличилось более чем втрое, а назначений — в пять раз. При этом от внимания специализированного издания как-то укрылось, что Англия во внедрении фармопеки перешла от пилотных проектов к закупкам соответствующих услуг на постоянной основе (Wickware C., 2021). Выделено финансирование, дополнительные ресурсы, разработаны стандартные операционные процедуры, программы повышения квалификации и т.д.
Действующая сегодня в Англии Консультационная служба общественных фармацевтов (Community Pharmacist Consultation Service — CPCS) NHS пришла на смену проектам Расширенной службы неотложной медицинской помощи (NHS Urgent Medicine Supply Advanced Service — NUMSAS) и Пилотной цифровой службы по лечению нетяжелых заболеваний (digital minor illness referral service — DMIRS). Так, в декабре 2017 г. на северо-востоке Англии была запущена пилотная цифровая служба по лечению нетяжелых заболеваний (digital minor illness referral service — DMIRS) для проверки целесообразности направления в общественную аптеку пациентов с незначительными заболеваниями через службу NHS 111 (ср. NHS 999 — помощь при угрожающих жизни состояниях). За 3 года работы в тестовом режиме создана новая концепция интегрированной медицинской помощи и ухода, предусматривающая новые маршруты пациентов, требующих неотложной помощи, что отражено в Перспективном плане NHS (NHS Long-Term Plan от 2019 г.). Важнейшие цели, которые он предусматривает:
- более согласованный и скоординированный уход (устранение традиционных барьеров между медицинскими учреждениями, бригадами и потоками финансирования, вместо рассмотрения каждого обращения в службу здравоохранения как отдельный, несвязанный эпизод оказания помощи);
- проактивное управление здоровьем населения с использованием прогностической профилактики (связанной с новыми возможностями индивидуального скрининга и ранней диагностики).
При этом, как отмечено в Перспективном плане, британская служба отличается высокой скоординированностью и эффективностью по сравнению с таковыми в других странах. Так, вероятность ампутации ноги в Германии из-за неконтролируемого сахарного диабета более чем в два раза выше, чем в NHS (OECD, 2017).
Интересно фактическое позиционирование DMIRS в структуре оказания медицинской помощи. Так, при наиболее распространенных состояниях аптеки самостоятельно справились с проблемой, ставшей причиной обращения в службу NHS 111 более чем в 60% случаев, за исключением инфекций (33,7%), в связи с которыми потребовалось посещение врача. При этом только 24,2% таких «самодостаточных» консультаций завершилось отпуском безрецептурных лекарств. Наиболее часто это были антигистаминные препараты (10,7%), неопиоидные анальгетики (12,9%), нестероидные противовоспалительные препараты (13,8%), симпатомиметики, средства от кашля, успокаивающие и муколитики (9,4%). При этом люди, живущие в самых бедных районах Англии, обращались в аптеки за помощью гораздо чаще, чем в богатых. Так, около 25% пациентов, направленных в общественную аптеку, были из 10-го дециля наиболее депривированных областей, соответственно, самыми задействованными были аптеки в бедных районах.
По отзывам пациентов, общественная аптека стала золотой серединой в ситуации, когда состояние требовало некоторого внимания, но не срочной помощи перед потенциально долгожданным приемом у врача. «Я знал, что мне нужен кто-то, чтобы посоветоваться, но понимал, что мой случай неэкстренный, поэтому я остался доволен, что фармацевт смог вмешаться и дать совет в несрочной и неопасной ситуации». Некоторые пациенты считали, что, если бы аптеки имели возможность делать больше, например, выписывать рецепты, предложение было бы гораздо более ценным. «Было бы лучше, если бы фармацевт могла сделать больше. По ее словам, мне были нужны антибиотики, и было бы здорово, если бы она могла прописать их тут же».
В рамочной концепции привлечения амбулаторных услуг (A Framework for the Commissioning of Ambulance Services, v0.7 от 2018 г.) предусмотрено перенаправление обращений пациентов фармацевтам при незначительных недугах. Их определяют как состояния нездоровья, с которыми можно справиться с помощью минимального лечения и/или стратегий самопомощи. Дополнительные критерии включают (Nakhla N., Shiamptanis A., 2021):
- состояние обычно кратковременное;
- лабораторные анализы по большей части не требуются;
- низкий риск маскирования лечением более тяжелых нарушений;
- более серьезные состояния можно надежно дифференцировать с помощью простых приемов;
- требуется только минимальное или краткосрочное наблюдение.
CPCS NHS — дополнительный сервис, доступный для заказа клиническими закупочными группами (Clinical Commissioning Groups — CGGs) после оценки местных потребностей, был запущена 29 октября 2019 г. С 1 ноября 2020 г. направлять пациентов на консультацию через CPCS могут врачи общей практики. CPCS связывает пациентов, у которых есть легкие заболевания или которые нуждаются в срочном получении лекарства, с общественной аптекой. Она принимает направления от врачей общей практики, службы NHS 111 (и NHS 111 онлайн), Интегрированной клинической диспетчерской службы неотложной помощи (Integrated Urgent Care Clinical Assessment Service — IUC CAS) и в некоторых случаях — службы 999. Для предоставления услуги фармацевт должен зарегистрироваться на специальной платформе и обеспечить доступ к базе данных пациентов (NHS Summary Care Record — SCR). С момента запуска CPCS на консультацию к фармацевту после звонка в NHS 111 направляются в среднем 10 500 пациентов в неделю; это больные, которых иначе направили бы к врачу общей практики.
Самая главная особенность данного сервиса — его осуществляют только по направлению через IТ-систему CPCS (от врача общей практики или из экстренных служб, как указано выше) (рис. 1). Пациент по собственной инициативе не может обращаться за консультацией, и в подобных случаях любой запрос больного выходит за рамки этой услуги. В стандартных операционных процедурах, в частности, отмечено, что предоставление услуги следует осуществлять на протяжении всего рабочего времени аптеки, и о ее временной недоступности необходимо сообщать координаторам. Если по какой-то причине направление не было принято аптекой, или пациент не смог в нее дозвониться, начинают расследование случая согласно местным правилам (здесь и далее — по Advanced Service Specification, 2021; NHS Community Pharmacist Consultation Service, 2021).

Соответственно, услугу не следует продвигать непосредственно среди общественности, чтобы она становилась альтернативой только менее подходящему пути лечения, а направление на срочное получение лекарств не использовали в качестве замены обычного повторного выписывания или отпуска.
Срочный отпуск лекарств (Emergency Supply) в экстренных случаях и по просьбе пациента также осуществляют по направлению вышеуказанных служб (рис. 2). Этому может предшествовать (необязательно, согласно местным правилам) беседа с клиницистом. Пациенту, чей запас рецептурных препаратов заканчивается раньше, чем врач общей практики сможет выписать новый рецепт, служба NHS 111 подберет ближайшую аптеку и отправит тут же соответствующее направление. При этом, поскольку обработка звонков ведется не клиницистом, конкретный препарат (-ы) в нем не указывают. Поэтому фармацевту самому предстоит оценить, действительно ли срочным является запрашиваемый отпуск, и не относится ли препарат к контролируемым лекарствам (списки (Schedule) 1–3), на которые распространяется особый порядок выписывания. С пациента при этом взимают обычную плату за рецептурный отпуск (prescription charge). Ему также напоминают о возможностях электронного повторения назначений (Repeat Dispensing — eRD).

Если рецепт на необходимый препарат отсутствует в электронных данных пациента, фармацевт может отпустить рецептурный препарат, руководствуясь законом о лекарствах (существуют в виде положения о срочном отпуске). На них, а также рекомендации клинических закупочных комиссий (Clinical commissioning groups — CCGs) о выписке лекарств фармацевт ориентируется при определении количеств препаратов для отпуска.
После первой телефонной консультации фармацевт должен принять решение, будет ли осуществлен отпуск запрашиваемых лекарств, и, возможно, пригласить пациента на очную консультацию, прежде чем соответствующее решение будет принято.
Отсутствие обращения пациента в аптеку в течение ближайших 30 мин после направления является сигналом для того, чтобы попытаться связаться с ним по своей инициативе. Если же больной обратился в аптеку сам, без направления, ему можно помочь другим способом.
Перенаправление пациента к врачу общей практики аптека выполняет, самостоятельно обратившись в соответствующую службу, не поручая этого пациенту.
Если в аптеке отсутствует препарат, необходимый для срочного отпуска, фармацевту следует найти его в другой аптеке, и тогда обе получат установленную плату за услугу (см. ниже). Данные о консультации должны быть зафиксированы в ІТ-системе CPCS и использованы для начисления ежемесячной платы за услуги.
Заболевание небольшой значимости/остроты — еще один повод для переадресации в аптеку обращения в NHS 111 или IUC CAS (рис. 3). Направление пациента в аптеку по подобному поводу может завершиться: консультированием, отпуском безрецептурных (OTC) лекарств, направлением к врачу общей практики или для получения другой услуги, предусмотренной на местном уровне (см. рис. 3). Если после получения аптекой электронного направления пациент в нее не обратился в течение 12 ч, учреждение должно предпринять необходимые усилия для того, чтобы связаться самостоятельно.
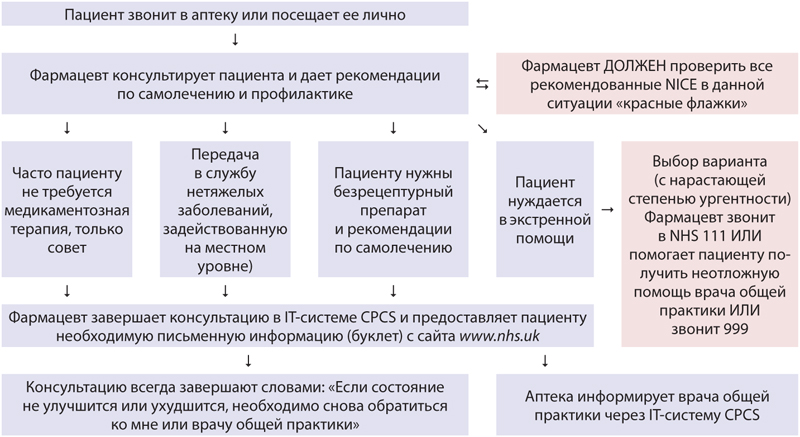
Консультация фармацевта в рамках CPCS обычно проводится очно, но при необходимости, — и дистанционно, если пациент соглашается на это. Возможно сочетание обоих форматов, если, поговорив с больным по телефону, фармацевт решит, что необходима личная встреча. Информацию при этом собирают при помощи IТ-системы CPCS и делают соответствующие записи.
Фармацевт гарантирует, что в рамках консультационного процесса все «красные флажки» из соответствующего перечня, утвержденного Национальным институтом здоровья и качества медицинской помощи Великобритании (National Institute for Health and Clinical Excellence — NICE), будут распознаны или отклонены. Фармацевт также определит любые сопутствующие лекарства или медицинские причины, которые могут повлиять на лечение пациента. Для этого необходим доступ к личным SCR.
Если по результатам консультации пациенту необходимо лекарство, оно может быть предоставлено в рамках службы нетяжелых заболеваний (если таковая задействована на местном уровне), как безрецептурный препарат или путем направления к врачу.
За каждую завершенную консультацию фармацевт получает плату в размере 14 фунтов стерлингов (519 грн.). Данная модель оплаты будет пересмотрена начиная с 2021–2022 гг. в зависимости от таких факторов, как объем услуг. Предполагаемый профиль финансирования начальной услуги (направления NHS 111) на ближайшие годы приведен в таблице. Срочное получение лекарств в рамках CPCS означает необходимость их возмещения, которую учитывают в бюджетах клинические закупочные комиссии. По согласованию с Комитетом по договорным отношениям в области лекарственного обеспечения (Pharmaceutical Services Negotiating Committee — PSNC) может потребоваться составление отчетов о деятельности в рамках CPCS.
| 2019–2020 гг. | 2020–2021 гг. | 2021–2022 гг. | 2022–2023 гг. | 2023–2024 гг. |
| 4 млн | 9 млн | 13 млн | 16 млн | 19 млн |
Национальная служба здравоохранения Англии поощряет первопроходцев: при регистрации до 1 декабря 2019 г. операторы получали материальную помощь в размере 900 фунтов стерлингов (33 тыс. грн.), до 15 января 2020 г. — 600, до 30 июня 2021 р.— 300 фунтов.
Продолжение следует…
Список использованной литературы
- Advanced Service Specification — NHS Community Pharmacist Consultation Service (2021) Publishing approval number: PAR270. Version number: 2.0. Published March, https://www.england.nhs.uk/wp-content/uploads/2019/10/CPCS-Advanced-Service-Specification.pdf.
- Benzaken T., Oligbu G., Levitan M. et al. Community Pharmacy Minor Ailment Service (PMAS): An Untapped Resource for Children and Their Carers. Pharmacy 2021, 9, 102. https://doi.org/10.3390/pharmacy9020102.
- Dineen-Griffin S., Benrimoj S.I., Williams K.A. et al. (2021) Co-design and feasibility of a pharmacist-led minor ailment service. BMC Health Serv Res.; 21(1):80. Published 2021 Jan 22. doi:10.1186/s12913-021-06076-1.
- Dineen-Griffin S., Vargas C., Williams K.A. et al. (2020) Cost utility of a pharmacist-led minor ailment service compared with usual pharmacist care. Cost Eff Resour Alloc 18, 24. https://doi.org/10.1186/s12962-020-00220-0.
- Nakhla N., Shiamptanis A. (2021) Pharmacist Prescribing for Minor Ailments Service Development: The Experience in Ontario. Pharmacy (Basel). ; 9(2): 96. Published 2021 Apr 27. doi:10.3390/pharmacy9020096.
- Nazar H., Evans C., Kyei N., et al. (2020) A service evaluation and stakeholder perspectives of an innovative digital minor illness referral service from NHS 111 to community pharmacy. PLoS One.;15(3):e0230343. Published 2020 Mar 19. doi:10.1371/journal.pone.0230343.
- NHS Community Pharmacist Consultation Service (referral processes for NHS 111/ IUC CAS & general practice referrals to community pharmacy): Toolkit for Pharmacy Staff (2019) Publishing approval number: PAR270. Version number: 1.1. First published: September. Updated: October 2020
- OECD (2017) Health at a Glance 2017: OECD Indicators. p.107. Available from: https://www.oecd-ilibrary.org.
- Taylor J.G., Joubert R. (2016) Pharmacist-led minor ailment programs: a Canadian perspective. Int J Gen Med. ;9: 291–302. Published 2016 Aug 10. doi:10.2147/IJGM.S99540
- Wickware C. (2021) A quiet revolution: how pharmacist prescribers are reshaping parts of the NHS. The Pharmaceutical Journal, July, Vol 307, No 7951; 307(7951): DOI: 10.1211/PJ.2021.1.97988.
www.cpwales.org.uk; www.nes.scot.nhs.uk; www.nhsbenchmarking.nhs.uk;
www.chemistanddruggist.co.uk; www.cps.scot; thecca.org.uk

Коментарі