 Среди различных сфер ответственности государства одна из наиболее пострадавших за последние минимум 10 лет — общественное здравоохранение. Значимый маркер этого явления — охват профилактическими прививками, который, помимо прочего, отражает и физическую доступность вакцин в стране. Поэтому, хотя в соседних странах и взялись за планомерное расширение «базового календаря», наша задача — увеличивать охват уже «прописанными» в нем прививками. Активная, требовательная позиция медиков, руководителей здравоохранения и родителей, отношение которых к вакцинации сильно изменилось в последнее время, — залог того, что ситуация будет меняться в положительном ключе.
Среди различных сфер ответственности государства одна из наиболее пострадавших за последние минимум 10 лет — общественное здравоохранение. Значимый маркер этого явления — охват профилактическими прививками, который, помимо прочего, отражает и физическую доступность вакцин в стране. Поэтому, хотя в соседних странах и взялись за планомерное расширение «базового календаря», наша задача — увеличивать охват уже «прописанными» в нем прививками. Активная, требовательная позиция медиков, руководителей здравоохранения и родителей, отношение которых к вакцинации сильно изменилось в последнее время, — залог того, что ситуация будет меняться в положительном ключе.Украина
Статья, посвященная Европейской неделе иммунизации, должна была начинаться с общеевропейской проблематики и переходить к ее украинскому преломлению. Но оказалось, что это невозможно! Никак не получается вписать в одно смысловое поле их «пробелы в вакцинации», касающиеся только отдельных, очень малых групп населения, и наше поистине бедственное положение. Подобного ему не встретишь нигде в Европейском регионе ВОЗ, при том что туда входят и центрально-азиатские страны (см. Global Health Observatory). Роковым для отечественной вакцинопрофилактики стали 2009–2010 гг., когда с вполне приличных показателей охвата (70–90, а то и 100%) мы скатились до уровня 50% и менее по абсолютному большинству профилактируемых инфекций (рисунок).
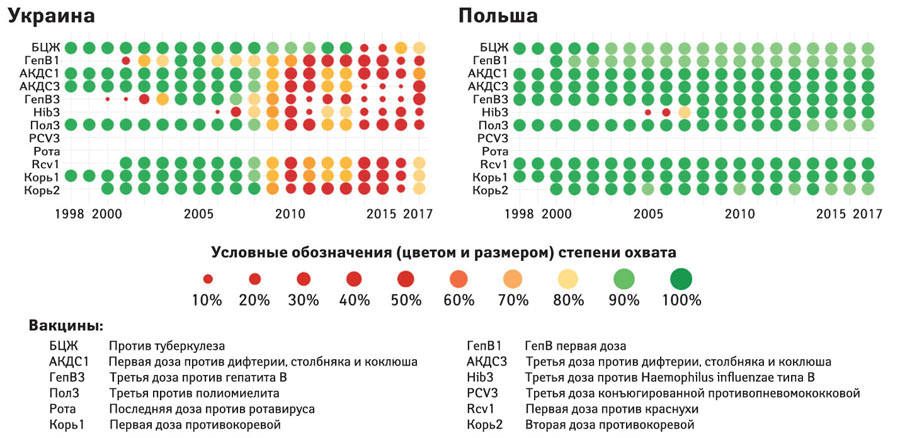
В Европейском регионе нигде и близко нет подобной ситуации. Только в 2017 г. у нас наметились позитивные тенденции: существенно (с 20–30 до 70%) увеличился охват противокоревыми прививками, улучшилась ситуация с иммунизацией БЦЖ и первой дозой противодифтерийной вакцины.
А насколько отличаются обязательства по иммунизации, взятые на себя нашей страной по сравнению с другими в Европе? Чем отличаются календари прививок? Неплохая база данных, с возможностью как просматривать данные по отдельным странам, так и сравнивать их между собой, представлена на сайте Европейского центра по профилактике и контролю заболеваний (European Centre for Disease Prevention and Control — ECDC). Правда, следует иметь в виду, что некоторые данные на этом портале все же устарели, и при необходимости обращаться к первоисточникам.
Польша
С охватом вакцинацией в Польше все в порядке (см. рисунок), а вот с календарем стоит познакомиться подробнее1. Еще в 2016 г. перечень обязательных прививок выглядел примерно, как наш, но тогда полякам пришлось выбирать: дополнить его вакцинацией против ротавирусной или пневмококковой инфекции. Выбор остановили на последней, и в обязательном порядке вакцинируют родившихся после 31 декабря 2016 г. На очереди — обеспечение бесплатными противогриппозными прививками лиц в возрасте старше 75 лет и расширение государственного финансирования на те инфекции, вакцинация против которых в настоящее время необязательна (на нее не выделяют средства из центрального бюджета), — ротавирусная, менингококковая, грипп и ветряная оспа (опоясывающий лишай). Рассматривают также возможность обязательной вакцинации против коклюша для лиц в возрасте 19 лет и краснухи — для молодых мужчин. Прививки против ветряной оспы за бюджетные средства в настоящее время проводят только детям из группы риска. Отдельные контингенты пациентов имеют право и на другие виды бесплатных прививок, например, против пневмококковой инфекции, вирусного гепатита А и В (в том числе медики, включая студентов).
Страны побогаче могут позволить себе включение в календарь бóльшего количества вакцинаций. Например, в Чехии набор обязательных прививок — примерно такой же, как в Великобритании и Германии. Сводные данные по календарям 4 зарубежных стран и Украине представлены в таблице.
| Вакцинация против | Украина | Англия | Германия | Чехия | Польша |
| Туберкулеза (БЦЖ) | На 3–5-е сутки жизни | В регионах с распространенностью туберкулеза ≥40/100 000 | – | Только детям из групп риска | В течение 24 ч после рождения |
| Гепатита В | В 1-е полугодие | 2–4 мес | 2–14 мес | 2–10 мес | 0–7 мес |
| Ротавируса2 | – | + | + | Необязательная | |
| DTP-IPV-Hib3 (вакцинация) | 2–6 мес4 | 2–4 мес | 2–4 мес | 2–4 мес | 2–6 мес |
| DTaP-IPV-Hib (1-я ревакцинация) | 18 мес5 | 3 года | 12 мес | 10 мес | 16–18 мес |
| Кори, паротита, краснухи (КПК) | 12 мес | 12 мес | 12 мес | 15 мес | 13–14 мес |
| Ветряной оспы | – | С 1 года в группах риска | 12 мес | С 15 мес до 5 лет | С 9 мес в группах риска |
| КПК (ревакцинация) | 6 лет | 3 года | До 2 лет | До 5 лет | 10 лет |
| DTP-IPV-Hib (2-я ревакцинация) | 6 лет, только против столбняка и дифтерии | 14 лет, только против столбняка и дифтерии6 | До 5–6 лет | 5–6 лет (без IPV и Hib) | 6 лет (без Hib и IPV, но с ОПВ) |
| DTaP-IPV-Hib (3-я ревакцинация) | 16 лет, только DT | – | 9–18 лет | 10–11 лет (без D) | 14 лет, только DT |
| Пневмококка | – | Одновременно с DTaP-IPV-Hib7 | |||
| Менингококка | – | Одновременно с DTaP-IPV-Hib | С 1 года | С 2 мес до 6 лет | С 2 мес (необязательная) |
| Вируса папилломы человека (девочки) | – | 12–13 лет | 9–14 лет | 13–14 лет (необязательная) | – |
| Гриппа | – | Дважды до 8-летнего возраста | Ежегодно лицам ≥60 лет | Ежегодно лицам ≥65 лет | Рекомендовано детям и пожилым |
| Опоясывающего лишая | – | ≥70 лет | – | – | – |
Проблемы и перспективы
Таким образом, перспективы расширения отечественного календаря прививок можно проследить на примере Польши: вначале — включение вакцинации против пневмокококковой, затем — менингококковой, возможно, — и ротавирусной инфекции. В перспективе — против вируса папилломы человека, инфекции Herpes zoster (ветрянки, опоясывающего лишая). Хорошо бы как можно скорее предоставить вакцинацию против гепатита В и гриппа лицам из групп риска и проводить догоняющую (catch-up) иммунизацию тех, кто пропустил требуемую по возрасту.
Так, анализ ECDC свидетельствует, что даже в странах с высоким общим уровнем охвата вакцинацией могут быть непривитые группы населения, и именно для них свойственен повышенный риск заражения. Так, до 80% подростков и молодых людей, которые заболели корью в Европе в 2017 г., не были вакцинированы. Поэтому так важно, чтобы подростки и молодые взрослые проверили свой статус вакцинации.
В последнее время много писали о риске возникновения в нашей стране вспышек дифтерии, подобных пережитым в 1990-х и начале 2000-х годов. В то время уровень заболеваемости доходил до 10 на 100 тыс. населения, а частота летальных исходов среди заболевших — до 4–6% (Mokhort H. et al., 2018). Однако в некоторых возрастных группах ситуация обычно более тяжелая. Так, по данным исследователей из Латвии, в период 1994–2014 гг. при общей частоте летальных исходов, равной 7,3%, в возрастной группе ≥60 лет этот показатель составил 14,6%, 50–59 лет — 13,3%, до 5 лет — 13,1% (Kantsone I. et al., 2016). При этом только один из умерших был полностью вакцинирован. Терять каждого восьмого из заболевших детей — это очень страшно.
Ситуация с охватом вакцинацией против полиомиелита у нас также неблагоприятная (см. рисунок). ECDC считает, что существует постоянный риск ввоза этой болезни в европейские страны, о чем свидетельствуют вспышки заболевания, вызванные циркулирующим полиовирусом вакцинного происхождения (цПВВП). В случае завоза ДПВ-1 с последующим восстановлением его циркуляции общий риск для жителей ЕС будет:
- очень низким в вакцинированных оральной полиовакциной (ОПВ) популяциях как в отношении инфицирования, так и развития заболевания;
- умеренным в отношении инфицирования в когортах, вакцинированных только инактивированной вакциной, и очень низким — развития заболевания;
- высоким в отношении инфицирования в слабо- или вообще не вакцинированных популяциях и умеренным — развития болезни.
Вместо заключения
Современный мир, где мало рожают и продлевают жизнь людям с тяжелыми, ранее смертельными заболеваниями, не может обойтись без иммунизации. Прогресс в этой области так же, как и во многих других (репродуктивные технологии, трансплантация, паллиативная терапия) вызывает массу трудноразрешимых медицинских и морально-этических проблем, которые имеют совершенно разное преломление в жизни общества и отдельных его членов. Такими же многокомпонентными, тонкими и избирательными, как эти технологии, должны быть и способы их практического внедрения.
по материалам ecdc.europa.eu; www.who.int;
gis.gov.pl; pulsmedycyny.pl; moz.gov.ua

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим