Національний інститут раку (НІР) оновлюється та стає більш сучасним. Його адміністративний корпус сьогодні зустрічає відвідувачів не тільки історичним мозаїчним полотном «Перемога над раком», але й багатообіцяючим гаслом «Відродження національної медицини». Останній, щоправда, супроводжує вивіску не власне інституту, якому незабаром судилося перетворення в «державне підприємство», а «Онкологічного консалтингового центру» медичної мережі «Добробут», що працює тут кілька місяців. Тепер, відкриваючи двері в адмінкорпус, потрапляєш у фоє цієї клініки, а не інституту, і вже звідти — у конференц-зал.
Ось так, трансформуючись на нових засадах поєднання традиційних форм організації із залученням потенціалу комерційних партнерів, відзначає флагман вітчизняної онкології своє 100-річчя. Присвячена цій події конференція молодих вчених, що була приурочена й до Всесвітнього дня боротьби з онкологічними захворюваннями, проходила в дуже конструктивному прагматичному ключі. Цьому сприяв як формат — короткі 10-хвилинні повідомлення, так і склад доповідачів — молоді лікарі, уже досить досвідчені, щоб ділитися напрацюваннями, але ще не настільки бувалі, щоб втратити ентузіазм.
Судячи з представлених доповідей, наша практична онкологія (в особі своїх кращих представників) цілком засвоїла передові зарубіжні практики й готова до їх подальшого поширення та впровадження. Залишається питання: як Національна служба здоров’я України (НСЗУ) зарекомендує себе в якості придбавача медичних послуг, особливо з урахуванням її фінансових можливостей? Ні для кого не секрет, і про це говорили цього дня представники МОЗ, у якому незадовільному стані перебуває забезпечення потреби в лікарських засобах для дорослих пацієнтів з онкопатологією. При цьому передбачене в рамках програми медичних гарантій фінансування медичних послуг може покрити лише частину їх вартості, аж ніяк не найбільшу.
Хоча не тільки тарифи, а й сам порядок їх розрахунку поки тільки обговорюють (проєкт постанови Кабінету Міністрів України «Деякі питання удосконалення реалізації програми державних гарантій медичного обслуговування населення у 2020 р.»), досвід роботи, наприклад, медичного центру допомоги тяжкохворим «Пліч-о-Пліч» (м. Львів), який на конференції представляв його співзасновник та директор Маркіян Фецич, свідчить про те, що реальна вартість надання мобільної паліативної допомоги приблизно вдесятеро вища від розрахованої в НСЗУ. Так що привабливість НСЗУ в якості закупівельника не є наразі незаперечним фактом.
Нова стратегія після 5-річної перерви
Оптимістичний щодо залучення коштів настрій продемонстрували Андрій Лукашенко, доктор медичних наук, заступник директора інституту з організаційно-методичної роботи, та Андрій Семиволос, заступник міністра охорони здоров’я України. «Сподіваюся, що наші партнери і донори (інвестори, — прим. ред.) стоятимуть у черзі, щоб профінансувати програми досліджень і діагностики, які реалізовуватимуть молоді вчені та їхні вчителі», — дав присутнім надію заступник міністра. У своєму вітальному зверненні А. Семиволос поінформував про заплановані на 12 лютого парламентські слухання, у ході яких будуть обговорювати проєкт стратегії з протиракової боротьби, що створювалася протягом 3 місяців із залученням фахівців наукового та практичного спрямування як державних, так і приватних медичних організацій, а також представників громадськості та експертів Всесвітньої організації охорони здоров’я (ВООЗ).
Так, дія попередньої державної програми «Онкологія» завершилася у 2016 р., і ось уже 5-й рік країна не має єдиної стратегії протиракової боротьби. Представляючи основні принципи проєкту, А. Семиволос зазначив, що основну відповідальність за проведення профілактичних, у тому числі скринінгових заходів сьогодні покладено на сімейних лікарів. Зокрема, у країні накопичено певний досвід реалізації подібних програм, що впроваджуються за допомогою Світового банку та ВООЗ. Його необхідно поширити на всю країну, й рухатися в напрямку переважно попередження, а не лікування захворювань, що діагностують на 3–4-й стадії.
У процесі автономізації — трансформації інституту в державне підприємство, як сподівається заступник міністра, буде сформований потужний відділ, який займатиметься проведенням різноманітних клінічних досліджень. Також пріоритетним є впровадження медичних інформаційних систем, покликаних оптимізувати використання наявних ресурсів.
Попередити і підтримати…
Майже половини всіх випадків смерті внаслідок раку в Європі можна уникнути, повідомляють представники Європейської онкологічної ліги (European Cancer Leagues — ECL), якщо кожен буде дотримуватися правил здорового способу життя, сформульованих у вигляді Європейського протиракового кодексу (European Code Against Cancer — ECAC). Його представила Дар’я Чефан, молодіжний посол ECL.
Європейський кодекс проти раку (ECAC) — це ініціатива Європейської комісії, розроблена Міжнародним агентством з дослідження раку (International Agency for Research on Cancer — IARC) ВООЗ. Метою ECAC є інформування людей про дії, які вони можуть зробити для себе або своїх сімей, щоб знизити ризик захворювання на рак. Провідні вчені — дослідники раку з усієї Європи створили ECAC на основі останніх наукових даних про профілактику раку, запропонувавши 12 рекомендацій, яким більшість людей можуть слідувати без будь-яких спеціальних навичок або порад.
Лариса Лавренюк, керівник організації «Благодійний фонд допомоги онкохворим дітям «Краб», звернула увагу на те, що ролі, які виконують пацієнтські та благодійні організації в нашій країні, відрізняються від європейських: лікар може надавати повноцінну допомогу здебільшого за умови оплати хворим вартості ліків, витратних матеріалів тощо. Своєчасне придбання відсутніх у відділеннях лікарських засобів, медичних виробів, ендопротезів, донорських тканин, додаткових методів обстеження, допомога в пошуку донорів крові — такий зазвичай повсякденний внесок благодійних організацій, що вже стали невід’ємною частиною онкологічної допомоги.
Крім цього, фонд «Краб», наприклад, на прохання інституту збирає кошти для придбання реактивів, обладнання, медичних витратних матеріалів, поточний ремонт. Щодня у відділеннях, де лікуються маленькі пацієнти, проводять творчі заняття для дітей і батьків, здійснюють заходи психологічної підтримки. Регулярно також проводять всілякі конкурси і змагання для дітей, які перебувають у ремісії, зустрічі «онкопереможців».
…Ще один напрямок роботи фондів — паліативна підтримка дітей та батьків і співпраця з лікарями в цьому напрямку. Адекватна симптоматична терапія, знеболення та психологічний супровід вкрай важливі для правильної організації допомоги. Проте лікарі, особливо первинної ланки, досі бояться призначати наркотичні та психотропні засоби дітям, хоча пацієнти та їхні батьки з вдячністю приймають їх задля полегшення тягаря хвороби.
При виникненні захворювання, яке серйозно скорочує тривалість життя, страждає не тільки пацієнт, але і всі, хто його оточує, зазначив М. Фецич. Тому паліативної допомоги потребують і близькі родичі хворого. Як можна оцінити потребу в ній? Користуючись статистичними даними за 2018 р., доповідач зазначив, що щорічно паліативної допомоги, зокрема психологічної підтримки, потребують мінімум 330 тис. українців, а за більш реалістичними оцінками — близько пів мільйона. Четверта частина з них — діти, а онкопатологія хоч і є провідною причиною потреби в ній (40%), далеко не вичерпує весь перелік причин.
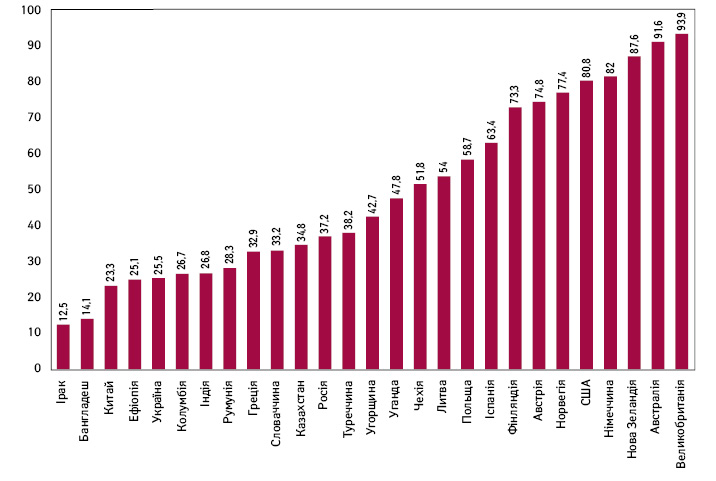
Який стан паліативної допомоги в Україні? На жаль, кількість місць у хоспісах недостатня, і пацієнт може кілька місяців проводити в очікуванні свого місця там. За показником якості смерті (Quality of Death Index) за 2015 р., розробленим командою експертів «Economist Intelligence Unit», Україна знаходиться на одному з останніх місць у рейтингу — 69-те з 80, між Колумбією й Ефіопією, — найнижчому серед європейських країн (рис. 1). Тим часом паліативна допомога повинна базуватися на 4 взаємодоповнюючих компонентах: медичному, психологічному, соціальному і духовному, зазначив доповідач, коротко описавши зміст кожного з них.
Трансплантація «з нуля» та оптимізація спеціального лікування
Кілька десятків доповідей у ході конференції були присвячені розробці та впровадженню методів протипухлинного і симптоматичного лікування. З урахуванням формату даної публікації в ній будуть згадані тільки деякі повідомлення. Так, Катерина Філоненко, кандидат медичних наук, науковий співробітник НІР, повідомила, що трансплантація кісткового мозку — одна з найбільш актуальних у сучасній медицині, оскільки потреба в такого роду операціях з кожним роком збільшується.
Аутологічну пересадку (власних кровотворних стовбурових клітин) виконують переважно на різних стадіях лікування множинної мієломи, при рефрактерних формах і рецидивах лімфом різних типів. Алогенну застосовують практично при будь-яких пухлинних захворюваннях кровотворної тканини. Їх принципова відмінність полягає в тому, що аутологічна просто допомагає пацієнтові перенести високодозову хіміотерапію (ВДХТ), яка, власне, його і лікує, долаючи резистентність пухлини до звичайних доз препаратів, у той час як при алогенній пересадженим клітинам належить основна лікувальна місія — реакція «трансплантат проти лейкемії».
За різними даними, як зазначила доповідач, аутологічна трансплантація підвищує ефективність ВДХТ приблизно в 2 рази: для когось із пацієнтів це означає продовження ремісії, для інших — підвищення шансів на одужання. «Екстраполяція європейських даних на Україну дозволяє припустити, що щорічно ми повинні проводити 2700 трансплантацій. Що ми маємо на сьогодні? Це 156, проведених у 2019 р. — найбільша кількість за останнє 10-річчя», — підкреслила спікер. Розпочинали цю діяльність у 2016 р. практично без сторонньої допомоги і державного фінансування, розраховувати доводилося тільки на допомогу й ентузіазм колег.
На старання команди професіоналів звернула увагу компанія «Roshen», яка фінансує «грандіозний ремонт» у клініці, включаючи пристрій нової операційної. Завдяки цій допомозі у відділенні з’являються 4 палати, що повністю відповідатимуть стандартам перебування пацієнтів, яким проводять трансплантацію, а МОЗ у рамках пілотної програми передає обладнання на дуже значну суму. У числі безперечних переваг відділення К. Філоненко відзначила дуже високу кваліфікацію лікарів, а серед недоліків — можливість одночасно виконувати втручання тільки у 4 пацієнтів і неготовність зберігати матеріал для трансплантації протягом тривалого часу. При цьому показники результативності операцій відповідають загальноприйнятим вимогам: загальна виживаність — 82%, а пов’язана з терапією смертність — менше 5%. Колектив відділення як члени робочої групи МОЗ із трансплантації органів і тканин мають власне бачення розвитку даного напрямку, планують у 2021 р. виконати першу алогенну трансплантацію, організовують соціально-освітні ініціативи.
В’ячеслав Копецький, хірург-онколог, презентував заплановане проспективне дослідження II фази, що носить поки не затверджену назву «Ricotta». Старт проєкту заплановано на другу половину 2020 р. Це буде академічне дослідження без залучення будь-яких додаткових коштів з боку держави. Головний стимул до його проведення, крім порівняно високої поширеності раку шлунка, — відсутність досліджень саме на українській популяції. Не є винятком і вивчення результатів застосування схем хіміотерапії FLOT і XELOX, особливо в якості ад’ювантної й неоад’ювантної терапії. Потрійна схема FLOT має деякі переваги щодо ефективності, у той час як подвійна — XELOX — найпоширеніша в Україні, краще переноситься й є більш дешевою, що також важливо з урахуванням прийдешніх з квітня 2020 р. організаційних змін.
Федір Загоруйко, лікар-анестезіолог НІР, повідомив, що ERAS — мультимодальний мультидисциплінарний доказовий підхід до пацієнта хірургічного профілю зменшує стресову відповідь організму на операцію, у тому числі інтенсивність катаболізму. Головним у впровадженні є створення мультидисциплінарної ERAS-команди, яка адаптує протокол до умов стаціонару, контролює якість і проводить постійний аудит (рис. 2).
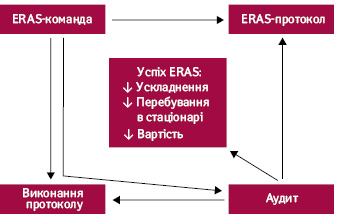
Метою є досягнення комплаєнтності на рівні 70–80%. Вважається, що такі показники є абсолютно досяжними в умовах сучасного стаціонару. Що це дає пацієнтові? Зміна звичної моделі періопераційної допомоги, наслідками впровадження якої є суттєве покращення результатів лікування та економія коштів, зменшення терміну перебування у стаціонарі на 30%, а рівня ускладнень — на 50% . Виконання протоколу ERAS більше ніж на 70% асоційоване з кращою 5-річною виживаністю. Командна робота, пов’язана з впровадженням ERAS-протоколів у практичну онкологію, поза всяким сумнівом, поліпшить результати пацієнтів.
Таким чином, «дві швидкості» української онкології — перша стосовно вчасного впровадження передового досвіду, друга — затриманого розповсюдження цих надбань серед широкого загалу пацієнтів, мабуть, визначатимуть реалії розвитку НІР найближчими роками. Побажаємо фахівцям зберегти себе в часи цієї непростої трансформації.







Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим