НАЦИОНАЛЬНЫЙ ПЕРЕЧЕНЬ
По рекомендациям Экспертного комитета по отбору и использованию основных лекарственных средств (далее — Экспертный комитет) МЗ Украины подготовлен и вынесен на общественное обсуждение проект постановления КМУ «О внесении изменений в постановление Кабинета Министров Украины от 25 марта 2009 г. № 333», которым предлагается утвердить новую редакцию Национального перечня основных лекарственных средств (далее — Национальный перечень).
По сравнению с действующей редакцией этого документа проектом предусмотрено добавление 28 новых лекарственных средств по международным непатентованным наименованиям (МНН), которые входят в государственные программы и субвенции на ингаляционные средства для наркоза, рекомендованные к включению в Национальный перечень по процедуре «fast-track».
Также в Национальный перечень предлагается добавить новый раздел «Лекарственные средства, применяемые при оказании экстренной (неотложной) медицинской помощи», в который включены 14 новых лекарственных средств по МНН, которые могут закупаться за счет медицинской субвенции для оказания экстренной (неотложной) медицинской помощи, также рекомендованные к включению в Национальный перечень по процедуре «fast-track».
Еще 18 новых лекарственных средств по МНН предлагается включить на основании нового 20-го издания Базового перечня основных лекарственных средств ВОЗ. Кроме того, по некоторым препаратам, которые уже входят в Национальный перечень, предлагается добавить другие лекарственные формы и дозировки по процедуре взаимозаменяемости.
По итогам 2016 г., объем розничной реализации и госпитальных поставок лекарственных средств, включенных в Национальный перечень, составляет 12,4 млрд грн. и 283,3 млн упаковок. В этот же период объем аптечных продаж и госпитальных закупок препаратов, указанных в проекте Национального перечня, составляет 15,1 млрд грн. и 355,7 млн упаковок (рис. 1). Однако на сегодня это только проект Национального перечня, и его конечная редакция может отличаться.
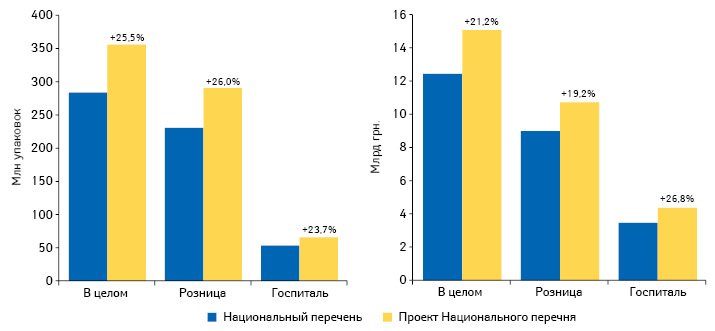
Как известно, с 1 января 2018 г. учреждения здравоохранения, которые финансируются из государственного бюджета, обязаны закупать препараты, включенные в Национальный перечень. После удовлетворения на 100% потребности в препаратах из Национального перечня учреждения здравоохранения смогут закупать другие лекарственные средства, зарегистрированные в Украине.
Кроме того, 19 октября 2017 г. Верховная Рада приняла Закон Украины «О государственных финансовых гарантиях медицинского обслуживания населения» (законопроект № 6327). На сегодня текст принятого закона не опубликован. Однако в п. 10 ст. 10 законопроекта, поданного на рассмотрение Верховной Рады, указано: «Оплате за счет средств Государственного бюджета Украины подлежат лекарственные средства, включенные в Национальный перечень основных лекарственных средств, утвержденный постановлением Кабинета Министров Украины, и программы медицинских гарантий». Таким образом, государство обязуется обеспечить население Украины препаратами в рамках Национального перечня. При этом в настоящее время механизм такого обеспечения не утвержден. Вероятнее всего, при предоставлении первичной медицинской помощи обеспечение лекарственными средствами будет осуществляться в рамках системы реимбурсации, которая сегодня реализуется в Украине в рамках правительственной программы «Доступные лекарства». Если система реимбурсации будет расширена на весь Национальный перечень, то необходимо проработать механизмы ее усовершенствования.
ХОД РЕАЛИЗАЦИИ ПРОГРАММЫ «ДОСТУПНЫЕ ЛЕКАРСТВА»
На сегодня реализацию данной программы можно назвать вялотекущей. В первые месяцы ее действия отмечалось стремительное увеличение объема потребления препаратов, стоимость которых подлежит возмещению (рис. 2). Однако с июня 2017 г. объем потребления как возмещаемых, так и невозмещаемых препаратов несколько уменьшился по сравнению с маем этого же года и стабилизировался. Всего за период апрель–сентябрь 2017 г. количество установленных суточных доз (defined daily dose — DDD) препаратов, включенных в перечень МНН, утвержденный постановлением КМУ от 09.11.2016 г. № 863, увеличилось на 59% по сравнению с аналогичным периодом прошлого года. При этом для лекарственных средств, включенных в Реестр, утвержденный приказом МЗ Украины от 26.07.2017 г. № 856 (далее — Реестр), стоимость которых возмещается государством, этот показатель составляет более 80%. В то же время потребление препаратов, стоимость которых не возмещается, практически не изменилось.
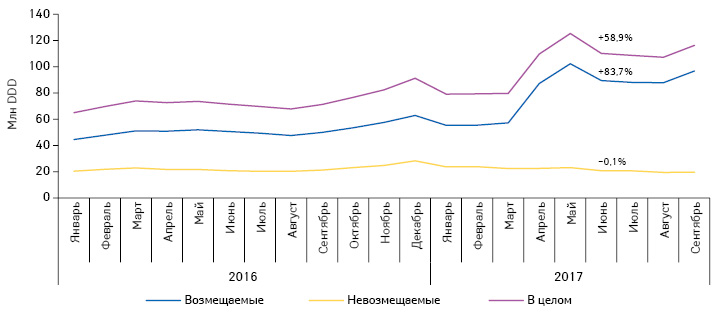
В денежном выражении потребление препаратов, включенных в перечень МНН, увеличилось на 28% по сравнению с аналогичным периодом прошлого года. Для лекарственных средств, включенных в Реестр, стоимость которых возмещается государством, этот показатель повысился на 63%, а для препаратов, стоимость которых не возмещается, — на 2% (рис. 3).
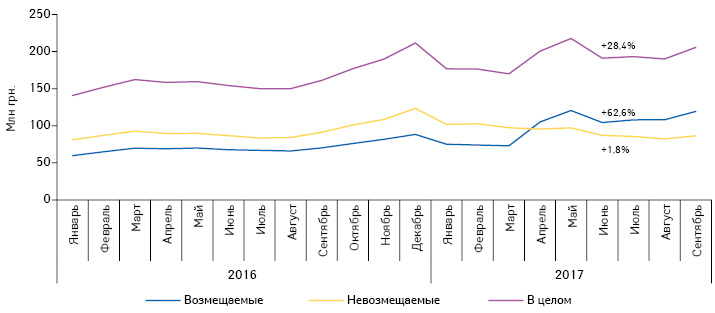
За период апрель–сентябрь 2017 г. средневзвешенная стоимость 1 DDD препаратов, стоимость которых возмещается, снизилась на 11,5% по сравнению с аналогичным периодом прошлого года. Для препаратов, которые не подпадают под возмещение, — почти не изменилась (рис. 4). Это обусловлено перераспределением потребления в сторону лекарственных средств, стоимость которых полностью или частично возмещается государством, которые значительно дешевле препаратов, стоимость которых не возмещается.
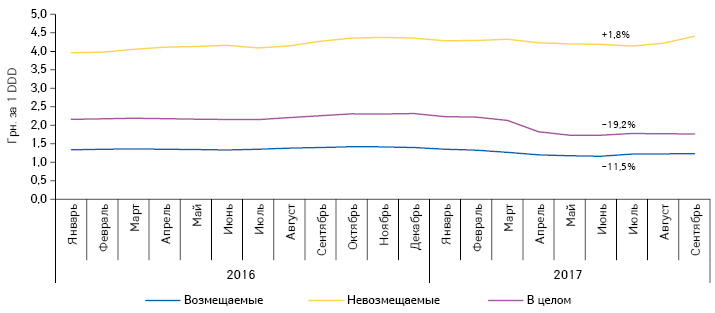
По данным Государственной казначейской службы Украины, по состоянию на 1 октября 2017 г. в рамках программы «Доступные лекарства» государством компенсировано 292,4 млн грн. При этом в регионы направлено открытых ассигнований на сумму 429,5 млн грн. Очевидно, что выделенные из госбюджета на текущий год 700 млн грн. не будут освоены до конца года. Это свидетельствует о том, что освоение средств происходит неэффективно, и программа нуждается в усовершенствовании. На следующий год на реализацию программы правительством предусмотрено 1 млрд грн. и дано поручение МЗ Украины проработать вопрос расширения программы новыми препаратами и нозологиями.
ПУТИ РАСШИРЕНИЯ
Возможное расширение количества нозологий также ограничено Национальным перечнем. МЗ Украины рассматривает возможность включения в систему реимбурсации таких препаратов (таблица):
- лекарственные средства, применяемые при заболеваниях суставов;
- лекарственные средства для лечения пептической язвы;
- лекарственные средства, применяемые при депрессивных расстройствах.
| Таблица | Перечень препаратов, которые рассматриваются для включения в систему реимбурсации |
| МНН | Код АТХ | Лекарственная форма |
| Лекарственные средства, применяемые при заболеваниях суставов | ||
| Азатиоприн (Azathioprine) | L04A X01 | Таблетки 50 мг |
| Гидроксихлорохин (Hydroxychloroquine) | P01B A02 | Твердые пероральные лекарственные формы 200 мг (в виде сульфата) |
| Метотрексат (Methotrexate) | L04A X03 | Таблетки 2,5 мг (в виде натриевой соли) |
| Сульфасалазин (Sulfasalazine) | A07E C01 | Таблетки 500 мг |
| Преднизолон (Prednisolone) | H02A B07 | Таблетки 5 мг; 25 мг |
| Метилпреднизолон (Methylprednisolone) | H02A B04 | |
| Лекарственные средства для лечения пептической язвы | ||
| Омепразол (Omeprazole) | A02B C01 | Твердая пероральная лекарственная форма 10 мг; 20 мг; 40 мг |
| Ранитидин (Ranitidine) | A02B A02 | Таблетки 150 мг (в виде гидрохлорида) |
| Амоксициллин (Amoxicillin) | J01C A04 | Твердая пероральная лекарственная форма 250 мг; 500 мг (в виде тригидрата) |
| Кларитромицин (Clarithromycin) | J01F A09 | Твердая пероральная лекарственная форма 500 мг |
| Метронидазол (Metronidazole) | P01A B01 | Таблетки 200–500 мг |
| Лекарственные средства, применяемые при депрессивных расстройствах | ||
| Амитриптилин (Amitriptyline) | N06A A09 | Таблетки 10 мг; 25 мг; 75 мг |
| Флуоксетин (Fluoxetine) | N06A B03 | Твердые пероральные лекарственные формы 20 мг (в виде гидрохлорида) |
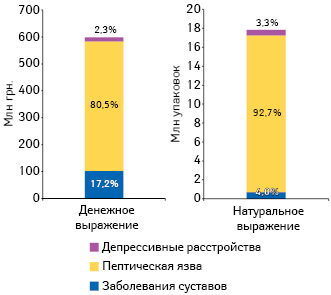
По итогам 2016 г., общий объем реализации указанных препаратов через аптечную сеть составил 598,1 млн грн. за 17,8 млн упаковок (рис. 5). При этом львиную долю этих препаратов аккумулируют лекарственные средства для лечения пептической язвы.
Кроме того, в случае утверждения проекта Национального перечня в редакции, вынесенной МЗ Украины на общественное обсуждение, программу можно будет расширить путем включения новых препаратов в рамках уже охваченных нозологий. В частности, для лечения сердечно-сосудистых заболеваний в проект Национального перечня включены препараты лозартана, дилтиазема и силденафила. По итогам 2016 г., объем их розничной реализации составил 68,7 млн грн. и 450,4 тыс. упаковок.
Также в проект Национального перечня включен препарат для лечения бронхиальной астмы с фиксированной комбинацией действующих веществ будесонид + формотерол. Объем его розничной реализации, по итогам 2016 г., составил 42,5 млн грн. и 111,2 тыс. упаковок.
На сегодня вопрос расширения программы находится на стадии разработки, поэтому конечный список препаратов, за счет которых будет расширена программа, может измениться.
Несмотря на это остается открытым вопрос: какие критерии заложены в основу отбора приоритетных состояний и заболеваний?
ПУТИ УСОВЕРШЕНСТВОВАНИЯ
Расширение программы не решает основных проблем ее реализации, в частности учета статистических данных, привлечения аптек для участия в ней, а также дефицита лекарственных средств, стоимость которых возмещается государством на 100%.
Относительно учета статистических данных мы уже неоднократно сообщали, что сбор, учет статистических данных, а также контроль за реализацией программы необходимо закрепить в нормативно-правовых актах за МЗ Украины. Также необходимо ввести критерии оценки реализации программы.
Одним из важных факторов, влияющих на эффективность программы реимбурсации, является количество аптек, участвующих в ней. В настоящее время аптеки совсем не мотивированы принимать участие в программе, поскольку доход от реализации препаратов, включенных в программу «Доступные лекарства», ниже, чем от реализации других препаратов.
Как известно, сегодня граничная розничная наценка на препараты, включенные программу «Доступные лекарства», составляет 15%, в то время как для остальных препаратов, включенных в Национальный перечень, ее размер равен 25%.
При этом на аптеку ложится дополнительная нагрузка, связанная обслуживанием рецептов, формированием отчетов и отправкой их распорядителям средств, то есть возрастают логистические расходы. Кроме того, на аптеки, участвующие в программе, возлагается и значительная финансовая нагрузка, в том числе и отвлечение оборотных средств, связанная с тем, что аптека выступает кредитором этой программы, поскольку государство возмещает средства уже по факту и с определенной задержкой.
В случае расширения программы реимбурсации на весь Национальный перечень эта нагрузка возрастет в разы, поэтому необходимо искать пути мотивации аптек. Кроме того, возможно, необходимо рассмотреть механизмы кредитования аптек государством, поскольку в случае расширения системы реимбурсации на весь Национальный перечень это потребует значительного объема оборотных средств аптеки на отпуск препаратов в рамках реимбурсации.
В настоящее время одним из механизмов повышения мотивации аптек эксперты рассматривают увеличение наценки. В частности, обсуждаются 3 варианта:
- установить фиксированную наценки в гривне;
- установить наценку 25%, как для остальных препаратов, включенных в Национальный перечень;
- внедрить регрессивную наценку.
Наша редакция рассчитала, как изменится доход аптек при внедрении каждого из этих вариантов.
Так, внедрение фиксированной наценки, которая, по расчетам ОО «Всеукраинская фармацевтическая палата», должна составлять 5,11 грн. за упаковку, может повысить экономическую доступность высокостоимостных препаратов, однако снижает ее для дешевых. При этом в пересчете на торговою наценку в процентах для препаратов для лечения бронхиальной астмы она будет в пределах 10%, в то время как для некоторых средств для лечения сердечно-сосудистых заболеваний наценка будет достигать 97%.
В случае внедрения этого варианта при объеме и структуре потребления за январь–сентябрь 2017 г. доход аптек от реализации реимбурсируемых препаратов повысится на 19%, расходы государства — на 3%, а объем доплаты пациентов — на 2% по сравнению с действующей моделью при наценке в 15%.
Относительно регрессивной наценки рассматривается такой вариант применения наценки: для препаратов, оптово-отпускная цена которых ниже 10 грн., — 35%, 10–40 грн. — 30%, 40–80 грн. — 25% и выше 80 грн. — 20%. При таком варианте доход аптек от реализации реимбурсируемых препаратов повышается на 70%, а расходы государства на возмещение и объем доплаты пациентов — на 9%. При этом повышается физическая доступность препаратов, поскольку аптекам будет выгодно продавать дешевые лекарственные средства.
Однако большинство экспертов склонны к установлению граничной наценки на уровне 25%. В таком случае доход от реализации реимбурсируемых препаратов аптек возрастет на 67% по сравнению с действующей моделью при наценке в 15%. А расходы государства на возмещение, а также объем доплаты пациентов увеличатся на 9%. Такой подход повлияет и на снижение дефицита дешевых препаратов. Кроме того, он будет способствовать мотивации аптек, поскольку их доход существенно повысится, а также приведет к единой регуляции наценок для всех регуляторных перечней.
Также известно, что сегодня существует проблема дефицита лекарственных средств в сегменте препаратов, стоимость которых возмещается государством полностью. Поэтому, помимо мотивации аптек, необходимо решать и эту проблему. Ранее мы уже анализировали возможные пути решения данной проблемы.
Среди основных путей повышения конкуренции в сегменте бесплатных лекарственных средств предлагались медианная модель распределения на группы возмещения, которая использовалась при реализации Пилотного проекта по возмещению стоимости антигипертензивных препаратов в 2012–2014 гг.
Также предлагалось рассмотреть возможность предоставления производителям разрешения реализовывать лекарственные средства по цене самого дешевого препарата из группы. При этом производитель будет указывать на упаковке розничную цену, соответствующую уровню полного возмещения, и информацию о том, что это стоимость препарата исключительно для реализации в рамках программы «Доступные лекарства».
Рассматривался и принцип дисперсии. То есть под полное возмещение стоимости подпадают препараты, стоимость которых выше самого дешевого на определенный процент. В настоящее время большинство экспертов склоняются именно к варианту дисперсии на уровне 10%.
По итогам 2016 г., при существующей модели возмещения на рынке реализовывалось 29 препаратов, стоимость которых возмещается полностью. При повышении уровня полного возмещения на 10% от стоимости самого дешевого препарата в разрезе конкретного МНН количество бесплатных препаратов увеличивается до 48.
КОРОТКО О ГЛАВНОМ
Анализ показывает, что в настоящее время программа «Доступные лекарства» является малоэффективным механизмом обеспечения населения лекарственными средствами. А в случае расширения на весь Национальный перечень ее эффективность будет еще ниже. Поэтому для перехода на широкий перечень препаратов, стоимость которых подлежит возмещению, необходимо изменить подходы к реализации данной программы. В частности, необходимо повысить ее привлекательность для аптечных учреждений, а также обеспечить конкуренцию в сегменте бесплатных препаратов.
В настоящее время таким механизмом может стать установление единого уровня граничной розничной наценки для регулируемых перечней на уровне 25%, а механизмом ужесточения конкуренции в сегменте бесплатных лекарственных средств — повышение цены полного возмещения на 10% от цены самого дешевого препарата (метод непрямого регулирования, апробированный на проекте по артериальной гипертензии).

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим