 О. Хаустова пояснила, що прихильність необхідна для досягнення мети лікування. Комплаєнтний пацієнт вчасно отримує рецепти, оновлює їх, купує необхідні ліки, якомога швидше починає їх прийом та дотримується рекомендацій. Тобто йдеться про відповідність терапії — прийом ліків відбувається за призначенням лікаря (правильна кількість, правильний час доби, правильна тривалість лікування).
О. Хаустова пояснила, що прихильність необхідна для досягнення мети лікування. Комплаєнтний пацієнт вчасно отримує рецепти, оновлює їх, купує необхідні ліки, якомога швидше починає їх прийом та дотримується рекомендацій. Тобто йдеться про відповідність терапії — прийом ліків відбувається за призначенням лікаря (правильна кількість, правильний час доби, правильна тривалість лікування).
Спікер зауважила, що прихильність та відповідність чітко пов’язані у пацієнтів з:
- їх власними знаннями та переконаннями про свою хворобу;
- мотивацією до покращення стану/видужання;
- впевненістю у здатності допомогти собі покращити стан здоров’я;
- поінформованістю про результати лікування та наслідки відмови від прийому ліків.
Що ж можна вважати порушенням прихильності до лікування?
О. Хаустова відмітила, що про відсутність у пацієнта комплаєнтності говорить наступне:
- невиконання призначень із першого рецепта (пацієнт взяв рецепт, поклав його до кишені і більше не повертався до цих призначень);
- ігнорування необхідності поповнити ліки відповідно до вказівок (наприклад припинення прийому після покращення стану — неповний курс);
- пропуск доз; прийом більшої чи меншої кількості ліків, ніж прописано; занадто швидке припинення прийому ліків; застосування дози в неправильний час (як приклад, прийом стимулювальних препаратів перед сном та, навпаки, снодійних — зранку);
- прийом якихось інших лікарів без попередження лікаря; застосування лікарських засобів разом з несумісною їжею та напоями; прийом препаратів із закінченим терміном придатності;
- зберігання ліків у неправильному місці, неналежне використання пристроїв (наприклад інгаляторів).
Бар’єри для прийому ліків
Безумовно, у такої поведінки пацієнтів є певні причини. Так, одним зі значних бар’єрів для прийому ліків є те, що пацієнт не завжди може побачити та відчути переваги терапії. У якості прикладу спікер навела випадок лікування хворих із депресією. Адже антидепресанти, як правило, починають діяти в середині/наприкінці другого тижня терапії. Тож, від першої, другої, третьої дози пацієнт може не відчути результату.
Наступним важливим фактором є побічні дії. О. Хаустова зауважила, що пацієнта завжди необхідно попереджувати про те, які ефекти можуть виникнути і що з цим робити. Також варто враховувати, що без пояснення лікаря пацієнту досить важко зрозуміти, для чого саме потрібні ці ліки. Наприклад, кардіологи стикаються з тим, що пацієнтові важко пояснити, навіщо потрібні статини (знову ж таки, вони не надають ефекту з першої пігулки).
Ще одним важливим аспектом є вартість лікарських засобів. Адже далеко не всі вони є доступними. Окремий випадок, коли пацієнт має напружений графік або спосіб життя. Тож, йому просто ніколи приймати ліки чи він може про це забути. Особливо якщо мова йде про застосування декількох препаратів із кількома дозами на день.
Крім побічних ефектів, пацієнт може бути стурбований ризиками, пов’язаними з прийомом ліків. Наприклад, під час застосування певних препаратів не можна керувати машиною. Разом із цим хворий може взагалі не відчувати необхідності приймати ліки.
Наслідки порушення режиму лікування
Спікер відмітила, що 90% пацієнтів, які приймають ліки за призначенням, описують своє здоров’я як «добре» або «відмінно», тоді як лише 65% тих, хто порушує комплаєнс, повідомляють про те саме.
Крім того, добре відомо, що 33–69% госпіталізацій пов’язані з неправильним прийомом ліків. А середня тривалість перебування в лікарні через недотримання режиму терапії становить 4,2 дня. Більше того, за оцінками, ймовірна смертність через недотримання режиму лікування — 125 тис. осіб щороку.
О. Хаустова зауважила, що нон-комплаєнс щодо психотропних ліків приводить до підвищення ризику повторної госпіталізації. Спікер наголосила, що у 40% пацієнтів надлишкові відвідування психіатричної лікарні відбуваються через те, що вони просто не приймають ліки.
Роль фармацевта у формуванні прихильності до лікування
Підсумовуючи, доповідач зазначила, що відсутність достатніх знань про власне здоров’я та про медикаменти приводить до того, що пацієнти ігнорують проблеми зі здоров’ям, не дотримуються режиму терапії або зовсім від неї відмовляються.
Зважаючи на це, дуже важливо, щоб в освіті та консультуванні пацієнтів брали участь не лише лікарі, а й фармацевти. Адже з першого разу пацієнт може недобачити, недочути та не зрозуміти. Тому інформація має йому надаватися декілька разів. У цьому контексті важливо звернути увагу на розподіл функціональних обов’язків між лікарем та фармацевтом у забезпеченні фармацевтичної та медичної опіки (рисунок).
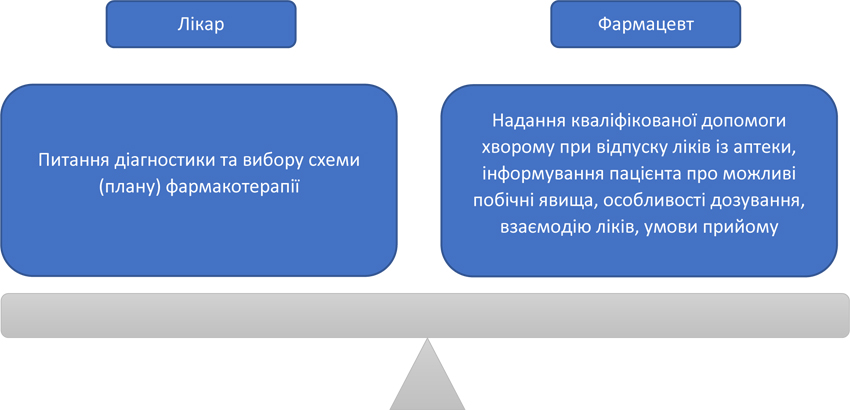
О. Хаустова відмітила, що термін «фармацевтична опіка» виник і почав використовуватися в середині 90-х років ХХ ст. Суть фармацевтичної опіки була сформована Європейською комісією у формі офіційного твердження: «Фармацевти відіграють ключову роль у наданні допомоги, порад та інструкцій членам суспільства у разі потреби в самостійному застосуванні лікарських засобів, а також у випадках, які належать до медичної допомоги».
Спікер наголосила, що обов’язком фармацевтів є надання не тільки усного, а й, за потреби, письмового пояснення пацієнтові умов і особливостей лікування. Це надзвичайно важливо у разі призначення лікарських засобів, використання яких викликає певні труднощі, що можуть призвести до виникнення побічних явищ. Наприклад, при одночасному застосуванні кількох препаратів, які призначені лікарями різного профілю.
Як покращити прихильність до лікування?
Cureatr — медичний провайдер нового покоління, який використовує передові медичні дані, технології, ідеї та допомагає будувати стосунки з пацієнтами під час процесу управління лікарськими засобами. Розглянемо кілька практичних кроків, які сервіс рекомендує для поліпшення дотримання режиму лікування пацієнтами:
- зосередьтеся на ризиках. Акцентування на ризиках, пов’язаних із відсутністю або пропуском доз, може мати вирішальне значення для пацієнтів. Хоча випадковий пропуск дози може й не мати негативних наслідків, слід допомогти пацієнтам зрозуміти, що їхні ліки є найбільш ефективними, якщо їх приймати правильно;
- перегляньте побічні ефекти. У разі появи несподіваних побічних ефектів пацієнти з більшою ймовірністю припинять прийом ліків, тож важливо заздалегідь їх підготувати;
- дайте пацієнтам план реагування. Розмова про ризики та побічні ефекти може спричинити стрес у пацієнтів, тому слід переконатися, що вони готові обговорити план реагування. Варто допомогти їм зрозуміти, що робити, якщо вони пропустять дозу, як впоратися з побічними ефектами і як зв’язатися з фахівцями, яким можна поставити запитання;
- обговоріть витрати. Згідно з опитуванням «Truven Health Analytics-NPR», вартість є основною причиною, через яку пацієнти відмовляються від лікування. Хворі можуть не тільки припинити застосування ліків через високу ціну, але й скоротити їх прийом, порушуючи призначення лікаря. Одним із варіантів у такому разі є генеричні лікарські засоби;
- рекомендуйте інструменти підтримки. Нарешті, слід запропонувати пацієнтам інструменти, які допоможуть їм дотримуватися режиму лікування. Наприклад, це можуть бути календарі прийому ліків, органайзери для таблеток та мобільні додатки.
Підводячи підсумок, можна сказати, що так, інновації у сфері охорони здоров’я здатні покращувати якість життя людей, однак іноді рішення лежить на поверхні і полягає лише в дотриманні рекомендацій лікарів. На перший погляд це зовсім просто та очевидно. Водночас, як показують статистичні дані, пацієнти потребують підтримки в цьому питанні, в тому числі і від фармацевтів.
Римма Москаленко

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим