Перші повідомлення про проблеми зі здоров’ям, які, як вважають, є ознаками алергії та астми і датуються приблизно ІІІ тисячоліттям до н.е., були знайдені в Єгипті, Римі та Китаї, але вони недостатньо задокументовані. Алергічні захворювання є складними і дуже диверсифікованими з точки зору ураження органів і тяжкості перебігу, починаючи від дуже поширеного алергічного риніту і закінчуючи небезпечною для життя анафілаксією. Прогрес у вивченні та лікуванні пацієнтів з алергією почався в 1869 р., коли доктор Чарльз Х. Блеклі продемонстрував, що вдихання пилку є причиною розвитку полінозу. Цікаво, що першим ідентифікованим алергенним білком став, антиген E (AgE), виділений з пилку амброзії коротколистної (Ambrosia artemisiifolia) — тієї самої, що вважається одним з найбільш потужних алергенів, які у багатьох викликають сезонний алергічний риніт (Pomes A. et al., 2018).
Подальший розвиток цивілізації, часто за рахунок забруднення навколишнього природного середовища, стимулює появу нових проблем зі здоров’ям, зокрема збільшення кількості випадків алергічних захворювань. Кількість людей з алергією сягає 15–30% населення, а поліноз спостерігається все частіше — його діагностують приблизно у 10–15% жителів нашої планети. Незалежно від характеру симптомів, алергія — це хронічне захворювання, що погіршує фізичний стан і здатність до концентрації у хворого. Боротьба з ними може вимагати зміни способу життя чи навіть професії, дотримання дієти та уникнення алергенів, тривалого симптоматичного лікування та імунотерапії. Мінімізація симптомів алергії, викликаної пилком рослин, тісно пов’язана з уникненням впливу високих доз алергену. Знання потенційно алергенної кількості пилку та її зміни протягом періоду запилення на певній території має велике значення для алергіків, а також для визначення причини розвитку захворювання та рекомендацій щодо ефективної терапії.
Алергічний риніт є одним з найпоширеніших алергічних захворювань, яке відмічають у 5–24% населення різних країн. Воно посідає провідне місце у структурі захворювань ЛОР-органів. Алергічний риніт значно погіршує якість життя хворих та у 40–70% випадків трансформується у бронхіальну астму. Сезонний алергічний риніт (поліноз) — це алергічне захворювання, яке викликає переважно пилок рослин, характеризується гострими алергічними запальними змінами у слизових оболонках, передусім дихальних шляхів та очей. Сезонний алергічний риніт характеризується чіткою повторюваною сезонністю, що співпадає з періодом цвітіння певних рослин. У різних країнах світу на сезонний алергічний риніт хворіє від 0,2 до 39% населення. Середній рівень захворюваності у розвинених країнах варіює в межах 0,9–18,6% та в середньому становить 15%. В Україні (за розрахунковими даними) поширеність сезонного алергічного риніту становить 3–8% (Наумова О.О., 2015).
Алергени пилку: всюдисущі та непереможні
Алергени пилку — це водорозчинні білки, або глікопротеїни з молекулярною масою 10–70 кДа. Багато пилкових алергенів стійкі до змін рН і високої температури, навіть до 100 °С. Крім пилкових зерен, антигени можуть бути наявні і в інших частинах рослини: у коренях, стеблах, листках, насінні, плодах, що було доведено для амброзії, різних трав, подорожника. Алергічна реакція також може бути спровокована деякими речовинами, що виділяють рослини, такими як сік та ефірні олії або біоаерозолі рослинного походження. Встановлено, що одним з алергенів є фарнезол, що міститься в ефірній олії, яку виділяють квіти липового дерева. Пилкові зерна полині, крім білків, містять сесквітерпени, що стимулюють алергічні реакції, які викликають повітряно-крапельний контактний дерматит.
Вони цвітуть і пахнуть — а ви чхаєте!
Пилок рослин традиційно вважають одним з найсерйозніших алергенів, до якого чутливі близько 30% населення різних країн, у яких у сезон цвітіння рослин відмічають алергічний риніт чи/та кон’юнктивіт. Населення України також є високочутливим саме до повітряних алергенів (Родінкова В. В., Юр’єв С. Д., 2019). Чому так важливо знати, що зараз квітне і на що саме у вас алергія? По-перше, маючи уявлення, на пилок якої рослини у людини розвивається алергічна реакція, можна завчасно почати прийом антигістамінних засобів, враховуючи час цвітіння рослини, по-друге, це дозволяє вжити всіх необхідних заходів, щоб знизити алергенне навантаження.
 Ліщина (Corylus spp.). Хоча кількість пилку ліщини варіює від середньої до низької (20–30 зерен в 1 м3), пилок виявляє сильні алергенні властивості, посилені тим, що вона може вступати в інтенсивні перехресні реакції з антигенами пилку берези та вільхи.
Ліщина (Corylus spp.). Хоча кількість пилку ліщини варіює від середньої до низької (20–30 зерен в 1 м3), пилок виявляє сильні алергенні властивості, посилені тим, що вона може вступати в інтенсивні перехресні реакції з антигенами пилку берези та вільхи.
 Вільха (Alnus spp.). Її алергенні властивості пов’язані з високими концентраціями в атмосфері, що досягають і навіть перевищують показник 2000 зерен в 1 м3, і можливістю перехресної реакції з пилком берези. На щастя, в період запилення вільхи вплив її пилку є обмеженим, оскільки низькі температури в березні не сприяють тривалому перебуванню на відкритому повітрі.
Вільха (Alnus spp.). Її алергенні властивості пов’язані з високими концентраціями в атмосфері, що досягають і навіть перевищують показник 2000 зерен в 1 м3, і можливістю перехресної реакції з пилком берези. На щастя, в період запилення вільхи вплив її пилку є обмеженим, оскільки низькі температури в березні не сприяють тривалому перебуванню на відкритому повітрі.
 Береза (Betula spp.). Пилок берези досягає дуже високої концентрації в повітрі — до 5000 зерен в 1 м3. Симптоми алергії можуть виникати і при контакті з домашнім пилом, у якому максимальна концентрація пилку берези спостерігається через 3 тиж після піку запилення. Алергени пилку берези вступають у перехресну реакцію з яблучним алергеном. У понад 90% осіб з полінозом відмічають алергію на пилок берези.
Береза (Betula spp.). Пилок берези досягає дуже високої концентрації в повітрі — до 5000 зерен в 1 м3. Симптоми алергії можуть виникати і при контакті з домашнім пилом, у якому максимальна концентрація пилку берези спостерігається через 3 тиж після піку запилення. Алергени пилку берези вступають у перехресну реакцію з яблучним алергеном. У понад 90% осіб з полінозом відмічають алергію на пилок берези.
 Трави (Poaceae). Алергени пилку трав є найчастішою причиною алергічного запалення слизової оболонки носа та кон’юнктивіту. Концентрація пилку в повітрі досягає дуже високих значень — 4000–5000 зерен в 1 м3. У деяких країнах Європи аж у 80% хворих на поліноз відмічають алергію на антигени пилку трав. Алергени окремих видів трав проявляють інтенсивну перехресну реактивність. Властивості деяких груп пилкових алергенів пов’язані зі ступенем забруднення повітря. У високоіндустріальних районах і у великих містах вони є основними алергенами, а в інших районах — другорядними. Крім того, вони можуть спричиняти перехресні реакції між алергенами пилку трав і алергенами їстівних овочів. Наприклад, наявність озону підвищує концентрацію алергенів у пилку пажитниці багаторічної (Lolium perenne).
Трави (Poaceae). Алергени пилку трав є найчастішою причиною алергічного запалення слизової оболонки носа та кон’юнктивіту. Концентрація пилку в повітрі досягає дуже високих значень — 4000–5000 зерен в 1 м3. У деяких країнах Європи аж у 80% хворих на поліноз відмічають алергію на антигени пилку трав. Алергени окремих видів трав проявляють інтенсивну перехресну реактивність. Властивості деяких груп пилкових алергенів пов’язані зі ступенем забруднення повітря. У високоіндустріальних районах і у великих містах вони є основними алергенами, а в інших районах — другорядними. Крім того, вони можуть спричиняти перехресні реакції між алергенами пилку трав і алергенами їстівних овочів. Наприклад, наявність озону підвищує концентрацію алергенів у пилку пажитниці багаторічної (Lolium perenne).
 Щавель (Rumex spp.). Види роду Rumex характеризуються високою продукцією пилку, оскільки окрема рослина може дати близько 400 млн зерен. Незважаючи на таку велику кількість зерен, цей алерген не має особливого клінічного значення — реакцію на антигени щавлю виявляють у 20% хворих на поліноз. Втім до 70% пацієнтів з полінозом відмічають позитивну реакцію на алергени Rumex, що є результатом перехресної реакції між алергенами пилку трав і щавлю.
Щавель (Rumex spp.). Види роду Rumex характеризуються високою продукцією пилку, оскільки окрема рослина може дати близько 400 млн зерен. Незважаючи на таку велику кількість зерен, цей алерген не має особливого клінічного значення — реакцію на антигени щавлю виявляють у 20% хворих на поліноз. Втім до 70% пацієнтів з полінозом відмічають позитивну реакцію на алергени Rumex, що є результатом перехресної реакції між алергенами пилку трав і щавлю.
 Полин (Artemisia spp.). Антигенна активність пилку Artemisia висока, а її алергени є причиною більшості симптомів полінозу, що спостерігаються наприкінці літа. У близько 3–10% хворих на поліноз відмічають алергічну реакцію на полин, у більшості з них також виявляють алергію на пилок трав, амброзії й алергени яблуні та селери. Концентрація пилку полину на незначній відстані від землі є в кілька разів вищою, ніж на висоті 15–25 м.
Полин (Artemisia spp.). Антигенна активність пилку Artemisia висока, а її алергени є причиною більшості симптомів полінозу, що спостерігаються наприкінці літа. У близько 3–10% хворих на поліноз відмічають алергічну реакцію на полин, у більшості з них також виявляють алергію на пилок трав, амброзії й алергени яблуні та селери. Концентрація пилку полину на незначній відстані від землі є в кілька разів вищою, ніж на висоті 15–25 м.
 Подорожник (Plantago spp.). Концентрація пилку подорожника в повітрі варіює в межах від низьких до помірних значень. Алергія на нього супроводжується алергічною реакцією на пилок інших видів рослин. На основі досліджень, проведених у багатьох європейських містах, концентрація пилку подорожника в повітрі виявляється низькою та фіксується нерегулярно. У період запилення подорожника у пацієнтів, у яких розвивалися симптоми бронхіальної астми, одночасно відмічали алергію на пилок подорожника. Таку алергію було відзначено у 84% хворих на бронхіальну астму. Оскільки пік запилення припадає на червень, симптоми алергії можуть помилково пов’язувати з алергією на пилок трав.
Подорожник (Plantago spp.). Концентрація пилку подорожника в повітрі варіює в межах від низьких до помірних значень. Алергія на нього супроводжується алергічною реакцією на пилок інших видів рослин. На основі досліджень, проведених у багатьох європейських містах, концентрація пилку подорожника в повітрі виявляється низькою та фіксується нерегулярно. У період запилення подорожника у пацієнтів, у яких розвивалися симптоми бронхіальної астми, одночасно відмічали алергію на пилок подорожника. Таку алергію було відзначено у 84% хворих на бронхіальну астму. Оскільки пік запилення припадає на червень, симптоми алергії можуть помилково пов’язувати з алергією на пилок трав.
 Амброзія (Ambrosia spp.). Пилок амброзії є поширеною причиною полінозу в Північній Америці. До кінця 1960-х років вважалося, що амброзія не росте в Європі, а тому її не розглядали як джерело серйозної алергенної загрози. В останні роки амброзія з’явилася в Європі в місцевостях, де її раніше не було, поступово збільшується кількість людей з алергією на цю рослину. У Європі пилок амброзії має нерівномірне поширення. Його багато в Угорщині, Україні та Північній Італії, менше у Франції, на Балканському півострові, у Швейцарії, Австрії, Словаччині та Чехії. У 1993 р. у близько 20% хворих на поліноз відмічали алергію на пилок амброзії, тоді як у 1997 р. їх кількість зросла приблизно до 70%. Високі концентрації спороморфів амброзії в повітрі у Відні були занесені шляхом транспортування на великі відстані. Подібні явища спостерігалися в багатьох країнах Європи. Перехресні реакції при алергії на пилок амброзії відмічаються майже з усіма іншими композитами, особливо з пилком полині. Перехресні реакції відомі також з кульбабою, золототисячником, соняшником та ромашкою.
Амброзія (Ambrosia spp.). Пилок амброзії є поширеною причиною полінозу в Північній Америці. До кінця 1960-х років вважалося, що амброзія не росте в Європі, а тому її не розглядали як джерело серйозної алергенної загрози. В останні роки амброзія з’явилася в Європі в місцевостях, де її раніше не було, поступово збільшується кількість людей з алергією на цю рослину. У Європі пилок амброзії має нерівномірне поширення. Його багато в Угорщині, Україні та Північній Італії, менше у Франції, на Балканському півострові, у Швейцарії, Австрії, Словаччині та Чехії. У 1993 р. у близько 20% хворих на поліноз відмічали алергію на пилок амброзії, тоді як у 1997 р. їх кількість зросла приблизно до 70%. Високі концентрації спороморфів амброзії в повітрі у Відні були занесені шляхом транспортування на великі відстані. Подібні явища спостерігалися в багатьох країнах Європи. Перехресні реакції при алергії на пилок амброзії відмічаються майже з усіма іншими композитами, особливо з пилком полині. Перехресні реакції відомі також з кульбабою, золототисячником, соняшником та ромашкою.
Український хіт-парад у галузі алергії
У повітрі під час сезону цвітіння з кінця лютого до кінця жовтня постійно наявний алергенний пилок представників різних груп рослин. В Україні традиційно виділяють три періоди сплеску захворюваності на сезонний алергічний риніт, що є реакцією на пилок рослин. Вони відповідають трьом пікам цвітіння різних типів рослин. Перший пік — це весняний період, що зумовлений цвітінням рослин, які запилюються вітром — вільхи, берези, ліщини та ін. Літній — другий період, спричинений цвітінням злакових, та третій (літньо-осінній) — сезон цвітіння бур’янів (Зубченко С., 2014).
Найвищі показники чутливості в Україні спостерігалися для злаків, амброзії, берези, полину, альтернарії, вільхи та ліщини. Щодо чутливості до амброзії, то вона в 3,2 рази частіше спостерігалася серед пацієнтів Центрального регіону порівняно із Західним і в 1,3 рази частіше серед пацієнтів Східного порівняно з Центральним регіоном (Зубченко С. та співавт., 2019). Високою також є чутливість до групи рослин родини Букові, до якої належать береза, вільха, граб, ліщина, дуб, бук, волоський горіх і в’яз, та до Маслинових (ясен, олива, бирючина, бузок). Чутливість на рівні 3–6% спостерігалася до Амарантових (Щирицеві), платана, настінниці, подорожника, щавлю та аспергіла. Найнижчу кількість сенсибілізованих (0–1%) було зафіксовано до пилку кропиви, переліски, шовковиці та спор кладоспоріуму, а також, що особливо цікаво, — тополі (таблиця) (Родінкова В. В., Юр’єв С. Д., 2019). Варто відмітити, що значно частіше реєструють сенсибілізацію до пилку окремих дерев (клен, береза, ліщина, вільха, акація, дуб, грецький горіх); трав та злаків (соняшник, коноплі, кукурудза) і бур’янів (амброзія, полин, лобода, кульбаба). Водночас спостерігається помітна тенденція до зниження рівня чутливості до пилку ясена та окремих трав і злаків (жито, вівсяниця, райграс), бур’янів (пирій, тонконіг) (Зубченко С., 2014).
| Група рослин | Період цвітіння представників в Україні | Сенсибілізація пацієнтів до пилку представників групи, відсоток від загальної |
| Родина Березові (береза, граб, вільха, ліщина) | Кінець лютого — квітень | 36,10 |
| Порядок Букоцвіті (Березові + дуб, бук, горіх, в’яз) | Лютий — середина травня | 36,60 |
| Родина Маслинові (ясен, олива, бирючина, бузок) | Кінець березня — травень | 18,10 |
| Родина Тонконогові (всі злаки) | Кінець квітня — жовтень | 42,538 |
| Родина Айстрові (полин + амброзія) | Липень — жовтень | 42,14 |
| Родина Амарантові (кіноа, лобода, солянка) | Кінець квітня — жовтень | 5,84 |
І квіточки, і «ягідки»
Упродовж останніх років сезонний алергічний риніт усе частіше поєднується з перехресною харчовою алергією. Так, для 40–70% хворих на сезонний алергічний риніт властива наявність харчової алергії. Висока поширеність сенсибілізації до пилку дерев спричиняє розвиток перехресної реактивності до харчових білків рослинного походження (яблуко, фундук). Лише в Європі у більш ніж 70% хворих, які мають сенсибілізацію до пилку берези, відмічають алергію на фрукти сімейства розоцвітих (яблуко, вишня, персик) (Наумова О.О., 2015).
Білки різних антигенів демонструють певні аналогії в послідовності амінокислот, що визначають імунологічну схожість і перехресну реактивність. Між антитілом і алергеном відбуваються перехресні реакції хімічної структури, подібної до антитіла, вироблення якого воно стимулює. Основні алергени пилку дерев, що ростуть у помірному кліматичному поясі, структурно та імунохімічно схожі. У видів цього ж роду повторюваність амінокислотних послідовностей досягає 80–90% (Puc M., 2003) .
Фармацевти та алергія
Відповідно до Протоколу фармацевта при відпуску лікарських засобів без рецепта «Симптоматичне лікування алергії», затвердженого Наказом МОЗ України від 05.01.2022 р. № 7 «Про затвердження протоколів фармацевта», у разі звернення за допомогою пацієнта/представника пацієнта до аптеки спершу здійснюється оцінка його потреб. Необхідно з’ясувати наступну інформацію:
- у кого виникла проблема (пацієнт, члени сім’ї, знайомі — діти чи дорослі);
- як давно виникло нездужання і скільки часу триває;
- яких заходів вжито перед зверненням до аптеки;
- які лікарські засоби вже застосовувалися для полегшення стану.
Варто нагадати, що будь-який прояв алергії потребує консультації лікаря для вибору тактики лікування!
На наступному етапі необхідно з’ясувати наявність загрозливих симптомів , за яких слід негайно звернутися до лікаря та направити пацієнта до фахівця:
- тяжка задишка, ускладнене дихання, порушення з боку нервової системи, різке зниження артеріального тиску, приступи ядухи;
- виникнення ознак набряку гортані: хрипкий голос, «гавкаючий» кашель, ускладнення дихання;
- розповсюдження набряку на верхню половину обличчя;
- прояви вираженого неспокою, відчуття страху, виражена слабкість, підвищена рухова активність;
- наявність абдомінального синдрому — нудоти, блювання, болю в животі різної інтенсивності;
- алергічний риніт супроводжується кров’янистими виділеннями з носа або підвищенням температури і гнійними виділеннями;
- прояви алергії не зникають на фоні лікування раніше призначеними лікарськими засобами чи з’явилися нові симптоми алергії або вони періодично повторюються.
За відсутності загрозливих симптомів слід перейти до фармацевтичної опіки (рисунок).
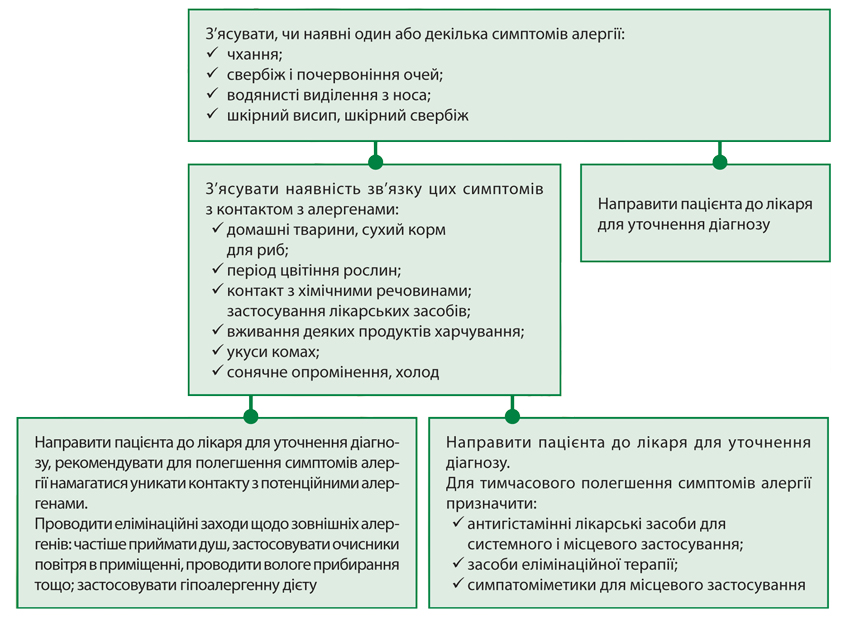
До лікарських засобів, які відпускаються без рецепта, для симптоматичного лікування алергії належать:
1) антигістамінні лікарські засоби для системного застосування: дезлоратадин, диметинден, клемастин, левоцетиризин, лоратадин, мебгідрoлін, фексофенадин, хіфенадин, хлоропірамін, цетиризин;
2) антигістамінні лікарські засоби для місцевого застосування: азеластин, диметинден, лоратадин;
3) протинабрякові та інші препарати для місцевого застосування при захворюваннях порожнини носа:
- симпатоміметики: ксилометазолін, нафазолін, оксиметазолін, тетризолін, трамазолін, фенілефрин;
- глюкокортикостероїди для локального (місцевого) застосування: беклометазон;
- стабілізатори мембран тканинних та циркулюючих базофілів: кромогліциєва кислота;
4) ентеросорбенти: вугілля медичне активоване, діосмектит, гідрогель метилкремнієвої кислоти.
Рекомендуючи лікарський засіб, важливо надати необхідну інформацію щодо лікарських засобів для відповідального самолікування, а саме:
- рекомендації щодо застосування лікарського засобу, умов прийому, терміну лікування , правил зберігання;
- застереження при застосуванні (особливості прийому, побічна дія, вплив режиму харчування тощо).
Давайте докладніше розглянемо кожну з перелічених груп препаратів.
Антигістамінні лікарські засоби можуть викликати сонливість, відчуття втоми, зниження уваги, швидкості реакції, тому їх доцільно приймати ввечері і з обережністю застосовувати особам, діяльність яких вимагає швидкої реакції, скоординованих рухів і посиленої уваги (водії, оператори тощо). Седативна дія антигістамінних препаратів І покоління (від легкої сонливості до глибокого сну) може проявлятися за звичайних терапевтичних доз. У антигістамінних препаратів (особливо І покоління) при тривалому застосуванні може відмічатися значне зниження терапевтичної ефективності (тахифілаксія). Антигістамінні лікарські засоби не можна поєднувати з алкоголем, седативними, снодійними препаратами, транквілізаторами, нейролептиками, опіоїдними анальгетиками — можливе посилення пригнічувальної дії на центральну нервову систему.
Стабілізатори мембран тканинних та циркулюючих базофілів застосовують тільки з метою профілактики, тому прийом препаратів розпочинають за 3–4 тиж до ймовірного контакту з алергеном, а стійкий ефект розвивається протягом 10–12 тиж постійного прийому. У перші дні застосування препаратів кромогліциєвої кислоти (назального спрею) можливе подразнення слизової оболонки носа, що не потребує відміни препарату.
Глюкокортикоїди для місцевого (локального) застосування не призначають після перенесених травм носа (2 міс) та операцій на носовій перегородці (1 рік), наявності виразок на слизових оболонках носа. При тривалому застосуванні можуть викликати кандидоз верхніх дихальних шляхів, сухість слизових оболонок, носові кровотечі, пригнічення функції кори наднирників. Не застосовують у вагітних та в період годування грудьми, а також у дітей віком до 4 років.
Симпатоміметики для місцевого застосування не рекомендується використовувати більше 5–7 днів. Перед застосуванням препаратів у пацієнтів з ринітом необхідне обов’язкове проведення ретельного очищення носової порожнини. Масляні розчини назальних крапель не застосовують у дітей віком до 2 років, оскільки це може призвести до потрапляння їх в легені та розвитку пневмонії. Симпатоміметики можуть викликати підвищення артеріального тиску та внутрішньоочного тиску, тому їх з обережністю призначають хворим з артеріальною гіпертензією, гіпертиреозом, глаукомою. Симпатоміметики не застосовують одночасно з іншими судинозвужувальними засобами, з блокаторами β-адренорецепторів (можливе послаблення антигіпертензивного ефекту, розвиток порушень серцевого ритму), седативними препаратами (можливе послаблення дії), антидепресантами, інгібіторами моноаміноксидази (можливе посилення дії та побічних ефектів), з іншими лікарськими засобами, що вводяться через носову порожнину.
Ентеросорбенти — необхідно дотримуватися інтервалу між прийманням ентеросорбентів та інших лікарських засобів, а також їжі, оскільки можливе уповільнення та/або зниження абсорбції ліків. При тривалому застосуванні може виникнути закреп. Вугілля активоване може забарвлювати кал в чорний колір.
Не забудьте нагадати пацієнту/представнику пацієнта, що детальна інформація про препарат наведена в інструкції для медичного застосування лікарського засобу, яка до нього додається, а також розповісти про дії пацієнта/представника пацієнта у разі розвитку побічних реакцій.
Наприкінці варто пересвідчитися, чи все пацієнт/представник пацієнта зрозумів та запам’ятав, і чи не залишилися у нього ще якісь запитання.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим