ЭКОНОМИЧЕСКИЕ АСПЕКТЫ ТЕРАПИИ САХАРНОГО ДИАБЕТА
 |
| О. Карпов |
Опытом фармакоэкономической оценки эффективности терапии сахарного диабета поделился российский коллега — доктор медицинских наук, профессор Олег Карпов. В России были подсчитаны затраты на лечение сахарного диабета 2-го типа. Отметим, что ввиду относительной схожести экономик постсоветских государств и функционирования систем здравоохранения, эти расчеты могут оказаться весьма полезными украинским специалистам здравоохранения. Так, в России стоимость годичного курса лечения 1 больного сахарным диабетом 2-го типа составляет около 1,3 тыс. дол. США (рис. 1). При этом расходы на лечение осложнений сахарного диабета в 10 раз превышают средства, необходимые для обеспечения контроля этой патологии. Следовательно, потенциал повышения эффективности фармакотерапии сахарного диабета заложен в компенсации сахарного диабета и как следствие — в предупреждении развития осложнений.
Современные фармакоэкономические подходы оценки новых медицинских технологий предлагают различные методы. В частности, анализ «затраты — эффективность» отражает дополнительную сумму, которую необходимо заплатить за дополнительный год сохраненной жизни. Однако увеличение продолжительности жизни не всегда является определяющим фактором эффективности терапии, поэтому в фармакоэкономике в рамках анализа «затраты — польза» широко используется интегрированный показатель QALY (quality adjusted life year), который характеризует качество жизни пациента и используется для обоснования выбора различных методик лечения с неодинаковой стоимостью.
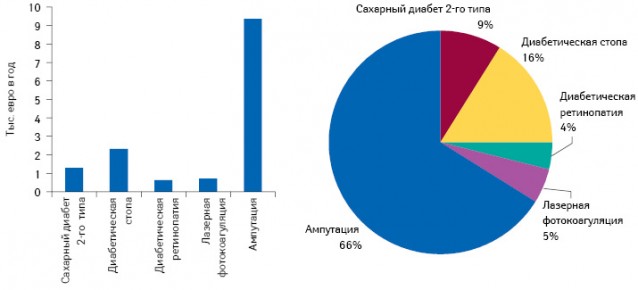
Введение новой методики терапии, не требующей дополнительных финансовых ресурсов, априори является затратно-эффективной. Однако если достижение определенного терапевтического эффекта сопряжено с дополнительными расходами, то возникает необходимость в оценке готовности общества платить за новую технологию. Подобная оценка осуществляется с помощью анализа показателя «порог готовности платить» (willingness-to-pay analysis), значение которого значительно варьирует в различных странах.
Согласно расчетам, основанным на рекомендациях Всемирной организации здравоохранения (ВОЗ), было установлено, что Российская Федерация уступает почти всем странам Европы по величине «порога готовности платить». Среди европейских стран максимальное значение «порога готовности платить» отмечено в Люксембурге — около 330 тыс. дол., Норвегии — около 260 тыс. дол. и Швейцарии — около 210 тыс. дол. В России этот показатель на порядок ниже, чем в большинстве стран Европы, и составляет около 35,5 тыс. дол. При этом среди стран СНГ Россия занимает 1-е место по этому показателю (табл. 1). Украине же в этом рейтинге отведена лишь 5-я позиция, что также можно учитывать в ходе оценки приемлемости новых медицинских технологий.
| Таблица 1 | «Порог готовности платить» в странах постсоветского пространства, а также ВВП, численность населения и ВВП в расчете на душу населения в этих странах |
| Страна | ВВП, млн дол. |
Население, человек | ВВП на душу населения, дол. | Порог готовности платить, дол. |
| Россия | 1678107 | 141927297 | 11824 | 35471 |
| Казахстан | 147640 | 16417000 | 8993 | 26979 |
| Азербайджан | 57915 | 8997400 | 6437 | 19311 |
| Беларусь | 59661 | 9484300 | 6291 | 18872 |
| Украина | 157659 | 45795911 | 3443 | 10328 |
| Армения | 8860 | 3254300 | 2723 | 8168 |
| Узбекистан | 41696 | 27794000 | 1500 | 4501 |
| Таджикистан | 6146 | 7075000 | 869 | 2606 |
| Киргизия | 4697 | 5418300 | 867 | 2601 |
О. Карпов выделил 2 основных подхода к фармакоэкономической оценке сахарного диабета 2-го типа: утилитарный и концептуальный. Утилитарный подход оценивает затраты на лекарственные средства, госпитализацию, связанную с основным заболеванием, а также нетрудоспособность по поводу сахарного диабета 2-го типа. Концептуальный подход ориентирован на превентивные меры и учитывает затраты на предупреждение развития осложнений сахарного диабета и инвалидности, а также продолжительность и стоимость сохраненной качественной жизни.
Предупредить осложнения сахарного диабета можно путем эффективного контроля гликемии. Каждый 1% улучшения показателя HbA1c снижает скорость развития поздних осложнений (рис. 2). Эффективный контроль сахарного диабета 2-го типа способен существенно снизить общественные и личные расходы.
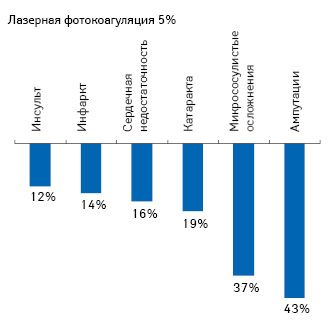
В России было рассчитано, что снижение расходов на лечение осложнений сахарного диабета за 10 лет при условии снижения среднего уровня HbA1c на 1% может составить 246,7 млн дол. (с около 5600 в 2003 до 5360 млн дол. в 2013 г.). Использование адекватных препаратов для контроля сахарного диабета позволяет существенно снизить расходы. Таким образом, снижение уровня гликозилированного гемоглобина на 1% способно только за счет уменьшения числа осложнений высвободить до 250 млн дол. ежегодно (Сунцов Ю.И. и соавт., 2005).
Компенсация сахарного диабета 2-го типа после инициации инсулинотерапии наступает уже в течение полугода (табл. 2). Согласно этому же исследованию было продемонстрировано, что инсулинотерапия улучшает качество жизни при сахарном диабете 2-го типа уже в течение 6 мес — показатель QALY увеличивается на 0,02–0,07 (Meadows K. et al., 2009).
| Таблица 2 | Динамика компенсации сахарного диабета 2-го типа после инициации инсулинотерапии на примере Германии, Греции и Испании |
| Период | Германия (n=256) | Греция (n=263) | Испания (n=207) |
| Начало | 9,2 (1,9) | 9,7 (1,6) | 9,2 (1,5) |
| 3 мес | 7,2 (1,0) | 7,9 (1,0) | 7,7 (1,2) |
| 6 мес | 6,7 (0,8) | 7,4 (1,0) | 7,3 (1,0) |
| 12 мес | 6,7 (0,7) | 7,4 (1,1) | 7,6 (1,3) |
| 18 мес | 6,8 (0,7) | 7,3 (0,9) | 7,5 (1,2) |
| 24 мес | 6,7 (0,7) | 7,1 (0,8) | 7,6 (1,3) |
С чего начинать инсулинотерапию сахарного диабета 2-го типа? Результаты исследования в Нидерландах показали, что инсулинотерапию при сахарном диабете 2-го типа следует начинать с аналогов инсулина (Thomsen T.L. et al., 2009). Так, в ходе исследования в качестве стартовой инсулинотерапии аналоги инсулина были назначены 66% пациентов, из них 61% получали базальные аналоги. Следует отметить, что большая часть назначений (59%) была сделана врачами общей практики. В течение 220 дней 22% больных, получавших инсулин НПХ, прекратили лечение, а в группе аналогов инсулина — только 17%. Замена терапии в группе НПХ в течение 190 дней произведена в 32% случаев, в группе аналогов инсулина этот показатель составил 17%.
В Германии также было проведено исследование, в котором участвовали 44 366 пациентов (табл. 3). Инсулинотерапию при сахарном диабете 2-го типа начинали с инсулина гларгин, а не с инсулина НПХ. В этом случае было просчитано, что расходы общественного здравоохранения в течение 10 лет будут меньше, чем на инсулин НПХ.
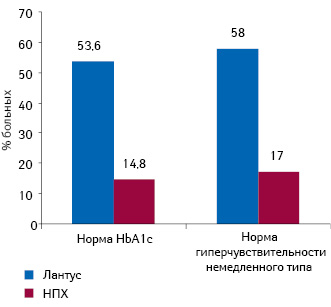
Российские исследователи также внесли свою лепту в мировую исследовательскую базу. Результаты исследования показали, что инсулин гларгин (Лантус®) обеспечивает лучший контроль при сахарном диабете 2-го типа по сравнению с инсулином НПХ (Шестакова М.В. и соавт., 2009). Компенсацию сахарного диабета 2-го типа при добавлении инсулинотерапии отмечают у большего числа больных по сравнению с терапией пероральными сахароснижающими препаратами. На фоне терапии инсулином Лантус® по сравнению с инсулином НПХ в течение 6 мес происходит компенсация сахарного диабета 2-го типа у большего (приблизительно на 40%) количества больных (рис. 3). Большему числу пациентов в случае применения НПХ инсулина требуется добавление прандиального регулятора (инсулина короткого действия), чем тем, кто получает Лантус®.
| Таблица 3 | Сравнительная эффективность инсулина гларгин и инсулина НПХ |
| Группа инсулина гларгин | Группа инсулина НПХ | |
| Интенсификация после 2-летнего наблюдения, % | 46,6 | 68,8 |
| Сохранение прежнего монорежима через 3 года, % | 50 | 24 |
| Переход на базально-болюсную терапию у всех больных, годы | 8,25 | 6,5 |
ОБ ЭКОНОМИЧЕСКОЙ ЭФФЕКТИВНОСТИ ЗДРАВООХРАНЕНИЯ
 |
| В. Очеретенко |
Об актуальных проблемах европейской системы здравоохранения, в том числе и украинской, в своем докладе рассказала Валентина Очеретенко, председатель совета Украинской диабетической федерации, председатель правления Всеукраинского сообщества защиты прав пациентов «Здоровье нации». Здравоохранение в Европе сегодня пребывает в критически сложной ситуации — на фоне возрастающих расходов и появления новых дорогостоящих технологий здоровье населения требует повышенного внимания ввиду старения нации и распространения хронических заболеваний.
В марте 2011 г. в Женеве на конференции «Здравоохранение в Европе. Эра перемен: принципы политики, подходы управления, параметры финансирования» журнала «The Economist» были предприняты попытки найти ответы на эти острые вопросы. В частности, обсуждалась возможность реформирования системы здравоохранения, которая сможет предложить высококачественное медицинское обслуживание за более щадящую цену. Правительства, подхлестываемые финансовыми трудностями и обрастающие долгами, ищут адекватные пути уменьшения расходов на здравоохранение. В такой ситуации возникает вопрос: цены на лекарства действительно чрезмерно завышены или их сокращение является самым простым путем уменьшения расходов? В текущем году Великобритания, Германия, Греция, Дания, Испания, Италия, Нидерланды, Франция и Швеция — все как один объявили о реформах своих систем здравоохранения, направленных на существенное снижение затрат в медицинской сфере, причем с особым упором на снижение цен на лекарственные средства. При этом важно понимать, что увеличение затрат на лекарственные средства за последнее десятилетие в значительной степени обусловлено такими факторами, как появление новых медицинских технологий, увеличение доли населения с хроническими заболеваниями и др.
Мы зачастую оперируем понятием «рациональное использование ресурсов». Что конкретно имеется в виду под «рациональным использованием лекарств»? Согласно материалам конференции экспертов по рациональному использованию лекарств, созванной ВОЗ в Найроби в 1985 г., это понятие было определено следующим образом: «Рациональное использование лекарств требует того, чтобы пациенты получали лечение, соответствующее их клиническим потребностям, в дозах, которые отвечают их индивидуальным особенностям, в течение адекватного периода времени и по самой низкой цене для них и для общества».
Возможные пути повышения эффективности существующих систем здравоохранения — в укреплении слабых мест. Согласно данным доклада ВОЗ о состоянии здравоохранения в мире (2010) выделено 10 основных причин низкой экономической эффективности систем здравоохранения:
- недостаточно активное использование генериков и высокие цены на лекарства;
- использование препаратов низкого качества и поддельных лекарств;
- неправильное и неэффективное использование лекарств;
- чрезмерное использование оборудования, инструментальной диагностики и инструментальных методов лечения;
- не соответствующий потребностям и слишком затратный кадровый состав и отсутствие мотивации у работников;
- необоснованная госпитализация и слишком длительное пребывание больных в стационарах;
- ненадлежащий размер больниц, низкий коэффициент использования инфраструктуры;
- врачебные ошибки и недостаточно высокое качество медицинских услуг;
- недостатки системы здравоохранения: непроизводительная трата ресурсов, коррупция и мошенничество;
- сочетание неэффективных медицинских вмешательств и технологий и финансирования.
В последнее время активно обсуждаются перспективы персонифицированной медицины и профилактики. Слова великого русского врача М.Я. Мудрова, жившего в XVIII в., о необходимости «лечить не болезнь по одному только ее имени, а самого больного» как нельзя лучше отражают суть персонифицированной медицины. Понятно, что безопасность лекарств зависит от индивидуальных особенностей организма, поэтому их применение требует персонифицированного подхода к каждому конкретному человеку. Подобный адресный подход позволяет не только повысить безопасность медикаментозного лечения, но и снизить затраты на оказание медицинской помощи.
Итак, возвращаясь к ухудшению ситуации в сфере здравоохранения, по мере увеличения количества пациентов с хроническими заболеваниями и связанных с этим расходов, очевидно, что решение проблемы лежит в двух плоскостях — повышение эффективности медицинской помощи и более рациональное использование ресурсов системы здравоохранения.
Особое внимание привлекает проблема сахарного диабета как одного из наиболее серьезных и распространенных хронических заболеваний, приводящих к потере трудоспособности и смерти больных при ненадлежащем контроле заболевания.
Масштаб проблемы несложно оценить на примере США, где в 2010 г. общая сумма только прямых расходов на лечение сахарного диабета оценивается в 116 млрд дол. Дополнительно 58 млрд дол. косвенных расходов, в том числе на оплату инвалидности, потери трудоспособности и преждевременной смерти.
В Украине сегодня насчитывается около 1,2 млн больных сахарным диабетом 1-го и 2-го типа. Общее количество пациентов, принимающих инсулин, составляет 180 тыс. человек, в том числе 7900 детей. Таким образом, не составляет труда посчитать годичную потребность Украины в инсулине: 180 000·50 МЕ·365 дней = 3 285 000 000. При этом на 2011 г. в бюджете заложено на эти цели 500 млн грн., а совокупный прогнозируемый объем продаж инсулинов по тендерам в 2011 г. предусматривает 2 197 707 100 МЕ, что в 1,5 раза меньше реальной потребности больных сахарным диабетом в Украине…
Реформирование системы здравоохранения требует гибкости и готовности к компромиссу от всех ее участников. Важна роль пациента, который должен быть «производителем» здоровья, а не потребителем медико-санитарной помощи. Преобразования системы здравоохранения, направленные на улучшение здоровья населения, потребуют участия пациентов в принятии решений. Только информированный и облеченный соответствующими правами пациент ответственно относится к своему лечению. Однако, важно, чтобы вовлечение пациента не стало просто перекладыванием всей полноты ответственности на плечи пациента.
ВЧЕРА И СЕГОДНЯ: ИНСУЛИНОТЕРАПИИ САХАРНОГО ДИАБЕТА 2 ТИПА
 |
| Б. Маньковский |
Борис Маньковский, профессор, член-корреспондент НАМН Украины, заведующий кафедрой диабетологии Национальной академии последипломного образования им. П.Л. Шупика, проанализировал международные и национальные стандарты в области инсулинотерапии. Согласно первому международному консенсусу EASD/ADA 2006 (по Nathan D.M. et al., 2006) были определены следующие тезисы:
- инсулин — наиболее эффективное средство для снижения гликемии;
- инсулинотерапию следует начинать с базального инсулина;
- базальный инсулин может быть рекомендован сразу после метформина;
- следующий шаг после базального инсулина — добавление одной инъекции короткого инсулина до или после одного из приемов пищи;
- смешанный инсулин не рекомендован как инсулин первого ряда.
Согласно же национальным протоколам (2009 г.) показаниями для инициации инсулинотерапии при сахарном диабете 2-го типа являются неэффективность диеты и максимальной дозы пероральных сахароснижающих препаратов, HbA1c >7,5%, гликемия >8,0 ммоль/л при индексе массы тела <25 кг/м2, кетоацидоз, оперативное вмешательство. Аналоги человеческого инсулина назначают в случае непереносимости других видов инсулина, лабильного течения сахарного диабета со склонностью к ночным гипогликемиям. Не рекомендуется переведение больных с одних видов инсулина на другие при условии достижения компенсации сахарного диабета (класс рекомендаций IIа, уровень доказанности В).
В свою очередь, в рекомендациях AАСЕ/ АСЕ (2009) указывается: «Мы не рекомендуем по возможности использовать человеческий короткий инсулин («Р») и инсулин НПХ («Н») вследствие того, что эти препараты инсулина недостаточно предсказуемы по своему временному эффекту и, соответственно, по имитации нормального физиологического профиля. В результате доза, необходимая для контроля гипергликемии, часто ассоциируется с повышенным риском гипогликемий».
В новом алгоритме лечения сахарного диабета отмечено смещение фокуса — рекомендуется раннее добавление базального инсулина к терапии у пациентов, не достигших целевых показателей. Кроме того, комбинированные (премикс) инсулины не рекомендованы.
Таким образом, национальные и международные рекомендации в сфере терапии сахарного диабета разнятся, что оставляет специалистам здравоохранения широкое поле для размышлений.
…
Пагубное состояние системы здравоохранения и рост расходов связаны с увеличением распространенности хронических заболеваний, таких как сахарный диабет. Потенциал экономии затрат на фармакотерапию сахарного диабета заложен в улучшении контроля заболевания с целью предупреждения осложнений, лечение которых аккумулирует львиную долю общих затрат на борьбу с этой патологией. Наряду с прямыми затратами осложнения сахарного диабета ассоциированы со значительными косвенными расходами, связанными с потерей трудоспособности больных, и, как следствие, недополучением государством общественно полезного продукта. В этом контексте особо актуальны вопросы адекватного лекарственного обеспечения пациентов с сахарным диабетом. При этом реформы требуют гибкости и готовности к компромиссу от всех специалистов здравоохранения как необходимого условия для нахождения правильных окончательных решений.
фото предоставлено
организаторами семинара

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим