Разработка единого перечня лекарственных средств, закупаемых за бюджетные средства, — насущная необходимость. Два используемых перечня — Национальный (утвержденный постановлением КМУ от 25.03.2009 г. № 333) и номенклатура для закупок через международные организации — не имеют четкого методологического обоснования в условиях критического дефицита финансирования. Расчеты, выполненные коллективом авторов «Еженедельника АПТЕКА», свидетельствуют о том, что потребность в лекарственных средствах, включенных в Национальный перечень, даже с учетом программы «Доступные лекарства», удовлетворяется примерно наполовину. То есть глобальная, фундаментальная проблема даже не в самом перечне, а в приоритетности препаратов для госзакупок.
Подобно литературному персонажу советских времен Ивану Иванычу, страна по-прежнему «все делает наполовину». Но и актуальная задача не из легких: как разделить тот скудный финансовый паек, который у нас называется «державне фiнансування охорони здоров’я», на всех страждущих? Исходить нужно, очевидно, из того, что финансирование должно быть долевым: государственный/местные бюджеты и бюджеты домохозяйств. Однако нельзя смириться с тем, чтобы дорогостоящие препараты закупали в размерах, равных, скажем, 10-й части от потребности. А ведь получается именно так (см. пример с трастузумабом ниже). Самое неприятное при таком раскладе то, что за доступ к «бесплатной терапии», как принято в нашей стране, пациентам все равно придется заплатить, но отнюдь не в адрес государства или больницы.
В сущности, и по отечественным, и по зарубежным данным (Marte Y.M. et al., 2018)* мы видим, что львиную долю — 80% закупок составляют несколько дорогостоящих препаратов. Относительно вышеупомянутого исследования необходимо дать короткое пояснение. Авторы из США, опираясь на сведения о заболеваемости онкологической патологией в Ботсване, подсчитали потребность этой страны в препаратах для лечения 10 наиболее распространенных видов рака. Оказалось, что 80% расчетного объема финансирования должно приходиться всего на 3 дорогостоящих препарата (трастузумаб, ритуксимаб и гозерелин). Вышеприведенные отечественные данные, целиком и полностью основанные на фактическом материале (никаких допущений, как в исследовании американцев), сводятся к принципу Парето: по программе «Взрослая онкология» практически 85% поставок (в натуральном выражении) составляют лекарственные средства, стоимость которых менее 100 грн. за единицу (затраты на приобретение лекарств данной ценовой категории составили 16%). То есть налицо — классическая формула: 16% усилий (денег) — 85% результата (терапевтических актов). Таким образом, главный простой лежащий на поверхности способ отрегулировать затраты — заняться вплотную этими условными 20% номенклатуры. Нужен, выражаясь фигурально, «желтый список» (по аналогии с австрийским), формируемый по критерию (остро) «необходимого». А еще нужен «красный» список, который в нашем случае, в отличие от австрийского, придется финансировать посредством личных средств граждан (out-of-pocket), за счет благотворительности, особых проектов международных фармкомпаний и т.д. «Красный» список подчиняется критерию «достаточного» (препараты, не закупаемые и не возмещаемые на общих основаниях). Фокус внимания общественных и контролирующих органов должен приходиться именно на «желтый» и «красный» списки, так как именно в них заложен наибольший потенциал для экономии.
В связи с этим необходимо отдельно прояснить вопрос о цене/ценности лекарственного средства. Очень вредной представляется идея о том, что надо стремиться к закупкам препаратов последних поколений, «новых» молекул. Вот, мол, как плохо, что общественные деньги тратят на недорогие, «дешевле 100 грн.» лекарства. Если бы речь не шла о жизни и здоровье, можно было бы вспомнить старый анекдот о новом русском, купившем туфли за тысячу и завидовавшем купившему точно такие же, но за две.
К счастью, цена лекарственного средства на фармрынке не является отражением его клинической ценности. Самую большую пользу в общественном здравоохранении приносят простые дешевые молекулы, используемые для лечения сердечно-сосудистых заболеваний, сахарного диабета, и т.д… Вся современная «надстройка», конечно, важна (да-да, некоторые опухоли, сложные случаи сахарного диабета, болезни соединительной ткани и т.п.), но дефицит «бесплатных» лекарств неминуемо должен вызвать увеличение неофициальных платежей за право доступа к ним. Государство пока слабо стимулирует приход в страну дешевых генериков; видно, отечественные и зарубежные фармкомпании для нас важнее отечественного пациента. В конце концов, если у кого-то из украинцев есть деньги на дорогие инновационные препараты, путь покупает их нелицензированными в ЕС (страна должна позаботиться о такой возможности).
Давать инновационным фармкомпаниям полную цену за их препараты, как, к примеру, в рамках добровольной Схемы регуляции цен на лекарственные средства (Pharmaceutical Price Regulation Scheme — PPRS), — своеобразное «бремя белого человека». Делается это в основном не с целью отметить их высокую ценность, получая взамен значимые преимущества в виде сохранения и укрепления здоровья, а для поддержания инновационного потенциала отрасли — крупного сектора экономики развитых стран. Тем, кто скорее мертв, чем жив, вовсе необязательно доказывать свою приверженность защите прав интеллектуальной собственности и прочим второстепенным регуляциям. Да что там, уже и в цитадели «белого человека» пытаются сопрягать цены оригинальных препаратов с их реальной пользой (такой себе «коэффициентик» в расчете прибыли, которую можно и уменьшить, если препарат не оправдал ожиданий (см. ниже — Patient Access Schemes).
Универсальный магазин
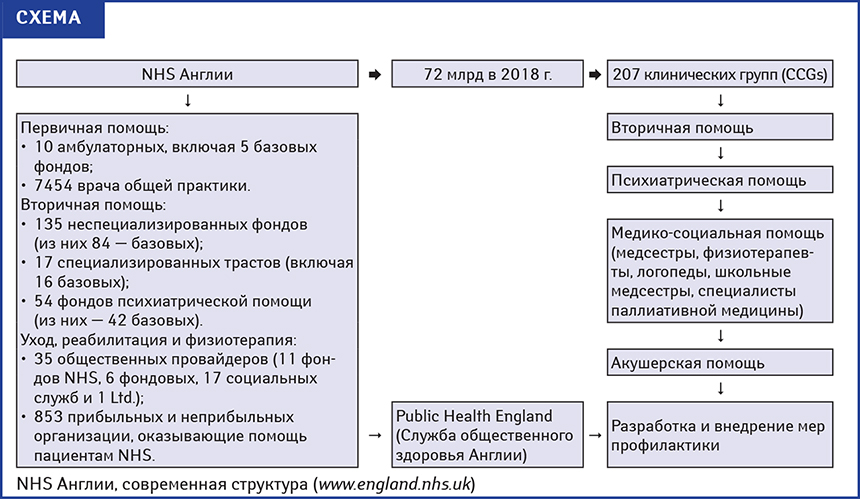
С 2013 г. Национальная служба здравоохранения (National Health Service — NHS) Англии подвергается фундаментальной реструктуризации с укрупнением обычных фондов (NHS trusts) и образованием фондов базовых (NHS foundation trusts) — неприбыльных общественно полезных корпораций (схема). Функции надзора и поддержки по отношению к ним выполняет подразделение NHS Improvement (букв. «Улучшение NHS»), образовавшееся в результате слияния 7 других подразделений.
На нужды NHS в 2017/18 гг. запланировано выделить 122 млрд фунтов, что составляет около 2200 фунтов на душу населения. Около 16 млрд фунтов в год тратят на лекарственные средства (9 млрд — в аптечном и 7 млрд — в госпитальном сегментах, в том числе 0,6 млрд на услуги аптек). При этом примерно половина госпитальных затрат непосредственно покрывается NHS через специализированный бюджет (Specialised services budget), идущий на нужды пациентов с тяжелыми и редкими заболеваниями (химиотерапия, диализ, трансплантация и ряд исследовательских практик). NHS стремится к централизации закупочной политики (супермаркет вместо мелких лавочек), и в этом году, к примеру, обкатывает программу всеобщих закупок различных вспомогательных продуктов и медицинских изделий.
Впрочем, планировать закупки лекарственных средств в Англии — совсем не то, что у нас. NHS разрабатывает для этого специальные аналитические инструменты — Refine, Define и ряд других (www.rx-info.co.uk). Кроме того, уже второй раз (на 2017/2018 и 2018/2019 гг.) NHS Improvement опубликовал топ-10 лекарственных средств с наибольшим потенциалом экономии для фондов (feedback.model.nhs.uk).
Для оригинальных — PPRS или обязательная схема, для генериков — Drug Tariff
В Великобритании у инновационных компаний есть выбор: можно присоединиться к PPRS, действующей с 1957 г., или, в противном случае, автоматически подпасть под действие обязательной системы (Statutory Scheme for Pricing of Branded Medicines)**. В первом случае Департамент здравоохранения (Department of Health) от имени всего Соединенного Королевства договаривается с Ассоциацией фармацевтической промышленности Великобритании (Association of the British Pharmaceutical Industry — ABPI). Суть PPRS, которая в настоящее время распространяется на 80% оригинальных препаратов, закупаемых NHS, — в непрямом регулировании на основании контроля прибыли. C 2014 г. вместо согласования снижения цен пула препаратов стали использовать платежи со стороны компаний, величина которых определяется не только запланированным увеличением поставок в NHS, но и количеством участвующих компаний и объемами их продаж в рамках PPRS. При большем количестве компаний и препаратов на каждого отдельно взятого поставщика приходится меньший платеж, и поскольку в 2017 г. некоторые участники внезапно вышли из PPRS или вывели за ее пределы часть своих препаратов путем параллельного импорта, на оставшиеся легла финансовая нагрузка больше запланированной. То есть для PPRS очень важно иметь «достаточно» компаний, чтобы довольно высокие платежи были пропорциональны прибыли, и PPRS оставалась привлекательной по сравнению с обязательной схемой.
Обязательная схема, в которой до принятия в 2017 г. поправок к закону о поставках (стоимости) медицинских услуг (Health Service Medical Supplies (Costs) была менее выгодна для производителя, чем PPRS, теперь тоже основана не на списочном снижении цен, а на платежах со стороны участвующих компаний, как и PPRS. Больше того, DH позволяет компаниям с 1 апреля 2018 г. рассчитывать примерно на тот же уровень платежей, что и в PPRS, — 2,38–7,8% прибыли.
В чем еще сохраняется отличие, так это в том, что в PPRS при определении размеров выплат со стороны компаний не берут в расчет «сверхновые» препараты, выведенные на рынок, начиная с 2014 г. В рамках же обязательной схемы последние будут уравнены с остальными оригинальными. Естественно, компании, имеющие много «сверхновых» препаратов в портфеле, сохранят приверженность PPRS. Пока неясно, будут ли поддерживать обе схемы, или какая-то из них будет отменена (Tillett C., Arnold A., 2017).
С 2009 г. при заключении договоренностей в рамках PPRS появилась возможность заключать соглашения с условиями согласно Схемам доступа пациентов (Patient Access Schemes — PAS) в двух разновидностях. Так, в финансово ориентированных схемах размеры предоставляемых скидок и уступок увязывают с количеством пролеченных пациентов в разных подгруппах, с числом использованных доз препарата и т.д. А в схемах, ориентированных на исход:
- с доказательствами ценности (Proven value) — когда компания в процессе медицинского применения препарата собирает и передает NICE дополнительные доказательства эффективности и безопасности и, в зависимости от результатов, может повысить цену;
- с ориентацией на ожидаемую ценность (Expected value) — если собранные доказательства не подтвердят назначенную цену, применяют снижение цен/скидки;
- разделение рисков (Risk-sharing) — в зависимости от собранных доказательств, изменения цены финансовые выплаты предпринимаются обеими сторонами (компанией и NHS).
Закупочные цены генерических лекарственных средств устанавливают согласно Тарифу на лекарственные средства (Drug Tariff) NHS: «основная цена» (basic price) минус «вычет согласно шкале» (Deduction Scale, часть V Drug Tariff) плюс «плата за услугу» (Professional fees) согласно шкале (часть III Drug Tariff). Professional fees — плата за отпуск любого рецептурного препарата в Англии аптекой, работающей по контракту с NHS; в ноябре 2018 г. составляет 126 пенсов, в Уэллсе — 90 пенсов. «Основную цену» устанавливают, исходя из рыночных показателей, полагаясь на регулирующее действие конкуренции.
Проблема состоит в том, что в условиях недостаточной конкуренции цены генерических препаратов бывают неоправданно высокими. Например, после того как оригинатор передал право на распространение противоэпилептического препарата Epanutin (фенитоин натрия) генерической компании (продолжая получать долю дохода от продаж), его цена увеличилась в 25 раз! Соответственно, увеличились расходы NHS на приобретение препаратов фенитоина натрия, так как они вышли из-под юрисдикции PPRS. Управление конкуренции и рынков (Competition and Markets Authority — CMA) в 2017 г. наложило штраф на эти компании, но и к ноябрю 2018 г. цена препарата не достигла уровня оригинального, оставаясь выше более чем в 2 раза. При этом в Drug Tariff включено 7 препаратов фенитоина натрия (только 2 из них — Epanutin) с разной силой действия и формами выпуска (и примерно аналогичными ценами).
Еще более значительным (в 126 раз!) оказалось повышение цены гидрокортизона (табл. 10 мг). CMA так и не приняло окончательного решения, а цена препарата за последние годы (к ноябрю 2018 г., Drug Tariff) не только не снизилась, но возросла, и теперь она в 130 раз выше исходной!
Описывая даже в общих чертах Drug Tariff, нельзя не упомянуть о разделе XVIIC — Национальный формуляр (лекарств), которые должны быть доступны в любое время (National out-of-hours formulary). Это — минимальный список лекарственных средств, доступных для пациента (есть деление на взрослых и детей), нуждающегося в неотложной помощи. Каким образом обслуживать этот список — дело местных провайдеров, принимающих во внимание существующие протоколы лечения. В частности, на него ориентируются при определении содержимого «докторского чемоданчика» (Drug and Therapeutics Bulletin, 2015). Само существование подобного перечня — свидетельство высокой социальной ответственности NHS. В указанном списке есть такие разделы: анальгезия (кодеин с аналогами, диаморфин и т.д.), астма, неотложные кардиология, диабетология, психиатрия и неврология, акушерство и гинекология, аллергия/анафилаксия, передозировка опиоидов, желудочно-кишечные проблемы, инфекционные заболевания, разное (в том числе тест-полоски для тестирования крови и мочи), кислород. Также должна быть доступна с защитой от несанкционированного доступа специальная укладка для паллиативной помощи (дексаметазон, гиосцин, бутилбромид, кеторолак/диклофенак, левомепромазин, мидазолам). Количество препаратов должно быть достаточным для обеспечения соответствующего облегчения симптомов до официального рассмотрения группой паллиативной помощи или специалистом общей практики. Вот так! А у нас (реальный случай) пациент лечился-лечился в Киевском городском клиническом онкологическом центре, платил-платил за «amenity-beds» (улучшенные койки, так в NHS обозначают необходимость доплаты за повышенную комфортность пребывания в больнице), за лекарства и т.д., а обратившись к своему, казалось бы, «лечащему» врачу с острым болевым синдромом, не получив поддержки даже словом, отправляется в путешествие — собирать три подписи для назначения обезболивания! Когда уже в нашем профессиональном сообществе соберется критическая масса решимости бороться за немедленный доступ к необходимому обезболиванию?!
В Drug Tariff имеется также формуляр для медсестер и даны указания относительно выписывания рецептов «независимыми прескрайберами» (получившими такое право медсестрами, фармацевтами, физиотерапевтами, оптометристами). Если описать полномочия этих специалистов в общих чертах, то они могут назначать в рамках своей компетенции практически любые лекарственные средства, в том числе нелицензированные.
«Черный» и «серый» списки
Как и в случае с амбулаторным сегментом, в госпитальном существует ряд препаратов, назначение которых NHS не оплачивает (часть XVIIIA Drug Tariff), условно — «черный» список, или оплачивает в исключительных случаях (часть XVIIIВ Drug Tariff) — «серый» список. В перечни включены только торговые наименования вне АТС-классификации и производителей, так что анализировать их содержание трудно. В общих чертах, «черный» список состоит из противокашлевых, отхаркивающих средств, витаминов, минералов, кремов, но также и реланиума, валиума, препаратов медазепама, клоназепама, флуразепама, флунитразепама, хлордиазепоксида (бензодиазепины), гидроксикобаламина и — раствора индийского бренди, а также растворимого кофе Nescafe). Так что нечего и думать просить у госпитальной аптеки кофе с коньяком, даже разведенным индийским.
В «серый» список включены препараты, которые можно назначать определенным категориям больных в строго оговоренных обстоятельствах. К примеру, озельтамивир и занамивир — только в период циркуляции вируса гриппа — «старым и малым», беременным; препараты для лечения эректильной дисфункции — тем, кому их назначали до 1998 г., и перенесшим определенные хирургические вмешательства; эти же препараты — всем пациентам по всем другим показаниям, кроме эректильной дисфункции.
Кроме того, имеется — по духу он примерно соответствует нашей номенклатуре централизованных закупок МЗ (моноклональные антитела, препараты-сироты, противовирусные), исключая, конечно, такие недоразумения, как контрацептивы и гонадотропины. В соответствующей колонке данного перечня NHS указаны основания для закупок: клинические руководства, согласованная позиция фондов и т.д.; немало и таких препаратов, которые в рутинном порядке не закупают.
«Кейс» трастузумаба
Продолжая аналогию между «ботсванской онкологической корзиной» (см. выше) и нашими многострадальными закупками, в качестве примерной иллюстрации воспользуемся методикой расчета потребности страны в трастузумабе (Marte Y.M. et al., 2018). Величину 100% потребности авторы рассчитали, исходя из того, что повышенную экспрессию HER-2 наблюдают у 21,6% пациентов со злокачественной опухолью молочной железы, а в терапии трастузумабом нуждаются пациентки с местно-распространенным процессом. Спроецировав потребность в курсовом лечении «стандартной» пациентки с массой тела 62 кг на нашу популяцию из 14,5 тыс. заболевших в этом году, получим, что, при наличии как минимум 2 тыс. женщин, нуждающихся в трастузумабе, за государственный счет мы смогли лечить только немногим более 200. Разница между потребностью и возможностью ее удовлетворить — более чем в 10 раз! В 2019 г. с учетом «ориентировочного количества, исходя из объема финансирования» трастузумаба может хватить только приблизительно для 300 пациенток (приказ МЗ от 19.11.2018 р. № 2113). Да и рассчитанную МЗ 100% потребность можно подвергать сомнению, особенно учитывая пациенток, заболевших в минувшие годы, но не получавших трастузумаб. В целом по группе онкологических препаратов, исходя из данных, приведенных в приказе, дефицит, исходя из 100% потребности в них, составит 50%. Зато контрацептивы примерно для годичной терапии 30 тыс. женщин и почти исчерпывающий перечень стимуляторов овуляции страна может себе позволить!
Итак, вряд ли можно добиться оптимизации расходов на лекарственные средства без наведения порядка с регистрацией цен, а также их регулирования при помощи внутреннего и внешнего реферирования. Кстати, непонятно, что мешает МЗ подключиться к системе , вместо того чтобы пользоваться «открытыми источниками» при определении референтных цен? Во-вторых, почему бы нашим «евровсезнайкам» не блеснуть эрудицией и не подготовить перечень препаратов с наибольшим потенциалом экономии, подобно NHS? Пусть в него войдут лекарственные средства, у которых скоро истекает срок патентной защиты, а также сравнительно дешевые препараты, еще не зарегистрированные в нашей стране. Кроме того, нельзя допускать спекуляций вокруг «новых молекул». К этому нас обязывает бедственное финансовое положение. Наконец, списки: красный, желтый, серый, черный…
Публикация МЗ сводных показателей потребности в лекарствах (приказ № 2113) — важный шаг в осознании сложившейся ситуации.
*. Yehoda M. Martei, Sebathu Chiyapo, Surbhi Grover, Christina Hanna, Scott Dryden-Peterson, Malebogo Pusoentsi, Lawrence N. Shulman, and Neo Tapela//Journal of Global Oncology, 2018, 4:4, 1–8.
**Под действие обязательной схемы не подпадают компании с объемом продаж менее 5 млн фунтов и безрецептурные препараты.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим