 Найближчі десятиліття мають стати захопливим часом для глобального сектору охорони здоров’я, адже на нього чекають все нові виклики на шляху прогресу в майбутньому. Необхідність змін, що все виразніше окреслюється і про яку починають говорити не лише експерти та пацієнти, а й управлінці в системі охорони здоров’я, може бути наповнена значною часткою невизначеності. Але крокуючи шляхом змін, не варто забувати слова Конфуція, який радив вивчати минуле, якщо ви збираєтеся визначати майбутнє. Тож, реформувати систему охорони здоров’я теж варто з урахуванням її історії та рушіїв сучасних змін. Експерти відзначають, що ключовими рушійними факторами, що будуть провокувати зміни в організації управління системами охорони здоров’я на глобальному рівні, будуть зростання кількості населення та його старіння, підвищення поширеності хронічних захворювань, необхідність збільшення інвестицій у інфраструктуру, технологічний прогрес, розвиток моделей догляду, підвищення витрат на оплату праці в умовах нестачі працівників та розширення покриття систем охорони здоров’я на ринках, що розвиваються. Аналітична компанія «Deloitte» нещодавно опублікувала звіт «2020 global health care outlook», в якому окреслила основні виклики в галузі охорони здоров’я, тенденції, які до цього призвели та запропонувала можливі шляхи подолання труднощів, що можуть виникати. Далі ми докладно зупинимося на 4 основних проблемах, з якими найближчим часом доведеться стикнутися системам охорони здоров’я в усьому світі, і почнемо, мабуть, з однієї з найбільш болючих — нестачі фінансування та зростання витрат на охорону здоров’я.
Найближчі десятиліття мають стати захопливим часом для глобального сектору охорони здоров’я, адже на нього чекають все нові виклики на шляху прогресу в майбутньому. Необхідність змін, що все виразніше окреслюється і про яку починають говорити не лише експерти та пацієнти, а й управлінці в системі охорони здоров’я, може бути наповнена значною часткою невизначеності. Але крокуючи шляхом змін, не варто забувати слова Конфуція, який радив вивчати минуле, якщо ви збираєтеся визначати майбутнє. Тож, реформувати систему охорони здоров’я теж варто з урахуванням її історії та рушіїв сучасних змін. Експерти відзначають, що ключовими рушійними факторами, що будуть провокувати зміни в організації управління системами охорони здоров’я на глобальному рівні, будуть зростання кількості населення та його старіння, підвищення поширеності хронічних захворювань, необхідність збільшення інвестицій у інфраструктуру, технологічний прогрес, розвиток моделей догляду, підвищення витрат на оплату праці в умовах нестачі працівників та розширення покриття систем охорони здоров’я на ринках, що розвиваються. Аналітична компанія «Deloitte» нещодавно опублікувала звіт «2020 global health care outlook», в якому окреслила основні виклики в галузі охорони здоров’я, тенденції, які до цього призвели та запропонувала можливі шляхи подолання труднощів, що можуть виникати. Далі ми докладно зупинимося на 4 основних проблемах, з якими найближчим часом доведеться стикнутися системам охорони здоров’я в усьому світі, і почнемо, мабуть, з однієї з найбільш болючих — нестачі фінансування та зростання витрат на охорону здоров’я.Окрім навантаження на систему охорони здоров’я, пов’язаного зі збільшенням поширеності інфекційних та неінфекційних захворювань, зацікавлені сторони в галузі охорони здоров’я також стикаються з проблемою боротьби з психічними або неврологічними розладами. Справа в тому, що наразі вектор прикладання зусиль у галузі охорони здоров’я потроху став зміщуватися в бік профілактики, і все більше представників зацікавлених сторін у галузі охорони здоров’я говорять про необхідність не тільки лікування та постлікарняного догляду, а й організації системи охорони здоров’я таким чином, щоб спрямовувати більше зусиль на підтримання фізичного та психічного благополуччя населення, проведення профілактики та ранньої діагностики. Деякі кроки в цьому напрямку вже роблять. У партнерстві з іншими галузями, такими як освіта, транспорт, роздрібна торгівля, банківська справа, високі технології та ін., зацікавлені сторони в галузі охорони здоров’я починають спільно застосовувати підхід «smart health community», що допомагає стимулювати інновації, розширювати доступ та доступність, покращувати якість та знижувати витрати за рахунок більш ефективних моделей доставки послуг у сфері охорони здоров’я. Однак ще багато потрібно зробити. Щоб дістатися до цього бажаного майбутнього, медичні працівники, уряди та інші платники у сфері охорони здоров’я, і навіть споживачі повинні спочатку зрозуміти, проаналізувати та відповідно відреагувати на тенденції та проблеми, що сприяють змінам у системі. Цьогорічний глобальний огляд «2020 global health care outlook» стану справ у сфері охорони здоров’я покликаний дослідити 4 ключові виклики, які будуть впливати на галузь у 2020 р. та пропонує можливі рішення, які можуть закласти міцний фундамент майбутнього.
У 2020 р. сектор охорони здоров’я може стикнутися з різноманітними викликами, як-то: фінансові, стратегічні, цифрові та кадрові:
1) фінансові операції та покращення прибутковості. Системи охорони здоров’я працюють над досягненням фінансової стійкості за рахунок зниження витрат на надання послуг, а також фінансування якісної та ефективної допомоги для пацієнтів;
2) цифрова трансформація та сумісність. Експоненційний прогрес та інтероперабельність (здатність до комунікації, виконання програм або передачі даних між різними функціональними блоками в конкретних умовах) цифрових технологій допомагають лікарям надавати медичні послуги таким чином, як споживачі бажають їх отримувати;
3) інновації у сфері організації медичної допомоги. Нові стратегії, можливості та технології зміщують фокус систем охорони здоров’я з надання епізодичної, невідкладної допомоги на збереження здоров’я людей;
4) роль кадрів у майбутньому. Старіння населення та дефіцит кваліфікованих лікарів змінюють підходи до працевлаштування в галузі охорони здоров’я та збільшують значення пошуку, найму, навчання та утримання кваліфікованих працівників.
Фінансові операції та підвищення прибутковості
Які ж основні драйвери цього тренду?
Багато систем охорони здоров’я у світі намагаються підтримувати фінансову стійкість у невизначеному та мінливому середовищі:
- у 2018–2019 р. дефіцит лікарняного трасту Національної служби охорони здоров’я Англії (National Health Service — NHS) становив 551 млн фунтів, що майже в два рази менше порівняно з аналогічним показником 2017–2018 рр., який складав 960 млн фунтів; однак це багато в чому було пов’язано з одноразовими (не системними) заощадженнями, тимчасовим додатковим фінансуванням та коригуваннями бухгалтерського обліку. Загалом базовий фінансовий дефіцит лікарняних трастів наприкінці 2018–2019 рр. становив 5 млрд фунтів, порівняно з 4,3 млрд фунтів у 2017–2018 рр.;
- збільшення видатків у медичних страхових фондах Китаю перевищило підвищення доходів у 2018 р., що було пов’язано з уповільненням зростання економіки країни та збільшенням кількості населення літнього віку;
- 12% лікарень Німеччини переживають фінансові проблеми, кількість випадків неплатоспроможності збільшується в усіх операторів, і вперше за останні роки лікарні спостерігають зменшення кількості пацієнтів, що надійшли в стаціонар у зв’язку з тим чи іншим станом;
- середня норма прибутку у 2017 р. для провідних лікарень Нідерландів становила 1,8%, і приблизно половина з них були нещодавно або перебувають у процесі значних трансформацій витратної частини бюджету;
- типовий для США надавач послуг у сфері охорони здоров’я, чиї активи оцінюються на рівні 2 млрд дол. США, має операційну маржу 2,5%, яка, як прогнозується на основі даних актуальних аналізів та тенденцій ринку, знизиться на 6% до негативного показника -3,5% до 2023 р.
Протягом багатьох років фінансові виклики тією чи іншою мірою ускладнювали життя державним та приватним системам охорони здоров’я, і очікується, що ситуація не зміниться і в 2020 р. Прикладами факторів, що сприяють ускладненню фінансового становища систем охорони здоров’я, є збільшення кількості та старіння населення; зростання кількості осіб з хронічними, тривалими захворюваннями; необхідність великих інвестицій в інфраструктуру та медичні технології (що ще більше ускладнюється низьким рівнем капітальних витрат протягом багатьох років); зростання витрат на оплату праці та дефіцит персоналу; і попит на більшу екосистему послуг (лікар загальної практики, лікар, що надає послуги в рамках певної громади, лікарі, що відвідують пацієнтів вдома, надання медичних послуг для підтримки психічного здоров’я, довгостроковий медичний догляд тощо). У країн є різні важелі, які вони можуть застосовувати, щоб знизити витрати, поліпшити фінансові та операційні показники та забезпечити фізично та фінансово доступну медичну допомогу. Серед таких варіантів може бути реформа виплат, універсальне покриття послугами охорони здоров’я, контроль за цінами, управління здоров’ям населення (population health management — PHM) та державно-приватне партнерство. Консолідація галузі та зміна регуляторного ландшафту також розглядаються як фактори, що можуть покращити фінансові показники. Лідерам системи охорони здоров’я, швидше за все, потрібно буде використовувати збалансований комплекс вказаних важелів для надання якісної допомоги та досягнення фінансової стійкості.
Як тренд зростання витрат на медичні послуги буде впливати на систему у 2020 р.?
«Цінність», імовірно, буде ключовим словом у реформі оплати праці. У рамках переходу галузі від традиційної моделі відшкодування плати за послугу до такої, яка базується на результатах, державні та комерційні страховики все частіше вимагають доказів цінності (у контексті результатів лікування vs його вартості) того чи іншого лікування до включення його до системи відшкодування. Споживачі теж стають більш прискіпливими та ціннісно-орієнтованими; вони очікують персоналізації, зручності та якості від своїх провайдерів медичних послуг та товарів у сфері охорони здоров’я, за які вони сплачують. Медичний догляд на основі цінності того чи іншого лікування має на меті оптимізувати витрати платників та пацієнтів шляхом досягнення найкращих результатів терапії з найменшими витратами. У США деякі лікарні та системи охорони здоров’я переміщують процедури зі стаціонару в амбулаторні заклади, використовуючи це з одного боку як стратегію диверсифікації доходів, а з іншого — для підготовки до впровадження моделей оплати на основі вартості. Окрім фінансових стимулів, ця тенденція, ймовірно, частково зумовлена технологічним прогресом (наприклад впровадженням малоінвазивних хірургічних процедур та нових методів проведення наркозу), а також відповідає споживацьким уподобанням.
Залучення пацієнтів також розглядається як центральний принцип впровадження медичної допомоги на основі ціннісного підходу. Настільки, що постачальники та страховики можуть сприяти залученню пацієнтів для того, щоб вони займалися доглядом за собою, використовуючи сучасні технології та відповідні дані, що, ймовірно, може запропонувати більший потенціал щодо покращення результатів лікування за менших витрат. Усе більша кількість хірургічних процедур проводиться в амбулаторних умовах. У США сукупний дохід лікарень від амбулаторних послуг зріс з 30% у 1995 р. до 47% у 2016 р. Довгостроковий план NHS Великої Британії включає значні реформи фінансової архітектури платіжних систем та вимогу щодо забезпечення зростання продуктивності без підвищення витрат щонайменше на 1,1% на рік. Також детально описано, як баланс фінансування буде зміщено в бік первинної медичної допомоги. Багато інтегрованих систем догляду у Великій Британії рухаються до блокових або узгоджених заохочувальних контрактів, які зосереджуються на спільних принципах та узгоджених робочих процедурах, а також сприяють спільному управлінню попитом, чітко розуміючи умови розподілу ризиків. Ця модель має допомогти збільшити визначеність як для управлінців, так і постачальників послуг, оскільки вони переходять до контрактів, що ґрунтуються на витратах, а не на діяльності. Контрактні та інші платіжні реформи, виділені в довгостроковому плані NHS, мають допомогти уникнути неочікуваних ускладнень та забезпечити справжню економічну ефективність системи. До великого контингенту розвинених країн, що мають універсальне охоплення системою охорони здоров’я, приєднується все більша кількість держав, що розвиваються, які створюють та/або розширюють універсальні системи охорони здоров’я. Зокрема, в Індії було оприлюднено в лютому 2018 р. амбітну Національну схему охорони здоров’я (National Health Protection Scheme — NHPS), яка, як вона стверджує, буде найбільшою у світі програмою охорони здоров’я, що фінансується урядом. Очікується, що програма буде реалізована, незважаючи на фінансовий тиск.
Глобальна система охорони здоров’я в цифрах
- Очікується, що в 2019 р. зростання глобальних витрат на охорону здоров’я сповільниться до 3,2%, порівняно з 5,2% у 2018 р. Вірогідно, ключовою причиною такого сповільнення є валютні коливання, уповільнення глобального економічного зростання, пов’язане з геополітичною напругою, включаючи торговельну війну між США та Китаєм, а також запланований вихід Великобританії з Європейського Союзу. Однак упродовж 2019–2023 рр. очікується, що витрати на охорону здоров’я підвищуватимуться значно швидше — із середньорічними темпами зростання на рівні 5% (порівняно з у середньому 2,7% у 2014–2018 рр.). У всіх регіонах, окрім Північної Америки, очікується, що середнє зростання витрат прискориться в прогнозованому періоді, при цьому найбільший річний приріст очікується на Близькому Сході/в Африці (7,4%) та в Азії (7,1%).
- Глобальні витрати на охорону здоров’я як частка валового внутрішнього продукту (ВВП), ймовірно, залишаться на рівні близько 10,2% до 2023 р., що дорівнює аналогічному показнику 2018 р. Ця очікувана стабілізація відображає як покращення економічної ситуації, так і зусилля менеджменту систем охорони здоров’я щодо стримування витрат.
- У розрахунку на душу населення витрати на охорону здоров’я, ймовірно, будуть продовжувати розподілятися нерівномірно, коливаючись від 12 262 дол. в США до 45 дол. в Пакистані в 2023 р. Зусилля щодо усунення цього розриву будуть нівелюватися більшою кількістю населення в країнах, що розвиваються.
- Очікується, що населення планети збільшиться з 7,7 млрд осіб в 2019 р. до 8,5 млрд осіб у 2030 р. Це зробить задоволення потреб у галузі охорони здоров’я ще складнішим. Втім азіатські країни, ймовірно, забезпечать половину світового зростання домогосподарств з високим доходом (тих, хто заробляє понад 25 000 дол. на рік). Збільшення кількості населення в поєднанні з підвищенням економічної потужності та кроків щодо розширення покриття систем охорони здоров’я, ймовірно, призведе до збільшення витрат на охорону здоров’я.
- Надання медичної допомоги в ситуації збільшення кількості та середнього віку населення, як очікується, є ключовою проблемою для урядів та систем охорони здоров’я. Загальна тривалість життя, за прогнозами, збільшиться з приблизно 73,7 років у 2018 р. до 74,7 років у 2023 р. Кількість людей віком старше 65 років перевищить 686 млн, або 11,8% від загальної кількості населення. Ця тенденція буде найбільш помітною в Японії, де очікується, що частка людей віком 65+ до 2023 р. досягне майже 29%; у Західній Європі очікується, що цей показник буде становити 22%. Глобальні витрати у сфері геріатричної допомоги (медичні послуги, що надаються вдома, дистанційний моніторинг пацієнтів тощо), швидше за все, перевищать 1,4 трлн дол. до 2023 р.
- На сьогодні у світі на деменцію хворіють понад 50 млн людей віком від 60 років. Очікується, що їх кількість досягне 20 млн до 2030 р. та 152 млн — до 2050 р.
- Хоча інфекційні захворювання продовжують становити велику загрозу, особливо в країнах, що розвиваються, поширеність хронічних та неінфекційних хвороб також зростає. Близько 425 млн людей хворіли на цукровий діабет у 2017 р.; прогнозується, що до 2045 р. ця кількість зросте на 48% до 629 млн осіб. Китай (114,4 млн), Індія (72,9 млн) та США (30,2 млн) очолювали рейтинг країн з найбільшою кількістю хворих на цукровий діабет у 2017 р., і, як очікується, вони збережуть свої позиції і в 2045 р.
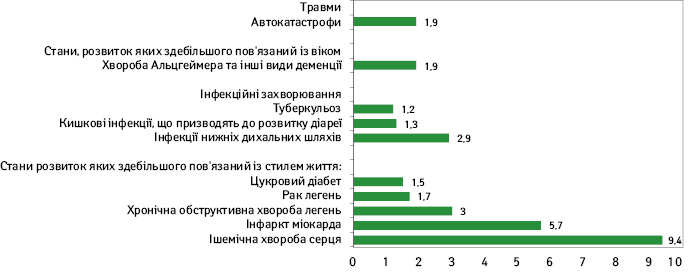
- Фактори, пов’язані зі способом життя, включаючи паління, неправильне харчування, підвищений артеріальний тиск, ожиріння та недостатню фізичну активність, спричиняють розвитку багатьох з топ-10 найбільш поширених причин смерті у світі (рисунок).
Системи охорони здоров’я з універсальним покриттям, як правило, розглядаються як великі, складні та дорогі в експлуатації. Щоб стримати зростання витрат, уряди зосереджуються на профілактиці та підвищенні ефективності роботи, наприклад, шляхом контролю за цінами на лікарські засоби та медичні технології. Уряди розвинених країн та країн, що розвиваються, свідомо ведуть наполегливі переговори з виробниками та наполягають на більш широкій доступності дешевих ліків. Системи охорони здоров’я діляться інформацією про витрати на продукти, які вони купують, усвідомлюючи, що деякі країни платять більше, ніж інші. Крім того, уряди використовують міжнародний бенчмаркінг, дані доказової медицини щодо ефективності застосування ліків, наявність генеричних аналогів як важелі впливу на виробників у переговорах щодо зниження цін. Навіть країни, які не мають універсального покриття медичної допомоги, прагнуть контролювати зростання витрат на ліки та медичні вироби. Напередодні президентських виборів у США 2020 р. нинішня адміністрація просуває плани щодо зниження цін на лікарські засоби та намагається змусити постачальників ліків бути більш прозорими в процесі ціноутворення.
Численні державні та приватні системи охорони здоров’я з метою оптимізації фізичного та психічного здоров’я населення протягом окремих періодів життя та навіть цілих поколінь звертаються за допомогою до управління здоров’ям населення (PHM). Постійне поліпшення результатів охорони здоров’я завдяки розвитку технологій та методів терапії дає можливість більшій кількості людей жити довше. Однак значна частина населення живе із численними хронічними хворобами, такими як ішемічна хвороба серця, хронічне обструктивне захворювання легень та цукровий діабет. Люди з хронічними захворюваннями інтенсивно користуються медичними та соціальними послугами, а пов’язані із цим витрати на догляд, як правило, є значно вищими. Наприклад, Міністерство охорони здоров’я та соціального забезпечення (Department of Health and Social Care) Великобританії підрахувало, що тільки в Англії 70% загального обсягу фінансування охорони здоров’я витрачається на послуги для 30% населення з хронічними захворюваннями. Тому нагальною стає проблема раннього виявлення таких пацієнтів, їх лікування, щоб вони довше були здоровішими та довше зберігали свою побутову незалежність. Здоров’я населення об’єднує розуміння його потреб у контексті охорони здоров’я за допомогою аналізу «big data», залучення пацієнтів та надання догляду таким чином, щоб реалізувати 4 основні цілі охорони здоров’я: покращити здоров’я населення, досвід отримання медичної допомоги, забезпечення здоров’я та добробуту персоналу та зменшити загальні витрати на догляд.
Ще одним важливим трендом у галузі охорони здоров’я наразі є зміщення фокусу в бік первинної медичної допомоги та надання догляду ближче до дому, що може вирішити проблему з попитом на медичні послуги, що підвищується. Консолідація, як горизонтальна, так і вертикальна, сприяє розвитку рішень у сфері PHM та створенню нових бізнес-моделей для оптимізації ланцюга вартості охорони здоров’я та покращення результатів. У США комерційні платники купують мережі постачальників для зменшення кількості стаціонарних хворих шляхом забезпечення регулярних оглядів на рівні первинної медичної допомоги та сприяння наданню медичної допомоги вдома. Лікарні Японії консолідуються для підвищення ефективності, а в Бразилії відбуваються поглинання лікарень як платниками (наприклад страхові компанії), так і іншими постачальниками медичних послуг (наприклад лікарні купують інші медичні заклади). В Індії наразі продовжується хвиля консолідації у секторі охорони здоров’я, яка як очікується, триватиме, а великі лікарняні мережі будуть продовжувати купувати активи різної величини.
Незалежно від того, чи вирішили вони консолідуватися чи залишатись незалежними, багато лікарень та медичних систем працюють над покращенням своїх операційних та фінансових показників, вивчаючи нові можливості для отримання доходу. Наприклад, демографічні зміни, зростання економіки та доходів споживачів, сприятливі урядові регулювання та нерозвинена інфраструктура охорони здоров’я надають можливості для збільшення кількості та успішності приватних лікарень та споживчих медичних послуг, особливо в країнах, що розвиваються.
Китайський приватний лікарняний сектор є одним з представників цієї тенденції. Підтримуваний урядовою політикою та приватними капітальними вкладеннями, приватний лікарняний сектор активно розвивається. Так, кількість приватних лікарень у Китаї в 2018 р. досягла 20 977, що становить 63,5% від загальної кількості лікарень. При цьому з 2017 р. було відкрито близько 2 тис. нових приватних лікувальних закладів. Ці лікарні, як правило, орієнтовані на більш прибуткові напрями, такі як гінекологія, андрологія, стоматологія, ортопедія та офтальмологія, а також споживчі медичні послуги, включаючи медичну косметологію; репродуктологію; допологовий догляд, пологи і післяпологовий догляд; реабілітаційні послуги. В Китаї активно розвивається медичний туризм, особливо в провінції Хайнань. Ця тенденція також актуальна для Таїланду, Сінгапуру та інших країн Південно-Східної Азії. Прогнозується, що середньорічний приріст у цьому секторі економіки у згаданому регіоні становитиме 29% протягом наступних 10 років. Для задоволення попиту з боку іноземних пацієнтів багато приватних лікарень планують інвестувати в розширення своїх медичних закладів.
У рамках зусиль для розвитку галузі в 2013 р. уряд Китаю запустив програму з розвитку міжнародного медичного туризму в провінції Хайнань «Hainan International Medical Tourism Pilot Zone Scheme» та опублікував декілька політик на підтримку у 2018 та 2019 р. Ця економічна зона зосереджена на наданні медичних послуг високого рівня, включаючи лікування раку та серцево-судинних захворювань, реабілітацію, репродуктологію, програми для здоров’я та благополуччя, використовуючи передові технології та традиційну китайську медицину; косметичні послуги та ін. Однак, хоча стрімкий ріст приватного лікарняного сектору створює нові можливості для отримання доходу, він може супроводжуватися ризиками для безпеки пацієнтів. Це може потребувати від урядів деяких країн посилення регуляторного контролю за цим сектором.
Нарешті, зміна регуляторного ландшафту може справляти значний вплив на медичні системи щодо покращення фінансових та операційних показників. Наприклад, у 2019 р. для зниження витрат на медичне страхування Державна рада (State Council) Китаю опублікувала пілотну схему національної організації закупівель лікарських засобів (National Drug Centralized Procurement Organization Pilot Scheme). Уряд здійснює пілотну закупівлю на основі цінності в 11 містах, плануючи розширити цей досвід на територію всієї країни. Пілотний проєкт включає 25 лікарських засобів, але ця кількість, ймовірно, зросте, включивши всі препарати з генеричними версіями, які пройшли загальну оцінку відповідності якості (Generic Quality Consistency Evaluation, GQCE). Нові законодавчі зміни в Німеччині посилюють контроль над лікарняними рахунками, також зазнала змін політика щодо реімбурсації для певних категорій витрат. Закон про клінічні установи (Clinical Establishment Act) Індії визначає плату за послуги, що надаються всіма лікарнями, і передбачає обов’язкове лікування невідкладних випадків. Хоча багато держав прийняли аналогічні закони, вони все ще стикаються з протидією з боку приватних учасників ринку медичних послуг.
Таким чином, послуги у сфері охорони здоров’я стрімко дорожчають і навіть найбільш багатші країни світу стикаються із суттєвими труднощами, коли мова йде про універсальне покриття медичними послугами. Наступні виклики як-то збільшення ролі цифрових технологій, інновації у сфері охорони здоров’я та кадрове питання можуть стати, з одного боку, черговим приводом для головного болю в управлінців у сфері охорони здоров’я, а з іншого — відкрити нові шляхи для вирішення проблеми нестачі фінансування та невпинного зростання витрат у цій галузі. Детальніше читайте у наших наступних публікаціях.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим