Чому це важливо?
 Здоров’я — це не лише відсутність хвороб або фізичних дефектів, а стан повного фізичного, психічного та соціального благополуччя. На цьому небезпідставно наголошує Всесвітня організація охорони здоров’я. Сучасні дослідження демонструють надмірну смертність у людей з депресією та тривогою (у порівнянні з людьми без цих розладів). У Сполучених Штатах Америки кількість смертей через депресію та тривогу еквівалентна показникам деяких із основних причин смерті.
Здоров’я — це не лише відсутність хвороб або фізичних дефектів, а стан повного фізичного, психічного та соціального благополуччя. На цьому небезпідставно наголошує Всесвітня організація охорони здоров’я. Сучасні дослідження демонструють надмірну смертність у людей з депресією та тривогою (у порівнянні з людьми без цих розладів). У Сполучених Штатах Америки кількість смертей через депресію та тривогу еквівалентна показникам деяких із основних причин смерті.
Разом із цим, війни та різноманітні катастрофи завжди з часом породжували спалахи ПТСР — комплексного розладу, в основі якого лежить нейробіологічна перебудова після перенесеного тяжкого емоційного стресу. ПТСР спостерігається:
- у 5–10% популяції (у 2 рази частіше у жінок, ніж у чоловіків);
- у 10% дітей (у дівчаток у 4 рази частіше, ніж у хлопчиків).
Чим відрізняється ПТСР?
ПТСР виникає в осіб, які пережили травматичну подію (причини стресу стосуються значущих для людини речей). При цьому такі особи часто не отримують психологічної підтримки в сім’ї, на роботі, в суспільстві.
«Дитина, яка стикнулася з гострим стресом та отримала адекватну підтримку сім’ї, швидше за все вийде з цього стресу просто досвідченою. Дитина, яка не отримує такої підтримки, швидше за все через деякий час матиме ПТСР», — пояснив М. Хайтович.
ПТСР формується упродовж тривалого часу через перебудову певних взаємозв’язків у центральній нервовій системі (ЦНС). Симптоми можуть з’явитися через 7–10 міс. Існують випадки, коли ПТСР клінічно виявляється навіть через багато років після травми.
М. Хайтович відмітив, що в основі ПТСР лежить тривога, та пояснив: «Чим тривога відрізняється від страху? Страх — це дуже конкретна річ: «я боюся собак», «я боюсь їздити в ліфті». А тривога — це стан, коли я не знаю, чого я боюся, але мені неприємно думати про майбутнє».
Тож, людина відчуває невизначеність, знаходиться в очікуванні негативних подій та має передчуття, які важко визначити. Варто враховувати, що при ПТСР різко зростає ризик суїциду. До основних діагностичних критеріїв ПТСР відносять:
- повторне нав’язливе згадування про травму (флешбеки);
- уникання розмов про травму;
- загальна збудливість;
- порушення сну.
Людина може агресивно реагувати, якщо їй нагадують про травму, вона може стати занадто сором’язливою, відчувати провину за ті події, які відбулися. У результаті все це призводить до погіршення настрою і формує депресію. Тобто ПТСР легко переходить у депресію.
Разом із цим ПТСР дуже важко діагностувати. Такі пацієнти консультуються з лікарями різної спеціалізації та скаржаться на велику кількість розладів з боку різноманітних систем: ЦНС, серцево-судинної, шлунково-кишкового тракту тощо. Тривога завжди поєднується з вегетативними проявами.
ПТСР у працівників охорони здоров’я
Авжеж, ПТСР характерний і для працівників охорони здоров’я, які стикаються з екстремальними ситуаціями.
«Сьогодні це стосується і фармацевтичних працівників, тому що вони часто бачать, чують те, що раніше було надзвичайним. А зараз це стає навіть звичним. І ця звичайність формує ніби відгородженість, але вона все одно не позбавляє відчуття тривоги, переживання того, що відбувається», — розповів М. Хайтович.
Для медичних та фармацевтичних працівників також дуже характерним є стресовий синдром медичної помилки.
«Медична помилка, яка призвала до негативних результатів, у подальшому також може сформувати ПТСР. Це теж важливо усвідомлювати», — наголосив спікер.
Як формується ПТСР?
Будь-яке токсичне враження впливає на ЦНС відповідно до певного механізму. Спочатку виникає гіпоксія, яка призводить до збудження окремих рецепторів (зокрема NMDA-рецепторів). Далі кальцій заходить у клітину, що формує умови для її апоптозу. Клітина, яка зазнає апоптозу, втрачає свою функціональність. При ПТСР такий процес проходить у певних структурах мозку. Зокрема, в мигдалині, яка, як уже доведено, бере участь у роботі ЦНС.
Унаслідок цього певні сигнальні мережі організму починають працювати неправильно (виникають флешбеки, надмірна збудливість, відчуття відгородженості як захисна реакція занадто вразливої ЦНС). Спочатку це носить захисний характер, а в подальшому вже деформує реакцію людини на звичайні життєві ситуації. Обов’язково зазнають впливу і серотонінові рецептори. Внаслідок цього і виникає депресія.
«Тобто людина, яка в бою була готова до екстремальної події, повертаючись у мирне життя, не знаходить себе, флешбеки порушують її здатність до адаптації, роблять надто збудливою, вона втрачає сенс та зацікавленість у житті. Це приклад воїна. Однак те ж саме відбувається з будь-якою людиною, яка зазнала ПТСР».
Певні люди є більш вразливими до розвитку ПТСР. На це впливають фактори, які порушують адаптацію до стресу. До них відносять генетичні особливості (біохімічні процеси в ЦНС людини є дуже вразливими) та/або наявність травматичної події в дитинстві (відбулося формування високої чутливості).
«Щодо ПТСР треба розуміти, що те, що колись було стресом і було функціональним, уже стало біологічним. Тобто вже є клітини, які постійно продукують надмірну трансмітерну активність, виділяються певні біохімічні речовини. У системах організму виникають нові мережі взаємозв’язків, що вже сформували відповідь, яку не можна просто словом відкликати. Не можна сказати: «Так, заспокойся, все нормально». Ні. Треба провести певну роботу », — зазначив М. Хайтович.
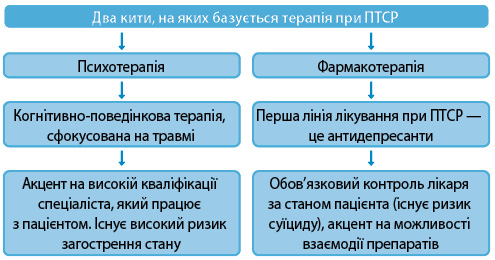
На чому базується лікування при ПТСР?
По-перше, це психотерапія. З точки зору доказової медицини, найкращим методом психотерапії при ПТСР є когнітивно-поведінкова терапія, сфокусована на травмі.
«Терапія повинна, з одного боку, ніби повернути пацієнта підсвідомо до травми, а з іншого боку, через опрацювання, у якійсь мірі через катарсис, усвідомлення допомогти очиститися і почати сприймати світ таким, який він є, а не через призму перенесеної травми. Важливими фактором є те, що фокусування на травмі не має погіршувати перебіг», — пояснив М. Хайтович.
Оскільки існує значний ризик погіршення стану, дуже важливо, щоб із пацієнтом працював добре підготовлений фахівець, який зможе стадійно надавати допомогу.
Другий важливий напрямок лікування пацієнтів із ПТСР — це фармакотерапія. Перша лінія терапії при ПТСР — це антидепресанти.
У чому полягає ризик призначення антидепресантів?
Призначення лікарем антидепресантів — це дуже ризикований та відповідальний крок. Як мінімум, він потребує контролю за пацієнтом у найближчий час після їх призначення.
М. Хайтович зауважив, що в інструкції до багатьох селективних інгібіторів зворотного захоплення серотоніну вказано, що у молодих людей від початку прийому цього антидепресанту підвищується ризик суїциду.
«Так, насправді. Виявляється, що якщо неправильно призначити антидепресант, не проявити увагу до пацієнта, то різко зростає ризик суїцидальних експромтів. Справа в тому, що до призначення антидепресантів у пацієнта не було сил ні для чого. Він нічим не цікавився. Коли ми дали антидепресант, його стан здоров’я ніби покращився, з’явилися сили. А суїцидальні думки нікуди не пішли. Тож, таким чином суїцидальність набуває можливості реалізації».
Антидепресанти + інші засоби: ризики взаємодії
Наразі у лікаря загальної практики є можливість призначити антидепресанти, а у фармацевтів як у фахівців, які можуть оцінити не лише ефективність, а й безпеку застосування лікарських засобів, є потреба дуже ретельно дослідити, чи немає у конкретного пацієнта певних протипоказань або ускладнювальних факторів. Особливо тих, що стосуються взаємодії з іншими лікарськими засобами. Цей фактор може суттєво змінити вплив антидепресантів, зробити їх більш токсичними або нівелювати необхідні ефекти.
Варто розуміти, що оптимальний термін призначення антидепресантів — від 6 міс до 2 років. А те, яка доза буде ефективною для пацієнта, встановлюється в перші тижні застосування. Тож, окрім іншого, дуже важливо відразу з’ясувати у пацієнта, які ще засоби він приймає. До основних потужних індукторів метаболізму належать:
- звіробій (наприклад часто його призначають гастроентерологи для покращення жовчовиділення, моторики травного тракту);
- протисудомні препарати: «Призначаючи антидепресант пацієнту, який вже отримує протисудомні лікарські засоби, треба бути готовими до того, що виникне потреба у вищих дозах, оскільки внаслідок індукції метаболізму наш антидепресант буде дуже швидко виводитися з організму і не досягати певної концентрації, яка необхідна для створення ефекту», — пояснив М. Хайтович;
- регулярне вживання алкоголю: «Про це ми повинні постійно думати. Людина, яка регулярно вживає алкоголь, має прекрасний метаболізм. Лікарські засоби швидше за все в неї працювати не будуть», — наголосив спікер;
- антибактеріальний препарат рифампіцин;
- глюкокортикоїди.
До основних інгібіторів метаболізму відносяться:
- противірусні препарати;
- макролідні антибіотики (у першу чергу еритроміцин, кларитроміцин);
- грейпфрутовий сік;
- омепразол;
- інгібітори гістамінових рецепторів (ранітидин, циметидин);
- раптовий прийом високої дози алкоголю.
«Усе це треба виключити. Тоді ми можемо розраховувати на те, що антидепресант буде застосовуватися та сприйматися організмом адекватно», — наголосив М. Хайтович.
Крім того, важливо враховувати, що антидепресанти самі по собі є інгібіторами метаболізму. Тож, вони можуть пригнічувати метаболізм блокаторів бета-адренорецепторів, інших антидепресантів, антипсихотиків.
Отже, ПТСР — досить «хитре» захворювання, яке важко діагностувати. Необхідним є комплексний підхід до лікування пацієнтів із такою патологією. Разом із цим, проблема сьогодні є дуже актуальною. Тож, медичні працівники різного профілю та фармацевти мають звернути на хворих з ПТСР особливу увагу та працювати в команді.

Коментарі
Коментарі до цього матеріалу відсутні. Прокоментуйте першим